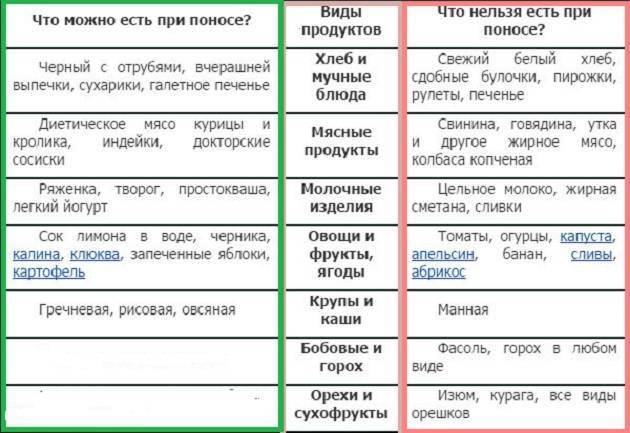
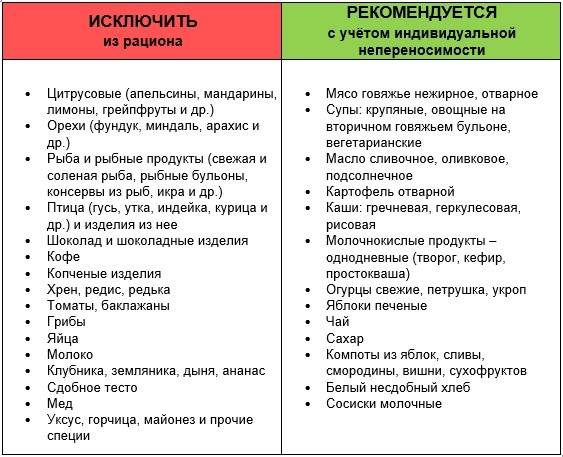
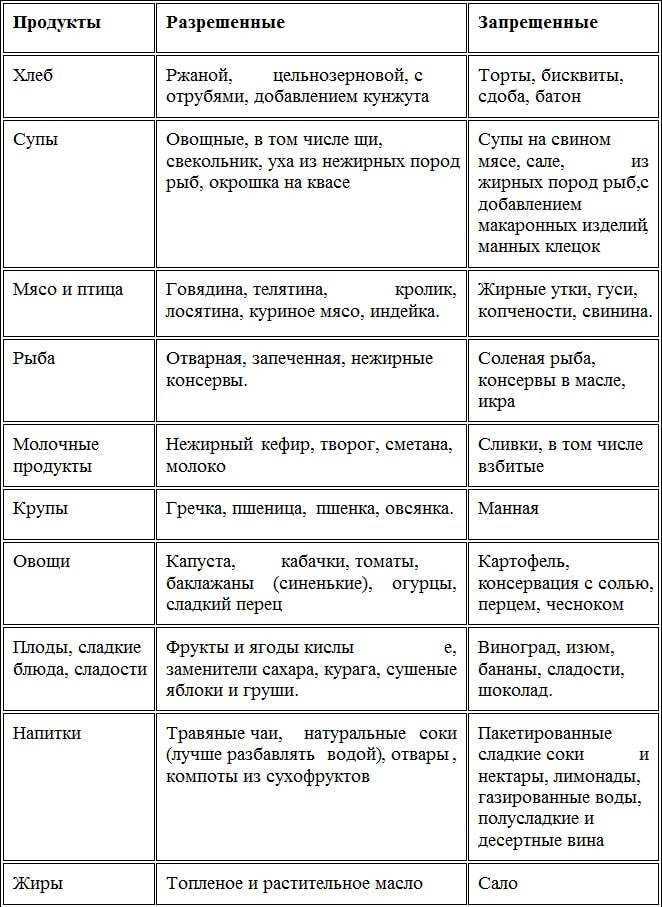
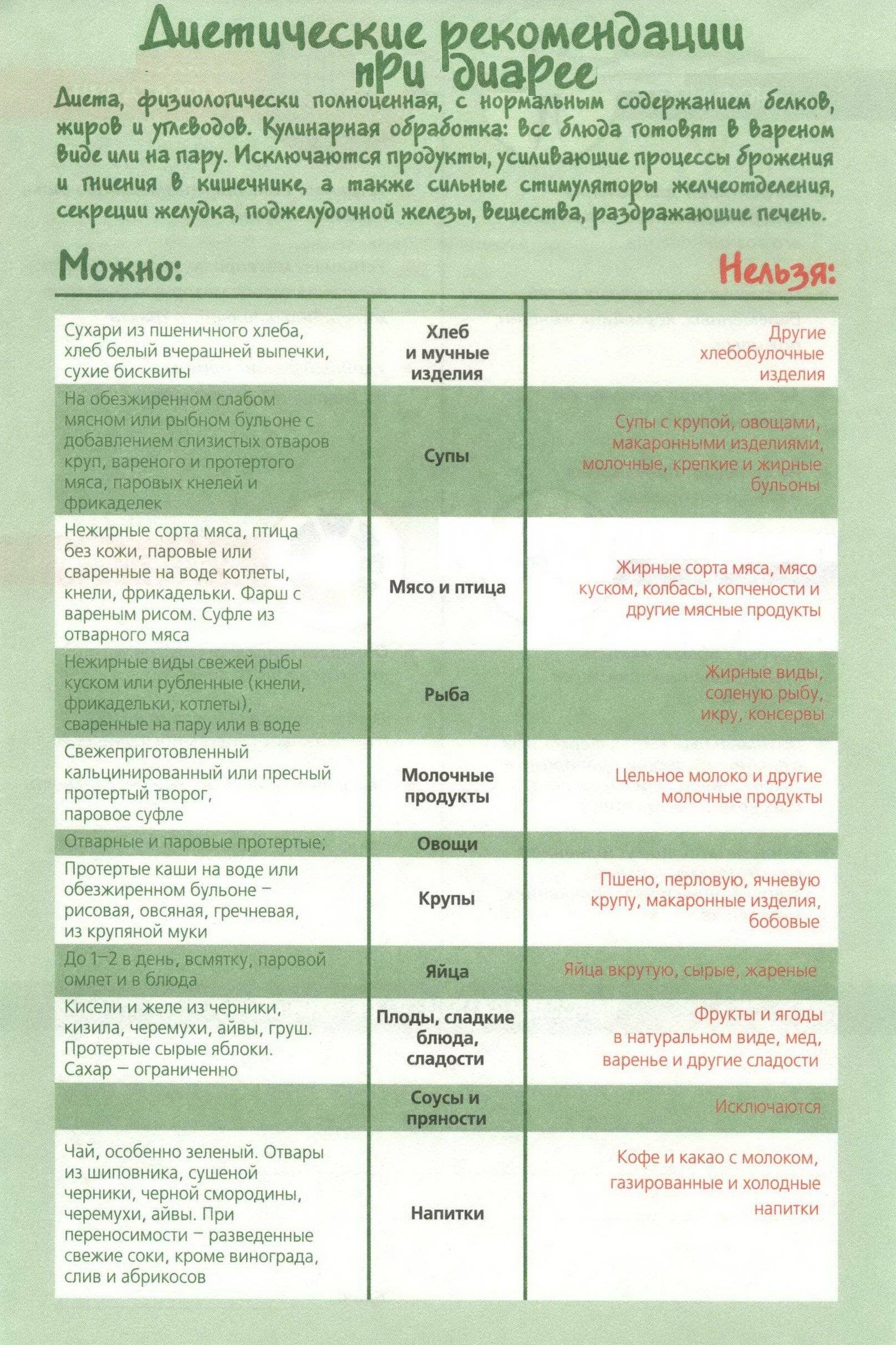
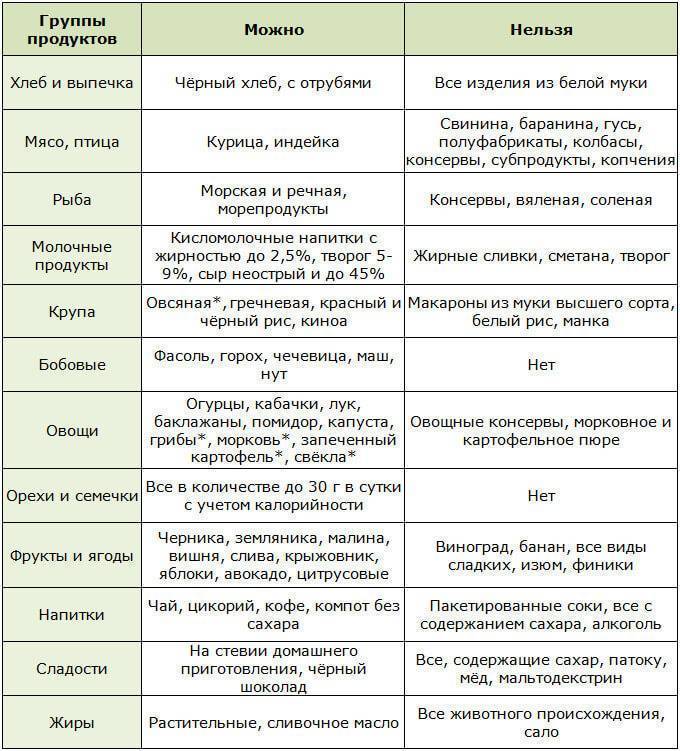
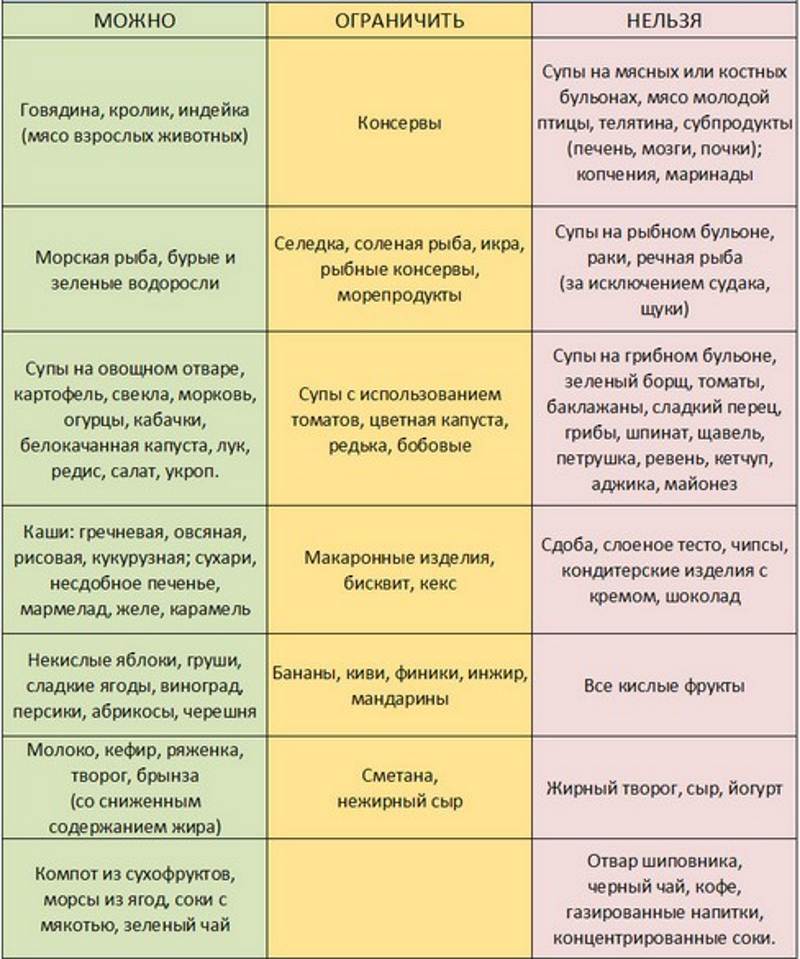
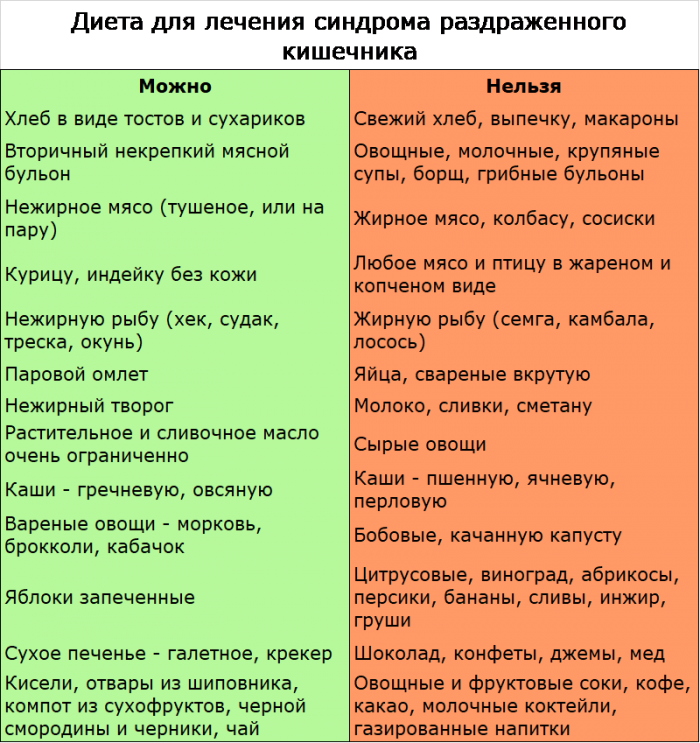
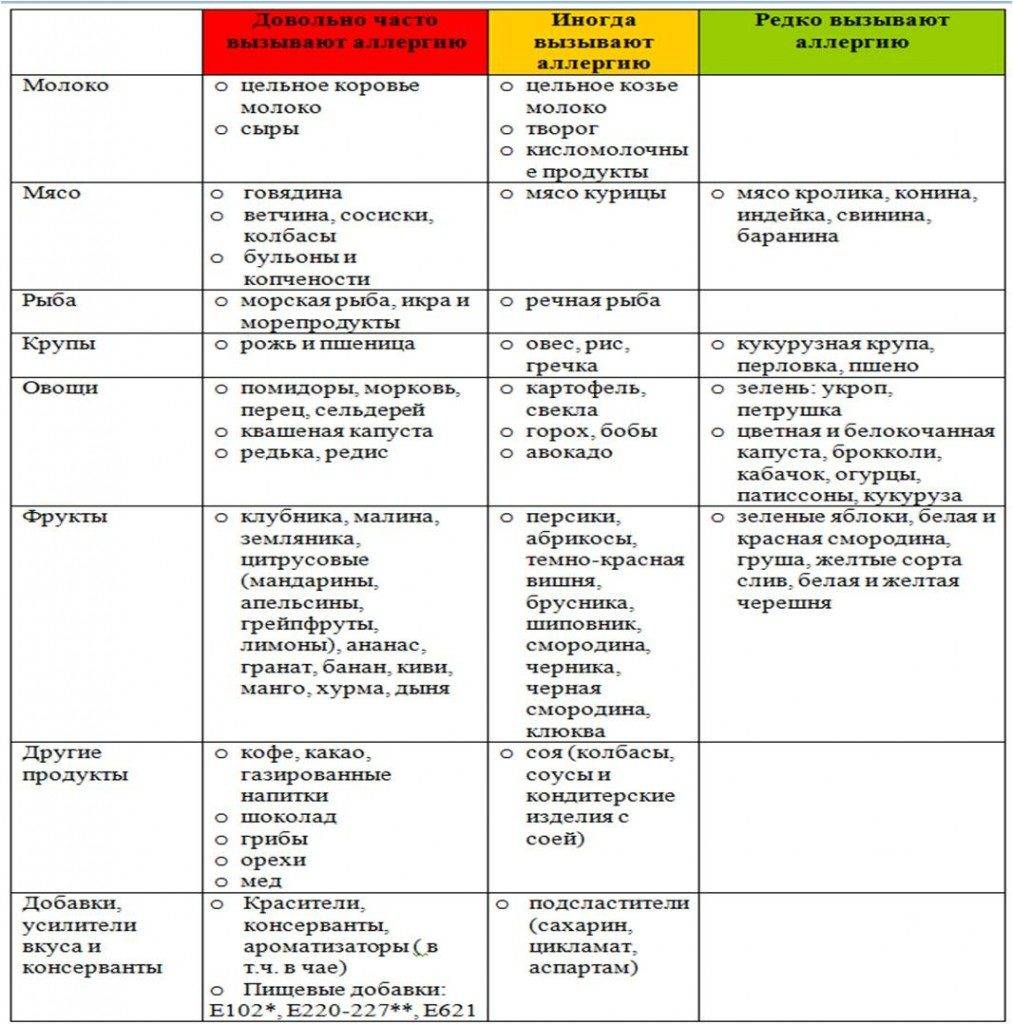
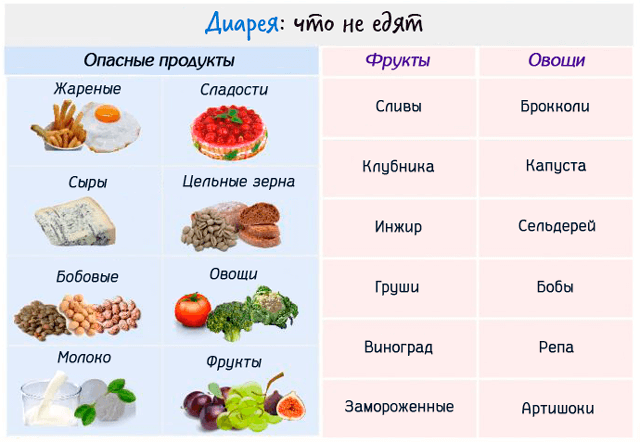
Разрешенные продукты и блюда
Составляя рацион для ребенка с диареей, необходимо ориентироваться на его возраст. В любом случае следует сначала проконсультироваться с педиатром, так как особенности питания зависят от причины расстройства кишечника.
Питание при диарее у детей до 1 года
Основой питания многих детей первого года жизни является грудное молоко либо заменяющая его искусственная смесь. При естественном вскармливании следует продолжать его, если у матери проблем со здоровьем нет. В противном случае ребенка следует перевести на искусственную смесь – подбирать ее надо после консультации с врачом.
Почему бывает понос у годовалого ребенка – об этом расскажет следующая статья.
Прикладывать ребенка к груди или давать ему бутылочку со смесью при диарее нужно чаще, но в меньших объемах. Во время диареи по рекомендации врача можно использовать смесь NAN кисломолочный.
При поносе не допускается введение новых продуктов в рацион ребенка. Большая часть уже введенного прикорма оказывается под запретом. Допускается оставить следующие продукты при условии, что они пробовались раньше и не вызвали отрицательной реакции:
- каша: рисовая, овсяная;
- яичный желток;
- кисель из кураги.
Как готовить и употреблять кисель при диарее – об этом читайте тут.
В первый день диареи лучше ограничиться только грудным молоком или смесью и дополнительной жидкостью. Введенный ранее прикорм стоит возобновить через несколько дней, когда состояние ребенка нормализуется.
В случае диареи у ребенка, находящего на грудном вскармливании, кормящая мама должна в обязательном порядке соблюдать диету. Если недавно был введен новый продукт, то следует его исключить, так как именно он может быть причиной поноса у грудничка.
Питание при диарее у детей 1-3 лет
Дети в таком возрасте нередко частично еще остаются на грудном вскармливании, но их рацион уже довольно разнообразен. При диарее грудное молоко нужно оставлять, если мама не болеет.
В зависимости от состояния ребенка первую половину дня может потребоваться исключение любой пищи, кроме грудного молока и дополнительного питья.
Затем в рационе могут присутствовать следующие продукты:
- нежирная (до 2,5%) кисломолочная продукция, обезжиренный творог можно ввести на третий день;
- овощные супы: протирать, для заправки использовать гречневую, рисовую крупу или геркулес, ничего не обжаривать;
- каша на воде (рисовая, гречневая, овсяная): хорошо разваривать, масло не добавлять;
- печеные яблоки, на третий день можно давать сырой фрукт, измельченный на терке;
- со второго дня – домашние сухарики из белого хлеба;
- с третьего дня – нежирные сорта мяса и птицы.
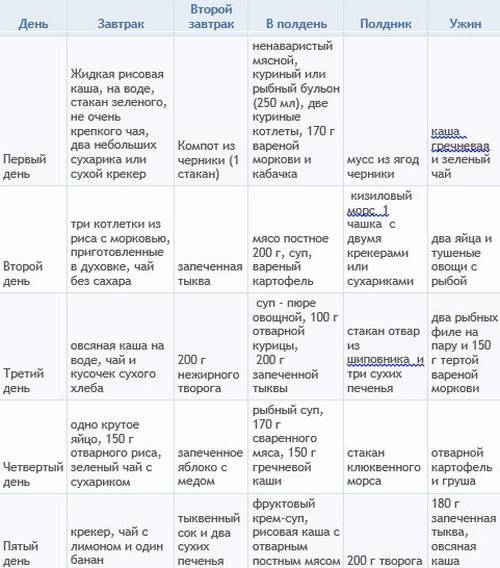
Привычное количество приемов пищи нужно увеличить на 1-2, уменьшив при этом порции. Чтобы лучше понять особенности питания ребенка при диарее, следует рассмотреть его примерное меню на 3 дня:
- Первый день самый тяжелый, поэтому помимо обильного питья допускается только жидкая рисовая каша. Можно давать также немного сухариков из белого хлеба. Порции следует сократить вдвое, первые два приема пищи можно пропустить, заменив обильным питьем.
- Если на второй день состояние ребенка начало улучшаться, то кроме питья, каши и сухариков можно приготовить паровой омлет, ввести кисломолочную продукцию. Обязательно на один прием пищи приготовить суп. Допускается дать ребенку печеное яблоко.
- На третий день в рацион можно добавить мясо в виде фарша. Можно приготовить из него котлеты, тефтели, биточки или фрикадельки на пару. На гарнир можно подать рис.
Такого рациона следует придерживаться до нормализации стула и несколько дней дополнительно. Если заболевание, вызвавшее диарею, протекает тяжело, то вынужденная диета может растянуться на недели. Оптимальные сроки определяются педиатром.
Питание при диарее у детей с 3 лет
Дети в таком возрасте уже питаются самостоятельно, грудное молоко присутствует в рационе в исключительных случаях. При диарее ребенку старше 3 лет допускается давать следующие продукты:
- супы на основе рисовой, гречневой крупы, овсянки, при этом исключается добавление зажарки, специй, масла, суп для лучшего усваивания рекомендуется пюрировать блендером;
- каши: гречневая, рисовая, геркулес;
- кисломолочная продукция: кефир, натуральный йогурт без наполнителей, со 2-3 дня – обезжиренный йогурт;
- печеные яблоки;
- сухари из белого хлеба;
- нежирное мясо: телятина, говядина, крольчатина, курятина, индейка;
- белая морская рыба.
Диета детей после года
В первые два-три дня недуга число приемов пищи нужно увеличить на 1–2. Это означает, что малыша рекомендуется кормить 5-6 раз в день. Объем еды при поносе и рвоте нужно уменьшить.
Важно помнить, что кормить ребенка насильно категорически запрещено, если у него нет аппетита. При тяжелой патологии можно пропустить несколько кормлений, а затем переходить на дробное питание маленькими порциями

Объем пищи нужно понемногу повышать в течение недели, чтобы получить в итоге обычный объем. Сначала малышу нужно давать слизистые супы с овощами. В них можно добавлять рис, овсянку или гречку. Также стоит употреблять каши без добавления масла, сваренные на воде.
Детям в 2 года и младше супы и каши нужно протирать для получения пюреобразной консистенции. Можно давать малышам 2–3 лет кисели на основе свежих ягод, особенно полезна в этом случае черника.
С первого же дня можно включить в меню ребенка кисломолочные продукты. Отличным решением станут биокефир, нарине и т. д. Они обязательно должны быть свежими и не включать дополнительных компонентов. На второй день стоит ввести галеты и сухари, приготовленные из белого хлеба. На следующие сутки допустимо съесть нежирный творог и банановое пюре.
Для ребенка 2 лет полезны в данное время и запеченные яблоки. Они включают вещества, которые восстанавливают слизистую оболочку и нормализуют кишечную микрофлору. Затем можно дать ребенку пюре из свежего яблока.

В схему питания при поносе у ребенка не стоит вводить сливки, свежие овощи, фрукты, молоко, грибы. Под запретом также газированные напитки, сдобная выпечка, соки
Очень важно ограничивать потребление сахара
Что нельзя есть при возникновении диареи у малыша, расскажет врач. Однозначно запрещено давать копчености, маринады, жареные блюда. Не стоит в данный период готовить супы на основе крепких бульонов.
Чтобы предотвратить раздражение слизистых оболочек, все продукты подают в теплом виде. Холодные и горячие блюда в данный период находятся под запретом.
После остановки диареи еще 5-6 дней нужно придерживаться диеты. В некоторых случаях щадящее питание показано еще 2-3 недели. Все зависит от провоцирующего фактора и тяжести недуга. Цельное молоко допустимо включать в меню лишь через 2-3 недели, когда пациент перейдет на обычный рацион.
Профилактика
Родители должны организовать правильное питание после того, как болезнь исчезнет, чтобы не произошло рецидива. Не рекомендовано резко прекращать диету после исчезновения симптомов, так как микрофлора кишечника не восстановлена полностью. Возвращаться к привычному меню можно через неделю после исчезновения симптомов. Рекомендуется избегать продуктов с консервантами и красителями.
Меры профилактики включают соблюдение правил личной гигиены. Взрослые должны следить, чтобы малыш мыл руки с мылом после посещения улицы и туалета, после игры с животными. Нужно объяснить ребёнку, что употребление некипячёной воды и немытых фруктов может привести к заболеванию. Слишком жирная пища, газированные напитки вредны для здорового человека, не стоит злоупотреблять вредными продуктами.
Правильно составленное меню при расстройстве кишечника – основа терапии. Требуется выполнять рекомендации доктора по лечению, питанию малыша. Выполняя указания, родитель обеспечит ребёнку максимально быстрое выздоровление и восстановление.
Понос у детей, особенно раннего возраста, симптом не только неприятный, а также очень опасный. Во время диареи организм теряет большое количество жидкости, а вместе с ней жизненно важные витамины и микроэлементы. Понос может сопровождаться рвотой, повышенной температурой, общей слабостью и другими сопутствующими симптомами.
При возникновении частого жидкого стула у малыша, необходима срочная врачебная консультация с целью определения его причин. В зависимости от причин и сопутствующих симптомов будет назначено лечение и соответствующее питание.
Дозировка и способ использования
Медицинское средство подлежит разведению исключительно кипяченой питьевой водой.
Приготовление раствора необходимо производить сразу перед употреблением.
Готовая для употребления смесь должна быть комнатной температуры.
Возможно подогревание до температуры не выше 38 градусов.
Запрещается добавление к раствору других лекарственных средств или растворов.
Необходимо промывать зондирующее оборудование и менять систему введения средства через интервал, равный четырем часам.
Вскрытая емкость с препаратом должна храниться плотно закрытой на протяжении всего срока использования.
Количество активного вещества, используемого для разведения, способ употребления и скорость введения определяет лечащий врач.
Для взрослых пациентов, в качестве единственного варианта питания требуется от 0,7 до 2 банок Нутридринк Эдванс Нутризон в сутки.
Стандартная скорость введения при помощи зонда около 0,25 – 1,5 миллилитров на килограмм массы пациента в час. Дозировка медицинского средства напрямую зависит от функционального состояния желудка и кишечника.
Медицинское средство можно принимать перорально, как напиток, выпивая медленно, небольшими глотками. Также растворенную смесь можно добавлять в готовую пищу.
Приготовленный раствор категорически запрещается подвергать кипячению.
Запрещено принимать питательную смесь с другими веществами, поскольку в процессе лекарственного взаимодействия она может свернуться.
Производить употребление медицинского средства необходимо под контролем лечащего врача.
Способы разведения медицинского средства Нутридринк:
Для изокалорического, стандартного питания (1ккал/1мл):
5 ложек смеси разводится 85 мл кипяченой воды, в итоге получается 100 мл готовой смеси.
Для гипокалорического питания (0,7 ккал/1 мл):
3,75 ложки порошка разводится в 89 мл кипяченой воды, готовая порция раствора – 100 мл.
Для гиперкалорического питания (1,5ккал/1мл):
Необходимо развести 7,5 ложек смеси в 77,5 мл кипяченой воды. Итоговое количество вещества равно 100 мл.
Для получения большей порции необходимо увеличить количество жидкости и порошка в соответствии с вышеописанными способами приготовления.
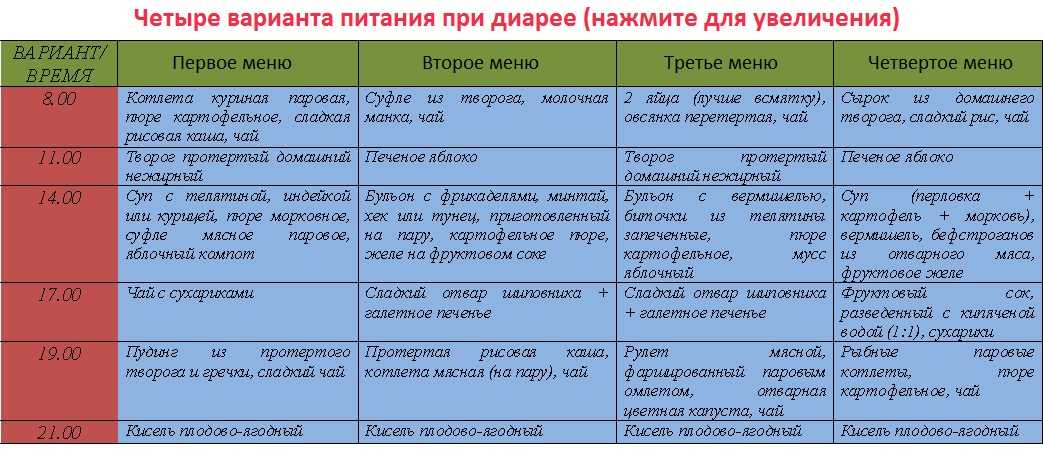
Рацион при остром проявлении поноса
Питание при остром проявлении поноса следует организовывать правильно. Часто к диарее может присоединиться повышение температуры тела, пациента тошнит.
Пища должна быть только жидкой или измельченной. Кашу, вареные овощи следует измельчать блендером.
Разрешено давать мясо, но оно должно быть нежирным. Из него готовят пюре или суфле. Можно дать малышу блюда из рыбного филе, которое предварительно надо размять с помощью вилки.
Прежде чем кормить ребенка при диарее, следует помнить, что кушать чадо должно по желанию. Если малыш отказывается принимать пищу, то заставлять его не стоит.
Видео:
Еда через силу может спровоцировать рвоту. Вместо пищевых продуктов можно предложить напиток.
Предлагая ребенку выбрать блюдо, стоит помнить, что питание должно быть правильным и щадящим. Малыш может захотеть продукты, способные усугубить положение.
От газированных напитков, чипсов, шоколада, конфет может произойти сбой в работе печени или поджелудочной.
Не рекомендуется давать ребенку кисломолочное, капусту, грибы, помидоры, сдобу, соления и копченые изделия – они вызывают в кишечнике брожение, увеличивают перистальтику.
В острый период диареи такие продукты категорически запрещено кушать пациентам в любом возрасте.
О питании при онкологии
Для обеспечения нормального уровня жизнедеятельности клеткам нашего организма требуется более 75 различных питательных веществ. Более 40 из них являются незаменимыми и должны поступать с пищей. Остальные могут синтезироваться в организме.
Традиционно все питательные вещества разделяются на макронутриенты – вещества, которые нужны нам в больших количествах (десятки и сотни граммов в сутки), и микронутриенты, которых требуется немного (миллиграммы и микрограммы). К макронутриентам относятся белки, жиры и углеводы. Белки являются основным пластическим материалом для восстановления и обновления клеток и тканей в организме. При «сгорании» (окислении) жиров и углеводов выделяется энергия, необходимая для обеспечения жизнедеятельности. К микронутриентам относятся витамины и микроэлементы, которые участвуют в обменных процессах организма или входят в состав ферментов. Недостаток тех или иных питательных веществ в организме приведет к глубоким расстройствам обмена веществ, что внешне проявится потерей веса вплоть до истощения (кахексии), увеличением числа инфекционных осложнений во время и после лучевой и химиотерапии, плохим заживлением раны после удаления опухоли. Все это значительно ухудшает качество жизни и снижает шансы на выздоровление.

Питьевой режим
При диарее важно не только питание ребенка, но и его питьевой режим. Понос означает высокий риск обезвоживания, которое чревато тяжелыми последствиями вплоть до летального исхода
В аптеке можно купить регидратирующее средство типа Регидрона или Гидровита. Такие препараты растворяют в воде и принимают для восстановления водно-электролитного баланса. Подробный раствор можно изготовить и самостоятельно, растворив в литре воды 1 чайную ложку соли и 5 чайных ложек сахара. Необходимо ежедневно готовить новую порцию средства.
Ребенку первого года жизни помимо грудного молока или искусственной смеси нужно давать по 70-120 мл регидратирующего раствора после каждого эпизода диареи. Поить малыша можно из бутылочки с соской либо с помощью чайной ложки или пипетки (шприца без иглы).
Детям 1-3 лет объем раствора рассчитывают по весу – 50 мл на каждый килограмм. Такой объем нужен, если понос длится более 3 часов. В дальнейшем дозировку можно сократить до 130 мл, которые надо давать после каждого эпизода жидкого стула.
При диарее полезно употреблять следующие напитки:
- крепкий зеленый или черный чай;
- компот из сухофруктов;
- напиток из плодов шиповника;
- компоты, отвары и настои на основе черемухи, черники, груш, кизила, яблок, ромашки;
- щелочная минеральная вода без газа;
- кисель;
- рисовый отвар.
Для обеспечения питьевого режима ребенку во время диареи можно воспользоваться следующими рецептами:
- Измельчить плоды шиповника, опустить в кипяток (1 ч. л. на стакан) и варить несколько минут. После остывания добавить кипяченую воду, вернув первоначальный объем. Употреблять такой напиток нужно вместо чая.
- Промыть сухофрукты (можно один вид или смесь), замочить в холодной воде на полчаса. Воду сменить, варить после закипания до набухания сухофруктов. Сахар не использовать. Компот не должен быть слишком концентрированным, первые два дня его лучше дополнительно разбавлять.
- Засыпать цветки ромашки в кипяток (1 ч. л. на стакан), подождать 15 минут, процедить. Давать ребенку по 1/4-1/2 стакана настоя на порцию 3-4 раза в день. Средство обладает противовоспалительным и антисептическим эффектом.
- Отварить рис, слить воду в какую-либо емкость. Этот отвар хорошо крепит и обеспечивает обволакивающее действие, успокаивая слизистую кишечника. Рис можно использовать в качестве гарнира или добавить его в суп.
От некоторых напитков при диарее следует отказаться. Это касается следующей продукции:
- молоко;
- квас;
- какао, горячий шоколад;
- сладкие газированные напитки;
- фруктовые соки, особенно виноградный и магазинный;
- куриный бульон.
Полный отказ от питья и еды, а также рвота после каждого приема жидкости – тревожный признак. В этом случае надо незамедлительно обратиться к врачу.

При недостаточном питьевом режиме уменьшается разовая порция мочи и количество мочеиспусканий. Урина приобретает насыщенную темную окраску. Тревожным признаком является сухость кожи, потеря ее эластичности, вялость и малоподвижность ребенка.
Когда необходимо обращение к доктору?
Прекращение диареи после 2 дней диеты и грамотного лечения – норма. Если понос продолжает беспокоить ребенка, требуется квалифицированная медицинская помощь.

Соблюдение профилактики детского поноса не гарантирует 100% безопасность
На необходимость срочного обращения к врачу указывает ряд сопутствующих симптомов:
- резкое повышение температуры тела;
- обильная рвота;
- боли в любых локациях;
- изменение цвета кала (кровянистые сгустки, почернение);
- резкое ухудшение самочувствия вследствие обезвоживания организма (обмороки, нарушение координации движений, бледность кожи).
Признаки и симптомы
Заподозрить симптомы отравления можно по следующим признакам:
1) Плач, изменения поведения.
Плач – реакция ребенка на дискомфорт и боль в животе. Кроме того, плач может являеться одним из признаков токсического поражения нервной системы, которое зачастую проявляется у малышей как осложнение. Ребенок может стать сильно возбудимым или, наоборот, заторможенным. Обязательно сообщите врачу обо всех изменениях в поведении.
2) Рвота
Первый защитный механизм. Если рвота не появилась даже после диареи, следует промыть желудок, дав выпить малышу кипяченой теплой воды до появления тошноты.
Важно! Не давайте ребенку противорвотные препараты сразу же при появлении рвоты! Это мощный защитный механизм организма, который освобождает его от токсинов. То же самое касается и диареи – не нужно «отключать» кишечник, так как это помешает ему избавиться от вредных веществ. 3) Диарея
3) Диарея
Диарея возникает после внедрения возбудителя в стенки желудочно-кишечного тракта.
При отравлениях нарушается функция поджелудочной железы, ферменты которой помогают переваривать жиры. Поэтому особенностью стула будет появление странного запаха, белого, желтого, зеленого или другого светлого оттенка, блестящего, «жирного» блеска.
4) «Сухой плач», «сухой подгузник», сухие слизистые, западающие глаза.
Опасный признак, сигнализирующий об обезвоживании! Рвота, диарея и повышенное потоотделение приводят к нарушению водного баланса: количество воды в организме опускается ниже физиологической нормы2.
5) Повышение температуры тела.
Предупреждает о наличии «борьбы» организма ребенка и патогенного агента. Сбивать температуру следует при ее повышении выше отметки 38 – 38,5оС. Сначала попытайтесь охладить ребенка физическими методами – хорошо проветрите комнату и положите на голову малышу прохладное влажное полотенце. Колебания и длительность лихорадки могут зависеть от количества и вида возбудителя, индивидуальных особенностей организма и других условий.
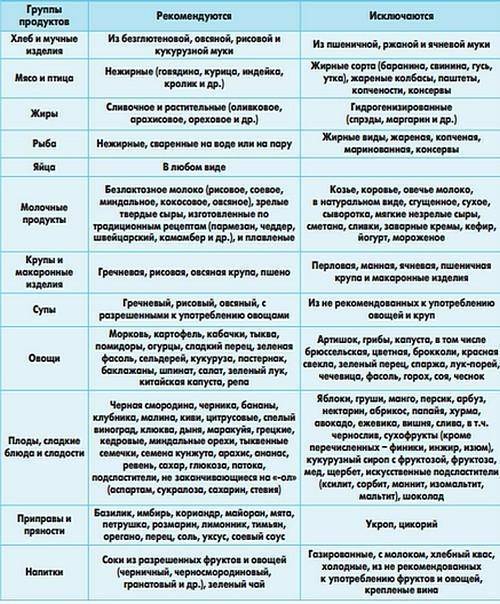
Основные принципы сбалансированного рациона при диарее
Первый принцип — правильный выбор продуктов. При диарее нежелательно употреблять жирную, острую, консервированную, соленую и сладкую пищу, а также алкоголь. Рацион должен состоять в основном из легкоусвояемых углеводов и сжигаемых жиров, которые содержатся в каши, отварных овощах и мясе обезжиренных сортов.
Второй принцип — правильный режим питания. При диарее необходимо употреблять небольшие порции пищи, но с частой периодичностью (5-6 раз в день). Желательно устанавливать одинаковый интервал между приемами пищи, чтобы поддерживать нормальный тонус кишечника.
Третий принцип — достаточное количество воды. При диарее происходит обильное выделение воды из организма. Чтобы избежать обезвоживания, необходимо употреблять достаточное количество жидкости — от 1,5 до 2 литров в день, в том числе теплых негазированных напитков, густых отваров из зерновых культур и бульонов.
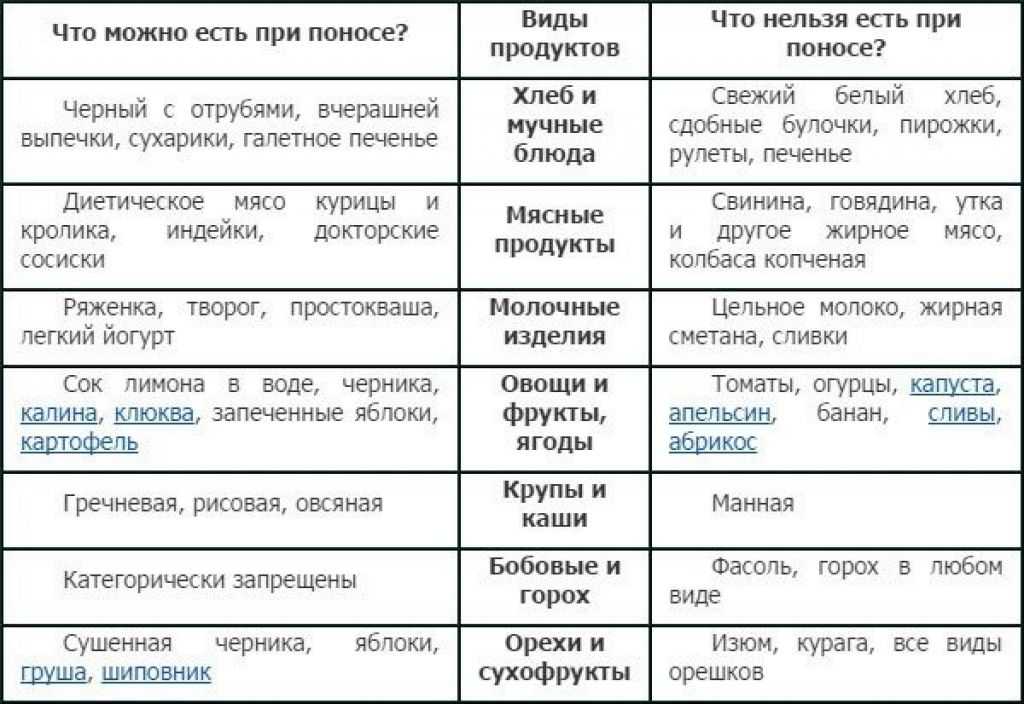
- Показаны фрукты и овощи: отварные морковь, картофель, тыква; печеная яблоня, курага, банан, яблоки запеченные в духовке.
- Рекомендуется употреблять хлеб с высоким содержанием клетчатки и любые каши, кроме гречневой, она способствует образованию газов и усиливает болезненность кишечника.
- При диарее рекомендуется употреблять нежирные рыбу и мясо, а также молочные продукты с низким содержанием жиров и легко усваивающиеся кисломолочные продукты: йогурт, кефир.
Четвертый принцип — отказ от вредных привычек. При диарее не рекомендуется употреблять алкогольные напитки, курение или употребление наркотиков. Эти факторы ухудшают общее состояние организма и усложняют течение заболевания.
Проходите ли вы комплексную диагностику (CHECK UP) всего организма?
Да 50%
Нет 50%
Режим питания при диете № 4:
Пищу ребенку дают небольшими порциями. Приемов не должно быть меньше 4-х, а лучше 5 или 6 в день.
Мучные изделия и крупы
Приготовьте кашу на воде или обезжиренном бульоне. Из круп подойдет рис, овсянка, гречка, а от перловки и ячки стоит отказаться. Макароны и бобовые также не рекомендуются.
Обычно детям дают тонко нарезанные сухари из пшеничного хлеба. При этом нужно исключить любые другие мучные изделия, такие как булочки, лепешки, пирожки и т.п.
Мясо
Выбирайте в первую очередь нежирные сорта. Лучше всего подойдут говядина, телятина, курица, индейка, кролик. Мясо необходимо обезжирить, удалить фасции и сухожилия, у птиц — кожу. Отличный вариант — приготовить на пару котлеты или фрикадельки. Предлагаем вам попробовать следующий рецепт: отварить рис, пропустить фарш с вареным рисом 3-4 раза через мелкую мясорубку. Сформировать из полученной массы котлетки и приготовить их на пару.
Ни в коем случае нельзя давать ребенку колбасные изделия, копченые, вяленые мясные продукты.
Рыба
По данной диете рекомендуются блюда из нежирных видов свежей рыбы. Можно сделать из нее фрикадельки, котлеты на пару. Нельзя добавлять в рацион жирные виды рыбы, соленую, икру, а также консервы.
Молочные продукты и яйца
В первую очередь нужно исключить цельное молоко и другие молочные продукты. Можно употреблять свежей пресный творог, желательно его протереть. Из яиц допустимо сделать паровой омлет.
Овощи, фрукты и ягоды
Из овощей лучше всего приготовить бульон.
Если у вас есть ягоды или фрукты, порадуйте ребенка киселем или морсом. Лучше всего в данной ситуации подойдут черника, кизил, айва и груша. Из яблок можно сделать протертое пюре. Цельные фрукты давать детям при поносе нельзя. Также исключаем сухофрукты, компоты, мед, варенье и другие сладости.
Напитки
Предпочтительно готовить несладкий чай, лучше всего зеленый. Допустимы отвары из фруктов и ягод. Ребенка нельзя поить кофе и какао, нужно исключить молоко и газированные напитки.
Правильное питание способствует уменьшению воспалительных процессов в кишечнике, помогает предотвратить обезвоживание, но не заменяет собой необходимость выпаивания ребенка специальными глюкозно-солевыми растворами для питья. Они хорошо всасываются даже через стенку воспаленного кишечника и компенсируют потери организма.
Так, Регидрон Био необходимо давать ребенку еще до приезда врача небольшими порциями по 5-10 мл каждые 3-5 мин. Он подходит детям с массой тела от 12 кг, начиная с трех лет.
Напиток, разведенный из саше А и Б по инструкции, содержит сбалансированный состав солей, помогающий восстановить водно-электролитный баланс. Так как ребенок при отказе от еды теряет необходимую энергию, ее помогает восстановить глюкоза. Она же облегчает для электролитов проникновение через стенку кишечника.
Благодаря тому, что Регидрон Био — это комбинированное средство, помимо глюкозо-солевой смеси в нем содержатся лактобактерии Lactobacillus rhamnosus GG и мальтодекстрин, которые способствуют восстановлению и поддержанию нормальной микрофлоры кишечника, уменьшая выраженность и длительность диареи.
Причины диареи у ребенка
В большинстве случаев понос у детей возникает из-за прямого негативного действия на желудочно-кишечный тракт, но есть и ряд иных провокаторов.

Диарею у ребёнка нужно остановить как можно скорее, чтобы организм не пострадал
Причины детской диареи можно разделить на группы.
- Изменение питания. Потребление новых для организма, просроченных и «тяжелых» (жирных, насыщенных вредными добавками) продуктов способствует расстройствам желудка. На пищеварительную систему может плохо повлиять и совместное потребление плохо сочетаемых друг с другом продуктов, а также игнорирование мытья рук, фруктов, ягод и овощей перед едой.
- Серьезные заболевания. Большинство болезней желудочно-кишечного тракта дают о себе знать диареей. Симптом особенно выражен при нарушениях функционирования поджелудочной железы, желудка и кишечника.
- Инфекции и паразиты. Ротавирусная инфекция, гельминты и лямблии – распространенные детские недуги, симптомом которых является диарея.
- Аллергическая реакция. Вещества, которые не переносит организм, вызывают сбои в работе пищеварительных органов.
- Химическое влияние на организм. Изменения стула возможны после терапии антибиотиками и иными интенсивно воздействующими медикаментами.

О данном кишечном расстройстве желательно знать максимум информации, чтобы не допустить осложнений
Если ребенку меньше года, к списку можно добавить еще ряд иных причин.
- Формирование пищеварительной системы. В период активного развития организма возможны сбои в работе желудочно-кишечного тракта даже при отсутствии влияния негативных факторов.
- Появление первых зубов. Их прорезывание зачастую сопутствует ухудшению работы желудка.
- Ферментная недостаточность. Также она бывает лактозной.
- Неграмотный прикорм. Грубая или тяжело усваиваемая пища, используемая в качестве первой «взрослой» еды, создает стрессовую ситуацию для слабой системы пищеварения.
- Замена грудного молока смесью. Такая же реакция не исключена при кормлении молоком животного происхождения.
- Изменения в рационе матери. Последствие несоблюдения диеты для кормящих – изменение качества молока в худшую сторону.
Понос у грудничков возникает и при несоблюдении гигиенических условий. Если малыш трогал руками грязными предметы и после прикасался ко рту, высока вероятность проникновения болезнетворных микробов в организм.
Лекарственные препараты
Перед использованием лекарственных средств против поноса, подходящих для детей, рекомендуется проконсультироваться с доктором. Специалисты назначают несколько видов медикаментов:
ферменты («Мезим Форте», «Фестал»);
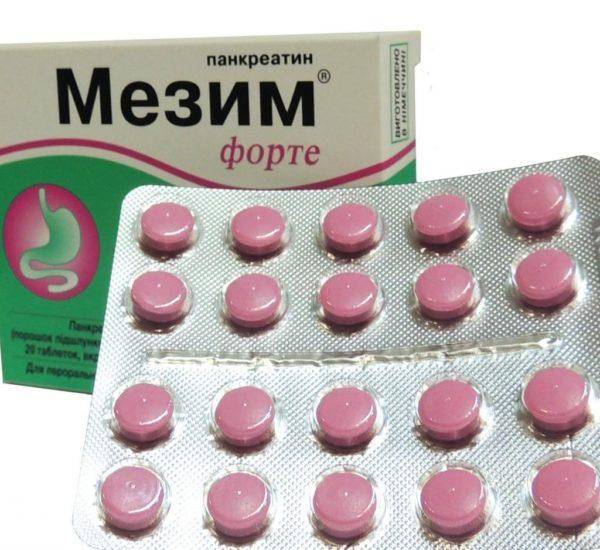
«Мезим» — отличное полиферментное средство
обезболивающие («Дротаверин», «Спазмомен»);
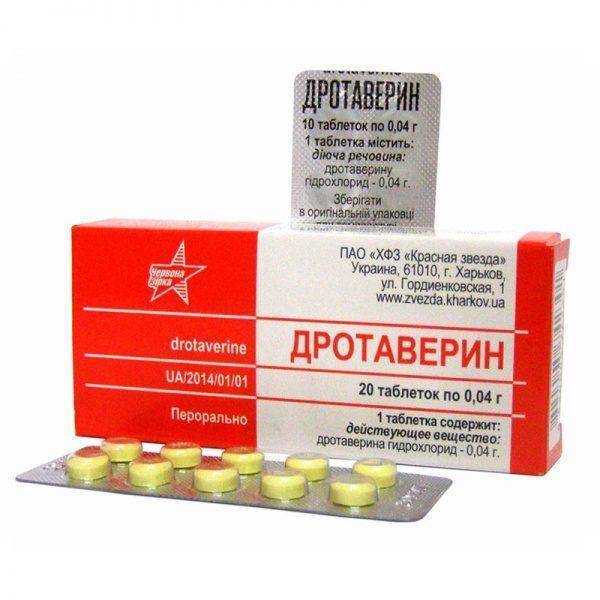
«Дротаверин»
симптоматические («Диарол», «Имодиум»);

«Имодиум»
сорбенты (активированный уголь, «Смекта»);
«Смекта»
солевые растворы («Оралит», «Регидрон»).

«Регидрон»
При повышении температуры нужно дать жаропонижающий медикамент («Парацетамол»), в целях устранения возбудителей ротавирусной инфекции назначаются антибиотики («Меронем», «Нергам»), а для лечения аллергической реакции подходят антигистаминные препараты («Супрастин»).
Народные средства
Народные средства – подходящий вид терапии для лечения поноса. Для детей подойдут эти рецепты:
- раствор крахмала. Растворите маленькую ложку крахмала в неполном стакане кипяченой воды и добавьте немного сахара. Частота употребления – один раз в день;
- отвар кожуры граната. Возьмите корку одного граната и прокипятите ее в половине литра воды. Разделите отвар на две части дайте ребенку утром и вечером;
- чай с мятой и ромашкой. Насыпьте стакан половину ложки зеленого чая, столько же сухой ромашки и добавьте несколько листков мяты. такой чай можно употреблять несколько раз в день.