Симптомы
Лечение
Клинические рекомендации по фармакотерапии и сопутствующей терапии:
- Антибактериальная терапия.
- Кислородная терапия.
- Муколитическая блокада и ингаляции для облегчения отхождения мокроты.
- Жаропонижающие препараты (НПВП, кроме аспирина).
- Бронходилататоры по показаниям.
- Лечебная гимнастика, дыхательная гимнастика и массаж.
- Обезвоживание осанки.
- Иммуномодуляторы при частых обострениях.
- Витамины.
- Обильное питье.
Антибиотики назначают при обострении при лихорадке продолжительностью более 3 дней, без эффекта адъювантной терапии, при симптомах бронхита, пневмонии. У детей дошкольного возраста с хроническим бронхитом используются защищенные амоксициллины, цефалоспорины 1-го и 2-го поколения. При подозрении на микоплазменную или хламидийную инфекцию применяют азитромицин или кларитромицин. У детей старшего возраста кроме этих антибиотиков применяют джозамицин, рокситромицин.

В период выздоровления применяется физиотерапия, витаминотерапия и иммунокоррекция. Эффективны будут витамины группы B, полиненасыщенные жирные кислоты, антиоксиданты (A, E, C). Блюда должны быть с высоким содержанием белка.
Тактика действия фельдшера при обострении хронического бронхита у детей следующая:
- Изоляция ребенка и обеспечение ему комфортного микроклимата;
- При необходимости восстановление носового дыхания (физиологический раствор с последующим введением сосудосуживающих капель);
- Детское сиденье;
- управление лихорадкой;
- использование муколитических препаратов для борьбы с кашлем;
- при необходимости назначают ингаляции с бронхолитиком;
- назначение тепловых процедур на 3-й день нормализации температуры (горячие ножные ванны, теплые компрессы на грудь).
Чтобы не допустить повторения болезни, обратите внимание на микроклимат в квартире. Воздух не должен быть сухим, помещение необходимо регулярно проветривать и избегать контакта с бытовыми аллергенами

Народные методы при хроническом бронхите у детей применяются только с разрешения врача.
Методы носят вспомогательный характер и не заменяют основную терапию. Полезными будут сок черной редьки с медом, компрессы на грудь с тертым хреном, прием настоев ромашки, мяты, шалфея, листьев малины.
Симптомы
Клиническая картина при рецидивирующем бронхите характеризуется несколькими признаками.
- Кашель. Он сохраняется на протяжении нескольких недель. В первое время сухой, а впоследствии приобретает влажный характер. Обычно больной ребенок страдает от него по утрам.
- Повышение температуры тела. Она достигает 37,5 градуса и сохраняется на протяжении нескольких дней.
- Болевые ощущения, локализованные в грудной клетке.
- Общая слабость, повышенная раздражительность.
- Активное сердцебиение.
- Одышка, жесткое дыхание.
Указанные приметы проявляются в период обострения недуга. Длительность последнего зависит от возраста пациента, состояния иммунной системы и ряда других факторов. В период ремиссии у больного ребенка может отмечаться субфебрильная температура (до 38 градусов).

Симптомы атипичных бронхитов
Атипичным бронхитом считается патология, которая характеризуется присоединением бактериальной микрофлоры.
В случае заражения дыхательных путей хламидиями у маленького пациента отмечаются следующие проявления:
- конъюнктивит, сопровождающийся покраснением глаз;
- повышенная зернистость слизистой оболочки глотки;
- увеличение подчелюстных лимфатических узлов;
- длительный кашель, который сложно подавить посредством лечения;
- умеренная лихорадка;
- обструкция бронхов, наступающая в запущенных случаях.
На присоединение микоплазмы указывают такие сигналы:
- сухой кашель до рвоты;
- высокая температура тела;
- общая интоксикация организма;
- слабость;
- побледнение кожных покровов;
- повышенная потливость;
- иссушение слизистых оболочек на фоне заложенности носа;
- гиперемия слизистой оболочки зева.

Симптомы
Обострение протекает как острый детский бронхит. Лихорадочный период продолжается несколько дней. Лихорадка чаще умеренная, однако субфебрильная температура тела может держаться длительно. Основные симптомы рецидивирующего бронхита у детей: кашель в начале заболевания сухой, затем становится влажным с отделением слизистой или слизисто-гнойной мокроты. В лёгких выслушивают рассеянные влажные средне и крупнопузырчатые и грубые сухие хрипы. Количество хрипов может изменяться после откашливания. Проявления ОРВИ (ринит, гиперемия зева и т.д.) исчезают раньше кашля.
Причиной повторения рецидивирующего бронхита является ОРВИ. Симптомы такие же, что и при остром обструктивном бронхите. Рецидивы бронхиальной обструкции обычно наблюдают в течение 6 – 12 месяцев после первого эпизода; у большинства они не повторяются. Дети с отягощенной по аллергическим заболеваниям наследственностью, повышенной концентрацией IgE и продолжающимися эпизодами обструкции составляют группу риска по формированию бронхиальной астмы.
В период ремиссии клинические и физикальные симптомы рецидивирующего бронхита отсутствуют, сохраняется повышенная готовность к кашлю, например при физической нагрузке, вдыхании раздражающих веществ или холодного воздуха.
Полезные физиопроцедуры и ингаляции
Обострения хронического бронхита проходят быстрее, если использовать дополнительные методы терапии ингаляциями: паровыми и лекарственными – через небулайзер.
Для горячих процедур подготовьте большую кастрюлю с водой, насыпьте в нее травы по отдельности или смешайте. Детям можно вдыхать пары настоев малины, липы, шалфея, можжевельника, мяты, багульника, эвкалипта, зверобоя. Перед началом процедуры можно капнуть в воду эфирные масла: кедр, лаванда, эвкалипт, сандал, анис, хвойный экстракт.
Вдыхание горячих паров запрещено малышам до 5 лет, есть риск обжечь слизистую горла. Лучше отдать предпочтение электронному дисперсному аппарату. Купить распыляющее устройство можно в любой аптеке. Для заправки дозатора подойдут следующие препараты:
- Водные настои трав. Масляные лекарства и эфиры для небулайзера не годятся. Их можно капать в подушку для вдыхания во сне;
- раствор соды и соли;
- «Амбробене», «Лазолван»;
- диоксидин для обеззараживания дыхательных путей;
- «Саламол»;
- «Беродуал» при лающем кашле, затрудненном дыхании;
- «Асталин»;
- сульфат магния (2–4 мл на одну процедуру).
После ингаляций держите больного в тепле, переоденьте в сухую одежду, можно уложить в кровать под одеяло.
Пить и кушать разрешите через 20–30 минут.
В поликлинике и при санаторном лечении хронического бронхита педиатры советуют проводить купирование воспалительного процесса с помощью ультрафиолетового облучения и КУФ.
Лучи из специального аппарата направляются на грудь ребенка. Малыш может почувствовать тепло, неприятных ощущений нет. Курс процедур помогает разжижать мокроту, повышает иммунитет, микробы будут уничтожены.
Еще один вид немедикаментозной терапии бронхита подходит малышам от 3–4 лет — дыхательная гимнастика Александры Стрельниковой. Обучиться делать ее дома можно с помощью книг или видео.
Обязательно соблюдайте рекомендации тренера по ритму и частоте вдохов-выдохов. Младшим дошкольникам достаточно делать 3–4 упражнения в день.
Диагностика рецидивирующего бронхита у детей:
При цитологическом исследовании бронхиального содержимого в период обострения преобладают нейтрофильные лейкоциты, клетки бронхиального эпителия и уменьшается количество макрофагов. При длительности болезни свыше 10 лет в период клинической ремиссии появляются дистрофически измененные клетки бронхиального эпителия и снижается количество макрофагов.
Микробиологическое и вирусологическое исследования подтверждают значение инфекции в обострении рецидивирующего бронхита. Из мокроты и бронхиального секрета чаще высеваются ассоциации микробов: стрепт. пневмонии, гемофильная палочка, стафилококк, стрептококк.
Рентгенологические изменения отмечаются только в период обострения, при этом регистрируются расширение корней легких и нечеткость контуров прилежащих бронхов. У половины подростков при длительности заболевания 10 лет и больше имелась стойкая деформация корней, определяющаяся развитием склероза в прикорневых отделах.
При бронхоскопическом исследовании у детей, как правило, обнаруживаются воспалительные изменения в трахее и крупных бронхах. У подавляющего большинства (84 %) воспалительные изменения в бронхиальном дереве имеют негнойный характер и представлены эндоскопически катаральным эндобронхитом.
Сравнительно редко и преимущественно в период обострения заболевания наблюдается катарально-гноиный или гнойный эндобронхит. Воспалительная реакция слизистой оболочки трахеобронхиального дерева носит обычно диффузный характер, но степень эндобронхита может быть более выраженной в одном из легких. В период ремиссии бронхоскопические признаки бронхита чаще выражены слабо, но сохраняются у большинства больных, указывая на тенденцию заболевания к латентному течению.
Бронхографическая картина при обострении характеризуется множественными периферическими «обрывами» заполнения бронхов, уменьшением числа периферических ветвей, фрагмен-тированным заполнением периферических бронхов. Указанные изменения свидетельствуют о наличии воспаления (гиперсекреции) вследствие поражения бронха и Fie отражают глубины поражения его стенки. Перечисленные бронхографические признаки обратимы, и в период ремиссии бронхограмма может быть нормальной.
Исследования вентиляционной функции у больных рецидивирующим бронхитом подтверждают отсутствие изменений в период ремиссии и обструктивные нарушения в период обострения у половины больных.
Перспективно изучение функциональных особенностей бронхов с использованием ингаляционных проб с бронхоконстрик-торами и бронходилататорами.
По данным ряда авторов и нашим наблюдениям, у 80-85 % больных рецидивирующим бронхитом наблюдается патология ЛОР-органов, По-видимому, поражения верхних дыхательных путей являются проявлением единого патологического процесса в респираторной системе. Школьники, страдающие рецидивирующим бронхитом, болеют острой пневмонией гораздо чаще, чем здоровые дети.
Течение бронхита у детей
Рецидивы заболевания бывают как при обструктивном бронхите, так и в случае недуга без подобной симптоматики. Поскольку слизистые оболочки трахеобронхиального дерева у ребенка являются более уязвимыми, при частых простудах и ОРВИ происходит их критическое повреждение, что в результате приводит к развитию бронхита. Зачастую возникновение болезни связано с загрязненностью окружающей среды и пассивным курением. Рецидивы бронхита у детей протекают таким образом:
- Обострение бронхита чаще всего начинается с лихорадочного периода, который длится на протяжении нескольких дней.
- На первом этапе бронхита наблюдается сухой кашель, сменяющийся влажным, с выделением гнойно-слизистой мокроты.
- Навязчивый кашель продолжает мучить ребенка даже после того, как симптоматика становится менее выраженной или исчезает полностью.
- Некоторые специалисты советуют делать своевременную вакцинацию детей.
Лечение
Терапевтический курс при бронхите нельзя назначать самостоятельно. Это чревато осложнениями и даже смертью детей до двухлетнего возраста. За назначениями нужно обратиться к педиатру, если потребуется к отоларингологу.
Пульмонолог подключается к лечению бронхита, если недуг перешел в пневмонию, бронхиолит, наблюдает малышей в стационаре. При аллергическом бронхите педиатр обязательно советуется с аллергологом-иммунологом для составления корректного курса терапии, при бактериальной инфекции дыхательных путей может потребоваться помощь инфекциониста.
Способы вылечивания и список препаратов для терапии определяют признаки бронхита у ребенка. Обычно в перечень лекарств включают комплекс медикаментов для избавления от кашля, разжижения и выведения мокроты, снятия температуры, противовирусные и противомикробные. Таблетки, сиропы, суспензии принимают по инструкции, соблюдая дозировку. Приведем короткий список самых эффективных и безопасных для младенцев медикаментов.
Это свечи и сиропы для новорожденных, таблетки с 2–3 лет.
- «Цефекон»;
- «Нурофен»;
- парацетамол;
- «Ибуклин Юниор».
Противовирусные
Показаны всем детям на начальном этапе развития болезни, обязательны при вирусном бронхите.
- «Арбидол»;
- «Анаферон»;
- «Интерферон;
- «Лаферобион»;
- «Альфарона».
Антибиотики
Показаны при бактериальном, хламидийном, стрептококковом, пневмококковом бронхите.
- «Азитромицин»;
- «Зиннат»;
- «Сумамед»;
- «Флемоксин Солютаб»;
- «Амоксициллин»;
- «Амоксиклав»;
- «Цефтриаксон».
Антигистаминные
Обязательны при аллергическом бронхите, рекомендуются детям при остром, обструктивном типе болезни для снятия отека слизистой.
- «Зодак»;
- «Зиртек»;
- «Фенистил»;
- «L-Цет»;
- «Супрастин»;
- «Диазолин».
Используются сиропы, растворы для ингаляций, таблетки.
- Бромгексин;
- «Лазолван»;
- «Амбробене»;
- «Либексин.
Отхаркивающие
Выводят мокроту, усиливая работу мышц бронхов.
- «Мукосол»;
- «Эреспал»;
- «Проспан»;
- «Гербион»;
- сироп солодки;
- «Бронхолитин».
Расширяют проход для воздуха, снимают бронхоспазм.
- «Аскорил»;
- «Теопэк»;
- «Эуфиллин»;
- «Беродуал».
Спазмолитики
Снимают спазм бронхов, восстанавливают частоту и ритм дыхания.
- папаверин (колоть внутривенно можно детям с 4 лет, с полугода можно использовать свечи);
- «Но-шпа»;
- «Дротаверин».
Препараты для ингаляций
Разжижают мокроту, усиливают действие антибиотиков, укрепляют иммунитет.
- «Пульмикорт»;
- «Амбробене»;
- «Лазолван».
Помогают восстановиться после болезни, выработать иммунитет к вирусам.
- «Иммунал»;
- «Виферон»;
- «Интерферон».
Для восстановления микрофлоры кишечника
Нужно принимать при противомикробной терапии, с первого дня лечения антибиотиками, если спустя 2–3 недели после выздоровления у ребенка начался понос.
- Лактобактерин;
- Бифидумбактерин;
- «Линекс».
Вот, что рассказывает врач-педиатр Евгений Олегович Комаровский о методах лечения бронхита:
Диагностика и лечение бронхита
Механизм развития
Обзор
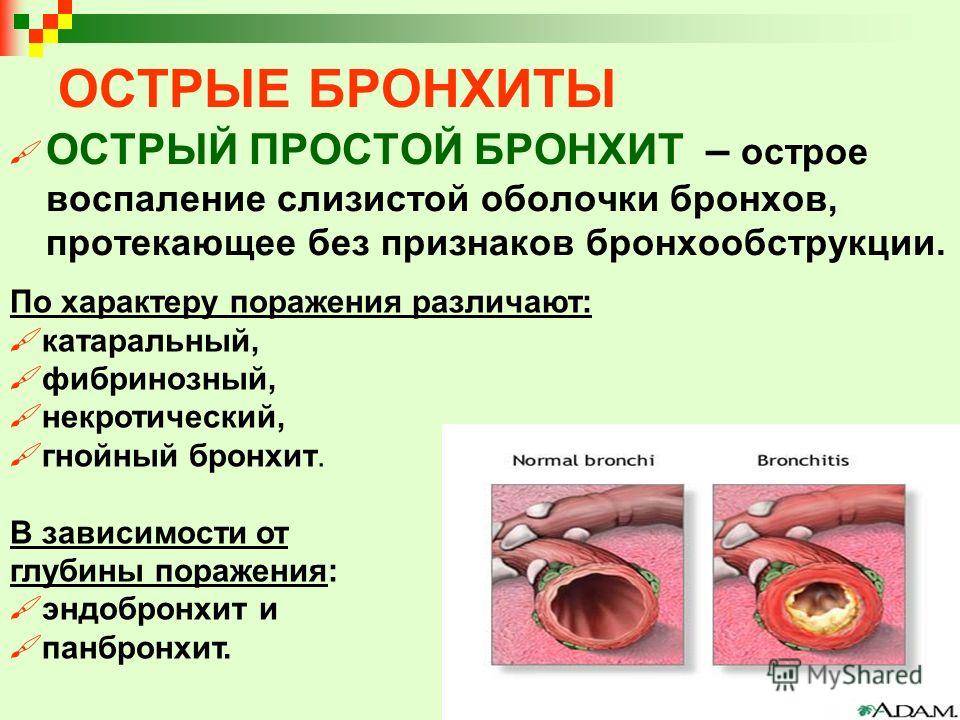
Бронхит — это воспаление бронхов — дыхательных путей, по которым воздух поступает в легкие.
Бронхи — это главные дыхательные пути легких. Трахея человека (дыхательное горло) в нижней своей части разделяется на два бронха. Они в свою очередь делятся на мельчайшие разветвления внутри легких (бронхиолы).
Стенки бронхов выделяют слизь, которая улавливает пыль и прочие частицы, чтобы предотвратить раздражение. В большинстве случаев бронхит возникает из-за инфекции, вызывающей воспаление и раздражение бронхов, в результате чего они вырабатывают больше слизи, чем требуется. В этом случае ваш организм пытается вывести излишки слизи с помощью кашля.
Чаще всего бронхит проходит в течение 2–3 недель. Этот тип бронхита называется острым. Основной симптом острого бронхита — кашель, иногда с мокротой (слизью) желто-серого цвета. Также может возникать боль в горле, свистящее дыхание и заложенность носа, так как болезнь часто развивается на фоне простуды или гриппа.
В большинстве случаев бронхит легко лечится в домашних условиях, под контролем врача. На время лечения выдается больничный лист сроком 10–14 дней. Госпитализация в больницу не требуется. При появлении симптомов болезни желательно обратиться к врачу-терапевту. При необходимости терапевт отправит вас на консультацию к врачам узких специальностей: пульмонологу, фтизиатру, инфекционисту и прочим.
Без лечения выздоровление может затянуться на несколько недель, кашель, особенно в ночное время, изматывает силы больного, что приводит к ухудшению общего самочувствия и снижению работоспособности. Кроме того, без врачебного наблюдения острый бронхит часто переходит в пневмонию или хронический бронхит форму, который с годами приводит к необратимому снижению функции легких.
Особенно тревожным является появление крови в мокроте. Этот симптом требует обязательного обращения к врачу, так как может быть признаком опасных заболеваний: туберкулеза и рака легких.
В некоторых случаях симптомы бронхита могут быть затяжными. Если симптомы длятся, по крайней мере, 3 месяца, это называется «хронический бронхит». Наиболее распространенная причина хронического бронхита — курение. С течением времени табак наносит непоправимый урон бронхам, из-за чего они воспаляются. От хронического бронхита полностью вылечиться нельзя, но есть ряд лекарств, которые помогают облегчить его симптомы.
Хроническая обструктивная болезнь легких
У больных хроническим бронхитом может развиться другое заболевание, связанное с курением, — эмфизема, при которой воздушные мешочки в легких (альвеолы) повреждаются, и это вызывает одышку.
Если у вас одновременно развивается два заболевания — хронический бронхит и эмфизема, то в таком случае говорят, что у вас «хроническая обструктивная болезнь легких» (ХОБЛ).
Острый бронхит — одно из наиболее распространенных инфекционных заболеваний легких и одна из самых распространенных причин обращения к врачу-терапевту. Острый бронхит возникает у людей всех возрастных групп, но чаще всего он встречается у людей старше 40–50 лет. Пик заболеваемости приходится на зимнее время года. Бронхит часто сопровождает или является осложнением простуды или гриппа.
Что делать, если ребенок часто заболевает бронхитом?
К какому врачу обратиться? Решить проблему помогут педиатр и лор. Лечение комплексное и включает симптоматическую и патогенетическую терапию. В период ремиссии все силы направлены на укрепление иммунитета. Симптомы обструктивного бронхита снимают бронхолитики и отхаркивающие средства. В экстренных случаях понадобятся бронхорасширяющие спазмолитики.
Общие рекомендации
Медики рекомендуют родителям:
- давать детям витамины и минералы;
- проводить влажную уборку комнат;
- укреплять организм малышей закаливанием (обтирания и воздушные ванны);
- устранить этиологические факторы (табачный дым);
- делать теплые ванночки для ног;
- включить в рацион молочную продукцию, нежирные сорта мяса, зелень и свежие овощи.
Медикаментозная терапия
Интенсивная терапия показана при обострении хронического бронхита. При неосложненном течении ребенка лечат в домашних условиях. Наиболее часто в схеме лечения хронического бронхита присутствуют следующие лекарственные препараты:
- Антибиотики. У детей применяются макролиды, средства пенициллинового ряда, цефалоспорины. Благодаря им можно предотвратить распространение инфекции в организме.
- Отхаркивающие средства. Используют лекарства, разжижающие мокроту (Бронхикум, Мукалтин, Амброгексал). Также полезными будут препараты, улучшающие выход слизи (Амбробене, Проспан, Лазолван). Прием данных средств усиливает кашель, что ускоряет очищение бронхов, а значит выздоровление наступает быстрее.
- Бронхолитики. Цель их назначения — расширить просветы в бронхах, чтобы улучшить отток слизи. Применяются для предупреждения обструктивного синдрома. Детям назначаются ингаляции с Амброксолом, Лазолваном.
- Жаропонижающие. Показания к приему у детей — температура тела 38⁰С и выше. При лихорадке помогают Ибупрофен, Парацетамол.
Проведение ингаляций
Ингаляции при рецидивирующем бронхите помогают разжижать и выводить мокроту. Плюсы — препараты, применяемые таким способом, быстрее усваиваются организмом и менее вредны, чем средства для внутривенного введения. Детям полезно вдыхать лекарственные пары:
- трав: шалфея, эвкалипта, липы, зверобоя;
- эфирных масел: пихты, эвкалипта, чайного дерева, сосны.
В качестве ингаляционных растворов подходят Хлорофиллипт, Беротек, Беродуал, сульфат магния (для 1 процедуры требуется 2-4 мл). Ингаляции рекомендуют проводить детям каждый день по 2-3 раза.
Физиотерапевтическое лечение
Наиболее эффективные методы — УФ-облучение и КУФ-облучение. Коротковолновое ультрафиолетовое излучение позволяет уничтожить все патогенные бактерии и грибки в организме малыша. После курса УФ-облучения у малышей отмечаются следующие положительные эффекты:
- мокрота выводится легче и быстрее;
- уменьшается воспаление в бронхах;
- улучшаются обменные процессы.
Дыхательная гимнастика, фитотерапия и другие альтернативные методы лечения
Фитотерапия при бронхите — еще один способ помочь малышу побороть патологические симптомы. С помощью растительных средств удается облегчить состояние ребенка:
- Отвар из липы, мяты и шалфея. Травы смешивают в равных количествах и заливают кипятком. Настаивается напиток 2 дня. Для улучшения вкуса в него добавляют мед. Лекарство дают малышу натощак по чайной ложке.
- Мазь на основе чебреца, корня солодки, почек сосны. Ингредиенты заливают 1/2 ст. воды и варят в течение нескольких минут на медленном огне. В смесь добавляют барсучий жир и оставляют на огне еще на 5 минут. Лекарство втирают в грудь больного малыша дважды в сутки.
Массаж нужно делать с соблюдением следующих правил:
- все движения должны быть плавными, а постукивания – несильными;
- нельзя проводить процедуру ребенку с повышенной температурой;
- перед началом манипуляций спину растирают эфирными маслами;
- выполняют массаж за час до приема пищи 3 раза в день.
Дыхательная гимнастика ускоряет отхождение мокроты и стимулирует восстановление слизистых оболоек дыхательных путей. Делать упражнения нужно в период ремиссии, а также на 3-4 день обострения бронхита, когда воспаление уже спало, а температура тела нормализовалась. Гимнастика выполняется стоя или сидя, но обязательно с прямой спиной.
Народные средства
Односторонний и двухсторонний бронхит лечат с помощью народных средств. Конечно, полностью заменить медикаментозную терапию они не могут, однако дополнить ее и тем самым ускорить выздоровление вполне способны. Для смягчения кашля используют черную редьку.
В крупном корнеплоде по центру делают отверстие. Затем вынимают часть мякоти, а образовавшееся пространство заливают медом. Отверстие начиненного корнеплода прикрывают «крышкой» из его срезанной верхней части. Средство принимают перед трапезой.
С этой же целью используют картофель. Его отваривают в шкурке, затем очищают и раздавливают, чтобы получилась кашица. В нее добавляют измельченный лук и чеснок. Из получившейся смеси делают лепешку. Ее прикладывают к смазанной маслом груди. На нее сверху кладут целлофановый пакет. Длительность процедуры составляет 30 минут. На протяжении этого времени больной должен быть укрыт одеялом.
Независимо от кода МКБ рецидивирующего бронхита, для усиления потоотделения и ускорения процесса выведения мокроты делают имбирный чай. Корень растения измельчают в мясорубке и заливают кипятком в соотношении 1:5. После этого добавляют мед и немного корицы. Напитку дают настояться в теплом месте в течение 10 минут. Готовое лекарство принимают в течение дня.
Некоторые применяют травяной сбор. Для этого смешивают листья малины и мать-и-мачехи, а также липовый цвет в одинаковых пропорциях. Затем 100г сухого сырья заливают 1 л кипятка. Напитку дают настояться в теплом месте в течение 15 минут. Его принимают в теплом виде.
Вспомогательные методы лечения
Народные методы при бронхите у ребенка, ингаляции и физпроцедуры нельзя использовать как полноценный курс лечения. Сочетайте рекомендации доктора по домашней терапии и бабушкины советы с медикаментами.
Вылечить бронхит получится быстрее и эффективнее, если применять следующие вспомогательные процедуры для выведения мокроты, ликвидации семейств бактерий в бронхах и гортани:
- Электрофорез. Малышам назначают в среднем 5 сеансов физиотерапии в течение 10 дней. Через кожу с помощью маломощного тока вводят противовоспалительные, отхаркивающие, противовирусные препараты.
- Массаж при бронхите. Наиболее эффективен дренаж. После разминания кожи на спине и груди, постукиваний нужно откашливаться. Полезно щекотать ребенка, прыгать на батуте, бегать.
- Горчичники. По мнению доктора Комаровского, ставить горчичники, согревающий спиртовой компресс на грудь ребенку неэффективно и даже опасно. Парить ножки и растирать мазями с ментолом, барсучьим жиром можно даже новорожденных.
- Ингаляции. Дышать через небулайзер можно «Амбробене», солевыми и физрастворами. Процедуры облегчают кашель, снимают осиплость голоса. Использовать горячие паровые ингаляции при температуре запрещено.
- УВЧ. Помогает снять спазм в дыхательных путях, устранить воспаление гортани, восстановить осипший голос.
- Магнитотерапия. Необходима для лечения острого и хронического бронхита. Улучшается работа бронхов, легких при постоянном покашливании. Используется как профилактическая мера при частых ОРВИ, простудах.
- Синяя лампа. Применяется для терапии воспалительных процессов с советских времен. Процедура помогает разжижению мокроты, рассасыванию инфильтратов. Нельзя использовать, если у ребенка есть кожные поражения.
- Гомеопатия. Допускается давать детям с 2–3 лет, нужно смотреть инструкцию препарата. При сильном влажном кашле пропейте ипекакуану, при сухом – аконитум.
- Народные рецепты. Выведению и разжижению мокроты хорошо помогают грудные сборы, молоко с медом и содой, паровые ингаляции с ромашкой и чередой, компрессы с подсолнечным маслом и медом на грудь. Вместо чая или компотов приготовьте отвар из чабреца, давайте ребенку пить 3 раза в день по маленькому стаканчику.
- Прогулки и закаливание. Гуляйте с малышом каждый день, когда температура вернется в норму. В летний период можно находиться на улице час, полтора, в зимний – 2 раза по 20–30 минут.