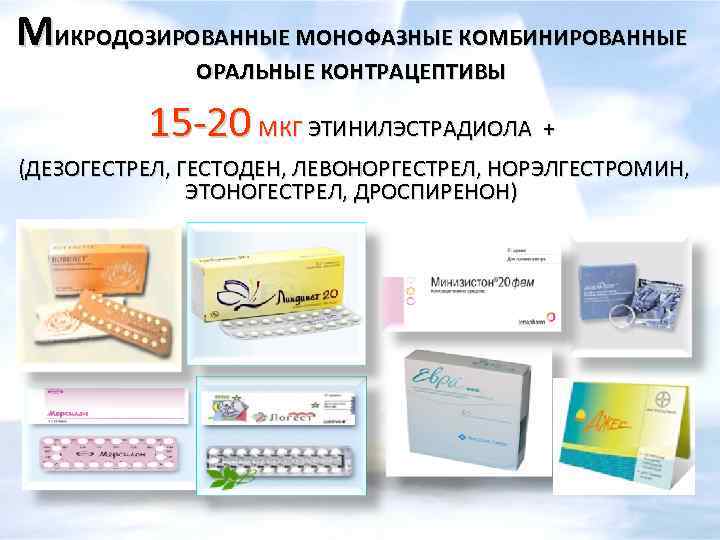
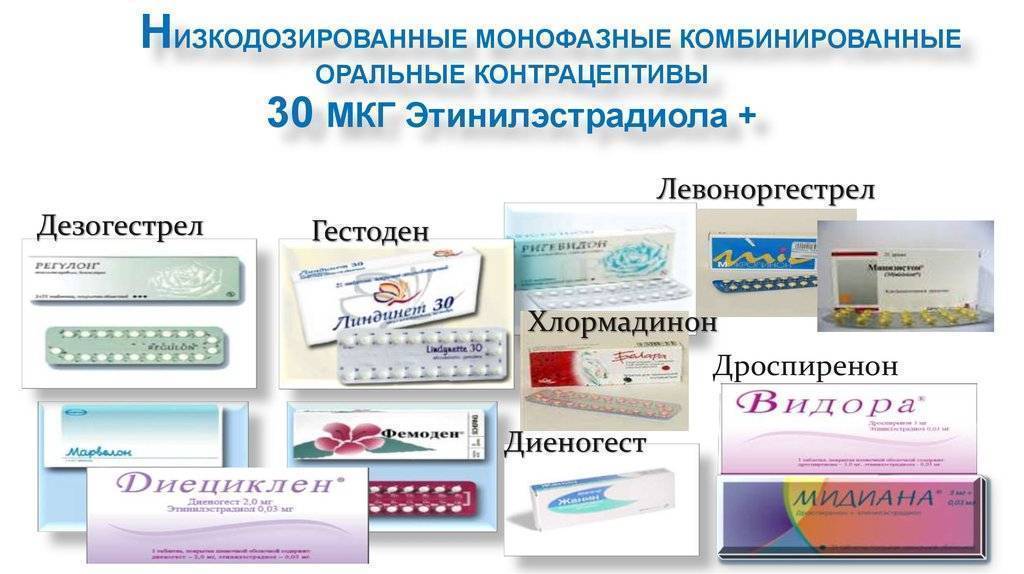
Лечебный эффект КОК
Все противозачаточные дают разный набор эффектов. Самые важные:
Снижается риск возникновения внематочной беременности;
Улучшение состояния кожи и волос.
Нормализация менструального цикла. Облегчение болей при месячных
Уменьшение объема выделений, что важно для женщин с анемией.
Возможность планирования критических дней.
Защита от раннего климакса и старения.
Антиандрогенный эффект — уменьшение роста волос над губой, на подбородке и т.д.
Снижение риска развития воспалений половых органов в 2 раза за счет увеличения вязкости слизи в канале шейки.
Снижает риск развития рака матки и яичников более чем в 2 раза.
Профилактика развития миомы матки, кисты яичников, доброкачественных опухолей молочных желез. Эффект длится весь период приема и распространяется на 15 лет после отмены препаратов.
Внимание! Гормональные препараты предотвращают рак яичников и матки, но, если опухоль уже была, они наоборот ускоряют ее рост. они могут ускорять рост той опухоли, которая имела место до начала их применения, поэтому обследоваться у гинеколога обязательно!
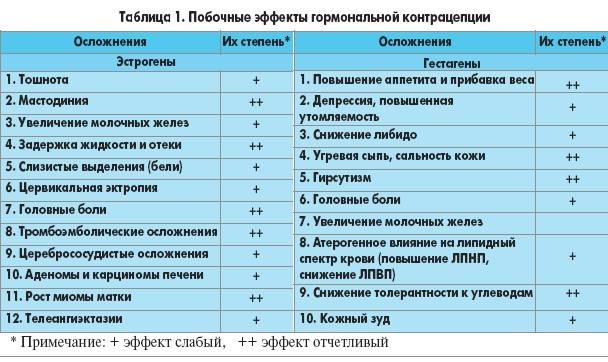
Побочные эффекты оральных контрацептивов
Побочные эффекты при приеме КОК не редкость. В основном это временные неприятные состояния, не угрожающие здоровью. Если таблетки подобраны правильно, через 1-2 месяца все проходит и прием контрацептивов никак не ощущается.
Возможны:
- кровянистые выделения в середине цикла, болезненность молочных желез;
- головные боли, головокружение;
- тошнота, метеоризм,
- небольшое увеличение массы тела, отеки конечностей
- временное снижение или усиление либидо.
Среди серьёзных побочных эффектов (у 1% пациенток) боли в ногах, мигрень, затрудненное дыхание, желтуха, аллергическая сыпь, скачки давления. При таких симптомах нужно обратиться к гинекологу и сменить препарат. Особенно внимательно нужно подбирать лекарства курящим женщинам старше 35-40 лет — именно у них чаще всего возникают осложнения.
Независимо от выбранного метода контрацепции, женщине необходимо оценивать своё самочувствие: периодически измерять АД, сдавать мочу и мазки, проходить осмотр молочных желез, посещать гинеколога.
Ещё один побочный эффект может проявиться после приема КОК — длительный прием гормональных контрацептивов изменяет микрофлору влагалища, приводя к дисбиозу и молочнице. Даже если это случилось — ничего страшного — оба эти состояния успешно лечатся.
Противопоказания к приёму оральных контрацептивов
Прием КОК категорически запрещен при следующих заболеваниях:
- Грудное вскармливание, период в 6 недель после родов, беременность.
- Мигрень, рассеянный склероз.
- Гипербилирубинемия.
- Хронические сердечно-сосудистые заболевания, бронхиальная астма.
- Патологии и опухоли печени, почек, например, почечный диализ.
- Гипертоническая болезнь.
- Избыточный вес, сахарный диабет, тиреотоксикоз.
- Рак половых органов.
- Курение от 15 сигарет в сутки.
- Ожирение III–IV степени.
- Существуют и другие противопоказания — о них расскажет на приеме гинеколог.
Противозачаточные таблетки: плюсы и минусы применения
Противозачаточные таблетки (комбинированные оральные контрацептивы — сокращенно КОК) на сегодняшний день считаются одним из самых надежных методов предохранения от беременности. Это значит, что при правильном применении и соблюдении инструкции, возможность беременности практически исключается.
Все гормональные контрацептивы работают по одному и тому же принципу – подавляют овуляцию (то есть препятствуют созреванию и выходу яйцеклетки в маточную трубу) и не дают яйцеклетке прикрепиться к слизистой матки. Однако, пропуск таблетки может стать причиной наступления беременности. Поэтому прием гормональных противозачаточных таблеток требует внимательности и организованности.
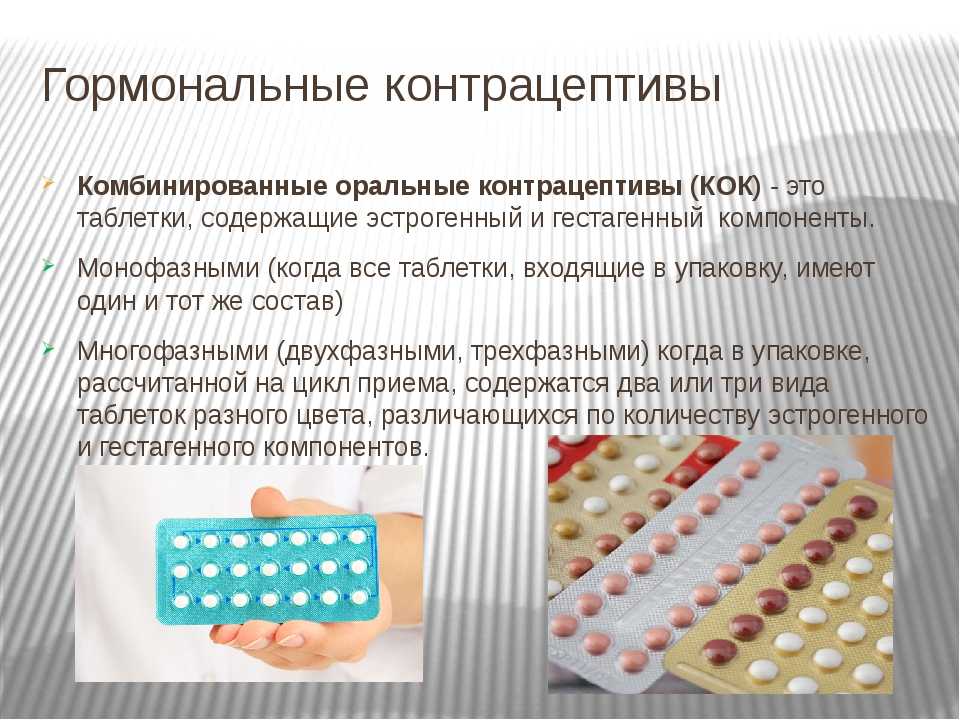
Противозачаточные таблетки содержат синтетические половые гормоны, которые по своему составу и свойствам очень близки к гормонам, вырабатываемым в женском организме – эстрогену и гестагену. Современные оральные контрацептивы могут содержать либо один вид гормонов (прогестерон), либо два (прогестерон и эстроген). Бывают они двух видов: мини-пили, которые содержат только синтетический гестаген и комбинированные оральные контрацептивы (КОК), которые содержат оба вида гормонов. Кроме того, различают монофазные и многофазные препараты. Монофазные препараты состоят из набора таблеток, которые необходимо принимать в течение 21 дня и содержат одинаковое количество эстрогенов и прогестагенов. В многофазных препаратах состав таблеток меняется два три раза в течение цикла (обычно они отличаются по цвету). Таблетки мини-пили бывают только многофазными.
Оральные контрацептивы может правильно подобрать и выписать только гинеколог или гинеколог-эндокринолог. Для этого проводится обследование женщины и сдаются анализы, по результатам которых врач определяет возможность применения этого метода контрацепции.
Преимущества метода
Помимо высокого противозачаточного эффекта, противозачаточные таблетки применяются и в лечебных целях. Оральные гормональные контрацептивы назначают при:
- лечении эндометриоза (внутреннего и внешнего);
- лечении гормональной дисфункции (кожа становится сияющей, улучшается самочувствие и настроение, снижается риск остеопороза);
- лечении кисты яичников;
- снижении объема кровопотери при обильной менструации;
- нормализации нерегулярного менструального цикла;
- лечении бесплодия.
Кроме того, гормональные таблетки могут назначаться в качестве лечебного средства девушкам, не живущим половой жизнью. Обычно для терапии себореи, акне и других заболеваний, вызванных дисбалансом гормонального фона.
Учеными доказано, что прием контрацептивов снижает риск развития злокачественных опухолей в гинекологической сфере. Женщины, использующие гормональные контрацептивы, реже страдают от воспаления матки или придатков, у них реже наблюдается мастопатия (патология молочных желез). КОК значительно снижают риск внематочной беременности (мини-пили этот риск повышают).
Недостатки метода
- Таблетки следует принимать строго по инструкции – ежедневно, в одно и то же время. Пропуск таблетки может стать причиной наступления беременности.
- Гормональные контрацептивы не способны защитить от заболеваний передающихся половым путем.
- Прием гормональных контрацептивов может быть не совместим с некоторыми лекарствами. Эффективность КОК нейтрализуется и может наступить беременность. Поэтому, при назначении препарата, необходимо сообщить врачу о приеме дополнительных лекарственных средств.
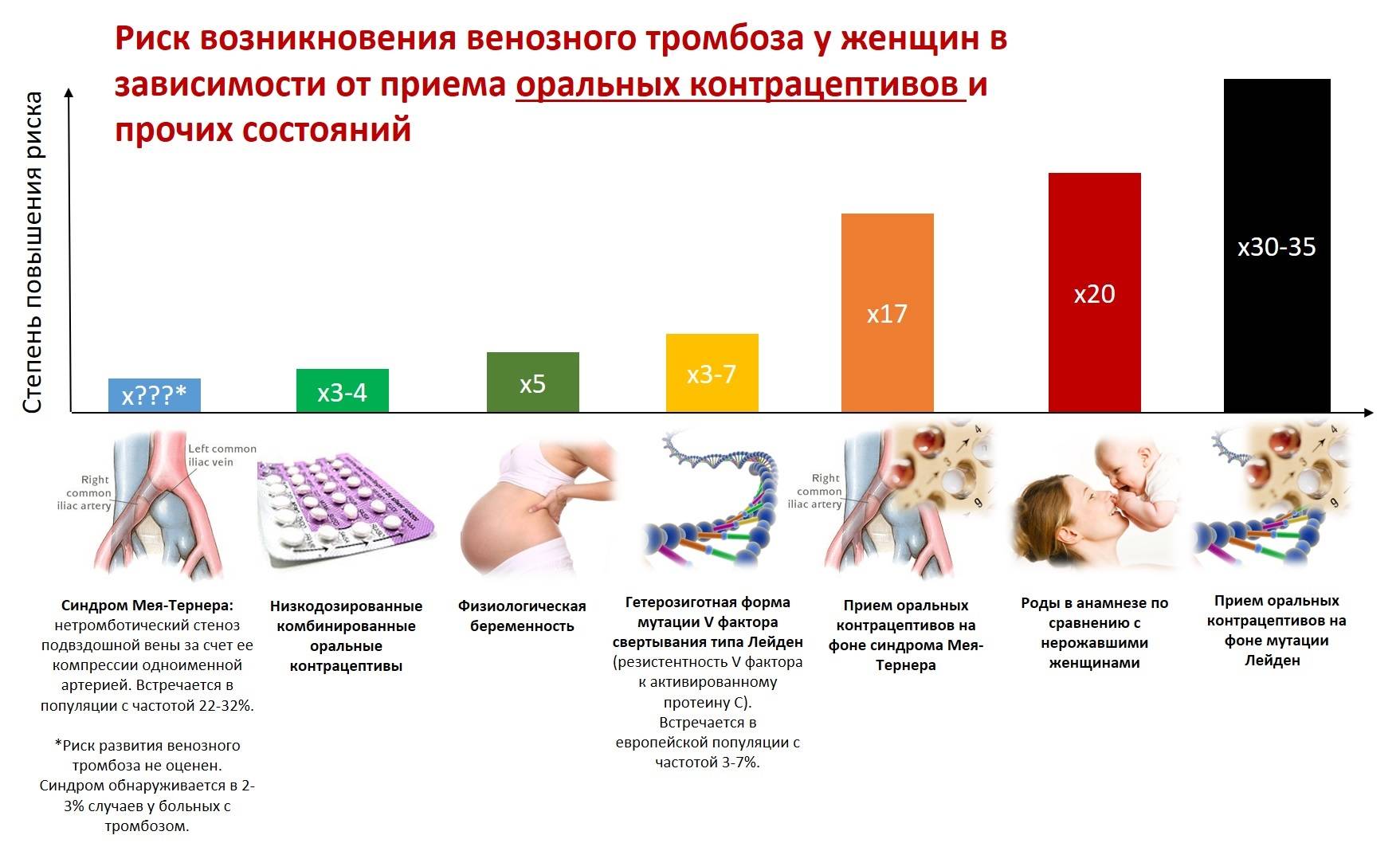
- Существуют противопоказания для приема гормональной контрацепции. Самый распространенный побочный эффект гормональной контрацепции — повышение свёртываемости крови, что может привести к образованию тромбов. В зону риска попадают курильщицы. Препарат нежелательно использовать женщинам с тромбофлебитом, тяжелыми заболеваниями печени, эндометриозе и раке молочных желез.
Если вы заботитесь о своем здоровье и ищете надежное и удобное противозачаточное средство, приходите на
в Санкт-Петербурге. Вам помогут
подобрать необходимые оральные контрацептивы, которые максимально подойдут вашему организму.
Последнее обновление: 30.03.2021
Назад
Какие могут быть побочные эффекты?
Побочные эффекты у данного метода есть, но в большинстве случаев они не представляют большую опасность для организма и не являются противопоказанием к применению противозачаточных фармпрепаратов. Список возможных осложнений:
- тошнота;
- прибавка в весе;
- болезненность в области молочных желез;
- небольшие кровянистые выделения в середине цикла, не связанные с месячными;
- перепады настроения.

Эти явления в ряде случаев со временем проходят. При отсутствии улучшений врач может порекомендовать другой фармпрепарат. Кроме этого, таблетки могут вызвать:
- боль в животе;
- нарушение зрения;
- отек нижних конечностей и бедер, сопровождающиеся болевым синдромом.
Подобные симптомы требуют срочного обращения к врачу и прекращения приема гормональных средств. Продолжение приема ОК опасно из-за высокого риска развития таких осложнений, как тромбоз, гипертонический криз или острая печеночная недостаточность.
Комбинированные пероральные контрацептивы (КОК)
В большинстве препаратов используется эстроген этинилэстрадиол в дозировке 20 мкг. В качестве гестагена применяют:
- норэтиндрон;
- левоноргестрел;
- норгестрел;
- норэтиндрон ацетат;
- норгестимат;
- дезогестрел;
- дроспиренон — самый современный прогестин.
Новое веяние в производстве КОК — выпуск препаратов, повышающих уровень фолатов в крови. Эти КОК содержат дроспиренон, этинилэстрадиол и левомефолат кальция (метаболит фолиевой кислоты) и показаны женщинам, планирующим беременность в ближайшее время.
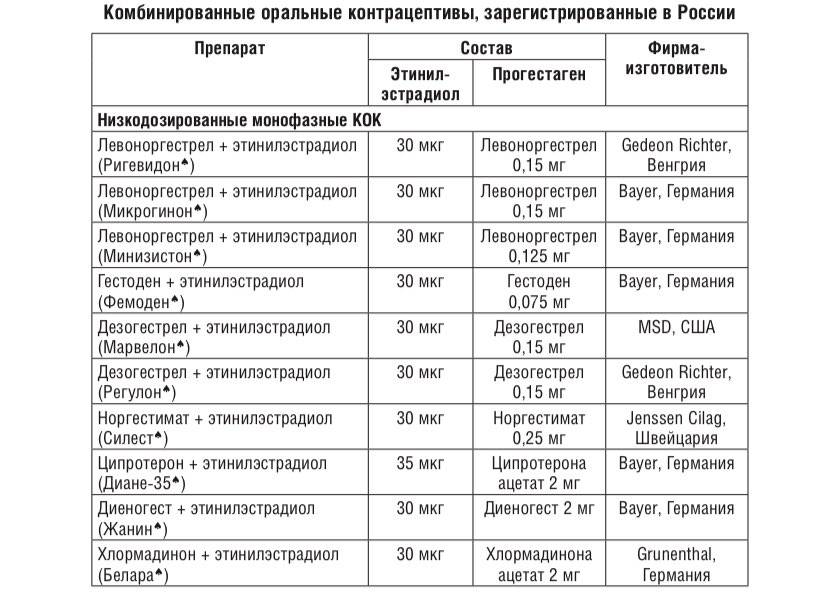
Монофазные КОК контрацептивы имеют постоянную дозу эстрогена и прогестина. Двухфазные КОК содержат две, трехфазные — три, а четырехфазный — четыре комбинации эстрогена и гестагена. Многофазные препараты не имеют преимуществ перед монофазными комбинированными оральными контрацептивами по эффективности и побочным эффектам .
На фармацевтическом рынке доступны около трех десятков КОК, подавляющее большинство среди которых — монофазные. Они выпускаются в форме 21+7:21 гормонально активная таблетка и 7 таблеток-плацебо. Это облегчает последовательный ежедневный контроль над регулярным применением КОК.
Комбинированные оральные контрацептивы (КОК) список: виды и названия
Механизм действия
Основной принцип работы КОК заключается в ингибировании овуляции. Препараты снижают синтез ФСГ и ЛГ. Сочетание эстрогена и прогестина дает синергический эффект и повышает их антигонадотропные и антиовуляторные свойства. Кроме того, КОК противозачаточные изменяют консистенцию цервикальной слизи, вызывают гипоплазию эндометрия и уменьшают сократимость маточных труб.
Эффективность во многом зависит от комплайенса. Частота наступления беременности в течение года колеблется от 0,1 % при корректном применении до 5 % при нарушениях в режиме приема.
Преимущества
Комбинированные гормональные контрацептивы широко применяют для лечения нарушений менструального цикла, уменьшения или устранения овуляторного синдрома. Прием КОК уменьшает кровопотерю, поэтому целесообразно их назначение при меноррагии. КОК могут использоваться для корректировки менструального цикла — при необходимости отсрочить наступление очередной менструации.
КОК снижают риск развития доброкачественных образований груди, воспалительных заболеваний органов малого таза, функциональных кист. Прием КОК при уже имеющихся функциональных кистах способствует их значительному уменьшению или полному рассасыванию. Применение КОК способствует снижению риска злокачественных заболеваний яичников на 40 %, аденокарциномы эндометрия — на 50 % . Защитный эффект длится до 15 лет после отмены препарата.
Недостатки
Побочные эффекты: тошнота, чувствительность груди, прорывные кровотечения, аменорея, головная боль.
Эстроген, входящий в состав КОК, способен активировать механизм свертывания крови, что может привести к развитию тромбоэмболии. В группу риска развития подобных осложнений на фоне приема КОК входят женщины с высоким уровнем ЛПНП и низким уровнем ЛПВП крови, тяжелой формой диабета, сопровождающейся поражением артерий, неконтролируемой артериальной гипертензией, ожирением. Кроме того, вероятность появления нарушений свертывания крови повышается у курящих женщин.
Противопоказания для применения комбинированных оральных контрацептивов
- тромбозы, тромбоэмболии;
- стенокардия, транзиторные ишемические атаки;
- мигрень;
- сахарный диабет с сосудистыми осложнениями;
- панкреатит с выраженной триглицеридемией;
- заболевания печени;
- гормонозависимые злокачественные заболевания;
- кровотечения из влагалища невыявленной этиологии;
- лактация.
КОК и рак молочной железы
Наиболее полный анализ случаев развития рака груди на фоне приема КОК был представлен в 1996 году Совместной группой по изучению гормональных факторов рака молочной железы (Collaborative Group on Hormonal Factors in Breast Cancer) . В исследовании оценивались эпидемиологические данные из более чем 20 стран мира. Результаты исследования показали, что женщины, которые принимают КОК в настоящее время, а также те, которые принимали их в течение последних 1–4 лет, имеют незначительно повышенный риск развития рака молочной железы. В исследовании было подчеркнуто, что пациентки, участвующие в эксперименте, намного чаще подвергались обследованиям груди, чем женщины, не принимающие КОК.
Сегодня предполагается, что использование КОК может выступать в качестве кофактора, который лишь взаимодействует с основной причиной развития рака молочной железы и, возможно, потенцирует ее .
И снова о менструальном цикле
О женской репродуктивной системе и менструальном цикле мы с вами когда-то уже беседовали.
Прежде чем приступить к разбору гормональных контрацептивов, я напомню вам историю, которая происходит в организме женщины ежемесячно.
Руководят менструальным циклом гипоталамус и гипофиз.
Все начинается с того, что гипоталамус дает команду гипофизу выбросить в кровь фолликулостимулирующий гормон.
Под его чутким руководством в яичниках начинают расти и созревать несколько фолликулов с яйцеклетками внутри, синтезируя эстрогены, которые необходимы для их созревания. Через некоторое время один из фолликулов в своем развитии вырывается вперед, а другие рассасываются.
Тем временем в матке под действием эстрогенов начинается подготовка «подушки» для оплодотворенной яйцеклетки, чтобы ей там было тепло, уютно и сытно. Слизистая оболочка матки утолщается.
В среднем через 2 недели от начала цикла уровень эстрогенов достигает своего максимума, а яйцеклетка — своего «совершеннолетия». «Отмашкой» для ее выхода из родного гнездышка является выброс гипофизом лютеинизирующего гормона (в ответ на повышение уровня эстрогенов). Фолликул лопается, яйцеклетка выходит на свободу (это называется «овуляцией»), попадает в маточную трубу и держит свой путь в полость матки.
А на месте лопнувшего фолликула образуется желтое тело, которое вырабатывает прогестерон.
Прогестерон с энтузиазмом включается в процесс подготовки матки к встрече оплодотворенной яйцеклетки. Он разрыхляет эндометрий, можно сказать, «взбивает перину» для новобрачных (если судьбоносная встреча состоится), уменьшает тонус матки, чтобы сохранить беременность, изменяет свойства шеечной слизи, чтобы предупредить инфекцию, подготавливает молочные железы к возможной беременности.
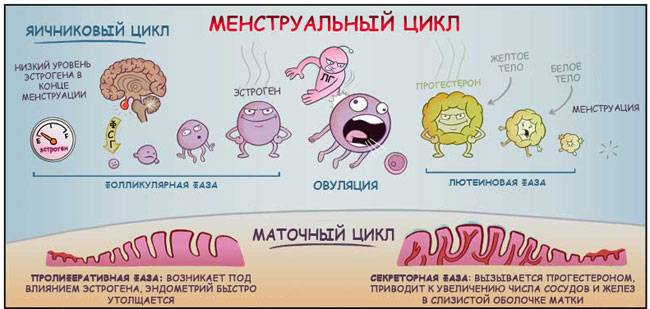
Если оплодотворения не произошло, уровень прогестерона падает, и разросшийся функциональный слой эндометрия за ненадобностью отторгается. Это и есть менструация.
Максимальный уровень эстрогенов приходится на период овуляции, а прогестерона – примерно на 22-23 день цикла.
Рождаемость после 40 – когда это прекратится?
Предполагается, что с возрастом количество яйцеклеток, способных к оплодотворению, у женщины уменьшается. Период максимальной фертильности женщины – 20-25 лет жизни. Подсчитано, что у 30-летней женщины уже есть только 12% от количества таких яйцеклеток, а у женщины в возрасте 40 лет – только 3-5%. С возрастом снижается уровень маркера овариального резерва, и повышается процент ановуляторных циклов. Несмотря на эти ограничения, овуляция после 40 лет и беременность у женщин в пременопаузе возможны.
Итак, когда нужно защищаться от беременности? Стандартное предположение состоит в том, что женщина должна использовать негормональные контрацептивы для предотвращения беременности до тех пор, пока у нее не будет менструации в течение одного года после того, как ей исполнится 50 лет. Однако определить, бесплодна ли женщина, будет не так просто, если пациентка до сих пор использовала гормональные противозачаточные средства.
Пациентка, принимающая искусственные гормоны, может просто не осознавать, что ее фертильность снижается, потому что циклы могут быть регулярными благодаря действию таблеток. Именно поэтому гинекологи рекомендуют сексуально активным пациенткам, достигшим 45-летнего возраста, проверить уровень гипоталамических гормонов ФСГ и эстрадиола, чтобы оценить, вступила ли женщина уже в первый или второй период менопаузы. Только после этого обследования следует принять решение о прекращении контрацепции.
Тест на ФСГ нужно проводить только при приеме таблеток мини-пили и у женщин, у которых нет регулярных менструальных кровотечений. Анализы следует повторить с интервалом 3 недели (2xFSH с интервалом 3 недели). К сожалению, бессмысленно проходить тестирование на ФСГ, принимая комбинированные таблетки.
 Тест на ФСГ
Тест на ФСГ
Какие контрацептивы лучше
Самый безопасный контрацептив – воздержание. В репродуктивном возрасте наиболее надежным методом предупредить зачатие считают применение гормональной контрацепции. Противозачаточные таблетки относятся к наиболее эффективным средствам. Допустимо применение КОК у молодых лиц, у пациенток через 6 месяцев после родов на фоне грудного вскармливания при отсутствии противопоказаний. Мини-пили (чистые гестагены) используют в тех случаях, когда эстрогенный компонент противопоказан.
Однако в связи с обширным списком противопоказаний, не каждая пациентка может использовать перорально гормональные контрацептивы. В таких вариантах рассматривается введение контрацепции другим способом: спираль, кольцо, пластырь, инъекция.
Самые надежные контрацептивы
Если принять во внимание количество беременностей, возникших на фоне приема определенного метода регулирования беременности (индекс Перля), список от наиболее эффективных к наименее действенным методам контрацепции выглядит так:
- Стерилизация.
- ВМС (внутриматочная спираль).
- КОК (комбинированные оральные контрацептивы).
- Гормональные пластыри и инъекции.
- Мини-пили.
- Экстренные разовые таблетки.
- Механические методы (презервативы, диафрагма).
- Прерванный половой акт.
- Календарный способ определения овуляции.
- Спермициды.
Синдром отмены
Как
и у любого другого медицинского препарата, у оральных контрацептивов
наблюдается так называемый «синдром отмены». В этом случае практически три
месяца организму нужно будет восстанавливать «привычный» рабочий режим. Речь
идет о том, что ему заново нужно научиться вырабатывать гормоны самостоятельно.
Кстати,
женщинам, которые не желают забеременеть, в этот период нужно быть особенно
осторожными. Когда прекращается прием гормональных препаратов, яичники
усиливают свое функционирование в разы. При этом с большей скоростью начинают
образовываться яйцеклетки что, соответственно, увеличивает вероятность
беременности. Помимо этого намного увеличивается и вероятность многоплодной
беременности.
Барьерные методы контрацепции
Этот способ предохранения от нежелательной беременности малоэффективен – уровень защиты около 85%. Принцип действия заключается в создании препятствия для попадания сперматозоидов в полость матки механическим путем.
К барьерной контрацепции относится:
- презерватив (мужской и женский);
- вагинальная диафрагма;
- шеечный колпачок.
Презерватив — единственное средство из всех, защищающее от ЗППП. Его высокая популярность обусловлена низкой стоимостью, доступностью и удобством эксплуатации.
Существует мужской и женский презерватив.
- Мужской презерватив представляет собой оболочку из латекса, полиизопрена или полиуретана, надеваемую на эрегированный пенис. На конце оболочки находится так называемый резервуар для накопления спермы после эякуляции.
- Женский презерватив (фемидом) отличается своеобразной конструкцией. Это полиуретановая или латексная трубка с гибкими кольцами разного размера на концах. Фемидом предназначен для введения во влагалище.
Вагинальная диафрагма – многоразовое контрацептивное средство. Она имеет вид куполообразного колпачка с гибким ободком, обычно из резины или латекса. Диафрагма вводится во влагалище так, чтобы она полностью закрывала шейку матки. Выполнить это необходимо за полчаса-час до полового акта. Извлекается по прошествии минимум 6 часов после секса, но не более чем через 24 часа.
Шеечный колпачок лишь немного отличается от диафрагмы – его диаметр значительно меньше. Он имеет вид латексной или силиконовой чаши (реже – металлической или пластиковой). И диафрагму, и колпачок категорически нельзя подбирать самостоятельно, это может сделать лишь гинеколог. Для повышения эффективности этих средств рекомендуется их использование в сочетании со спермицидами.
Преимущества, недостатки, способы применения барьерной контрацепции
Барьерную контрацепцию применяют в случаях:
- при невозможности использования других методов;
- во время лактации (она не оказывает влияния на количество и качество молока);
- в первом цикле приема оральных контрацептивов с пятого дня цикла, когда активность яичников еще не подавлена;
- при необходимости приема лекарственных препаратов, которые нельзя сочетать с оральной контрацепцией или снижающих ее эффективность;
- после выкидыша до момента наступления благоприятного периода для нового зачатия;
- перед стерилизацией как временное средство.
Преимущества барьерной контрацепции:
- доступность и простота использования;
- безопасность – практически не имеют побочных эффектов и противопоказаний;
- используются только местно и не вызывают системных изменений;
- презервативы способны защитить от ЗППП.
Недостатки барьерной контрацепции:
- сравнительно низкая эффективность;
- требуют прерывания полового акта для начала использования;
- подбор диафрагмы или колпачка требует консультации гинеколога;
- эффективность средства зависит от правильной установки и использования;
- презервативы снижают чувствительность, могут порваться;
- способны вызвать аллергическую реакцию на латекс;
- диафрагма оказывает давление на стенки мочеиспускательного канала, в результате чего может
- развиться инфекционный процесс мочеполовой системы или воспалительный процесс мочевого пузыря в виде уретрита, цистита, пиелонефрита;
- при неправильной установке контрацептива может травмироваться слизистая оболочка влагалища, что приведет к развитию эрозивных процессов.
Их нельзя использовать при:
- менструации;
- воспалительных заболеваниях мочеполовой системы;
- эрозивных процессах на шейке матки;
- аномалиях строения влагалища и матки;
- опущении влагалища;
- индивидуальная непереносимость материала, из которого изготовлено средство.
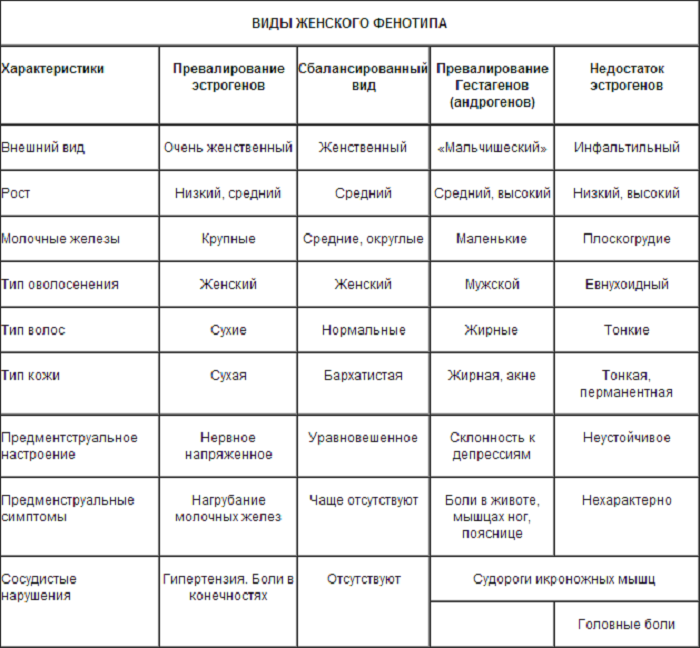
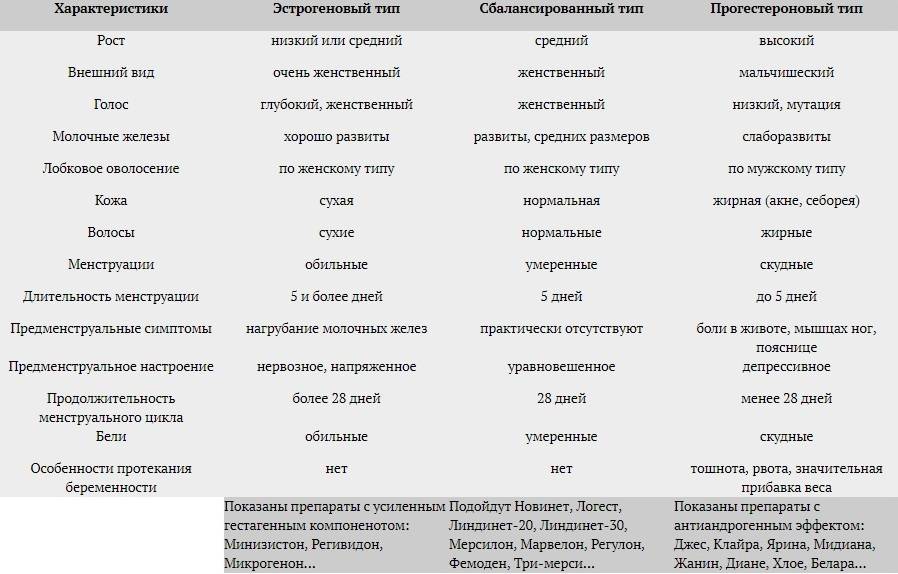
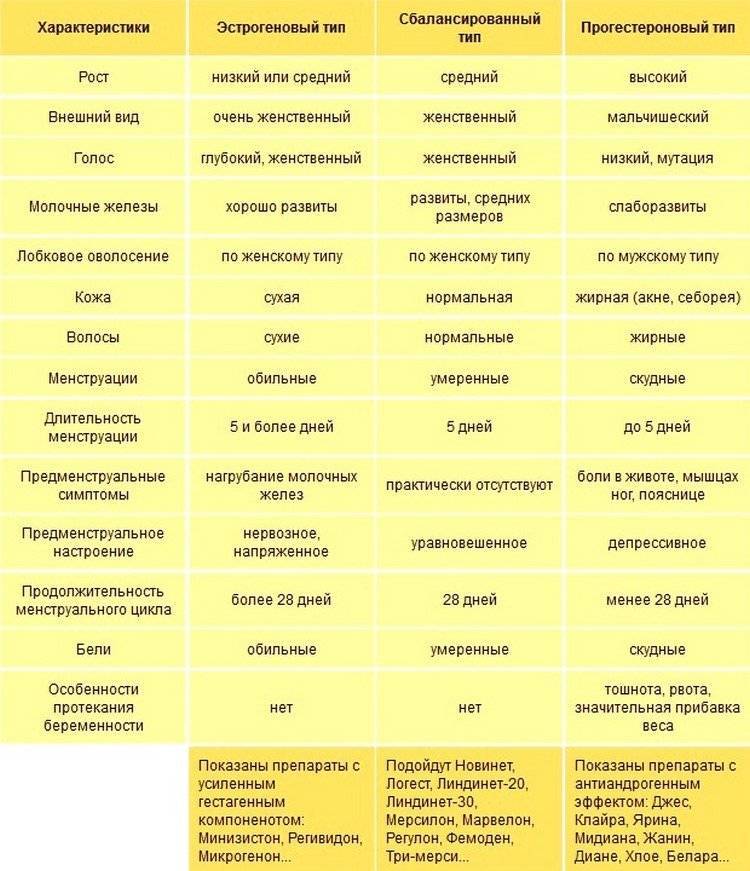
Общие принципы подбора КОК по гестагену
С гестагенным компонентом все обстоит намного сложнее.
Именно от него зависит, будут появляться прыщи на лице или нет, исчезнут боли в дни менструации или останутся, уменьшится объем кровотечений или останется прежним, улучшится настроение или сохранится депрессия.
Например, Диеногест (Жанин, Бонадэ) хорошо снимает тазовые боли, нормализует цикл, поэтому его любят назначать для контрацепции на фоне эндометриоза. При этом заболевании клетки эндометрия разрастаются за пределами матки: в яичниках, маточных трубах, мочевом пузыре, прямой кишке и др. местах. Фрагменты эндометрия претерпевают здесь такие же изменения, как эндометрий в матке в соответствии с фазами цикла. Это проявляется тазовой болью, болезненными менструациями, болью при половом акте, нарушениями цикла.
Диеногест подавляет рост клеток эндометрия и убирает связанные с этим проблемы. При эндометриозе врач может назначить принимать его 63 дня подряд (3 раза по 21 драже) и только потом делать перерыв.
Хлормадинона ацетат (Белара) оказывает мягкий антиандрогенный эффект, улучшает состояние кожи и волос.
Если женщину замучили симптомы предменструального синдрома, выбирают КОК на основе Дроспиренона, который выводит лишнюю жидкость из организма, поскольку основная причина ПМС — задержка жидкости.
Если на лицо, вернее, на лице признаки избытка мужских половых гормонов (прыщи, гирсутизм и пр.), назначают препараты с гестагеном, оказывающим антиандрогенное действие.
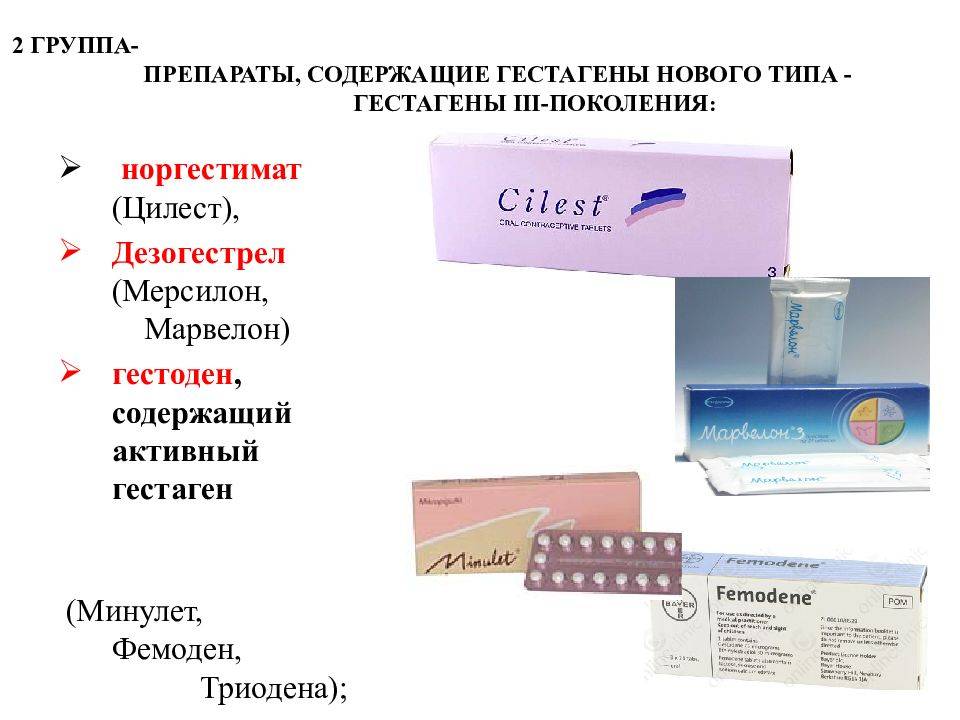
Таких гестагенов несколько:
Ципротерона ацетат обеспечивает самое мощное антиандрогенное действие. Поэтому при тяжелых формах акне, гирсутизма назначают препараты Диане-35, Эрика-35, Хлое, Моделль Пьюр.
На втором месте после ципротерона – Диеногест, входящий в состав Жанин, Бонадэ.
На третьем месте – Дроспиренон: Ярина, Джес, Мидиана, Видора, Моделль и др. Эти препараты рекомендуются при умеренных формах акне.
Как правильно подобрать оральные контрацептивы?
Предложение гормональных контрацептивов на сегодняшнем рынке достаточно широко и разнообразно. Названий такое количество, что только перечисление с кратким описанием заняло бы не одну страницу печатного текста. И это не только противозачаточные таблетки.
Классифицировать препараты можно по способу введения – от пластырей до имплантатов и по содержанию – от монофазных до комбинированных. Среди последних есть даже такие, в составе которых витамины и БАДы, позитивно влияющие на состояние кожи и волос, повышающие иммунитет, память и работоспособность. Наиболее «модными» считаются мини-пили, действующее вещество которых прогестаген. Под влиянием этого гормона на детородные органы изменяются морфологические и биохимические показатели эндометрия, овуляции не происходит.
Чтобы правильно подобрать необходимый препарат в соответствии с вашим состоянием здоровья, возрастом и видами на будущее — обратитесь к врачу-гинекологу. Для того чтобы не ошибиться с выбором препарата доктор предложит вам пройти обследование. Обязательными в таком скрининге будут:
- общий анализ крови, а также кровь на сахар;
- кольпоскопия;
- УЗИ матки и грудных желез;
- ПАП-тест.
Наиболее частой рекомендацией для молодых активных женщин является прием комбинированных оральных контрацептивов (КОК). В большинстве случаев препарат рассчитан на 21 день, затем делается семидневный перерыв, в течение которого проходит имитация менструации – небольшое кровотечение. Встречаются комплексы, рассчитанные на 28 дней. Очевидно, разница в длине курса просто маркетинговый ход. Семь промежуточных таблеток, скорее всего, плацебо, витаминный комплекс или дополнительные препараты железа. Однако, использовать двадцативосьмидневный курс удобнее технически. Так проще контролировать прием. Да и витамины никому не будут во вред.
Основным требованием при назначении оральных гормональных контрацептивов является соблюдение графика. Таблетка принимается ежедневно в одно и то же время. Допустимый сдвиг в приеме препарата – не более 12 часов. В случае нарушения ритма риск забеременеть повышается. Если женщина пропускает больше одного дня, то на следующий прием необходимо принять две дозы. Для удобства все производители маркируют блистеры с таблетками стрелками, датами и другими пиктограммами.
Девушкам до 20 лет
Для молодых девушек в возрасте 16-20 лет чаще всего противозачаточные таблетки назначаются не только для защиты от нежелательной беременности. Их часто используют в терапевтических целях, например, для лечения угревой сыпи. Препаратами выбора являются следующие:
Джес. Препарат подходит для лечения угревой сыпи. Некоторые женщины после применения отмечают исчезновение целлюлита. Обладает минимальным перечнем побочных эффектов, но может частично вызывать привыкание.
Джес плюс. От таблеток Джес данный препарат отличается только составом. Его рекомендуют девушкам, которые в будущем планируют беременность. В нем присутствует левомефолат кальция, который предупреждает возникновение хромосомных аномалий у плода.
- Мидиана. В составе присутствуют 2 активных компонента — дроспиренон и этинилэстрадиол. Препарат не вызывает привыкания, аллергических реакций. Каждые 6 месяцев рекомендуется менять дозировку на основании рекомендаций гинеколога.
В терапевтических целях подобные препараты принимают не менее 6 месяцев. Для контрацепции разрешается длительное использование, в том числе на протяжении нескольких лет. Таблетки подбираются с учетом особенностей менструального цикла и наличия сопутствующих заболеваний. Девушкам с контролируемым диабетом показаны КОК с 20 мкг этинилэстрадиола.
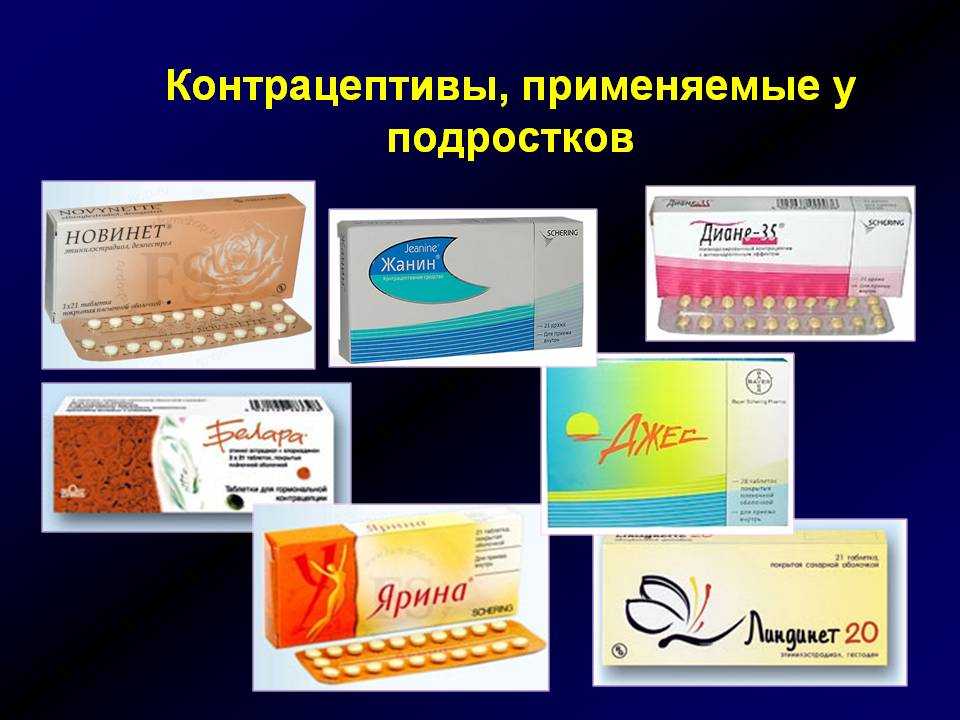
Особенности контрацепции у подростков
Для подростков самым безопасным методом контрацепции считается барьерный — применение презервативов. Использование противозачаточных таблеток нежелательно. У девочек еще формируется репродуктивная система. Прием гормонов может негативно отразиться на их здоровье впоследствии.
Многие врачи предупреждают, что подобные медикаменты имеют андрогенный эффект. Они способствуют улучшению состояния кожного покрова, избавляют от угревой сыпи и чрезмерной жирности. Подобные показания к применению обычно не указаны в инструкции.
Подобные рекомендации касаются и назначения в случае нерегулярного менструального цикла. Для его нормализации следует проконсультироваться у гинеколога-эндокринолога, пройти комплексное обследование и только после приступать к терапии. Крайне нежелательно использовать данный метод предохранения в следующих случаях:
рост менее 160 см;
- ожирение;
- курение;
- нерегулярное течение менструации;
- признаки патологий сердечной системы.
При отсутствии противопоказаний обычно используются микродозированные или трехфазные КОКи. В роли альтернативы могут выступать местные спермициды (свечи, кремы или гели). Они вводятся непосредственно во влагалище.
Как «работают» противозачаточные таблетки
Действие оральных контрацептивов (ОК) направлено на подавление овуляции. А раз яйцеклетки перестают выходить их яичников, наступление беременности становится невозможным в принципе. Ровно до тех пор, пока женщина не перестает принимать ОК — потом яичники начинают работать в привычном «режиме». Помимо этого, некоторые препараты «сгущают» слизь во влагалище и шейке матки, тем самым затрудняя передвижение сперматозоидов, — это становится дополнительной защитой от нежелательной беременности.
Такое действие противозачаточных таблеток обеспечивает содержание в них определенной концентрации эстрогенов и гестагенов. В целом, у каждого препарата своя «рецептура» — разные виды женских половых гормонов и конкретные их дозировки в одной таблетке. ОК поддерживают стабильный уровень гестагенов в организме женщины.
Предотвращение нежелательной беременности — не единственная задача ОК. Противозачаточные таблетки еще применяются для лечения некоторых «женских» заболеваний — эндометриоза, поликистоза яичников, гиперандрогении, нарушений менструального цикла разного характера. Длительность приема средств зависит от конкретного диагноза — лечение может продолжаться и всего месяц, и несколько лет.
Все противозачаточные таблетки можно разделить на две основные категории — гестагенные и комбинированные.
Контрацепция после 40 – что выбрать?
Существует множество методов предотвращения беременности у зрелых женщин. Лучшую контрацепцию после 40 лет следует выбирать после консультации гинеколога, который проверит, не страдает ли женщина хроническими заболеваниями, являющимися противопоказаниями, например, для гормональной контрацепции.
Врач также примет во внимание образ жизни пациентки и ее предыдущий опыт использования противозачаточных средств. Ведь контрацепция после 40 должна быть не только эффективной, но и безопасной.
Женщины этого возраста могут использовать все безрецептурные противозачаточные средства, такие как спермициды или барьерные средства контрацепции (презервативы, колпачки и т
д.). Однако следует помнить об меньшей эффективности при использовании этих мер по сравнению с методами, основанными на действии синтетических гормонов
Женщины этого возраста могут использовать все безрецептурные противозачаточные средства, такие как спермициды или барьерные средства контрацепции (презервативы, колпачки и т. д.). Однако следует помнить об меньшей эффективности при использовании этих мер по сравнению с методами, основанными на действии синтетических гормонов.
ВМС – это наиболее часто выбираемый тип контрацепции более зрелыми женщинами, который можно использовать примерно до 55 лет. Современные спирали содержат медь, серебро или прогестерон.
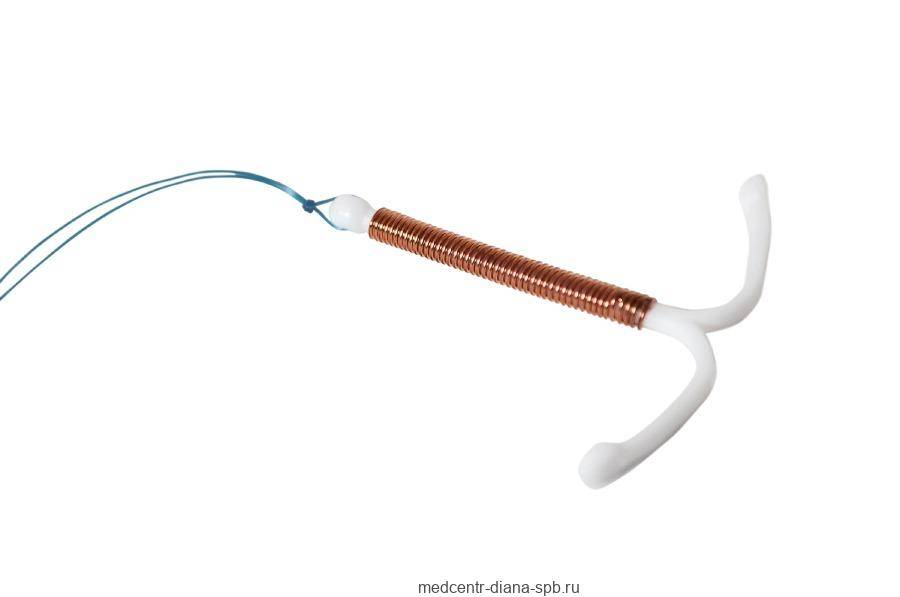 ВМС
ВМС
Однако контрацепция для 40-летней женщины может быть основана на других гормональных препаратах, содержащихся в:
- таблетках,
- патчах,
- вагинальных кольцах,
- уколы (относится к 50 годам),
- подкожных имплантатах (относится к 55 годам),
- так называемой таблетки “на следующий день”, то есть экстренной контрацепции (это не постоянная форма контрацепции, поскольку таблетки могут нарушить работу эндокринной системы, поэтому женщине не следует принимать более одной такой таблетки в течение одного цикла).