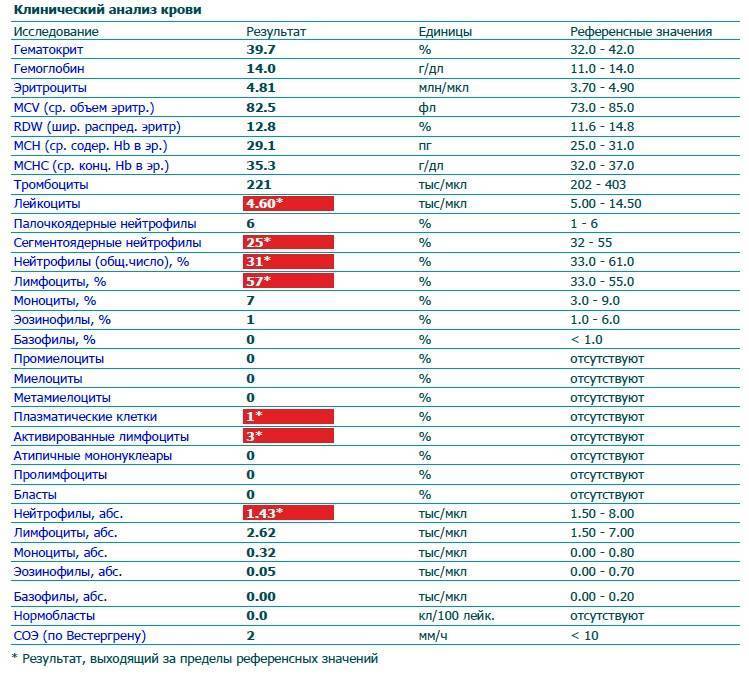
Осложнения инфекционного мононуклеоза
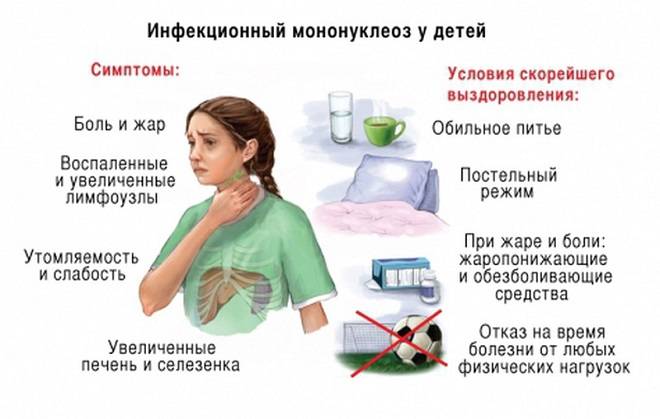
Большинство людей с инфекционным мононуклеозом выздоравливают в течение 2-3 недель и не испытывают каких-либо дальнейших проблем со здоровьем. Тем не менее, в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений при мононуклеозе описаны ниже.
Продолжительная усталость наблюдается более чем в 10% случаев мононуклеоза. Упадок сил может длиться более 6 месяцев после заражения. Некоторые специалисты считают, что это может быть формой синдрома хронической усталости. Это плохо изученное заболевание, вызывающее постоянную усталость и ряд других симптомов, таких как головная боль и боль в суставах.
Сокращение количества клеток крови. В редких случаях мононуклеоз может привести изменениям в крови, а именно к сокращению количества:
- эритроцитов — красных кровяных телец (анемия) — может вызвать усталость и одышку;
- нейтрофилов — белых кровяных телец (нейтропения) — может повысить риск вторичного заражения;
- тромбоцитов — из-за этого легче появляются синяки и дольше не останавливается кровотечение.
В большинстве случаев нарушения формулы крови носят временный характер и проходит в течение нескольких месяцев, не вызывая серьезных симптомов.
Разрыв селезенки — редкое и опасное осложнение мононуклеоза. Риск разрыва селезенки очень мал, это случается лишь в 1 случае мононуклеоза из 500–1000, но разрыв селезенки может приводить к смерти в результате сильного внутреннего кровотечения. Основной симптом разрыва селезенки — острая боль в животе слева. В этом случае нужно вызвать скорую помощь, позвонив со стационарного телефона по номеру 03, с мобильного 911 или 112. В некоторых случаях может потребоваться экстренная операция по удалению увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки, как правило, происходит при повреждении, вызванном интенсивной физической активностью, например, занятиями контактными видами спорта. Поэтому необходимо воздерживаться от такой активности не менее месяца после проявления симптомов инфекционного мононуклеоза. Будьте особенно осторожны в течение второй и третьей недели болезни, так как в этот период селезенка наиболее уязвима.
Примерно у половины людей с мононуклеозом увеличивается селезенка. Само по себе это не представляет угрозы здоровью.
Неврологические осложнения. Менее чем в 1% случаев вирус Эпштейна — Барр может поразить нервную систему и спровоцировать развитие ряда неврологических заболеваний:
- Синдром Гийена-Барре — повреждение периферических нервов, что вызывает онемение и слабость в конечностях, вялый паралич.
- Паралич лицевого нерва (паралич Белла) — временный паралич одной половины лица.
- Вирусный менингит — инфекционное заболевание, поражающее защитную оболочку головного и спинного мозга. Вирусный менингит обычно протекает легче, чем бактериальный менингит, который может привести к смерти.
- Энцефалит — инфекционное заболевание головного мозга.
Эти осложнения зачастую требуют специального лечения, но более чем в 80% случаев люди полностью выздоравливают.
Вторичная инфекция. Вторичное бактериальное заражение обычно возникает у людей со слабым иммунитетом, например, у больных СПИДом или людей, проходящих химиотерапию. У них мононуклеоз настолько ослабляет организм, что он становится уязвим для бактерий. При инфекционном мононуклеозе могут возникнуть такие тяжелые вторичные инфекционные заболевания как пневмония (инфекционное заболевание легких) и перикардит (инфекционное заболевание сердечной сумки).
Расшифровка анализов ИФА
При помощи метода ИФА определяют наличие следующих видов антигенов вируса:
- IgG к капсидному антигену (VCA);
- IgM к капсидному антигену (VCA);
- IgG к ранним антигенам (ЕА);
- IgG к нуклеарным антигенам (EBNA).
Касательно каждого антигена результат ИФА может быть положительным, отрицательным или сомнительным. Если результат сомнительный, то анализ рекомендуется пересдать через неделю. Если результат положительный, то это свидетельствует о наличии в организме вируса Эпштейна-Барр. Кроме того, в зависимости от того, какие антигены выявлены в результате ИФА, можно выявить бессимптомное носительство, хроническую инфекцию или обострение. Если же результат ИФА отрицательный, то это свидетельствует о том, что данный тип антигенов не выявлен. Отрицательные результаты на некоторые антигены также позволяют судить о типе вирусоносительства (хроническая инфекция, бессимптомное течение или обострение). Рассмотрим, когда результаты анализов на различные антигены считаются положительными, отрицательными или сомнительными. Также рассмотрим клиническое значение положительного или отрицательного результата ИФА на каждый антиген вируса Эпштейна-Барр.
Антитела IgG к капсидному антигену VCA (анти-IgG-VCA):
- Менее 0,8 — отрицательный результат;
- Более 1,1 — положительный результат;
- 0,9–1,0 — сомнительный результат.
Расшифровка анализа.
Отрицательный результат может свидетельствовать о том, что человек никогда не инфицировался вирусом Эпштейна-Барр. Однако отрицательный результат может говорить о том, что инфицирование вирусом произошло менее 2 недель назад. Положительный результат означает, что человек инфицирован вирусом Эпштейна-Барр, однако не позволяет оценить стадию инфекции (острая фаза, процесс выздоровления или перенесенная в прошлом инфекция). Положительный результат анализа будет и при простом бессимптомном носительстве, и при хронической инфекции, и при выздоровлении, и при реактивации вируса.
Антитела IgM к капсидному антигену VCA (анти-IgМ-VCA):
- Менее 0,8 — отрицательный результат;
- Более 1,1 — положительный результат;
- 0,9–1,0 — сомнительный результат.
Расшифровка анализа.
Отрицательный результат свидетельствует об отсутствии острой инфекции или обострения. Положительный результат свидетельствует о недавно перенесенном инфицировании (менее 3 месяцев назад) или о реактивации вируса у людей, страдающих иммунодефицитом. Обычно анти-IgМ-VCA после первичного инфицирования сохраняются в крови в течение 3 – 12 месяцев. В некоторых случаях небольшое количество анти-IgМ-VCA свидетельствует о хронической активной инфекции. Если определение анти-IgМ-VCA проводится в динамике, то повышение концентрации антител указывает на переход инфекции в острую стадию, а уменьшение концентрации – напротив, говорит о выздоровлении.
Антитела IgG к ранним антигенам ЕА (анти-IgG-ЕА):
- Менее 0,8 — отрицательный результат;
- Более 1,1 — положительный результат;
- 0,9–1,0 — сомнительный результат.
Расшифровка анализа.
Отрицательный результат указывает на то, что у человека нет хронической инфекции. А положительный результат на анти-IgG-ЕА свидетельствует о наличии у человека хронической инфекции, вызванной вирусом Эпштейна-Барр. Если же результат анализа положительный, а на анти-IgG-NA отрицательный, то речь идет о первом в жизни заражении вирусом Эпштейна-Барр.
Антитела IgG к нуклеарному антигену EBNA (анти-IgG-NA):
- Менее 0,8 — отрицательный результат;
- Более 1,1 — положительный результат;
- 0,9–1,0 — сомнительный результат.
Расшифровка анализа.
Положительный результат анализ означает, что человек когда-то был инфицирован вирусом, и у него выработался иммунитет против него. Однако положительный результат не означает хронической инфекции, вызванной вирусом Эпштейна-Барр. Отрицательный результат анализа свидетельствует о том, что человек никогда не контактировал с вирусом Эпштейна-Барр.
Для точной расшифровки анализа на антитела к вирусу Эпштейна-Барр можно воспользоваться приведенной ниже таблицей, в которой положительный результат обозначен знаком «+», а отрицательный – «-«:
Этот возбудитель, называемый иначе вирусом герпеса человека 4 типа , относится к семейству Herpesvirida (герпесовирусов) и является одним из самых распространенных вирусов, встречающихся в организме людей. Он вызывает инфекционный мононуклеоз и, предположительно, играет большую роль в развитии онкозаболеваний, поэтому анализ на вирус Эпштейна-Барр должен сдавать каждый человек.
Как видят COVID-19 вирус в крови
- тип М говорит об остроте процесса, такие иммуноглобулины вырабатываются уже через неделю с начала болезни и фиксируются в кровотоке до месяца;
- тип G продуцируется спустя пару недель со дня инфицирования Ковидом и сохраняются в кровотоке до полугода, это они обеспечивают стойкий иммунитет;
- если в крови есть иммуноглобулины М и нет – G, это говорит, что заболевание не теряет остроту процесса, хотя началось более 2 недель или пациент в самом начале выздоровления. Отсутствие М при наличии G говорит, что пациент перенес коронавирусную инфекцию более месяца назад (до полугода).
При других инфекциях такие типы глобулинов обнаруживают после вакцинации.
Диагностика
Чтобы лечение инфекционного мононуклеоза было успешным, необходимо своевременно его диагностировать. Потребуется очень тщательное обследование, включающее в себя развернутые анализы мочи, крови, биохимию и многие другие. Их назначают при первых симптомах заболевания: увеличении лимфоузлов, лихорадке, быстрой утомляемости. Также могут потребоваться другие диагностические исследования.
Клинические анализы
Обследование пациента на мононуклеоз необходимо, чтобы дифференцировать заболевание от других с похожими симптомами: лимфолейкоза, лимфогранулематоза, стрептококкового тонзиллита и прочих. Анализы крови инвитро позволяют не только с точностью поставить диагноз, но и определить степень тяжести заболевания и его длительность.
Крови и мочи
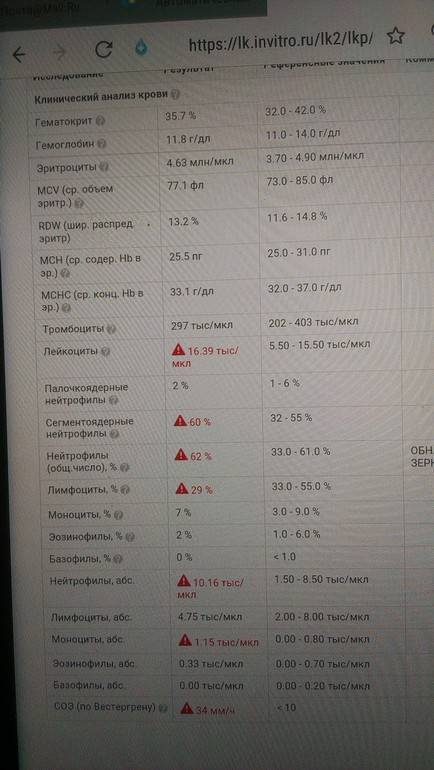
 Исследование общего развернутого анализа крови на мононуклеоз в первую очередь указывает на слегка завышенное содержание лейкоцитов, присутствие мононуклеаров, а также агранулоцитоз.
Исследование общего развернутого анализа крови на мононуклеоз в первую очередь указывает на слегка завышенное содержание лейкоцитов, присутствие мононуклеаров, а также агранулоцитоз.
Мононуклеары – это лимфоциты, подвергшиеся воздействию вируса. Если их количество составляет около 12% – это подтверждает наличие инфекции в организме.
Однако, мононуклеары обнаруживаются в крови далеко не всегда.
В самом начале заболевания такие клетки отсутствуют, их появление фиксируется через 2-3 недели после первичного инфицирования. Если организм испытывает интоксикационный синдром, из-за высокой вязкости крови возможно увеличение уровня эритроцитов.
Расшифровка общего анализа крови при мононуклеозе дает следующие показатели:
- нейтрофилы палочкоядерные более 6%;
- лейкоцитоз нормален либо незначительно повышен;
- СОЭ более 22 мм/ч;
- лимфоциты не менее 40%;
- моноциты выше 10%;
- мононуклеары атипичные выше 10-12%.
Следует знать, что изменение показателей крови происходит только при первичном инфицировании. Если форма заболевания хроническая, то изменений практически не наблюдается.
При мононуклеозе также могут происходить изменения в составе мочи. В собранных анализах обнаруживается повышенный уровень белка, билирубина, возможно незначительное появление крови и даже гной. Завышенные показатели объясняются нарушением работы селезенки и печени.
Как расшифровать общий анализ крови, смотрите в нашем видео:
Биохимический
Для более точной диагностики потребуется сдать анализ крови на биохимию. В этом случае должен производиться забор венозной крови. В результате отмечаются следующие отклонения от нормальных показателей в большую сторону:
- фермента альдолазы в 2-3 раза;
- фосфатазы;
- билирубина;
- АСТ и АЛТ.
Если в анализе определяется билирубин непрямой фракции, то это свидетельствует о развитии тяжелого заболевания – анемии аутоиммунной.
Моноспот
 Это специальный тест агглютинации (склеивание клеток и выпадение их в осадок), разработанный для определения гетерофильных антител в сыворотке крови. При первичном заболевании результаты теста эффективны более чем на 90%.
Это специальный тест агглютинации (склеивание клеток и выпадение их в осадок), разработанный для определения гетерофильных антител в сыворотке крови. При первичном заболевании результаты теста эффективны более чем на 90%.
Если первые признаки мононуклеоза появились более 3 месяцев назад, исследование не проводится, поскольку считается нерезультативным. Результат теста готов уже через 5 минут после взятия крови, что значительно облегчает постановку диагноза.
Также возможно проведение реакции Пауля-Буннеля. В этом случае положительная агглютинация происходит уже через 14 дней после заражения. В некоторых случаях может потребоваться повторное прохождение теста. При хроническом течении заболевания показатели не информативны.
На вирус Эпштейна-Барра
С помощью данного анализа в организме определяется количество антител к вирусу. При заражении в крови вырабатываются особые иммуноглобулины, количество которых говорит о тяжести заболевания, его длительности и моменте заражения.
При острой стадии инфекции в крови появляются иммуноглобулины IgM. Они достигают максимальной концентрации к третьей неделе с момента заражения. Позднее возникают IgG (через 4-5 недель). Их концентрация при острой инфекции высокая. При хроническом течении количество таких антител уменьшается, но в крови они остаются на всю жизнь.
ВИЧ
Пациенты, у которых подозревается заражение мононуклеозом, обязательно должны сдать трехкратно кровь на предмет выявления вируса иммунодефицита человека. При этом заболевании также могут отмечаться мононуклеары в крови.
Не стоит пугаться, если анализ на ВИЧ дал положительный результат. При мононуклеозе возможна ложноположительная реакция, поскольку организм начинает вырабатывать антитела, схожие с теми, которые обнаруживаются при ВИЧ. Именно поэтому рекомендуют сдавать анализ крови на ВИЧ трехкратно.
Признаки повышения атипичных мононуклеаров у взрослых
Клинические проявления начальной стадии патологии у взрослых:
- упадок сил;
- тошнота;
- катаральные явления — отечность носоглотки, затрудненное носовое дыхание, сиплость голоса, прочее;
- гнойные образования на задней стенке гортани;

- озноб, резкое повышение температуры;
- ноющая боль в суставах, мышцах.
Основными проявлениями патологий, при которых возрастает численность атипичных мононуклеаров, являются:
- проявления интоксикации (тошнота, потоотделение, озноб, прочее);
- набухание лимфоузлов;
- одновременно увеличение размеров селезенки, печени;
- мигрень;
- усиление боли в суставах, мышцах;
- появление симптомов ангины (гиперемии слизистой неба, желтый налет рыхлой структуры на небных миндалинах, боль в горле).

В активной фазе мононуклеоза увеличивается печень и селезенка. При этом нередко возникает желтушный синдром со следующими проявлениями:
- тошнота, доходящая до рвоты;
- снижение, отсутствие аппетита;
- изменение цвета мочи (потемнение, мутность);
- тянущая боль, чувство распирания в подреберье с правой стороны;
- желтый оттенок кожных покровов, глазного белка;
- расстройство стула (запор, диарея).
Спустя 10-12 дней после появления первых симптомов по телу может распространиться пятнисто-папулезная сыпь неопределенной локализации, которая не вызывает зуда.
Лечение
После постановки диагноза начинается терапевтическое лечение. Хотя мононуклеоз не подвластен противовирусной терапии, действия препаратов, в основном, будут иметь поддерживающий характер.
Если у ребенка обнаружено и подтверждено данное заболевание, то исключается применение жаропонижающих медикаментов, действующих отрицательно на печень, так как она может быть увеличена в период лечения.

Поддерживающая терапия будет проходить в домашних условиях или в стационаре при осложнениях. Дома следует постоянно проветривать помещение и проводить дезинфекцию, следовать инструкциям врача.
Если у больного наблюдаются следующие признаки, то нужна срочная стационарная помощь:
- температура поднимается выше 39 градусов;
- множественное воспаление лимф и желез с угрозой резкого расстройства дыхания из-за недостатка кислорода;
- интоксикация организма;
- обмороки;
- сильная мигрень.
Врач будет обязательно следить за эффективностью терапии. Лечение направлено на:
- снижение проявления и уменьшение симптомов;
- снижение перегревания и накопления избыточного тепла в организме;
- избавление от токсинов и интоксикации;
- уменьшение воспалительных процессов во рту и носовой полости;
- обогащение организма витаминами;
- применение иммуномодулирующих препаратов;
- соблюдение диеты.
Также назначается строгое соблюдение постельного режима в домашних условиях.
Диета при мононуклеозе комаровский. Диета при мононуклеозе у детей
Рост заболевания у детей объясняется снижением иммунитета. Дети до одного года, как правило, не болеют, потому что имеют пассивный иммунитет, переданный матерью. Больше болеют дети дошкольного и школьного возраста, чаще мальчики.
Пик заболеваний отмечается на зимне-весенний период времени.Если проявились симптомы болезни: озноб, температура, увеличение лимфоузлов, сыпь и слабость стоит обратиться сначала к участковому или семейному врачу, а потом к инфекционисту.
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Как следствие всего вышеперечисленного, увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям, частые поражения кожного покрова вирусом «простого герпеса» (вирус простого герпеса 1 типа), обычно в области верхней или нижней губы.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка.
Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами.
В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
Инфекционный мононуклеоз может иметь острое и хроническое течение. Также принято выделять типичные и атипичные формы заболевания. Типичный мононуклеоз, в свою очередь, делят по степени тяжести: легкая, среднетяжелая и тяжелая.
Атипичный мононуклеоз может протекать со стертой симптоматикой, бессимптомно или только с признаками поражения внутренних органов.
Если классифицировать заболевание в зависимости от наличия осложнений, то инфекционный мононуклеоз может быть неосложненным и осложненным.
Клинические проявления инфекционного мононуклеоза зависят от его течения, поэтому рассмотрим каждую форму заболевания отдельно.
Острый мононуклеоз
У детей симптомы острого мононуклеоза появляются резко. Инкубационный период заболевания заканчивается подъемом температуры тела до высоких цифр (38-39 °С).
При мононуклеозе у детей присутствуют следующие симптомы:
- лимфаденопатия, в первую очередь, шейных заушных лимфоузлов;
- боли в области увеличенных лимфоузлов;
- отек слизистой горла, что выражается затрудненным дыханием;
- гиперемия горла;
- боли в горле;
- заложенность носа;
- общая слабость;
- озноб;
- нарушение аппетита;
- боли в мышцах и суставах;
- белый налет на слизистых языка, неба, миндалинах и задней стенке глотки;
- спленомегалия (увеличение селезенки);
- гепатомегалия (увеличение печени);
- мелкая, красная и густая сыпь в области лица, шеи, груди или спины;
- отек век;
- светобоязнь и другие.
Отвечая на вопрос, сколько в данном случае опасен больной для окружающих, можно сказать, что выделение вируса во внешнею среду происходит во время инкубационного периода и в первые 5 дней разгара заболевания. То есть ребенок является заразным даже тогда, когда у него еще не проявляются симптомы инфекционного мононуклеоза.
Хронический мононуклеоз
Определить достоверно причину хронизации мононуклеоза специалистам пока не удалось.
Но можно выделить ряд факторов, которые этому способствуют:
- иммунодефицит;
- нездоровое питание;
- вредные привычки;
- малоподвижный образ жизни;
- частые психоэмоциональные потрясения;
- гормональные изменения во время полового созревания;
- умственное и физическое переутомление и другие.
Для хронического мононуклеоза у детей характерны симптомы острого течения заболевания, только их выраженность менее интенсивна.
Лихорадка при хроническом течении инфекции бывает редко, а селезенка и печень, если и гипертрофируются, то незначительно.
У детей наблюдается ухудшение общего состояния, которое выражается общей слабостью, сонливостью, быстрой утомляемостью, снижением активности и т. д. Также могут появиться нарушение стула в виде запора или поноса, тошнота, редко – рвота.
Алгоритм диагностики инфекционного мононуклеоза у детей состоит из нескольких шагов.
Субъективные методы диагностики:
- опрос больного;
- сбор анамнеза заболевания и жизни.
Полимеразная цепная реакция
С помощью ПЦР в крови обнаруживается вирус и его генетическая структура. Процедура анализа основана на многократном копировании фрагмента РНК (амплификации) в реакторе (амплификаторе). Биологическая жидкость перемещается в реактор, нагревается до расщепления на ДНК и РНК.
После этого, добавляются вещества, определяющие пораженные участки в ДНК и РНК. При дифференциации нужного участка вещество присоединяется к молекуле ДНК, вступает с ней в реакцию, и копия вируса, таким образом, достраивается. В ходе цикличных реакций формируются многочисленные копии генной структуры вируса.
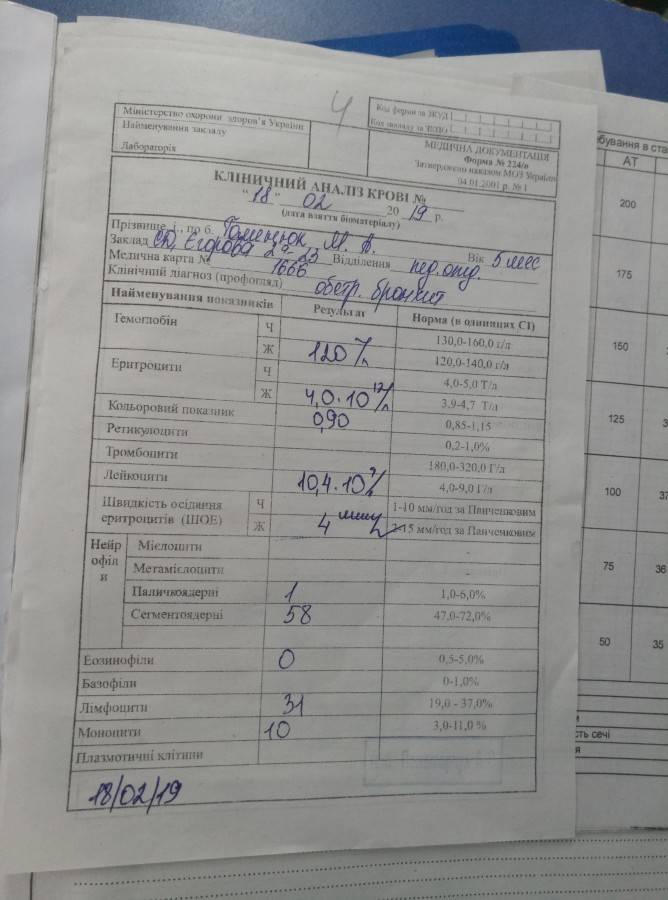
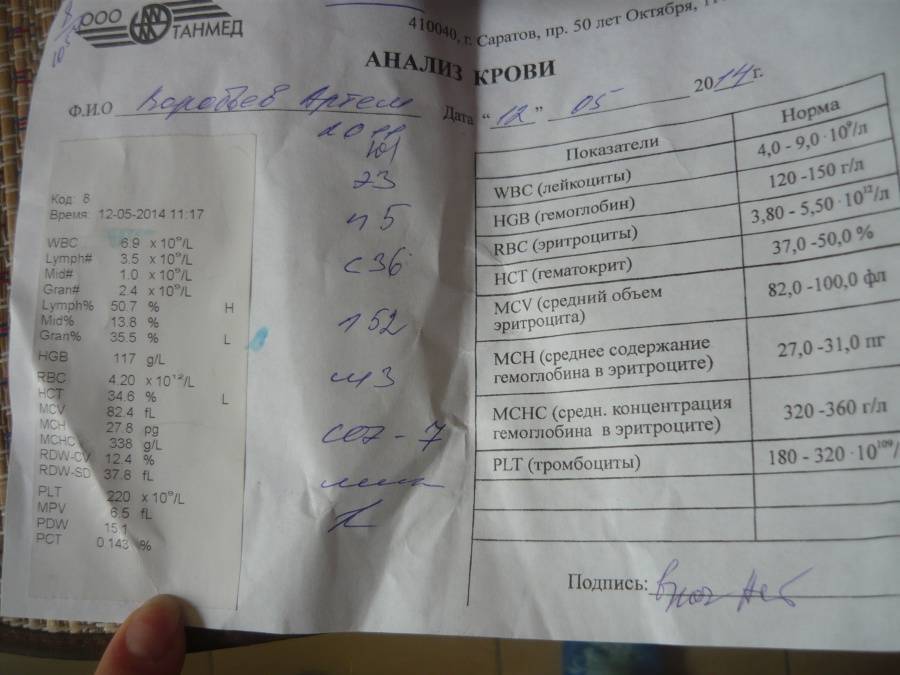
Анализ крови на мононуклеоз у детей и взрослых: расшифровка, показатели
Протекание мононуклеоза, как правило, волнообразное: ремиссия может чередоваться с обострением. Поэтому симптомы болезни проявляются по-разному. Чтобы выявить инфекцию, потребуется сдать кровь не только из пальца, но и из вены.
Если не провести данное обследование, врач может неправильно поставить диагноз и назначит антибиотики. Однако возбудитель мононуклеоза не чувствителен к данным медикаментам и лечится совсем другими средствами.
Общий анализ
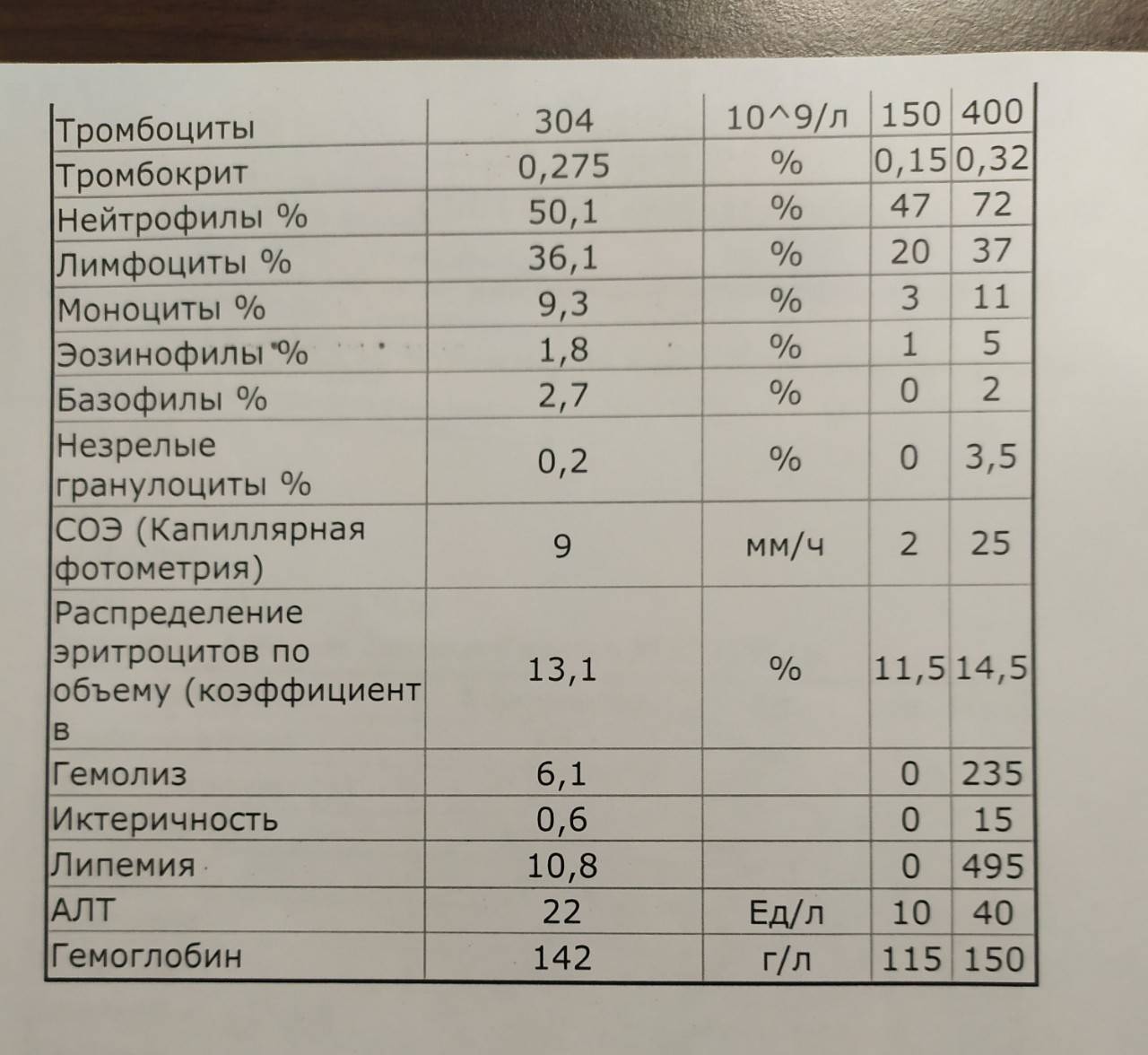
Общий анализ поможет выявить следующие изменения показателей у взрослых:
- умеренное увеличение СОЭ – 20-30 мм/ч;
- незначительное повышение лейкоцитов и лимфоцитов;
- атипичные мононуклеары – 10-12%.
На данные показатели оказывает влияние индивидуальное состояние иммунитета. Кроме того, имеет значение время, прошедшее с момента инфицирования. Показатели крови могут оставаться в пределах нормы при скрытой форме болезни, при этом выраженные изменения проявляются при первичном заражении.
Кроме того, во время ремиссии количество лимфоцитов, моноцитов и нейтрофилов может соответствовать норме.
При неосложненной форме заболевания возможно также нормальное число тромбоцитов и эритроцитов, при наличии осложнений эти значения могут быть понижены.
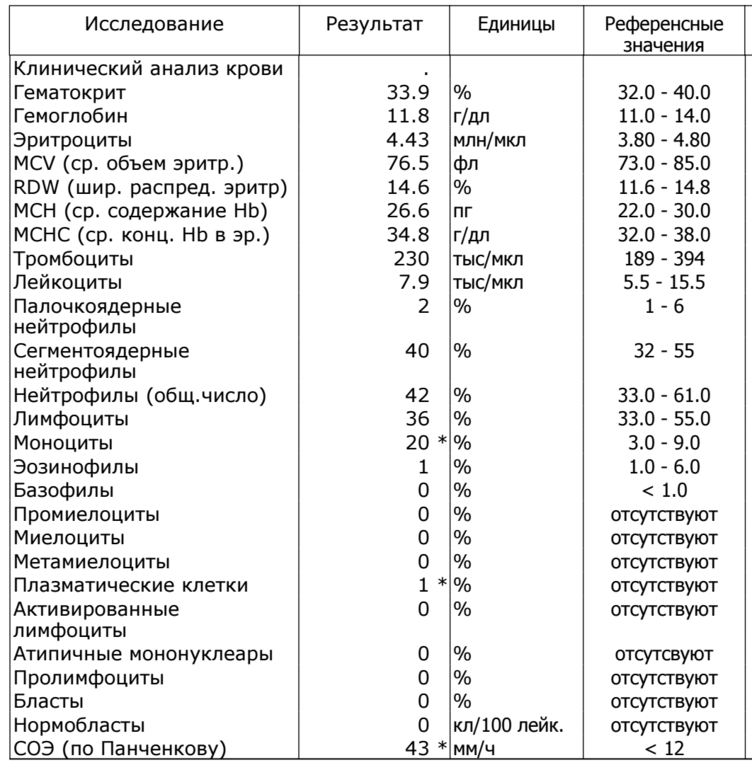
Общий анализ крови при мононуклеозе у детей обычно выявляет:
повышение уровня моноцитов и лимфоцитов
При расшифровке результата специалист должен обратить внимание именно на содержание моноцитов – их значение может увеличиваться до 10; увеличение числа нейтрофильных гранулоцитов; повышение количества лейкоцитов – лейкоцитоз; увеличение СОЭ; содержание тромбоцитов и эритроцитов. При отсутствии осложнений показатели будут в пределах нормы, при тяжелой форме болезни возможно их уменьшение; наличие мононуклеаров. В норме атипичные клетки не выявляются
Однако в детском возрасте их количество может составлять до 1%. Как правило, при наличии вирусных инфекций и опухолей их количество может составлять от 10% и более
В норме атипичные клетки не выявляются. Однако в детском возрасте их количество может составлять до 1%. Как правило, при наличии вирусных инфекций и опухолей их количество может составлять от 10% и более.
https://youtube.com/watch?v=thIY5iDp7kE
При достижении мононуклеарами порога в 10% можно с уверенностью утверждать о наличии мононуклеоза.
Кроме того, во время терапии врачу может потребоваться оценить изменения в состоянии пациента, а также установить возможные осложнения.
Повторное обследование может показать, как происходит процесс выздоровления. Особенно это необходимо после прохождения острой формы болезни.
Исследования проводят трижды. Первый и второй анализы сдают с промежутком в 3 месяца, последний – через 3 года. Это позволит исключить наличие ВИЧ-инфекции.
Чтобы получить достоверные результаты, необходимо придерживаться следующих правил:
- диагностику проводят строго натощак;
- перед обследованием употреблять пищу следует за 8 часов до посещения медицинского учреждения;
- прием воды должен быть в ограниченном количестве либо исключаться совсем;
- за 14 дней до исследования необходимо прекратить прием любых лекарственных средств;
- за 24 часа до обследования отказываются от жирных продуктов и спиртных напитков;
- за двое суток до диагностики желательно ограничить физические нагрузки и вести размеренный образ жизни.
Мононуклеоз – болезнь из класса герпесвирусов, симптомы которой легко перепутать с обычной ангиной. Чаще всего инфекция поражает детей и подростков до 16 лет. Для установления диагноза необходимо пройти лабораторную диагностику. Анализ на мононуклеоз у детей поможет выявить или опровергнуть наличие вируса в крови.
Чтобы подтвердить заболевание, необходимо сдать ряд анализов. Данные исследования помогут не только поставить диагноз, но и установить тяжесть протекания болезни, ее продолжительность и тип, а также оценить эффективность проведенного лечения:
- общий анализ крови;
- биохимия;
- диагностика на вирус Эпштейна-Барра;
- обследование методами ПЦР и ИФА на антитела;
- УЗИ брюшины;
- анализ мочи;
- тест на агглютинацию;
- выявление антител к ВИЧ.
Обследование на ВИЧ-инфекцию проводят спустя 3 месяца и полгода после терапии. Эта мера является необходимой, так как на ранней стадии иммунодефицита его симптомы идентичны мононуклеозу.
Дополнительные симптомы болезни
Помочь поставить диагноз инфекционного мононуклеоза позволяют и другие характерные симптомы, которые видны опытному врачу у постели больного.
Обычно наряду с общим инфекционным началом заболевания, с повышением температуры до фебрильных цифр, с появлением умеренной интоксикации, познабливанием и потливостью обращает на себя внимание значительное увеличение лимфатических узлов задней шейной группы. Они увеличиваются цепочкой по заднему краю грудино-ключично-сосцевидной мышцы, а также в области сосцевидного отростка височной кости
Несмотря на значительное увеличение этой группы лимфоузлов, которые могут даже изменить конфигурацию шеи, делая ее толстой, значительной боли обычно не ощущается
Они увеличиваются цепочкой по заднему краю грудино-ключично-сосцевидной мышцы, а также в области сосцевидного отростка височной кости. Несмотря на значительное увеличение этой группы лимфоузлов, которые могут даже изменить конфигурацию шеи, делая ее толстой, значительной боли обычно не ощущается.
Лишь во время пальпации, а также в случае интенсивного поворота головы дети и взрослые ощущают незначительную боль в шее.
В некоторых случаях лимфоузлы вообще не увеличиваются, или их размер изменяется незначительно, такая клиническая картина часто встречается у взрослых и поэтому может остаться незамеченным. При этом лимфатические узлы не вызывают покраснения кожи. Никаких симптомов нагноения и локального воспаления обнаружить не удается.
Менее значительно увеличиваются другие группы лимфоузлов, например, поднижнечелюстные и шейные.

Иногда развивается ангина, которая является одной из форм инфекционного мононуклеоза, а также нередко возникают различные изменения в носоглотке. Поэтому пациенты с трудом дышат носом, и предпочитают дышать ртом, хотя носовые ходы не забиты слизью, и из носа нет выделений.
Диагностика болезни
Чтобы выявить вирус Эпштайна-Барр, необходимо несколько диагностических процедур. Они позволяют не только определить наличие или отсутствие возбудителя, но и оценить его влияние на состояние организма, определить степень риска для пациента. Среди них одним из самых важных является исследование крови.
Общий анализ крови
С этого анализа начинаются все виды обследования пациента при любом заболевании. При мононуклеозе его диагностическая роль незначительна, но тем не менее он показывает важные изменения в организме:
- Повышение уровня лейкоцитов (лейкоцитоз), среди них – повышение моноцитов или нейтрофилов в зависимости от стадии заболевания.
- Умеренное повышение СОЭ.
- Нормальное содержание эритроцитов и тромбоцитов при неосложнённом течении.
- Появление характерных клеток – атипичных мононуклеаров (патологическая разновидность лейкоцитов).
Выявление нездоровых клеток крови должно насторожить врача и дать толчок для дальнейшего обследования пациента.
Биохимический анализ крови
Это исследование также не является специфичным, но оно позволяет оценить степень изменения основных биохимических параметров организма пациента. Характерно для мононуклеоза повышение уровня альдолазы, а также повышение печёночных ферментов (щелочной фосфатазы, аминотрансфераз). Если у пациента наблюдается желтушный синдром, то повысится уровень билирубина и желчных кислот – признаки поражения печени.
Моноспот
 Моноспот-тест – это своеобразный анализ на специфические антитела к вирусу Эпштайна-Барр. Он помогает выявить раннюю стадию заболевания, но малоэффективен при хронической форме.
Моноспот-тест – это своеобразный анализ на специфические антитела к вирусу Эпштайна-Барр. Он помогает выявить раннюю стадию заболевания, но малоэффективен при хронической форме.
Суть метода состоит в том, что кровь пациента смешивают с реактивами, которые выявляют иммунные комплексы и антителами класса M. Если после начала активной фазы прошло больше 3 месяцев, результат будет отрицательным.
Анализ на антитела Эпштайна-Барр
Этот тест выявляет специфические антитела к вирусу Эпштайна-Барр. Они присутствуют у всех пациентов, в крови которых есть возбудитель. В отличие от предыдущего метода он позволяет выявить иммуноглобулины класса G, которые отвечают за долговременный иммунитет. Этот метод является одним из самых надёжных и точных способов диагностики мононуклеоза. В сочетании с ПЦР позволяет поставить диагноз с практически абсолютной точностью.
ПЦР
Полимеразная цепная реакция – это самый точный способ диагностики вирусных заболеваний. В сочетании с анализом на специфические антитела позволяет поставить точный диагноз. В отличие от серологических методов выявляет сам возбудитель и позволяет определить вирусную нагрузку. К тому же, чтобы поставить диагноз, требуется только однократное проведение процедуры. Негативная черта – он значительно дороже, чем перечисленные выше методы.