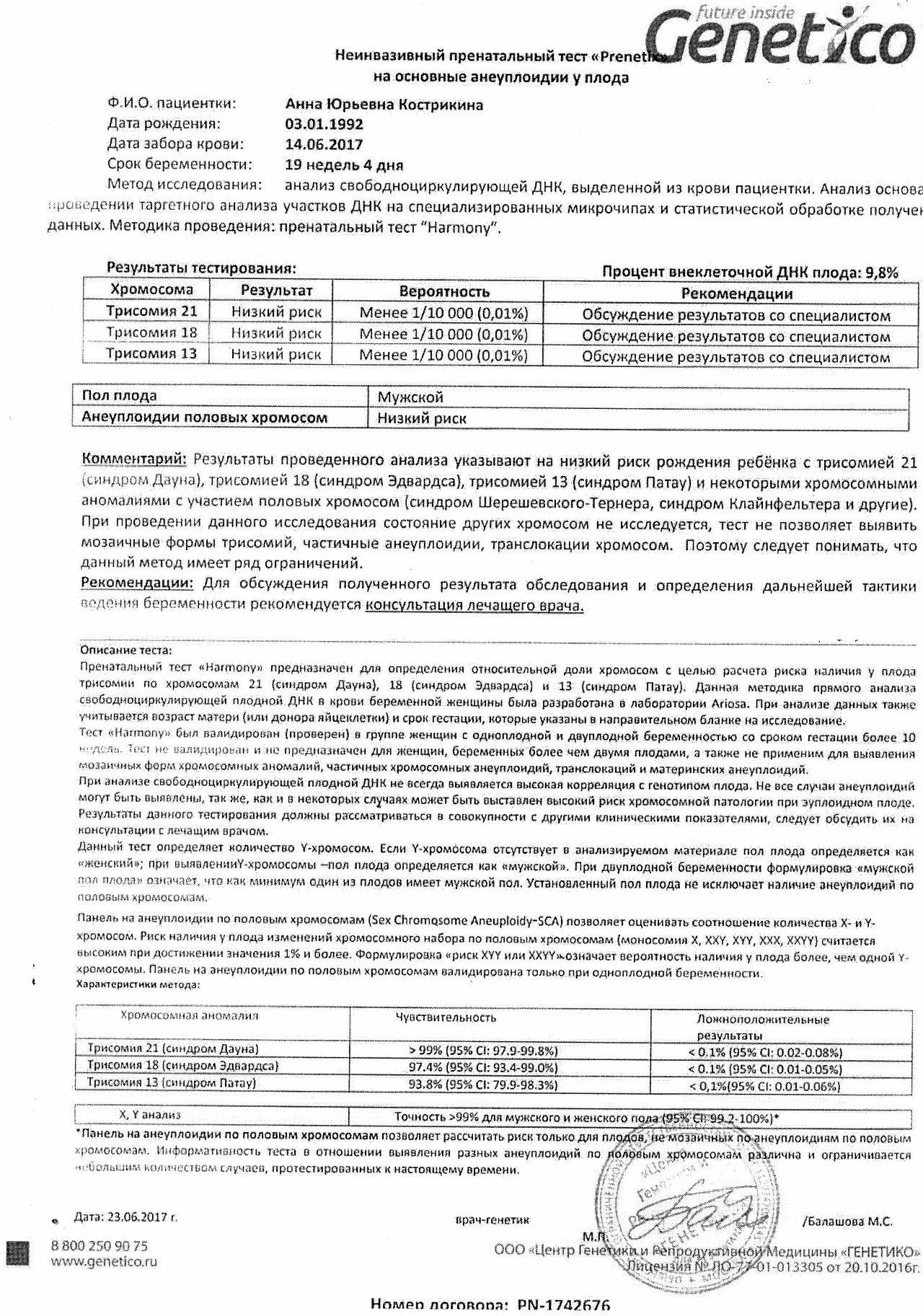
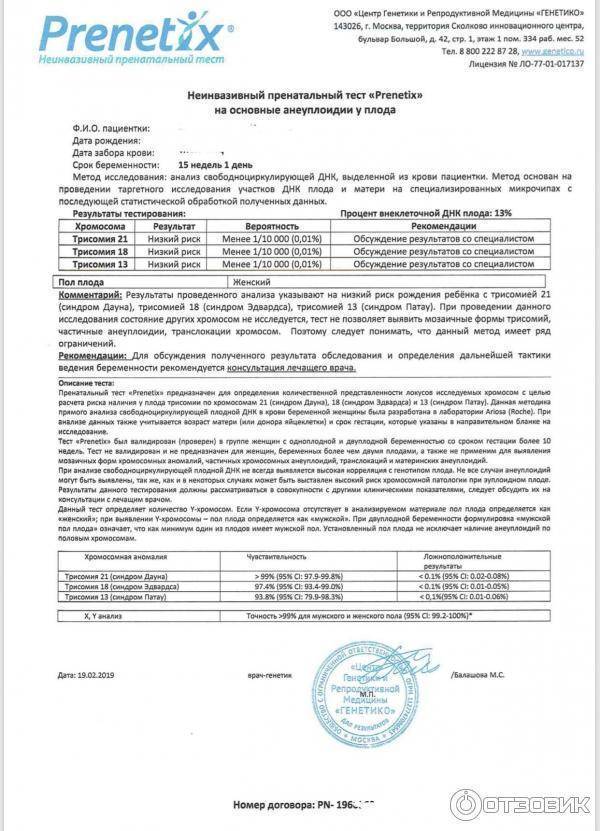
Какова точность теста НИПТ?
НИПТ является высокоточным методом. Его точность по результатам многочисленных исследований составляет до 99,9%. При этом отмечен низкий процент необходимости перезабора крови в связи с недостатком плодовой ДНК в образце (менее 3% случаев), низкий процент ложно положительных результатов (то есть тех случаев, когда при положительном результате теста ребенок оказывается здоров – не более 0,72% или 1 случая на 140). Это означает, что лишь в 1 случае из 140 положительных результатов теста патология плода не будет подтверждена, а в 139 случаях – тест позволит ее выявить.
Частота ложноотрицательных результатов (то есть случаев, когда тест будет отрицательным при имеющейся патологии плода) составляет не более 1 случая на 10 000 тестов.
Тем не менее, принимая решение о проведении теста, нужно полностью отдавать себе отчет в том, что данный тест не является диагнозом, а лишь с очень высокой вероятностью позволяет заподозрить хромосомную патологию плода. В случае если будет заподозрена серьезная патология плода и будет обсуждаться вопрос о возможности/ невозможности сохранения беременности – потребуется подтверждение с помощью дополнительных тестов – биопсии ворсин хориона, амниоцентеза и пр., т.е. инвазивной диагностики. Однако, в связи с крайне низким процентом ложноположительных результатов такие исследования потребуются на порядок реже, чем при проведении стандартного скрининга.
Пренатальный тест Пренетикс. Помогает сберечь нервы будущей маме.
Моя вторая беременность протекала в 38 лет. Протекала она легко, без токсикоза, отёков, давления. Все анализы идеальные. Чего еще желать? Но возраст. Из-за него в первую половину беременности мне приходилось общаться с генетиками чаще, чем с гинекологами.
С чего всё началось? На 11-ой неделе у меня начало кровить. Пара капель, которые после приема Дюфастона прекратились. Я пулей на УЗИ. Всё нормально, но на сохранение я всё же легла. В больнице меня уже ничего не беспокоило, я наслаждалась отдыхом от работы и домашних дел. Пока мне не сделали УЗИ. Это было 11 недель и 1 день. В заключении — Мегацистис под вопросом. Коротко расскажу об этом диагнозе. Мегацистис — это увеличенный мочевой пузырь у плода. Может быть признаком синдрома Патау, либо врожденной аномалией моче-половой системы (например, не сформировалась дырочка, чтоб пописять). У моего малыша он был 7 мм, это верхняя граница нормы. Но, учитывая, что КТР 50 мм, то мочевой пузырь занимал 14% длины тела ребенка! На фото видно тёмное пятнышко между ножек.
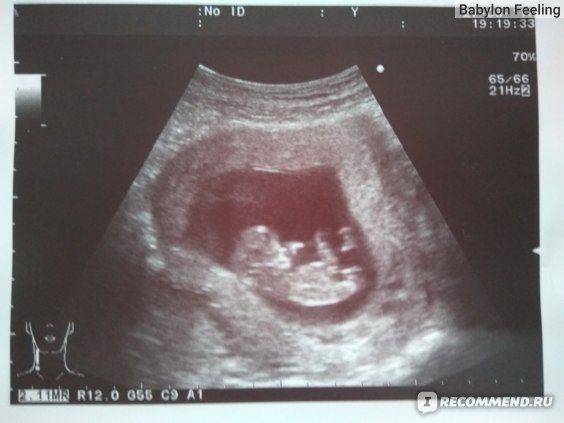
Повторное УЗИ назначили через 3 дня. Эти 3 дня были кошмаром. Я почти всё время проводила в церкви, которая находилась на территории больницы. Я прочитала всю информацию о мегацистисе в интернете, отчаяние сменялось надеждой и наоборот. Я писяла за двоих, в конце концов.
Повторное УЗИ показало, что мочевой пузырь уменьшился до 4 мм. Это норма. Мой малыш писяет!
Меня вскоре выписали из больницы, и в ЖК направили на 1-ый скрининг. УЗИ идеальное, мочевой пузырь пустой. По крови немного повышен ХГЧ, но в принципе риски невысокие. Но по возрасту мне положена консультация генетика. Сразу меня не приняли, а назначили консультацию в 16 недель.
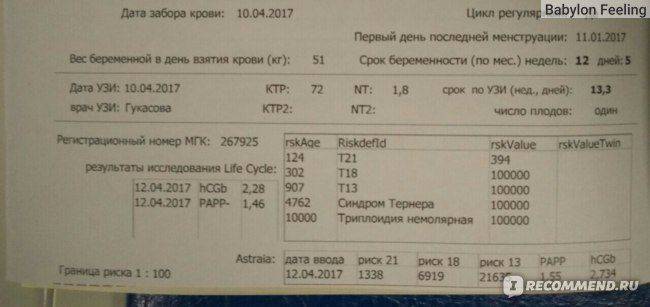
В 17 недель я отправилась к генетикам за результатом анализа. И опять как обухом по голове. Риск синдрома Дауна 1:55. Это высокий риск!
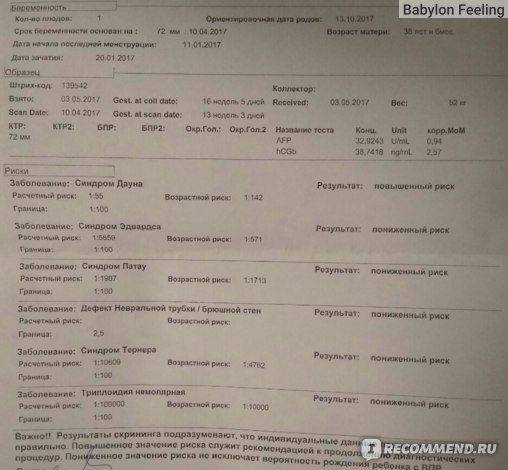
Немного предыстории. Старшую дочь я родила в 31 год, тогда не было скринингов в сегодняшнем виде, где бездушная машина программа сама высчитывает риски. ХГЧ при втором скрининге с дочкой просто зашкаливал. Генетик (таже самая, что и во вторую беременность, очень опытная) сама высчитывала риски и с дочкой насчитала мне общепопуляционный риск хромосомных аномалий, т.е. 5%. Этот риск есть у всех, даже самых молодых и здоровых.
Так и сейчас, она сказала мне не зацикливаться на этом результате, и насчитала риск ВПР 8%, а риск ХА 4.7%, т.е. ниже, чем насчитала программа. Повышенный ХГЧ во время беременности она назвала особенностью моей гормональной системы. Я ждала, что меня направят на инвазивную диагностику хромосомных аномалий, но генетик не увидела в этом необходимости. Но я же так просто не могла успокоиться. Еще 5 месяцев носить малыша и переживать из-за этих рисков! Это не для моей нервной системы. Генетик мне посоветовала сделать неинвазивный тест, когда в крови матери находят ДНК ребенка и по ним определяют наличие или отсутствие хромосомных аномалий.
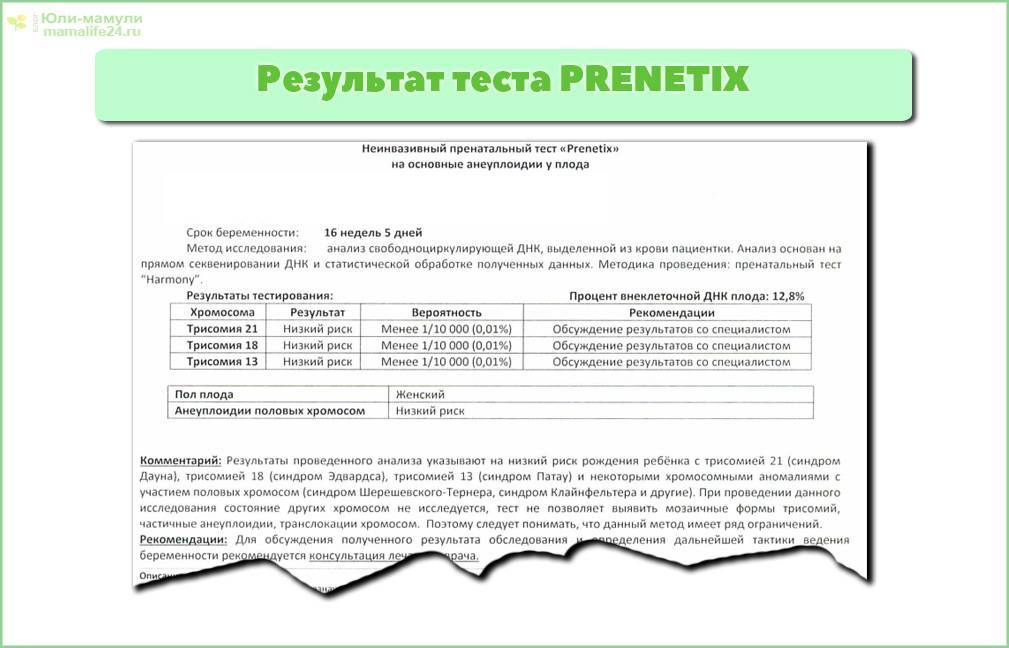
Я выбрала тест Пренетикс в Центре Генетики и Репродуктивной Медицины «ГЕНЕТИКО».
В мае 2017 я заплатила 27500 руб. Мне перезвонил менеджер, я выбрала клинику рядом с домом, где можно сдать кровь, сдала, и стала ждать результат. Кровь отправляется в Америку, там исследуется, и результат приходит на электронную почту.
Особенно необходимо проводить Prenetix в случае, если:
- выявлен риск развития хромосомных патологий плода по результатам скрининга I триместра (биохимический анализ крови + УЗИ)
- возраст будущей матери превышает 35 лет
- возраст будущего отца превышает 45 лет
- синдром Дауна
- синдром Эдвардса
- синдром Патау
- синдром Клайнфельтера
- синдром Шерешевского-Тернера
- Увеличение числа Х-хромосом у девочек и Y-хромосом у мальчиков
- При одноплодной и двуплодной беременности возможно определение пола на раннем сроке.
Добавлю, что этот тест определяет только самые распространенные синдромы, в то время как инвазивный тест может определить и редкие. При мозаичной форме синдрома Дауна результат может быть ложно-отрицательным у обоих тестов.
12 дней ожидания тянулись мучительно. Не хочу даже описывать, что творилось в моей душе. И мой малыш переживал всё это со мной.
В 19 нед 3 дня я получила результат. Всё хорошо!
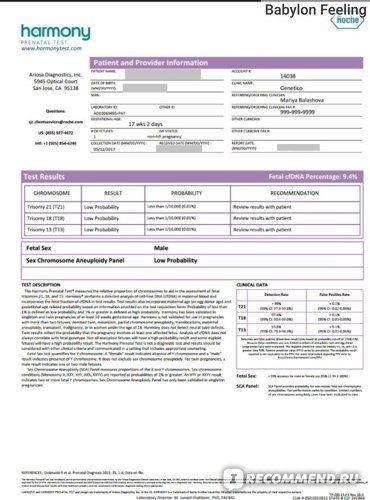
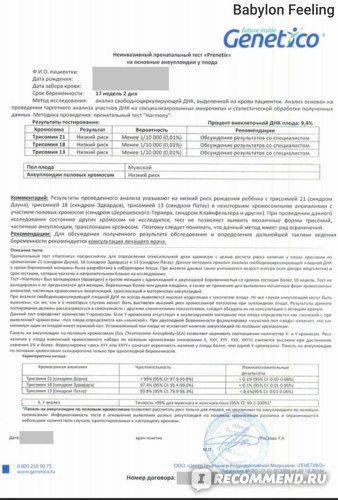
С этого дня жизнь заиграла новыми красками, я стала наслаждаться своей беспроблемной беременностью, и в октябре родила своего сыночка. 3680 г и 56 см. Но это уже отдельная история.

Через несколько месяцев после родов, мне позвонили из клиники и спросили, верен ли оказался ли результат теста?
Я советую проходить этот тест всем, у кого скрининг показал высокий риск. Вне зависимости от того, какое решение Вы примите по результатам теста.
Единственное о чем я жалею, что не прошла его после 1-го скрининга. Сколько нервов можно было бы сберечь, и моему малышу не пришлось бы всё это переживать со мной.
Где делают Пренетикс?
В Москве сдать анализ, можно посетив лабораторию одной из клиник либо заказав выезд медицинской сестры на дом для взятия крови (услуга выезда платная).
Так же пройти тест Пренетикс можно в одной из лабораторий Хеликс по всей России.
В регионах практикуется система доставки крови до лаборатории из большинства городов РФ. Курьер доставляет набор для взятия анализа Пренетикс будущей маме.
После забора крови в лаборатории — доставляет пробирку в клинику для проведения исследования. Услуги транспортировки мед персонал берёт на себя. Будущая мама платит только за проведение исследования Пренетикс.
Они берут кровь только при помощи своих устройств
Например, в Инвитро мне в этой услуге отказали. Они берут кровь только при помощи своих устройств.
Кстати о таком нюансе при звонке в фирму, занимающуюся этим, прямо скажем недешёвым тестом, мне ничего не сказали о таком важном моменте. Могла бы заказать исследование и остаться ни с чем. Могла бы заказать исследование и остаться ни с чем
Могла бы заказать исследование и остаться ни с чем.
Еще момент, который не понравился лично мне, а может быть, просто так совпало, но оператор общался по телефону достаточно грубо.
На вопросы отвечал односложно. И желания заплатить около 30.000 рублей и получить еще и подобное отношение в дальнейшем, у меня не возникло.
Я воспользовалась услугой другого теста — тест Панорама, где все было более клиентоориентировано. Подробнее об этом тесте>>>
Технология проведения
У женщины, ожидающей ребенка, в крови содержится немного ДНК плода – именно в ней заложена информация о его генетических особенностях. Неинвазивный тест для выявления наличия аномалий развития можно проводить, начиная с 10-й недели беременности. До этого срока в крови матери может содержаться слишком мало ДНК для получения результата.
Для анализа женщине нужно сдать 20 мл крови из вены, после чего специалист выделит из нее молекулы ДНК плода. Полученный образец обрабатывается с применением технологии секвенирования следующего поколения (NGS), что и позволяет выяснить наличие или отсутствие хромосомных аномалий. С результатами исследования работает генетик, который ставит диагноз и передает его родителям. Как правило, заключение выдается спустя 10-12 дней после сдачи крови. При появлении высокого риска заболевания у ребенка паре понадобится консультация генетика для принятия правильного решения насчет дальнейших действий.

Плюсы и минусы
Пренатальный тест дает уникальную возможность выявить вероятные аномалии в развитии крохи рекордно рано. В анализе крови матери определяют ДНК плода со срока в 9-10 недель. На таком сроке не проводится обязательный скрининг. Поэтому тестирование дает возможность получить информацию о состоянии малыша еще до прохождения скрининговых исследований первого триместра. Некоторые женщины, сделавшие тест и убедившиеся, что ребенок здоров, от скрининга в консультации с чистой совестью отказываются вообще.
Новое слово в пренатальной генетической диагностике – возможность определить пол ребенка на таком раннем сроке, на каком это не может сделать никакое современное УЗИ. При этом точность определения пола будет 99%, а на УЗИ больше 80% достоверности не даст никто.

Недостатком можно считать только высокую стоимость обследования. Различные виды тестов в разных клиниках обойдутся минимум в 25 тысяч рублей. В среднем по России цела НИПТ находится в пределах 25-60 тысяч рублей. Найти клинику, в которой сделают такой анализ, тоже непросто. Пока такая диагностика проводится только в генетических центрах и центрах планирования семьи, располагающих своей генетической лабораторией. Такие центры есть не в каждом городе, а потому, возможно, женщине придется поехать в соседний город или даже регион, чтобы сделать такой анализ.


Неинвазивный Пренатальный Генетический Тест
Неинвазивный пренатальный тестпренатальной диагностики
| Сроки выполнения | до 14 дней |
| Синонимы (rus) | Неинвазивный тест Prenetix, пренатальное неивазивное тестирование, неинвазивный анализ ДНК плода, ДОТ-тест |
| Cинонимы (eng) | NIPT, Non-invasive prenatal test |
| Методы | Тест цитогенетики, метод полногеномного массового параллельного секвенирования |
| Единицы измерения | Не существует. Результат показывает обнаруженный вариант хромосомного набора |
| Подготовка к исследованию | Соблюдение общих правил подготовки к анализам: забор биоматериала в утренние часы, обязательно натощак. |
| Перед забором анализа разрешается выпить стакан чая или воды. | |
| Специальных мероприятий подготовки не требуется. | |
| Тип биоматериала и способы его взятия | Пункция периферической вены с забором около 20 мл венозной крови |
Что это за исследование
Неинвазивный пренатальный тестдиагностики генетических заболеванийхромосомными нарушениями
- Абсолютной безопасности для матери и плода, так как не требует инвазивных способов забора биологического материала для исследования;
- Возможности диагностировать как грубые, так и мелкие нарушения хромосомного набора у эмбриона с ранних сроков беременности (после 10 недель);
- Высокой достоверности полученных результатов (не менее 99%).
внеклеточная ДНКгенетических заболеваний эмбриона
Диагностические возможности метода
хромосомные аномалиинаборе хромосоммоносомиятрисомияделеция
| Стандартный тест по идентификации изменений аутосом (хромосом, ответственных за формирование органов и систем, индивидуальных особенностей организма) | |
| Стандартный тест по идентификации патологии половых хромосом | |
| Расширенное пренатальное тестирование, проводимое дополнительно с целью обнаружения тонких хромосомных аберраций | |
генетическое отклонение
Этапы исследования – три простых шага
- Сдать кровь из вены в сроке от 10 до 22 недель гестации.
- Провести тестирование исследуемого биологического материала при помощи высокоточных электронных систем.
- Получить результаты исследования и правильно оценить их.
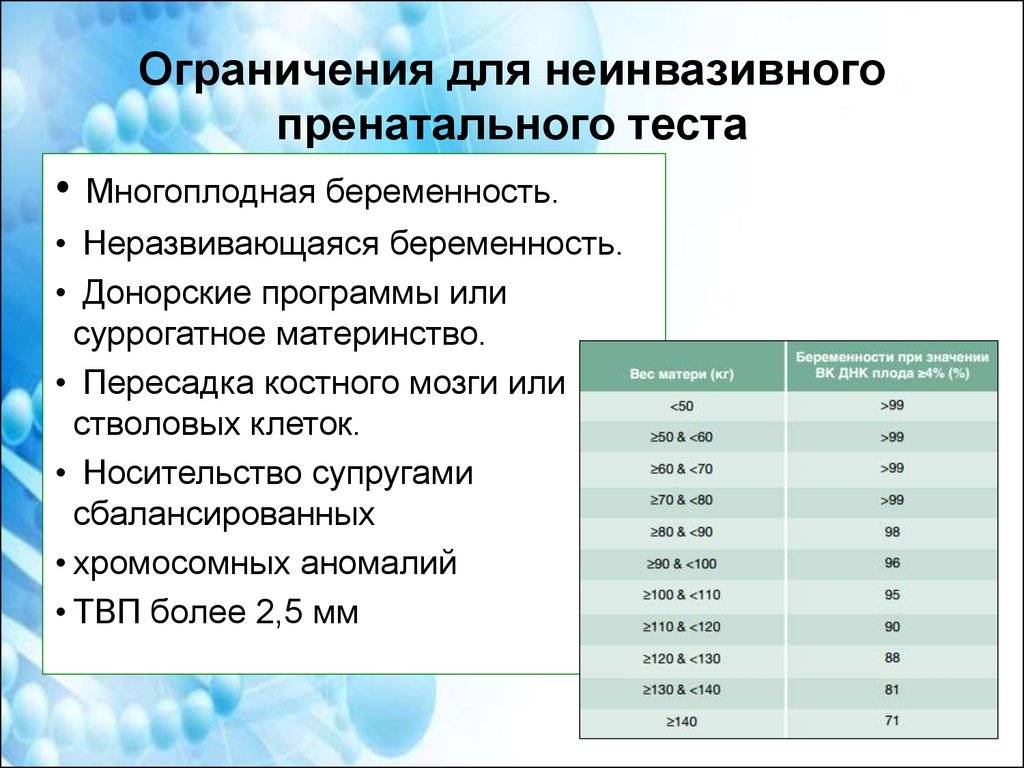
Показания и ограничения для неинвазивного пренатального тестирования
- Возрастной критерий – беременные в возрасте 35 лет и старше. Показание относительное, поскольку частота рождения детей с синдромом Дауна практически одинакова во всех возрастных группах женщин;
- Подтвержденное носительство хромосомных аномалий или высокий рисках носительства у одного или обоих супругов;
- Отягощенный семейный анамнез в виде рождения детей с хромосомными аномалиями или прерывания беременности по медицинским показаниям в связи с их наличием;
- Изменения показателей биохимических методов пренатального скрининга, настораживающие в отношении хромосомных аномалий.
- При многоплодной беременности;
- Беременности, достигнутой при помощи ЭКО методом суррогатного материнства и донорских яйцеклеток;
- Наличии в анамнезе пересадки стволовых клеток или трансплантации костного мозга.
Исследование буккального эпителия: инструкция по забору биоматериала
- За 30-40 минут до забор мазка исключается прием пищи;
- Перед забором анализа ротовая полость прополаскивается небольшим количеством чистой воды;
- Заполнить все пункты на направлении и на этикетке пробирки;
- Туба с тампоном вскрывается, снимается колпачок;
- Палочку с тампоном извлечь из пробирки и протереть внутреннюю поверхность щеки в течении минуты. Движения не должны вызывать боль;
- Установить палочку с тампоном в пробирку и дать возможность биоматериалу подсохнуть на ровной поверхности, не закрывая колпачок;
- Через 15 минут колпачок плотно закрывается. Пробирка отправляется в лабораторию.
Сравнительные характеристики амниоцентеза с неинвазивным пренатальным тестом
- Кордоцентез – забор крови из пуповинных сосудов плода (производится крайне редко);
- Амниоцентез – пункционный забор образцов околоплодных вод (производится наиболее часто).
| Критерий | Амниоцентез | Неинвазивныйпренатальный тест |
| Объект воздействия | Мать и плод | Только мать |
| Необходимость повреждения плодных структур | Есть | Нет |
| Материал для исследования | Околоплодная воды | Венозная кровь матери |
| Метод исследования | Цитогенетика | Цитогенетика |
| Риск исследования | Высокий для матери и плода | Отсутствует |
| Информативность и достоверность | 99.9% | 99,90% |
| Что формирует стоимость | Цитогенетический тест + набор для амниоцентеза | Только цитогенетический тест |
Суть метода НИПТ:
Метод НИПТ появился в 2011 году и в последние 5 лет внедрен в России. В настоящее время примерно 12 лабораторий на территории России выполняет данную методику, кроме того, есть возможность направления образца крови в заграничные лаборатории (на территории Германии, США и Кипра). Для его проведения достаточно забора крови из вены беременной, а точность метода достигает 99,9%. Время выполнения анализа в среднем 2-10 дней и зависит от набора тестируемых заболеваний и расположения лаборатории.
Уже с 9-10 недели беременности в крови матери циркулирует достаточное для проведения анализа количество ДНК плода и клеток трофобласта. Метод НИПТ позволяет идентифицировать ДНК плода от ДНК самой беременной женщины, может проводиться при двойне, при беременности, наступившей в результате ЭКО, суррогатном материнстве, и даже при использовании донорской яйцеклетки.
Быстрота проведения анализа, ранние сроки беременности, безопасность метода и высокая точность НИПТ позволяют существенно снизить тревогу беременной.
Лаборатория в Москве: экономия времени и денег
В основе безопасного скрининга беременных «Пренетикс» лежит технология Harmony, разработанная американской компанией Roche, и в России тест выполняется по тем же медицинским стандартам, что и в США. К работе в лаборатории допускаются специалисты, которые успешно окончили курсы повышения квалификации и владеют всеми навыками, необходимыми для проведения исследования и правильной интерпретации результатов.
Раньше все исследования проводились в американской лаборатории. В 2017 году центр Genetico создал все условия для полноценного проведения исследований в Москве. Благодаря этому:
- Срок исследования сократился с двух недель до 4-12 рабочий дней;
- Стоимость НИПТ «Prenetix» снизилась с 35 000 до 23 000 рублей;
- Защищены права пациента: лаборатория «Genetico» и жители России попадают под действие российского законодательства. Если возник конфликт, разобраться в проблеме проще, чем с компанией, которая находится на другом континенте и работает по законам другой страны;
- Защищены персональные данные пациента: вся информация и биологический материал остаются внутри страны и не отсылается за границу.
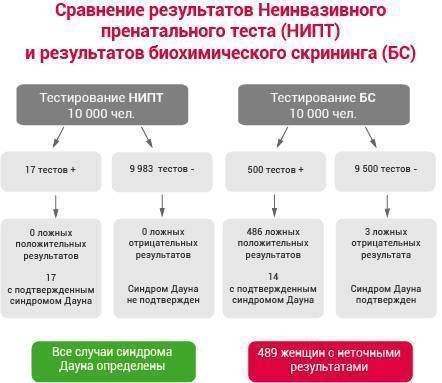
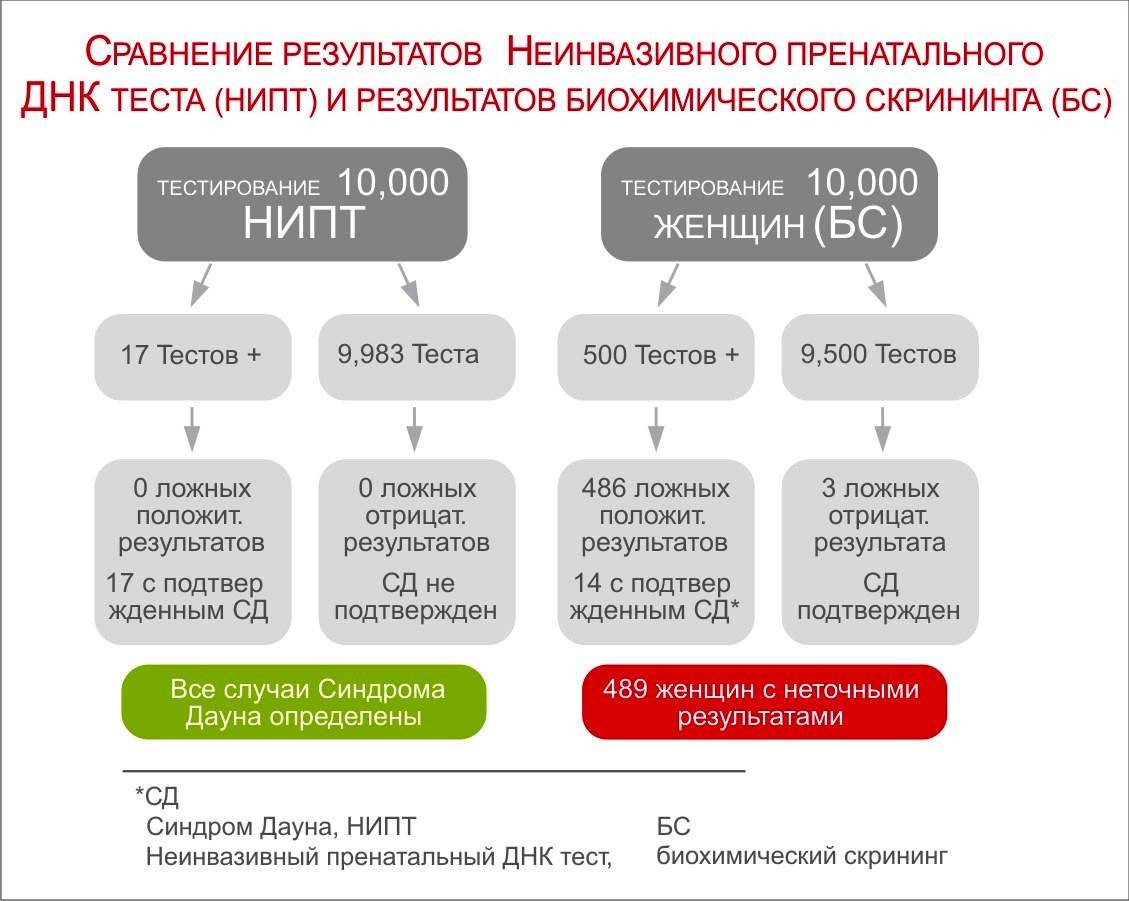
Пример расчета точности НИПТ:
Приведу пример для наглядности: при частоте синдрома Дауна 1/600 из 100 000 беременностей можно ожидать 167 случаев рождения ребенка с болезнью Дауна и 99 833 рождения здоровых детей. При проведении стандартного скрининга среди этих 100 000 беременных женщин мы получим примерно 3 293 ложноположительных теста, которые потребуют ненужных дальнейших инвазивных процедур и создадут стрессовую ситуацию для женщин. Наряду с этим, мы сможем выявить лишь 142 случая синдрома Дауна из 167, то есть 25 случаев останутся нераспознанными на дородовом этапе.При применении НИПТ у этих же 100 000 беременных мы получим лишь 80 ложноположительных тестов, когда потребуется дальнейшая инвазивная диагностика. Выявлено будет 165 случаев синдрома Дауна из 167, то есть упущено будет не более 2-х случаев.
Разница очевидна.
Выбор, безусловно, за вами. Но он должен быть информированным. Проведение НИПТ не является обязательным, однако, современная медицина дает нам такую возможность и мы должны знать о ней, чтобы принять верное для себя решение и не жалеть об упущенных возможностях в дальнейшем. Посоветуйтесь со своим лечащим врачом и примите правильное решение в каждом конкретном случае.
Эффективность «Prenetix»
Современная медицина и ее новые технологии предлагают множество вариантов проведения неинвазивной диагностики. Но они не все прошли клинические исследования, а потому врачи-генетики и акушеры-гинекологи не рекомендуют их к применению во время «интересного положения».
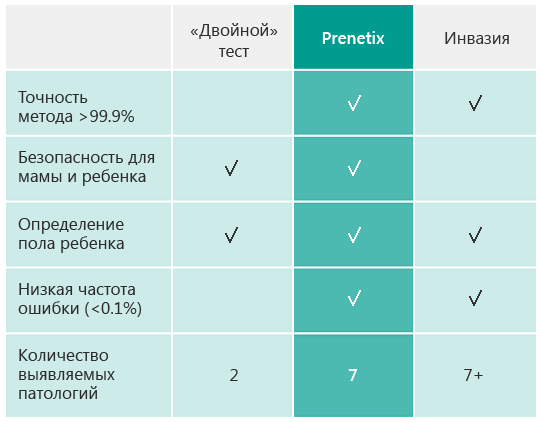
Тест «Prenetix» во время клинических исследований доказал свою эффективность в выявлении различных отклонений у малыша. Исследования проводились среди женщин, у которых пренатальный скрининг показал как довольно большие риски хромосомных аномалий, так и низкие.
Тестирования проводятся по технологии, которая была разработана в США. Такое обследование уже прошли больше 300 000 беременных девушек.
Точность, с которой тест определяет показатели рисков, практически нивелирует необходимость проведения дальнейших исследований.
Патологии, определяемые при помощи неинвазивного тестирования
Тест основан на исследовании хромосом. В норме человеческая клетка должна содержать 46 хромосом, объединенных попарно.
Если в какой-либо паре появляется «лишняя» хромосома, такое отклонение называется трисомией, если одной хромосомы в паре не хватает – имеет место моносомия.
Неинвазивный пренатальный тест Panorama позволяет определить степень риска таких патологий, как:
- Синдром Дауна – трисомия 21 (значительные нарушения умственного и физического развития, низкорослость, короткая продолжительность жизни).
- Синдром Эдвардса – трисомия 18 (тяжелая умственная неполноценность, врожденные пороки сердца, мозга и почек, нарушения в строении скелета, «волчья пасть», «заячья губа»).
- Синдром Патау – трисомия 13 (нарушения интеллекта, расщелины верхней губы и неба, нарушения развития головного и спинного мозга, сердца, половых органов, лишние пальцы на руках или ногах).
- Триплоидия – полный дополнительный набор хромосом (вместо 46 – 69). Шансы плода с триплоидией дожить до родов – крайне малы, а его вынашивание представляет серьезную угрозу для здоровья матери: может развиться преэклампсия, кровотечение или пузырный занос.
- Синдром Клайнфельтера (задержка речевого развития, нарушения репродуктивной функции. Синдром Клайнфельтера бывает только у мальчиков).
- Трисомия по Х-хромосоме – девочки с дополнительной Х-хромосомой. В течение жизни испытывают трудности в учебе и социализации.
- Синдром Тернера – моносомия по Х-хромосоме (задержка психического развития, пороки сердца, неправильное телосложение, бесплодие. Синдрому Тернера подвержены только девочки).
Дополнительно с помощью теста Panorama можно выявить микроделеции – повреждения отдельных участков хромосом.
Они становятся причинами синдромов Прадера-Вилли, Ди Джорджи, Ангельмана, «кошачьего крика», 1р36 делеции.
У детей с этими синдромами наблюдается задержка психического развития, умственная отсталость, пороки развития скелета и костей черепа (волчья пасть, заячья губа и т.д.), пороки развития органов и другие нарушения.
Какие заболевания выявляет НИПТ?
Существует несколько различных методик проведения НИПТ, к примеру Prenatest, Veracity, Prenetix, Iona test и др. Они отличаются набором тестируемых аномалий и соответственно, стоимостью теста. Минимальный набор включает наиболее часто встречающиеся хромосомные аномалии (синдром Дауна, синдром Патау и Эдвардса), расширенный – может включать анализ не только количества хромосом в геноме плода, но и микроделеции (повреждения отдельных участков хромосом). Кроме того, дополнительно при проведении НИПТ при желании родителей бесплатно проводится определение пола плода.
В каждом конкретном случае наиболее правильным подходом будет предварительная консультация с врачом акушером-гинекологом или генетиком для определения необходимого объема тестирования. Также, не менее важна правильная интерпретация результатов самого теста врачом генетиком.
Безопасная альтернатива амниоцентезу
В настоящий момент существуют способы неинвазивных методов исследования.
При помощи УЗИ в первом триместре можно измерить толщину воротниковой зоны плода и на основании полученных результатов определить риск наличия хромосомного заболевания. Также проверяется специфический белок беременности (ПАПП-тест). Далее по плану проводится второе и третье ультразвуковое исследование.
Однако в данном случае нельзя со 100% уверенностью заявлять об отсутствии или присутствии генетического заболевания у плода. По результатам УЗИ и биохимического скрининга нельзя поставить диагноз, можно лишь установить риск хромосомной аномалии (ХА), а для подтверждения диагноза и более точных данных необходима инвазивная диагностика, например описанная нами процедура амниоцентеза.
Существуют и другие способы определить возможность развития у будущего малыша физических отклонений. Одним из них является неинвазивный пренатальный ДНК – тест Panorama. Это полностью безопасная процедура, которая позволяет получить результаты уже с 9 недели беременности – в этом заключается ещё одно преимущество данного метода перед инвазивными способами.
Процесс взятия образца очень прост: всё, что требуется – это кровь из вены будущей мамы, так что нет абсолютно никаких рисков ни для неё, ни для плода. Технология Panorama теста позволяет провести диагностику смеси ДНК матери и ребёнка. С помощью данного метода специалисты получают максимально точные результаты касательно риска появления трисомии (синдром Дауна, синдром Тернера, синдром Патау, синдром Эдвардса) и других возможных анеуплоидий.
Panorama дает возможность получить максимально точные клинические данные, не подвергаясь болезненным процедурам. Данный тест способен диагностировать большое количество заболеваний, патологий и нарушений, которые могут повлиять на здоровье ребёнка. Более того, Panorama может выявить повреждения отдельных участков хромосом.
Тест Panorama может быть проведен при неудовлетворительных результатах биохимического скрининга с целью убедиться в отсутствии генетических аномалий или подтвердить их. Также будущая мама может пройти тест без особых показаний – просто для того, чтобы убедиться в нормальном развитии плода и провести оставшуюся беременность без лишнего беспокойства.
Тест Панорама не подходит женщинам, вынашивающим двойню, но им можно предложить неинвазивный тест Ариоза.
Настораживающие врача результаты УЗИ, к сожалению, являются относительным противопоказанием к использованию теста Panorama. В этом случае, скорее всего, придется прибегнуть к методам инвазивной диагностики. Тест не подходит женщинам перенесшим операцию по трансплантации костного мозга. Также он непоказателен в случае суррогатного материнства или использования донорской яйцеклетки для зачатия.
К сожалению, на сегодняшний день не существует неинвазивной диагностики для определения наличия моногенных заболеваний.
В целом, отзывы врачей и пациенток об этом виде диагностики положительные
Несмотря на относительную новизну, этот метод стремительно приобретает популярность и, что более важно, заслуживает доверие
Преимущества теста НИПТ:
Это позволяет заблаговременно спланировать место появления ребенка на свет и быть готовыми своевременно оказать малышу необходимую медицинскую помощь в требуемом объеме. Проводить такие роды и вести ранний неонатальный период таких «особенных» малышей призваны Перинатальные центры, оснащенные всем необходимым оборудованием и имеющие профильных опытных специалистов.
Своевременная информация о состоянии здоровья плода бесценна, она дает возможность и время родителям на то, чтобы осознать проблему, провести необходимые дообследования и консультации и принять наиболее правильное решение, подготовиться к родам, спланировать последующие после родов мероприятия.
Методы определения хромосомных аномалий у малыша
До того как появился неинвазивный тест (НИПТ), генетические заболевания во время беременности у плода определялись лишь проведя инвазивную процедуру (отбор околоплодных вод, крови из пуповины).
Будущая мама во время беременности мучилась в сомнениях: если ребенок здоров, нужно ли так рисковать? Ведь инвазивное исследование повышает риск выкидышей, инфекций и зачастую приводит к осложнениям беременности.
Пренетикс полностью исключает контакт с малышом. У мамы берут кровь из вены. В лаборатории выделяют ДНК малыша (она поступает в материнскую кровь через плаценту) и исследуют.
Важно! Исследование не связано с рисками для плода или здоровья будущей матери во время беременности. На фоне неутешительного состояния диагностики детских генетических заболеваний, в 2013 году появляется неинвазивный тест Пренетикс, цена которого очень внушительная, по сравнению с базовыми анализами в женской консультации. На фоне неутешительного состояния диагностики детских генетических заболеваний, в 2013 году появляется неинвазивный тест Пренетикс, цена которого очень внушительная, по сравнению с базовыми анализами в женской консультации
На фоне неутешительного состояния диагностики детских генетических заболеваний, в 2013 году появляется неинвазивный тест Пренетикс, цена которого очень внушительная, по сравнению с базовыми анализами в женской консультации.
Другие тесты перед родами по неделям беременности

Доктор оценивает результаты пренатального теста перед родами
Все вышеописанные пренатальные тесты проводятся между 10-й и 24-й неделями беременности. В начале беременности гинекологом проводится осмотр. Этот специалист проводит свои тесты, оценивая риски и назначая простейшие исследования крови и не только.
Первое гинекологическое посещение должно проходить между 7 и 8 неделями беременности. Затем будущая мама должна пройти ряд обязательных тестов:
- Общий и физический осмотр: измерение артериального давления, определение массы тела и роста.
- Акушерское обследование с использованием гинекологического зеркала.
- Цитологический мазок из шейки матки (при отсутствии такого обследования в течение последних шести месяцев).
- Обследование молочных желез.
- Оценка риска беременности.
- Обязательные лабораторные анализы: группа крови, иммунные антитела группы крови, морфология, анализ мочи и осадок мочи, глюкоза натощак, тест на сифилис.
- Рекомендованные лабораторные анализы: тест на ВИЧ, ВГС, определение антител против краснухи и токсоплазмоза.
При каждом посещении гинеколог также порекомендует вам здоровый образ жизни. Обследования, которые врач должен порекомендовать вам при первом посещении:
- Консультация стоматолога.
- Консультация специалиста при сопутствующих заболеваниях (с кардиологом, нефрологом, офтальмологом и др.).
- УЗИ на ранних сроках беременности.
- Дополнительные лабораторные анализы: ТТГ, антиген HBs.
11-14 недели беременности и 15-20 неделя беременности:
При последующих посещениях, в дополнение к общему обследованию акушера в гинекологическом кресле, также будет проводиться УЗИ беременности с оценкой маркеров риска генетических дефектов.
21-26 недели беременности и 23-26 неделя беременности:
- За это время ребенок в вашем животе становится все больше и больше.
- В связи с этим во время визита в кабинет врача также будут прослушивать сердечную деятельность плода и делать УЗИ плода.
- Это позволит оценить анатомию ребенка, с точной оценкой анатомии сердца, а также выявить возможные дефекты развития.

Пренатальный тест и другие обследования перед родами
Между 23 и 26 неделями беременности:
- Проводится диагностика гестационного диабета — пероральный тест на нагрузку глюкозой 75 г, проводимый натощак.
- Диагностика токсоплазмоза (в случае отрицательного результата от наличия антител в первом триместре беременности).
27-32 неделя беременности:
- У вас еще есть время, чтобы подготовиться к родам.
- Акушерка и врач могут порекомендовать вам посещать лекции для будущих мам.
- Во время контрольного осмотра врач, как правило, измеряет вес вашего тела, артериальное давление, оценивает текущий риск беременности, прислушивается к сердцу вашего ребенка и рекомендует обязательные лабораторные анализы — анализ крови, анализ мочи и оценку наличия иммунных антител.
- В течение этого периода следует провести еще одно ультразвуковое исследование — тест в третьем триместре, который позволит оценить, является ли развитие плода и преобладающие условия в брюшной полости нормальными.
33-37 недели беременности и 38-40 неделя беременности:
- Между 33-й и 40-й неделями беременности врач — помимо гинекологического осмотра, оценки основных жизненных параметров, оценки массы тела и размеров таза — будет оценивать деятельность плода и прислушиваться к сердечной деятельности.
- Доктор проверит результаты анализов.
- На 34-й неделе беременности во время обычного гинекологического обследования мазок из влагалища будет собираться для направления на гемолитические стрептококки.
- Это важный тест — если результат положительный, то есть в вашем репродуктивном тракте, такие стрептококки присутствуют, во время родов вы получите профилактическую антибактериальную терапию, чтобы не развивалась инфекция.
Между 37-й и 40-й неделей врач также попытается определить ожидаемую массу плода, выполнив измерения при ультразвуковом исследовании.
Описание теста Panorama
Пренатальный тест Panorama – самый полный и точный неинвазивный пренатальный скрининг-тест из всех существующих на сегодняшний день.
Он позволяет определить индивидуальный риск рождения ребенка с хромосомными аномалиями.
Этот метод – результат научных разработок американской компании Natera, которая специализируется на репродуктивных технологиях и пренатальной диагностике. В США эта методика начала применяться в 2012 году, а с 2013 года стала доступна и в России.
Главное отличие этого теста от инвазивных методов диагностики (амниоцентеза, кордоцентеза и биопсии ворсин хориона) – его безопасность.
Для анализа необходима лишь венозная кровь матери, то есть не производятся манипуляции, способные привести к прерыванию беременности. Из крови матери выделяется и исследуется ДНК плода, что позволяет получить более достоверные результаты по сравнению с обычным биохимическим скринингом.
Сдать кровь для теста Панорама можно с 9 недели беременности.
Полученный образец крови разделяется на слои при помощи центрифуги. С использованием особой технологии – секвенирования обрабатываются геномы матери и плода. Данные секвенирования затем анализируются с помощью фирменного алгоритма под названием Natus.
Он позволяет разделить ДНК плода и матери. Выделенная ДНК плода проходит специальный анализ на компьютере, по результатам которого определяется персональный уровень риска хромосомных патологий.
Срок: от сдачи крови до получения на руки результатов теста проходит около 2 недель.
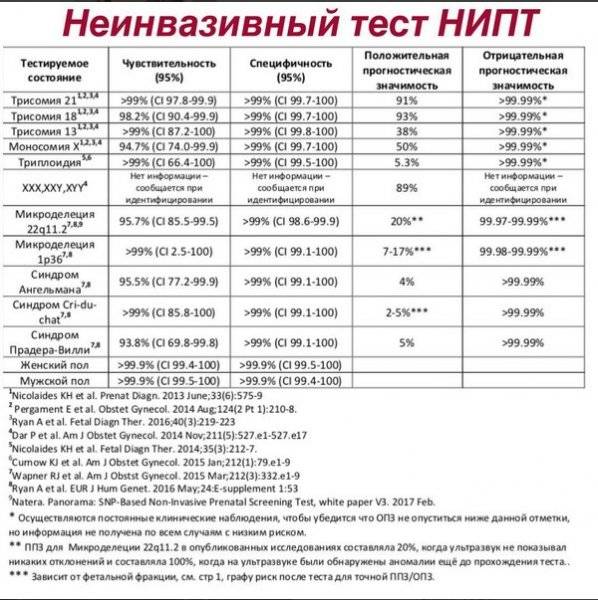
Насколько точен тест?
Клинические исследования показали исключительную точность определения трисомии плода.
Что означает скорость обнаружения?
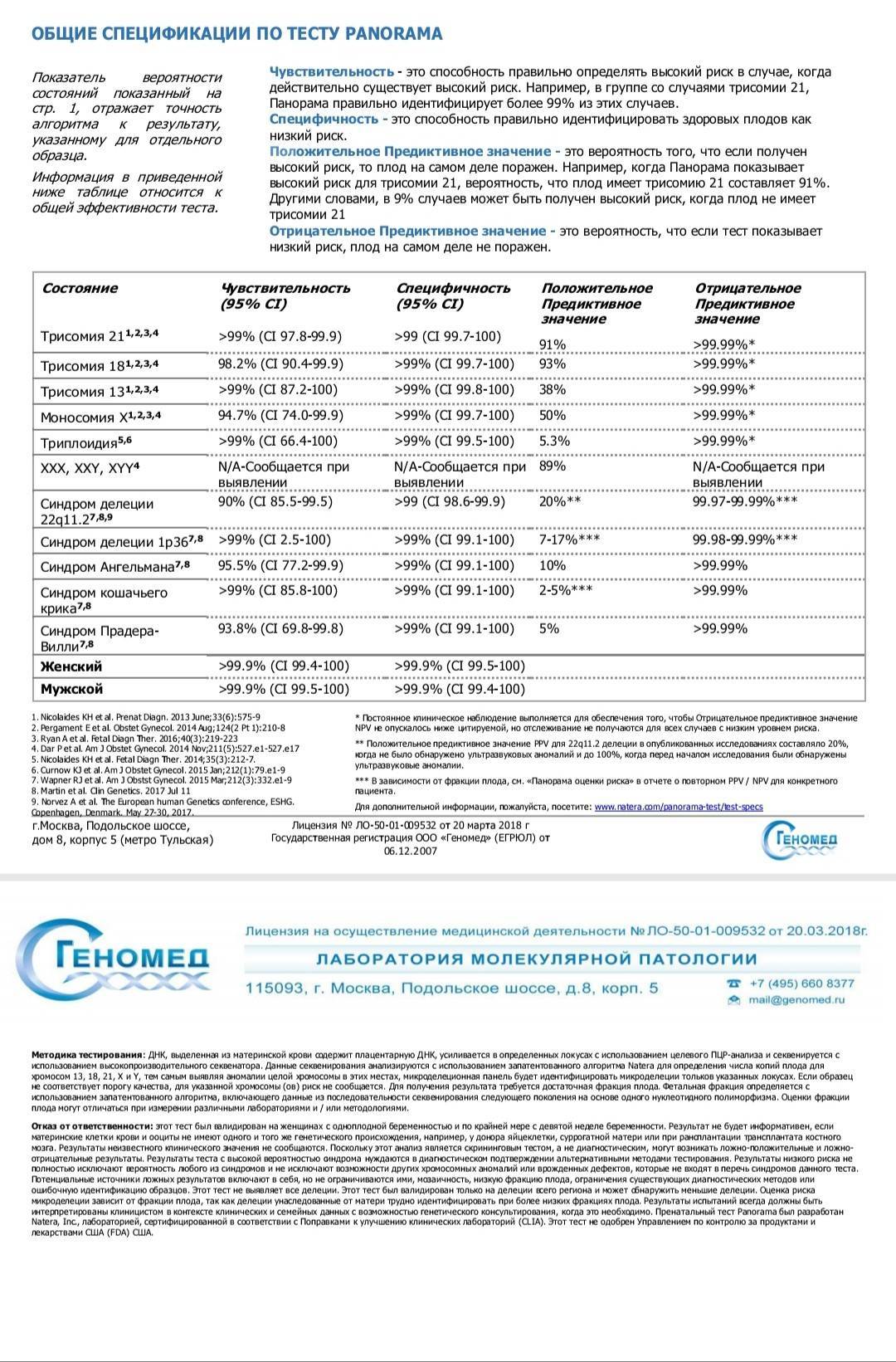
Скорость обнаружения или чувствительность — это способность правильно идентифицировать ребенка с определенным заболеванием. Например, в группе детей с трисомией 21 «Панорама» правильно определит более 99% этих случаев.
Какова положительная прогнозная ценность или PPV?
Это вероятность того, что если результат говорит о высокой вероятности, то у плода действительно будет это заболевание. Например, если тест Panorama Test показывает высокую вероятность трисомии 21, то вероятность того, что у плода действительно будет трисомия 21, составляет 91%. Однако для трисомии 13 PPV составляет только 38%
Каково отрицательное прогнозное значение или ЧПС?
Это вероятность того, что результат говорит о низкой вероятности того, что у плода не будет этого заболевания.