Ишиас и люмбаго, шипы
- Ревматизм также является причиной провокации ишиаса. Типичными являются неврологические боли, которые локализованы в области талии и ног. Боль острая. Возникает, когда пациент пытается встать, сесть или поднять тяжелый предмет.
- Как правило, термин «люмбаго» связывает все боли в области талии, независимо от причин их возникновения.
- Так называемые шипы также относятся к ревматическим заболеваниям. Эти образования влияют на кость в области шеи, пятки, коленного сустава или тазобедренных суставов. Не исключено, что кость повлияет на близлежащий нерв. Это приводит к сильной боли, отеку, деформации пораженного сустава и иммобилизации.
Лечение заболевания
Устранить ревматизм непросто, здесь важно вовремя принять необходимые меры и точно выполнять все назначения и рекомендации врачей. Лечение ревматизма у детей проводится в три этапа
Первый этап
Лечение в стационаре, продолжительностью около 6 недель. Ревматизм, находящийся в активной фазе, требует строго постельного режима, при котором постепенно расширяется двигательная активность ребенка. Только врач сможет определить точный срок стационарного лечения, учитывая степень активности имеющегося процесса.
Если степень 2 или 3, врачи обычно назначают строгий постельный режим на 10-14 дней, после чего постепенно начинают разрешать ребенку движения, например, простые игры в кровати, специальную дыхательную гимнастику, различные движения пассивного плана.
Лишь через полтора месяца лечения специалисты разрешают вставать с кровати, заниматься лечебной физкультурой, самостоятельно посещать туалет или столовую, общаться с другими детьми в отделении.
Лечение всегда проводится комплексно и включает в себя препараты различных категорий. Обычно это сочетание антибактериальных, противоаллергических, нестероидных противовоспалительных средств с иммуносупрессивными препаратами, что при необходимости дополняется иными медикаментами, с учетом имеющихся показаний.
Среди антибактериальных препаратов, используемых при лечении ревматизма, преобладают в основном средства пенициллинового ряда, доза которых рассчитывается согласно возрасту ребенка. Инъекции проводят в течение двух недель по строгому графику.
Если обнаруживается присутствие стрептококковой инфекции, дополнительно назначаются антибиотики. Из противовоспалительных препаратов нестероидной группы обычно используют Вольтарен, Амидопирин, ацетилсалициловую кислоту, Индометацин, Бутадион и прочие средства пиразолонового ряда.
Если процесс отличается непрерывным рецидивированием, пациенту требуются средства хинолинового ряда, к которым можно отнести Делагил и Плаквенил
При особенно тяжелом течении ревматического процесса могут быть назначены препараты кортикостероидной группы, при этом врачу важно правильно определить не только дозировку, но и длительность их применения
Стационарный этап лечения обычно продолжается около полутора месяцев, но если ревматизм рецидивирует, сроки могут быть увеличены. При этом кроме медикаментозного лечения ребенок проходит специальные физиопроцедуры и курс лечебной гимнастики.
Если врачи отмечают положительную динамику процесса, свидетельствующую о том, что активность заболевания снизилась, и подтвержденную лабораторными показателями ― ребенка выписывают с направлением в санаторий.
Второй этап
Санаторно-курортное лечение. Реабилитация детей продолжительностью около 3 месяцев. Обычно ребенку дают направление в местных санаторий или в ближайший специализированный. Этот этап заключается в долечивании маленького пациента с применением основных лечебных средств, но в половинной дозе, при этом делается упор на занятиях специальной лечебной гимнастикой, витаминотерапии, прогулкам на свежем воздухе, аэрации и полноценном питании.
Третий этап
Проведение диспансерного наблюдения за состоянием ребенка. Оно необходимо для выявления возможной новой активности ревматического процесса, но при этом проводится и постоянная профилактика дальнейших рецидивов, не зависящая от времени года.
В основном в профилактических целях после проведенного лечения применяют антибиотики, имеющие пролонгированное действие, например, Бициллин-5. В этот период проводится и постоянная санация имеющихся хронических очагов заболевания (при их наличии), а также для школьников врач определяет возможности и варианты дальнейшей учебы.
Часто полный курс лечения ревматизма может растянуться на длительное время, даже на несколько лет, если учитывать дальнейшие профилактические меры, проводящиеся в первое время круглый год, а в дальнейшем лишь в осенне-весенние периоды.
Степени проявления
Ревматизм или ревматоидный полиартрит протекает в двух фазах: активно и неактивно.
Болезнь имеет три степени активности в активной фазе:
При первой степени болезнь проявляется слабо. Может проявиться ревмокардит или малая хорея. Ребенок может нормально двигаться, температура повышается не выше 37, 5 градусов. Кардиограмма остается без изменений. Лабораторные анализы показывают небольшие повышения показателей при ревматизме.
При второй степени болезни кожный покров ребенка покрывается кольцевидной эритемой. Остальные органы не поражаются. Анализы крови покажут развитие небольшого лейкоцитоза, повышение СОЭ, стрептококковые тесты покажут увеличение антител в два раза.
При третьей степени отмечается повышение температуры тела к высоким отметкам. Проявляются яркие симптомы ревмокардита, отмечается воспаление, нарушается кровообращение. Повреждаются суставы и внутренние органы. Лабораторные анализы покажут высокий уровень СОЭ, а также повышенные тесты других показателей крови.
Если на третьей степени болезни сделать пациенту кардиограмму, доктор увидит ревматические изменения сердца. В таком случае маленького пациента следует обязательно положить в больницу, чтобы начать срочное и правильное лечение ревматизма, а также в дальнейшем провести нужные мероприятия по реабилитации.
При неактивной фазе (ремиссии) болезни суставы не болят, самочувствие удовлетворительное, сердечные боли не беспокоят, лабораторные анализы и температура тела в норме.
Стадии изменения в соединительной ткани
Соединительная ткань имеет следующие степени изменения.
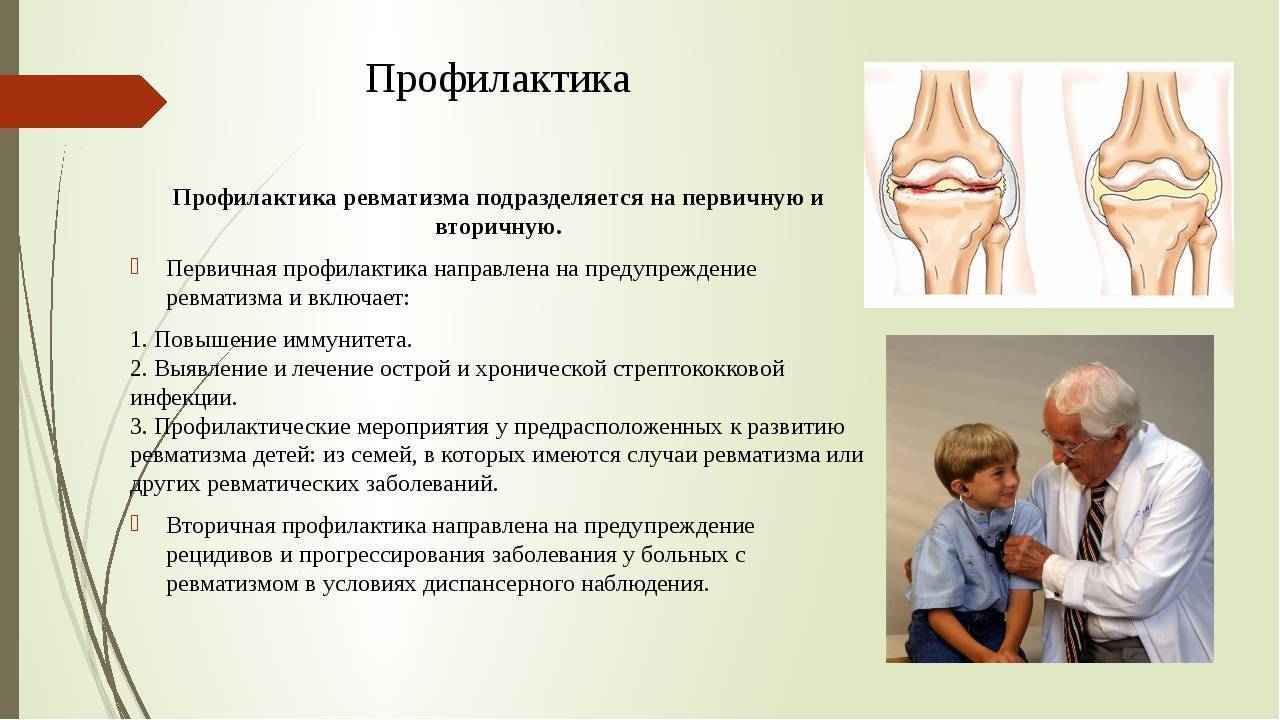
До двух недель заболевания отмечается мукоидное набухание. При такой степени отекают и расходятся волокна соединительной ткани. В волокнах концентрируются кислые мукополисахариды, из-за которых начинает накапливаться вода во всех оболочках сердца. Данная стадия излечима, если своевременно начать лечение.
Далее происходит фибриноидное набухание. В конце такой степени ткани невозможно восстановить, из-за чего образовывается некроз.
С 1, 5 месяца от начала болезни в пораженном месте появляется гранулема с некротическим центром. При такой степени больше всего страдают миокард, клапаны сердца и суставы.
После трёх месяцев болезни соединительные ткани переживают склеротическую стадию. При такой степени на месте клеток образовывается рубцовая ткань, которая не может выполнять свои функции.
Учитывая стадию и начало терапии ревматизма, доктор делает прогноз на будущее. Если лечение начато до появления некроза, у пациента есть все шансы полностью выздороветь, особенно, если он будет соблюдать все критерии реабилитации.
Методы и этапы лечения
При лечении ревматизма у детей может быть использовано несколько тактик.
Терапия подразумевает комплексный подход и осуществляется в поэтапной, непрерывной или длительной форме.
Выбирать определенный курс и подбирать средства лечения должен специалист. Неправильная тактика может не только снизить эффективность проводимых процедур, но и стать причиной рецидивов заболевания и прогрессирования воспалительного процесса.
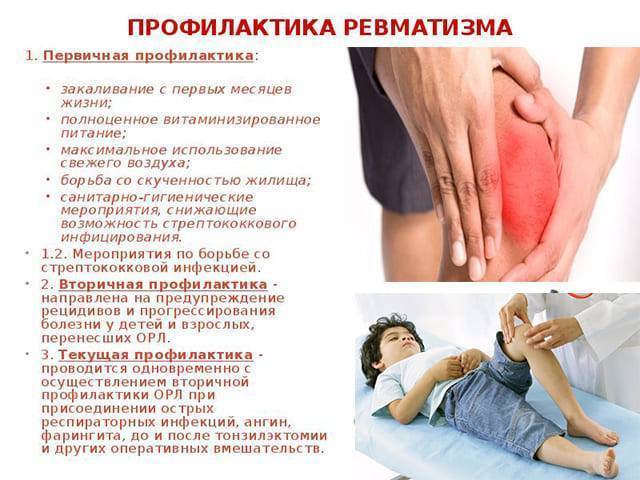
На первом этапе лечения детского ревматизма используются следующие методики:
- Стационарное лечение (обязательным условием является ограничение физической активности ребенка, длительность данного этапа составляет до шести недель).
- Антибактериальная терапия (для устранения последствий стрептококковой инфекции используются преимущественно препараты пенициллинового ряда).
- Кортикостероидные гормоны (Триамцинолон).
- Нестероидные противовоспалительные препараты для устранения воспалительного процесса (Диклофенак, Ибупрофен, Вольтарен).
- Стероидные противовоспалительные средства (Преднизолон).
- Препараты хинолинового ряда (Хлорохин, Гидроксихлорохин, Делагил).
Второй этап лечения детского ревматизма подразумевает осуществление процедур, которые должны закрепить проведенный курс терапии, исключить рецидив заболевания и устранить последствия воспалительного процесса.
Для таких целей используются грязелечение, лечебная физкультура, общеукрепляющая терапия с применением витаминов, соответствующих возрасту ребенка.

Дополнительно рекомендуется проводить санирование очагов инфекции.
На протяжении некоторого времени маленькому пациенту придется наблюдаться у профильных специалистов (ЛОР-врач, кардиолог, ревматолог и пр.).
Дополнительно на втором этапе лечения могут быть назначены следующие процедуры:
- дыхательная гимнастика;
- лечебная диета;
- физиотерапия;
- антибиотики пролонгированного действия (Бициллин-5).
Третий этап включает в себя профилактику рецидивов заболевания, и отличатся максимальной длительностью.
Восстановление работоспособности организма ребенка зависит от его индивидуальных особенностей и своевременности проведенной терапии.
В некоторых случаях консультация с профильными специалистами и изменение образа жизни необходимы на протяжении всей жизни пациента. При значительных осложнениях физические нагрузки придется ограничить в максимальной степени.
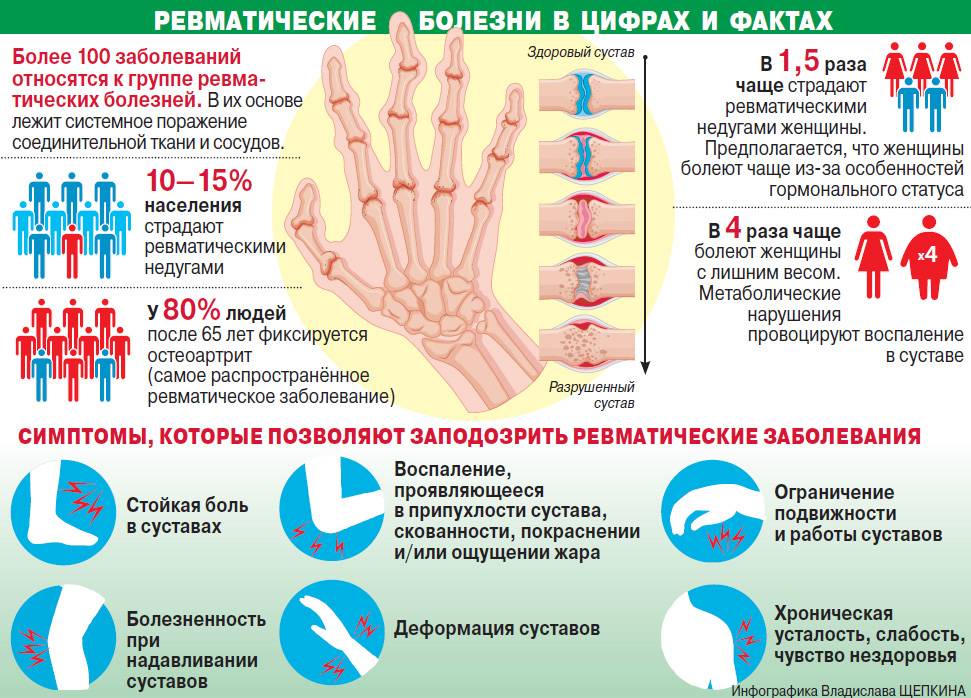
Симптомы Ревматизма у детей:
Ревматизм диагностируют у детей школьного возраста чаще, чем в других возрастных группах. Первая атака заболевания в основном имеет острое начало, температура повышается до фебрильных значений, возникает интоксикация. За 2-3 недели до этого почти все больные переносят болезнь верхних дыхательных путей. Вместе с поднятием температуры проявляются признаки полиартрита или артралгий.
Для ревматического полиартрита характерны такие симптомы:
- боли в суставах с нарушением функций, летучего характера
- нестойкое, поддающееся лечению поражение средних и крупных суставов
В остром периоде заболевания у большинства детей выявляют признаки поражения сердца, что и является основным критерием при диагностике. Миокардит — самое частое проявление сердечной патологии при этом заболевании. При ревматическом миокардите проявляются такие симптомы:
- ухудшение общего состояния
- бледная кожа
- расширение границ сердца
- глухость тонов (могут быть раздвоены)
- тахикардия или брадикардия
- признаки недостаточности кровообращения (в некоторых случаях)
Чаще всего симптомы не ярко выражены. На сегодня тенденция такова: со стороны миокарда наблюдают умеренные изменения, общее состояние почти не изменено. Более чем в половине случаев в остром периоде обнаруживают эндокардит (поражение клапанного аппарата сердца). В редких случаях при первой атаке ревматизма могут быть поражены оба клапана: митральный и аортальный. Перикард при этом вовлекается в патологический процесс редко. При остром, гиперергическом течении могут встречаться симптомы перикардита, при этом общее состояние ребенка ухудшается.
Помимо сердца, при ревматизме у детей могут быть повреждены другие органы. В последние годы редко наблюдают анулярную эритему и абдоминальный синдром в разгаре болезни. Если поражается нервная система, чаще всего бывает малая хорея. Родители замечают, что ребенок раздражительный, несобранный, бывают непроизвольные движения (более или менее выраженные).
Для рецидивов ревматизма характерны такие признаки:
- атака начинается остро
- симптомы практически совпадают с первой атакой
- ведущей является патология со стороны сердца
Недостаточность митрального клапана – порок, который характеризуется наличием дующего систолического шума на верхушке. Шум приобретает жесткий тембр в некоторых случаях, если недостаточность выражена. После нагрузки шум, как правило, становится более сильным. Давление остается в норме.
Митральный стеноз изолированного типа бывает в редких случаях, в основном при вялом или латентном течении ревматзма у детей. Он характеризуется такими признаками: хлопающий I тон, рокочущий пресистолический шум, митральный щелчок. Чаще стеноз митрального клапана бывает на фоне уже сформированной недостаточности митрального клапана.
Недостаточность аортального клапана при ревматизме характеризуется тем, что выслушивается льющийся диастолический шум, который следует сразу за II тоном и лучше всего выслушивается вдоль грудины слева. Границы сердца расширены влево. Могут быть такие симптомы как «пляска каротид», бледность, увеличение пульсового давления у детей. Но эти симптомы характерны не для начального этапа заболевания.
Стеноз устья аорты как приобретенный порок, чаще всего, присоединяется к недостаточности клапанов аорты. Во втором межреберье справа слышен довольно грубый систолический шум с максимумом в середине систолы.
Другие приобретенные пороки сердца у детей встречаются в очень редких случаях.
Причины ревматизма у детей
 Причиной ревматизма является бета-гемолитический стрептококк. Но развивается эта болезнь не у всех переболевших стрептококковой инфекцией, а лишь при отсутствии своевременной ее антибиотикотерапии и у детей с неправильно функционирующей иммунной системой.
Причиной ревматизма является бета-гемолитический стрептококк. Но развивается эта болезнь не у всех переболевших стрептококковой инфекцией, а лишь при отсутствии своевременной ее антибиотикотерапии и у детей с неправильно функционирующей иммунной системой.
Ревматизм вызывает гемолитический стрептококк, который является причиной скарлатины, ангины, ОРЗ. Попадает возбудитель в организм ребенка воздушно-капельным путем. Ревматизм развивается, как правило, после нелеченной антибиотиками стрептококковой инфекции.
Но ревматизм развивается после перенесенной стрептококковой инфекции только у 0,3–3 % переболевших – лишь у тех, у кого имеется сбой в иммунной системе. Вследствие иммунных нарушений в организме начинают вырабатываться антитела против своих собственных клеток соединительной ткани. В результате этого и поражается соединительная ткань многих органов.
Источником инфекции для ребенка может стать любой член семьи, имеющий стрептококковую инфекцию или являющийся «здоровым» носителем гемолитического стрептококка. Несовершенная иммунная система ребенка не справляется с полученной инфекцией.
Имеет значение и наличие в организме ребенка хронических очагов инфекции (хронический тонзиллит, синусит, кариес, отит, хроническая инфекция мочевыделительной системы). Угроза развития ревматизма есть и у детей, болеющих частыми простудными заболеваниями.
Имеются и другие провоцирующие факторы для возникновения ревматизма:
- переохлаждение;
- неполноценное, несбалансированное питание (недостаток белков и гиповитаминоз);
- переутомление;
- врожденное инфицирование гемолитическим стрептококком;
- наследственная предрасположенность к ревматизму.
Заболеть ревматизмом ребенок может в любом возрасте. Наиболее подвержены этому заболеванию дети в возрасте 7–15 лет.
Причины ревматизма у детей
Накопленный в ревматологии опыт позволяет отнести ревматизм у детей к инфекционно-аллергическому заболеванию, в основе которого лежит инфекция, вызванная β-гемолитическим стрептококком группы А (М-серотип), и измененная реактивность организма. Таким образом, заболеваемости ребенка ревматизмом всегда предшествует стрептококковая инфекция: тонзиллит, ангина, фарингит, скарлатина. Этиологическое значение β-гемолитического стрептококка в развитии ревматизма у детей подтверждено обнаружением в крови большинства больных противострептококковых антител – АСЛ-О, антистрептокиназы, антистрептогиалуронидазы, антидезоксирибонуклеазы В, обладающих тропностью к соединительной ткани.
Важная роль в развитии ревматизма у детей отводится наследственной и конституциональной предрасположенности. В ряде случаев прослеживается семейный анамнез ревматизма, а тот факт, что ревматической лихорадкой заболевает только 1–3% детей и взрослых, перенесших стрептококковую инфекцию, позволяет говорить о существовании так называемого «ревматического диатеза».
Ведущими факторами вирулентности β-гемолитического стрептококка выступают его экзотоксины (стрептолизин-О, эритрогенный токсин, гиалуронидаза, протеиназа), обусловливающие пирогенные, цитотоксические и иммунные реакции, вызывающие повреждение сердечной мышцы с развитием эндомиокардита, нарушений сократимости и проводимости миокарда.
Кроме этого, протеины клеточной стенки стрептококка (липотейхоевая кислота пептидогликан, полисахарид) инициируют и поддерживают воспалительный процесс в миокарде, печени, синовиальных оболочках. М-протеин клеточной стенки подавляет фагоцитоз, оказывает нефротоксическое действие, стимулирует образование антикардиальных антител и т. п. В основе поражения кожи и подкожной клетчатки при ревматизме у детей лежит васкулит; ревматическая хорея обусловлена поражением подкорковых ядер.
Симптомы и классификация
Во-первых, ревматизм у ребенка протекать может в двух фазах:
- при неактивной признаки воспаления отсутствуют, ребенок себя чувствует нормально, нарушения могут выявить только анализы;
- фаза активная тоже делится, но теперь на степени:
- 1 степень характеризуется минимальной активности, симптомы есть, но выражены слабо;
- 2 степень называется умеренной. Признаки инструментальные и клинические выражены не очень резко, лихорадки нет, лабораторные анализы показывают незначительные изменения;
- заметные поражения суставных оболочек и сердца. Лабораторные показатели воспаления выражены ярко.
Течение тоже бывает в различных вариантов:
- При остром ревматизм развивается быстро и проявления его исчезают также быстро. Протекает в активной стадии (2-3 степень) два месяца.
- При подостром ревматизме симптомы проявляются более медленно. 2 степень активной фазы длится до полугода.
- Течение затяжное. Наблюдается 1-2 фаза активности, причем длительное время: больше полугода.
- Течение волнообразное. Частые, но не очень выразительные ремиссии и рецидивы. Активная фаза может проявляться в разных степенях и длится около года.
- Латентное течение. Процесс неактивный, ревматизм диагностируется при появлении признаков порока сердца.
И наконец, ревматизм у детей делится в зависимости от локализации:
- сердечная форма;
- суставная;
- нервная (малая хорея);
- более редкие ревматическая пневмония, гепатит, нефрит, поражение кожи и полисерозит (воспаление серозных оболочек).
В зависимости от локализации будут отличаться и симптомы:
Так, при суставной форме характерны боли в крупных суставах:
- голеностопных;
- коленных;
- лучезапястных;
- локтевых;
- плечевых.
Боли при этом непостоянные: сегодня ноет один сустав, а через пару дней совсем другой. Припухлость и деформация пропадают после лечения, функции тоже восстанавливаются. Вместе с суставами поражается и сердце, причем часто суставы поражаются следующими после «пламенного мотора».
Форма сердечная дает о себе знать утомляемостью и слабостью, сильным сердцебиением при активных движениях. Нарушается ритм и появляются шумы. Если поражен только миокард, причем незначительно, болезнь может и пройти бесследно.
Если же затронута внутренняя оболочка и клапанный аппарат, есть риск развития порока сердца. Если вдобавок к этому воспаление затрагивает и наружную оболочку, то развивается перикардит. Симптоматика следующая:
- сильные боли в сердце;
- одышка;
- синюшные кожные покровы;
- аритмия;
- учащенный или замедленный пульс;
- границы сердца расширяются;
- а в перикарде скапливается жидкость.
Все это приводит к сердечной недостаточности у ребенка и делает его инвалидом.
При нервной форме, более характерной для девочек, наблюдаются подергивания мышц на лице, руках, ногах и веках, похожие на нервный тик. Координация движений нарушена, тонус мышц слабый. Ребенок становится рассеянным, плаксивым и неряшливым, изменяется почерк и речь. При тяжелой форме может развиться паралич. Часто поражаются оболочки мозга, вещества мозга и периферические нервы.

При кожной форме развивается кольцевая эритема, при которой на коже появляются высыпания в форме колец бледно-розового цвета. Они располагаются в основном на груди и животе. Шелушение отсутствует. Еще одно проявление — ревматические узелки, образующиеся в местах соединения суставов с сухожилиями, а также на затылке.
Также наблюдаться может лихорадка, кровь из носа, боль в животе, интоксикация.
Лечение Ревматизма у детей:
Лечение ревматизма у детей проводят в стационаре. В остром периоде болезни пациент обязательно должен придерживаться постельного режима, длительность которого определяет лечащий врач. При легкой форме постельного режима придется придерживаться около 1 месяца. Со 2-3-й недели детям показана лечебная физкультура. Организуйте досуг ребенка, чтобы он не скучал в постели. На помощь придут интересные книги, раскраски, настольные игры, разговоры.
Если у ребенка обычная форма ревматизма, специальная диета не нужна. В случаях, когда врач прописывает гормональную терапию, в рацион нужно добавить продукты с большим содержанием калия:
- капусту
- картошку
- овсяную и гречневую каши
- фрукты
- творог
При недостаточности кровообращения у ребенка с ревматизмом нужно ограничить жидкость и соли в рационе, устраивать разгрузочные дни и т.д.
Что касается медикаментозного лечения ревматизма у ребенка, возбудители-стрептококки можно убить множеством антибиотиков. Но используют в основном пенициллин. Сначала вводят на протяжении 7-10 суток лекарство парентерально, доза составляет 20 000-50 000 ЕД на 1 кг массы тела в сутки. После этого вводят бициллин-5 или бициллин-1 каждые три недели в дозах для дошкольников (первый раз — 750 000 ЕД, второй — 600 000 ЕД), для школьников в два раза больше. Стоит отметить, что при аллергии на пенициллин назначается эритромицин.
Если у ребенка значимое поражение сердца, назначаются глюкокортикоиды и нестероидные противовоспалительные препараты совместно. Лучше всего действует комбинирование преднизолона и ацетилсалициловой кислоты. Если эффект достаточный, снижают дозу через каждые 10 дней по 5 мг.
Негормональные противовоспалительные препараты приписывают ребенку, как правило, параллельно гормональным — ацетилсалициловая кислота в дозе 50-70 мг на 1 кг массы тела в сутки, но не более 2 г. В последнее время при ревматизме у детей применяют метиндол и вольтарен, которые обладают противовоспалительным эффектом.
Если поражение сердца незначительное, процесс не сильно активен, то гормональная терапия для лечения не применяется, врач назначает противовоспалительные препараты в индивидуальной дозировке. Помимо выше описанных методов терапии, нужно витамины, препараты калия, сердечные средства в некоторых случаях. Лечение в стационаре при ревматизме у детей длится от 1,5 до 2 месяцев. После этого нужно лечение в стационаре на протяжении 2-3 месяцев.
Прогноз при ревматизме у ребенка
В последнее время ревматизм всё чаще протекает доброкачественно. Но прогноз всё же серьезный, зависит от исхода поражения сердца. После первой атаки у 10-15% детей формируется порок сердца, после повторных атак этот процент значительно выше. Прогноз ухудшается, если во время атаки ревматизма появляется недостаточность кровообращения. Сердечных поражений можно избежать, если в первые три дня со времени возникновения атаки назначаются эффективные препараты для лечения.
Симптомы ревматизма
Проявляется ревматизм у детей симптомами разными, в т. ч. и в виде острой боли в суставах. По статистике болезнь поражает детский организм в школьном возрасте. Часто вызывают осложнения на жизненно важные органы. Дошкольники крайне редко могут заболеть.
Основным симптомом являются регулярные боли крупных суставов рук и ног. Суставные боли могут появиться сразу или через неопределенное время после проникновения стафилококка в детский организм. Сайт с девушками по вызову дешевые проститутки Часто проявляются в виде быстрой утомляемости, наблюдаются высокая температура и другие симптомы ухудшения здоровья.
Ревматизм у ребенка имеет разные формы:
- ревмокардит у детей, который характеризуется воспалительными реакциями во всех тканях сердечной мышцы и сосудов, отмечается повышенная утомляемость, может возникнуть аритмия;
- полиартрит (поражает крупные суставы; могут болеть сначала одни, потом боль переключается на другие);
- малая хорея, или нервная форма (проявляется чаще всего у девочек; выражается плаксивостью, нарушением речи,
- рассеянностью, раздражительностью, могут поражаться другие места нервной системы);
- кольцевая эритема (поражает кожу, проявляется в виде бледно-розовой сыпи в форме кольца на разных участках кожного покрова);
- ревматические узелки в виде подкожных образований в местах соединения сухожилий, на затылке.
Это основные симптомы ревматизма, которые наблюдают у детей. Дополнением к ним могут быть боли в животе, носовые кровотечения и лихорадка. Клинические синдромы обычно проявляются в течение 2-3 месяцев. Особенно опасны повторные проявления заболевания спустя год после лечения. Есть еще одна особенность ревматизма: у детей тем сложнее протекает болезнь и лечение, чем меньше возраст маленького пациента.
Народные рецепты

- Давайте ребенку перед сном чай с малиновым вареньем, медом и лимоном.
- Полезны сок клюквы с медом, лимонная или клюквенная вода, а также настой листьев или ягод черной смородины (1 ст. ложка сырья на 2 стакана кипятка, заварить в термосе). Принимать по 0,5 стакана в теплом виде 3 раза в день.
- Смешайте в равных пропорциях цветки липы, ромашки аптечной, листья подорожника большого и плоды шиповника. Залейте 1 -2 ст. ложки сбора 2 стаканами кипятка, настаивайте 30 минут, процедите, добавьте мед. Давайте по 0,5 стакана 3-4 раза в день.
- Для полоскания горла готовьте настои ромашки, шалфея лекарственного, тысячелистника, чабреца, календулы. Сырье можно брать отдельно или в сборе с другими травами в равных пропорциях. Настой готовьте из расчета 3 ст. ложки сырья на 0,5 л кипятка. Полощут горло 3-4 раза в день.
При повышенной температуре обтирайте ребенка яблочным уксусом. Используя травы, не забывайте о возможности аллергической реакции на некоторые из них.
Лечение ревматизма у детей

Все пациенты с ревматизмом должны соблюдать постельный режим. Им разрешается передвигаться, как только признаки острого воспаления стихают. Но пациенты с кардитом требуют более длительного постельного режима.
Терапия направлена на устранение стрептококковой инфекции (если всё еще присутствует), подавление воспаления от аутоиммунного ответа и обеспечение поддерживающего лечения застойной сердечной недостаточности.
Антибиотикотерапия
После диагностирования ревматической лихорадки и независимо от результатов культивирования мазков из зева, пациент должен принимать пенициллин или эритромицин 10 дней, или должна быть выполнена одна внутримышечная инъекция бензиллпенициллина для уничтожения стрептококка в верхних респираторных путях. После этого начального курса антибактериальной терапии пациент должен начать длительную антибиотикопрофилактику.
Противовоспалительная терапия
Противовоспалительные агенты (например, «Аспирин», кортикостероиды) следует исключить, если артралгия или атипичный артрит являются единственным клиническим проявлением предполагаемой ревматической лихорадки. Преждевременное лечение одним из этих препаратов может препятствовать развитию характерного миграционного полиартрита и, таким образом, затруднить установление истинного диагноза. Парацетамол может использоваться для борьбы с болью и лихорадкой, когда идёт наблюдение за более определёнными признаками ревматической лихорадки или другого заболевания.
Пациентов с типичным мигрирующим полиартритом и лиц с кардитом без кардиомегалии или застойной сердечной недостаточности следует лечить салицилатами. Обычная доза «Аспирина» составляет 100 мг/кг/день в 4 разовых дозах, в течение 3 — 5 дней, затем 75 мг/кг/день в 4 разовых дозах — на 4 недели.
Нет никаких доказательств того, что нестероидные противовоспалительные агенты являются более эффективными, чем салицилаты.
Пациенты с кардитом и кардиомегалией или застойной сердечной недостаточностью должны получать кортикостероиды. Обычная доза преднизона составляет 2 мг/кг/день в 4 приема, на 2 — 3 недели с последующим понижением дозы: 5 мг/24 часа — каждые 2 — 3 дня. В начале снижения дозы преднизона «Аспирин» следует начинать с дозировкой 75 мг/кг/день в 4 приема, на 6 недель. Поддерживающая терапия для пациентов с умеренным и тяжелым кардитом включает дигоксин, диуретики, ограничение жидкости и соли.
После прекращения противовоспалительной терапии может последовать повторное появление клинических симптомов или лабораторных аномалий. Эти «рикошеты» лучше всего оставлять без лечения, если клинические проявления не являются серьёзными. Применение салицилатов или стероидов следует возобновлять при возвращении тяжёлых симптомов.
Хирургическое вмешательство
Когда сердечная недостаточность сохраняется или ухудшается после агрессивной медицинской терапии, операция по уменьшению недостаточности клапана может спасти жизнь.
Диета
Рекомендуется питательная диета без ограничений, кроме как для пациентов с застойной сердечной недостаточностью, которые должны соблюдать диету с ограничением жидкости и натрия. Возможно добавление препаратов калия.
Осложнения ревматизма у детей
Артрит и хорея при острой ревматической лихорадке полностью разрешаются без осложнений. Поэтому долгосрочные последствия ревматической лихорадки обычно ограничены сердцем.
одним из наиболее распространенных осложнений является ревматическая болезнь сердца.
Другие сердечные заболевания включают:
- стеноз аортального клапана. Это сужение аортального клапана в сердце.
- аортальная регургитация. Это нарушения в работе аортального клапана, которые заставляют кровь течь в неправильном направлении.
- поражение сердечной мышцы. Это воспаление, которое может ослабить сердечную мышцу и уменьшить способность сердца эффективно прокачивать кровь.
- фибрилляция предсердий. Это нерегулярное сердцебиение в верхних камерах сердца.
- сердечная недостаточность. Это происходит, когда сердце не может перекачивать кровь ко всем частям тела.