Причины
Это опасная патология, возникающая как самостоятельное заболевание (первичная форма) или на фоне системных (вторичная форма). Основная причина — осложнение острых и хронических заболеваний внутренних органов.
Первичное развитие гломерулонефрита начинается на 6-12 день после инфицирования. Толчком к болезни становятся следующие причины:
- Инфекционные возбудители ангины, гайморита и т.д. Главный патоген — бета-гемолитический стрептококк группы А. Также возможно влияние золотистого стафилококка Staphylococcus aureus, возбудителя менингита Neisseria meningitidis, стрептококка Streptococcus pneumoniae, токсоплазмы Toxoplasma gondii.
- Вирусы ВИЧ, Эпштейна-Барр, Коксаки.
- Интоксикация. Отравления ртутью, свинцом, алкоголем, продуктами переработки нефти, растворителями (бензин, ацетон).
- Введение иммуномодуляторов, вакцин, анаболиков.
Способствует развитию болезни воздействие низких температур: переохлаждение с последующим снижением защиты иммунной системы.
Причины вторичной формы: осложнения ревматоидного артрита, красной волчанки, васкулита, вирусного гепатита С, ВИЧ-инфекции, антифосфолипидного синдрома, эндокардита (инфицирование клапанов сердца).
Механизм развития аутоиммунной реакции такой:
- При попадании стрептококка или другого возбудителя в почки, организм вырабатывает антитела.
- Иммунные комплексы размещаются в почечных клубочках, активизируясь в ответ на воспаление в почечных тканях.
Получается, что защитные клетки организма борются с собственными тканями организма, повреждая их.
Причины аутоиммунных нарушений можно понять, рассмотрев формы хронической патологии:
- Мезангиопролиферативный нефрит. Второе название — иммуноглобулин А-нефропатия. Почечная ткань атакуется иммуноглобулинами группы А. Между сосудами клубочков образуется слой соединительной ткани. Ещё одно название заболевания — гематурический гломерулонефрит, так как основной его признак — кровь в моче. Анализы мочи показывают большое содержание эритроцитов.
- Мембранозная нефропатия. Выработка антител приводит к утолщению мембран клубочков, снижая их проницаемость.
- Мезангиокапиллярный нефрит. Второе название — мембранозно-пролиферативный гломерулонефрит. Очень опасная форма, часто связанная со злокачественными новообразованиями. В клубочках обнаруживаются посторонние клетки. Стенки капилляров утолщены.
- Липоидный (белковый) нефроз. Поражаются малые отростки подоцитов, окружающих сосуды клубочка. В результате патологии в почках скапливается белок.
- Фокально-сегментарный гломерулосклероз. Связан с разрастанием плотной рубцовой ткани в отдельных участках клубочка.
- Волчаночный нефрит. Осложнение системной красной волчанки.
Непрямые условия развития хронического гломерулонефрита — неудовлетворительная окружающая среда: нахождение в условиях сырости и при пониженных температурах, изнурительный физический труд, недостаточная продолжительность сна. Влажная прохладная среда ведет к «окопному» нефриту, становясь причиной нарушения кровоснабжения почек.
3 Диагностика
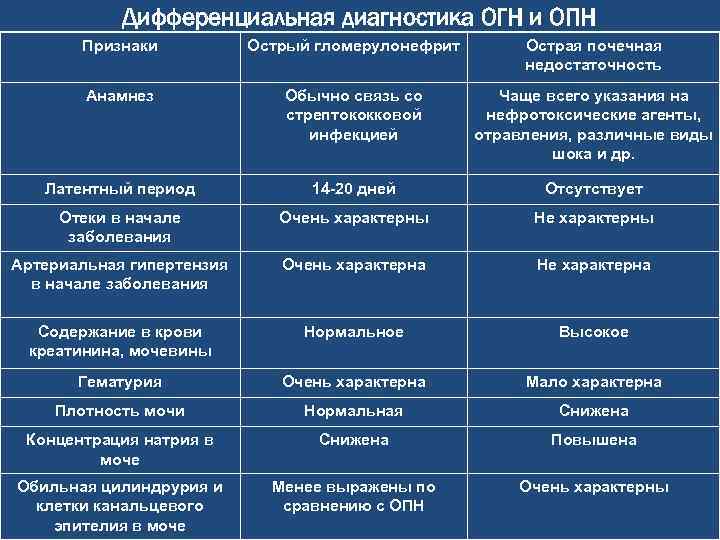
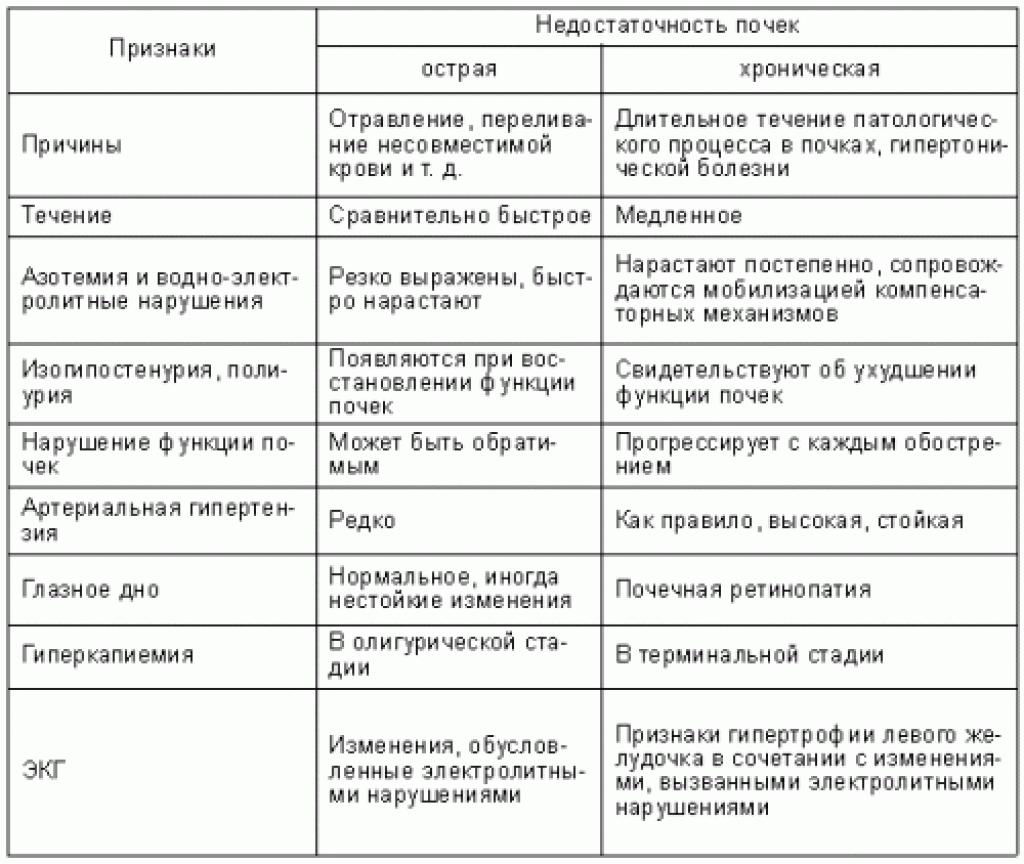
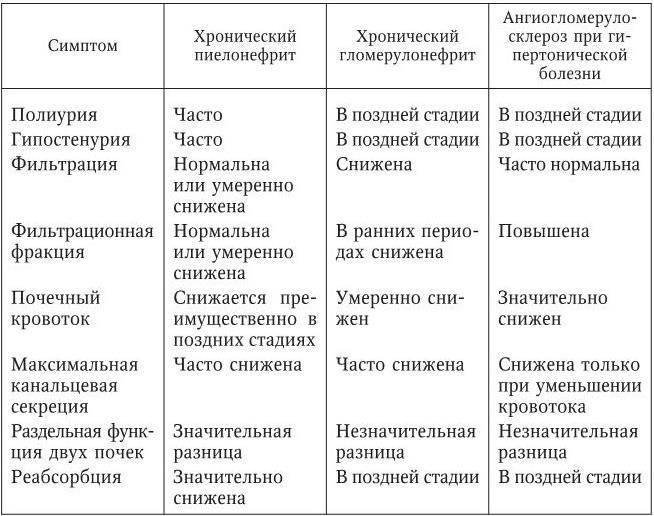
Выявление гломерулонефрита у женщин осуществляется на основе определения симптомов, лабораторных анализов и различных инструментальных исследований. Только сочетание всех этих методов позволяет провести дифференциальную диагностику с пиелонефритом, амилоидозом, аутоиммунным васкулитом, интерстициальной нефропатией.
После установления предварительного анализа на основании клинической картины, анамнеза, жалоб и осмотра врач назначает дополнительные исследования. Форма гломерулонефрита, а именно первичная или вторичная, определяется за счет изучения перенесенных в недавнем времени инфекционных заболеваний. Диагностика включает следующие методы:
| Тип исследования | Краткое описание | Результат при гломерулонефрите |
|---|---|---|
| Лабораторные исследования | ||
| Общий анализ мочи | Диагностические манипуляции имеют целью определение функции мочевой системы. Для этого делается общий анализ мочи из утренней порции урины, собираемой сразу после пробуждения |
Моча на протеинурию также исследуется в динамике при помощи тест-полосок. Удельный вес урины остается нормальным или повышенным |
| Общий анализ крови | Исследуется для определения признаков воспаления |
|
| Биохимический анализ крови | Определяет уровень общего белка, фибриногена, креатинина, мочевины, соотношение белковых фракций |
|
| Иммунологический анализ крови | Определяет изменение содержания иммунных комплексов |
|
| Анализ мочи Нечипоренко, Зимницкому | Выявляет и определяет степень выраженности почечной недостаточности | Отмечается более 1000 единиц эритроцитов |
| Инструментальные методы исследования | ||
| Исследование глазного дна | Проводится при гипертонической форме гломерулонефрита | В начале развития болезни клинические признаки указывают на ангиоспастический ретинит:
В поздние сроки артерии сетчатки суживаются, образуя на месте пересечения артериол и венул небольшие сужения последних. В редких случаях отмечаются отечность сосков зрительных нервов, смазанность их границ и точечные кровоизлияния в сетчатке |
| ЭКГ, ЭхоКГ, рентгенография сердца и легких | Проводятся при наличии артериальной гипертензии (АГ) для определения патологий этих органов, связанных с интоксикацией и нарушением электролитного обмена | Выявляются отеки и скопление жидкости в плевральной и перикардиальной полостях |
| УЗИ почек | Проводится ультразвуковое исследования для дифференциальной диагностики с пиелонефритом и другими почечными заболеваниями |
|
| Прижизненная пункционная биопсия почек | Позволяет исследовать морфологический состав почечной ткани | Обнаруживаются рубцовые изменения |
| Чрескожная биопсия | Позволяет определить гистологическую форму заболевания, дифференцировать гломерулонефрит и подобрать наилучшую тактику лечения. Показаниями к проведению этого исследования служат:
| Гистологический анализ показывает изменения почечной ткани воспалительного характера, признаки аутоиммунного поражения мембраны почечных клубочков |
Гломерулонефрит – клинические проявления
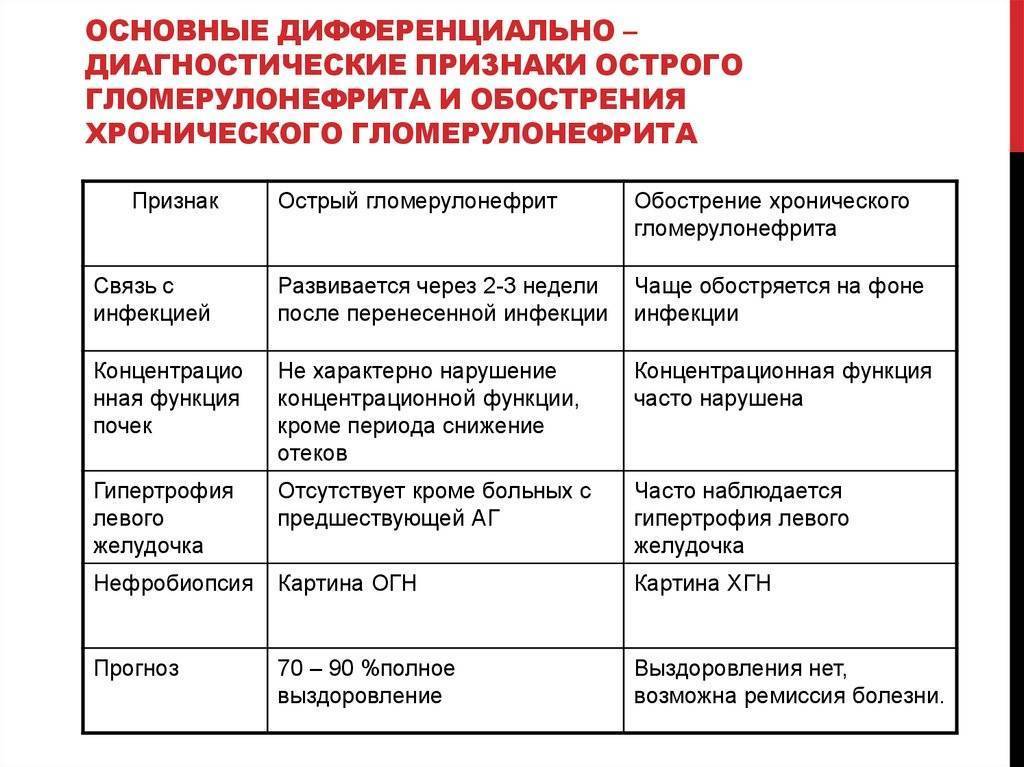
Гломерулонефрит после стрептококковых поражений развивается быстро (быстрее развития острой ревматической лихорадки) в течение 1-2-3 недель. Болезнь начинается постепенно, сначала появляется общая слабость, отсутствие аппетита, наблюдается бледность и потливость кожи, озноб, боли в пояснице. Очень быстро присоединяются отёки, которые особенно заметны на лице, особенно с утра, повышается артериальное давление до 180-220/110-120 мм.рт.ст., появляется кровь в моче. Количество крови в моче может быть разным – от небольшого количества эритроцитов, которое не видно не вооружённым глазом (микрогематурия), до огромной кровопотери, которая проявляется мочой цвета «мясных помоев», то есть от грязно красного цвета до коричневого и даже чёрного цвета (макрогематурия). У детей чаще обнаруживается макрогематурия, у взрослых микрогематурия. Это нужно помнить, чтобы не пропустить гломерулонефрит и переход его в хроническую форму. Резко снижается количество выделяемой мочи (олигоурия), оно не соответствует количеству выпитой жидкости. Объём задержавшейся жидкости, может доходить до 2-3 литров и более, у полных людей это менее заметно. Олигоурия наблюдается в течение недели. Это происходит из-за сниженной фильтрационной способности почек. Температура тела при остром гломерулонефрите может повышаться до высоких цифр. Повышение артериального давления негативно сказывается на сердечнососудистой системе, может быть спровоцирована ишемия миокарда, а также на нервной системе. Повышенное артериальное давление при остром гломерулонефрите может наблюдаться до нескольких недель и очень тяжело поддаваться гипотензивной терапии. Острый гломерулонефрит в детском возрасте протекает бурно и его диагностика не представляет сложностей. При грамотной терапии, симптомы заболевания проходят через 2-3 недели, а полное выздоровление наступает через 2-3 месяца. Однако около 2% острых гломерулонефритов переходят в хроническую форму. Это происходит, прежде всего, из-за несвоевременной диагностики заболевания, не адекватного лечения и не соблюдения предписания врача
Очень важно так же санировать очаг первичной стрептококковой инфекции (ангина, скарлатина, рожистые воспаления, импетиго). Напомним, что одной из целей терапии стрептококковых инфекций служит полное уничтожение стрептококка, то есть его эрадикация
Методы лечения гломерулонефрита
При остром виде гломерулонефрита лечение будет длиться 3-4 недели – весь этот период больной должен соблюдать постельный режим, насколько это возможно. Врач обязательно назначает антибактериальные препараты (антибиотики – пенициллины, макролиды) – только эти лекарственные средства могут избавить от воспаления или инфекции. Так как гломерулонефрит протекает в сопровождении отеков, то нужно обеспечить отток лишней жидкости из организма – это делают диуретики, которые грамотно может подобрать только специалист.
После того, как будет снято острое течение болезни и интенсивность симптомов уменьшится, больному назначают:
- противоаллергические (антигистаминные) препараты;
- антикоагулянты, дезагреганты – средства, способные улучшить микроциркуляцию крови;
- цитостатики и полноценная гормональная терапия – назначается только при тяжелом течении заболевания.
Обратите внимание: если гломерулонефрит характеризуется тяжелым течением, развиваются опасные для жизни пациента осложнения, то врач назначает гемодиализ – процедура очищения крови от токсических веществ
Диета при гломерулонефрите
Важный момент в лечении рассматриваемого заболевания – диета. Ее нужно соблюдать неукоснительно, чтобы назначенная терапия оказала нужный эффект. При гломерулонефрите категорически запрещается принимать в пищу:
- яблоки сладких сортов;
- капусту белокочанную в любом виде (тушеная, квашенная, вареная, сырая);
- творог и кисломолочные продукты;
- изюм и свежий виноград;
- абрикосы в любом виде;
- картофель.
Кроме этого, из рациона полностью исключаются соленые, маринованные, копченые и жареные блюда – в период лечения острого гломерулонефрита или обострения его хронической формы необходимо принимать в пищу только блюда, приготовленные на пару. Нежелательно пить кофе и даже крепкий чай – целесообразно отдать предпочтение тыквенному соку и отвару из шиповника. Первый напиток способствует очищению крови от токсинов, повышению иммунитета, а отвар из шиповника выводит лишнюю жидкость из организма, избавляет от отеков.
Народная медицина
 Народная медицина располагает несколькими рецептами лекарственных средств, которые помогут вылечиться от гломерулонефрита. Но только помогут – они не являются панацеей и должны приниматься исключительно после одобрения лечащего врача. Ни в коем случае нельзя отказываться от медикаментов, антибиотиков – даже самые мощные лекарственные растения не в состоянии справиться с воспалительным или инфекционным процессом.
Народная медицина располагает несколькими рецептами лекарственных средств, которые помогут вылечиться от гломерулонефрита. Но только помогут – они не являются панацеей и должны приниматься исключительно после одобрения лечащего врача. Ни в коем случае нельзя отказываться от медикаментов, антибиотиков – даже самые мощные лекарственные растения не в состоянии справиться с воспалительным или инфекционным процессом.
Вот несколько действенных средств, которые помогут быстро восстановить работу почек:
- Смешать 1 чайную ложку кукурузных рыльцев и столько же хвостиков от вишни, залить 500 мл крутого кипятка и оставить настаиваться до тех пор, пока лекарство не остынет до комнатной температуры. Принимать настой нужно по ¼ стакана трижды в день за полчаса до еды. Лечение нужно продолжать до тех пор, пока не исчезнут симптомы гломерулонефрита.
- Взять одну столовую ложку сухих цветков черной бузины, залить стаканом кипятка, настоять до полного остывания. Принимать лекарство следует по 1/3 стакана трижды в сутки перед едой. Длительность приема настоя цветков бузины – 3-4 недели, до полного излечения.
- Смешать 4 столовые ложки семени льна, три столовые ложки листьев березы в сухом виде, три столовые ложки корневища стальника полевого в сухом виде. Полученный состав заливается 500 мл крутого кипятка, настаивается в течение 120 минут. Принимать полученный настой нужно по 1/3 стакана трижды в день. Длительность лечения – 7 дней.
Чтобы повысить иммунитет и помочь организму быстрее справиться с патологическим процессом, нужно каждый день по чайной ложке принимать следующее лекарство: стакан меда, столовая ложка грецких орехов, столовая ложка фундука, кожура одного лимона. Все перемешать и хранить в теплом месте.
Острый гломерулонефрит
Болезнь может начинаться либо остро, в случае нефритического «синдрома, либо постепенно, исподволь, при нефротическом синдроме. Постепенное начало болезни прогностически менее благоприятно.
Нефритический синдром. Этой формой заболевания, как правило, страдают дети 5-10 лет. Обычно болезнь развивается через 1-3 недели после перенесенной ангины, скарлатины, ОРВИ и др. инфекций. Начало болезни острое.
Характерны:
- Отеки. Располагаются преимущественно на лице. Это плотные, трудно проходимые отеки, при адекватном лечении сохраняются до 5—14 дней.
- Повышение артериального давления, сопровождающееся головной болью, рвотой, головокружением. При грамотном лечении снизить артериальное давление удается за 1—2 недели.
- Изменения мочи: снижение количества мочи; появление белка в моче в умеренных количествах; эритроциты в моче. Количество эритроцитов в моче у всех больных разное: от небольшого увеличения до значительного. Порой эритроцитов гак много, что моча окрашивается в красный цвет (моча «цвета мясных помоев»); увеличение количества лейкоцитов в моче.
Изменения в моче сохраняются очень долго, по несколько месяцев. Прогноз этой формы острого гломерулонефрита благоприятный: выздоровление наступает у 95 % больных через 2—4 месяца.
Нефротический синдром. Эта форма гломерулонефрита очень тяжелая и прогностически неблагоприятная. Поправляются только 5 % детей, у остальных болезнь переходит в хроническую форму.
- Ведущие симптомы нефротического синдрома — отеки и белок в моче.
- Начало болезни постепенное, заключающееся в медленном нарастании отеков. Сначала это голени, лицо, после отеки распространяются на поясницу и могут быть очень выраженные, вплоть до задержки жидкости в полостях организма (полости сердечной сумки, в легких, брюшной полости). В отличие от отеков при нефритическом синдроме, они мягкие и легко смещаемые.
- Кожа бледная, сухая. Волосы ломкие, потускневшие.
- Изменения в моче: снижение количества мочи с возрастанием ее концентрации; белок в моче в большом количестве; ни эритроцитов, ни лейкоцитов в моче при нефротическом синдроме не бывает.
Артериальное давление нормальное.
Изолирований мочевой синдром. При этой форме есть изменения только в моче (умеренно повышено содержание белка и увеличено в разной степени количество эритроцитов). Других жалоб больной не предъявляет. Заболевания в половине случаев заканчивается выздоровлением, или переходит в хроническую форму. Повлиять на этот процесс никак не возможно, так как даже при хорошем грамотном лечении в хроническую форму болезнь переходит у 50 % детей.
Смешанная форма. Имеются признаки всех трех вышеперечисленных синдромов. У больного есть все: и выраженные отеки, и повышено давление, и большое количество белка и эритроцитов в моче. Заболевают в основном дети старшего возраста. Течение болезни неблагоприятное, обычно она заканчивается переходом в хроническую форму.
Способы лечения гломерулонефрита
Лечение гломерулонефрита у детей зависит от причины и клинического курса заболевания
Основное внимание в терапии уделяется симптомам и осложнениям. Повышенное кровяное давление снижается при помощи антигипертензивных средств. Даже низкосолевая и низкобелковая диета оказывают положительное влияние на ребенка
Даже низкосолевая и низкобелковая диета оказывают положительное влияние на ребенка.
Системные отеки также можно лечить с помощью диуретиков. Если почка больше неспособна выполнять свою функцию, рекомендуется диализ. Если у ребенка возникает неосложненный гломерулонефрит, используют глюкокортикоидные средства на срок до 8 недель. В большинстве случаев стероидная терапия имеет высокую эффективность: 90% детей полностью выздоравливают. Сестринский уход в стационарных условиях также играет важную роль во вспомогательном лечении ребенка.
Медикаментозное лечение
Лекарства, используемые для лечения детей с гломерулонефритом, обычно делятся на 3 категории: антигипертензивные, диуретические и противовоспалительные средства (или иммунодепрессанты).
Схема медикаментозного лечения может включать многочисленные классы веществ, которые обладают антигипертензивным или иммуносупрессивным действием. Тиазидные диуретики и бета-блокаторы являются основой лекарственной терапии артериальной гипертонии. Ингибиторы ангиотензипревращающего фермента (ИАПФ) уменьшают не только системное давление, но и риск сердечно-сосудистых заболеваний.
Некоторые педиатры рекомендуют пройти короткую курсовую терапию стероидами или циклофосфамидом. Бактериальная инфекция лечится антибиотиками в средней дозировке в течение 7-14 дней; при необходимости назначают болеутоляющие и противосудорожные. Отзывы о различных препаратах существенно отличаются.
Физиотерапия и другие консервативные методы
Всегда нужно лечить основные заболевания – камни в почках, подагру, сахарный диабет и патологии предстательной железы. Также необходимо устранить вредные факторы –злоупотребление психотропными средствами или прием токсических веществ. Пациенты с острым пиелитом нуждаются в постельном режиме. Физиотерапия в остром или хроническом состоянии не рекомендована, поскольку эффективность не была доказана ни в одном крупном клиническом исследовании. Ребенку разрешено заниматься спортивной ходьбой или другими физическими нагрузками, которые не требуют особых усилий. Перед занятиями необходима консультация врача.
При неосложненном воспалении почечных клубочков рекомендуется принимать 2-3 литра жидкости. Кроме того, чаи с листьями березы, хвощом и язвенной крапивой помогают справиться с гломерулонефритом.
У детей с острой почечной недостаточностью, вторичной по отношению к гломерулонефриту, ограничение жидкости может предотвратить нагрузку на почки. У пациентов с артериальной гипертонией уменьшение количества натрия до рекомендуемой суточной дозы в размере 2-4 мг/кг/день способно понизить давление. У детей с почечной недостаточностью ограничение калия помогает предотвратить гиперкалиемию. Кратковременная высокоуглеводная диета препятствует катаболизму белка и кетоацидозу.
Ребенку следует воздерживаться от соленых и пряных продуктов, а также от алкоголя. Отек и артериальная гипертензия могут быть результатом почечной недостаточности и должны лечиться с помощью мочегонных средств: они применяются для выведения излишней жидкости. Если гипертония не может быть уменьшена только диуретическими веществами, используются дополнительные антигипертензивные средства – блокаторы кальциевых каналов или антагонисты АТ1-рецепторов.
Совет! Не рекомендуется заниматься самолечением народными травами или непроверенными медициной средствами. При возникновении симптомов болезни необходимо обращаться за консультацией педиатра.
Хирургическое вмешательство
Немногие случаи гломерулонефрита протекают очень тяжело и приводят к почечной недостаточности. Иногда назначают повторные процедуры диализа, которые помогают улучшить состояние пациента. Если дело доходит до почечной недостаточности, используется постоянный диализ или трансплантация почек.
https://youtube.com/watch?v=gEsT8K4bPf0
Признаки и симптомы
Патология может протекать в различных вариантах, поэтому и выраженность клинической картины также может отличаться. Иногда патология протекает латентно, никак не проявляясь, а обнаруживается при случайном медобследовании по совсем иным причинам. Но такое течение детского гломерулонефрита встречается достаточно редко. Гораздо чаще патология сопровождается ярко выраженной симптоматикой. Детское самочувствие стремительно ухудшается, вплоть до бессознательного состояния, отчего требуется срочная госпитализация пациента.
- Чаще всего при развитии гломерулонефрита дети жалуются на сильные головные боли, которые зачастую приводят к потере сознания;
- Также пациентов беспокоят сильные боли в поясничной зоне;
- Нередким явлением при гломерулонефрите является тошнотно-рвотный синдром и выраженная гипертермия;
- Урина приобретает ржаво-красный цвет из-за гематурии, а ее количество заметно снижается;
- Отмечается также повышение показателей АД, верхний порог может достигать 140-160 мм. рт. ст.;
- На фоне гиперотечности происходит заметное повышение веса, причем отеки локализуются преимущественно на века и лице.
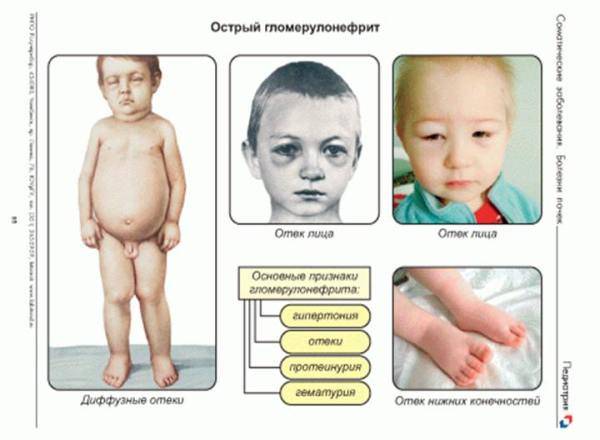
При хроническом гломерулонефрите у детей может присутствовать аналогичная симптоматика, только в менее выраженном варианте.
Воспаление почечных клубочков может привести к серьезным последствиям вроде недостаточности почек и миокарда, уремии, поэтому первые признаки отклонений должны послужить сигналом для обращения к врачу.
Лечение острой и хронической форм пиелонефрита:
Лечением занимается только врач-уролог либо врач-нефролог. В зависимости от тяжести течения заболевания и продолжительности врач может назначить следующие принципы лечения:
1. Консервативная этиотропная терапия (препараты). Для лечения всех форм пиелонефрита используют антибиотики различных групп (пенициллины, цефалоспорины, фторхинолоны и т. д.) такие как амоксициллин, ампициллин, гентамицин, цефаклор, ципрофлоксацин и т. д.; сульфаниламиды: Сульфадимезин, уросульфан и другие; нитрофураны: например, фуразолин, фурагин; налидиксовая кислота (налидикс, неграм.), нестероидные противовоспалительные средства (диклофенак, метамизол и др.), спазмалитики (нош-па, папаверин), энтеросорбенты (например, уголь активированный), антикоагулянты (препараты, разжижающие кровь): гепарин, троксевазин; мочегонные средства (фуросемид, лазикс и др.) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.Фитопрепараты также обладают противовоспалительным, мочегонным и антибактериальным эффектами. Существует самый распространенный растительный фитопрепарат – канефрон. Обладает всеми вышеперечисленными действиями.
2. Физиотерапия. Это скорее дополнительный метод, нежели основной. Физиотерапия помогает улучшить состояние, функции почек и ускорить эффект этиотропной терапии.Виды физиотерапии: электрофорез фурадонина или кальция хлорида (можно использовать и другие препараты), ультразвук (если отсутствуют камни в почках), тепловое воздействие на почки (например, диатермия, лечебная грязь и т. д.), СВЧ – терапия и др.
3. Если все методы лечения оказываются бесполезными, а состояние пациента остается на прежнем уровне или ухудшается, то применяется хирургический метод. В основном хирургическое вмешательство проводится при гнойном пиелонефрите, карбункуле почки или абсцессе. В зависимости от состояния врач сам выбирает вид хирургической коррекции.