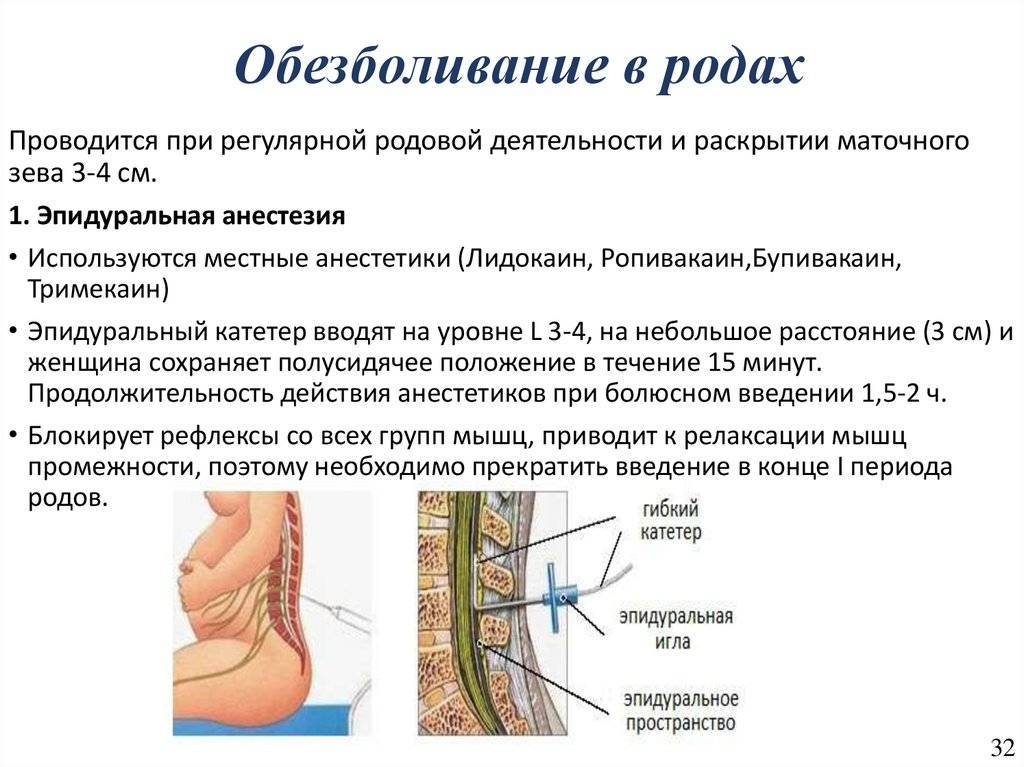
Медикаментозная анестезия родов
Боль, которую испытывает женщина в родах, зависит от того, как вообще женщина переносит боль, от размеров и положения ребенка в матке от силы маточных сокращений. Вот почему для каждой роженицы необходима индивидуальная анестезия родов.
Когда вероятны болезненные роды
Болезненные роды более вероятны в следующих ситуациях:
- если женщина психологически не подготовлена к родам;
- при нарушениях менструального цикла, болезненных менструациях;
- при первых родах;
- при рождении ребенка с большой массой тела;
- если роды длительные;
- при преждевременных родах;
- после излития околоплодных вод.
Методы медикаментозной анестезии родов
Внутримышечные или внутривенные инъекции анальгетиков и спазмолитиков (Баралгин, Но-шпа, Промедол и др.)
Эти препараты могут облегчить дискомфорт во время родов. Однако анальгетики способны вызвать сонливость и роженицы и ребенка, поэтому обычно используют для обезболивания на ранних этапах родов и для отдыха и подготовки к родам.
Ингаляционная анестезия родов
Вдыхание роженицей во время схватки анестетика, обычно смеси закиси азота и кислорода. Женщина может самостоятельно накладывать на лицо маску и вдыхать газовую смесь при появлении боли. Закись азота в организме не накапливается, поэтому ее можно использовать на протяжении всех родов. Ингаляционная анестезия снижает боль практически у половины рожениц.
Местная – инфильтрационная анестезия
Обычно применяется для того, чтобы вызвать чувство онемения болезненного места промежности во время рождения малыша или после родов при наложении швов. Местная анестезия неэффективна на протяжении родов.
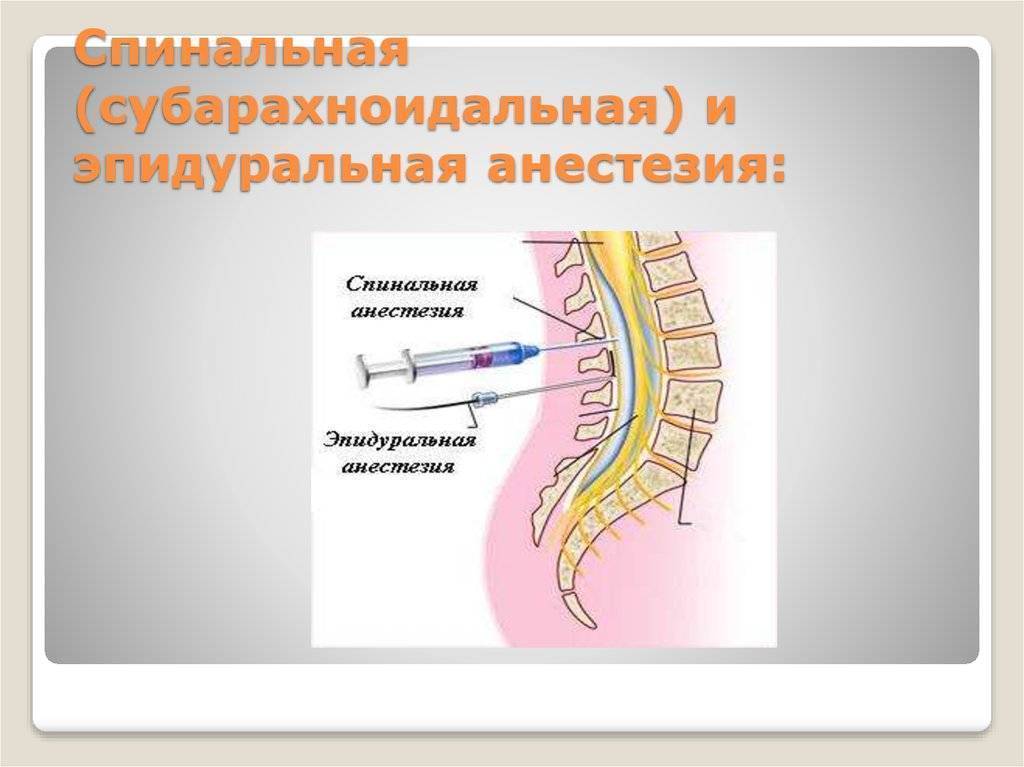
Спинальная анестезия
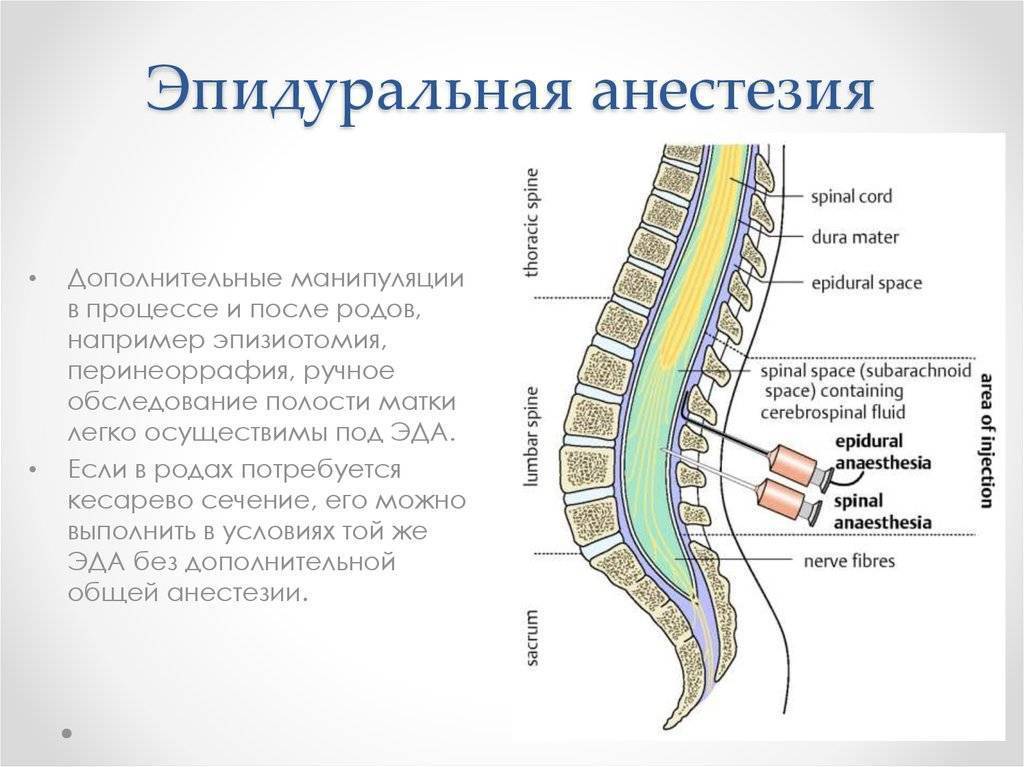
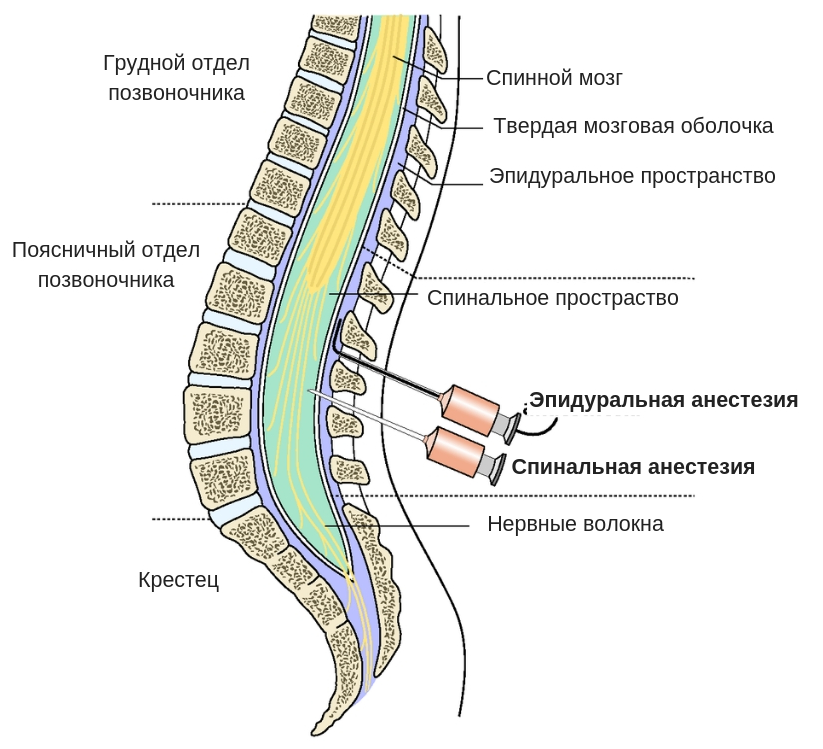
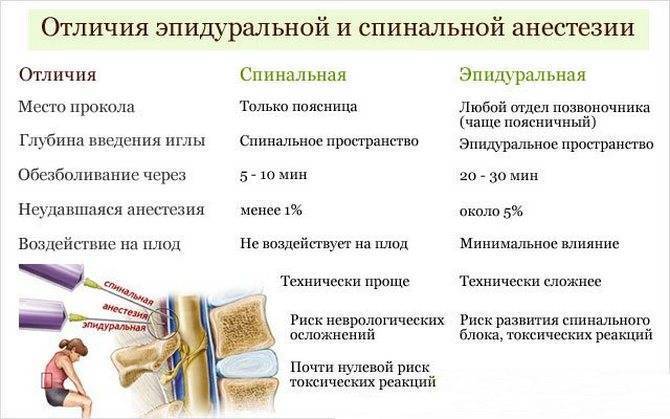
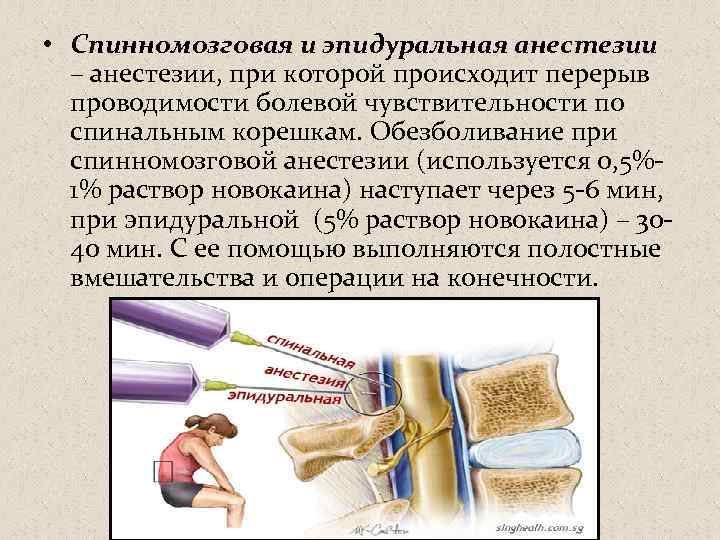
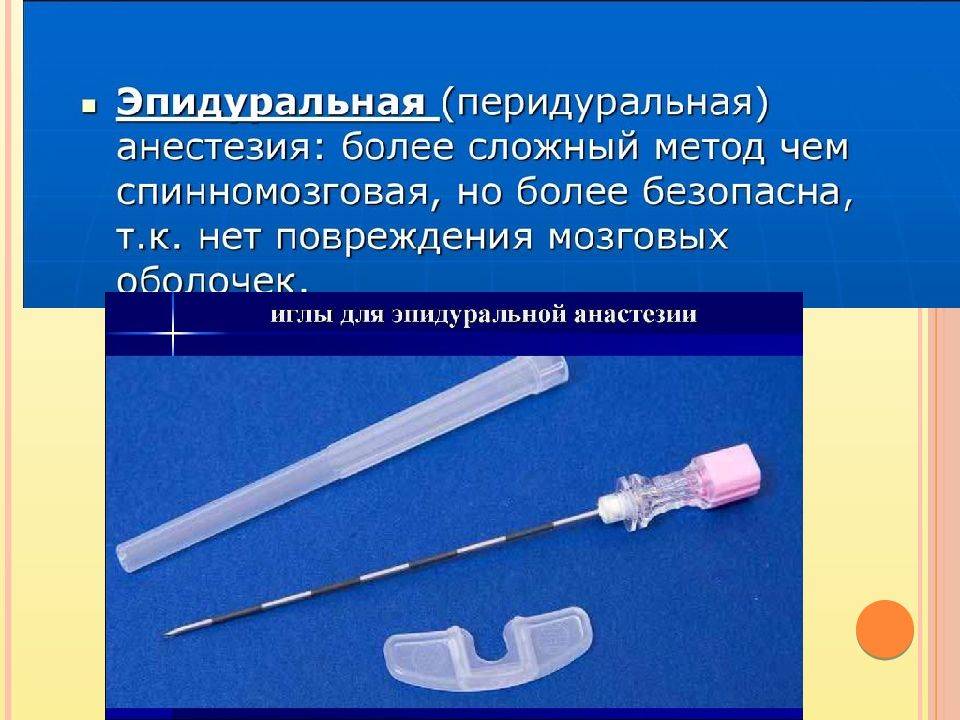
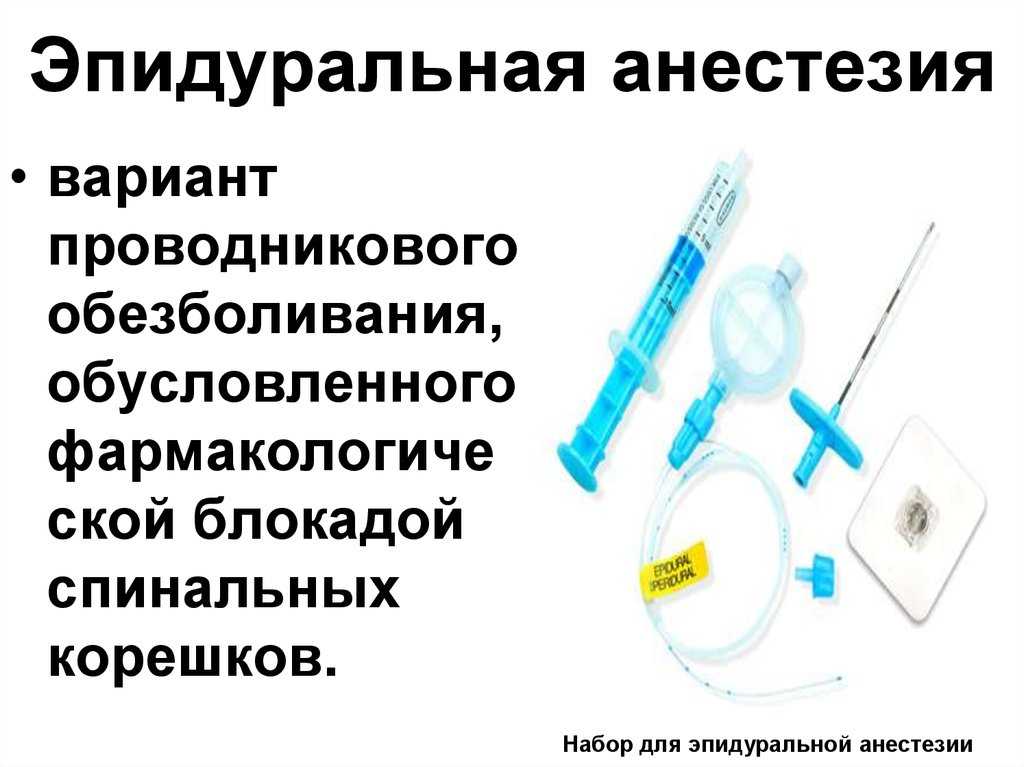
Эпидуральная или спинальная анестезия родов
При этих методиках лекарственные препараты вводятся в поясничную область в непосредственной близости от нервов, для того чтобы заблокировать болевые ощущения в нижней части тела, причем роженица остается в сознании, но не ощущает боли ниже пояса. Эпидуральная и спинальная анестезии позволяют значительно или полностью обезболить роды.
При эпидуральной анестезии препарат для обезболивания вводится в пространство между внутренним и наружным листками твердой оболочки спинного мозга (отсюда и название метода: dura mater, латинский – твердая мозговая оболочка) и действует на спинномозговые корешки, которые проходят в этом пространстве.
Обезболивание обычно развивается через 10-20 минут после эпидурального введения и может быть продолжено до конца родов, так как дополнительные дозы препаратов можно ввести через эпидуральный катетер.
Обычно время анестезии рассчитывают так, чтобы к моменту начала потуг действие препарата прекратилось. Но в некоторых ситуациях можно «выключить» и потуги (например, при высокой степени близорукости, тяжелых пороках сердца). Хотя боль на фоне эпидуральной анестезии полностью или почти полностью исчезает, может сохраняться ощущение давления при схватках. Возможны преходящее онемение, слабость и тяжесть в ногах.
У некоторых женщин на фоне действия эпидуральной анестезии схватки могут ослабевать на короткое время. Однако большинство рожениц отмечают, что эпидуральная анестезия помогает им расслабиться, и в то же время сократительная способность матки улучшается.
Эпидуральная анестезия позволяет отдохнуть и сохранить силы во время наиболее продолжительной части родов – при открытии шейки матки. В потужном периоде родов, при правильном применении, она не влияет на потуги.
Важно, что анестетики, использующиеся при этом виде обезболивания, практически не проникают в кровь малыша, у ребенка не нарушаются дыхание, сердцебиение
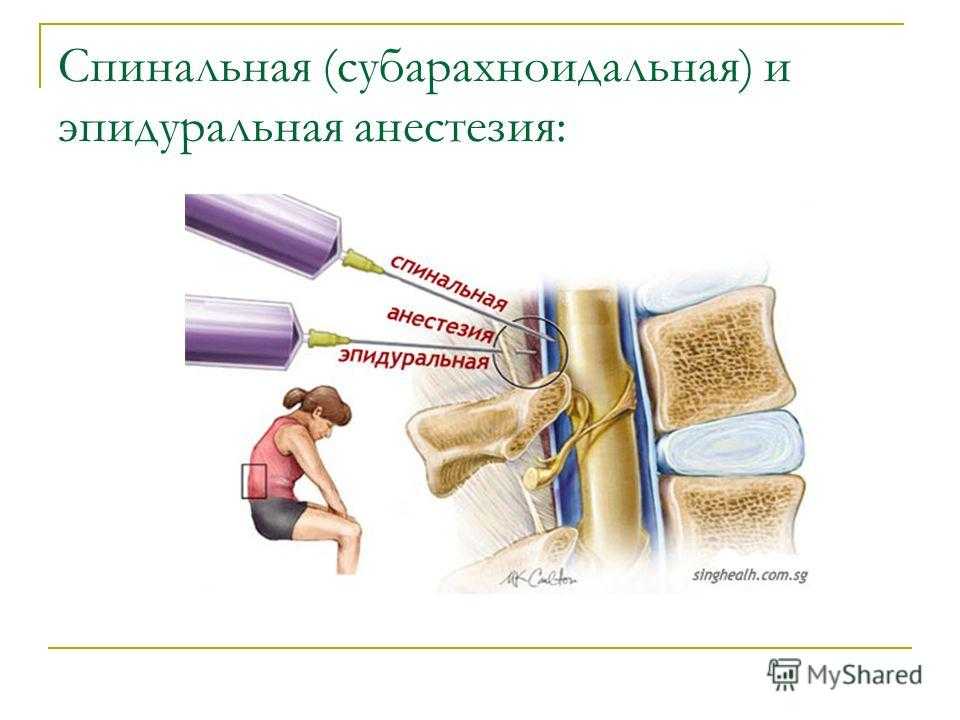
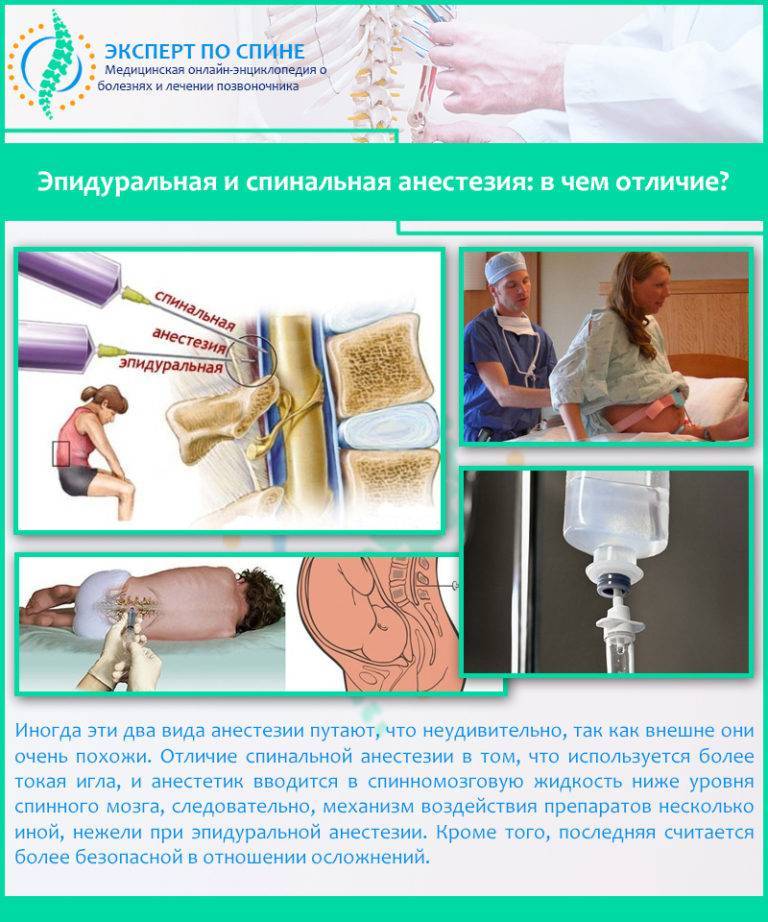
Отличие спинальной анестезии от эпидуральной
Спинальная анестезия – выполняется в том же месте, что и эпидуральная, но с некоторыми отличиями: используется более тонкая игла, доза анестетика для спинального блока значительно меньше и вводится он ниже уровня спинного мозга в пространство, содержащее спинномозговую жидкость. Сразу после инъекции спинального анестетика быстро развивается чувство «онемения» в нижней части туловища.
Общая анестезия в родах
Используется при экстренных ситуациях во время родов или при плановом кесаревом сечении, когда эпидуральная или спинальная анестезия противопоказаны. Общий наркоз устраняет боль, обеспечивает полную потерю чувствительности, но заодно – временное отсутствие сознания.
Наркоз действует быстро, женщина полностью расслабляется, а ее сердечно-сосудистая система остается стабильной. Общая анестезия является безопасной, но не позволяет женщине увидеть своего ребенка сразу после родов.
Физиология эпидуральной анестезии
ЭП заполнено рыхлой соединительной тканью, которая окружает эпидуральные вены и корешки спинномозговых нервов. При введении раствора местного анестетика в ЭП имеет место диффузия через муфты твердой мозговой оболочки спинномозговых нервов в цереброспинальную жидкость.
При ЭА возможны варианты от анальгезии со слабой двигательной блокадой до глубокой анестезии с полной двигательной блокадой. Необходимая интенсивность анестезии достигается подбором концентрации и дозы анестетика.
Нервный корешок составляют волокна различных типов, поэтому начало действия анестезии не будет одномоментным. Существует 3 типа волокон: А (α, β, γ, δ), В и С.
Первыми блокируются волокна типа В и С (т.к. они более тонкие), а затем А. При этом миелинизированные волокна блокируются раньше, чем немиелинизированные.
Поскольку имеет место диффузия и разведение местного анестетика, то полная блокада наиболее резистентных волокон может и не наступить.
В результате граница симпатической блокады (о которой судят по температурной чувствительности) может проходить на 2 сегмента выше, чем граница сенсорной блокады (болевая и тактильная чувствительность), которая, в свою очередь, на 2 сегмента выше границы двигательной блокады.
| Тип волокна | Функция | Диаметр, мкм | Миелинизация | Чувствительность к блокаде |
| Аα | Проприоцептивная чувствительность, двигательная активность | 12-20 | полная | + |
| Аβ | Тактильная чувствительность | 5-12 | полная | ++ |
| Аγ | Контрактильная чувствительность | 3-6 | полная | ++ |
| Аδ | Температурная чувствительность, быстрое проведение боли | 2-5 | полная | +++ |
| В | Симпатические преганглионарные волокна | 1-3 | слабая | ++++ |
| С | Симпатические постганглионарные волокна, медленное проведение боли | 0,3-1,3 | нет | ++++ |
ЛИТЕРАТУРА
1. Скворцов М. Б., Шинкарев Н. В. Тимэктомия — обоснование и ее роль в лечении миастении. Сибирский мед. журнал. 2009; 3: 15—23.
2. Miller’s аnesthesia. 6th ed. Philadelphia: Elsevier Churchill Livingstone; 2005. 539—72; 1094—150.
3. Пономарева Е. Н. Миастения: Клиника, патогенез, дифференциальная диагностика, тактика ведения. Минск: МЕТ; 2002.
4. Vincent A., Palace J., Hilton-Jones D. Myasthenia gravis. Lancet. 2001; 357 (9274): 2122—8.
5. Carr A. S., Cardwell C. R., McCarron P. O., McConville J. A systematic review of population based epidemiological studies in Myasthenia Gravis. bMc Neurol. 2010; 10: 1—9.
6. Кузин М. И., Гехт Б. М. Миастения. М.: Медицина; 1996.
7. Трещинский А. И., Шлапак И. П., Суслов В. В. Анестезия в хирургической эндокринологии, урологии и при трансплантации почки. В кн.: Бунятян А. А., ред. Руководство по анестезиологии. М.: Медицина; 1994. 493—6.
8. Blichfeldt-Lauridsen L., Hansen B. D. Anesthesia and myasthenia gravis. Acta Anaesthesiol. Scand. 2012; 56 (1): 17—22.
9. WittbrodtЕ. Т., PharmD. Drugs and myasthenia gravis. Arch. Intern. Med. 1997; 157: 399—408.
10. Cammu G., deKamP. J., De Graeve K. Repeat dosing of rocuronium
1.2 mg kg-1 after reversal of neuromuscular block by sugammadex
4.0 mg kg-1 in anaesthetized healthy volunteers: a modelling-based pilot study. Br. J. Anaesth. 2010; 105 (4): 487—92.
11. Бунятян А. А., Стамов В. И., Мизиков В. М., Пейкарова А. В. Антихолинэстеразные препараты в анестезиологии: пополнение былого арсенала. Анестезиол. и реаниматол. 2011; 1: 4—8.
12. Atkinson R. S., Rushman G. В., Lee J. A. A synopsis of anaesthesia. 9th ed. Bristol: John Wright Ltd.; 1982.
Поступила 11.12.12
Эпидуральная и спинальная анестезия
Данные методы обезболивания относятся к региональным. Во время их проведения анестезирующее вещество вводится в специальный участок, расположенный возле спинного мозга. Благодаря этому нижняя половина туловища «замораживается». Многие не знают, есть ли разница между спинномозговой и перидуральной анестезии. Процедура подготовки и проведение обезболивания этими методами схожи. Ведь в обоих случаях делается укол в спину. Принципиальная разница заключается в том, что спинальной анестезией называют единичную инъекцию, а эпидуральной (перидуральной) – установку специальной тонкой трубочки, через которую вводится анестетик на протяжении определенного периода времени.
Но техника исполнения – это не единственное отличие между этими двумя методами обезболивания. Спинномозговая анестезия используется в тех случаях, когда необходимо достичь кратковременного эффекта. В зависимости от типа используемых препаратов длительность обезболивания может варьироваться от 1 до 4 часов. Перидуральная анестезия не ограничивается по времени. Обезболивание будет продолжаться до тех пор, пока через установленный катетер в организм будет подаваться анестетик. Часто этот метод используют для того, чтобы избавлять пациента от боли не только во время оперативного вмешательства, но и в послеоперационный период.
Показания и противопоказания к применению спинномозговой и перидуральной анестезии
Поскольку действие спинномозговой анестезии довольно мощное, применять ее следует только по определенным показаниям. К таким показаниям относится необходимость проведения операции:
- на органах брюшной полости,
- гинекологического и урологического характера,
- на нижних конечностях (варикоз, тромбофлебит),
- кесарева сечения,
- проктологического типа,
- в области грудной клетки.
Противопоказаниями к введению спинномозговой анестезии является отказ пациента от такой манипуляции и отсутствие специального мониторингового оборудования, позволяющего следить за состоянием пациентки (роженицы). Абсолютными противопоказаниями являются:
- предварительное лечение антикоагулянтами,
- высокое внутричерепное давление,
- аллергия на медикаменты,
- гиповолемический шок,
- заболевания сердечно-сосудистой системы,
- инфекционные процессы в зоне предполагаемого оперативного вмешательства.
Такой вид регионарной анестезии, как перидуральная, считается одним из самых щадящих в медицине. Несмотря на это, перидуральный вид обезболивания также применяют по показаниям:
- обезболивание процесса родов,
- оперирование сосудов и суставов на ногах,
- дополнительная анестезии при сложных операциях на брюшине или в области грудной клетки.
Кроме абсолютных противопоказаний к использованию анестезии существуют также и относительные. В качестве последних выделяют:
- психические нарушения,
- прием гепарина,
- потеря сознания,
- заболевания нервной системы.
Особенности эпидуральной анестезии
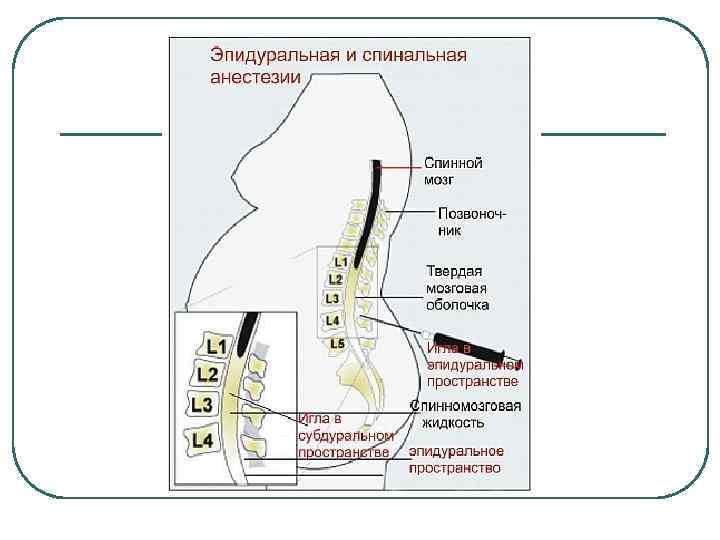
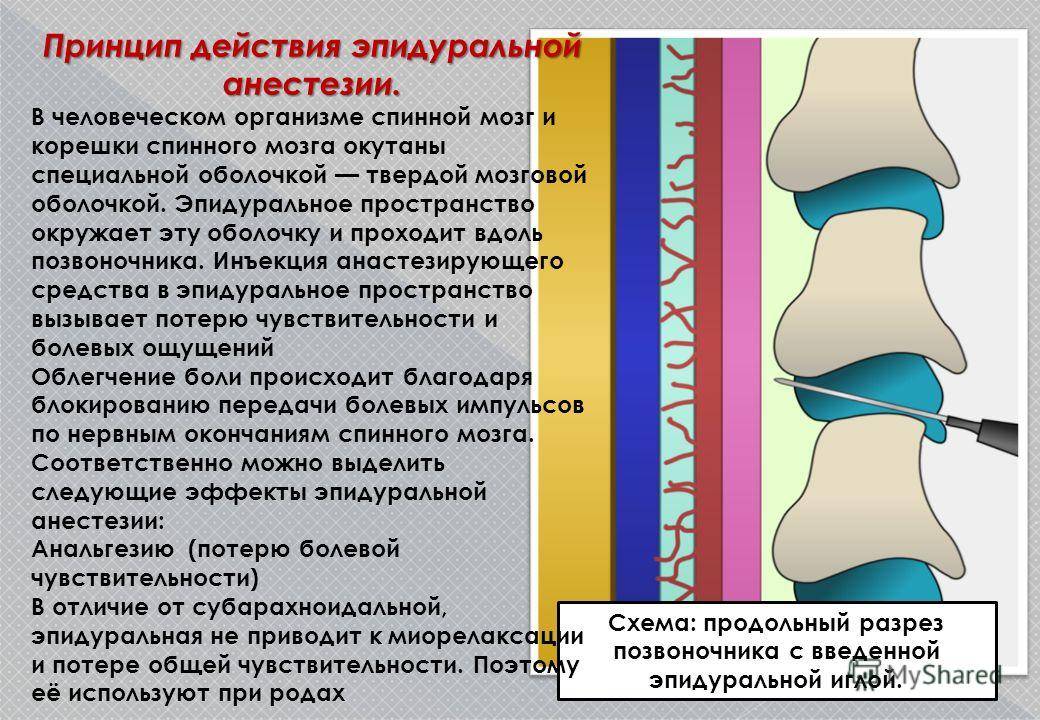
Эпидуральная анестезия подразумевает введение препарата в так называемое эпидуральное пространство – небольшую область, заполненную жировой тканью, окружающую твердую мозговую оболочку. А она, в свою очередь окружает сам мозг.Через это самое эпидуральное пространство проходит множество нервных окончаний. Поэтому, вводя анестетик в эпидуральную область, осуществляется блокада нервных окончаний, а не участка мозга, как в первом случае.Этот нюанс и является главным отличием спинальной анестезии от эпидуральной.Итак, если рассматривать наш позвоночный отдел как некий слоеный пирог, то получается следующий порядок:
- эпидуральное пространство;
- спинальное пространство;
- спинной мозг.
Эпидуральная анестезия действует на проходящие сквозь одноименную анатомическую область нервные окончания, а спинальная блокирует именно определенный участок спинного мозга.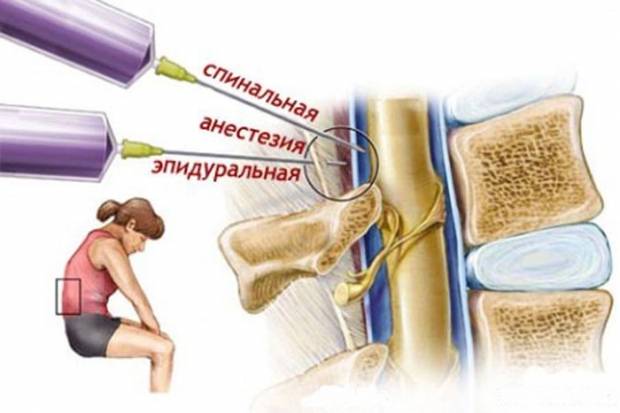 Данный вид обезболивания, в отличие от сравниваемого, может использоваться не только в области поясничного отдела, но и «отключать» грудь, живот, нижние конечности и область малого таза, и являться основным или дополнительным методом обезболивания при проведении операций или облегчения состояния пациента в постоперационный период.Прокол осуществляется в области грудного отдела позвоночника, а в случае блокады во время родовой деятельности – в области поясницы. При этом женщина должна сидеть, прижав как можно сильнее (в меру ее возможностей) подбородок к коленям, или лежа, в позе эмбриона, подобрав бедра к животу.
Данный вид обезболивания, в отличие от сравниваемого, может использоваться не только в области поясничного отдела, но и «отключать» грудь, живот, нижние конечности и область малого таза, и являться основным или дополнительным методом обезболивания при проведении операций или облегчения состояния пациента в постоперационный период.Прокол осуществляется в области грудного отдела позвоночника, а в случае блокады во время родовой деятельности – в области поясницы. При этом женщина должна сидеть, прижав как можно сильнее (в меру ее возможностей) подбородок к коленям, или лежа, в позе эмбриона, подобрав бедра к животу.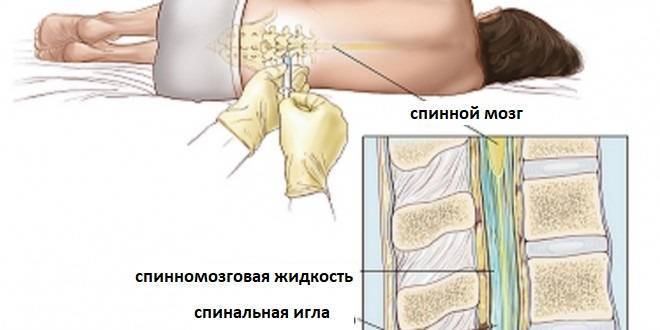 Игла в данном случае будет толще, а эффект от поступающего лекарства будет проявляться медленнее, чем при введении препарата в субарахноидальное пространство. Однако эффект от такой процедуры может быть очень долгим: все зависит от того, как долго будет поступать препарат через установленный катетер. Доза препарата существенно выше, чем таковая при проведении спинального обезболивания.Как только подача лекарства прекращается, эффект обезболивания сводится на «нет».Такая особенность сделала возможным регулировку поступления анестетика самим больным в послеоперационный период. Т.е. пациент без вмешательства медицинского персонала может самостоятельно контролировать степень обезболивания, а при необходимости отключить его полностью.Кстати, иногда можно встретить понятие «перидуральная анестезия». Некоторые впадают в ступор, считая, что это какой-то особый метод, однако это название – синоним общепринятого названия метода введения обезболивающего в эпидуральное пространство.
Игла в данном случае будет толще, а эффект от поступающего лекарства будет проявляться медленнее, чем при введении препарата в субарахноидальное пространство. Однако эффект от такой процедуры может быть очень долгим: все зависит от того, как долго будет поступать препарат через установленный катетер. Доза препарата существенно выше, чем таковая при проведении спинального обезболивания.Как только подача лекарства прекращается, эффект обезболивания сводится на «нет».Такая особенность сделала возможным регулировку поступления анестетика самим больным в послеоперационный период. Т.е. пациент без вмешательства медицинского персонала может самостоятельно контролировать степень обезболивания, а при необходимости отключить его полностью.Кстати, иногда можно встретить понятие «перидуральная анестезия». Некоторые впадают в ступор, считая, что это какой-то особый метод, однако это название – синоним общепринятого названия метода введения обезболивающего в эпидуральное пространство.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
Рисунок 7. Через иглу вводится специальный катетер.
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Возможные осложнения:
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
Люмбосакральный доступ
Это также хороший метод для пациентов с ограниченной подвижностью позвоночника. Люмбосакральный промежуток является самым большим в позвоночном столбе, но остистые отростки пятого поясничного позвонка закрывают пространство и обычно препятствуют доступу иглы при срединном доступе. Хотя в Тэйлоровском оригинале в описание этого подхода включена идентификация заднего верхнего подвздошного отростка, он часто не пальпируется, и гораздо проще использовать остистый отросток пятого поясничного позвонка, как точку привязки.
Спинальная игла вводится на 2 см латеральнее и 2 см ниже остистого отростка пятого поясничного позвонка на уровне первого сакрального отростка (Рис.4.19 и 4.20). Она направляется медиально и краниально вперед, но вглубь к пятому поясничному позвонку. Она должна достичь желтой связки в срединной линии. Игла должна быть расположена очень близко к плоскости параллельной задней поверхности крестца. Если произошел контакт с костью, это, возможно, пластинка пятого позвонка и игла в этом случае должна быть направлена более каудально.
| Рис.4.19. Люмбосакральный подход | Рис.4.20 1.Остистый отросток 2.Люмбосакральный промежуток (желтая связка) 3.Остистый отросток 4.Задняя верхняя подвздошная ость |
Продленная спинальная анестезия
Продленная спинальная анестезия (ПСА) была предложена Дином в 1907 году, который оставлял спинальную иглу на время всей операции. В 1940году Леммон предложил использовать гибкую иглу с резиновой трубкой и специальный матрас для пациента с тем, чтобы преодолеть проблемы, связанные с травмой от иглы и ломкой игл. Туохи (1944) применил мочеточечниковый катетер N4, введенный через иглу 15 калибра в субарахноидальное пространство. С того времени диаметр игл и катетеров, используемых для ПСА, уменьшился. Эпидуральные иглы 17 или 18 калибра используются для введения эпидуральных катетеров 19G и 20G . Хотя продленная спинальная анестезия имеет определенные преимущества, она не достигла популярности непрерывной эпидуральной блокады из-за ощутимо высокой частоты возникновения постпункционных головных болей (vide infra).
Осложнения и противопоказания
Теперь поговорим о «побочках». Несмотря на разговоры о фатальных последствиях такой местной техники купирования чувствительности определенных отделов, и спинальная, и эпидуральная анестезия считаются безопасными процедурами с крайне низкой вероятностью развития осложнений (согласно статистике – это 1 случай на 80000).Но всегда есть риски, хоть и очень маленькие. Среди встречающихся осложнений можно выделить:
- неэффективность блокады, когда результат введения препарата не соответствует ожидаемому или отсутствует вовсе. Такое встречается относительно часто (около 5 % случаев) и не обязательно зависит от действий анестезиолога;
- перфорация мозговой оболочки и просачивание ликвора в эпидуральную область вследствие ошибки врача при введении иглы. Вследствие такого повреждения возникают так называемые постпункционные головные боли, преследующие человека определенное время (до нескольких месяцев, в некоторых случаях периодически проявляется на протяжении всей жизни). Выраженность головных болей после эпидуральной анестезии больше. Они сильнее и мучительнее. Это связано с толщиной используемой иглы для введения лекарства. Чем толще игла, тем больше прокол, соответственно, больше спиномозговой жидкости изливается;
- необратимая остановка сердца – крайне редкое (0, 01 %) и тяжелое осложнение, характеризующееся внезапным прекращением деятельности сердечной мышцы. Однако в ходе реанимационных действий возможно стабилизировать состояние пациента;
- паралич в очень редких случаях при грубых действиях врача и повреждении спинного мозга;
- эпидуральная гематома – скопление кровяного содержимого в эпидуральном пространстве.
Reклaма
Среди побочных эффектов можно выделить:
- снижение артериального давления и, как следствие, тошнота, головокружение, общее недомогание, но задача медиков – стабилизировать состояние пациента в случае возникновения подобной ситуации;
- лихорадка;
- задержка жидкости в организме, кратковременные отеки;
- пролонгированный родовой период, повышение вероятности использования инструментов для экстракции плода (щипцы или вакуум);
- индивидуальная непереносимость компонентов анестетика.
 Каких-либо отрицательных действий на плод при использовании данного рода обезболивания не выявлено, но спинальная или эпидуральная анестезия при родахуже считается медицинским вмешательством, поэтому использование таких методик должно быть обосновано, имеет свои показания и противопоказания.
Каких-либо отрицательных действий на плод при использовании данного рода обезболивания не выявлено, но спинальная или эпидуральная анестезия при родахуже считается медицинским вмешательством, поэтому использование таких методик должно быть обосновано, имеет свои показания и противопоказания.
Обезболивание без медикаментов
Итак, если у женщины все в порядке со здоровьем и нет никаких осложнений в процессе родовой деятельности, то можно попробовать избежать болезненных ощущений при помощи различных физиологических методов: массажа, водных процедур, гимнастики и специального дыхания. Все процессы в организме взаимосвязаны: если женщина боится, то возникает спазм мускулатуры, провоцирующий возникновение кислородной недостаточности в кровеносных сосудах и острую боль. Напряжение лицевых мышц вызывает ответный спазм маточных и задержку раскрытия шейки матки. Исходя из этих данных, при возникновении схваток нужно расслабиться и успокоиться, чувствуя, что боль уходит с каждой минутой.
Конечно, сразу освоить такую технику нелегко, поэтому во время беременности надо обязательно посещать специальные курсы для будущих матерей, на которых обучают правильной тактике дыхания на разных этапах родов, показывают основные техники расслабления и упражнения для облегчения боли. Такие курсы можно и нужно посещать с партнером, так как многие упражнения построены на совместной работе.
Для физических упражнений не нужны никакие специальные приспособления, надо просто прислушиваться к себе и чаще менять позы, так как двигательная активность облегчает течение родов и уменьшает боли. Если врачом не назначен постельный режим, нужно больше ходить, лежать желательно только на боку. Сидеть нежелательно, так как при этом создается давление на промежность.
Очень многим женщинам помогают водные процедуры, но их можно проводить, только если не отошли воды, так как очень велик риск занести инфекцию. Теплая ванна с гидромассажем отлично снимает напряжение и помогает расслабиться, но при процедуре обязательно должен присутствовать либо партнер, либо кто-нибудь из медицинского персонала. Можно пользоваться и душевой кабиной, направляя струи воды на спину и низ живота. Вода должна быть температурой около тридцати шести градусов, чтобы не вызвать кровотечения. Ароматерапия, самогипноз и другие техники, включая массаж, также достаточно эффективны для снятия сильных болевых ощущений. При желании, можно прибегнуть к самым разным техникам, чтобы минимизировать боль, но перед их применением обязательно надо поговорить с врачом, ведущим роды.