Какими должны быть нормальные выделения при беременности?
Для поддержания микрофлоры влагалища и полноценного функционирования половой сферы в период беременности организм женщины секретирует определенное количество жидкости. Влагалищные выделения – первый и самый ценный показатель здоровья женского организма.
На их свойства оказывают влияние общее физическое состояние, уровень половых гормонов, фаза менструального цикла, психогенные факторы и многое другое.
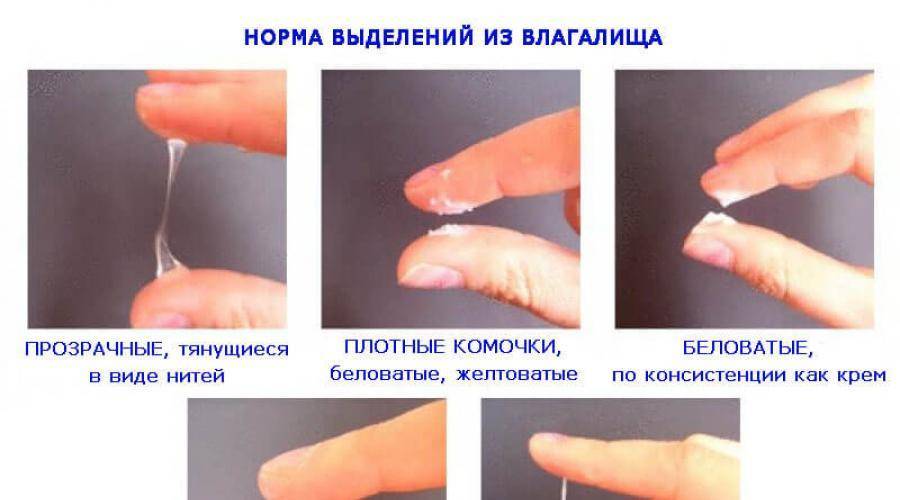
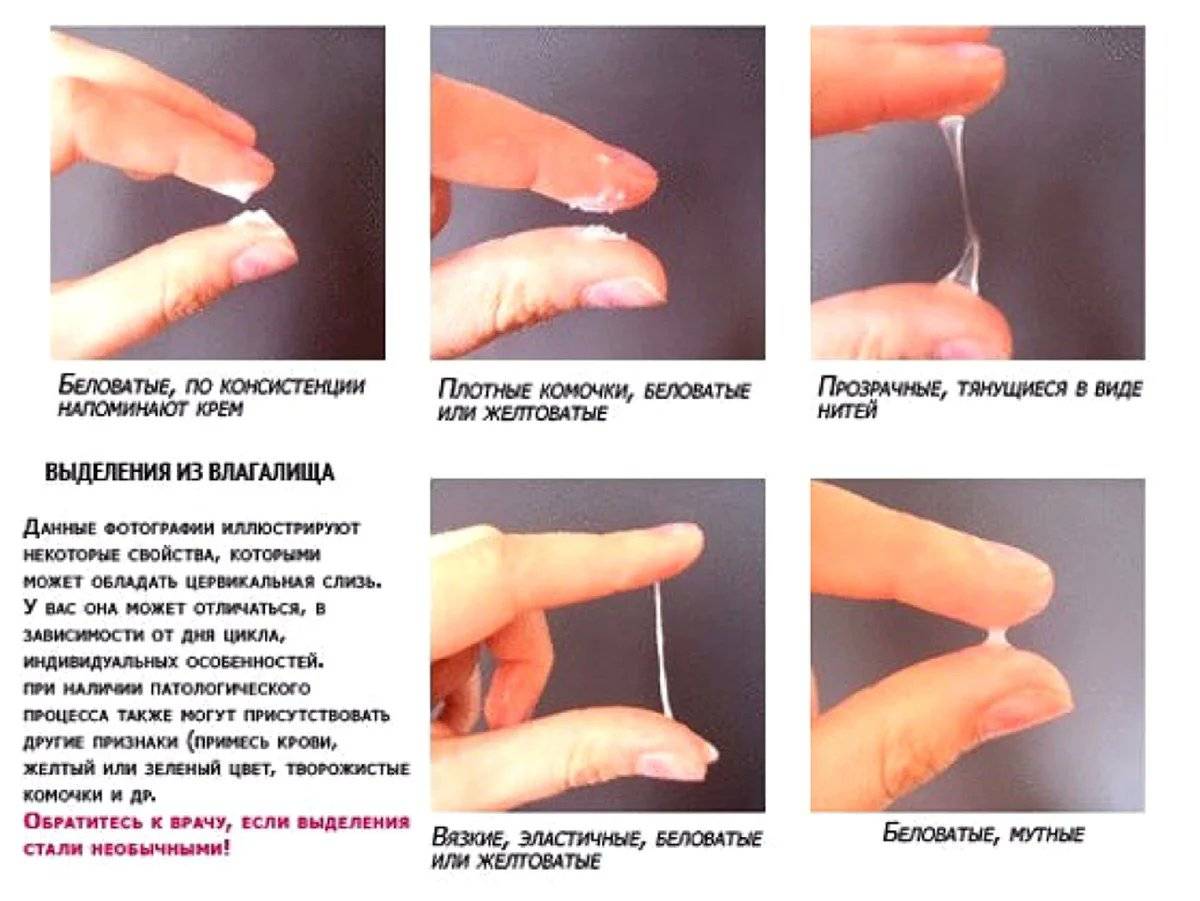
В норме секрет имеет прозрачный или беловатый цвет, гомогенную водянисто-густую консистенцию без запаха. Объем — до 4 мл в сутки. При беременности за счет мощного гормонального влияния выделения значительно меняются.

Прогестерон, пик которого приходится до конца 3 месяца беременности, увеличивает объем выделений и делает их более прозрачными и густыми. Со второго триместра под действием эстрогенов цвет меняется на беловатый, а консистенция становится более жидкой. Секрет влагалища не должен обладать резким неприятным запахом, раздражать кожу и слизистые и вызывать зудящие ощущения.
CAREFREE® для защиты и комфорта
Неприятный запах и ощущение влаги в интимной зоне вызывают дискомфорт. Чтобы предупредить их появление, нужно соблюдать два важных правила: следить за гигиеной интимной зоны и обследоваться у врача11. Специалист помогает восстановить женское здоровье и устранить причину неприятного запаха и патологических выделений. Если вам доставляют дискомфорт даже естественные выделения, и вы хотите поддерживать ощущение свежести в течение дня, попробуйте гигиеническую продукцию CAREFREE.
Для бережного очищения кожи гениталий утром и вечером предназначены CAREFREE Гель для интимной гигиены Aloe, CAREFREE DUO EFFECT мусс для интимной гигиены с зеленым чаем и Алоэ вера. В течение дня удобно использовать CAREFREE Влажные салфетки для интимной гигиены Aloe. Они мягко очищают кожу, не нарушая ее естественный рH, увлажняют и успокаивают ее.
При небольших выделениях подойдут ежедневные прокладки серии Carefree Cotton, 100% воздухопроницаемые с экстра мягким «хлопковым» внутренним покрытием. Если есть необходимость в более сильной защите, можно использовать ежедневные прокладки из линейки Carefree plus. Carefree plus Large шире и длиннее, чем ежедневные гигиенические прокладки Carefree Cottonv, а Carefree plus Long — длиннее. Поэтому они обеспечивают экстра-защиту от протеканий, контроль над запахом до 12 часов и длительное ощущение свежести.
Характер выделений из половых путей — один из показателей благополучия женского организма. Своевременное обращение к гинекологу при выделениях с запахом поможет подобрать лечение, избавиться от неприятных симптомов и восстановить комфорт в интимной зоне. Использование гигиенической продукции Carefree дает возможность ощущать себя уверенно в любой ситуации.
Основные причины патологии.
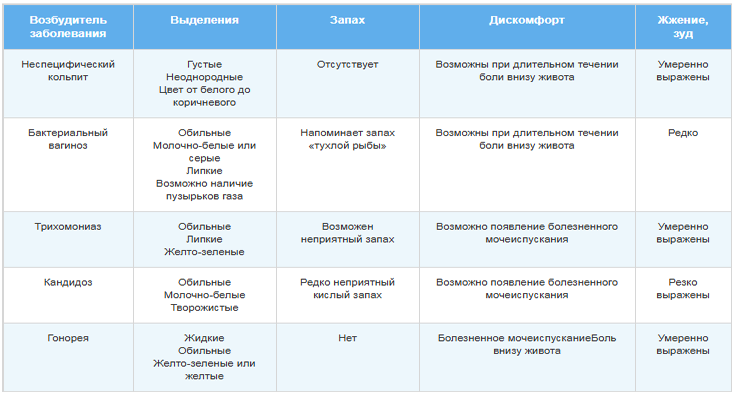
Чаще всего бели образуются при трихомониазе, бактериальном вагинозе и вульвовагинальном кандидозе (известен многим как молочница).
К менее редким причинам принадлежат:
- другие инфекции, передающиеся половым путем;
- цистит;
- атрофический вагинит;
- воспалительные процессы в органах малого таза;
- аллергия на средства гигиены, тампоны, прокладки.
В репродуктивном возрасте среди факторов, вызывающих патологические выделения, лидируют инфекции. Они встречаются в 70% случаев. В предклимактерическом и климактерическом периоде вызвать бели способны злокачественные процессы, предрак, атрофия слизистой, опущение органов (пролапс), гормональные нарушения.
Определить причину патологических изменений и поставить точный диагноз сможет только гинеколог после проведения диагностики. Предположить возможную проблему можно по цвету выделений и по запаху.
Как по цвету выделений определить возможное заболевание?
Определить заболевание по цвету выделений самостоятельно невозможно, это может сделать только врач, после осмотра и забора анализов. Не стоит самостоятельно пытаться поставить себе диагноз, так как например причиной белых выделений может быть как использование контрацептивов, так и заболевания, такие как кандидоз (молочница) или хламидиоз.
Причиной серых выделений могут стать: бактериальный вагиноз, гарднереллез, атрофический вагинит, эндоцервицит, кольпит, гипотиреоз, сахарный диабет. Желтые выделения могут быть при дисбиозе, хламидиозе, трихомониазе, гонорее, аднексите, вагините, кольпите, сальпингите, маточных свищах.
Зеленоватые выделения могут быть при цервиците, оофорите, дисбиозе, ИПП
Темные, с примесями крови, розоватые выделения могут указывать на гормональные сбои, эрозию шейки матки,
Коричневые, кровянистые выделения могу свидетельствовать об эндометриозе, эндометрите, гиперплазии эндометрия, миоме, эрозии, полипах, вагините, травмах, злокачественных опухолях, внематочной беременности.
Водянистые, возможно с кровянистыми примесями, мутно-белые или желтые выделения могут быть при бактериальном кольпите.
У одного и того же характера выделений может быть множество причин, правильно определить которые поможет только грамотный специалист, по этому если вы заметили, что выделения стали иметь необычный цвет, то не затягивайте с визитом к грамотному врачу гинекологу.
Как по запаху выявить предположительную причину?
В норме выделения не имеют запаха либо имеют слабый кисловатый запах. Если Вы заметили, что запах выделений изменился, то стоит обратиться к врачу для выявления причины. Ниже разберем возможные причины изменения запаха.
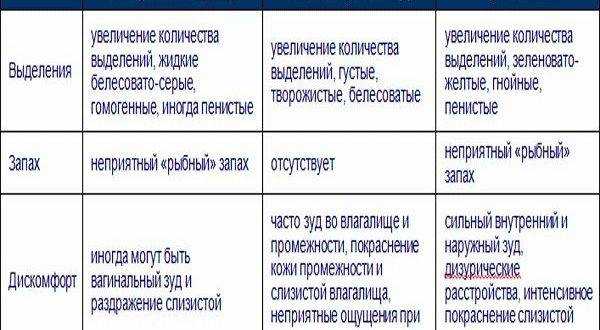
Гнилостный, похожий на запах тухлой рыбы или яиц. Обильные мутные бели, окрашенные в беловато-желтый, серый или зеленый цвет.Самая частая причина – дисбиоз (нарушение микрофлоры влагалища). По разным причинам происходит гибель полезной микрофлоры, что способствует активному размножению условно-патогенных микроорганизмов. Обычно они присутствуют в организме в небольшом количестве и не представляют вреда. Но при увеличении количества возможно развитие инфекционных заболеваний. Чаще всего диагностируется гарднереллез – результат усиленного размножения гарднереллы
Тухлый гнилостный. Гнойные или кровянисто-гнойные выделения, часто похожие на мясные помои, прожилки крови в выделениях.Наиболее вероятная причина – распад злокачественной опухоли.
Слабый сладковатый или тухлый.Результат половых инфекций – трихомониаза, хламидиоза, уреаплазмоза, гонореи. При гонорее выделения липкие и желтые, при трихомониазе – пенистые и зеленоватые. При других инфекциях может появляться слизь с примесью крови.
Запах дрожжей или кислого молока. Бели напоминают скисшее молоко, образуют на половых органах налет, похожий на творог.Свидетельство интенсивного размножения дрожжеподобного грибка кандиды, вызывающего кандидоз (молочницу).
Аммиачный.Подтекание мочи, наличие мочеполовых свищей.
Неприятный запах. Боли внизу живота. Нарушение менструального цикла. Возможна высокая температура.Гинекологические заболевания
Профилактика
Во избежание появления резкого неприятного запаха из влагалища и гинекологический болезней следует выполнять несколько правил:
- При половом контакте использовать контрацептивы (желательно презерватив).
- Мыть половые органы не реже 1 раза в день.
- Носить нижнее белье из натуральных тканей.
- Ограничить использование дезодорантов и других косметических средств в интимной зоне.
- Не переохлаждать организм.
- Во время месячных отказаться от использования ароматизированных прокладок.
- Тщательно ухаживать за половыми органами при менструации.
- Не менее 2 раз в год проходить профилактический осмотр у гинеколога.
- Правильно питаться. Рацион должен состоять из фруктов, овощей, зелени и кисломолочных продуктов.
Существует множество тем, в силу деликатности которых женщина не хочет обращаться за консультацией к специалисту, если что-то ее беспокоит. Одной из таких тем является запах из влагалища, который очень часто сопровождает множество заболеваний половых органов.
Следует немного подробнее остановиться на данном вопросе. Так, у здоровой женщины выделения из влагалища не имеют неприятного аромата и не вызывают дискомфорта. Если перечисленные признаки существуют, это значит, что существует некоторое провоцирующее их возникновение.
Сильный запах из влагалища, как правило, имеет рыбный оттенок аромата
Важно заметить то, что абсолютно не имеет ничего общего с этим запахом. Он возникает не как следствие нечистоплотности, а как следствие болезни. Помните о том, что естественные выделения из влагалища практически прозрачны и никак не пахнут
Перед менструацией, в период беременности, в стрессовом состоянии или в состоянии возбуждения количество выделений увеличивается. В среднем, нормальное количество их колеблется от 1 до 4,5 см (след на трусиках)
Помните о том, что естественные выделения из влагалища практически прозрачны и никак не пахнут. Перед менструацией, в период беременности, в стрессовом состоянии или в состоянии возбуждения количество выделений увеличивается. В среднем, нормальное количество их колеблется от 1 до 4,5 см (след на трусиках).
Из влагалища необходимо устранять, в частности, устранить само заболевание. Для этого нужно правильно диагностировать причину его появления. Чтобы узнать, как избавиться от запаха из влагалища, требуется обследование специалиста крови на RW и биохимию, возможно, УЗИ).
Существует несколько причин, которые могут провоцировать неприятный запах из влагалища:
Развитие Начальная стадия молочницы. На более поздних стадиях заболевания запах становится резким, выделения приобретают мутный оттенок, жжение и зуд становятся невыносимыми. Неправильная гигиена половых органов
Важно знать, что слишком тщательная гигиена половых органов может так же навредить, как ее недостаточное количество. Используя дезинфицирующие средства, мы очищаем и высушиваем слизистую от ее естественного защитного шара, и она становится более уязвимой к бактериям
Частое спринцевание
В этом случае также происходит вымывание всех бактерий, в том числе, чрезмерное очищение слизистой. Как правило, причиной возникновения запаха из влагалища может стать прием противозачаточных таблеток. Как известно, женский организм индивидуален, и каждый вид таблеток характеризуется побочными эффектами, которые могут быть, а могут и не быть. Поэтому, используя подобный не исключайте, что причиной ваших проблем с неприятным запахом выделений может быть именно он. Неприятный запах из влагалища может появиться, когда у женщины происходит слишком частая смена полового партнера. В результате этого также развивается множество других заболеваний женских половых органов. Естественно, не следует забывать о том, что наличие венерических заболеваний (хламидиоза, гонореи) может вызывать появление подобного запаха. Также развитие рака матки может стать его причиной (хотя при наличии этого заболевания симптомов существует и проявляется гораздо больше).
Необходимо немедленно обратиться к врачу, чтобы объяснить запах из влагалища, лечение следует начать как можно быстрее.
Как правило, при наличии заболеваний гинекологического профиля назначается прием антибиотиков, используют также противогрибковые свечи, таблетки и спрей. Помните о том, что запах — это только внешнее проявление болезни. Устранив само заболевание, вылечите и этот весьма неприятный симптом, который портит и ваше самочувствие, и взаимоотношения с мужчиной.
Будьте бдительны, не относитесь халатно к собственному здоровью, дабы не создавать проблем более серьезных!
Белые творожистые выделения как основной симптом молочницы
Белые выделения с кислым запахом, чаще всего, не являются нормой. Как правило, так проявляется заболевание кандидоз, или молочница, как его многие называют.
Существует несколько причин ее появления:
- заражение от полового партнера, причем, сам мужчина может быть только носителем этих грибков, не испытывая никакого дискомфорта и не подозревая, что он заражен;
- гормональные изменения во флоре влагалища в период беременности;
- прием антибиотиков, которые убивают как вредные, так и полезные бактерии.
Симптомы молочницы достаточно узнаваемы и не представляют трудностей в диагностике для врача. Помимо визуального осмотра, гинеколог возьмет на исследование мазок на флору, который даст более точный ответ о причине недомогания. Обычно симптомы представляют собой белые выделения с кислым запахом при беременности, а также у небеременных женщин. Характерен творожистый налет, обнаруживаемый на наружных половых органах и внутри влагалища. Кроме того, женщина может испытывать довольно сильную боль при половых актах, зуд и сухость влагалища, слизистая внешних половых органов покрывается мелкими трещинками.
Белые выделения с кислым запахом у женщин, обусловленные появлением в больших количествах в микрофлоре влагалища грибов кандида, в некоторых случаях могут оказать негативное влияние на плод. Потому, будущим мамам нужно особенно тщательно следить за своим здоровьем.
Как распространяется болезнь?
Обычно кандидоз распространяется довольно быстро. Незначительные творожистые выделения, при отсутствии лечения, уже через несколько часов локализуются по всей слизистой наружных половых органов, вырабатывая особый запах и нестерпимый зуд. Из-за кислой среды, которая приводит к раздражению тканей, на слизистых покровах образуется множество микротрещин, которые не смогут зажить до тех пор, пока грибок не будет уничтожен. Без приема лекарств заболевание пройдет только спустя 2 недели, оставив после себя отекшую, покрытую множественными язвочками слизистую поверхность. На ее заживление также уйдет немало времени.
Скорость распространения заболевания, также как и скорость заживления, во многом зависят от состояния иммунитета женщины, а также от сопутствующих негативных факторов, как то, например, прием сильнодействующих лекарств, подмывание интимными средствами с неподходящим уровнем pH и ароматизаторами, частые спринцевания.
Лечение кандидоза
1. Спринцевание и подмывание настоями трав.
Одной из наиболее популярных трав в борьбе с молочницей считается ромашка аптечная. Столовую ложку сухих соцветий необходимо залить водой не теплее 50 градусов и дать в течение получаса настояться. Полученным отваром можно осуществлять подмывание и спринцевание.
Кроме ромашки можно еще использовать цветки календулы и заваривать водой не горячее 50 градусов. Травы можно и чередовать, например, утром произвести подмывание ромашкой, а вечером – календулой. Однако борьба против молочницы травами растянется на несколько дней, и будет иметь лишь временный успех.
Более эффективным народным методом является спринцевание содой. Сода восстанавливает во влагалище щелочную среду, убивает грибы кандида. Но на сегодняшний день существуют более современные и безопасные медикаментозные средства лечения молочницы.
2. Прием медикаментозных препаратов
Лечение травами должно быть второстепенным. На первом месте должен стоять подбор определенных противогрибковых препаратов, которые принесут облегчение уже в течение нескольких часов. Лечение необходимо проводить обоим половым партнерам, иначе оно теряет всякий смысл.
При беременности, когда прием внутрь противогрибковых препаратов нежелателен, можно использовать наружные растворы, созданные на такой же основе, что и таблетки, а также вагинальные свечи.
Важно не заниматься самолечением, так как молочницу можно перепутать с другим, не менее неприятным гинекологическим заболеванием – вагинозом. Он также предполагает белые выделения и зуд, и может так же, как и молочница, быть спровоцирован приемом антибиотиков, гормональной перестройкой и неправильным уходом за половыми органами
С точностью отличить вагиноз от кандидоза можно только с помощью лабораторных исследований. Главное же визуальное отличие – при вагинозе присутствует запах протухшей рыбы и выделения имеют зеленоватый оттенок.
Профилактика молочницы не всегда действенна. В большинстве случаев нельзя с уверенностью говорить о полном исключении ее появления при использовании профилактических мер, коими являются:
- лечение обоих половых партнеров;
- одновременный прием противогрибковых препаратов наряду с сильными антибиотиками;
- регулярная интимная гигиена.
Лечение зуда при беременности
При разработке тактики ведения пациентки с жалобами на зудящие ощущения учитывают влияние основного заболевания на гестацию. В большинстве случаев возможна пролонгация беременности до срока физиологических родов. Схема лечения определяется протоколом для соответствующего расстройства, может включать антибиотики, гормоны, противогрибковые, гормональные, антиконвульсивные препараты, средства из других фармакотерапевтических групп с учетом их возможного влияния на развитие плода. Для уменьшения или устранения зуда эффективна неспецифическая патогенетическая и симптоматическая терапия:
- Антигистаминные препараты. За счет блокады гистаминовых рецепторов уменьшается передача возбуждения по чувствительным С-волокнам, снижается выброс медиаторов тучными клетками. Подавление аллергической реакции позволяет существенно снизить интенсивность зуда или полностью его прекратить.
- Глюкокортикоиды. Локальное нанесение кортикостероидных мазей, кремов, эмульсий оказывает выраженный противозудный эффект. Местное лечение более результативно при ограниченных дерматитах и дерматозах. С учетом возможного воздействия на плод системные кортикостероиды при гестации применяют ограниченно.
- Эмоленты. Поскольку при беременности кожа становится более сухой, что усиливает зуд, ее увлажнение и смягчение оказывают положительный терапевтический эффект. Средства этой группы также позволяют ускорить восстановление поврежденного эпидермиса и липидных межклеточных структур кожи.
- Седативные фитопрепараты. Из-за взаимного влияния зуда и эмоциональных расстройств (плохого настроения, раздражительности), назначение успокоительных сборов дает возможность уменьшить интенсивность восприятия дискомфортных ощущений на уровне ЦНС. Седативная терапия также способствует нормализации нарушенного сна.
Пациентке советуют исключить из рациона продукты, усиливающие раздражение или способные вызывать аллергию, нормализовать питьевой режим, достаточно отдыхать, избегать стрессов. Обычно беременным с зудом рекомендуется естественное родоразрешение. Кесарево сечение выполняется лишь при наличии акушерских показаний.
Причины появления белей – норма и патологические состояния
Физиологические бели, то есть не связанные с заболеваниями, обычно связаны со стимуляцией эстрогенами. Это не обязательно ненормальное состояние или состояние, требующее активного лечения.
Например, Leucorrhoea gravidarum – увеличение выработки слизи, типичное для беременности и стимулируемое увеличением синтеза эстрогенов, это не проявление болезни. Это полезный механизм для защиты и очистки влагалищного канала, для защиты матки. Или лейкорея у новорожденных девочек, происходящая в течение короткого времени после рождения.
Однако бели могут возникать и при наличии различных патологических состояний, таких как:
- полипы или миомы матки;
- цервицит;
- воспалительные заболевания органов малого таза;
- эктропион;
- вульвовагинит;
- гинекологические опухоли;
- принимаемые лекарства, попадание инородных тел или различных химических веществ.
Частой причиной лейкореи является наличие в шейке матки полипа, выделяющего слизь. Это доброкачественная гормональная опухоль, которую гинеколог легко диагностирует во время осмотра. Полипы матки чаще образуются у зрелых женщин (от 40 лет и старше).
Цервицит – воспаление шейки матки, острое или хроническое, возникает из – за различных причин, таких как:
- бактериальные, грибковые или вирусные инфекции;
- наличие внутриматочных спиралей в противозачаточных целях;
- аллергия на презервативы;
- воздействие раздражающих химических веществ, таких как спермициды, или частое спринцевание.
В этих случаях во время гинекологического осмотра шейка матки выглядит красной с небольшими и многочисленными локализованными красными точками, называемыми петехиями (отсюда и название клубничная).
Воспалительные заболевания органов таза вызванные бактериальной инфекцией: матки, маточных труб, яичников. Пациентки могут жаловаться на различные сопровождающие симптомы, такие как:
- выделения из влагалища;
- боль в животе;
- жжение при мочеиспускании;
- болезненный половой акт;
- нерегулярный менструальный цикл;
- лихорадка.
Нерегулярный менструальный цикл
Эктропион является изменением части шейки матки вблизи влагалищного канала. Ткань цервикального канала расширяется по направлению к влагалищному каналу. Патология может быть врожденной или развиться в результате рваных ран во время родов или инфекции.
Trichomonas vaginalis – простейшее, вызывающее частые инфекции влагалища, шейки матки, уретры и иногда мочевыводящих путей. Передача происходит при половом контакте или (реже) при использовании зараженной одежды или предметов.
Другими патогенами, которые могут вызвать вульвовагинит, являются инфекции:
- Candida Albicans;
- Gardnerella vaginalis;
- Простой герпес;
- Гонорея;
- Chlamydia trachomatis.
Гинекологические опухоли развиваются довольно часто у женщин после рака молочной железы и рака толстой и прямой кишки. Наиболее частый симптом – посткоитальная, межменструальная или постменопаузальная кровопотеря.
Другие симптомы: боль внизу живота, повышенная вагинальная секреция.
На баланс влагалища женщины, могут влиять и другие факторы, раздражающие влагалище и вызывающие аномальные выделения:
- смена продуктов, используемых для интимной гигиены;
- моющие и смягчающие средства для стирки белья;
- интимные спреи, кремы;
- частые спринцевания;
- противозачаточные гели или пены;
- лекарства, например антибиотики;
- тампоны;
- полное бритье лобка.
Кровянистые выделения на поздних сроках беременности
Кровянистые выделения при беременности могут быть двух видов:
- Скудные мажущие выделения (в разговорной речи – мазня) могут быть признаком подготовки организма к родам или проблем с плацентой. Скудные кровянистые выделения не должны стать поводом для паники, но стоит посетить врача при первой возможности.
- Интенсивные выделения – кровотечение, когда выделения полностью состоят из яркой или темной крови, всегда повод вызвать скорую.
Норма
- Отхождение слизистой пробки, закрывающей вход в канал шейки матки, происходит при размягчении шейки во время подготовки к родам. Начало родовой деятельности может сопровождаться незначительным выделением крови.
- Разрыв сосуда. Прожилки крови в выделениях после гинекологического осмотра и взятия мазка, скорее всего, результат повреждения стенки сосуда.
Патология
Эрозия шейки матки. Поверхность эрозии легко повреждается. Незначительное выделение яркой крови (мазня) может возникнуть после подъема тяжести или другой физической нагрузки, секса, гинекологического осмотра. Полип шейки матки. Если полип находится в шейке матки, то женщина замечает скудные кровянистые ярко-красные выделения после врачебного осмотра или полового акта. Полипы эндометрия на внутренней поверхности матки могут вызывать мажущее кровотечение независимо от физической активности. Отслойка плаценты. Отделение плаценты от места ее прикрепления проявляется примесью крови, иногда со сгустками, гипертонусом матки, болью в животе, слабостью, нарушением сердечного ритма плода. Предлежание плаценты. Перекрытие плацентой маточного зева является самой распространенной причиной кровотечения на поздних сроках. Угроза ранних родов или выкидыша на поздних сроках. На данное состояние указывают: кровянистые выделения (скудные или обильные), учащенное мочеиспускание, активное движение ребенка в матке, тянущее чувство в нижней части живота. На ранних стадиях преждевременные роды можно остановить и женщина продолжить вынашивать беременность
Поэтому важно в кратчайшие сроки обратиться за помощью
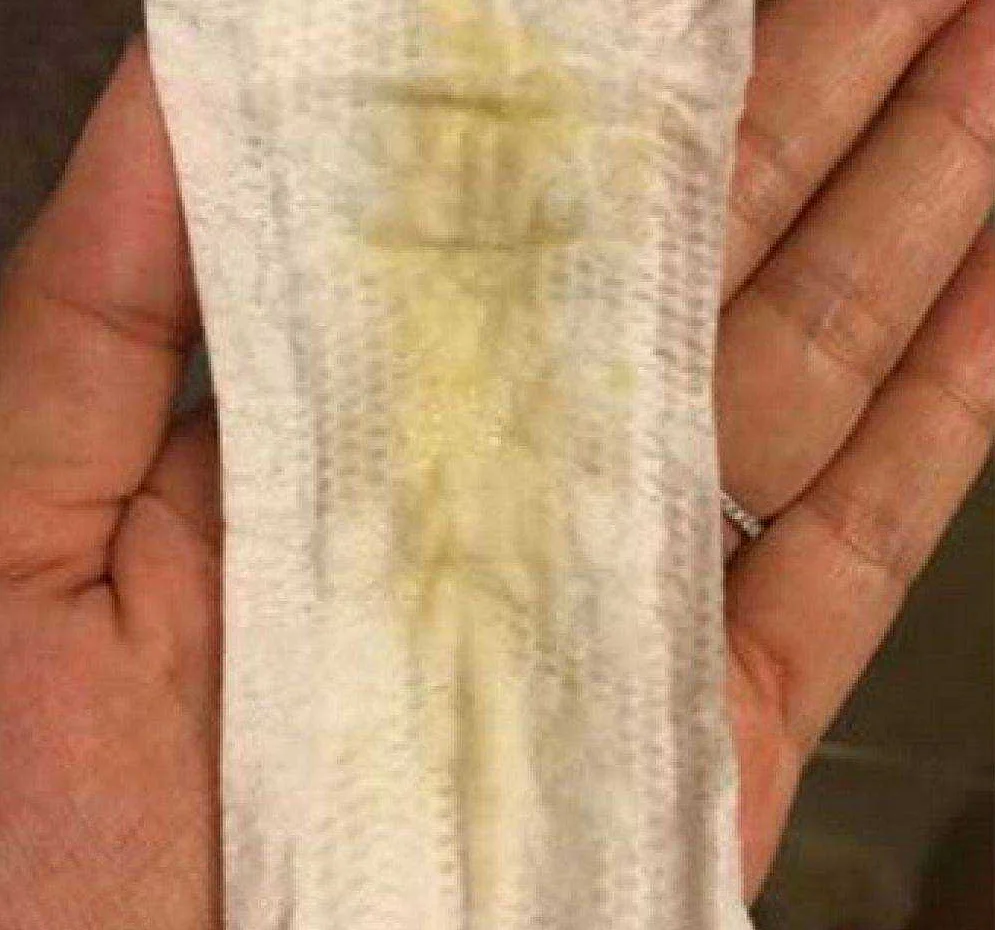
Белые или бело-желтые выделения при беременности
Бели или прозрачные выделения в основе состоят из бесцветной слизи, а также из основного «корректирующего» компонента в виде молочнокислых бактерий – лактобациллы. Слизь с примесью ороговевших клеток эпителия является привлекательной средой для развития и питания бактерий патогенной флоры.
Если беременная питается неправильно, не придерживается правил личной гигиены, использует ароматические средства для интимной гигиены или самовольно применяет лекарственные препараты, баланс флоры нарушается, происходит «заселение» патогенных организмов вместо тех, что ранее защищали влагалище женщины.
Окрас жёлтого или бело-желтого оттенка выделений у женщин не должен вызывать чувства страха в том случае, если нет зуда, жжения, сыпи и отека. Если выделения только слегка поменяли свой окрас на более желтоватый оттенок, это может свидетельствовать об изменении гормонального фона, но состояние для беременной не опасное.
Если же желтые отделения приобретают яркий окрас, появляется жжение, а слизь становится тягучей и неприятного запаха, то это говорит о присутствии большого количества патогенной флоры, справиться с которой организм не в состоянии. Клетки эпителия, которые отделились от стенок родовых путей и хорошее кровоснабжение детородных органов – отличное питание для роста микробактерий, чем и пользуются остальные 5% бактерий в организме.