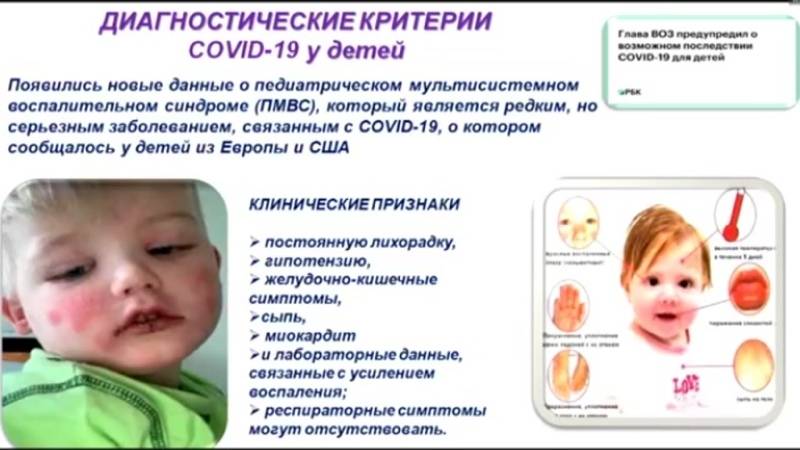
Симптоматика и проявления поражения инфекцией
С момента заражения может проходить от 2 до 10 дней. Понять, как начинается болезнь, спровоцированная вирусом Коксаки, можно по общим симптомам всех форм, которые может принимать вирус – это сыпь по телу, особенно на конечностях, диарея и лихорадка. Быстрее всего проявляется высокая температура (до 40 градусов), отсутствие аппетита и расстройство пищеварения. Может болеть голова, корень языка покрывается белым налётом. Из менее очевидных признаков можно назвать увеличение лимфоузлов, печени, селезёнки, учащение сердцебиения.
Специфические проявления вируса зависят от того, в каких органах сконцентрировано наибольшее количество инфекции. Это могут быть мышечные спазмы и судороги, тошнота, рвота, сильное повышение температуры, увеличение печени, боли в животе, признаки конъюнктивита, и другие симптомы.
Рекомендуем статью: Симптомы Коксаки
Формы протекания и развития вирусного заболевания
В зависимости от того, в каких органах преимущественно локализуется возбудитель, заболевание может проявляться в различных формах:
- гриппоподобной;
- полиомиелитоподобной;
- кишечной форме;
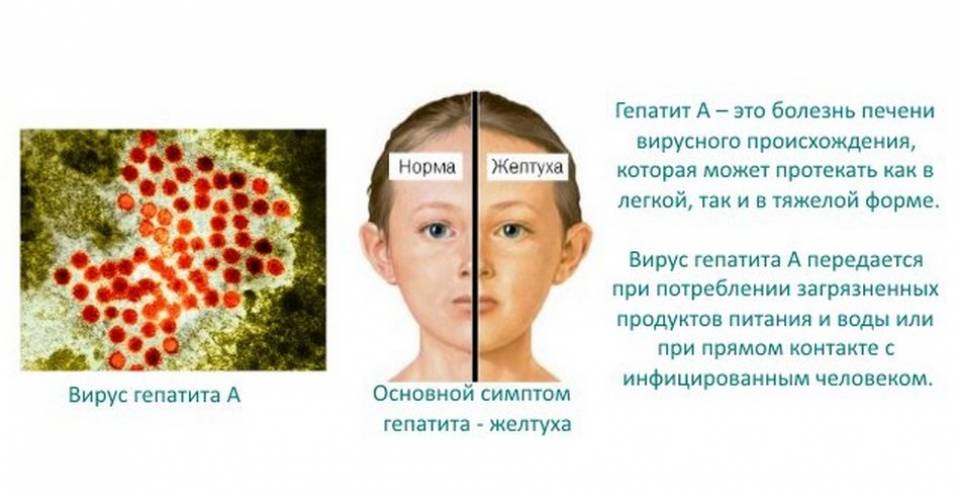
- гепатитоподобной;
- в виде энтеровирусной экзантемы;
- герпетической ангины;
- геморрагического конъюнктивита;
- плевродинии;
- серозного менингита;
- в виде нарушений в работе сердца.
Первый тип является самым лёгким, своей симптоматикой напоминает интоксикацию при гриппе, и характеризуется резким повышением температуры до 39-40 градусов, которое быстро проходит. Такие формы как серозный менингит, плевродиния или гепатоподобная, могут иметь более серьёзные последствия, поэтому обратиться за врачебной помощью в этих случаях просто необходимо.
Кроме того, клинически различают скрытую и острую формы течения болезни:
- В первом случае, если иммунитет заражённого работает активно, никакие симптомы не проявятся, и защитные силы организма просто подавят возбудителя.
- Вторая форма означает, что иммунитет не способен сдержать распространение и размножение вируса, и болезнь развивается с характерной симптоматикой.
Инкубационный период и его особенности
Время с момента заражения, в течение которого вирус активно размножается и распространяется в организме до проявления клинических симптомов называется инкубационным периодом. При инфицировании Коксаки он составляет от двух до семи дней. В этот период:
- На первой стадии развития болезни вирусные частицы накапливаются в кишечнике и на слизистой носоглотки (при обнаружении вируса на этой стадии, вылечиться будет достаточно просто).
- На второй стадии вирус попадает в кровь, и с ней транспортируется по организму, оседая в лимфоузлах, мышцах, органах.
- Третья стадия – выраженный воспалительный процесс, когда вирус начинает разрушать клетки тканей и органов, проявляется выраженной интоксикацией.
Название “руки-ноги-рот” наиболее показательно характеризует симптомы болезни, появляющиеся при этом: на конечностях, ладонях, и стопах, а также на слизистой ротовой полости и вокруг рта. Сыпь представляет собой вирусную пузырчатку, то есть пузырьки, наполненные серозным содержимым, которые со временем лопаются, образуя корочки. Через некоторое время на местах поражения сыпью кожа шелушится, особенно между пальцами и вокруг ногтей на руках и ногах – этот процесс является специфическим признаком синдрома “руки-ноги-рот”.
Муковисцидоз: что за болезнь, как проходит лечение?
Муковисцидоз — это наследственное заболевание, которое обычно проявляется в первые 2 года жизни ребенка. Муковисцидоз затрагивает практически все органы, которые выделяют слизь: легкие, печень, поджелудочную железу, кишечник.
Выделяемые секреты становятся густыми, накапливаются в бронхах и железистых протоках, что ведет к формированию кист (новообразований в виде полостей, заполненных жидкостью или воздухом), поэтому болезнь называют иногда кистозным фиброзом 1 .
Острая лихорадочная стадия
Начинается с резкого повышения температуры тела. Через 1-3 сут появляются основные симптомы заболевания. Высыпания появляются через 1-3 сут после подъема температуры . Лихорадка без озноба и потливости длится 5-30 дней (в среднем 8, 5 дня).Лихорадка начинается внезапно, достигает 38-40 С и не реагирует на применение антибиотиков и жаропонижающих средств.Почти все внешние проявления болезни Кавасаки приходятся на эту стадию.
Красные пятна впервые появляются на ладонях и подошвах и в течение 2 сут захватывают туловище и конечности.
Ладони и подошвы
| Примерно через 2-5 дней после начала заболевания ладони и подошвы краснеют, а кисти и ступни становятся отечными (без углублении после надавливания). Кисти и стопы отечны, насыщенного красного или фиолетового цвета. Пальцы имеют веретенообразную форму. Консистенция элементов сыпи может быть плотной.Болезненность может быть достаточно сильной и мешать при ходьбе и движении рук. Отечность длится примерно 1 нед. |
Туловище и конечности
| Пятна растут, одновременно появляются новые. Высыпания представляют собой полиморфную сыпь; были описаны пятна, папулы, уртикарные очаги и очаги, напоминающие многоформную эритему. Уртикарные высыпания и диффузные темно-красные пятнисто-папулезные высыпания встречаются наиболее часто.Чаще всего сыпь имитирует крапивницу, несколько реже — корь, совсем редко — скарлатину и полиморфную экссудативную эритему (менее чем у 5%). |
Дерматит в зоне подгузников
| В промежности — сливная эритема или крупные бляшки, которые держатся дольше остальных высыпаний. Дерматит в зоне подгузников типичен и возникает в 1-ю неделю жизни. Красные макулы и папулы сливаются. Десквамация происходит в течение 5-7 дней за 2-6 дней до десквамации на кончиках пальцев рук и ног. У детей с воспалением в зоне подгузников кожа сходит на границе сыпи, а также на половых губах и мошонке. |
Конъюнктива глаза
| Через 2 -4 сут после подъема температуры появляется инъекция кровеносных сосудов, которая держится от 1 до 3 нед (до нормализации температуры тела). В 70% случаев имеется увеит.Гнойных выделений или изъязвлений не наблюдается. |
Губы и глотка
| Краснеют через 3-5 дней после начала заболевания.Отмечаются сухость, трещины и кровянистые корки; высыпания держатся в течение 1-3 нед. Вишнево-красные губы с корочками являются ранним симптомом заболевания |
| Гипертрофия сосочков языка создает картину «земляничного языка» (80%), которая напоминает вид языка при скарлатине. |
Цервикальная лимфаденопатия.Плотная, не болезненная, не гнойная лимфаденопатия часто ограничена единичным цервикальным лимфатическим узлом. Увеличение шейных лимфоузлов (по крайней мере один узел превышает в диаметре 1, 5 см).
Другие симптомы. Понос, нарушение функции печени, асептический менингит, артралгия, артрит, уретрит, светобоязнь.
Причины
Смертность при этой болезни составляет всего 1%. Основной причиной летального исхода является разрыв коронарных артерий и инфаркт миокарда. Перед началом лечения необходимо провести полный анализ тела, в том числе электрокардиологическое исследование. Все лечение должно быть направлено на предотвращение развития аневризм. Для этого назначают:
- «Ацетилсалициловую кислоту»;
- кортикостероидные гормоны;
- гамма-глобулин.
При лечении этой болезни очень важно постоянно наблюдать пациента методиками таких исследований как: УЗИ сердца, ЭКГ и ангиография коронарных артерий. Иммуноглобулин успешно купирует воспалительные процессы в сосудах. Если изменений не наблюдается (высокая температура и воспаление еще присутствуют), то назначают повторное внутривенное введение препарата
Если изменений не наблюдается (высокая температура и воспаление еще присутствуют), то назначают повторное внутривенное введение препарата
Иммуноглобулин успешно купирует воспалительные процессы в сосудах. Если изменений не наблюдается (высокая температура и воспаление еще присутствуют), то назначают повторное внутривенное введение препарата.
Ацетилсалициловая кислота при лечении этой болезни
В условиях использования иммуноглобулина еще не доказана польза салицилатов, так как «Аспирин» не влияет на длительность лихорадки.
В настоящее время медицина не знает причин возникновения болезни Кавасаки. Однако есть доводы в пользу того, что Кавасаки – болезнь, которая развивается благодаря инфекционному агенту у генетически предрасположенных пациентов.
Этот недугом в 10 раз чаще болеют в Японии, чем в Америке, и почти в 30 раз чаще, чем в Британии и Австралии. Было отмечено, что зимой и весной заболевают чаще.
Пациенту ставится диагноз на основании клинических признаков и, конечно же, обязательными являются диагностические обследования.
• анализ крови – выявляется тромбоцитоз, анемия, трансаминаз, повышенный уровень С-реактивного белка, СОЭ, антитрипсина;
• анализ мочи – наблюдается наличие гноя и белка в моче;
• электрокардиография – применяется для постановки раннего диагноза инфаркта миокарда;
• рентген органов грудной клетки – позволяет обнаружить изменение границ сердца;
• магнитно-резонансная и компьютерная ангиография – необходимы для того, чтобы оценить проходимость коронарных артерий;
• эхокардиография – дает возможность определить, имеются ли нарушения в работе сердца.
1. Острая фебрильная. Продолжается первые две недели, основными признаками являются лихорадка и симптомы острого воспаления.
2. Подострая. Длится со 2 по 3 неделю, характеризуется повышением уровня тромбоцитов, возможны появления аневризмов.
3. Выздоровление. Обычно на 6-8 неделе после начала заболевания, при этом исчезают все симптомы заболевания, стадия продолжается до нормальных показателей СОЭ и уменьшаются или разрешаются поражения кровеносных сосудов.
Болезнь Кавасаки, как и все лихорадочные заболевания, начинается остро с резкого повышения температуры тела до 40°С. Также характерным является сильная возбудимость больных. Пациенты страдают от повышенной температуры, часто мучаются от боли в животе и мелких суставах. Если не принимать никаких мер, то лихорадка длится от 1 до 2 недель, но иногда и до 36 дней.
Болезнь Лайма: заразна ли она?
После укуса клеща происходит проникновение возбудителя в кожу человека и дальнейшее его размножение в ней. Затем микроорганизмы распространяются в лимфоузлы, расположенные рядом с местом укуса. Спустя несколько суток боррелии попадают в кровоток и разносятся по всему организму, попадая сердце, нервную систему, суставы, мышцы. В иммунной системе начинается выработка антител против боррелий, однако даже при их высоких титрах полное уничтожение возбудителя не достигается.
Образовавшиеся вследствие болезни Лайма иммунные комплексы запускают аутоиммунный процесс (антитела начинают бороться с собственными тканями организма), что приводит к хроническому течению заболевания. При гибели возбудителя в организм выбрасываются токсические вещества, в результате чего состояние больного значительно ухудшается.
Больные, зараженные клещевым боррелиозом, не опасны для окружающих и не являются источником инфекции.
Распространенность осложнений
В развитых странах болезнь Кавасаки — самая распространенная причина приобретенных сердечно-сосудистых заболеваний у детей. Частота образования аневризм коронарных артерий составляет 25% при отсутствии лечения и 5% при адекватной терапии. Среди детей до шести месяцев риск появления аневризм коронарных артерий возрастает до 50%, в том числе у детей, которые получают внутривенный иммуноглобулин.
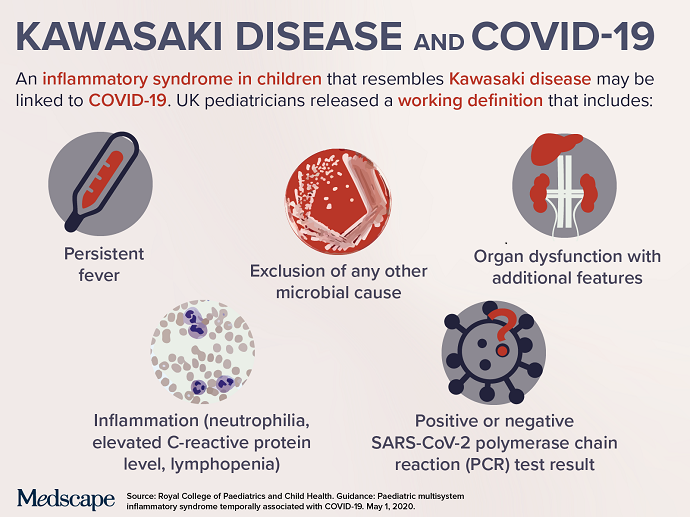
Болезнь Кавасаки
Фебрильная лихорадка продолжительностью пять дней и больше при отсутствии других причин и с наличием хотя бы четырех клинических проявлений из пяти:
1. двусторонняя инъекция бульбарной конъюнктивы без экссудата,
2. красные растрескавшиеся губы, малиновый язык и/или эритема слизистой оболочки полости рта и глотки,
3. эритема и отек кистей и стоп (в остром периоде) и/или десквамация околоногтевой области (в подостром периоде),
4. пятнисто-папуллезная, диффузная эритродермия или эритематозная полиморфная сыпь,
5. лимфаденопатия шеи (хотя бы один лимфоузел более 1,5 см в диаметре), чаще односторонняя.
Диагноз может быть поставлен после четырех дней лихорадки при наличии более четырех клинических признаков.
Неполная болезнь Кавасаки
Длительная необъяснимая фебрильная лихорадка у ребенка при наличии менее четырех клинических проявлений болезни Кавасаки
Лабораторные показатели, соответствующие болезни Кавасаки (повышения СОЭ, С-реактивного белка, уровня трансаминаз, отрицательная лейкоцитарная эстераза мочи)
ИЛИ изменения, выявленные при проведении эхокардиографии (расширение коронарных артерий).
Первоначальный период фебрильного повышения температуры называют острой болезнью Кавасаки.
Диагностические критерии осложнений
Одним из тяжелых осложнений болезни Кавасаки служит синдром активации макрофагов. Его можно заподозрить при наличии стойкой лихорадки, спленомегалии, повышении уровня ферритина и тромбоцитопении. Несвоевременное начало лечения этого состояния при болезни Кавасаки может привести к образованию крупных аневризм коронарных артерий и их разрыву, стенозу коронарных артерий и развитию инфаркта миокарда, полиорганной недостаточности и смерти.
Симптоматика
Клинические признаки синдрома разнообразны и специфичны:
- Поражение кожи проявляется появлением сыпи, элементы которой полиморфны. Они имеют вид мелких плоских красных пятен, крупных волдырей, кореподобных высыпаний без везикул и корочек. Сыпь локализуется преимущественно на туловище, конечностях, в паху. Элементы сыпи имеют тенденцию к слиянию, образуя эритематозные участки. На подошвах и ладонях кожа становится плотной и болезненной, что приводит к ограничению подвижности пальцев. Примерно через неделю сыпь начинает бледнеть и постепенно исчезает, оставляя на коже шелушащиеся очаги.
- Воспаление слизистой оболочки глаз протекает по типу конъюнктивита без выделений. У больных возникает двусторонняя инъекция сосудов склер и конъюнктивы без слезотечения и изъязвления роговицы. Во рту слизистая краснеет и сохнет, на губах появляются трещины, которые периодически кровоточат. Язык становится малиновым, миндалины увеличенными. Нередко в патологический процесс вовлекаются шейные лимфоузлы, развивается регионарный лимфаденит. Появляется одиночный болезненный узел, диаметр которого превышает 1,5 сантиметра.
У лиц с васкулитом нарушается работа сердца, наблюдаются серьезные изменения в функционировании всей сосудистой системы. У больных развивается миокардит, проявляющийся учащенным сердцебиением, одышкой, кардиалгией, аритмией. Болезнь неуклонно прогрессирует и часто приводит к острой сердечной недостаточности. Воспаление может распространяться на перикард. Аневризмы коронарных артерий — причина инфаркта миокарда.
- Суставной синдром возникает у каждого третьего больного. Обычно поражаются крупные суставы ног и мелкие суставы кистей.
- Воспаление органов пищеварения проявляется абдоминальной болью, диспепсическими явлениями, нарушением стула, увеличением печени.
- В отдельных случаях поражаются оболочки мозга и органы мочевыделительной системы.
Яркая симптоматика болезни сохраняется два месяца, а затем наступает выздоровление. При отсутствии своевременного лечения синдром прогрессирует, развиваются тяжелые осложнения:
- Острая коронарная недостаточность,
- Гемоперикард,
- Эндокардит с поражением митрального клапана,
- Воспаление клапанов сердца,
- Водянка желчного пузыря,
- Гепатит,
- Панкреатит,
- Миозит,
- Асептическое воспаление оболочек мозга,
- Поражение суставов,
- Воспаление среднего уха,
- Нейросенсорная глухота,
- Гангрена конечности.
Лечение
Основная цель терапии при болезни Кавасаки – предотвратить развитие аневризм коронарных артерий, что позволит снизить летальность. Основа терапии – внутривенный гамма-глобулин (IVIG) в полной дозе – 2 г/кг за 10-12 часов. Дополнительно обычно назначаются аспирин и, возможно, кортикостероидные гормоны.
Традиционно в лечении болезни Кавасаки применяется аспирин. Однако, по данным некоторых исследований, аспирин в высоких и средних дозах (до 100 мг/кг сут в 2-4 приема на период лихорадки, после снижения температуры – 3-5 мг/кг/сут в течение 3 месяцев) даже при раннем начале терапии не увеличивал эффективность внутривенного гамма-глобулина, т.е. не влиял на длительность лихорадки и частоту развития аневризм коронарных артерий. Поэтому целесообразность назначения салицилатов при болезни Кавасаки остается спорной.
Недостаточно изученным является и применение глюкокортикостероидов. По данным одного рандомизированного японского исследования, кортикостероиды в дополнение к внутривенному иммуноглобулину не снижали частоту развития аневризм коронарных артерий, не оказывали существенного влияния на длительность лихорадки, уровень С-реактивного белка. По данным другого рандомизированного исследования, проведенного в США, однократное введение метилпреднизолона (30 мг/кг) в дополнение к традиционной терапии приводило к значимому снижению СОЭ через неделю от начала лечения, но не влияло на частоту аномалий коронарных артерий.
В процессе лечения важно проводить динамический кардиологический мониторинг (см. выше)
После разрешения лихорадки развитие поражения сердца маловероятно. Важно повторить эхоскопию сердца примерно через месяц после начала лихорадки. Довольно редким осложнением является эндокардит с поражением митрального клапана, требующий протезирования клапана. Пациентам с большими аневризмами коронарных артерий в последующем назначается антиаггрегантная терапия (как правило, аспирин). Частота рецидива заболевания – от 1 до 3%.
Сердечные осложнения представляют собой наиболее важный аспект болезни Кавасаки. Это основная причина сердечно-сосудистых заболеваний, приобретаемых в детстве, в Соединенных Штатах и Японии. В развитых странах она заменяется острой ревматической лихорадкой в качестве наиболее распространенной причины приобретенных в детстве сердечно-сосудистых заболеваний. Аневризмы коронарных артерий возникают в качестве осложнения васкулита у 20-25% не подвергнутых лечению детей. 20) Они впервые обнаруживаются в среднем по прошествии 10 дней болезни, а пиковая частота появления дилатации или аневризм коронарных артерий наблюдается в течение четырех недель после начала заболевания. Аневризмы классифицируются на мелкие (внутренний диаметр сосудистой стенки 8 мм). Мешковидные и фузиформные аневризмы обычно развиваются между 18 и 25 днями после начала болезни. Даже при лечении высокими дозами ВВИГ на протяжении первых 10 дней течения болезни, у 5% детей с болезнью Кавасаки развивается по меньшей мере временная дилатация коронарных артерий, а у 1% развиваются крупные аневризмы.
большое числокровяных телвысокая концентрациякровеносного сосудасердечного клапанаострой фазы
Симптомы болезни Кавасаки
Начинается болезнь Кавасаки обычно остро, с высокой лихорадки, которая носит перемежающийся характер, но, как правило, достигает фебрильных (38-40°С) значений. Ее длительность, независимо от приёма ацетилсалициловой кислоты и от антибиотиков, составляет не менее 1-2 нед, но редко превышает 1 мес. На фоне приема ацетилсалициловой кислоты, глюкокортикостероидов и особенно при введении внутривенного иммуноглобулина наблюдают уменьшение выраженности температурной реакции и укорочение её продолжительности. Полагают, что длительная лихорадка способствует развитию аневризм коронарных артерий и повышает риск летальных исходов заболевания.
Поражение кожи и слизистых оболочек развивается уже в первые 2-4 сут от начала заболевания. Почти у 90% больных возникает двусторонний конъюнктивит без выраженных зкссудативных явлений с преимущественным поражением бульбарной конъюнктивы. Нередко он сочетается с передним увеитом. Воспалительные изменения со стороны глаз сохраняются в течение 1-2 нед.
Практически у всех больных диагностируют поражение губ и полости рта. Оно вызывает покраснение, отёчность, сухость, потрескивание и кровоточивость губ, увеличение и покраснение миндалин. В половине случаев отмечают наличие малинового языка с диффузной эритемой и гипертрофией сосочков.
Один из наиболее ранних признаков болезни Кавасаки — полиморфная сыпь на коже. Она возникнет в первые 5 дней от начала лихорадки почти у 70% больных. Отмечают уpтикарную экзантему с крупными эритематозными бляшками и макулопапулёзными элементами, напоминающую многоморфную эритему. Высыпания локализуются на туловище, в проксимальных отделах верхних и нижних конечностей, в области промежности.
Через несколько дней после начала заболевания возникают покраснение и (или) отечность кожи ладоней и подошв. Они сопровождаются резкой болезненностью и ограничением подвижности пальцев кистей и стоп. Спустя 2-3 нед в местах поражения отмечают слущивание эпидермиса.
У 50-70% больных наблюдают одно- или двустороннее болезненное увеличение (более чем на 1,5 см) шейных лимфатических узлов. Лимфаденопатия, как правило, развивается одновременно с лихорадкой. В некоторых случаях она предшествует повышению температуры тела.
Патологические изменения со стороны сердечно-сосудистой системы встреча ют почти у половины больных. В острой фазе заболевания наиболее часто (80%) имеют место признаки миокардита, такие, как тахикардия, ритм «галопа», поражение проводящей системы сердца и кардиомегалия. Нередко развивается острая сердечно-сосудистая недостаточность, реже перикардит.
Поражение клапанов сердца (вальвулит, дисфункция папиллярных мышц) наблюдают не часто. В отдельных публикациях описывают развитие недостаточности аортального и/или митрального клапанов. К концу нерпой недели заболевания у 15 25% больных возникают признаки стенокардии или ИМ. При ангиографии регистрируют дилатации и/или аневризмы коронарных артерий, как правило, локализующиеся в проксимальных участках сосудов.
К системным проявлениям болезни Кавасаки относят поражение суставов, возникающее у 20-30% больных. Это поражение приводит к полиартралгиям или полиартритам мелких суставов кистей и стоп, а также коленных и голеностопных суставов. Длительность суставного синдрома не превышает 3 нед.
У части больных возникают изменения со стороны пищеварительной системы (рвота, понос, боли в животе). В некоторых случаях диагностируют уретрит, асептический менингит.
Характерна необычно высокая возбудимость детей, выраженная в большей степени, чем при других лихорадочных состояниях. У некоторых больных образуются небольшие асептические пустулы на локтях, над коленными суставами и в области ягодиц. Отмечают поперечную исчерченность ногтей.
Нередко имеет место поражение других артерий: подключичной, локтевой, бедренной, подвздошной – с формированием в местах воспаления аневризм сосудов.
Основные клинические проявления болезни Кавасаки: лихорадка, поражение кожи и слизистых (полиморфная кожная сыпь, трещины губ, подошвенная и пальмарная эритема, «малиновый язык»), коронарный синдром, лимфаденопатия.
Клиника
У маленьких детей после начальной 3-4-недельной фазы с температурой 38-40°С происходит образование микроаневризм в коронарных артериях. Лихорадка обычно выше 39,9°С длится не менее 5 дней, носит перемежающийся характер. Без лечения может затягиваться на 1-2 недели, может не отвечать на антипиретики, но исчезает через 1-2 дня после начала лечения внутривенным гамма-глобулином. Наряду с этим проявляется неспецифическая кожная экзантема, общие тяжелые признаки заболевания, конъюнктивит, потрескавшиеся губы, малиновый язык и болезненное припухание лимфатических узлов. Характерны подошвенная и ладонная эритема, сопровождаемая отеками и последующей десквамацией (см таблицу).
Симптомы болезни Кавасаки у ребенка
- Лихорадка – высокая (39-40 С°) температура, которая длится не менее пяти дней, и не сбивается, несмотря на жаропонижающую терапию;
- конъюнктивит – двусторонний, без выделений.При этом наблюдается покраснение глаз без экссудативного выпота (образования жидкости внутри глаза), часто наблюдается боль в глазах и светобоязнь;
- увеличение (обычно одностороннее) и болезненность лимфатических узлов – чаще всего шейных;
- сыпь на туловище и конечностях, что может напоминать крапивницу или иметь форму пятен и комков, характерных кори (узнайте другие причины сыпи у детей и их фото);
- поражения кожи на конечностях: эритема (сильное покраснение) на ладонях и подошвах стоп, опухание рук и ног, после 2-3 недель массивное шелушение кожи вокруг ногтей. Также появляются отеки спинной стороны рук и ног;
- изменения в слизистых оболочках рта и губ – покраснение слизистой оболочки полости рта и горла (гиперемия), «малиновый» (по другим описаниям «клубничный) язык, покраснение, отечность, трещины и сухость губ.
Кроме того, симптомы у детей могут возникнуть и со стороны других органов: артрит, ринит желудочно-кишечного тракта (гастроэнтерит), гепатит, менингит, нарушения в мочевой системе.
Заболевание чаще возникает осенью, зимой и ранней весной.
Болезнь Кавасаки может привести к сердечному приступу!
У некоторых детей возможно развитие серьезных изменений в коронарных артериях и сердце. В сосудах появляются аневризмы и тромбы, которые могут привести к инфаркту. У ребенка появляются одышка, учащенное и неравномерное сердцебиение. Двое из 100 детей умирают, чаще всего, именно из-за инфаркта.
Осложнения на сердце включают:
- Воспаление сердечной мышцы (миокардит);
- Проблемы с клапанами сердца (митральная регургитация);
- Нарушения сердечного ритма (аритмия);
- Воспаление кровеносных сосудов (васкулит), обычно, коронарных артерий, которые поставляют кровь к сердцу.
Диагностика и лечение вирусной инфекции
Определение Коксаки в организме не всегда может основываться только на основании внешних проявлений, так как они могут быть схожими с другими заболеваниями. Более точно диагностировать вирус Коксаки у заболевшего можно с помощью лабораторных исследований:
- ПЦР-анализ на вирус в смывах из носоглотки и в фекалиях – самый точный метод, который позволяет определить генотип вируса;
- определение количества и активности специфических антител в крови – серологический анализ сыворотки крови на наличие антител к вирусу Коксаки;
- анализ пункции спинномозговой жидкости.
Для успешного лечения заболевания и предотвращения развития осложнений, первое, что следует сделать при появлении любых признаков, указывающих на Коксаки – обратиться за врачебной помощью, даже если человек находится на отдыхе. Специфической терапии против заболевания, вызванного вирусом Коксаки, как и другими энтеровирусами, не существует. Лечение носит симптоматический характер. Если нет серьёзных осложнений, допустимо лечиться дома.Медицинские средства (препараты, лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: “”. Комплекс лечебных мер в таком случае включает в себя постельный режим, прием иммуномодулирующих, противовоспалительных средств и препаратов с содержанием парацетамола. У маленьких детей и пожилых людей инфицирование вирусом Коксаки может дать осложнение в виде энцефалита, поэтому терапия должна проводиться под контролем педиатра и терапевта.
Лечение болезни у ребёнка включает общетерапевтические меры (постельный режим, отказ от посещения детского сада или школы, сбалансированную диету с достаточным количеством питья и витаминов), а также воздействие симптоматического характера:
- При наличии язвочек и ранок в ротовой полости, а также заболеваний горла, применяются специальные антисептические жидкости для полоскания, таблетки от боли в горле.
- Кожную сыпь необходимо смазывать “зелёнкой”, Каламином или Фукарцином для того, чтобы предупредить дальнейшее распространение инфекции.
- Боли в мышцах, высокую температуру и головную боль поможет снять, например, Ибупрофен или детский Парацетамол.
- В случае обильной рвоты и диареи врачи рекомендуют Энтерофурил, а для восстановления водно-солевого баланса можно использовать специальные растворы (Регидрон).
- При тяжёлом течении инфекции рекомендуется подключать к терапии препараты индукторов интерферонов.
- Если ребёнка мучают признаки интоксикации, нужно дать ему абсорбирующие препараты вроде Энтеросгеля или активированного угля.
- Для купирования сильного зуда у малыша, предлагаются антигистаминные препараты (Зодак, Фенистил, Эриус).
Использование антибиотиков не всегда является целесообразным – их назначают только в случае вторичного развития бактериального инфицирования на фоне энтеровирусного заболевания. Если через 2-3 дня у ребёнка нет улучшения самочувствия, а также появляются признаки менингита, нужно незамедлительно повторно обратиться за врачебной помощью.
Публикация по теме: Лечение Коксаки