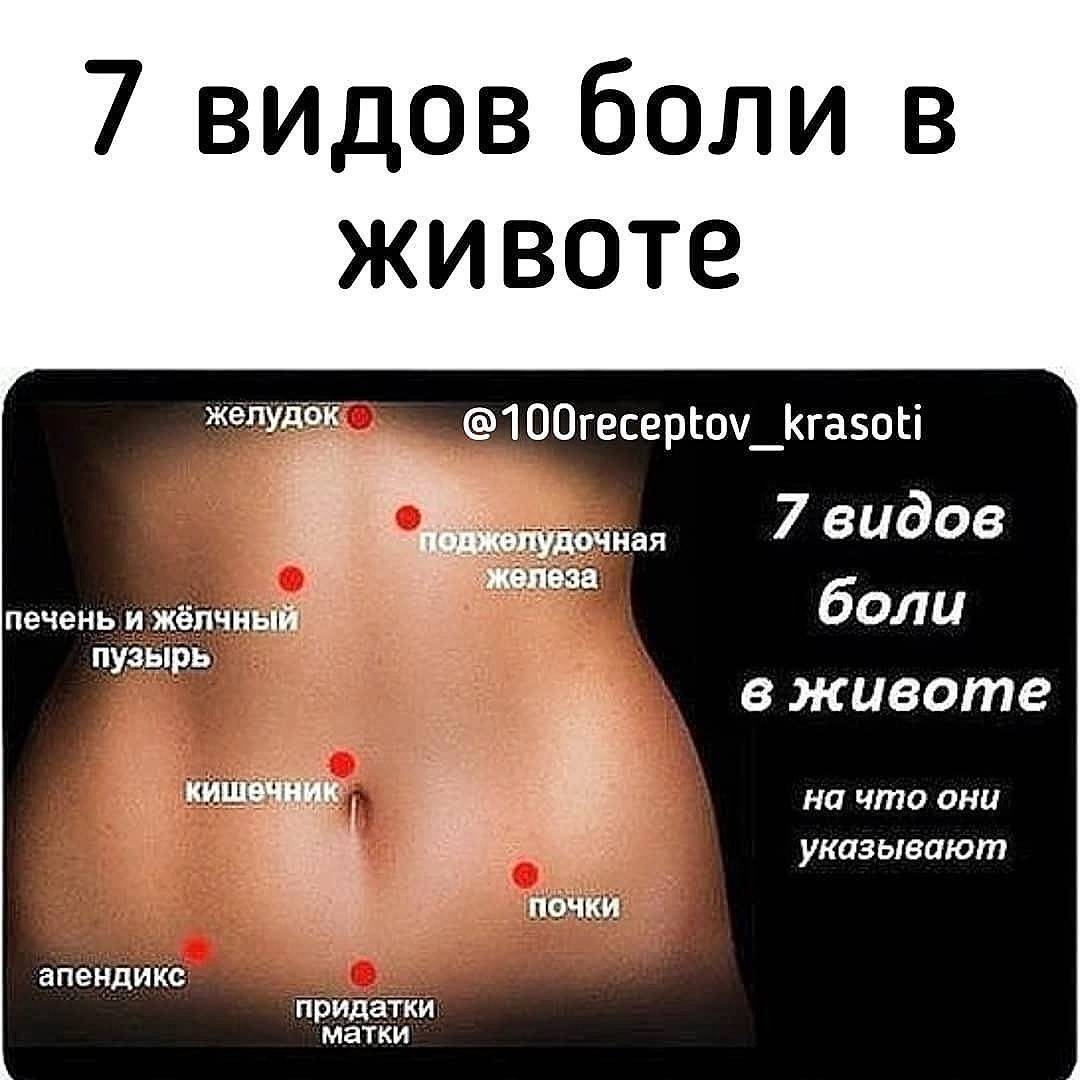
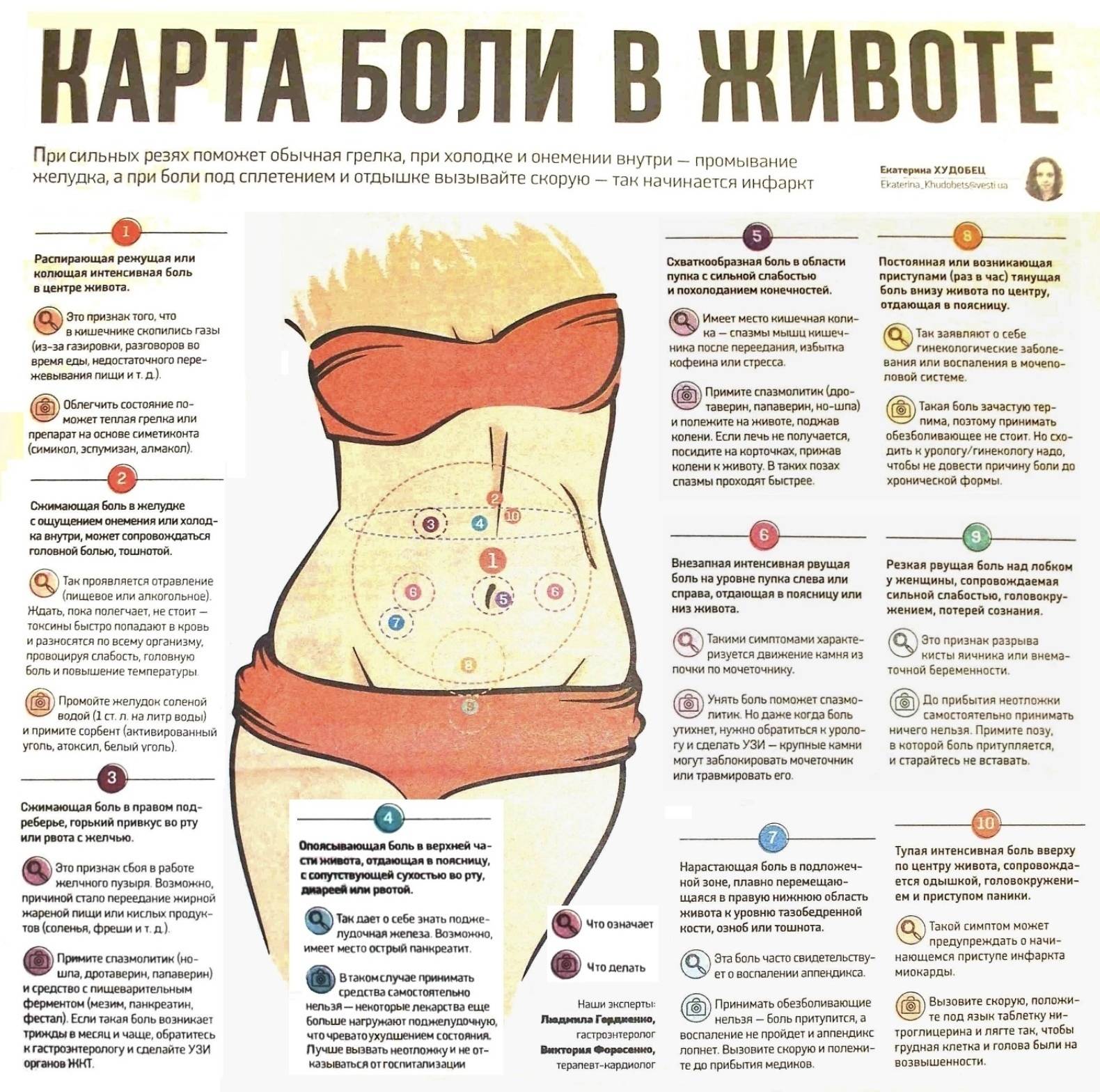
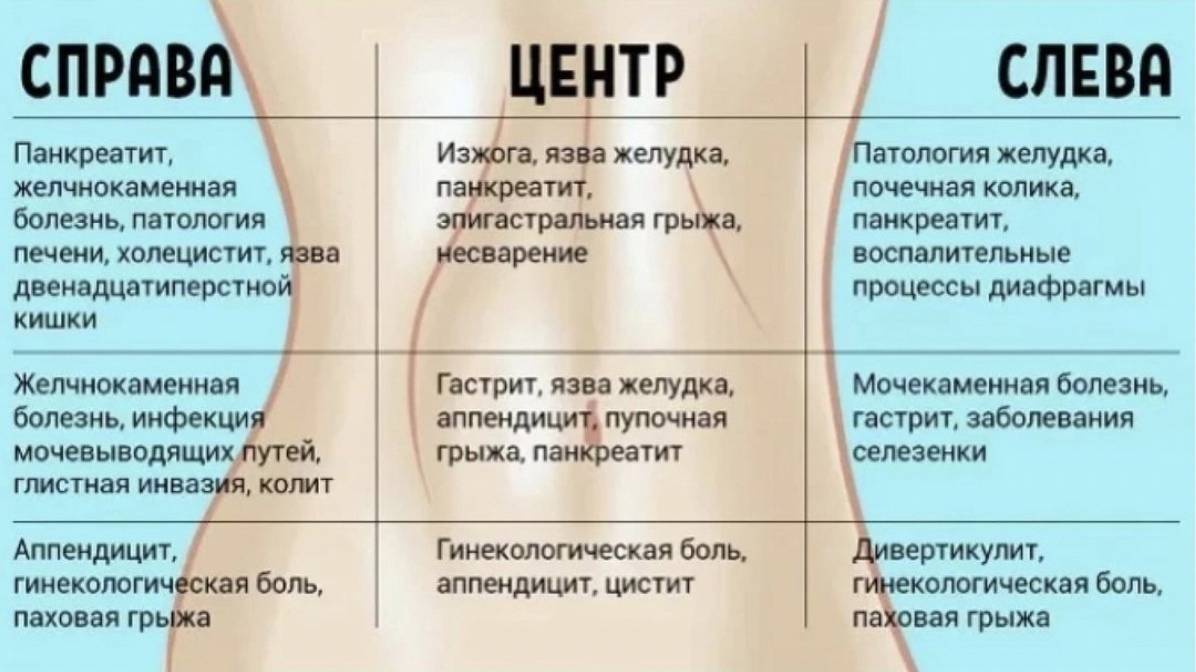
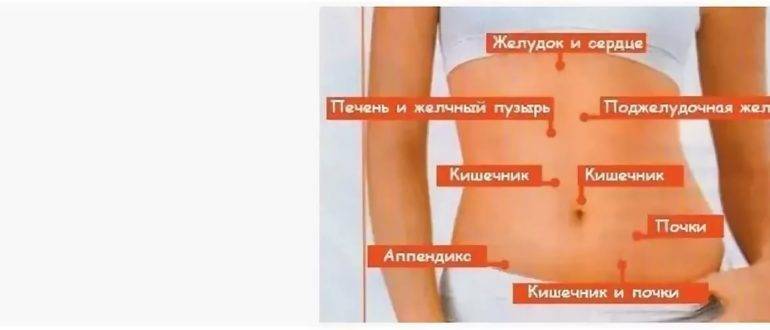
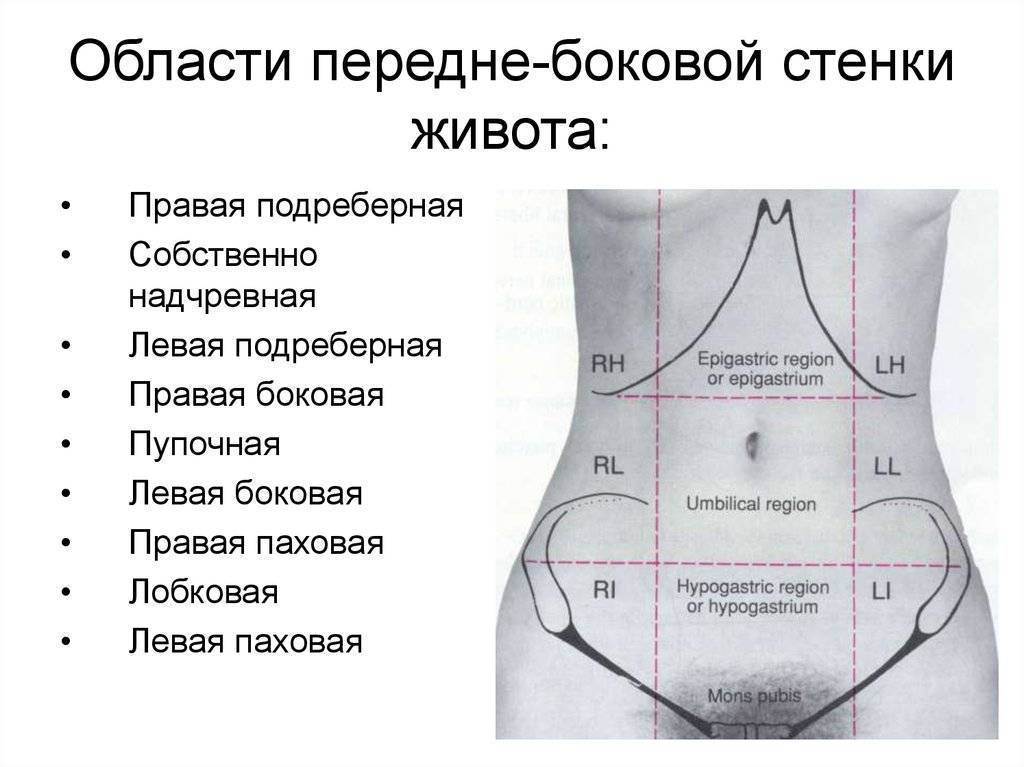
3.Симптомы и диагностика
В большинстве случаев симптоматика артрита развивается спустя несколько лет после манифестации основного заболевания, однако в некоторых случаях происходит прямо противоположное: артрит оказывается зарничным симптомом латентно прогрессирующего кишечного изъязвления. В дальнейшем обострения суставного воспаления обычно совпадают с обострениями язвенного колита или болезни Крона.
Продолжительность таких приступов составляет, как правило, 1-5 месяцев. Наиболее распространенными симптомами считают боли в пораженных суставах, их припухлость, повышение температуры кожи в проекции воспаления, ограничение и болезненность движений. При частых рецидивах в суставах могут развиться стойкие или необратимые изменения. В некоторых случаях симптоматика ограничена артралгией.
Как правило, «кишечный» артрит сопровождается рядом других внекишечных, но явно ассоциированных видов патологии (увеит, пиодермия, узловатая эритема и т.д.).
Анкилозирующий спондилоартрит в объеме ассоциированных с кишечной патологией суставных заболеваний составляет не более 5-7%. Симптоматика и течение полностью совпадает с таковыми при «обычном» анкилозирующем спондилоартрите (болезни Бехтерева); по крайней мере, каких-либо достоверных отличий к настоящему моменту обнаружить не удавалось, – за исключением того, что при язвенном колите и болезни Крона это тяжелое заболевание суставов и позвоночника развивается чаще, чем в отсутствие указанных кишечных воспалений.
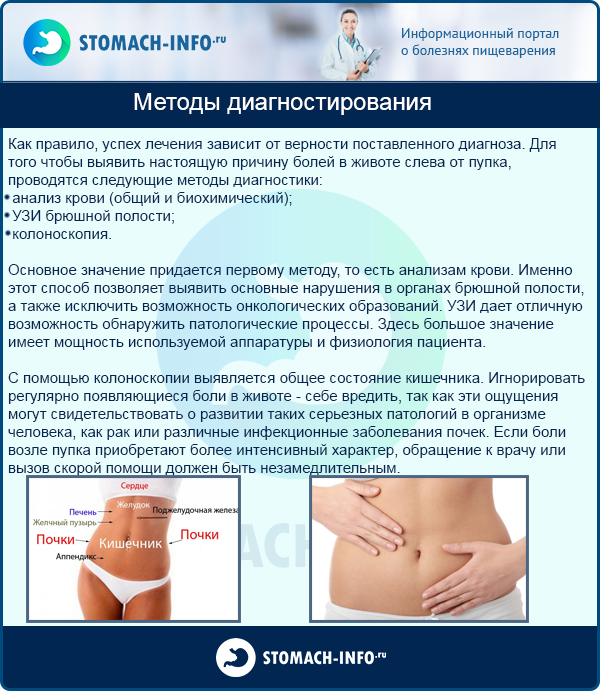
Методы надежной диагностики артритов и спондилитов данной этиологии, – в их дифференциации, скажем, от ревматоидных артритов, – не разработаны. Критериев инструментальной, в частности, рентгенологической дифференциальной диагностики также пока нет. Основное значение придается лабораторным анализам крови, результаты которых, однако, больше коррелируют с характеристиками кишечного воспаления, чем суставного. Таким образом, наибольшее значение для правильной квалификации происходящего имеет изучение анамнеза и сопоставление всех имеющихся клинических и диагностических данных.
Другие методы борьбы с запорами
В большинстве случаев болевые ощущения проходят после того, как кишечник очистится от скопившихся фекалий. Но так бывает не всегда. Если боль сохраняется и вызывает сильный дискомфорт, необходимо посетить врача. Только специалист сможет определить, что провоцирует болевой синдром.
Правильное сбалансированное питание — отличная профилактика запоров. Но для борьбы с нарушениями дефекации этого не всегда достаточно. Справиться с запором помогут специальные средства со слабительным действием. Среди наиболее безопасных по составу препаратов можно выделить «Фитомуцил Норм». Он содержит мякоть плодов домашней сливы и оболочку семян подорожника (псиллиум). Препарат обеспечивает регулярное и безболезненное опорожнение кишечника, восстанавливает нормальную частоту стула. Средство действует мягко, не вызывает вздутия, внезапных позывов к дефекации, не провоцирует спазмов и болей в кишечнике. «Фитомуцил Норм» помогает восстановить микрофлору после запора и не вызывает привыкания.
Для улучшения состояния при сильных запорах можно использовать готовые микроклизмы или глицериновые свечи. В некоторых случаях целесообразно применять осмотические слабительные средства, лекарства, смягчающие каловые массы, а также препараты для стимуляции перистальтики. Любые медикаменты нужно принимать только по согласованию с врачом. Дозировку подбирают индивидуально с учетом возраста и состояния здоровья пациента.
Улучшить работу кишечника помогают систематические физические нагрузки. Например, ежедневные пешие прогулки, плавание, езда на велосипеде или гимнастика. Существуют упражнения, которые улучшают кишечную моторику, повышают тонус брюшных мышц. При этом продолжительность тренировок должна быть не менее получаса.
При позывах к дефекации нельзя откладывать посещение туалета. В противном случае возникнет уплотнение и застой каловых масс, что негативно скажется на состоянии. Если колостаз сопровождается болью, общим недомоганием, тошнотой и рвотой, ректальным кровотечением или повышенной температурой, нужно срочно обратиться к врачу.
Важно проконсультироваться с врачом по поводу боли при запоре. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой. Статья имеет ознакомительный характер
Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
- Norton J. Greenberger, MD, Brigham and Women’s Hospital. Last full review/revision May 2018 by Norton J. Greenberger, MD.
- Пиманов С. И., Силивончик Н. Н. Функциональные желудочно-кишечные расстройства: Римский IV консенсус: Пособие для врачей. — Витебск: ВГМУ, 2016.
- Андреев Д. Н., Дичева Д. Т. Оптимизация лечения пациентов с синдромом раздраженного кишечника: фокус на повышение комплаентности // Медицинский совет. — 2019. — №3. — С. 118–124.
- Макаренко Е. В. Синдром раздраженного кишечника: диетические рекомендации и принципы лечения // Вестник ВГМУ. — 2017. — Т. 16, № 6.
- Шульпекова Ю.О. Алгоритм лечения запора различного происхождения // Регулярные выпуски «РМЖ». – 2007. – №15. – стр. 1165.
Лечение
Курс терапевтических мероприятий будет направлен на устранение первопричинного фактора, если таковой имеется. Прием медикаментов сводится к минимуму, так как на поздних сроках беременности, как и на ранних, они противопоказаны. В самых крайних случаях врач может прописать легкие обезболивающие и спазмолитики. Если имеет место диарея, то назначают вяжущие средства.
Основой лечения является нормализация питания и режима дня.
Относительно первого можно выделить следующие рекомендации:
- питание должно быть сбалансированным;
- необходимо исключить жирное, жареное, соленое, соусы и маринады;
- сладкие газированные напитки, пакетированные соки и тому подобные жидкости надо исключить;
- оптимальная кулинарная обработка – запекание без жира, на пару, тушение, отваривание;
- питание должно быть дробным и частым – временной интервал между приемами пищи должен быть не менее двух часов;
- обязательно в ежедневном рационе должно быть достаточное количество витаминов и минералов.
Кроме этого, беременной женщине необходимо совершать ежедневные прогулки на свежем воздухе, исключить стрессовые ситуации, регулярно проходить медицинское обследование.
Вышеуказанные рекомендации относительно питания можно использовать и в качестве профилактики. Прогноз в большинстве случаев благоприятный – своевременная правильная терапия позволяет исключить развитие серьезных осложнений.
Самолечение в данном случае исключено, а использование народных средств медицины возможно, но только по рекомендации врача. Обращаться к врачу нужно своевременно, как только начали проявляться первые клинические признаки.
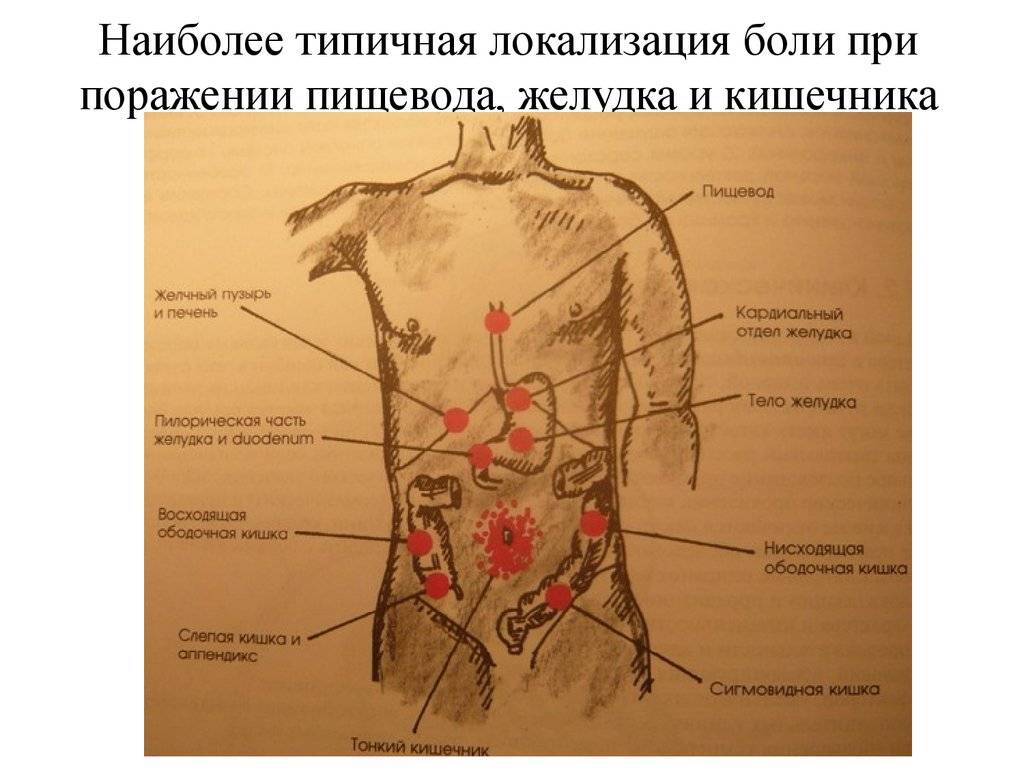
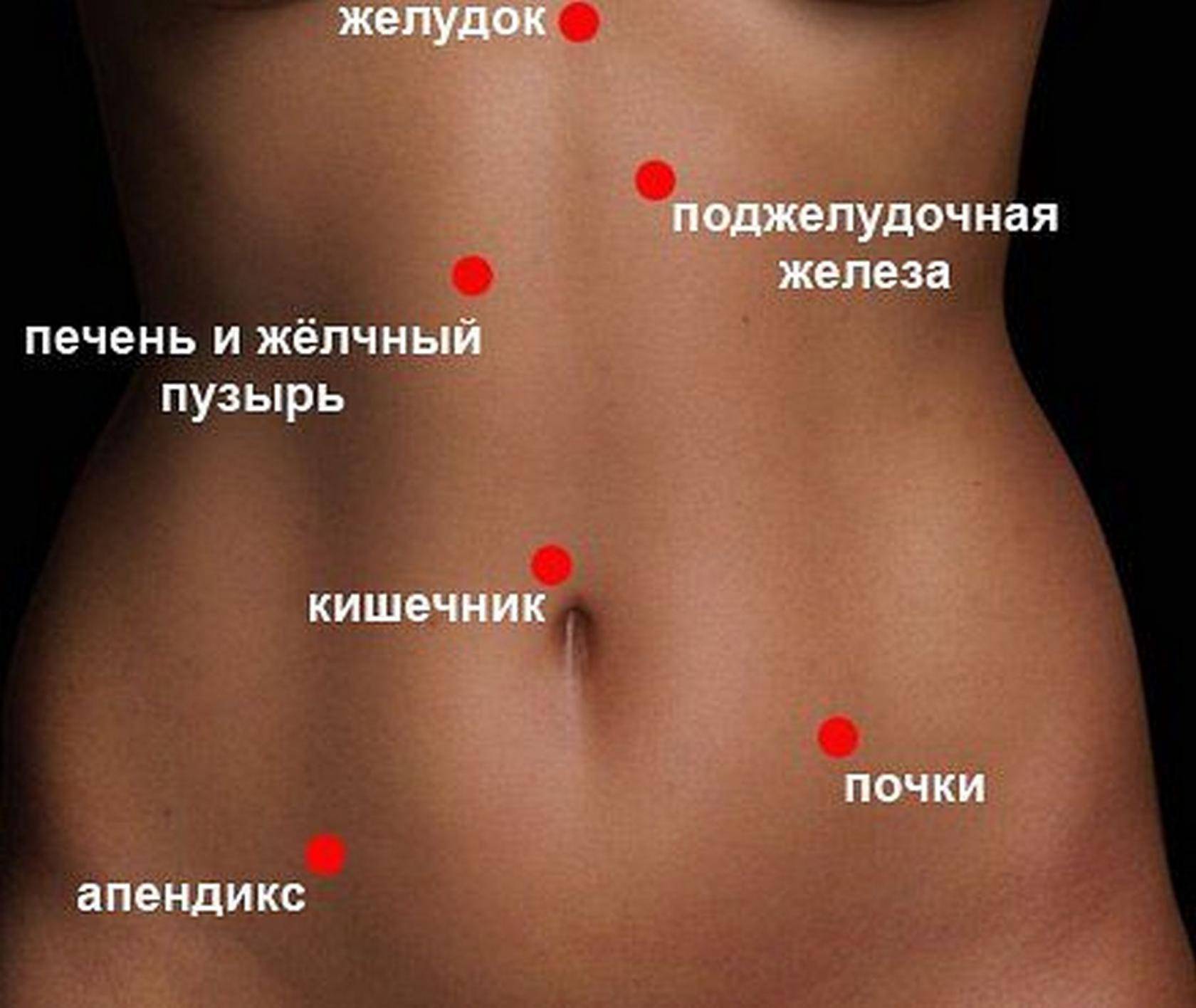
Причины, симптоматика и характер боли в правом боку
Боли в правом боку могут вызываться рядом серьёзных причин
Поэтому при появлении первых признаков важно проанализировать, что именно привело к подобным проявлениям, а также учесть симптомы, которые сопутствуют появлению болезненных ощущений
Боли могут быть слабыми или сильными, тянущими или резкими, постоянными либо эпизодическими, они могут быть вызваны просто увеличением матки либо серьёзными болезнями. Также нужно понять, локализуются ли они в одной точке или отдают в другие органы. Ответы на эти вопросы важны для своевременного оказания помощи.Рассмотрим наиболее частые причины возникновения болей в правом боку у беременных:
Нормальное физиологическое состояние при беременности. Боль кратковременная (до 15 минут), слабо выраженная. Может быть следствием надавливания потяжелевшей матки на тот или иной орган.
Растяжение матки. Боль локализуется в нижней части, обладает длительным и ноющим характером, усиливается при шевелении малыша. Такая боль возникает в связи с растяжением матки: ребёнок начинает набирать в весе и давит на мышцы
Этот симптом свойственен и надвигающемуся выкидышу, поэтому важно оценить выделения. Если в них присутствует кровь, обратиться к гинекологу нужно немедленно
Камни в мочеточнике. Неприятная боль в нижней правой части живота. Возникает из-за надавливания увеличенной в размерах матки на мочеточник. По этой же причине у беременных наблюдается учащенное мочеиспускание. Вторая причина боли в мочеточнике — застревание небольшого камня на выходе из почек. В таком случае боль очень сильная, находит волнами, отдаёт в пах. Такое состояние называется коликами
Внематочная беременность. Симптомы: повышенная температура, тошнота и рвота, острая длительная боль, кровотечение. Оплодотворённая яйцеклетка не попадает в матку, начинает расти и развиваться в маточной трубе, которая с увеличением плода разрывается. При этом сначала симптомы могут быть, как при обычной полноценной беременности. Если женщина не проходила УЗИ, пропустить внематочную беременность очень легко.
Аппендицит. Боль локализуется в одном конкретном месте (легко указать на неё), она очень острая, длительная, сопровождается повышением температуры, появлением тошноты (рвоты), общее тяжёлое состояние недомогания. Возникает в связи с воспалением аппендикса.
Киста яичника. В том случае, если киста была в яичнике ещё до беременности, боль возникает ноющая и тупая из-за раздражения нервных рецепторов в связи с ростом плода. Если же происходит разрыв кисты, то боль приобретает острый характер, возникает приступами. Дополнительные симптомы: резкая боль при нажатии на живот, неприятные ощущения в области заднего прохода (потуги), кровотечения, потеря сознания.
Воспаление желчного пузыря (желчнокаменная болезнь). Очень сильная боль, отдающая в спину, сопровождается тошнотой и обильным потоотделением. Состояние очень опасное, если не обратиться к врачу, боль может стать нестерпимой.
Воспаление печени, отравление. Помимо боли в правом боку выделяют такие симптомы как желтизна кожных покровов и белков глаз, изменение цвета мочи (потемнение). Причина: воспаление печени, гепатит.
Инфекционные заболевания мочеполовой системы. Долговременная ноющая и тупая боль. Возникает при различных воспалениях, например, при цистите и др.
Также среди причин болей с правой стороны в животе у беременных, нельзя не назвать запоры и геморрой.
Из-за чего болит бок во время 1 триместра
Неприятные ощущения могут сопровождать вас всю беременность. Однако с чем связаны боли в правом боку на ранних сроках?
- Внематочная беременность. Ее можно опознать уже на ранних сроках при помощи УЗИ. Часто именно это явление и виновно в том, что у Вас болит бок. Читайте актуальную статью: Как определить внематочную беременность?;
- Пищеварительная система. А для того, чтобы вы были уверены, что питаетесь правильно, изучите наш курс Питание при беременности>>>;
- В начале беременности идет огромная гормональная перестройка организма. Можно сказать, что все органы слегка шокированы предстоящими изменениями (Именно в этот период происходят наибольшие изменения в организме. Какие, читайте в статье 1 триместр беременности>>>). Могут дать о себе знать прошлые, хронические заболевания. Часто боли вызывает панкреатит или гастрит, которые решают напомнить о своем существовании;
- Токсикоз. Если вы вынуждены часто испытывать тошноту, избавляться от съеденного, то вы можете испытывать неприятные ощущения в реберной области. По-простому, вы можете чувствовать, что у вас болит правый бок. Это не должно вас пугать. Подробнее о токсикозе читайте в статье Тошнота во время беременности>>>
Опасность для плода
Дисбактериоз во время беременности не только доставляет массу неудобств женщине, но и является опасным состоянием для здоровья будущего малыша. Наиболее опасным для ребенка является дисбактериоз влагалища на фоне которого может отмечаться повышенный тонус матки, что может стать причиной прерывания беременности.
Дисбактериоз кишечника и тонус матки также раздражающе воздействуют на маточный орган, поэтому любой вид нарушения микрофлоры требует своевременной терапии.
Если запустить заболевание, то в дальнейшем могут возникнуть следующие проблемы:
произойти заражение плода грибками, кишечной палочкой, стафилококками или стрептококками, что зачастую приводит к развитию патологических процессов, нередко опасных для жизни;
при дисбактериозе у женщины, плод может не дополучать необходимых полезных веществ и микроэлементов из-за нарушения усвоения их организмом женщины, что может стать причиной нарушения развития ребенка;
во время родов возрастает риск получения травмы из-за снижения эластичности родовых путей.
Но одним из самых неблагоприятных осложнений является преждевременные роды или прерывание беременности, в случае если заболевание принимает тяжелое течение, осложненное воспалительным процессом, затрагивающие рядом расположенные яичники и матку.
Какие боли бывают во время беременности?
При вынашивании ребенка женщина может ощущать дискомфорт не только в животе. При беременности нередко возникают боли в груди. Это объясняется тем, что молочные железы резко увеличиваются в размерах и набухают, а соски приобретают чрезмерную чувствительность.
Такое состояние является естественным, однако при сильных неудобствах врач подскажет средства по уходу за грудью. Поможет также контрастный душ, специальные упражнения, обтирания жестким полотенцем.
Во втором триместре беременности начинаются боли при ходьбе. Это связано с тем, что суставы между тазовыми костями становятся менее твердыми, а из-за увеличенной матки меняется центр равновесия. Старайтесь носить бандаж и ходить, отводя плечи назад и опираясь на пятки.
Боль в боку при беременности может быть вызвана дискинезией желчного пузыря. Прогестерон, расслабляющий матку, действует и на другие гладкомышечные органы. Поэтому нарушается функция желчного пузыря, процесс отделения желчи идет с перебоями.
Во второй половине беременности будущие мамы жалуются на боли в пояснице. Ничего удивительного: позвоночник испытывает большую нагрузку. Кроме того, под воздействием гормона релаксина размягчаются связки в области крестцово-подвздошного и лонного сочленения. Это также заставляет ощущать дискомфорт.
Если вы испытываете боли во время беременности, запишитесь на прием в медицинский центр «Поликлиника+1». Наши специалисты выяснят причину, окажут медицинскую помощь и дадут грамотные рекомендации.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом Малашенко Владимиром Александровичем
Боль от расстройства кишечника
Основной причиной расстройства пищеварения врачи называют неправильное питание.
Во время беременности особенно легко испортить пищеварение, потому что организм будущих мам то и дело требует какой-нибудь пищевой экзотики.
На ранних сроках, наоборот, аппетит может полностью исчезнуть из-за токсикоза. Все это приводит к расстройствам пищеварения.
Симптомы расстройства следующие:
- диарея;
- урчание в кишечнике;
- стул со слизью;
- боль внутри прямой кишки;
- ложные позывы к дефекации.
Расстройство кишечника может быть вызвано патогенными микроорганизмами, чаще всего кишечной палочкой.
Микроорганизмы попадают в ЖКТ с несвежей пищей или плохо обработанными продуктами. Кишечное расстройство во время беременности лечится обычными способами и исчезает через 1-2 дня.
Особой опасности это состояние не представляет, но оно вызывает сильный дискомфорт, нежелательный для будущей мамы.
Видео:
https://youtube.com/watch?v=FPrME8mUZlU
Поэтому во время беременности особенно важно соблюдать гигиену питания: мыть руки перед едой, кипятить питьевую воду, есть только свежие продукты. Что делать при расстройстве кишечника? Ничего особенного делать не придется
Для начала нужно выпить активированный уголь из расчета 1 таблетка на 10 килограммов веса тела
Что делать при расстройстве кишечника? Ничего особенного делать не придется. Для начала нужно выпить активированный уголь из расчета 1 таблетка на 10 килограммов веса тела.
После этого нужно полностью прекратить есть. Голодание в течение суток неопасно для плода как на ранних, так и на поздних сроках беременности, а маме оно однозначно принесет пользу: поможет снять симптомы расстройства, уберет тошноту и боли в кишечнике.
Во время голодания важно не ограничивать себя в питье и не допускать обезвоживания. Пить можно теплый, чуть сладкий чай, теплую кипяченую воду
Если спустя сутки кишечник все еще болит, то нужно обратиться к врачу
Пить можно теплый, чуть сладкий чай, теплую кипяченую воду. Если спустя сутки кишечник все еще болит, то нужно обратиться к врачу.
Начинать следует с нескольких сухариков из белого хлеба. Затем кушают кашу на молоке: манную, рисовую.
Постепенно можно возвращаться к обычному питанию — организм сам будет подсказывать, что уже можно есть, а с чем стоит повременить.
Беременность — неподходящее время для дегустации новых блюд и экзотических продуктов.
Чтобы кишечник не «взбунтовался», во время беременности стоит ограничить свой рацион привычной домашней едой — это будет лучшей профилактикой кишечных расстройств.
Варикозное расширение вен
Варикозное расширение вен – это расширение и утолщение вен, которые находятся слишком близко к поверхности кожи. Эта проблема часто встречается у беременных женщин из-за увеличения объёма крови и гормональных изменений в организме.
При ходьбе эти вены могут стать более заметными и болезненными. В основном, боли от варикозного расширения вен проявляются в нижней части живота.
Чтобы справиться с этой проблемой, беременным женщинам рекомендуется:
- носить специальный бандаж, который поддерживает вены;
- избегать длительного стояния или сидения;
- регулярно заниматься физическими упражнениями (например, ходьба, плавание или йога);
- поддерживать здоровый вес и правильную диету;
- избегать нагрузок на ноги.
Если боли очень сильные или сопровождаются другими симптомами (например, отёком или язвами), необходимо обратиться к врачу. В некоторых случаях может потребоваться хирургическое вмешательство.
Легкие
Задача для легких – насыщение организма кислородом. Чтобы справиться с этой задачей, легкие увеличивают свой объем, бронхи сильно увеличиваются, дыхание становится глубоким. Из-за сдавливания диафрагмой нагрузка на легкие возрастает.
По окончании беременности все органы в организме становятся на свои места и полностью восстанавливают свои функции.
Изменения женских органов носят временный характер. После родов в 90% они восстанавливают прежнее свое состояние.
Элементарные знания по анатомии и физиологии могут помочь женщине избежать проблем при зачатии, беременности и родах, а также предотвратить различные заболевания репродуктивной сферы
Поэтому полезно узнать о таком важном органе женской половой системы, как матка: каким образом она устроена и как изменяется в течение жизни, при вынашивании и рождении ребенка
Беременность и малыш — в опасности!
Ситуаций много, но мы поговорим о тех, которые наиболее часто встречающихся.
Угроза преждевременного прерывания беременности
Может возникнуть на любом сроке: до 22 недель — выкидыш, после 22 недель — преждевременные роды.
На начальном этапе появляются тянущие боли внизу живота — обычно по центру над лобком. По ощущениям — похоже на менструальные боли. Характер болей может измениться: стать схваткообразными и повторяющимися с определённой периодичностью.
Боли могут сопровождаться слизистыми или кровянистыми выделениями из половых путей, частым мочеиспусканием.
Трудность заключается в том, что не всегда легко отличить проявления преждевременных родов или выкидыша от физиологичных состояний. Необходимо обратиться к врачу как можно скорее.
Повышенный тонус матки
Не всегда является признаком неблагополучия. Сокращение мышечных волокон матки — естественное состояние, помогающее сохранить беременность. Такой тонус обычно проходит быстро и самостоятельно.
Когда тонус матки — норма? Сокращения матки безболезненны, вызывают лишь неприятные ощущения.
Тонус матки опасен и требует лечения. Сокращения болезненные, матка становится «колом», живот и/или поясница болит/тянет как при менструации. Тонус может привести к преждевременному прерыванию беременности или угрожать состоянию малыша.
Преждевременная отслойка нормально расположенной плаценты
Проявления зависят от месторасположения и степени отслойки.
Небольшой участок
Невыраженные тянущие боли на стороне отслойки. Общее самочувствие женщины обычно не нарушается. Кровянистые выделения из влагалища необильные, матка умеренно напряжена.
Большой участок
Выраженные боли в животе и пояснице (могут напоминать потуги), на стороне отслойки живот как бы выпячивается вперед. Кровянистые выделения из половых путей обильные — развивается кровотечение.

Что делать при опасных ситуациях?
Срочно обратиться к врачу при появлении первых тревожных симптомов!
Самолечение и промедление недопустимо. Высок риск развития угрожающих состояний для жизни мамы и малыша!
Для диагностики проводится УЗИ внутренних органов и расширенное обследование. В зависимости от выявленных изменений доктор определяется с тактикой лечения.
Венозный тромбоз

Венозный тромбоз – это состояние, при котором в венах образуется сгусток крови, который может привести к нарушению кровотока и осложнениям.
У беременных женщин риск развития венозного тромбоза возрастает из-за изменений в кровообращении и повышенной нагрузки на вены. Боли в животе при ходьбе могут быть одним из симптомов венозного тромбоза.
Если у вас есть подозрение на наличие венозного тромбоза, обратитесь к врачу. Врач может провести необходимые исследования, назначить лечение и предложить профилактические меры в случае повторного риска.
Профилактика венозного тромбоза включает в себя следующие меры:
- Регулярные упражнения, способствующие кровообращению
- Ношение компрессионного белья
- Избегание длительного сидения или стояния в одной позе
- Питание, богатое витаминами и минералами
Что делать: лечение кишечника
Когда симптоматика и характер болей в желудке указывают на определённый недуг, и осмотр врача и анализы подтверждают диагноз, назначается оптимальное лечение, при котором учитывается характер протекания беременности, наличие дополнительных осложнений и прочие факторы.
Разрешённые препараты
Медикаментозное лечение кишечных болей беременной женщины всегда носит щадящий характер — антибиотики прописываются только в крайних случаях.
К разрешённым препаратам, которые устраняют дискомфорт в желудке, относятся:
- адсорбенты (белый и чёрный активированный уголь, Эспумизан и пр.);
- ферменты — Креон, Цизаприд, Мезим, Метоклопрамид и пр.;
- препараты, улучшающие микрофлору кишечника — Хилак форте, Биоспорин, Мутафлор, Лактиум и пр.;
- некоторые травяные сборы — на основе экстрактов ромашки, кориандра, мяты, тмина, зверобоя.
При выборе препарата для лечения следует учитывать много факторов: индивидуальную непереносимость компонентов, характер протекания кишечного недуга, состав комплекса витаминов, которые принимает беременная женщина — поэтому самостоятельно назначать себе дозировку и курс лечения крайне не рекомендуется.
Коррекция питания
От того, где и как именно болит желудок, будет зависеть и коррекция питания:
- при гастрите и повышенной кислотности желудка следует исключить из рациона продукты с высоким содержанием кислоты: кисломолочные изделия, консервированные продукты и соленья, жареную и острую пищу;
- при метеоризме следует избегать тяжёлой пищи, бобовых, пищи с высоким содержанием крахмала;
- для избавления от изжоги потребуется исключить газированные напитки, некоторые соки и пряности, а для улучшения микрофлоры — добавить в меню натуральные йогурты с полезными ферментами.
Знаете ли вы? Процесс пищеварения у беременных женщин, как правило, несколько замедлен — это связано с тем, что часть питательных веществ малыш забирает себе. По этой же причине беременным всегда назначается и подбирается такое питание, которое может обеспечить достаточным количеством нужных элементов как будущую мамочку, так и малыша.
Безусловно, совсем отказываться от перечисленных продуктов не нужно (только если болезнь кишечника не в прогрессирующей форме), однако сократить употребление таких продуктов придётся однозначно. И, конечно, коррекцию питания, как и выбор медикаментозных препаратов, следует в обязательном порядке согласовывать с врачом.
Восстановление организма после антибиотиков
Однако существует ряд ситуаций, в которых обойтись без антибиотиков просто невозможно, например острые воспалительные процессы, тяжелые травмы, кишечные инфекции. И в результате у человека, в память о приеме антибиотиков, остается пониженный иммунитет и кишечные расстройства. Однако существуют способы, позволяющие максимально быстро восстановить утраченные функции кишечника и иммунной системы.
Чаще всего результатом применения лекарства становится именно расстройство кишечника после антибиотиков: появляется диарея, тошнота, те продукты, которые раньше человек ел спокойно, больше не усваивается. Именно поэтому в первую очередь необходимо восстановить необходимое количество молочнокислых бактерий. Для этого очень полезно в течение десяти дней утром, натощак, выпивать по стакану кефира. Диарея и метеоризм перестанут беспокоить уже через несколько дней.
Кефир необходимо приготовить следующим образом: налейте в литровую банку 0,5 литра кефира. Измельчите один зубчик чеснока и половину небольшой луковицы. Залейте банку доверху кипятком и настаивайте 12 часов.
Кроме того, не стоит забывать также о других продуктах, которые содержат лакто-, бифидо- и ацидобактерии, благо в продаже подобных продуктов великое множество. Их регулярное употребление помогает восстановить нормальную микрофлору гораздо быстрее. Только не забывайте в обязательном порядке проверять срок годности того или иного продукта. К огромному сожалению, в магазинах зачастую можно встретить просроченные продукты, которые могут привести к пищевому отравлению.
На срок хранения молочнокислых продуктов нужно обращать внимание еще и по другой причине. Что бы ни гласили надписи на упаковках, на самом деле молочно – кислые бактерии содержатся только в тех продуктах, которые имеют маленький срок хранения
В том же случае, если продукт способен храниться 30 суток, ни о каких живых бактериях и говорить не приходится.
Кроме того, не стоит забывать также о том, что существуют специальные лекарственные препараты, предназначенные именно для восстановления микрофлоры и устранения расстройства кишечника после антибиотиков. Однако подходящий в каждом конкретном случае препарат должен подбирать врач, основываясь на состоянии женщины.
Подводя итог, хотелось бы напомнить еще раз – расстройства пищеварения ни в коем случае недопустимо игнорировать, какими бы причинами они не были вызваны. Кроме всех прочих осложнений, к которым может привести кишечное расстройство у беременных женщин, при отсутствии адекватного и своевременного лечения очень велик риск развития хронической диареи. Хроническая диарея, в свою очередь, практически во всех случаях приводит к развитию истощения и обезвоживания организма, как матери, так и будущего ребенка. Помимо этого, очень велик риск развития железодефицитной анемии, которая неизбежно приведет к возникновению гипоксии плода.
Поэтому ни в коем случае не стоит рисковать здоровьем крохи!