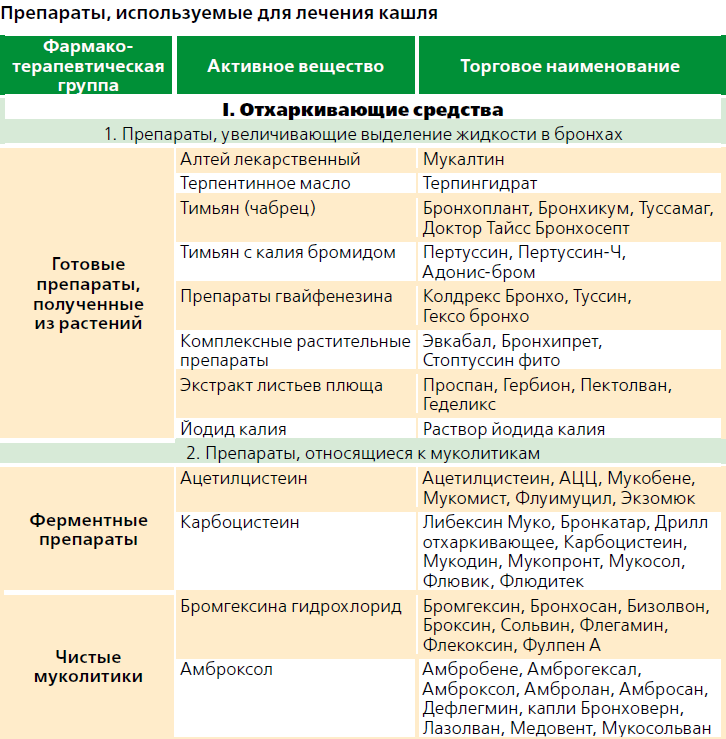
Клинические проявления

Кашель
Как распознать бронхит у ребенка 2 лет? Ответ на этот вопрос волнует каждого родителя, чей малыш простудился и начал кашлять.
Для данного заболевания характерны следующие клинические проявления:
- повышение температуры тела – колебания термометра могут носить самый разнообразный характер. Заболевание может начаться остро, сразу с повышения температуры до 39-40 градусов, так и развиваться постепенно, с усилением выраженности клинической симптоматики – температуры 37,0 и покашливания. Степень выраженности клинической картины заболевания напрямую зависит от состояния иммунной системы ребенка, возбудителя инфекции, наличия сопутствующих болезней.
- ОРВИ, которое было до бронхита – нередко дети заболевают бронхитом на фоне не долеченного или запущенного острого респираторного процесса, обычно это происходит на 4-5 день, когда состояние малыша резко ухудшается.
- Кашель – является одним из самых основных признаков бронхита. По его характеру врач может предварительно установить диагноз и определить, на какой стадии развития находится воспалительный процесс. Как правило, родители обращаются за медицинской помощью на начальной стадии заболевания, так как с самого начала кашель достаточно сильный и выраженный. Сначала у больного наблюдается сухой навязчивый кашель, не приносящий никакого облегчения, наоборот, усиливающийся при каждой попытке откашляться. Ночью приступы кашля усиливаются и могут даже заканчиваться рвотой. Голос ребенка становится сиплым, надсадным. На 3-4 сутки от начала течения воспалительного процесса слизистая оболочка бронхов начинает понемногу восстанавливаться, активно вырабатывая большое количество слизи, чтобы смыть с поверхности органов дыхания патогенные микроорганизмы. Этот процесс сопровождается переходом сухого кашля во влажный, продуктивный, с отделением мокроты прозрачного или желтоватого цвета.
- Хрипы в груди – один из характерных признаков бронхита. Выслушивая хрипы в груди, врач может определить, является бронхит простым или обструктивным (с сужением просвета дыхательных путей). Аускультативно у больного выслушиваются сухие хрипы или влажные, которые могут быть мелкокалиберными и крупнокалиберными. Если во время аускультации специалист выявляет крепитацию в грудной клетке (поскрипывание), это означает, что воспалительный процесс локализуется в мелких бронхах, причем, чем более выражено поскрипывание, тем более мелкие бронхи поражены.
- Боль в грудной клетке – дети 2 лет уже способны показать родителям, в каком месте у них болит. Интенсивная боль в грудной клетке, усиливающаяся во время кашля характерна для трахеобронхита. Родители не должны игнорировать данный симптом, а сразу обращаться за медицинской помощью, даже если температура тела ребенка в норме.
- Одышка – появление одышки при малейшей нагрузке (приеме пищи, играх, разговоре), а затем и в состоянии покоя – это явный симптом прогрессирующей дыхательной недостаточности, которая может привести к тяжелым последствиям со стороны дыхательной и сердечнососудистой систем.
- Тахикардия – обычно появляется параллельно с одышкой и также указывает на дыхательную недостаточность и интоксикацию организма.

Повышение температуры тела
Лечение обструктивного бронхита у детей
Необходимость в госпитализации возникает при наличии сопутствующих заболеваний у ребенка, в случае тяжелого состояния. Медикаментозное лечение включает прием:
- противовирусных препаратов;
- антибиотиков;
- ингаляционных глюкокортикостероидов;
- селективных бронхолитиков.
Для снятия симптомов показан прием препаратов:
- отхаркивающих;
- противовоспалительных;
- жаропонижающих;
- для разжижения мокроты;
- укрепляющих иммунитет.

Мукалтин Реневал
- препарат от кашля на основе трав
- мягко отхаркивающее действие
Подробнее
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
В период восстановления назначаются физиотерапевтические процедуры, проводится дыхательная гимнастика и массаж.
Симптомы и признаки бронхита
Бронхит чаще всего проявляется на фоне острого респираторного заболевания. Сами вирусы предпочитают верхние дыхательные пути, однако до бронхов инфекция доходит практически всегда4.
Перед тем, как ребенок начнет кашлять, а врач поставит диагноз бронхит, проявляются симптомы свойственные острым респираторным заболеваниям. Могут проявить себя следующие симптомы и признаки бронхита у детей:
- Высокая температура;
- Головная боль, беспокойство;
- Слабость, снижение активности, боль в мышцах, постоянная усталость
- Насморк, проявляющий себя в виде заложенности носа, слизистых выделений;
- Боль в горле, першение, осиплость;
- Самый характерный симптом – кашель и одышка. Сначала сухой, затем продуктивный с мокротой.
Кашель выделен неспроста, именно он является основным симптомом, после выявления которого строится план лечения. Кашель может возникнуть даже после полного отступления ОРВИ. Это часто наблюдается из-за ослабления общего и местного иммунитета, когда развивается бактериальное заражение. Кашель при острой форме бронхита могут называть непроходящим, его длительность указывает на развитие затяжного или хронического заболевания.
Кашель у детей могут вызывать и другие заболевания дыхательной системы – ларингит, трахеит, а в худшем случае – пневмония. Еще чаще вирус поражает сразу несколько участков, развивается трахеобронхит или ларинготрахеит.
Кашель – физиологический рефлекторный процесс, возникающий из-за раздражения слизистой дыхательных путей. При бронхите так организм пытается очистить бронхи, трахею и гортань от результата воспалительного процесса – мокроты4.
Виды бронхитов
Классификация патологии основывается на природе возникновения воспаления и особенностях течения болезни.
По провоцирующим факторам различают три вида бронхита:
- Вирусный. Грудничка атакуют аденовирусы, парагрипп, респираторно-синцитиальный вирус.
- Бактериальный (инфекционный). Является следствием ОРВИ, вызывается палочками и грибками.
- Аллергический. Проявляется у детей с непереносимостями. Длительный контакт с аллергеном приводит к отеку слизистой, кашлю, одышке. Причиной негативной реакции грудничка чаще становится пыльца, аллергенная пища, сигаретный дым, косметика мамы, бытовая химия.
По течению болезни и продолжительности лечения педиатры выделяют следующие виды бронхитов:
- Острый. Всегда возникает на фоне ОРВИ. Излечивается полностью за 7–10 дней.
- Острый обструктивный. Сопровождается одышкой и обструкцией дыхательных путей. Мышцы бронхов сокращаются, сужают просвет для прохода воздуха. Патологическая мокрота накапливается внутри бронхов, стенки слизистой утолщаются. При правильном лечении малыш выздоровеет за 14 дней, улучшение наступает на пятые–шестые сутки.
- Бронхолитический. Развивается отек бронхов, активно выделяется слизь. Выведение мокроты нарушается, она создает пробки, проход для воздуха затруднен. В результате снижается насыщенность крови кислородом, одышка и диспноэ. Восстановиться полностью ребеночку удастся на пятнадцатый–семнадцатый день болезни.
- Рецидивирующий. Диагностируется у малышей, если бронхиты повторяются три раза в год два года подряд. В группе риска дети до 7 лет, малыши с хроническими лор-заболеваниями, аденоидами, наследственными болезнями дыхательной системы, аллергики.
- Хронический. Ставится детям, если на фоне любой простуды, ОРВИ развивается острый бронхит. Болеть ребенок может длительное время, кашель не проходит 1–3 месяца. Хронический бронхит является первой ступенькой к астме.
Клиническая картина
Бронхит – это заболевание, сопровождающееся воспалением слизистой бронхов, может иметь инфекционную или неинфекционную этиологию. В период болезни происходит нарушение газообмена, что является следствием кислородного голодания. Зачастую данное явление характерно для запущенных форм бронхита.
Чтобы избежать тяжелых последствий, которые провоцирует болезнь, необходимо знать основные правила профилактики заболевания, но об этом мы поговорим немного позже. А сейчас давайте рассмотрим, по каким признакам распознать бронхит.
Виды бронхита
Бронхит, согласно медицинскому классификатору, разделяется на несколько форм:
- острый;
- хронический;
- обструктивный;
- простой;
- пылевой.

Бронхит может сломить даже самого активного человека.
Любому виду бронхита характерен воспалительный процесс слизистой бронхов. Отмечается отечность стенок эпителия, усиление выработки мокроты. Кашель при бронхите, который неизменно сопровождает пациента, является защитной реакцией организма на раздражитель.
Этиология
Бронхит носит инфекционный и неинфекционный характер.
Таблица №1. Причины инфекционного и неинфекционного развития болезни:
| Тип бронхита | Причины |
| Инфекционный |
|
| Неинфекционный |
|
Отметим, что грибковые инфекции являются причиной бронхита только в случае значительно ослабленного иммунитета.
К дополнительным факторам развития бронхита можно отнести:
- частые вирусные инфекции;
- переохлаждения;
- наличие патологических процессов в других органах и системах;
- частые воспалительные процессы верхних дыхательных путей.
Определить характер и степень тяжести заболевания может только врач на основании проведенного обследования и наличия специфической симптоматики.

Одной из причин бронхита является переохлаждение.
Симптомы
Бронхит сопровождается симптомами общей интоксикации организма. Это:
- озноб в теле;
- общая слабость;
- головная боль;
- ноющая боль в мышцах и суставах;
- повышение температуры тела;
- отсутствие аппетита.
Выраженность симптоматики зависит от стойкости иммунной системы. После появления первых признаков заболевания присоединяется основной симптом бронхита – это сухой кашель.
Он говорит о развитии воспаления слизистой бронхов. Кашель отмечается в первые дни болезни, он может быть регулярным либо приступообразным.
Основной пик симптома кашля приходится на ночь. Больной зачастую не может спокойно лежать на кровати, так как мучительный кашель еще и вызывает боль в грудной клетке. Как метод профилактики сухого кашля рекомендуется постоянно увлажнять помещение.
Без соответствующего лечения бронхит может грозить человеку серьезными осложнениями.
Народные средства
Для снятия кашля, усиления действия лекарств и ускорения выздоровления используются народные методы лечения бронхита в домашних условиях. При отсутствии лихорадки, гнойного бронхита и непроходимости у ребенка массаж, растирание, компрессы, горячие ножные ванны, баночки и горчичники.
Растирание может усилить приток крови к груди, отвлечь от навязчивого кашля. Процедура выполняется следующим образом:
- Ребенка кладут на живот, можно положить подушечку.
- Поглаживающими движениями разогревают спину сначала от ягодиц к плечам по позвоночнику, а затем горизонтально от позвоночника в стороны.
- Постучите между ребрами кончиками пальцев в течение 15 минут. Сначала между нижними ребрами, затем вверх.
- При постукивании каждые 3 минуты ребенок находится в сидячем положении или поворачивается по очереди в стороны. Попросите их покашлять. Таким образом, при кашле выйдет мокрота.
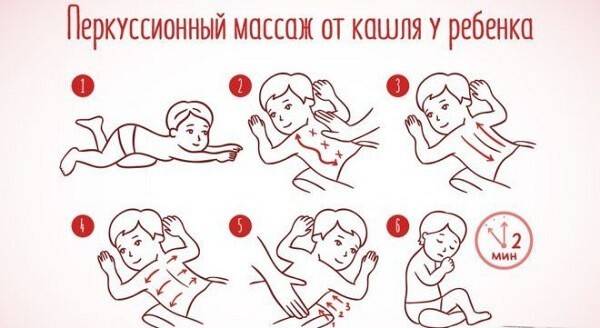
Для массажа и втирания используйте следующие мази:
- Смешайте 5 мл аптечного вазелина и 2 капли эфирного масла (мяты, эвкалипта, сосны) за один прием;
- барсучий жир;
- смесь вазелинового масла в количестве 10 мл и порошка имбиря, приготовленная самостоятельно из сушеного, измельченного в блендере или вареного.
Используемые составы могут вызывать аллергию, поэтому тест нужно предварительно провести, закапывая кусочек кожи на внутреннюю поверхность предплечья.
Для увеличения кровотока в бронхах, что приводит к стимуляции атаки бактерий и вирусов иммунными клетками, используются компрессы.и компрессы:
- Обертка отварного картофеля. Для этого на слой марли укладывают 6-7 измельченных теплых клубней ровным слоем, толщина которых должна составлять 1-1,5 см. Затем марля, прилегающая к коже, оборачивается вокруг груди. Не кладите картофель на область сердца. Сверху обернуть пищевой пленкой и полотенцем. Накройте малыша одеялом. Выдержать давление 2-3 часа.
- Обернуть теплым творогом. Для этого 300-500 грамм творога нагревают в микроволновке и затем действуют как компресс с картофелем.
Горячие ванны для ног при бронхите обладают рефлекторным и отвлекающим действием. Температура воды не должна превышать 38 ° C, продолжительность процедуры — 15 минут. Процедуру нужно проводить на ночь, а затем надеть теплые носки.
С посудой и банками с горчицей следует обращаться осторожно, так как они могут вызвать ожоги. Эти методы увеличивают приток крови к бронхам и лимфоотток
Ткани получают больше кислорода и иммунокомпетентных клеток, ускоряется рассасывание воспалительных очагов.
При кожных заболеваниях, пороках сердца компрессы, компрессы, банки и горчичный порошок не применяются.
Пригодятся следующие народные средства:
- Черная редька с медом. Для этого сделайте надрез в центре корня, положите чайную ложку меда. Через несколько часов образуется целебная смесь из сока растений и меда. Используйте по 1 чайной ложке 3 раза в день. Средство оказывает бактерицидное действие и укрепляет иммунитет. Если у вас аллергия на мед, вы можете заменить его сахаром.
- Молоко шалфея. В один стакан кипящего молока заливают 5 граммов аптечного сырого шалфея. Отставить на 10 минут и процедить. Принимать один раз в день. Состав обладает противовоспалительными и антибактериальными свойствами.
- Настой из листьев или почек смородины. Одну столовую ложку сырья залить стаканом кипятка, дать остыть и процедить. Давайте ребенку 1-2 раза в день, чтобы увеличить диурез и вывести бактерии из токсинов.
- Поместите зубчик чеснока и кусочек лука в яйцо от Kinder Niespodzianka, предварительно просверлив отверстия. Яйцо вешают ребенку на шею, чтобы вдыхать пары. Основной эффект — антибактериальная активность.
Источник
Причины и провокаторы
Воспаление слизистой оболочки бронхов имеет различный фон — инфекционный и неинфекционный. Наиболее частой причиной бронхита являются патогены, которые попадают в дыхательные пути воздушно-капельным путем при вдыхании мелкодисперсного аэрозоля. Они распространяются среди окружающих через различные клинические симптомы инфекционных респираторных заболеваний.
К ведущим инфекционным факторам в структуре бронхита у детей 3-7 лет относятся:
- Респираторно-синцитиальный вирус;
- риновирусы;
- вирусы гриппа, парагриппа;
- коронавирус;
- аденовирус;
- метапневмовирус;
- Haemophilus influenzae;
- Пневмококк;
- Моракселла (Moraxella catarrahalis);
- Хламидии и микоплазмы (Chlamydia, Mycoplasma pneumoniae);
- Грибковые микроорганизмы албиканс;
- Aspergillus spp.
Грибковые инфекции нижних дыхательных путей у дошкольников и младших школьников регистрируются очень редко. Грибковый бронхит у детей чаще инициируется кандида, условно-патогенным микроорганизмом, и указывает на иммунодефицит.
Этиология бронхита также основана на условно-патогенной флоре. Убрать то, что указано в скобках, дать простое определение того, что такое условно-патогенная флора. (Эпидермальные стафилококки обычно «населяют» кожу, и попадание в организм вызывает заболевания мочеполовой системы, негемолитические стрептококки вызывают эндокардит). У детей, чаще всего из-за переохлаждения, эти бактерии приводят к острому бронхиту или хроническому обострению.
Дошкольники и дети младшего школьного возраста болеют бронхитом, чаще всего из-за осложненного течения ОРЗ и (без необходимоститермин, т.к. ОРЗ относятся к острым респираторным заболеваниям с указанием вирусной этиологии) ОРЗ. Инфекционные агенты попадают в трахею и бронхи из носа и носоглотки, пазух (правильно напишите процесс движения воздуха: из полости носа вдыхаемый воздух попадает в носоглотку через хоану, затем в глотку и далее в глотку … ). Воспалительные процессы особенно важны при наличии следующих факторов риска:
- Неадекватная лечебная тактика и неполная терапия. Ошибки в применении лекарств, игнорирование врачебных рекомендаций способствуют прогрессированию респираторных инфекций.
- Несоблюдение режима лечения острых респираторных инфекций, продолжительное пребывание в организованных группах предрасполагает к более частым перепадам температуры и неоправданной нагрузке на организм. Неспособность сохранить дыхательные пути вызывает воспаление нижних дыхательных путей.
- Атопия и бронхиальная астма сопровождаются недостаточным мукоцилиарным клиренсом и неполным местным иммунным ответом. У детей с данными патологиями ОРЗ чаще осложняются бронхитом.
- Увеличение и воспаление миндалин. Нарушение носового дыхания, что приводит к снижению согревания, увлажнению вдыхаемого воздуха и провоцированию частых бронхитов.
- Иммунодефицит. Нарушения клеточного и гуморального иммунного ответа врожденного и приобретенного характера приводят к частым бронхитам и хронизации процесса.
- Врожденные пороки сердца означают застой в малом круге кровообращения. Бронхит гораздо чаще развивается на фоне нарушения венозного оттока.
- Аномальное развитие легких и врожденные генетические заболевания, сопровождающиеся нарушением выработки и секреции бронхиального секрета. Муковисцидоз, дискинезия дыхательных путей и гипоплазия дыхательных путей значительно ухудшают течение инфекции.
Рассмотрены факторы, провоцирующие развитие бронхита у детей:
- переохлаждение, неблагоприятные климатические условия;
- вдыхание сигаретного дыма (пассивное курение);
- Пребывание в экологически неблагополучных районах (вдыхание продуктов неполного сгорания, промышленной пыли и газов);
- Загрязненный воздух в доме (печное отопление, газовые и дровяные печи, плесень и влага);
- воздействие ингаляционных аллергенов — грибов, эпидермиса и шерсти животных, пыльцы растений, продуктов жизнедеятельности клещей;
- хронические инфекции.
Длительное химическое и механическое воздействие на слизистую оболочку верхних и нижних дыхательных путей ребенка увеличивает риск развития бронхита из-за гиперреактивности.
Этот факт следует учитывать при диагностике детей с частыми и длительными заболеваниями.
Народная медицина в помощь самым маленьким
Неполное выздоровление после плохо вылеченной простуды в сочетании с действием болезнетворных факторов может спровоцировать у крохи бронхит. Лечение в домашних условиях новорожденных осложняется тем, что они не могут как следует откашляться, и слизь оседает в бронхах. Но уже нашим бабушкам были известны способы, как вылечить бронхит у грудничков.
- Сделать ребенку полноценную ингаляцию кажется невыполнимым заданием. Но можно поставить рядом с кроваткой большую емкость со свежим отваром листьев дуба, березы, ромашки, малины, полыни, шалфея (эти травы используют и по отдельности, и в сборе), а для лучшего эффекта капнуть в отвар немного пихтового или эвкалиптового масла.
- Эффективны масляные компрессы, для которых понадобятся полотенце и любое растительное масло. Масло следует прокипятить недолго на водяной бане, а после — намочить в нем полотенце. Когда ткань остынет до приятной телу температуры, нужно обернуть ею малыша, сверху положить пленку и укутать теплым одеялом.
- Целительным действием обладают мать-и-мачеха с подорожником. Их соки, смешанные в равных объемах, разводят водой 1:1 и дают грудничку по 1 ст. л. трижды в сутки.
- Доступное и действенное народное средство – сок, получаемый из редьки. Очищенный, мелко нарезанный и посыпанный сахаром овощ выделяет сок в течение 12 часов. Вместо сахара можно использовать мед. Ребенку дают по 1 ст. л. этого сока в течение дня с интервалом в 2 часа.
- Помогает и настой листьев подорожника. 10 г сухих листьев заливают стаканом очень горячей воды, кипятят еще 10 минут и дают отвару настояться. Отфильтрованным настоем грудничка поят каждые три часа по 1 ч. л.
Полезные советы
Кроме описанных выше средств рекомендуем проводить меры профилактики бронхита. Чтобы ребенок меньше болел, придерживайтесь таких рекомендаций:
- Правильный режим дня: достаточный по времени сон и отдых, прогулки на свежем воздухе.
- Сбалансированное питание, содержащее необходимые белки, витамины, аминокислоты.
- Закаливание даст хороший результат, но процедуры необходимо согласовать с педиатром, ребенок должен быть здоров.
- Оптимальный микроклимат в помещении: проветривать комнату каждые три часа, температура – около 20 градусов, влажность – 65–70%. Рекомендуется использовать увлажнитель и очиститель воздуха.
Соблюдая описанные рекомендации, можно снизить заболеваемость и ускорить процесс выздоровления. Будьте здоровы!
Понравился наш контент? Подпишитесь на канал в .
Симптомы
Клиника зависит от типа патологического процесса.
Острый бронхит
Стремительное начало, продолжительность расстройства составляет около 2-3-х недель. Встречаются и затяжные формы, которые длятся до месяца. Заболевание прогрессирует постепенно, достигает пика к третьему дню или чуть позже.
Среди проявлений:
Первые симптомы бронхита у детей — одышка и ощущение сильной нехватки воздуха. Это обусловлено особенностями строения дыхательных путей.
Характерен смешанный тип симптома: невозможно ни вдохнуть, ни выдохнуть. Признак усиливается при физической активности, глубоком дыхании. После смеха или плача.
Основной признак бронхита у ребенка — интенсивный кашель, на ранних этапах сухой, затем начинает отходить мокрота. В зависимости от тяжести расстройства, она может быть прозрачной или гнойной, желтоватой. Количество также варьируется.
Кашель сохраняется еще какое-то время после выздоровления. Остается на протяжении нескольких недель и даже месяцев.
- Удушье и хрипы при дыхании. Развивается в положении лежа. Ребенок не может нормально спать. Это результат отека. Симптом опасный, поскольку заканчивается асфиксией.
- Признаки общей интоксикации. Головные боли, слабость, тошнота, рвота. У пациентов грудного возраста — срыгивание фонтаном. Сюда же относят бессонницу в ночное время.
- Непереносимость физической нагрузки. Из-за одышки и прочих признаков. Невозможно ни ходить, ни заниматься повседневной активностью.
- Нетипичная вялость.
- Повышение температуры тела. В самом начале — до 38-39 градусов. Далее возможно резкое падение показателей термометра. Это мнимое улучшение.
На самом деле заболевание готовится к новому витку. В некоторых случаях бронхит у детей протекает без температуры, так проявляется слабость иммунитета ребенка или индивидуальная особенность организма.
- Бледность тела. Изменение оттенка кожи.
- Цианоз. Посинение носогубного треугольника.
Дополнительные проявления бронхита в детском возрасте — тахикардия, аритмии, боли в груди. В крайних случаях — признаки ишемии.
Клинические проявления нарастают постепенно. Так же неспешно они отступают. Остаточные симптомы могут сохраняться на протяжении еще нескольких месяцев.
Хроническая форма
Характерно чередование периодов обострения и восстановления. Рецидивы сменяются ремиссиями и так по кругу.
В период ремиссии симптомы есть, но минимальные:
- Небольшая слабость. Проявление общей интоксикации организма.
- Сонливость.
- Кашель. Без выделения мокроты, появляется эпизодами. По мере приближения обострения, становится все чаще и сильнее.
- Непереносимость физической нагрузки.
- Расстройства мыслительной активности. Особенно при длительном течении бронхита, поскольку мозг недополучает кислорода.
Как только начинается рецидив, появляются симптомы острого бронхита у детей: кашель с мокротой, температура, сильная одышка. Все то, что было описано выше.
Такие эпизоды, повторения расстройства встречаются до нескольких раз в год. В зависимости от крепости иммунитета и соблюдения мер профилактики.
Аллергический тип
Не менее опасная разновидность. Признаки соответствуют таковым при инфекционном виде расстройства.
Отличия три:
- Стремительное нарастание симптомов.
- Заметное влияние непереносимого вещества.
- Быстрое окончание болезни и исчезновение всех признаков. Особенно при достаточном лечении.
Острый эпизод длится до нескольких дней, максимум неделю. Затяжные признаки указывают на хронизацию бронхита.
Как вылечить бронхит
Терапия против бронхита носит симптоматический характер. В общем случае детям назначают жаропонижающие, отхаркивающие, антимикробные, противовирусные препараты. Хорошее воздействие оказывают отвлекающие мероприятия, такие как горчичники, ножные ванны или согревающие компрессы. Постельный режим не означает полное ограничение движений. Ребенок иногда должен менять положение, чтобы легкие не подвергались застойным явлениям.
Без температуры
Лечение бронхита у детей включает разные мероприятия, назначаемые в зависимости от состояния маленького пациента. Терапия при этом заболевании без температуры отличается только тем, что не назначаются жаропонижающие средства. В остальном лечение остается тем же:
- прием антибактериальных или противовирусных лекарств;
- симптоматическая терапия с отхаркивающими препаратами;
- ограничение продуктов, провоцирующих аллергическую реакцию;
- прием эффективных витаминных комплексов;
- физиотерапия, ингаляции, лечебная физкультура и вибрационный массаж.

У грудничка
Младенцы более подвержены развитию осложнений после бронхита. При первых же странных хрипах или покашливании родителям стоит вызвать врача. Лечение у таких маленьких детей включает следующие мероприятия:
- Дренажный массаж. Малыша кладут вниз животиком на колени и постукивают ребром ладони по спине, иногда давая ребенку откашляться.
- Препараты с амброксолом. Это веществом разрешено к применению у детей до года. Оно является отхаркивающим. К таким можно отнести еще Лазолван.
- Антибиотики. Для детей до года применяются такие препараты, как Сумамед или более слабый Зиннат.
- Препараты для восстановления микрофлоры кишечника. Назначаются такие, как Бифидобактерин или Лацидофил.
- Ингаляции. Используется минеральная вода Боржоми, Беродуал для устранения обструкции, Лазолван.
Специфика лечения грудничков
В процессе лечения бронхита следует организовать режим дня и питания ребенка, а также уделить внимание наружным методам терапии, например, ингаляциям.
Согласно данным врачебной статистики, наиболее подвержены риску развития бронхита дети, возраст которых составляет менее одного года. Подобная тенденция обусловлена тем, что стать причиной развития неприятного заболевания может любая патогенная микрофлора. Таким образом, развитие острого или хронического бронхита на фоне банальной простуды у грудничка является вполне распространенным и уместным явлением.
Но что будет, если не лечить бронхит? Отсутствие своевременного лечения приведет к ухудшению состояния малыша и развитию бронхообструктивного синдрома, то есть, в любой момент ребенок может начать задыхаться, что чревато наступлением летального исхода. Соответственно, проводить лечение следует обязательно, и только в соответствии с назначениями, которые предпишет врач.
Медикаментозное лечение малышей в возрасте до года является отчасти вторичным и применяется только при условии крайней необходимости. Прием большого количества лекарственных препаратов может стать причиной нарушения микрофлоры органов пищеварительного тракта.
Главным образом ребенку необходимо правильное питание, диета и вспомогательные процедуры, более подробно о которых расскажет видео в этой статье, а также приведенная ниже инструкция.
Питание и режим дня
Сбалансированное питание и соблюдение режима дня являются ключевыми моментами в процессе лечения бронхита.
Правильное питание, режим дня и грамотный уход за малышом помогут ускорить процесс выздоровления и добиться наступления положительной динамики в короткие сроки. Организация режима питания и разработка графика приемов пищи зависят от возраста ребенка и способа вскармливания. Если малыш употребляет только грудное молоко или адаптированные смеси, следует кормить ребенка по требованию, а также систематически предлагать воду.
Если ребенку более шести месяцев, и он употребляет овощные и фруктовые пюре, каши, а также иные продукты питания, следует кормить малыша не менее пяти раз в течение дня, но очень небольшими порциями. В этом случае помимо обычной воды рекомендуется предлагать грудничку слабый отвар шиповника, компот из сухофруктов, настой семян укропа.
Независимо от того, сколько лечится бронхит у детей, не рекомендуется соблюдать строгий распорядок дня. Следует позволить ребенку спать и бодрствовать именно столько, сколько ему нужно. В противном случае высока вероятность появления раздражительности и возникновения риска ухудшения состояния малыша.
Медикаментозное лечение
Проводить медикаментозное лечение ребенка в возрасте до одного года следует только под контролем лечащего врача. Самовольное назначение и расчет дозировки лекарственных препаратов может привести к более чем серьезным последствиям, например, общей интоксикации организма.
Доза лекарств и схема их приема зависит от того, как долго лечится бронхит у ребенка, физиологических особенностей малыша, а также имеющейся симптоматики и анамнеза.
В подавляющем большинстве случаев используются следующие препараты:
| Наименование и специфика препаратов | Фармакологические свойства |
Антигистаминные лекарственные препараты: Супрастин, Зиртек и другие | Применяются исключительно в тех случаях, когда ребенок страдает аллергией. |
Отхаркивающие препараты: Лазолван, Амброксол. | Применяются для разжижения мокроты и выведения патогенной слизи из бронхов. |
Муколитики: Флюдитек, Гербион. | Эффективно разжижают мокроты и способствуют устранению сухого кашля. |
Жаропонижающие и обезболивающие: Нурофен. | Используются при повышенной температуре, а также при появлении болезненных ощущений в области груди. |
Противовирусные препараты: Виферон, цена которого достаточно приемлема. | Используются для предотвращения возникновения иных инфекций на фоне бронхита. |
Как уже было сказано выше, назначение к приему лекарственных препаратов является прерогативой лечащего врача. Самостоятельно давать лекарства ребенку допустимо только в экстренных ситуациях, например, на фоне приступа аллергии.
Только совокупное сочетание различных методов и средств позволит устранить причины и симптомы бронхита в короткие сроки, предотвратить возможные осложнения и улучшить общее самочувствие.