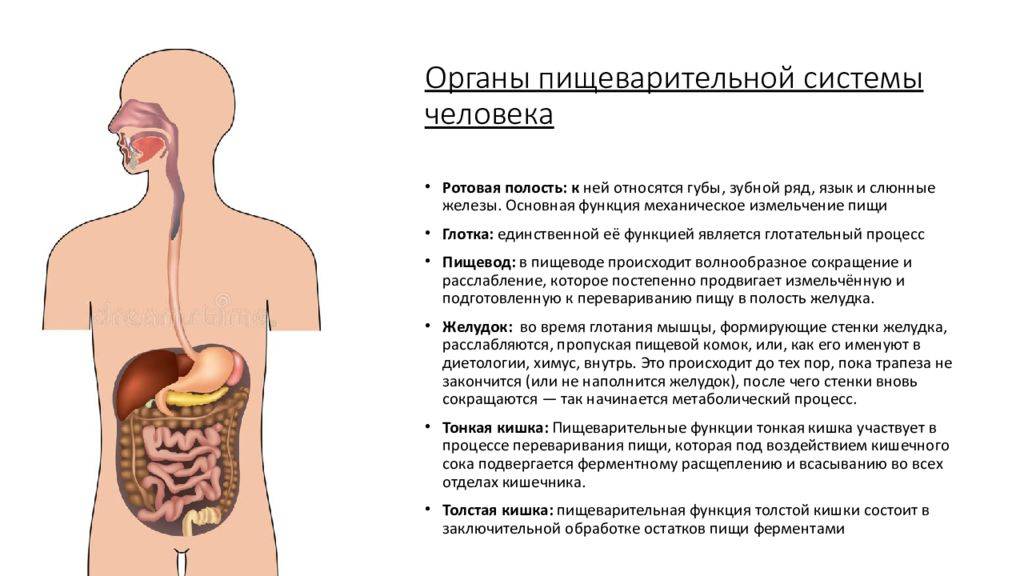
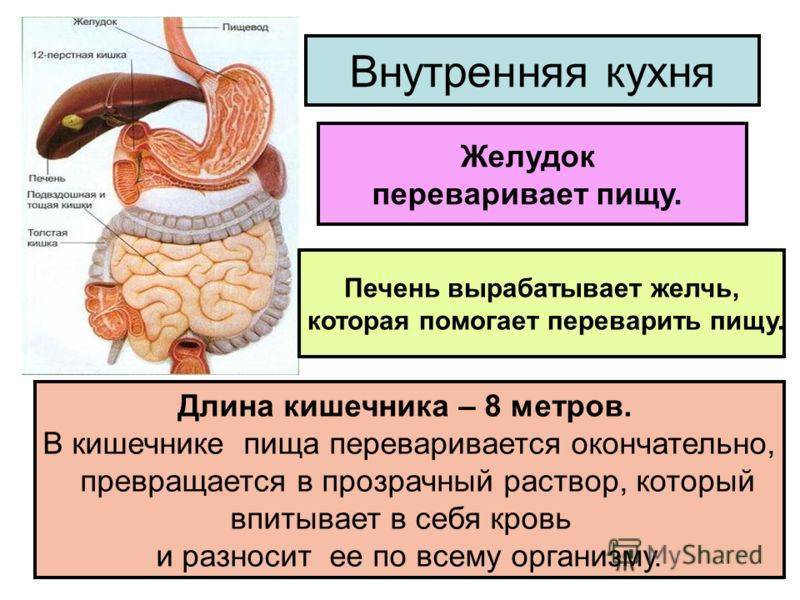
Основные причины патологии
Что делать, если встал желудок? Первая задача – найти первоисточник недуга, спровоцировавший остановку органа. Если причину не устранить, прием медикаментов и народные средства дадут лишь временный эффект.
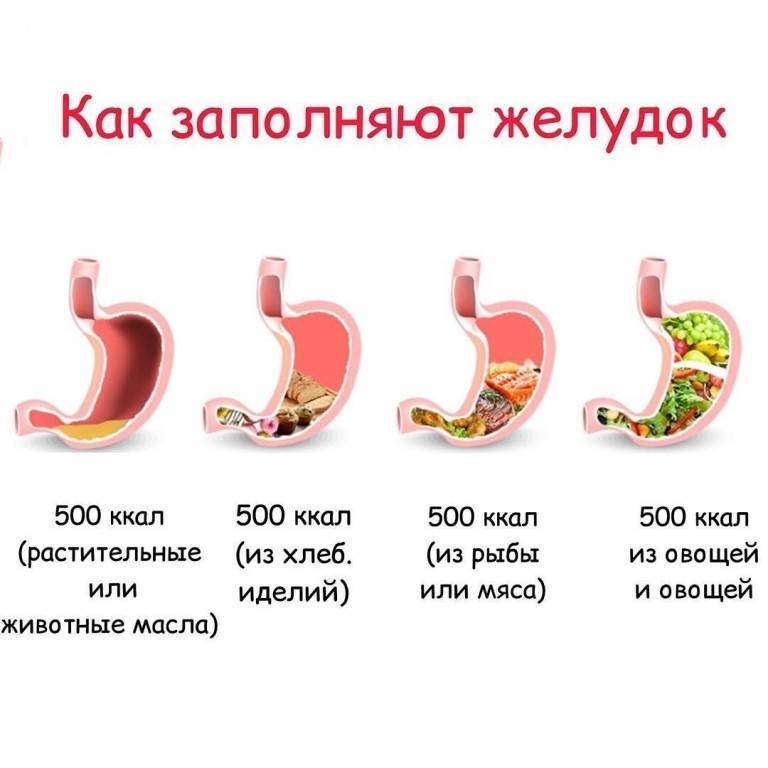
Основной причиной является употребление некачественной и несбалансированной пищи, но патологию могут спровоцировать и следующие факторы:
- соблюдение определенной диеты и резкая потеря веса;
- переедание;
- увлечение острой, пересоленой и копченой пищей;
- злоупотребление курением;
- длительный стресс и переживания;
- различные заболевания ротовой полости;
- опущение желудка;
- недавно перенесенные грипп и пневмония;
- операции на желудке или кишечнике, проводимые под общим наркозом;
- проблемы с желудочно-кишечным трактом;
- возрастные изменения.
Неважно, какая причина вызвала остановку желудка, его функционирование необходимо восстановить как можно скорее
Лечение несварения желудка у детей
Простая диспепсия, вызванная алиментарными нарушениями, не требует госпитализации. Главное назначение исключение из рациона ребенка продукта, который привел к нарушению пищеварительной функции. И также требуется соблюдать диету и режим питания, которые подходят ребенку по возрасту. Грудным детям одно – два кормления рекомендуют заменить на чай или водичку и сократить порции.
Можно малышу давать пить глюкозо-солевой раствор, детский чай, морковно-рисовый отвар. Чтобы улучшить пищеварительный процесс врач может порекомендовать прием ферментов (Панкреатин), для выведения токсических веществ используют сорбенты (активированный уголь, Смекту), а для снятия абдоминальных болей применяют спазмолитики (Но-Шпу, Папаверин).
При функциональной диспепсии восстановить моторику желудка возможно с помощью прокинетиков (препарат на основе домперидона можно дать только детям старше 5 лет). При повышенном газообразовании младенцу поможет сухое тепло на живот или газоотводная трубочка. При средне-тяжелой и тяжелой диспепсии ребенка нужно лечить в условиях стационара.
Терапия заключается в восстановлении электролитного баланса и устранения обезвоживания. Для этого назначается парентеральное введение плазмозаменяющих и солевых растворов, переливание плазмы. Проводится также симптоматическая терапия, например, вводятся противосудорожные препараты, жаропонижающие средства, лекарства для нормализации работы сердечно-сосудистой системы. При токсической диспепсии обязателен прием антибактериальных средств.
 После несварения желудка восстанавливать кишечную микрофлору нужно препаратами с живыми лакто- и бифидобактериями
После несварения желудка восстанавливать кишечную микрофлору нужно препаратами с живыми лакто- и бифидобактериями
Ребенок с диспепсией должен находиться в спокойной обстановке, а также в комфортных температурных условиях. Нужно внимательно следить за тем как развивается синдром, есть ли положительная динамика, также требуется осматривать рвотные массы и испражнения (появились ли там кровь, гной), следить, чтоб рвотные массы не проникли в дыхательные пути.
При несварении желудка следует придерживаться рекомендованной врачом диеты. Нужно избегать продуктов, которые оказывают послабляющее действие или усиливают газообразование, также стоит убрать любую тяжелую и жирную пищу
Важно питаться небольшими порциями, но часто и в определенное время
Доктора советуют не кормить ребенка насильно.
Простая диспепсия, как правило, заканчивается выздоровлением и никак не сказывается на состоянии здоровья малыша в дальнейшем. У ослабленных детей простая диспепсия может превратиться в токсическую, тогда исход заболевания зависит от сроков и полноты оказываемой медицинской помощи. Как быстро ребенок восстановится после органической или парентеральной функциональной диспепсии зависит от течения основной болезни.
Предотвратить несварение желудка у детей можно только при соблюдении возрастной диеты, введении прикорма согласно предписаниям врача, гигиены кормления, а также своевременной и адекватной терапии инфекционных и соматических детских болезней. Лечение несварения желудка у детей должно проводиться под контролем специалиста.
Подобной симптоматикой может проявляться и органическая патология, требующая совершенно другой схемы лечения, а задержка терапевтических мероприятий способствует ухудшению состояния, поэтому только врач может поставить правильный диагноз и оценить тяжесть состояния ребенка.
Если доктор подтвердил наличие функциональной диспепсии, то ребенку необходимо обеспечить покой, давать много жидкости, посадить на диету. При необходимости врач назначает спазмолитики для снятия абдоминальной боли, прокинетики для нормализации моторики желудка, ферменты для улучшения пищеварительной функции.
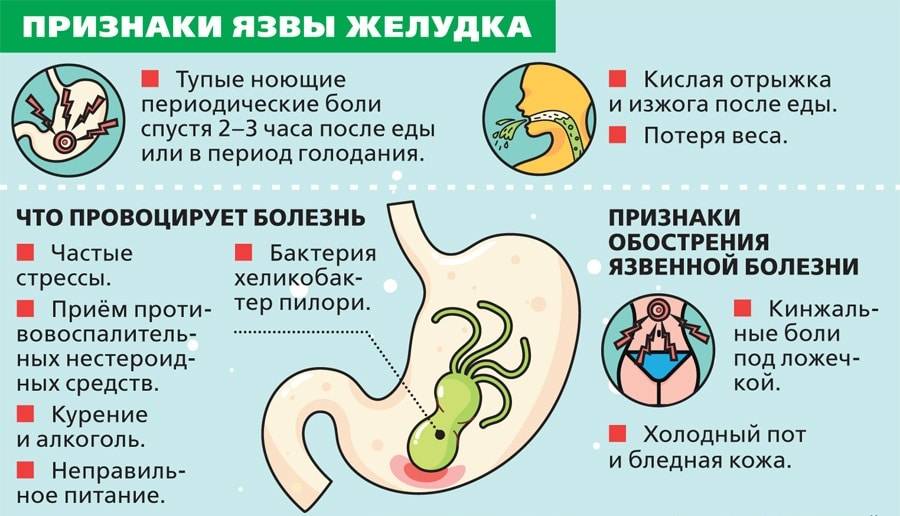
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Признаки и симптомы
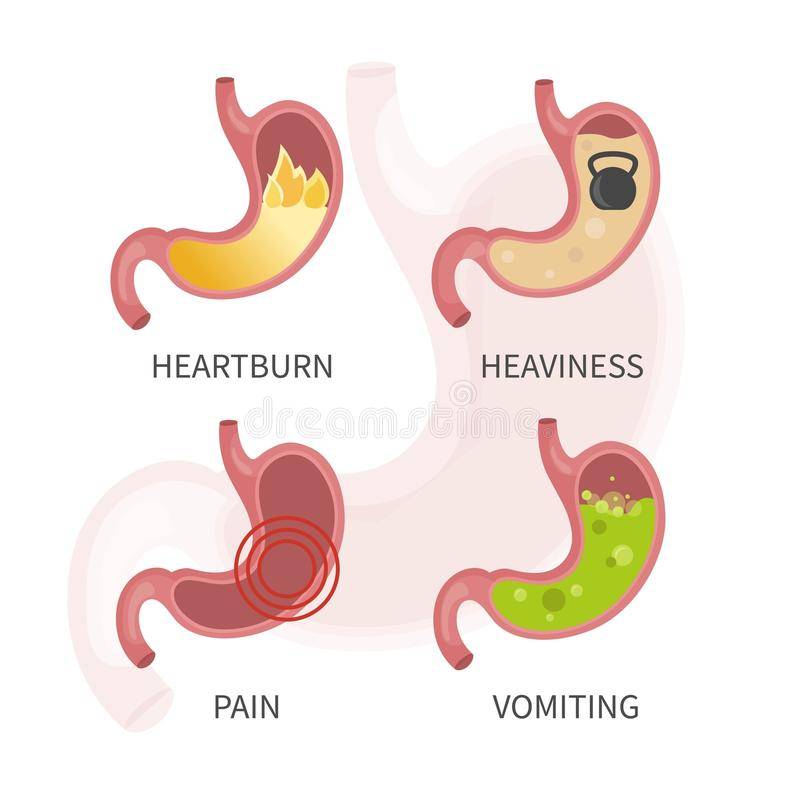
Если у ребенка стал желудок, одним из признаков может быть функциональная диспепсия. Это нарушение нормального функционирования желудка, характеризующееся затрудненным и болезненным пищеварением. Ребенок может жаловаться на боли в эпигастрии, подложечной области, реже – абдоминальном пространстве. Боль чаще всего имеет невысокую интенсивность, жгучий, тупой или кинжаловидный характер.

Симптомы функциональной диспепсии
Среди других симптомов патологии можно выделить следующие проявления:
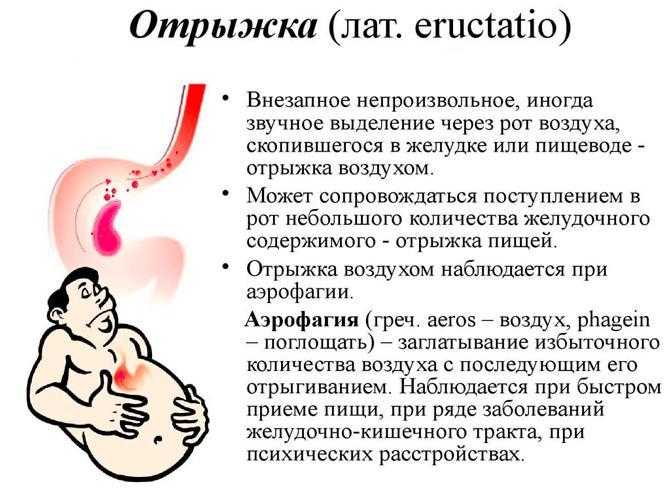
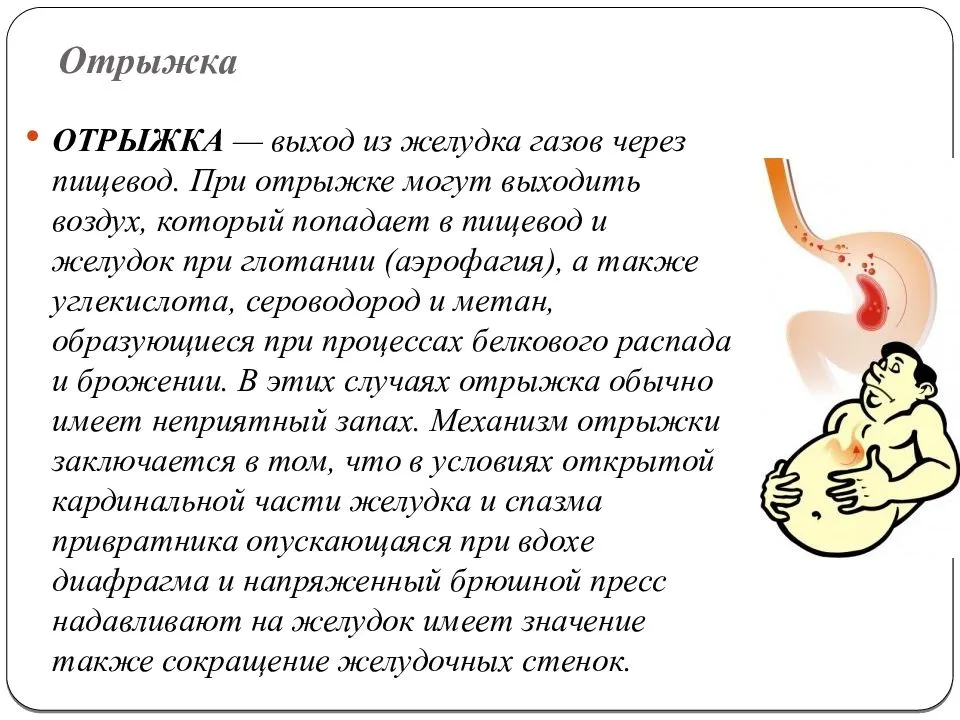
- отрыжка с неприятным запахом, возникающая после каждого приема пищи;
- тяжесть в животе, чувство распирания, давления;
- отказ от еды;
- отсутствие стула в течение нескольких дней;
- тошнота (возможна однократная рвота).
У детей также может появляться одышка, не связанная с физической активностью. Затрудненное дыхание вызвано тем, что переполненный желудок начинает сдавливать диафрагму, препятствуя свободной циркуляции воздушного потока.

Один из симптомов остановки желудка у ребенка — одышка
Обратите внимание! Если родители подозревают остановку желудка у ребенка, то предварительную диагностику можно провести в домашних условиях. Три пальца следует положить на область расположения желудка (верхняя часть живота, срединная линия) и слегка надавить
При нормальной работе желудка будет ощущаться легкая пульсация, а ее отсутствие является одним из основных проявлений остановки желудка. Данный тест подходит только для детей с нормальным телосложением: определить движение желудочных стенок у тучного ребенка в домашних условиях невозможно.
Профилактика и коррекция рациона питания
Чтобы избежать остановки желудка необходимо придерживаться следующих рекомендаций:
- Следить за собственным рационом питания. Он должен быть максимально сбалансированный и полноценный, а продукты – надлежащего качества.
- Избегать злоупотребления алкогольными и газированными напитками.
- Бросить курение.
- Снизить уровень эмоциональной нагрузки.
- Быстро и адекватно проводить лечение хронических заболеваний пищеварительной системы, не затягивать с визитом к врачу.
- В течение дня иметь достаточное количество физической нагрузки.
- Если есть желание подкорректировать собственный рацион – лучше обратиться к квалифицированному диетологу.
Десять самых распространенных причин тошноты
Нет причин для волнения, если тошнота появляется редко, внезапно и связана с легко определяемой причиной. Такой приступ легко купировать и предотвратить в дальнейшем. Однако бывает, что ощущение недомогания возникает регулярно после приема пищи и даже уже стало привычным. Для того чтобы решить проблему, требуется разобраться в том, что ее спровоцировало. Причина не всегда связана с вопросами пищеварения. Нередко симптомы приводят пациентов к эндокринологу, неврологу, кардиологу.
Панкреатит. Это одно из весьма распространенных поражений поджелудочной железы. Встречается у пациентов всех возрастов: и взрослых, и детей. Хроническое течение болезни как раз и характеризуется тягостным ощущением и позывами рвоты после еды, у мужчин часто возникает неприятная отрыжка. Также наблюдается резкий упадок сил, вздутие живота, расстройство кишечника. Может тягостно ныть под ребрами справа. При таких и похожих симптомах необходимо посетить гастроэнтеролога и пройти назначенные доктором обследования.
Заболевания желчного пузыря. Подташнивание начинается уже в процессе приема пищи. Параллельно как будто распирает изнутри живот, ноет в правом подреберье. Часто сопровождается металлическим привкусом и изжогой. Камни в желчном пузыре, воспаление – всё это наиболее распространенные причины, приводящие к таким симптомам. Врач обязательно назначит УЗИ. на основе результатов, подберет грамотное лечение.
Аппендицит. Прислушиваться к организму, выяснять, почему после еды тошнит, причины недомогания, может не быть времени. В таких случаях, как воспаление отростка слепой кишки, требуется немедленная помощь. Что делать? Боль в правой половине живота, рвота, повышение температуры должны стать сигналами для безотлагательной поездки в больницу. Промедление может повлечь серьезные осложнения.
- Язвенная болезнь или гастрит. Тяжесть в животе и чувство распирания, сопровождаемые подташниванием, болью в желудке часто становятся следствием язвенной болезни. Также после приема пищи могут возникать болезненные ощущения, жжение в верхней части живота. С такими симптомами следует как можно скорее обратиться к врачу, который выяснит, почему тошнит, и обозначит перечень лабораторных исследований и УЗИ.
Кишечная инфекция. Резко возникшая тошнота и стремительно нарастающая в большинстве случаев является следствием отравления. Не терпите и не пытайтесь сдерживать рвотные позывы. Правильно будет сразу принять меры, вызвать рвоту самостоятельно, выпить Активированный уголь или другие препараты схожего действия. Если же не становится легче, начала кружиться голова, поднялась температура, то не обойтись без вызова врача.
Гипертония. Регулярное подташнивание после еды на протяжении всего дня может быть следствием повышенного давления. Если вы отмечаете быструю утомляемость, сонливость, головокружение, слабость, отечность по утрам, то рекомендуется посетить кардиолога или терапевта. Достаточно много людей сегодня постоянно принимают препараты, нормализующие давление.
Поражение вестибулярного аппарата. Внезапные головокружения и приступы тошноты – часто при смене положения тела, наклоне или подъеме головы. Потеря равновесия, невозможность задержать взгляд на предмете – всё это симптомы проблем с вестибулярной системой. Такие болезни, как правило, успешно лечатся, поэтому не стоит бояться и затягивать с обращением к специалисту.
Сердечная недостаточность. Отмечаете нарастающее неприятное ощущение, бледность, духота, боль под ложечкой – быстро и срочно к кардиологу, а лучше вызвать скорую помощь. В современном мире инфаркт «молодеет», и нередко даже вполне здоровые внешне люди до 30-40 лет оказываются прикованными к постели в результате эмоциональной или физической перегрузки.
Заболевания щитовидной железы. Незначительное, но постоянное, практически непрерывное подташнивание, сниженный аппетит и нарушенный обмен веществ, усталость и сонливость – с такими симптомами в своей практике часто приходится сталкиваться эндокринологу. Пренебрегать недомоганиями не стоит, так как запущенный гипотиреоз вылечить бывает крайне сложно.
Токсикоз. Описанные выше симптомы, помимо всего прочего, могут свидетельствовать о таком вполне естественном для женщины состоянии, как беременность. На протяжении первого триместра некоторым будущим мамочкам приходится претерпевать сложный период. Головокружение и рвота становятся спутниками на долгие 10-12 недель, причем эффективных средств лечения и профилактики данного состояния не существует.
Напитки для восстановления после рвоты
Вода
После рвоты ребенок может испытывать жажду, поэтому основным напитком, который стоит предложить ему, является вода. Регулярное употребление воды поможет организму вернуть утраченную жидкость и избежать обезвоживания.
Фруктовые соки
Фруктовые соки могут быть хорошим источником витаминов и питательных веществ, которые потребуются для восстановления здоровья после рвоты. Однако, следует избегать соков, содержащих большое количество сахара, поскольку это может ухудшить симптомы рвоты.
Чай
Чай может помочь нормализовать желудок после рвоты. Простой чай без добавления молока и сахара должен быть приоритетным выбором. Кроме того, некоторые виды чая включают в свой состав антиоксиданты, которые считаются полезными для организма и повышают иммунитет.
Кокосовая вода
Кокосовая вода — это естественный источник электролитов, который можно употреблять в качестве напитка после рвоты. Она содержит такие минералы, как натрий, калий и магний, которые помогают восстановить равновесие электролитов в организме. Более того, кокосовая вода не содержит сахара и является низкокалорийным.
Кисломолочные напитки
Кисломолочные напитки, такие как йогурт или кефир, являются хорошим источником пробиотиков и могут помочь избавиться от воспаления желудка. Они должны быть низкожировыми и низкокалорийными, чтобы не оказывать дополнительного воздействия на желудок при рвоте.
Напитки, которые стоит избегать
| Газированные напитки |
| Сладкие фруктовые напитки |
| Алкогольные напитки |
Газированные напитки, напитки с большим содержанием сахара и алкогольные напитки могут оказывать отрицательное воздействие на здоровье после рвоты и должны быть избегнуты.
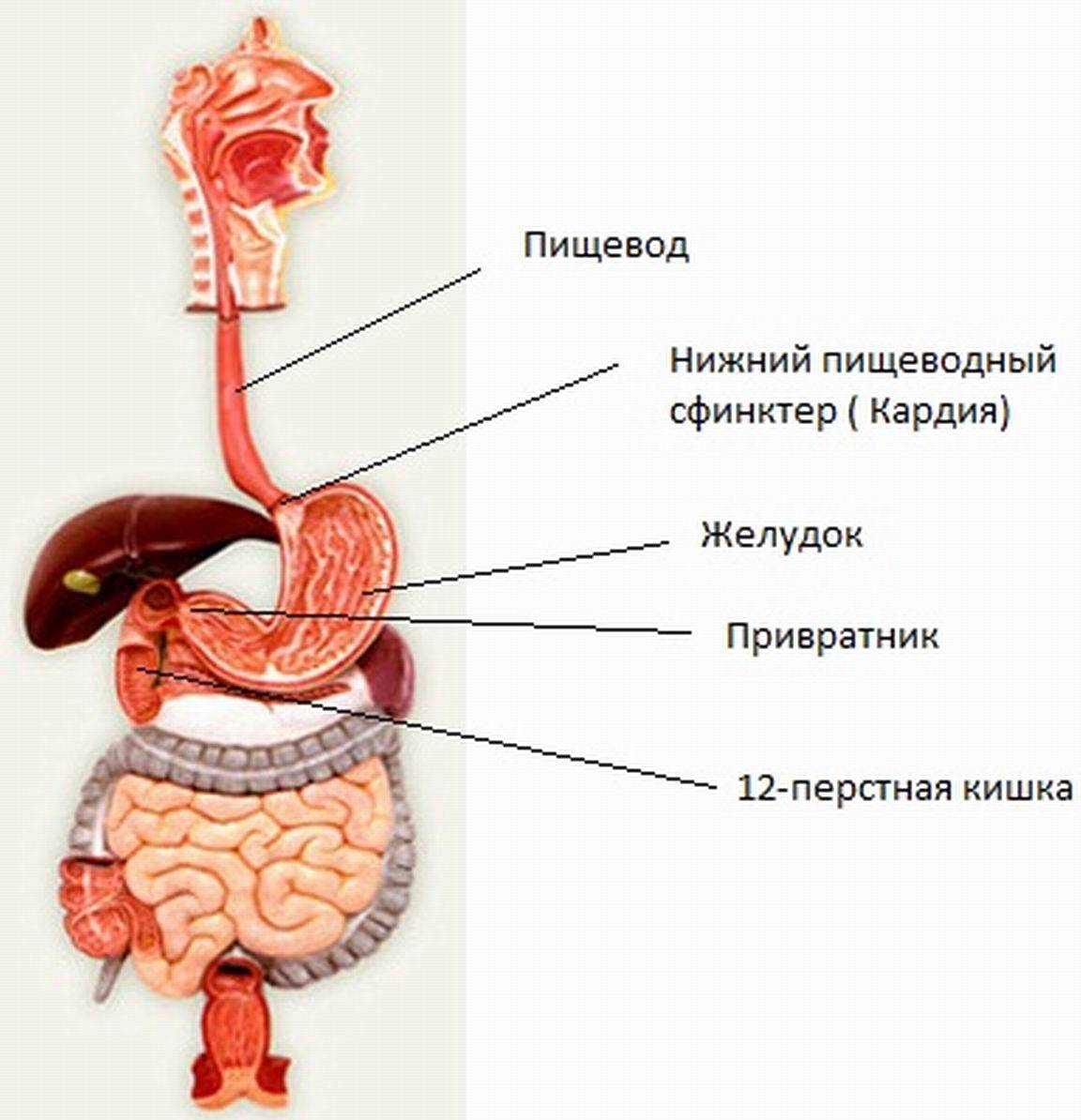
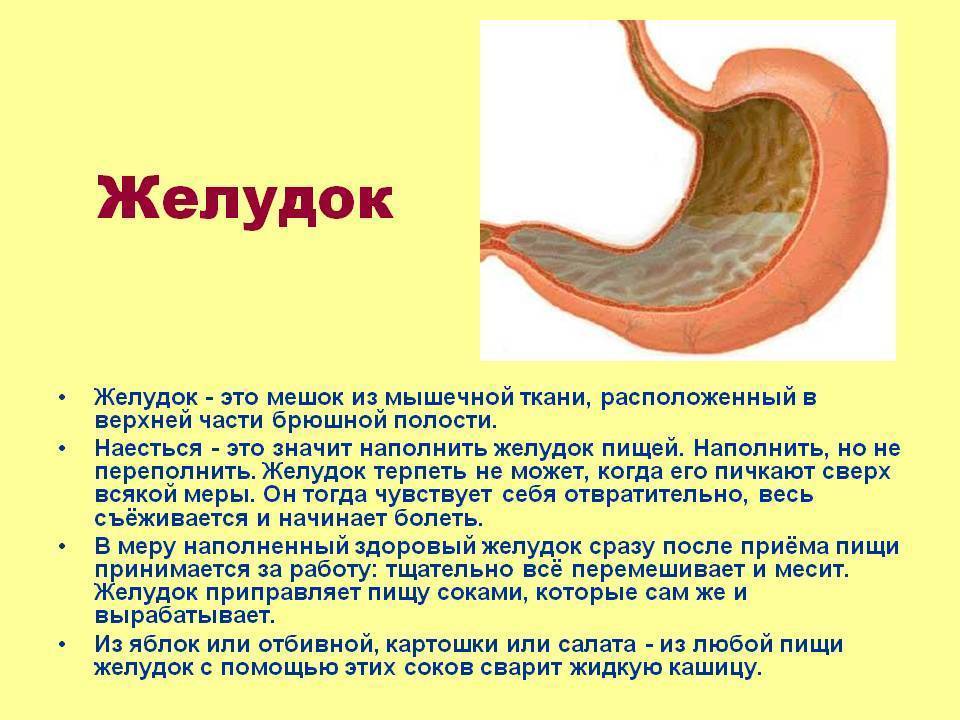
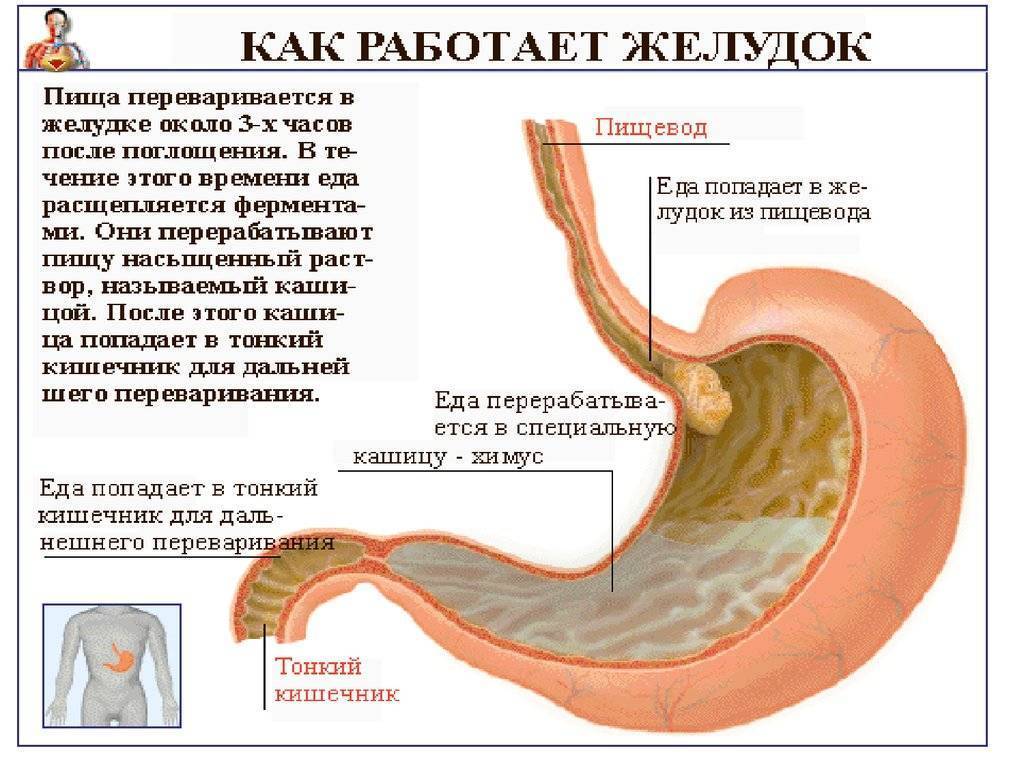
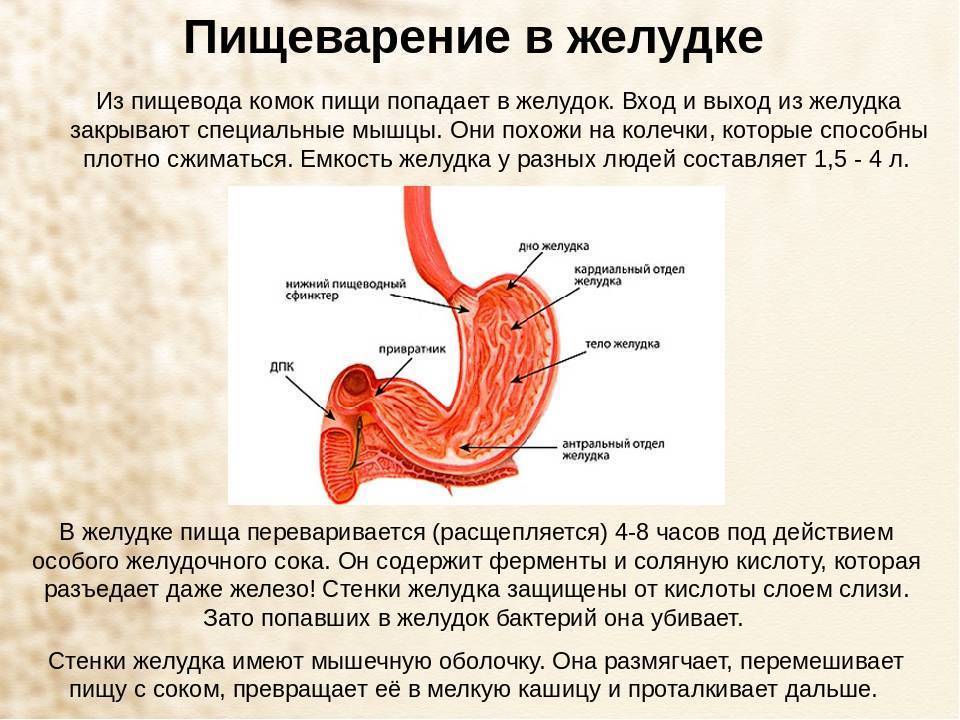
Соляная кислота: функции и роль в пищеварении и желудке
Соляная кислота – это вещество, которое входит в состав желудочного сока и обеспечивает ему кислую среду. Пониженная или повышенная кислотность так же может способствовать остановке желудка, ведь именно наличие нужного количества соляной кислоты обеспечивает нормальное пищеварение. Когда кислотный баланс нарушен, происходит сбой в пищеварительном процессе, а еда «застаиваясь» в желудке, не выходит, вследствие чего мы получаем остановку желудка.
Соляная кислота выполняет следующие функции:
- восстанавливает в желудке нормальную среду
- активизирует секреторную активность желез желудка
- створаживает молоко
- способствует расщеплению белков
- отвечает за моторную активность желудка
Далее перейдем к лечению этого недуга и рассмотрим самые действенные медикаменты.
https://youtube.com/watch?v=8aPwBbFSM1U
Лечение у взрослых
Гастропарез у взрослого пациента требует комплексного подхода к лечению.
Первая помощь
«Остановка желудка» — обобщенное понятие, которое используется в простонародье, и может означать ряд жалоб и состояний. Чаще всего в области желудка люди испытывают дискомфорт, боли различного характера или тошноту. За тошнотой нередко следует рвота.
Если причиной «остановки желудка» стало переедание, и возник дискомфорт, то следует на время отказаться от приема пищи и принять удобную для себя позу. Такая ситуация не является опасной и не требует приема ферментов поджелудочной железы – они никак не помогают пищеварению в желудке.
В случае появления сильной тошноты, можно выпить одно из этих лекарств:
- метоклопрамид;
- домперидон;
- ондансетрон.

Это противорвотные средства, которые также устраняют и тошноту. Принимать их следует строго по инструкции и не часто.
При употреблении в пищу испорченных продуктов, что также может ощущаться дискомфортом в животе и тошнотой, рекомендуется самостоятельно вызвать рвоту. Это позволит эвакуировать из желудка еду с токсинами. Вначале необходимо выпить 500-1000 мл слегка подсоленной воды, после чего надавить пальцами на корень языка. Строго запрещено многократно стимулировать рвоту, так как это может привести к надрыву слизистых оболочек и внутреннему кровотечению.
Хорошей альтернативой распространения пищевого отравления является прием сорбентов в первые часы после появления признаков «остановки желудка». Это может быть Смекта, Полисорб и их аналоги
Однако важно понимать, что эти препараты всего лишь не позволят токсинам всосаться в кишечнике, на желудок они никак не воздействуют
Когда необходимо вызывать бригаду неотложной помощи:
- появление многократной рвоты;
- появление в рвоте прожилок крови или ее темное окрашивание по типу «кофейной гущи»;
- резкая слабость, головокружение и побледнение кожи;
- острая боль в районе желудка, одышка;
- высокая лихорадка, которая не снижается жаропонижающими препаратами.

В остальном, «остановка желудка» не требует скорой помощи. Если тошнота, дискомфорт в верхней части живота или чувство раннего насыщения пищей беспокоят человека часто, следует обратиться в больницу. В данном случае необходимо исключить хронический гастрит, язвенную болезнь, функциональную диспепсию или опухоль желудка.
- Пробиотики и пребиотики — что это такое?.
- Тяжесть в желудке и тошнота: причины.
- Как лечить изжогу, сопровождающуюся болями в желудке?
Народные средства
Средства используют преимущественно при функциональных нарушениях.
Применяют следующие растительные составы:
- Душица обыкновенная заливается кипятком, настаивается около получаса. Отвар нужно пить по 20 мг/день, разделив на две дозы.
- Чайная ложка травы расторопши перед едой запивается чистой водой.
- Корень алтея обыкновенного смешать с плодами фенхеля, залить кипятком (в пропорции 1:1). Настаивать полчаса, пить по стакану после еды.
Упражнения
Если плохо работает ЖКТ, помочь может лечебная физкультура. Работа мышц передней брюшной стенки механически стимулирует органы брюшной полости и улучшает их деятельность.

К числу полезных упражнений относят:
- упражнение «велосипед»;
- упражнение «березка»;
- сгибание ног, лежа на спине.
ЛФК – вспомогательный метод. Как самостоятельный способ коррекции состояния малоэффективен.
Как экстренно помочь при остановке желудка
Итак, факт уже имеется: встал желудок, поэтому нужно быстро предпринять некоторые меры, чтобы орган заработал в нормальном режиме. Самым разумным решением станет употребление специфических лекарственных препаратов, которые смогут быстро «запустить» желудок: Мезим форте, Панкреатин, Пекнзитал. В принципе, это все аналоги, поэтому в домашней аптечке должно быть что-то одно.
Как правило, указанные лекарственные препараты употребляются сразу при появлении первых симптомов остановки желудка – достаточно будет 1 таблетки, редко может понадобиться повторный прием препарата, если через 20 минут не наступит облегчение.
Обратите внимание:
многие, если встал желудок, выпивают «шипучку» (сода с лимонной кислотой, разбавленные водой) или употребляют пищевую соду. У них появляется активная отрыжка, и желудок начинает работать. Такой метод решения проблемы хоть и эффективный, но весьма опасный
При частом употреблении таких средств может развиться и .
Такой метод решения проблемы хоть и эффективный, но весьма опасный. При частом употреблении таких средств может развиться и .
Остановка желудка – неприятное состояние, которое привносит массу дискомфорта в жизнь человека. Исправить ситуацию «в срочном порядке» можно специфическими лекарственными средствами, но это не решение проблемы
Важно обратиться за квалифицированной помощью, получить назначения от врача и строго их придерживаться. Только в этом случае удастся предотвратить остановку желудка и развитие различных заболеваний в будущем. Атония, или проще говоря, остановка желудка является серьезным нарушением работоспособности пищеварительного органа
В этом состоянии пациента мучают боли острого либо ноющего характера, частая отрыжка. Наблюдается понижение аппетита, общее недомогание, тошнота, и дискомфорт. Данное явление может быть спровоцировано неправильным питанием, патологиями пищеварительных органов, перееданием или недоеданием либо истощением организма. Атонии подвергаются люди любого возраста и даже дети. Она может возникнуть в любой период дня и ночи
Атония, или проще говоря, остановка желудка является серьезным нарушением работоспособности пищеварительного органа. В этом состоянии пациента мучают боли острого либо ноющего характера, частая отрыжка. Наблюдается понижение аппетита, общее недомогание, тошнота, и дискомфорт. Данное явление может быть спровоцировано неправильным питанием, патологиями пищеварительных органов, перееданием или недоеданием либо истощением организма. Атонии подвергаются люди любого возраста и даже дети. Она может возникнуть в любой период дня и ночи.
При первых признаках, когда появилась тошнота и стоит желудок необходимо обратиться к специалисту, который подскажет что делать. Однако не каждый пациент может сразу посетить клинику. Как помочь в таких ситуациях?
Народные средства для запуска желудка: рецепты
Многие из нас считаю, что лечение народными средствами ничуть не уступает медикаментозному лечению. Именно поэтому существует достаточно большое количество народных методов помощи при атонии.
Как правило, все народные средства для возобновления работы желудка сходятся к одному — лечения травами. Но так же не отрицается и даже наоборот, приветствуется лечение положительными эмоциями.
Что мы подразумеваем под положительными эмоциями? В первую очередь это насыщенный и активный отдых на природе. Идеальным будет вариант отдыха на море или в горах, а так же посещение ванн с минеральными водами и сеансов массажа.
Не стоит забывать и о своем психоэмоциональном состоянии — ведь не зря говорят, что все проблемы и болезни от нервов. Нужно научиться хотя бы на время отпускать все заботы, а так же переживания и просто получать удовольствие от происходящего.

Народные средства для лечения желудка
Итак, перейдем к целебным отварам. Для приготовления лекарственных настоек и отваров нам понадобятся следующие ингредиенты:
- плоды фенхеля и душица обыкновенная
- корень алтея лекарственного
- кора крушины ольховидной
- порошок расторопши пятнистой
- тысячелистник и цветки ромашки
- большой подорожник
- корень одуванчика
- мать-и-мачеха
- корень женьшеня
- мята и мелиса
Для приготовления первого отвара нужно:
- Взять по 1,5 ст.л плодов фенхеля, корня алтея и коры крушины ольховидной
- затем перемешать все компоненты и взять 1 ст.л готовой смеси
- залить ее 350-400 мл кипятка и поставить на 20 мин на водяную баню
- получившемуся отвару дать настояться 30-40 мин
Рекомендуется такое средство принимать после приема пищи, в количестве 200 мл.

Лечение желудка в домашних условиях
Следующие рецепты довольно просты, но не менее эффективны.
- Перед приемом пищи необходимо съедать по 1 ч.л сухой расторопши, обильно запивая водой.
- Цветки ромашки, мяту и мелису необходимо заваривать как обычный чай, это средство поможет снять напряжение и расслабить организм.
- Корень женьшеня, мать-и-мачеху, душицу, подорожник и остальные ингредиенты из списка.
Необходимо готовить следующим образом:
- взять 1 ст.л сухой и измельченной травы или корня
- затем залить ингредиент 200 мл кипятка и варить несколько минут
- далее отвару надо дать остыть, и процедить его
- средство готово к употреблению в количестве 200 мл
Как уже говорилось ранее, перед приемом какого-либо лекарственного препарата необходимо в обязательном порядке проконсультироваться с врачом. Несмотря на то, что народные средства на основе трав считаются безопасными, нужно помнить, что и у них есть противопоказания, а так же существует такое понятие как «индивидуальная непереносимость».
У каждого человека может быть аллергия на тот или иной компонент, именно поэтому в случае желания полечить себя народными методами, так же рекомендуется обратиться к врачу, и уже совместно с ним выбрать оптимальный, а главное безопасный вариант лечения травами, который принесет Вашему организму исключительно пользу. Разобравшись с причинами, симптомами атонии, а также всевозможными способами лечения этого заболевание, нужно, конечно же, поговорить о питании человека во время остановки желудка и после того, как недуг стал отступать.
Что можно давать ребёнку после прекращения рвоты в первые дни?
Даже после превращения рвоты не следует сразу же переходить на общий стол
Важно подготовить организм ребёнка для привычной пищи
Рекомендованные продукты
Рекомендуется в первую очередь вводить кашу, сваренную на воде. Для детей до года существуют безмолочные каши промышленного производства. Если рвота сопровождалась диареей, то рекомендуется предлагать ребёнку рисовую кашу. Также можно гречневую и кукурузную. Кашу рекомендуется начинать давать с небольших порций, то есть с одной трети или половины. Постепенно, смотря на реакцию, следует увеличивать объём кормления.
Также можно предлагать овощи, приготовленные на пару. Мясо рекомендуется давать постное. Готовить необходимо в виде котлеток или пюре. Жареные блюда вводить ребёнку после заболевания не следует. Можно малышу предлагать фрукты: бананы, яблоки. В качестве перекуса разрешается кушать постные галеты, сухари из чёрного хлеба.

Рекомендуемые напитки
Потреблять жидкость также следует продолжать в полном объёме. Существуют некоторые нормы для каждого возраста
Важно употреблять большое количество жидкости для быстрейшего выведения токсинов из организма: до 3 лет — 1 литр, 3 — 7 лет — 1,5 литра, >7 лет — 2 литра. В качестве жидкости ребёнку можно предлагать воду, компоты, разведённые соки и морсы
Методы термической обработки
Рекомендуется подавать блюда, прошедшие термическую обработку. Идеальным вариантом являются продукты, приготовленные на пару. Овощи и фрукты необходимо тщательно мыть и обрабатывать кипятком. Пища должна быть щадящей для ослабленного желудочно-кишечного тракта.
Запрещённые продукты
Запрещается употребление молочных продуктов, особенно после ротавирусной инфекции. Острые, копчёные продукты также должны быть исключены из рациона ребёнка. Не рекомендуется давать шоколад и другие кондитерские изделия
Также важно не употреблять белый хлеб и сдобы. Жирные сорта мяса и рыбы, колбасы, сало должны быть временно исключены из меню
Лекарственные препараты для улучшения пищеварения и восстановления флоры
На современном фармрынке существует небольшое количество препаратов, которые способны восстановить микрофлору кишечника, а также способствующих быстрому выздоровлению. К таким препаратам относятся: Линекс, Нормобакт, Бифиформ. Данные лекарственные средства имеют доказательную базу и имеют специальные детские формы для употребления.
Пищевое отравление: рекомендации по питанию для ребенка
После пищевого отравления необходимо соблюдать определенные рекомендации по питанию, чтобы помочь организму ребенка восстановиться и избежать повторного возникновения проблем. В данной статье представлены общие принципы питания при пищевом отравлении, а также примерное меню с различными детскими рецептами.
Основные принципы диеты при отравлении:
Исключить запрещенные продукты. После пищевого отравления следует исключить продукты, которые могут вызвать дополнительную нагрузку на пищеварительную систему и могут быть сложно усваиваемыми для организма. К таким продуктам относятся жирные, жареные, острые, пряные, консервированные, мучные, сладкие, газированные напитки.
Постепенно вводить пищу. После пищевого отравления ребенку следует давать пищу небольшими порциями через равные промежутки времени, чтобы не перегружать пищеварительную систему.
Питьевой режим
Важно обеспечить ребенку достаточное количество жидкости для восполнения потерь в организме. Рекомендуется пить чистую воду, нежирный кисломолочный напиток, травяной чай без сахара.
Примерное меню при диетическом питании после пищевого отравления:
| Дни | Завтрак | Полдник | Обед | Полдник | Ужин |
|---|---|---|---|---|---|
| Первый день | Овсяная каша на воде, куриное филе отварное, отварное яйцо | Треска запеченная с овощами | Жидкий овощной суп, паровая котлета из птицы | Киселевый морс без сахара | Творог нежирный, вареная рыба |
| Второй день | Рисовая каша на воде, куриной фарш запеченный | Салат из свежих овощей | Пюре из тыквы с паровым для советы овощным пюре | Киселевый морс без сахара | Тушеная рыба с овощами |
| Третий день | Манная каша на воде, курица отварная | Треска отварная с овощами | Бульон с птицей, котлеты из куриного фарша | Киселевый морс без сахара | Вареная рыба, творог нежирный |
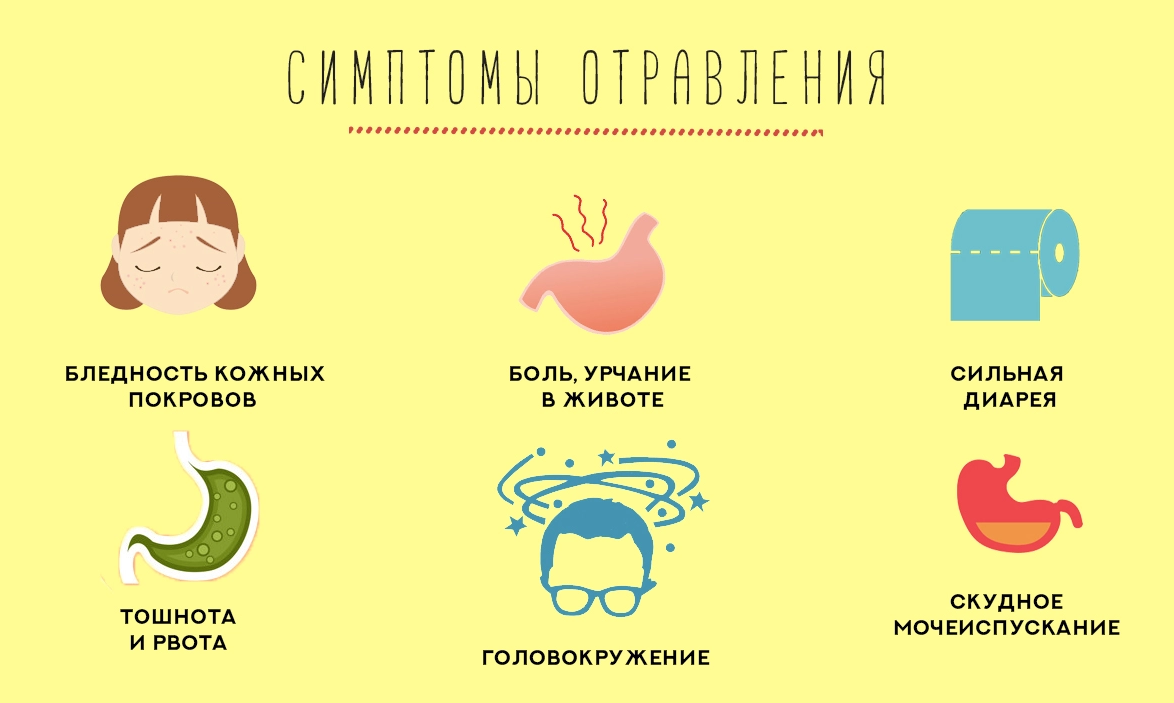
Симптомы и причины отравления:
При пищевом отравлении могут проявляться следующие симптомы:
- Рвота
- Диарея
- Тошнота
- Боль в животе
- Слабость
Причинами пищевого отравления могут быть: неправильное приготовление пищи, использование просроченных продуктов, нарушение правил личной гигиены, контакт с больными гриппом или другими инфекционными заболеваниями.
Очень важно улучшить режим питания ребенка после пищевого отравления. Чтобы сделать это эффективно, родителям необходимо выбирать организованный подход к составлению меню, учитывая особенности пищеварения и детского организма в целом
Следуя принципам диеты и рекомендациям, можно помочь ребенку быстрее выздороветь и поддерживать его здоровье в дальнейшем.