Как происходит диагностика конъюнктивита у детей?
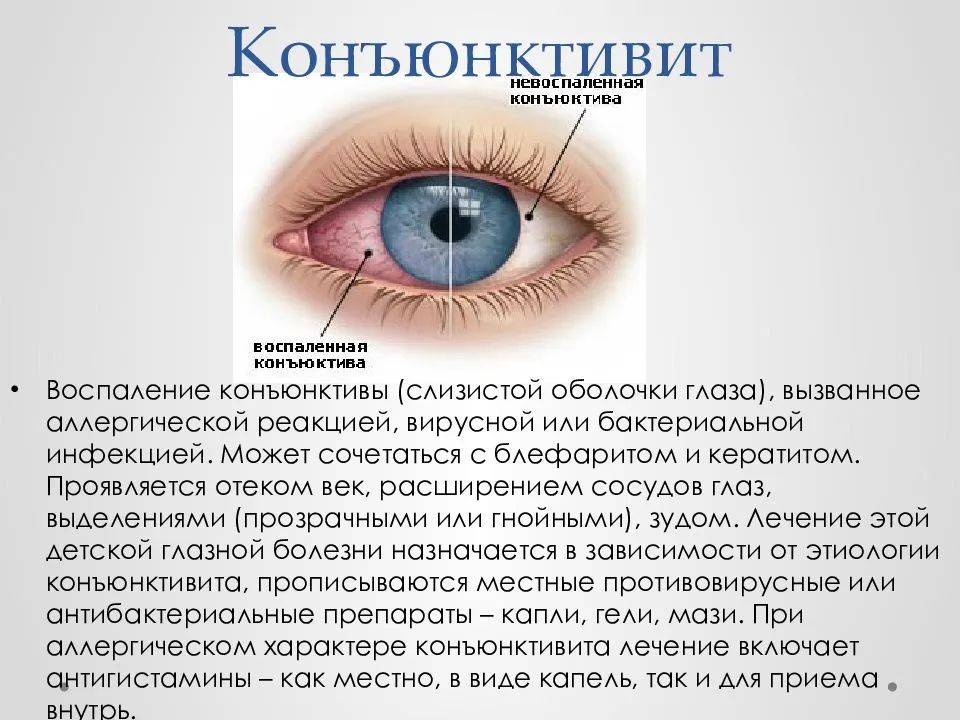
Конъюнктивит у детей является распространенным заболеванием, вызывающим воспаление слизистой оболочки глаза. Для определения наличия конъюнктивита у ребенка наиболее эффективными являются осмотр конъюнктивы глаза и сбор анамнеза.
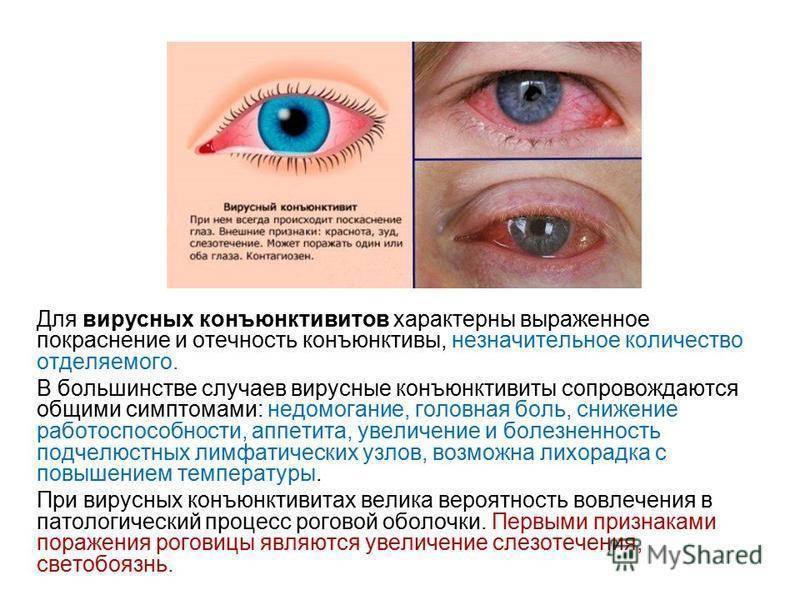
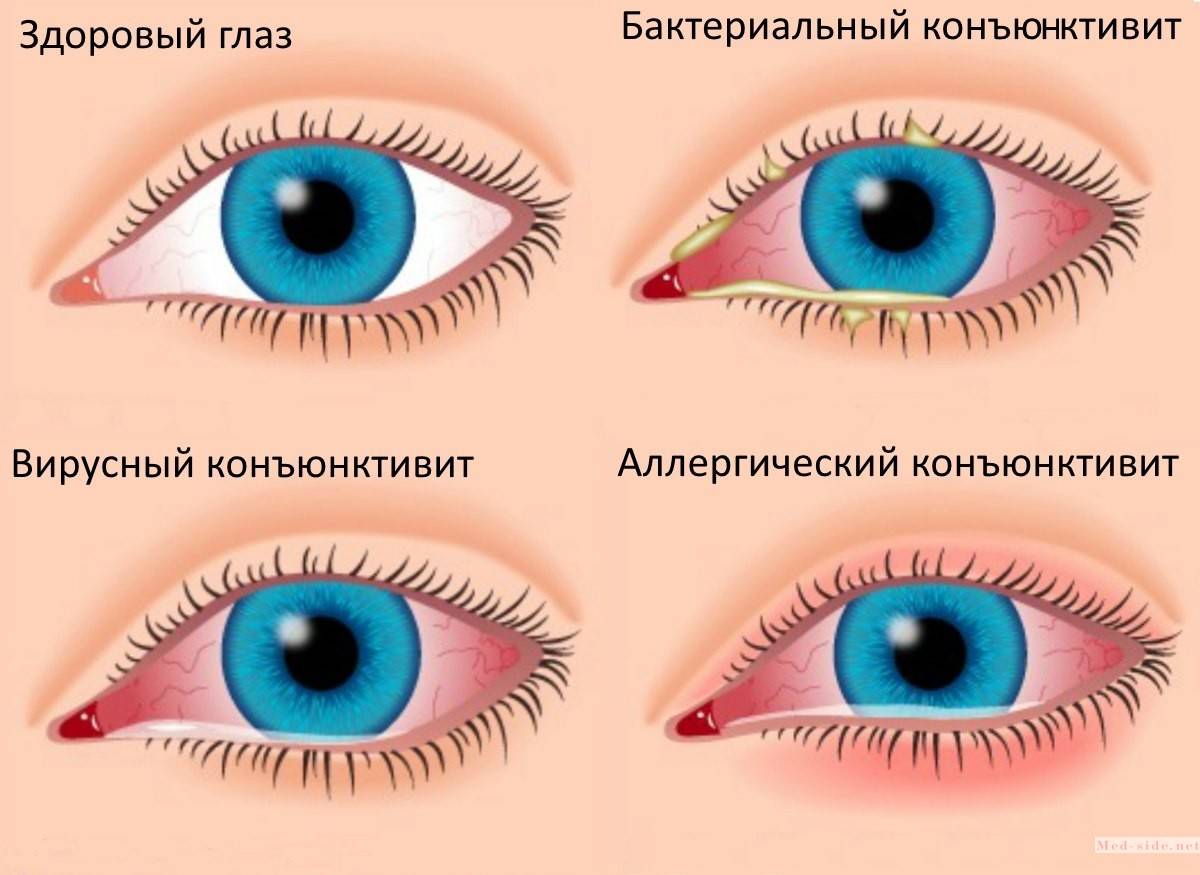
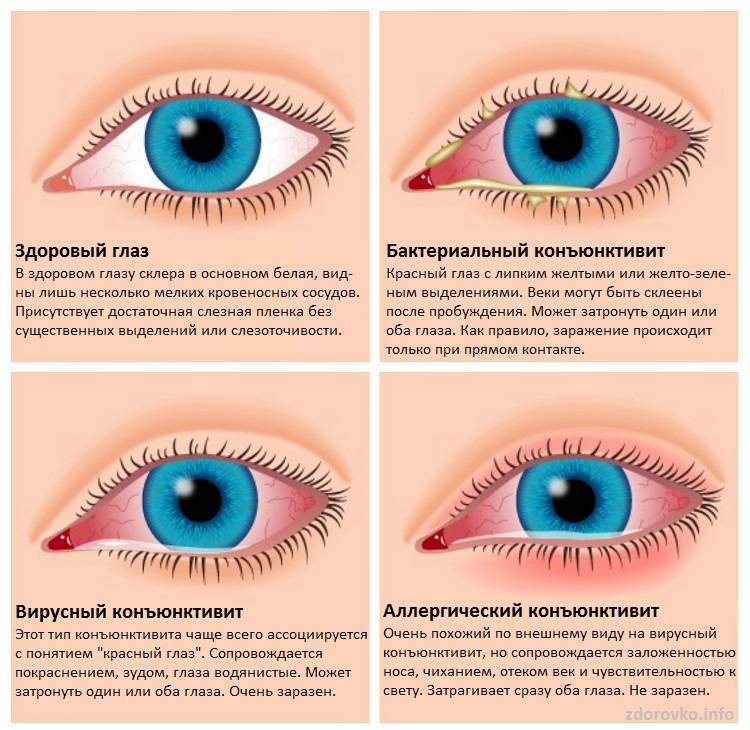
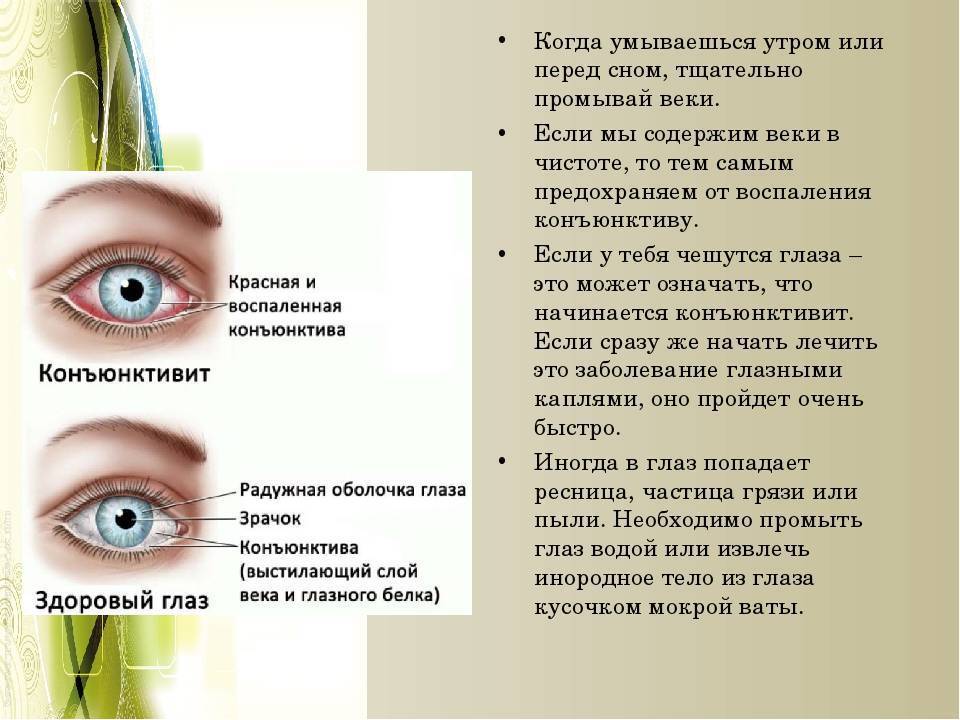
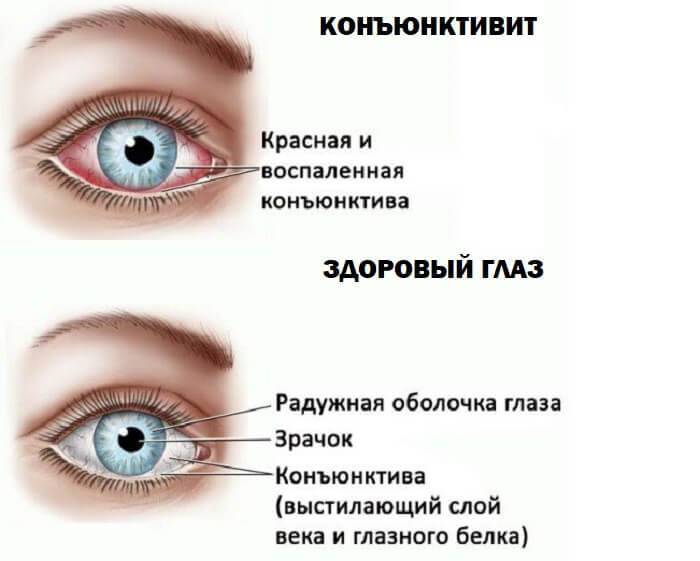
Врач может обратить внимание на следующие признаки конъюнктивита: красноту глаза, покрывший глазной белок непрозрачный слой слизисто-гноевой выделения, отек, зудение и жжение в глазах. Если эти симптомы присутствуют, то скорее всего это конъюнктивит
Для уточнения диагноза может использоваться культура микроорганизмов с поверхности конъюнктивы. Это позволит выявить возбудителя заболевания и подобрать наиболее эффективный препарат для лечения. Также может назначаться общий анализ крови и мочи.
Важно отметить, что при наличии симптомов конъюнктивита у ребенка следует немедленно обратиться к врачу, чтобы получить диагноз и назначить правильное лечение. В случае отсутствия лечения конъюнктивит может стать хроническим и привести к серьезным последствиям для зрения
Характерные симптомы гнойного конъюнктивита глаз у ребёнка
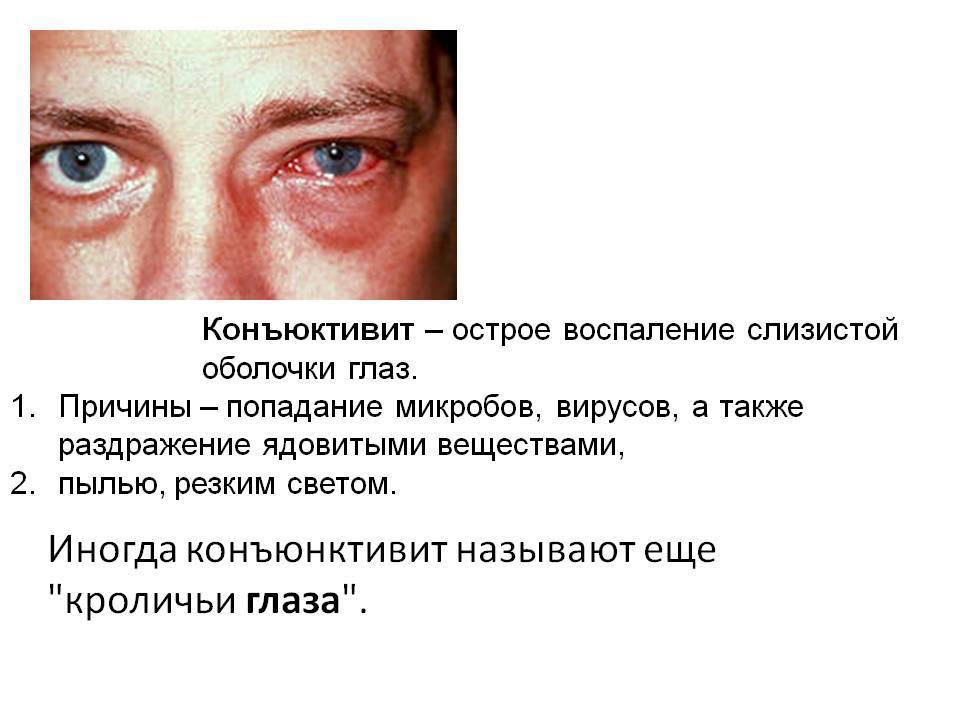
Гнойный конъюнктивит у детей — довольно частое явление. Возникает он на фоне попадания в полость конъюнктивы гноеродных микроорганизмов.

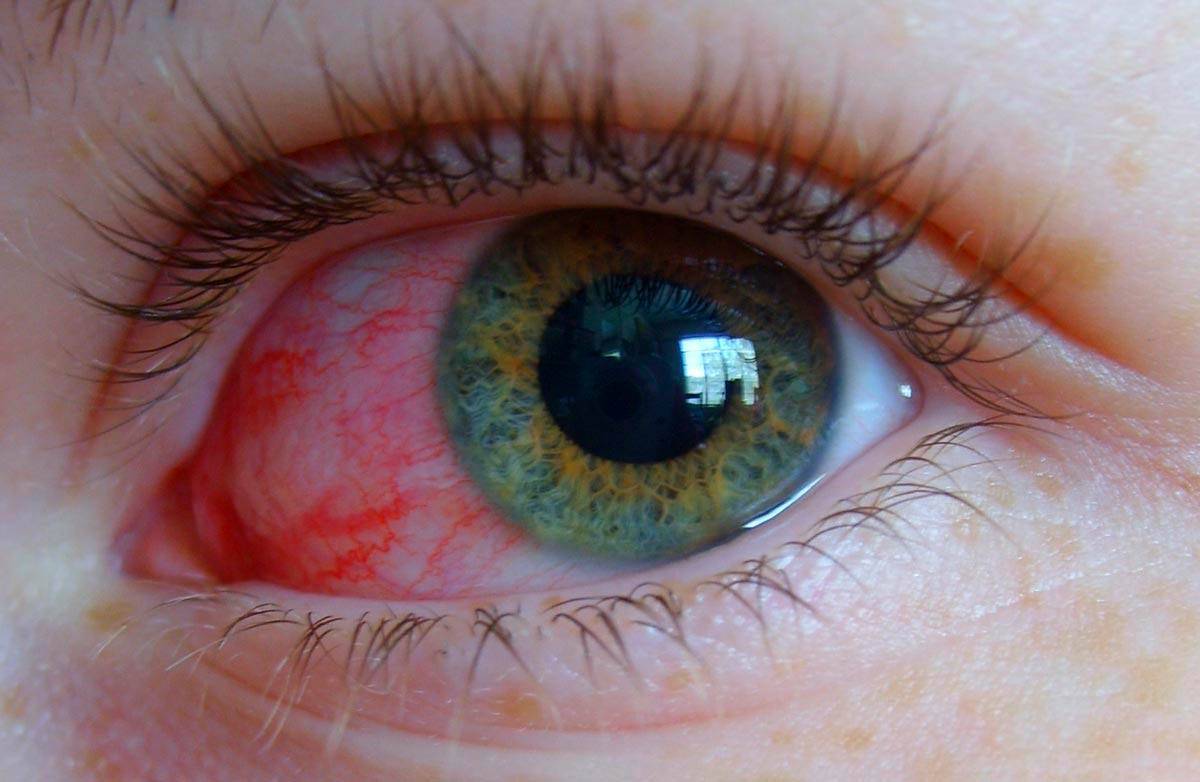
Фото 1. Конъюнктивит с гноем у маленького ребёнка. Глазные белки покраснели, наблюдаются обильные гнойные выделения из глаза.
Симптомы:
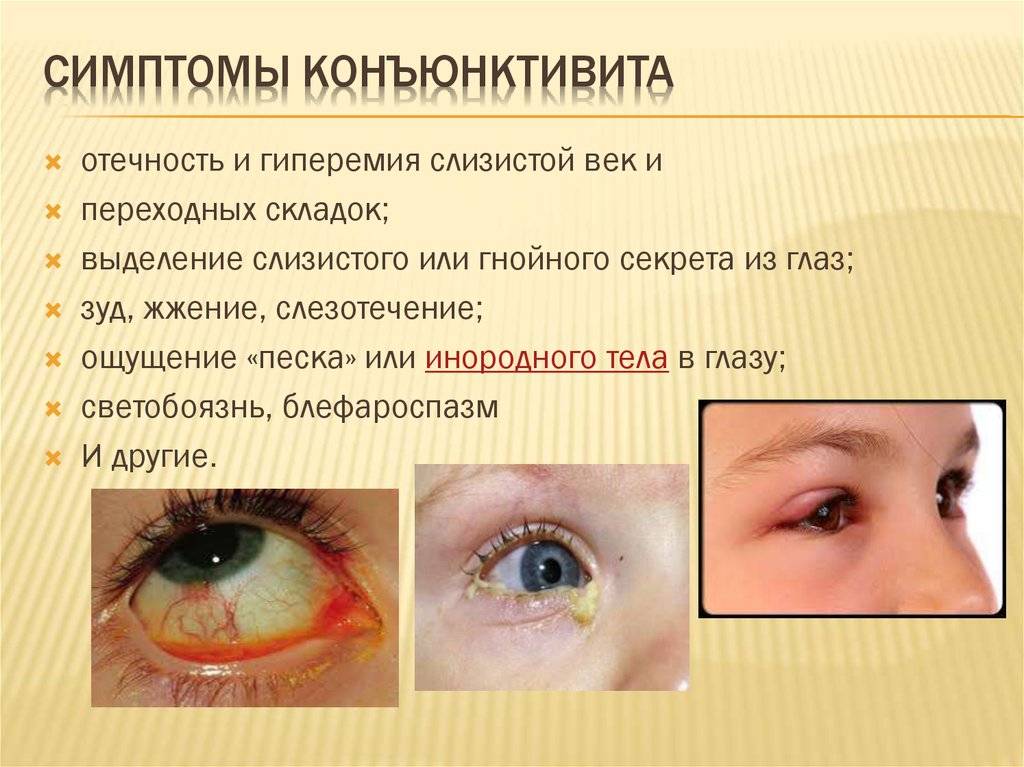
- Покраснение конъюнктивы сначала одного, а через 1—3 дня обоих глаз.
- Гнойное отделяемое из глаз.
- Слипшиеся веки, особенно по утрам, с образованием сверху жёлтой корочки.
- Слезотечение.
- Светобоязнь.
- Совсем маленькие дети отличаются более выраженной клиникой: лихорадка, нарушение сна и аппетита, распространение инфекции на близлежащие ткани.
- Дети постарше жалуются на жжение и зуд.
Лечение покраснения глаза у ребёнка
В большинстве случаев покраснение глаза у ребёнка является симптомом заболевания и требует лечения. Необходимо обратиться к врачу-офтальмологу, который определит причину и поставит диагноз.
При инфекционных заболеваниях использование антибиотиков может быть необходимым. Для улучшения состояния ребёнка можно использовать капли, глазные мази или комбинированные препараты.
При аллергических реакциях на препараты или сезонную аллергию необходимо установить аллерген и исключить его воздействие на ребёнка. Врач может назначить антигистаминные капли и мази, а при тяжёлых случаях – системные препараты.
Для снятия воспаления и опухоли можно использовать общие противовоспалительные препараты, например, ибупрофен, но только после консультации с врачом.
Основное правило при лечении покраснения глаза у ребёнка – не использовать непроверенные или самостоятельно подобранные препараты. После визита к врачу-офтальмологу, следует строго придерживаться назначений и не прекращать лечение без его разрешения.
Народные методы лечения: что можно предпринять?
А можно ли, и если да, то, как лечить воспаленные глазки у малыша народными методами? Действительно, народная медицина предлагает множество способов лечения некоторых заболеваний. Приведем несколько из них:
- Настой ромашки или черного чая без вкусовых и ароматических добавок (1 столовая ложка цветков ромашки или 1 чайная ложка заварки на 200 мл кипятка). Настой остудить, тщательно процедить. Промывать глаза при гнойном конъюнктивите или дакриоцистите от внешнего уголка глаза к внутреннему. На каждый глаз – отдельный ватный диск или кусочек марли. Не используйте простую вату: ее ворсинки при попадании на конъюнктиву усиливают раздражение.
- Соленая вода (10 г соли на литр охлажденной кипяченой воды). Делайте промывания таким раствором при гнойном конъюнктивите или дакриоцистите тем же способом, что описан для настоя ромашки и чая. Этот метод отлично подходит для очищения глаз от гноя и разлипания век перед процедурой закапывания лекарства.
- Металлическая ложка. При первых симптомах ячменя (покраснение края века, боль при моргании) проведите металлической ложкой трижды по краю пораженного века. При образовании гнойника метод уже не поможет. Он основан на действии холода, успокаивающем воспаление на начальной стадии.
Глаза – одни из самых важных органов чувств человека. Любое запущенное воспаление глаза у ребенка может привести к частичной или полной потере зрения. Поэтому следите за здоровьем зрительного аппарата у малыша и при первых неблагоприятных симптомах обращайтесь к врачу. Не забывайте также о плановых посещениях детского офтальмолога спустя 1, 6 и 12 месяцев с момента рождения: они помогут своевременно выявить и устранить другие патологии зрения, если они есть.
Покраснел, отек и гноится глаз у новорожденного ребенка 2, 3 месяца, годовалого, двухлетнего: причины, лечение дома
Покраснения и гнойные корочки на глазах, отеки век — распространенная проблема, с которой сталкивается большинство малышей. Такие симптомы должны не вызывать панику у молодых родителей, а лишь служить сигналом для их немедленного лечения.
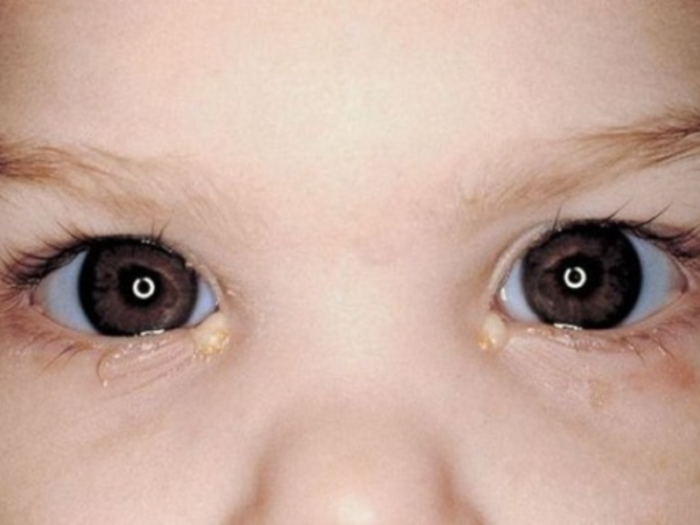
Отек век и гнойные выделения у новорожденных и малышей говорят о следующих возможных заболеваниях:
- Конъюктивит — воспаление конъюктивы глаза бактериального, вирусного и аллергического происхождения.
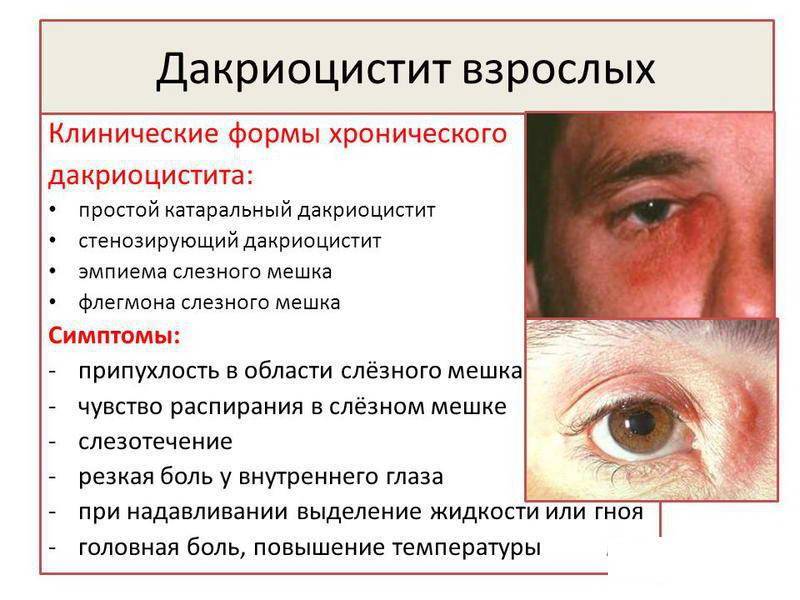
- Дакриоцистит — воспаление при врожденной непроходимости носослезного канала, приводящая к застаиванию в нем слез и размножению микробов.
- Трахома — тяжелое хроническое инфекционное воспаление глаз, которое вызывается бактериями рода Хламидии. Без должного лечения приводит к слепоте.
- Ячмень — гнойное воспаление в волосяных мешочках ресниц.

Отек нижних век у ребенка
Причины возникновения недугов разнообразны, и среди них выделяют:
- Неправильная гигиена. Очень часто малыши постарше чешут глазки грязными руками, занося таким образом патогенные микробы на незащищенную слизистую глаза.
- Инфицирование глаз во время прохождения по родовым путям. У грудничков, рожденных естественным путем, глаза могут воспалиться из-за заражения хламидиями, стрептококками, кишечной палочкой. Это происходит в случае, если у мамы на момент родов имеются инфекции родовых путей. Известны также случаи внутриутробного заражения.
- Попадание в глаза мелких инородных тел (реснички, сора, пыли). Выделение гноя и повышенная слезоточивость в этом случае — способ организма очистить орган зрения естественным путем.
- Врожденная пониженная проходимость слезного канала. Эта причина характерна для новорожденных.
- Нагноение глаз у новорожденных может быть также следствием профилактического закапывания Альбуцида.
- Аллергическая реакция организма.
- Покраснения, отек и гнойные выделения из глаз нередко сопровождают грипп и ОРВИ.
При появлении указанных симптомов необходимо как можно скорее обратиться к офтальмологу для выяснения их причины и назначения грамотного лечения. Однако если оперативная медицинская помощь недоступна, на помощь приходят средства народной медицины.
Правильное и своевременно начатое лечение — залог скорейшего выздоровления ребенка
Вот почему важно знать, как правильно помочь малышу самостоятельно в домашних условиях
Блефарит у детей: симптомы, диагностика и лечение
Признаки болезни
Блефарит схож по симптоматике с другими заболеваниями. Поэтому при выявлении любых из перечисленных ниже признаков родителям не стоит делать самостоятельные выводы, а сразу же обращаться к специалисту.
Симптомы блефарита:
- гиперемия (покраснение) конъюнктивы;
- зуд;
- припухлость век;
- выпадение ресниц;
- жжение;
- сужение глаз;
- раздражение под нижним веком;
- корки по краям ресниц, переходящие в кровоточащие язвы;
- воспаление мейбомиевых желез – вытекание бело-желтой массы из-под век при надавливании;
- шелушение кожи вокруг глаз, в зоне бровей, на голове;
- сосудистая сеточка на лице.
При наличии нескольких симптомов ни в коем случае нельзя медлить или проводить самолечение. Ребенка нужно показать специалисту для правильной диагностики и назначения лечения.
Вопрос-ответ:
Почему у ребенка появляется покраснение нижнего века?
Покраснение нижнего века у ребенка может быть вызвано различными причинами, включая аллергическую реакцию на косметические средства, инфекционные заболевания, врожденные аномалии, а также механические повреждения
Важно обратиться к врачу для определения точной причины и назначения соответствующего лечения
Какие симптомы сопровождают покраснение нижнего века у ребенка?
Помимо покраснения, у ребенка могут наблюдаться такие симптомы, как зуд, отечность, слезотечение, покраснение склеры глаза, появление высыпаний на коже века. Если такие симптомы появляются, необходимо обратиться к врачу для диагностики и лечения.
Какой врач занимается лечением покраснения нижнего века у ребенка?
Лечение покраснения нижнего века у ребенка проводит офтальмолог. При обращении к врачу будет проведено осмотр, возможно назначение дополнительных исследований (например, анализ мазка с века), после чего будет определена причина покраснения и назначено соответствующее лечение.
Какими методами можно лечить покраснение нижнего века у ребенка?
Методы лечения покраснения нижнего века у ребенка зависят от причины. Например, при аллергической реакции могут назначаться антигистаминные препараты, при инфекционных заболеваниях — антибиотики или противовирусные препараты. Также может быть рекомендовано применение местных средств, таких как глазные капли или мази
Важно следовать рекомендациям врача и проходить полный курс лечения
Можно ли лечить покраснение нижнего века у ребенка в домашних условиях?
Покраснение нижнего века у ребенка может быть вызвано различными причинами, включая аллергическую реакцию, инфекцию или раздражение от механического воздействия. Рекомендуется обратиться к врачу для точного диагноза и назначения соответствующего лечения.
Какие симптомы сопровождают покраснение нижнего века у ребенка?
Помимо покраснения, у ребенка может наблюдаться отечность, зуд, покраснение конъюнктивы (белка глаза), выделение из глаза и дискомфорт. Если симптомы усугубляются или не проходят в течение нескольких дней, следует обратиться к врачу.
Как можно лечить покраснение нижнего века у ребенка?
Лечение покраснения нижнего века у ребенка зависит от причины. В случае аллергической реакции, врач может рекомендовать применение антигистаминных препаратов или мазей. Для инфекций могут назначаться антибиотики или антивирусные препараты. При механическом раздражении рекомендуется избегать трения и надавливания на веко, а также применять мази для смягчения и защиты кожи.
Может ли покраснение нижнего века у ребенка быть признаком серьезного заболевания?
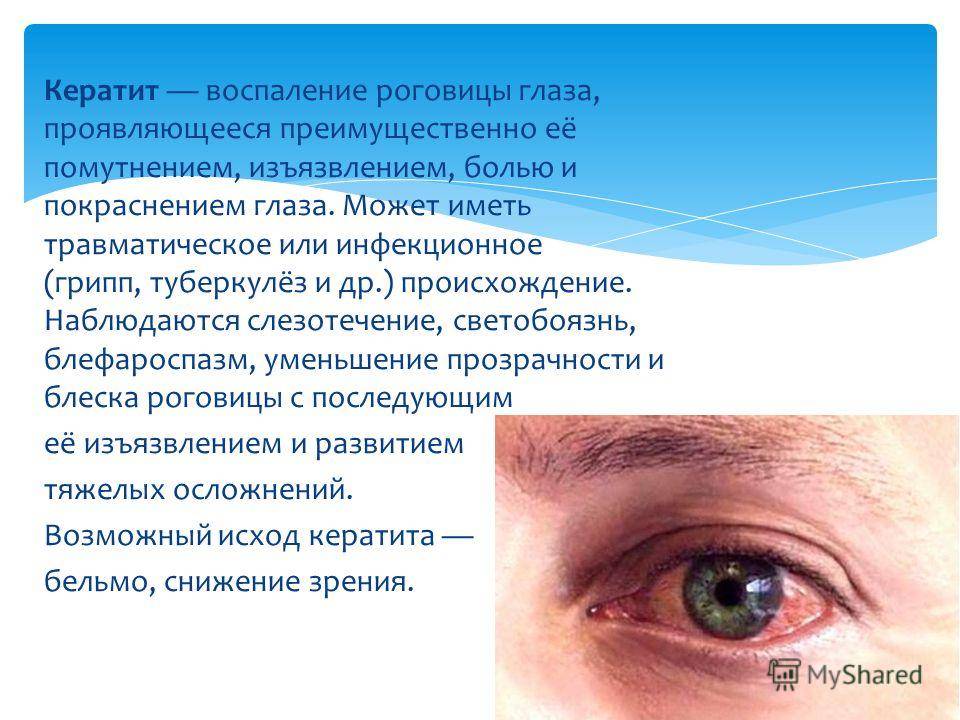
Покраснение нижнего века у ребенка может быть признаком различных заболеваний, включая конъюнктивит, кератит, воспаление век или даже глазной герпес
Поэтому важно обратиться к врачу для диагностики и назначения соответствующего лечения
Как можно предотвратить покраснение нижнего века у ребенка?
Для предотвращения покраснения нижнего века у ребенка рекомендуется следить за гигиеной глаз, избегать контакта с возможными аллергенами, такими как пыль, пыльца, животные шерсти и др
Также важно убедиться, что ребенок не трет глаза грязными руками и не использует чужие косметические средства
Почему дети часто страдают от конъюнктивита?
Конъюнктивит – это распространенное и часто встречающееся заболевание у детей. Оно вызывается воспалением конъюнктивы – тонкой прозрачной оболочки, покрывающей белок глаза и внутреннюю поверхность век.
Во-вторых, дети часто имеют дело с другими детьми, и инфекции могут распространяться быстрее в местах, где дети собираются вместе, таких как детские сады и школы. В этом случае риск заражения педикулезом, гриппом или другими заболеваниями значительно возрастает.
В-третьих, дети часто не моют руки так часто, как надо, и могут переносить микробы с поверхностей, на которых они играли или кто-то кого-то коснулся.
Чтобы снизить риск заражения, важно научить ребенка правильному именно частому мытью рук, и обеспечить ему здоровый образ жизни
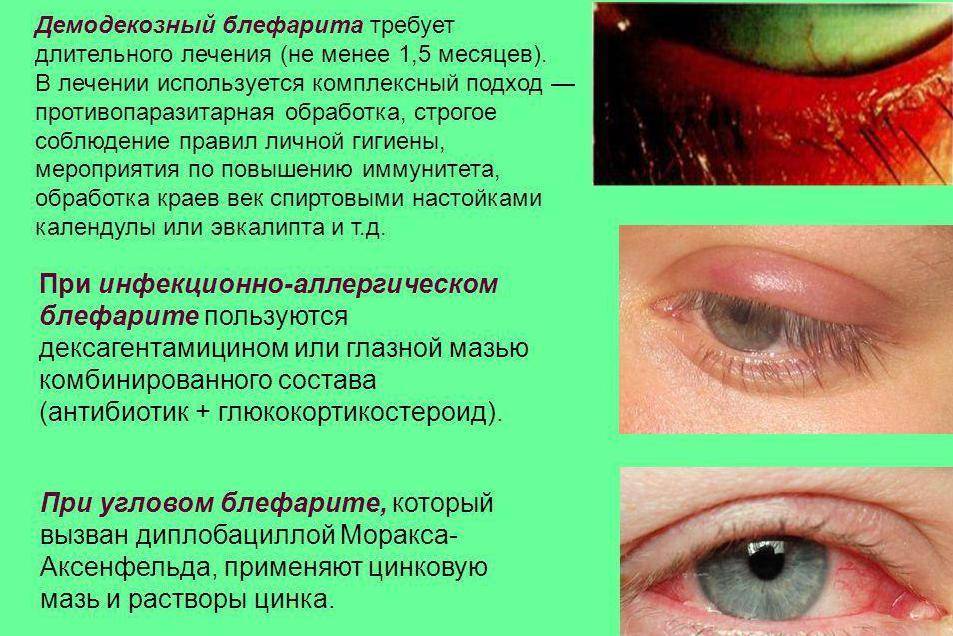
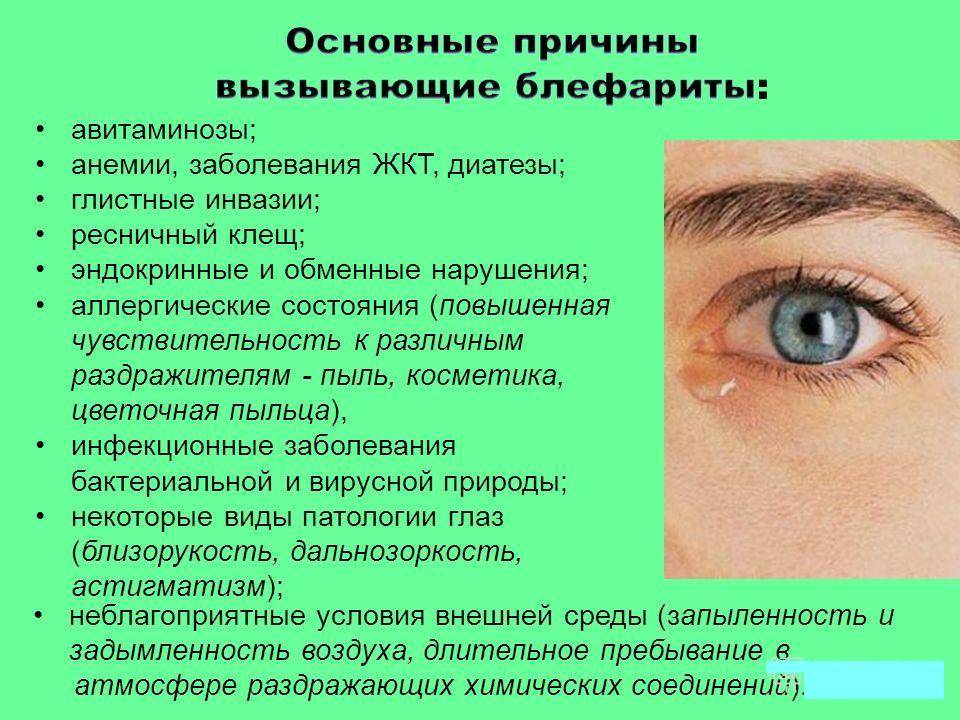
Блефарит
Воспаление края век связано со слишком тонким слоем кожи и клетчатки. Ткани в этом месте рыхлые, в них полностью отсутствует жир. Чаще всего возбудителем блефарита становится золотистый стафилококк, который под влиянием определенных условий начинает активизироваться в организме. Все же природа заболевания может быть обусловлена и другими факторами, а именно:
- инфекционные и паразитарные процессы;
- физическое или психическое переутомление;
- ослабленный иммунитет;
- переохлаждение;
- заболевания ЖКТ;
- демодекоз;
- зрительное перенапряжение;
- попадание грязи;
- аллергическая реакция;
- сахарный диабет;
- хронический тонзиллит;
- гиповитаминоз;
- трение глаз грязными руками;
- попадание ветра, дыма, пыли.
Задачей родителей является научить ребенка соблюдать элементарные правила гигиены. С ранних лет ваше чадо должно быть приучено к здоровому образу жизни
Кроме того, важно своевременно лечить внутренние заболевания
Если предотвратить появление недуга все же не получилось, тогда обращайте внимание на первые признаки заболевания и обращайтесь к специалисту
Сложность блефарита заключается в том, что его проявления легко спутать с другими офтальмологическими процессами. Поставить окончательный диагноз сможет только окулист после осмотра и проведения диагностики.
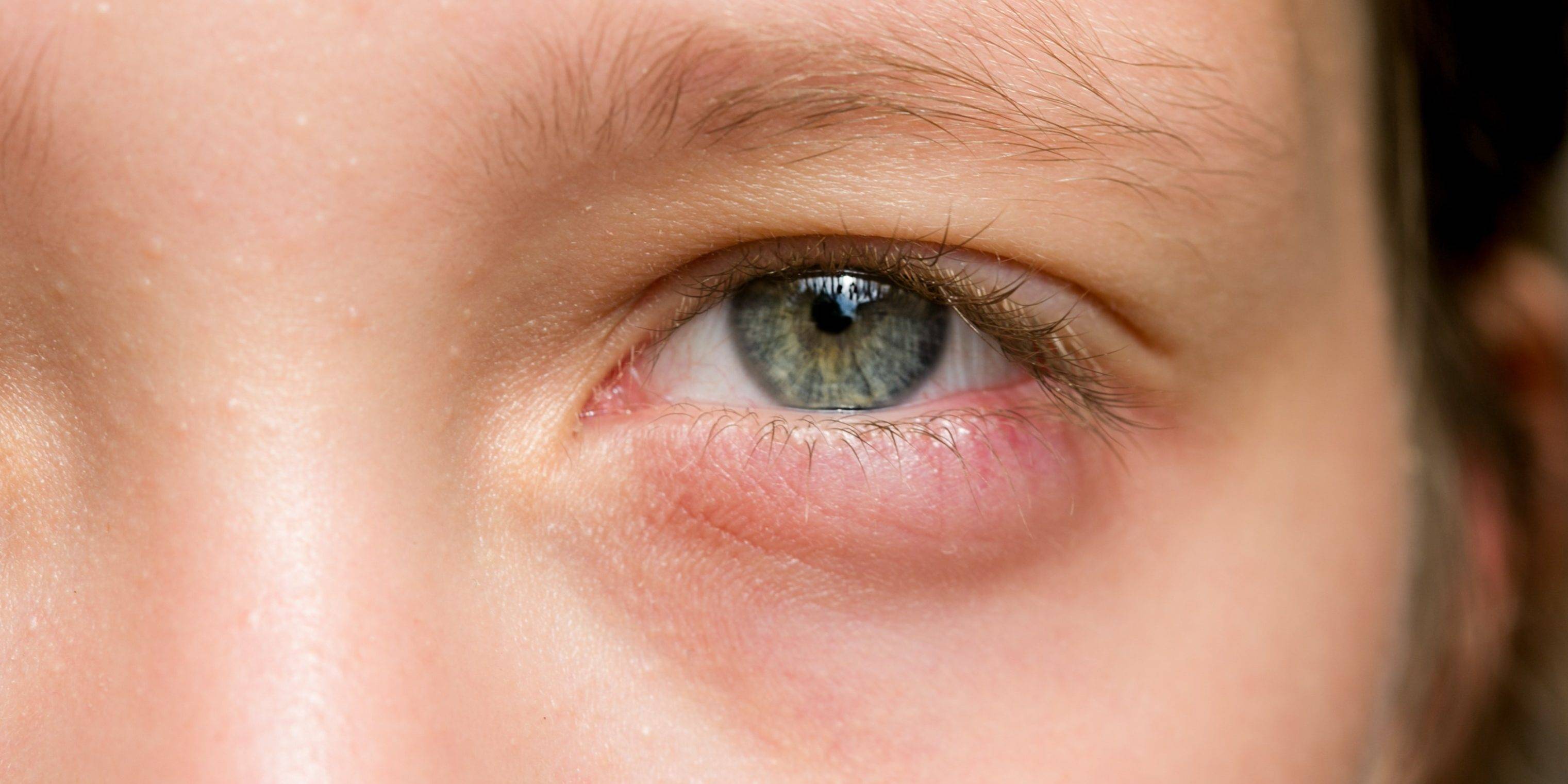
 Воспаленные глаза часто являются признаком блефарита
Воспаленные глаза часто являются признаком блефарита
Главными симптомами воспаления века у ребенка являются:
- припухлость и отек;
- склеивание и выпадение ресниц;
- покраснение глазного яблока;
- жжение;
- раздражение под нижним веком;
- по краям ресниц появляются корочки, а затем язвочки, которые кровоточат;
- шелушение;
- появление патологического отделяемого;
- сужение глазной щели.
При блефарите малыш часто чувствует нестерпимый зуд. При чешуйчатой форме возле ресниц образовываются маленькие чешуйки. Если присутствует язвенный блефарит, то на веках появляются гнойные корочки. Если их удалить, на том месте появятся кровоточащие язвочки. При мейбомиевом типе появляются мелкие пузырьки на верхнем веке. Со временем они прорываются, а после них остаются небольшие рубцы. Отсутствие должного лечения может привести к хронизации процесса, который приводит к ухудшению зрения и снижению активности.
Что же делать, если ребенку поставили диагноз «блефарит»? При аллергическом блефарите следует исключить контакт с аллергеном. Веки следует промыть теплой отфильтрованной водой с мылом. Если присутствует себорейное воспаление и процесс затронул волосистую часть головы, применяются специальные шампуни. При демодекозном блефарите края ресничек обрабатывают спиртовым раствором.
Внимание! С утра и вечером необходимо смачивать тампон в антисептическом средстве и аккуратно удалять корочки с века. С целью укрепления иммунной системы назначаются поливитамины
Обязательна корректировка питания. Для наружной обработки используется настой календулы, отвар ромашки, этиловый спирт, раствор бриллиантового зеленого. Врачи также могут назначить мази с антибиотиком, например, эритромициновую и тетрациклиновую
С целью укрепления иммунной системы назначаются поливитамины. Обязательна корректировка питания. Для наружной обработки используется настой календулы, отвар ромашки, этиловый спирт, раствор бриллиантового зеленого. Врачи также могут назначить мази с антибиотиком, например, эритромициновую и тетрациклиновую.
Симптомы и лечение бактериальных коньюктивитов
Лечить бактериальные коньюктивиты у новорожденных можно только после выявления непосредственного возбудителя болезни. На первое место по частоте встречаемости выходит эпидермальный стафилококк. Он обуславливает большую часть воспалений глаз после рождения. Стрептококк, гонококк, кишечная и синегнойная палочка – встречаются реже.
Нередко после проведения клинических тестов устанавливается смешанная природа воспалительных изменений глаз у малых детей. Микст-инфекции протекают длительно и с трудом подвергаются лечению антибиотиками.
Кокковая флора является наиболее частой причиной болезни. Заболевания, которые она вызывает у новорожденных, протекают благоприятно.
Особенности симптомов бактериальных коньюктивитов после рождения
Лечить гнойные коньюнктивиты, которые провоцируются грамотрицательными палочками, довольно сложно. Заболевание быстро прогрессирует, а воспаленная глазная конъюнктива лишена крупной сосудистой сети, поэтому в нее с трудом попадают лекарственные вещества.
Из возбудителей данной формы можно отметить протей, кишечную палочку, клебсиеллу и синегнойную палочку. Данные типы возбудителей являются контагиозными и способны быстро переноситься с кровью, обуславливая появление гнойных очагов в других органах. Лечить их следует сразу после обнаружения.
При гонококковом конъюнктивите изменяется внешний вид пациента. В области век у него прослеживается синюшный отек. Веки становятся припухшими и плотными. Ребенок не может их открыть. Из полости конъюнктивы выделяется гнойное содержимое («цвета мясных помоев»). Коньюктива красная и легко кровоточит. Через 3-4 дня отек уменьшается, а выделения из глаз становятся более обильными и гнойными.
Опасность гонококковой инфекции заключается в том, что она способна привести к потере глаза, который погибает из-за некроза клеток. Если своевременно лечить патологию, то на месте воспалительных очагов образуются рубчики, которые можно удалить только посредством пластической операции.
Лечение гнойного коньюктивита продолжается до тех пора, пока в мазках из слизистой оболочки глаза будут отсутствовать возбудители болезни.
Важной задачей матери на этапе планирования беременности является качественное лечение инфекций и исключение беспорядочных половых связей. Только так можно предотвратить воспалению коньюктивы новорожденных. Хламидийное воспаление слизистой оболочки глаза может быть двусторонним или односторонним
Возникает оно чаще всего на 14 день после рождения малыша. Заболевание может протекать остро с обильным выделением слизисто-гнойного секрета. На конъюнктиве нижнего века при патологии могут образовываться легкие пленки. Они обуславливают у детей хронический хламидийный конъюнктивит
Хламидийное воспаление слизистой оболочки глаза может быть двусторонним или односторонним. Возникает оно чаще всего на 14 день после рождения малыша. Заболевание может протекать остро с обильным выделением слизисто-гнойного секрета. На конъюнктиве нижнего века при патологии могут образовываться легкие пленки. Они обуславливают у детей хронический хламидийный конъюнктивит.
Хроническое течение заболевания представляет опасность. Оно характеризуется чередованием периодов обострения и ремиссии. У ряда малышей на фоне патологии может развиваться гнойного поражение других органов: отит, гайморит, пневмония. Такие последствия сложно лечить, так как они возникают периодически в определенное время года.
Диагностика
При первичном приеме окулист выслушивает жалобы пациента, а затем, проводит комплексный осмотр глаз. Кроме того, с помощью специальных таблиц врач проверяет остроту зрения.
В случае жалоб родителей ребенка на образование гноя в глазах маленького пациента офтальмолог проводит такое диагностическое обследование:
- проверка внутриглазного давления;
- применение щелевой лампы при осмотре глаза;
- обследование светочувствительности сетчатки;
- исследование тканей роговицы глаза с применением микроскопа.
Также, при проведении диагностики глазного заболевания офтальмолог проводит лазерное сканирование. В этом случае врач проверяет состояние диска зрительного нерва.
Способы диагностики
В первую очередь, при появлении каких-либо симптомов со стороны органа зрения необходимо обратиться к врачу.
Диагностика различных видов конъюнктивита проводится на основании:
- данных симптоматики;
- результатов лабораторных исследований.

О воспалении многое говорят характерные симптомы, которые помогают выявить либо, наоборот, исключить какую-то патологию.
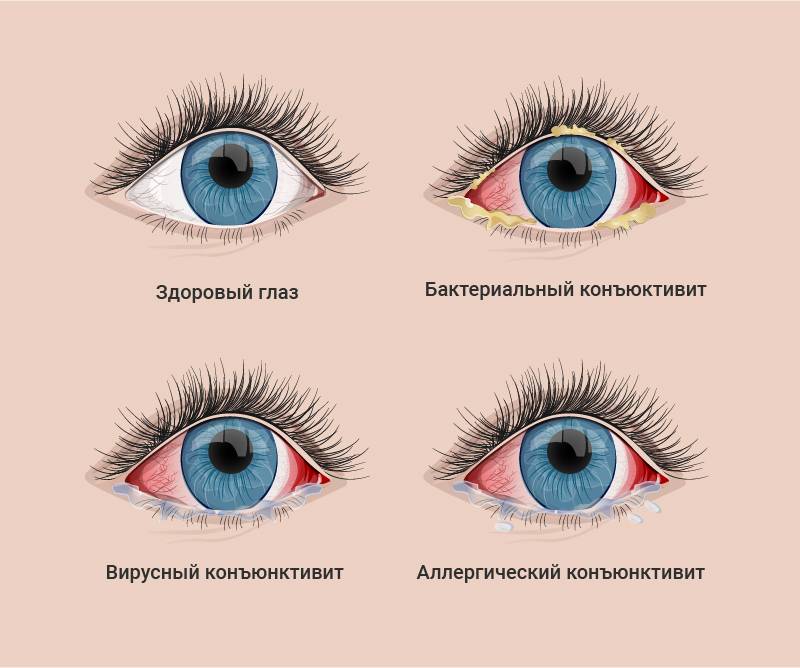
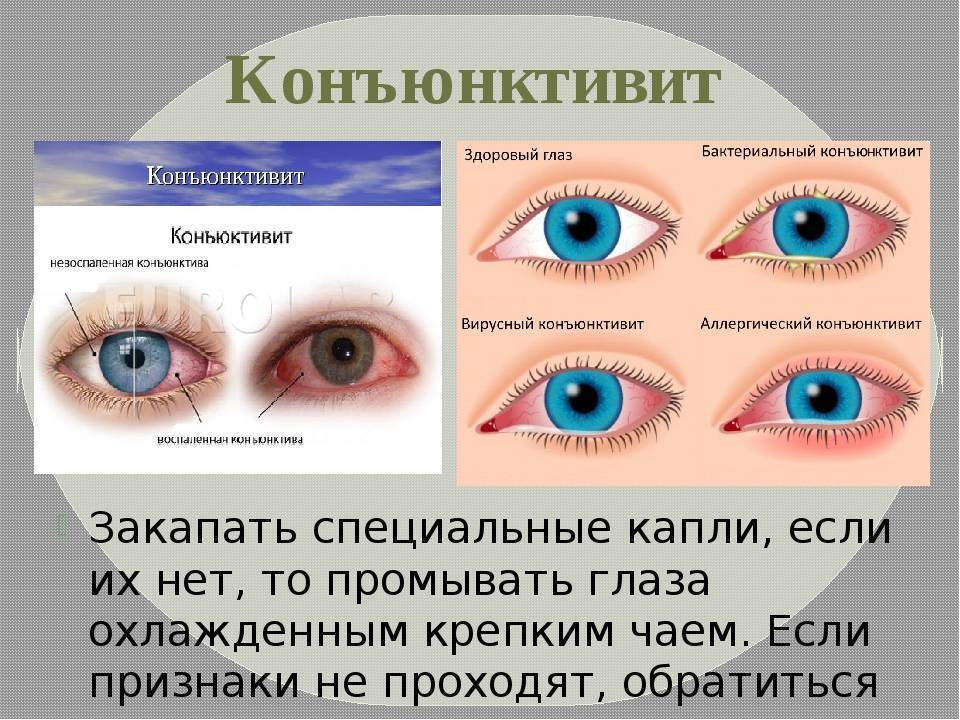
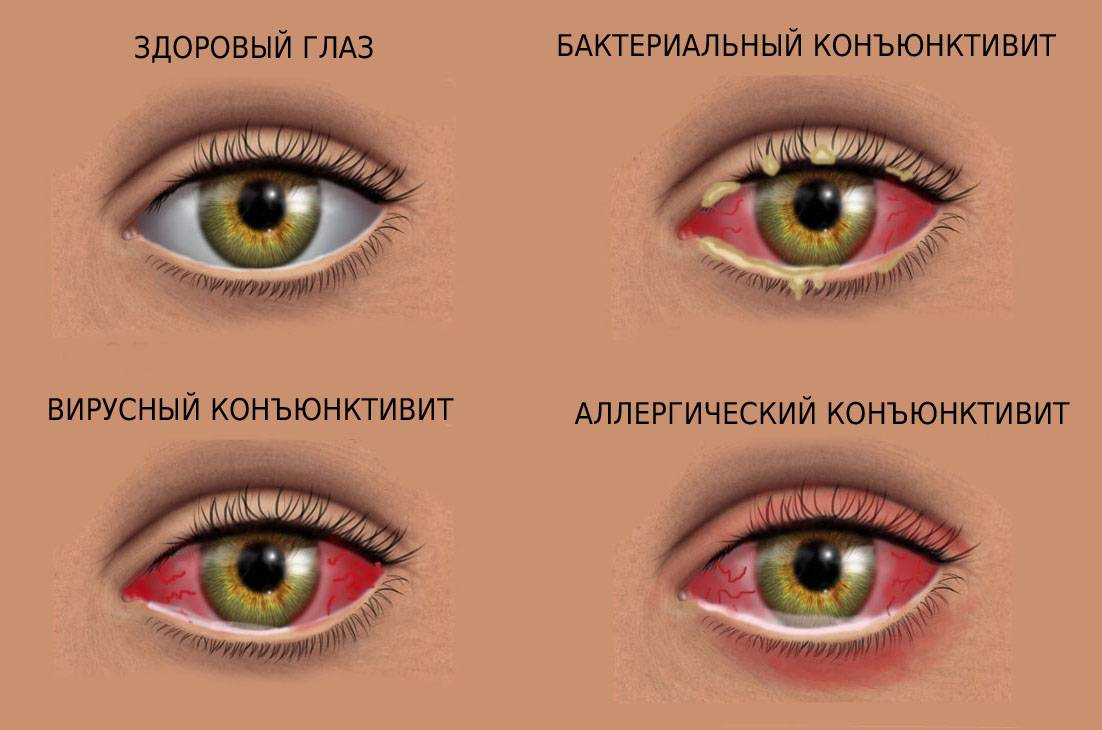
Так, наличие гнойного отделяемого указывает на бактериальную инфекцию, а его отсутствие, наоборот, говорит в пользу вирусной инфекции либо аллергической реакции.
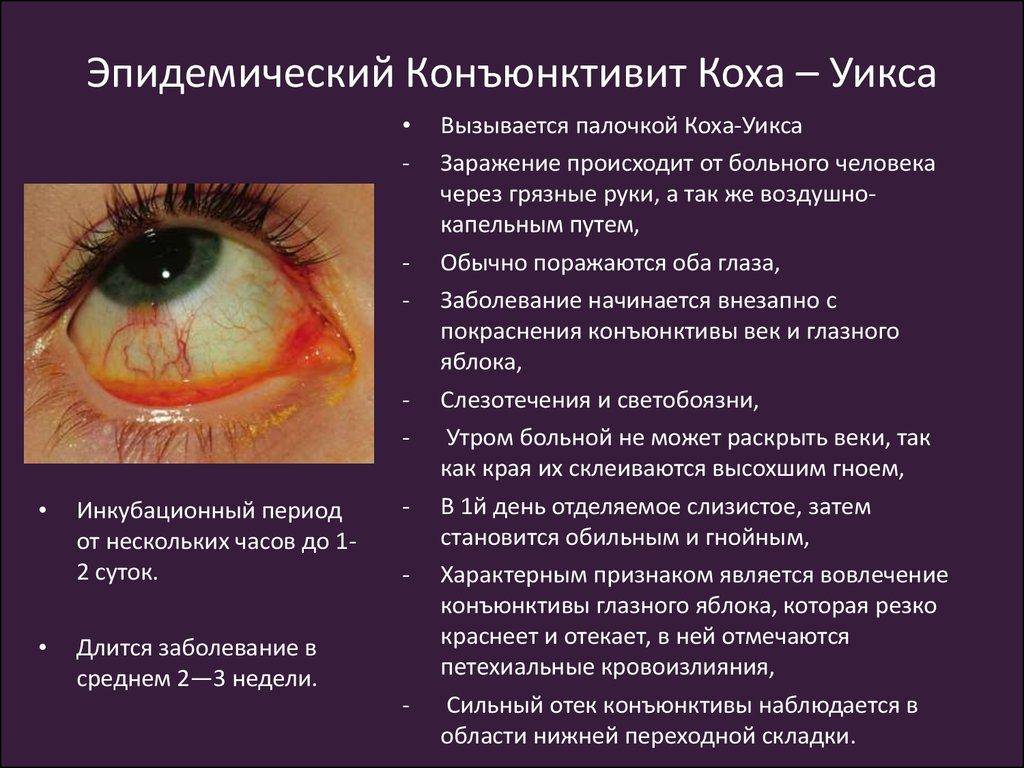
Наличие у матери в анамнезе гонореи поможет выявить гонококковый конъюнктивит у ребёнка (бленнорея новорождённых).
Из лабораторных методов применяются мазок и посев отделяемого из глаз. Герпетический конъюнктивит определяют на основании реакции иммунофлюоресценции (РИФ).
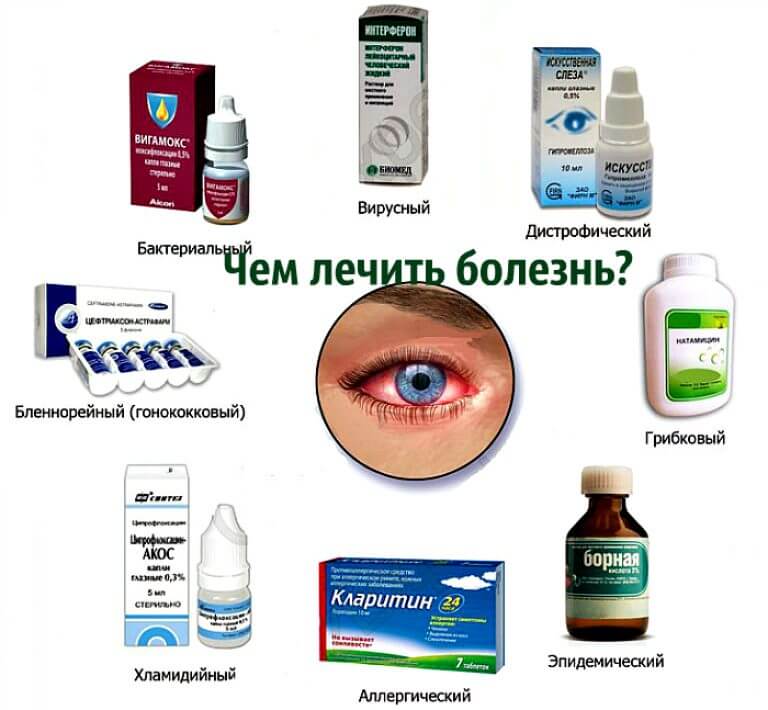
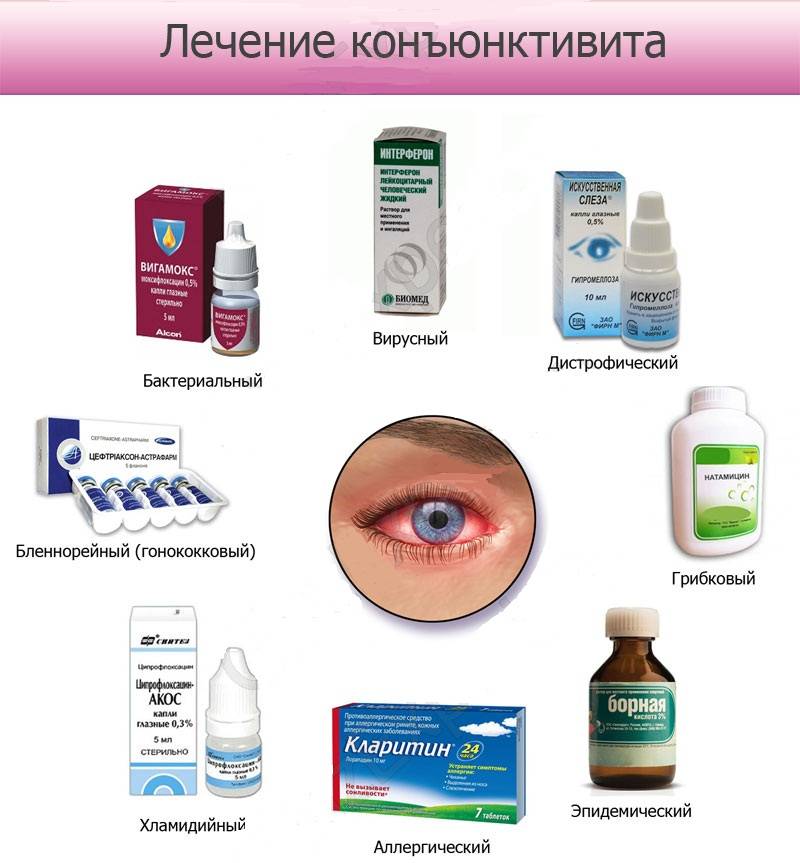
Чем лечить конъюнктивит у детей?
Если не провести лечение глазного заболевания вовремя, оно способно поразить не только конъюнктиву, но и другие отделы органов зрения. Это может привести к снижению зоркости и даже полной потере зрения. В некоторых случаях, конъюнктивит может привести к косоглазию.
Терапевтический курс зависит от причины, вызвавшей недуг, его должен назначать лечащий врач
Важно учитывать при этом возраст ребенка, ведь у многих лекарств есть ограничения. Традиционно терапия конъюнктивита у детей проводится с помощью капель, мазей и общеукрепляющих средств
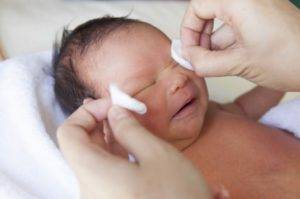
До похода к врачу страдания ребенка из-за гнойных выделений можно облегчить промыванием фурацилином (2 таблетки растворяют в стакане теплой воды) либо ромашковым отваром. Мягкой стерильной тряпочкой, смоченной целебной жидкостью, гной удаляют по направлению к переносице. Впоследствии врач может посоветовать продолжать промывания: в первые дни каждые два часа, затем снижая интенсивность процедур до 3 раз в сутки.
Народные методы лечения, кроме промывания глаз ромашковым отваром, для малышей не рекомендуются – они могут только усугубить ситуацию. Попробовать промывания и компрессы из целебных трав (василька, календулы, очанки лекарственной), а также другие народные средства для взрослых, можно только детям старше 9 лет после консультации доктора.
Терапия бактериальной формы
В глазные средства против этого типа недуга обычно добавлены антибиотики широкого спектра воздействия
Здесь важно следить, чтобы антимикробные препараты соответствовали возрасту ребенка. Во сколько можно давать то или иное лекарство, всегда указывается в инструкции по применению
Для лечения деток обычно назначают следующие капли:
«Альбуцид». Разрешен даже самым маленьким, особенно эффективен для избавления от стафилококков и хламидий.
«Витабакт». Эти капли убивают большинство патогенных микроорганизмов. Разрешены к применению в любом возрасте.
«Фуциталмик». Прекрасно борется со стафилококками
Для новорожденных применять следует с осторожностью.
«Ципролет». Антибактериальный препарат широкого спектра воздействия
Самым маленьким его не рекомендуют, но годовалый ребенок уже может быть вылечен этим средством.
«Левомицетин». Хорош для лечения при всех видах кокковых поражений. Нельзя применять детям до 2 лет.
Дополнительно врач может порекомендовать обеззараживающие и смягчающие мази: тетрациклиновую и эритромициновую, а также «Тобрекс», «Эубетал» и «Колбиоцин».
Сколько времени потребуется, чтобы избавиться от бактериального конъюнктивита? При правильной терапии обычно бывает достаточно 9 дней (в более сложных случаях – 3 недели). Но излечение от болезни в тяжелой форме может продлиться месяц и больше. В этом случае доктора рекомендуют прием антибактериальных препаратов внутрь. Повязки же на глаза делать нельзя – среда под ними благоприятна для размножения патогенных микробов. Кроме того, повязка может привести к травме воспаленных век.
Лечение вирусного конъюнктивита

Как лечить этот тип глазного заболевания? Если конъюнктивит сопровождает острую респираторную вирусную инфекцию, назначают комплексный терапевтический курс. От вирусов в органах зрения у детей помогают такие капли, как «Офтальмоферон» и «Полудан». Их можно закапывать даже самым маленьким. Первый препарат приобретают в аптеке в готовом виде, второй – в форме порошка, который разводят водой. В растворенном виде он годен не более 24 часов.
Дополнительно к основным назначают такие противовирусные средства, как «Зовиракс» и «Ацикловир». Эти мази помогают справиться с герпетической инфекцией.
При вирусном конъюнктивите вначале поражается один глаз. Но лечить нужно сразу оба, чтобы предупредить сильное распространение инфекции. Для каждого глаза при промываниях и промакиваниях следует использовать отдельный ватный диск.
Сколько времени понадобится на излечение? Обычно вирусный конъюнктивит полностью проходит за 2–3 недели.
Чем лечить конъюнктивит у детей при аллергии
Аллергический конъюнктивит у ребенка может быстро исчезнуть и без применения каких-либо фармацевтических средств. Достаточно убрать из зоны соприкосновения источник негативной реакции.
Но иногда врач может назначить капли для облегчения состояния во время обострения. К ним относятся:
- «Аллергодил»;
- «Лекролин»;
- «Аломид»;
- «Сперсаллерг».
Аллергический конъюнктивит не является заразным, поэтому ребенок может контактировать с другими детьми. При иных формах контакты с ровесниками следует исключить. Прогулки на улице возможны в процессе выздоровления, но не в многолюдных местах. При аллергической форме их не рекомендуют во время цветения деревьев и трав, а также при сухой погоде, когда на улице много пыли.
Возможные причины
Припухлость века может наблюдаться как один из симптомов различных заболеваний, таких как ОРВИ, воспаление гайморовых пазух, ОРЗ, или в качестве отдельно выделенного локального состояния.
Ниже указан перечень болезней, где представлены самые частые причины развития отёка на нижнем веке одного или сразу двух глаз:
| Причина припухлости век в детском возрасте | Описание/Дополнительные признаки заболевания |
| Аллергические реакции | При данном состоянии отёчность сопровождается зудящим состоянием в районе зрительного органа. Кроха часто трёт глаза, от этого отёк только увеличивается. Нужно разобраться, что ел ребёнок нового, с какими предметами был контакт. Может быть, всему виной цветение растений в весеннее время. К аллергическому проявлению можно также отнести изменение глазной оболочки, которая становится красной. |
| Инфекция | При наличии инфекции могут болеть сразу два глаза. Ребёнок зачастую не испытывает болезненности при давлении на веко. Воспалительный процесс возникает из-за накопления слизи в носо-слёзных ходах. Она может проникнуть в район глаз, приводя к припухлости век. При инфекционном процессе у детишек часто слезятся зрительные органы, развивается краснота и отёчность в нижнем веке. |
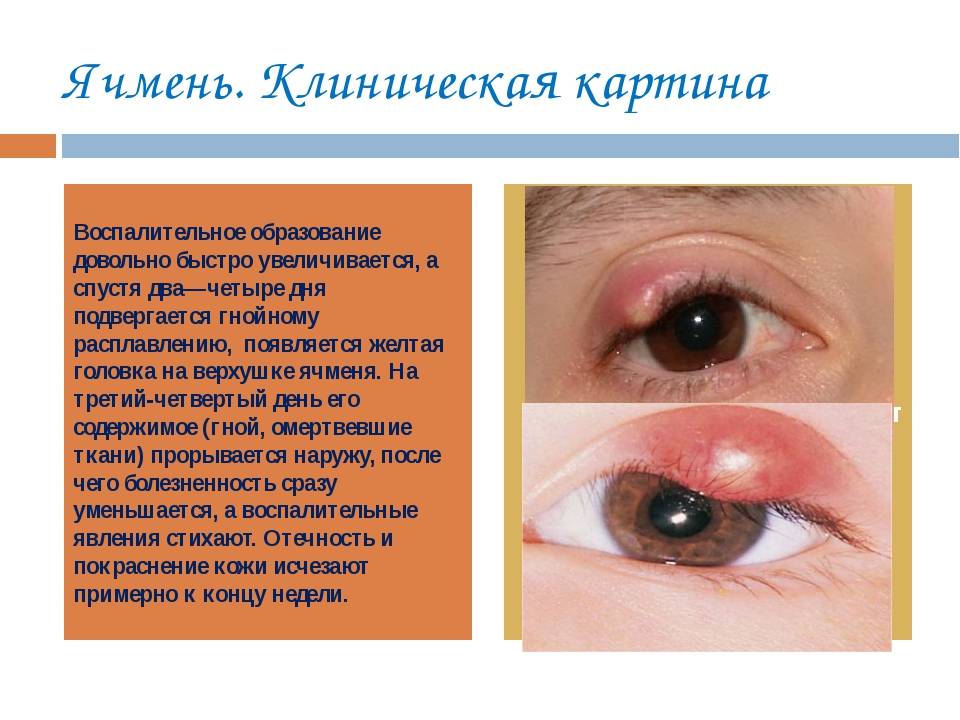
| Появление ячменя | Ячмень образуется из-за деятельности стафилококков. Развивается данное состояние из-за ослабленной иммунной системы, а также из-за нарушения работы желудка. Основные признаки – это сужение глазного просвета, гиперемия и отёчность века. Иногда при ячмене присутствует высокая температура. |
| Инородный предмет | Порой проникший в зрительный орган посторонний предмет (пылинки, мошкара и т.д.) может попасть в недоступную для осмотра область глаза. Нередко ребёнок трёт глаза, испытывает боль, не может полностью смыкать веки. В этой ситуации необходимо осмотреть область века, приподняв верхнюю и нижнюю их часть для изъятия инородного тела. |
| Насекомые | При укусе какого-либо из представителей насекомых отчётливо можно рассмотреть на веке мелкий след (место укуса). При этом у малыша, может быть, отёчность с одной стороны века, крайне редко веко опухает полностью. При обнаружении красной точки, особенно в летний сезон (когда насекомых больше, чем в другое время года), можно без сомнения сделать вывод, что это укус. Кроме того, обычно при укусах поражается веко на одном глазе. Зачастую при надавливании на больное веко ребёнок может жаловаться на болезненность. |
| Появление первых зубов у ребёнка | При прорезывании зубов ребёнок становится беспокойным и неспособен качественно поспать. А также ослабевают защитные функции организма малыша, из-за чего может появиться общее недомогание. В результате ослабления организма, плохого сна может появиться припухлость в районе нижних век. |
| Почечные недуги | Когда имеется проблема с деятельностью почек, изменяется верхняя часть века, а нижняя приобретает коричневатый оттенок. В этом случае опухание в области век характеризуется всего лишь как сопутствующий признак. При этом дети ощущают недомогание и болезненность в районе почек. На первых этапах выявить болезнь достаточно сложно. Поэтому, если вы увидели потемнение внизу глаз и отёчность век – следует тут же обращаться к врачу. |
Почему развивается отёк на одном глазу?
Помимо патологического состояния, отёк может появиться у детей, по нижеследующим причинам:
- Опуханию глаза способствует переутомление.
- Если ребёнок привык пить много воды, в особенности вечером, когда до сна осталось мало времени.
- Часто малыш недосыпает.
- Нехватка витаминов в организме, в этой ситуации одним из симптомов выступает отёчность век.
- Ношение синтетической одежды, отёк нижнего века в этом случае проявляется как аллергическое состояние.
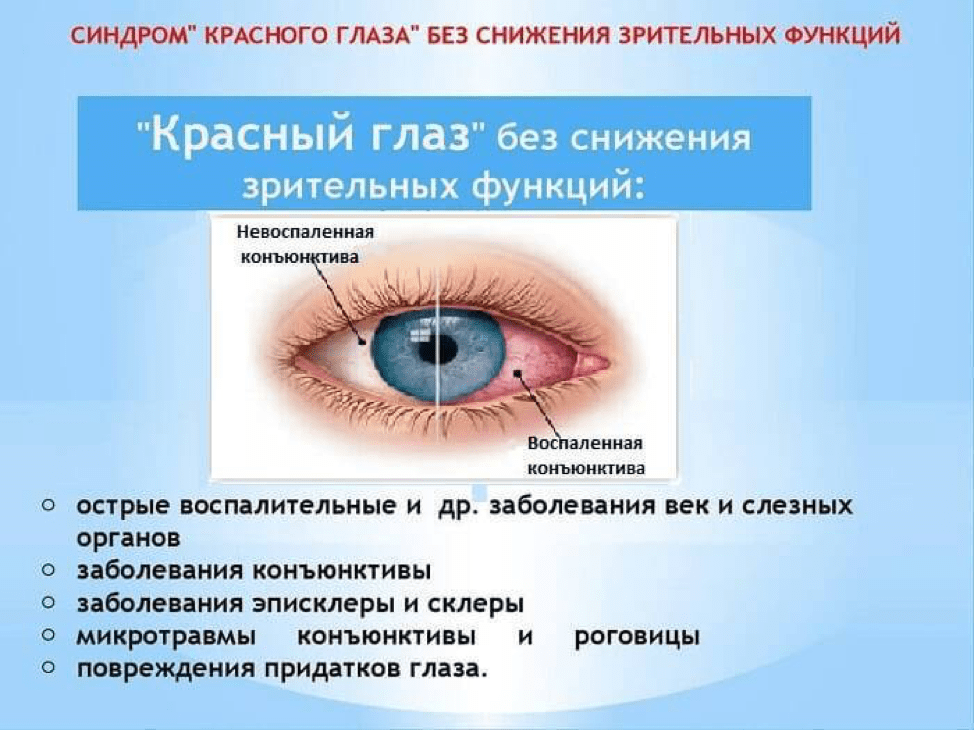
Причины красных глаз у ребенка
Причинами могут послужить:
- травма глаза;
- усталость от перенапряжения;
- раздражающие факторы;
- инфекция и инфекционные болезни.
Покраснение глаза у ребёнка может быть вызвана усталостью, напряжением зрительного нерва, попаданием инородного тела на его оболочку или травмы глазного яблока.
Инородное тело
Если ребенок жалуется на слезоточивость, режущую боль и жжение в глазу, то в нем может находиться посторонний предмет. Только детский офтальмолог сможет разглядеть причину болезненных ощущений в глазу.
Достать мешающую соринку можно и самостоятельно, промыв глаз небольшим количеством чистой воды. Если не удалось выполнить это действие и соринка все еще в глазу, намочите кончик носового платка и попытайтесь повторить процедуру.
Если покрасневший глаз у ребенка — результат травмы, то стоит срочно отправиться в травмпункт.
Глазное давление
Если покраснение происходит из-за повышенной чувствительности к свету с сопровождением слезоточивости и появлением пятен перед глазами, немедленно идите в клинику, так как данные симптомы говорят о повышенном глазном давлении. Стать причиной покраснения может закупорка слезного отверстия. Это явление чаще встречается у детей до 3–4 лет. В таких случаях прописывают специальные капли и массаж.
Увеит
У детей младшего возраста симптомы покраснения глаз могут быть вызваны воспалением сосудистой сетки глаза (увеит), которое при должном лечении поможет избежать слепоты в дальнейшем.
Блефарит
Покраснение под ресницами, при котором образуются корочки и ощущается зуд, говорит о развитии инфекционного заболевания — блефарит. При данной болезни действовать самостоятельно не стоит. Решить проблему поможет детский врач.
Инфекционные заболевания
Если при красноте глазных яблок ещё и возникают другие виды симптомов в виде кашля, выделением из носа и повышенная слезоточивость, это может быть заболевание простудное, которое в следствие перерастает в воспалительный процесс глаз — конъюнктивит. Если вовремя не предпринять меры, эта бактериальная инфекция распространится и на второй глаз и лечение может стать длительным.
Помимо глазного яблока покраснение может затронуть и веки ребёнка. Если вы обнаружили воспаление глаз и век, стоит обратиться к окулисту или же дерматологу за рекомендациями.
Факторы, влияющие на развитие аллергического конъюнктивита у детей
Генетика. Наследственные факторы могут играть важную роль в возникновении аллергического конъюнктивита у детей. Если родители страдают от аллергических заболеваний, то их дети имеют больший риск развития этого заболевания.
Воздух. Пыль, дым, смог, а также другие загрязнения воздуха могут влиять на ухудшение состояния детей, страдающих аллергическим конъюнктивитом. Эти загрязнения могут вызвать аллергические реакции, что в свою очередь может привести к развитию конъюнктивита.
Пищевые аллергены. Дети могут развивать аллергический конъюнктивит в ответ на употребление определенных продуктов, таких как яйца, молочные продукты, орехи и т.д. Эти продукты могут вызывать аллергические реакции у детей, которые могут привести к конъюнктивиту.
Сезонные аллергены. Пыльца растений, многие виды травы и другие сезонные аллергены могут вызвать аллергические реакции у детей, страдающих аллергическим конъюнктивитом. Это может способствовать развитию конъюнктивита.
Какими симптомами может сопровождаться нагноение?
Сопутствующие симптомы многое могут рассказать о природе нагноения и подсказать, как правильно его лечить. Если проблема сопровождается жаром, глаза загноились, опухли и стали красными, это повод немедленно обратиться к врачу – скорее всего, речь идет о «возвращении» недолеченного вирусного заболевания или бактериальной инфекции (гриппа, кори, ангины и т.д.)
Когда по утрам после сна ребенок не может открыть глаза, потому что они загноились, веки слипаются из-за гнойных корочек, это может свидетельствовать о развитии блефарита. Для исключения развития осложнений потребуется медицинская помощь.