Опасности и профилактика ночного кашля с рвотой у детей
Если у малыша случился пароксизм кашля и рвоты, необходимо сразу обращаться к специалисту, так как возможно развитие таких осложнений:
Мышечная боль из-за постоянного гипертонуса (возникают боли в области груди, брюшины).
- Разрыв мелких кровеносных сосудов в дыхательных органах (присутствует риск кровотечения).
- Повышение давления (создается дополнительная нагрузка на сердце).
- Пневмоторакс (возникает при наличии бронхиальной астмы).
- Ателектаз (в этом случае спадает доля легкого, часть органа просто перестает функционировать).
Для того чтобы избежать покашливания или других патологий, провоцирующих такой симптом, необходимо соблюдать указанные меры профилактики:
- Отдавать предпочтение прогулкам на свежем воздухе в парках, лесных зонах.
- Каждый день проветривать все жилые помещения, особенно те, в которых пребывают дети. Однако, не стоит создавать сквозняк, так как это может вызвать приступа кашля и рвоты.
- Соблюдать оптимальную температуру воздуха в комнате. Если в ней слишком жарко, то патогенная микрофлора будет размножаться значительно быстрее. При этом самочувствие малыша ухудшится. Нельзя, чтобы в доме было теплее 23 градусов.
- Постоянно увлажнять воздух. Лучший показатель – 55-65%.
- Каждый день необходимо соблюдать личную гигиену малыша, при этом после купания в доме не должно быть сквозняков.
- Нельзя допускать обезвоживания организма, особенно если у пациента высокая температура. Ему следует обеспечить обильное теплое питье.
- Вовремя лечить любые воспалительные и инфекционные процессы.
- Обеспечить правильный режим дня.
- Закалять ребенка, заниматься с ним гимнастикой, зарядкой.
- Обогатить рацион малыша фруктами, ягодами, а также другими полезными продуктами.
Родители всегда обязаны внимательно следить за состоянием ребенка и, в случае надобности, обращаться к врачу. Кашель, отягощенный рвотой, должен насторожить взрослых. Самолечение лишь ухудшит состояние больного.
Ночной кашель у ребенка до рвоты: что делать?
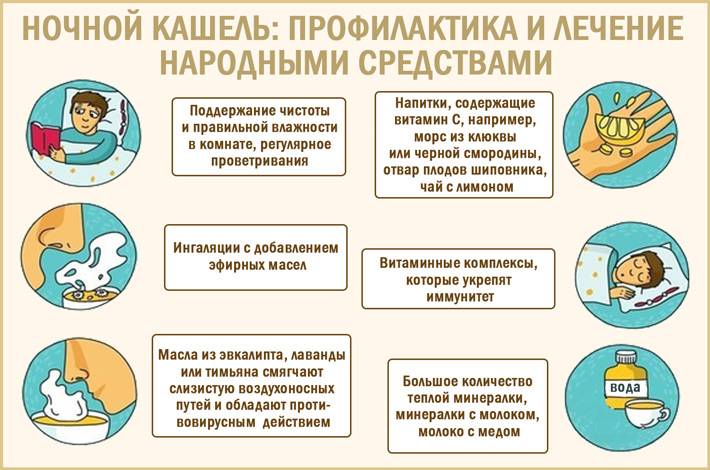
Ребенок должен спать в хорошо проветриваемой спальне с правильной влажностью (влажность должна составлять от 40 до 60%, но при простуде ребенка ее следует поддерживать на более высоком уровне) и разумной температурой (около 18°C)
Если ребенок кашляет, это еще более важно, так как сон на свежем воздухе помогает облегчить приступы кашля
Что может помочь:
- Свежий воздух. Первая помощь — тщательно проветрить спальную комнату и, если необходимо, несколько раз за ночь ненадолго открыть окно, чтобы сменить воздух. Воздух в комнате будет не таким сухим и не будет вызывать кашель.
- Подушка под голову. Можно дать ребенку подушку побольше, чтобы он спал в полусидячем положении.
- Избегайте всего, что может раздражать кашель. Уберите освежители воздуха в помещении и парфюмерию. Следите за тем, чтобы в комнате ребенка не было пыли и шерсти домашних животных. Уберите мягкие игрушки, которые легко задерживают пыль. Чаще меняйте постельное белье.
Хронический кашель
Хронический кашель – это кашель, который длится более 8 недель. Он может быть следствием разнообразных заболеваний, таких как астма, бронхит, аллергия или курение.
При хроническом кашле у ребенка может происходить раздражение и повреждение дыхательных путей, что приводит к ухудшению качества жизни. Кроме того, кашель может привести к симптомам, таким как рвота, потери аппетита и нарушение сна.
Лечение хронического кашля у ребенка зависит от причины. Если кашель вызывается аллергией, то необходимо исключить контакт с аллергеном и принимать антигистаминные препараты. Если причина – инфекция, то необходимо принимать антибиотики или антивирусные препараты.
При хроническом кашле у ребенка очень важно обратиться за помощью к врачу, который поможет определить причину и назначить адекватное лечение
Лечение сухого кашля у ребенка
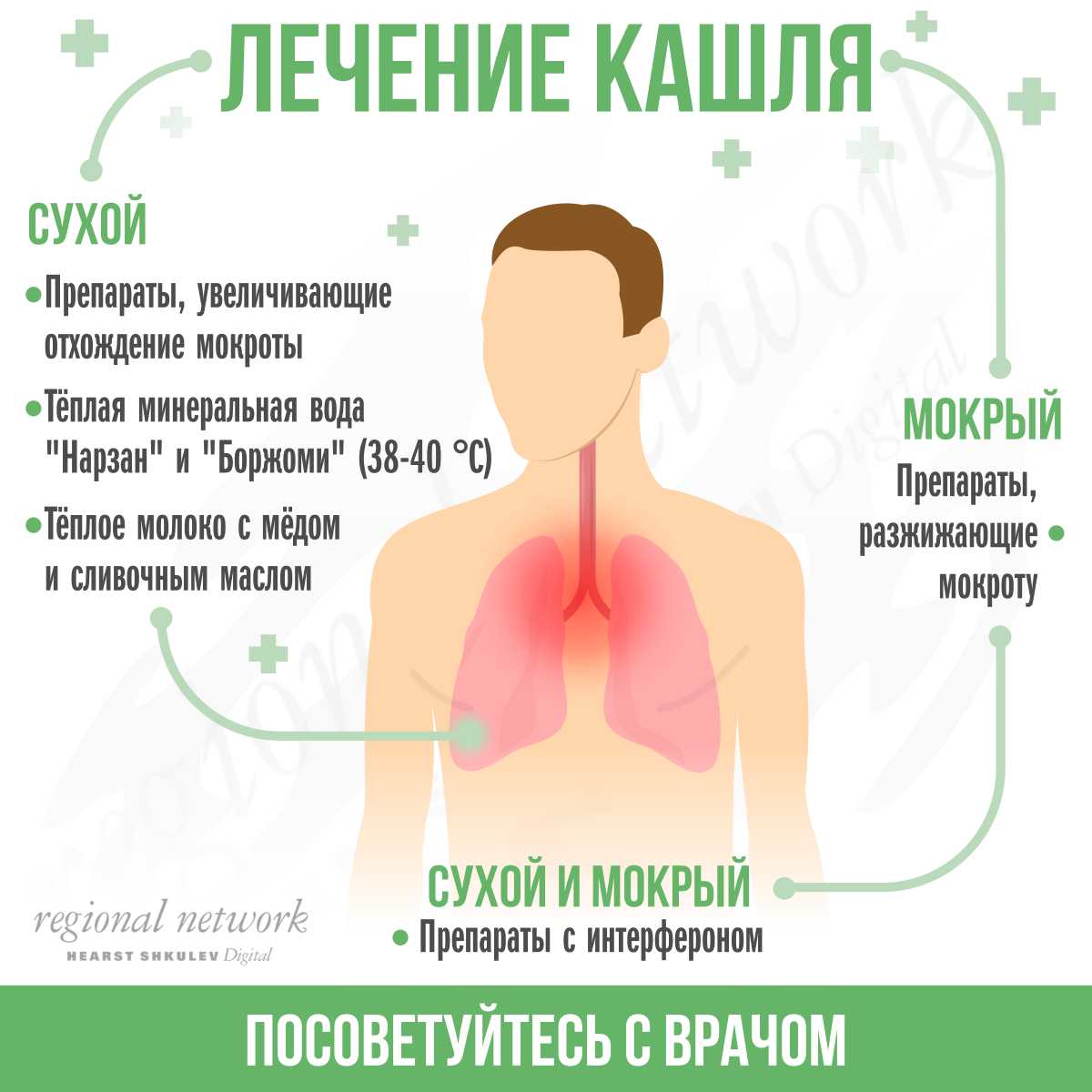
Для медикаментозной терапии кашля применяют противокашлевые («подавляющие» кашель), муколитические (разжижающие мокроту) и /или отхаркивающие (способствующие выведению мокроты) средства8. Следует помнить, что лечение кашля без установления причины зачастую не дает ожидаемого эффекта9.
1.Противокашлевые препараты, подавляющие кашель, часто применяют неправильно и необоснованно7.
Назначение противокашлевых лекарств коротким курсом оправдано только в случае сильного сухого кашля, который носит мучительный характер, может вызвать одышку, рвоту, боли в груди, нарушение сна у ребенка. Причинами могут оказаться: коклюш, внешнее сдавление дыхательных путей, психогенный кашель2,3,6,9.
В других случаях возникновения кашля, например, при инфекционном воспалении и отеке слизистой бронхов, повышается вязкость и снижается подвижность мокроты. В этом случае давать противокашлевые средства нельзя. Они подавляют кашлевой рефлекс, замедляют освобождение бронхов от секрета и только усугубляют дыхательную недостаточность7.
2. Муколитические и отхаркивающие препараты назначают детям с сухим кашлем при инфекции и воспалении дыхательных путей для разжижения мокроты, снижения ее прилипания к поверхности бронхов, увеличения эффективности кашля. Терапия кашля муколитическими и/или отхаркивающими средствами заключается, таким образом, в переводе кашля из сухого непродуктивного во влажный продуктивный. В результате восстанавливается проходимость дыхательных путей, устраняется раздражение слизистой и кашель прекращается7.
Основные показания для применения муколитических и/или отхаркивающих средств – острые и хронические заболевания верхних и нижних дыхательных путей, сопровождающиеся сухим кашлем в начальном периоде, а также при непродуктивном влажном кашле9.
Муколитические средства назначают для разжижения и стимуляции выведения мокроты. Препараты этой группы подходят для лечения кашля с густой, вязкой, трудно отделяемой, в том числе гнойной мокротой9.
Отхаркивающие средства могут быть синтетического или растительного происхождения. Отхаркивающие растительные препараты при приеме внутрь раздражают рецепторы желудка, рефлекторно усиливают секрецию слизистых желез бронхов и способны значительно увеличить объем бронхиального секрета. Дети младшего возраста часто не в состоянии самостоятельно откашлять мокроту, поэтому отхаркивающие средства назначают детям старше 3 лет7.При выборе, чем лечить сухой кашель у ребенка, часто предпочтение отдают медикаментам растительного происхождения из-за меньшей частоты развития побочных эффектов и осложнений, а также широкой доступности за счет безрецептурного статуса10.
3. Комбинированные препараты целесообразно назначать для достижения оптимального эффекта в терапии кашля9.
Одним из таких препаратов растительного происхождения является сироп ДОКТОР МОМ, который содержит экстракты десяти лекарственных растений в комбинации с левоментолом. За счет рационально подобранной рецептуры сироп ДОКТОР МОМ способствует очищению бронхов, разжижению и выведению мокроты, снятию воспаления. Может применяться для лечения острых и хронических заболеваний дыхательных путей, сопровождающихся сухим кашлем или кашлем с трудноотделяемой мокротой (фарингит, ларингит, трахеит, бронхит)11,12.
В составе комплексной симптоматической терапии острых респираторных заболеваний дополнительно может быть использована мазь ДОКТОР МОМ ФИТО природного происхождения. Мазь при наружном применении оказывает местнораздражающее, отвлекающее, противовоспалительное, антисептическое действие4,9,14.
Сироп от сухого кашля для детей ДОКТОР МОМ и мазь ДОКТОР МОМ ФИТО подходят детям старше 3 лет. Отпускают из аптек без рецепта13,14.
Противопоказания, побочные эффекты
Несмотря на предельно низкий уровень токсичности и аллергенности Бромгексина, в отдельных случаях его прием может нанести вред здоровью пациента. В числе основных противопоказаний к приему сиропа:
- особая чувствительность к бромгексина гидрохлориду;
- язвенная болезнь желудка или двенадцатиперстной кишки;
- генетически обусловленная непереносимость фруктозы;
- беременность;
- грудное вскармливание;
- нарушение бронхомоторики;
- большое скопление слизи и мокроты в дыхательных путях.
С осторожностью следует относиться к приему Бромгексина пациентам с ослабленным организмом, механическим сужением бронхов, почечной недостаточностью, дисфункцией печени, а также больным, ранее перенесшим кишечное кровотечение
Возможные побочные реакции
В большинстве случаев, лечение Бромгексином хорошо переносится пациентами. Но возможны случаи, когда отдельные компоненты лекарства спровоцировали развитие побочных реакций организма:
- головокружение, боль в голове;
- тошнота с последующей рвотой;
- боли в животе;
- повышение активности ферментов печени;
- острые формы язвенных процессов;
- общая слабость;
- незначительное повышение температуры тела;
- появление одышки;
- насморк;
- кожные высыпания, сопровождающиеся зудом и отеками.
При появлении любых признаков побочных эффектов после приема Бромгексина необходимо прекратить лечение средством и как можно скорее обратиться к медицинскому специалисту за помощью.
Что делать?
 В первую очередь необходимо скорректировать микроклимат в квартире и создать условия, при которых малыш будет меньше болеть.
В первую очередь необходимо скорректировать микроклимат в квартире и создать условия, при которых малыш будет меньше болеть.
Воздух в детской комнате должен быть достаточно увлажнен.
В таких условиях меньше распространяются вирусы и лучше функционируют органы дыхания.
А в случае болезни в комнате со средней влажностью легче переносится и сухой, и влажный кашель. Поэтому родителям следует изучить способы насыщения воздуха водой или приобрести увлажнитель.
Помещение необходимо регулярно проветривать. Это позволяет обогатить воздух в комнате кислородом и также снижает вероятность болезни.
Ежедневно нужно проводить влажную уборку. В пыльном помещении сложно дышать, кроме того, пылинки являются транспортом для многих болезнетворных микроорганизмов.
Для хорошего самочувствия человеку необходимо, чтобы относительная влажность воздуха в помещении составляла около 60 %.
Если избежать болезни не удалось, облегчить состояние малыша помогут следующие способы.
Самый простой из них – разогрев теплом человеческого тела. Заключается в сильном растирании ладоней до ощущения жжения и прикладывания их к груди и спинке малыша. Оказывает мгновенное действие.
 Приступ сухого кашля поможет снять недолгое пребывание в ванной, наполненной парами горячей воды.
Приступ сухого кашля поможет снять недолгое пребывание в ванной, наполненной парами горячей воды.
Также можно использовать грелку. Перед тем, как прикладывать, следует завернуть ее в полотенце.
Нужно следить, чтобы малыш не перегрелся, и помнить, что нельзя разогревать область сердца.
Купание. Подойдёт в том случае, когда температура тела в пределах нормы. Вода способствует отхождению мокроты. Полезно будет добавить в воду несколько капель эфирных масел: хвойного или эвкалиптового. Их пары ускоряют процесс очищения легких от мокроты.
При отсутствии высокой температуры можно также попарить ноги в воде с добавлением сухой горчицы. После этого тепло одеть ребенка и уложить в постель. При появлении рвотных позывов пить теплую воду мелкими глотками с перерывами.
Растирания скипидарной мазью. Растереть спинку или грудь малыша и тепло укутать, чтобы он хорошо пропотел. Если возникает рвота, укладывать ребенка только на бок.
Полоскание горла. Для этого используют раствор Фурацилина, соль с содой или чистую теплую воду.
 Очень быстро смягчают горло средства на основе меда.
Очень быстро смягчают горло средства на основе меда.
Самые простые из них – немного (половину чайной ложки) меда под язык или горячее молоко с медом и растительным маслом перед сном.
Но эти средства следует употреблять с осторожностью, потому что мед является аллергеном, а молоко может вызвать рвоту. Эти методы действенны и не наносят вреда организму, но в большинстве случаев без лекарственных препаратов никак не обойтись
Эти методы действенны и не наносят вреда организму, но в большинстве случаев без лекарственных препаратов никак не обойтись.
Так как в описанных случаях причиной рвоты является кашель, медики рекомендуют сконцентрировать внимание именно на его лечении. Действие противорвотных препаратов на организм ребенка до конца не изучено, поэтому педиатры не рекомендуют их использовать
Действие противорвотных препаратов на организм ребенка до конца не изучено, поэтому педиатры не рекомендуют их использовать.
Существует три группы детских лекарств от кашля:
- муколитические, которые помогают разжижению мокроты (Амбробене, АЦЦ, Лазолван);
- отхаркивающие, которые направлены на выведение мокроты (Геделикс, Пертуссин);
- комбинированные, которые способствуют и разжижению, и отхаркиванию одновременно (Стоптуссин).
Как еще облегчить состояние ребенка при сильном кашле?
Создать оптимальную влажность в помещении. Это особенно необходимо делать при сильном кашле у ребенка ночью.. В лежачем положении выведение мокроты из дыхательных путей затруднено, что нарушает сон и ухудшает самочувствие. А сухой воздух является частой причиной пересыхания слизистой носоглотки, что провоцирует еще более сильное першение в горле и новые приступы кашля.Регулярно проветривать помещение. Обновление воздуха в помещении позволяет снизить в нем концентрацию болезнетворных микроорганизмов, которые выделяются с дыханием. Проветривание следует проводить в зависимости от площади комнаты (от 2–3 раз в сутки до 1 раза в 3–4 часа). В это время ребенка следует перемещать в другую комнату или, если температура за окном позволяет, просто укутывать его одеялом.Делать с малышом зарядку и дыхательные упражнения. Умеренная физическая активность (если лечащий врач не назначил иное) позволяет улучшить дыхание, расширить просвет бронхов и простимулировать в них функции, отвечающие за выведение мокроты.
Расстройства работы ЛОР-органов
Многочисленные патологические процессы инфекционного и аллергического происхождения. Возможны смешанные нарушения.
Среди вероятных диагнозов:
Тонзиллит. Воспаление горла, ротоглотки. По другому называется ангиной.
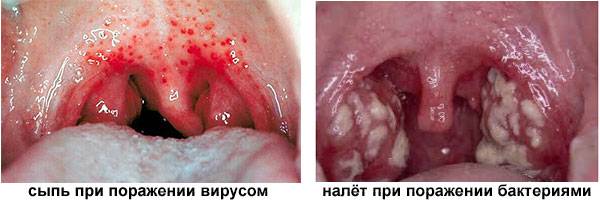
Фарингит. Поражение глоточной области. Во многом напоминает предыдущее расстройство.

Ларингит. Воспаление слизистой гортани.
Названные выше проблемы сопровождаются несколькими общими симптомами:
- Слабостью.
- Признаками общей интоксикации организма.
- Скачками температуры тела.
- Кашлем с выделением небольшого количества мокроты.
Приступ кашля у ребенка в ночное время — это признак запущенной формы воспалительного процесса в горле, гортани, требуется срочное лечение.
Методы коррекции зависят от разновидности расстройства. Используются медикаменты нескольких типов:
- Противовоспалительные нестероидного происхождения (НВПС).
- Жаропонижающие.
- Антисептики для обработки горла. Мирамистин, Хлоргексидин, Фурацилин, марганцовка.
- Щелочные растворы для ингаляций.
Внимание:
Прогнозы позитивны только при раннем начале терапии. Если запустить процесс, велика вероятность осложнений, критических расстройств и хронизации заболевания.
Аллергия
Общее название группы возможных проблем. Это могут быть и тонзиллиты, и фарингиты, и ларингиты, и астматические проявления, отеки Квинке. Диагностика остается на усмотрение врача.
Все эти состояния, так и или иначе, сопровождаются группой симптомов:
- Жжением в горле и респираторных путях.
- Ощущением зуда, царапанья.
- Одышкой. Нехваткой воздуха даже при нормальном процессе дыхания.
Сухой кашель у ребенка ночью возникает из-за раздражение слизистых оболочек, разрушения клеток наружной выстилки гистамином.
Заболевание может быть очень опасным: при остром развитии аллергии не миновать асфиксии. Это неотложное состояние. Требуется срочное лечение.
Коррекцией занимаются аллергологи-иммунологи.
Применяют препараты:
Антигистаминные. Чтобы снять отек и лишнее воспаление. Как правило, назначают средства третьего или первого поколения. Цетрин, Супрастин, Тавегил, Пипольфен, Диазолин и другие
С большой осторожностью и учетом возраста человека.
Гормональные противовоспалительные. Стероиды
Преднизолон и менее мощные средства. Зависит от характера патологии и ее тяжести.
В некоторых случаях не обойтись без госпитализации. Но это временная и непродолжительная мера.
Педиатрические расстройства
Кашель ночью у ребенка выступает первым, начальным симптомом нескольких заболеваний детского периода:
- Коклюша.
- Паракоклюша.
- Кори.
- Скарлатины.
Эти заболевания присущи только пациентам младшего возраста, сопровождаются специфической клиникой, от которой и нужно отталкиваться при диагностике. Так или иначе, кашель присутствует всегда, особенно часто при коклюше.
Лечением патологического состояния занимаются отоларингологи, педиатры.
Назначаются препараты нескольких типов:
- Противовирусные.
- Противовоспалительные.
- Жаропонижающие.
- Спазмолитики.
Кашель чаще всего имеет сухой, навязчивый характер, усиливается после того как ребенок ложится и засыпает.
Для его коррекции назначают специальные подавляющие рефлекс препараты центрального или местного действия. Наименование подбирает специалист, после оценки ситуации.
Методы лечения
До приезда врача необходимо самостоятельно помочь ребёнку. Первый вопрос – это как остановить рвоту у ребёнка в домашних условиях?
Народные методы
- Укропная вода является хорошим средством для купирования тошноты. Для её приготовления необходимо на водяной бане в стакан кипятка добавить одну чайную ложку плодов. После того как смесь остыла, можно давать крохе по одной чайной ложке. Использовать такой способ можно практически с самого рождения.
- Зелёный чай также помогает справиться с ощущением тошноты. Возможно добавление сахара или мёда.
- Айва является очень вкусной и эффективной. Предварительно её нужно запечь или натереть.
- Если в рвотных массах вы заметили наличие жёлчи, то можно использовать листья перечной мяты. Две столовые ложки мяты залить стаканом горячей воды. Дать настояться два часа. Давать по одной столовой ложке до 5 раз в сутки.
- Вместо Регидрона можно приготовить в домашних условиях раствор соли с содой и сахаром.
Медикаментозное лечение
Используется только после консультации педиатра. В качестве лекарств от рвоты для детей от года могут применяться:
- Церукал (метоклопрамид) является одним из средств, применяемых детям при рвоте, дозировка препарата составляет 0,1-0,15 мг/кг массы. Используется не более 3 раз в сутки. Рекомендован к использованию детям возрастом от 1 года. Выпускается в форме таблеток и растворов для внутривенного и внутримышечного введения.
- Противовирусные и противомикробные препараты.
- Энтеросорбенты – уголь активированный, Энтеросгель.
- Могут быть назначены спазмолитики и антисекреторные препараты при наличии болей в животе.
Причины кашель и рвоты у детей старше года
Кашель с рвотой у детей старших возрастных групп указывает на наличие заболеваний не только в дыхательных путях, но и других органов. Обычно рвотой сопровождается сухой непродуктивный кашель. Однако и здесь бывают разные ситуации. Поговорим о них более подробно. Самый безопасный случай – это сухой кашель до рвоты у ребенка, вызванный очень сухим и жарким воздухом в помещении. И сколько бы педиатры не говорили о пользе регулярного проветривания и увлажнения в помещении, сегодня много случаев, когда ребенок страдает от элементарного перегрева, укутывания, чрезмерной работы отопительных приборов.
Терморегуляция у детей развита намного хуже, чем у взрослых, обезвоживание наступает намного быстрее. Как результат обезвоживания — сухой кашель и образование корочек в носу. Ребенок может настолько сильно закашляться, что и вырвать. Обычно – это единичный случай. После устранение причины и обильного питья кашель у ребенка проходит.
Что касается, всех других причин, по которым кашель может сопровождаться рвотой, то, к сожалению, они связаны с болезнью. Внезапно начавшийся приступ кашля и рвоты сопровождающийся признаками дыхательной недостаточности: раздуванием крыльев носа, посинением кожи, может быть вызван попаданием инородного предмета в гортань, трахеи, бронхи. В таких случаях необходима срочная медицинская помощь. При обильных насморках и синуситах обильная слизь стекает по задней стенке гортани, раздражает ее, а так как маленький пациент еще не в состоянии ее быстро и эффективно удалить из горла, он закашливается. Закашлявшись, может рвать.
При синуситах кашель – это вторичный симптом, главное лечение должно быть направлено на лечение синуситов и уменьшения отделяемой слизи. В процессе выздоровления кашель прекратится. Аллергические реакции могут вызвать приступы сухого непродуктивного кашля и сопровождаться рвотой. На наличие аллергии могут указывать дополнительные симптомы, такие как:
- покраснение и раздражение глаз;
- обильное слезотечение;
- приступ резко начавшегося насморка с жидкими обильными выделениями;
- раздражительность и капризность.
Лечение аллергии проводят под наблюдением врача-аллерголога. Антигистаминные препараты позволяют достаточно быстро снять приступ аллергии. Нелеченая аллергия, а также врожденная генетическая склонность могут стать причиной такого заболевания, как бронхиальная астма. Причем проявиться она может весьма в раннем возрасте. При астме происходит спазм в бронхах, сужается их просвет, организм пытается приоткрыть гортань и получить больше кислорода при помощи кашля. Кашель при астме имеет приступообразный затяжной характер, изнуряет ребенка. Во время кашля могут наблюдаться и приступы рвоты. Обычно родители осведомлены о диагнозе и всегда имеют наготове соответствующие препараты для снятия симптомов.
Кашель и рвота могут быть симптомами болезни желудочно-кишечного тракта, такой как гастроэзофагеальная рефлюксная болезнь. При этой болезни из желудка в пищевод самопроизвольно попадает его содержимое, тем самым раздражая гортань. При этом возникает кашель и часто рвота. Заподозрить проблемы с ЖКТ у ребенка могут полное отсутствие симптомов инфекций и простуд, изжога, отрыжка.
Иногда кашель и рвота бывают у детей при стрессовых ситуациях, после них, при повышенных психических и физических нагрузках, так называемый психогенный кашель. Достаточно ребенка успокоить и правильно эмоционально настроить и все пройдёт. При часто повторяющейся рвоте и сухом изнуряющем кашле, а также слабости, потере веса, следами крови в мокроте и содержимом желудка срочно обратитесь к врачу. Подобные симптомы могут сигнализировать об онкологическом заболевании. Но, чаще всего интенсивный сухой кашель, сопровождающийся рвотой, вызывают инфекционный заболевания, вызванные вирусами и бактериями:
- корь;
- коклюш;
- ложный круп;
- бронхит;
- пневмония.
Все эти заболевания сопровождаются специфическими симптомами не составляющие труда в их диагностики. К таким симптомам относятся:
- высокая температура тела;
- слабость;
- высыпания на теле;
- хрипы в легких и бронхах.
Не занимайтесь самолечением. Правильно установить диагноз, и назначить лечение может только врач.
Бактериальные инфекции лечатся только с применением антибиотиков. Антибиотики же назначаются, исключительно учитывая индивидуальные особенности организма ребенка.
Причины кашля до рвоты
Прежде чем предпринимать какие-то меры при сезонной простуде, надо уточнить диагноз. В раннем возрасте кашель возникает при отсутствии заболеваний, если воздух пересушен в детской комнате. При этом эпителий дыхательных путей раздражен, что вызывает кашлевой рефлекс с позывом на рвоту.
Не опасный симптом не требует лечения, но лишает малыша и маму полноценного сна. Ребенок становится вялым, капризным, теряет аппетит. Так или иначе, безобидный кашель негативно влияет на общее состояние ребенка.
Важно! В таких случаях можно прибегнуть к развешиванию влажных простыней в комнате. Еще лучше приобрести современный прибор-увлажнитель.. Беспокойство вызывает кашель до рвоты у ребенка ночью
В таком случае необходима консультация врача-педиатра. Болезней и состояний, протекающих с кашлевым рефлексом немало
Беспокойство вызывает кашель до рвоты у ребенка ночью. В таком случае необходима консультация врача-педиатра. Болезней и состояний, протекающих с кашлевым рефлексом немало.
ОРВИ
Иногда кашель с рвотой у ребенка бывает при ОРВИ. Вирус поражает дыхательную трубку на любом уровне. Воспаление носоглотки вызывает сухой кашель.
При насморке слизь из носа, стекая по задней стенке глотки, попадает в гортань и трахею. Раздражение рецепторов вызывает влажный кашель при перемене позы, когда ребенок во сне переворачивается.
Бронхит
Острый простой бронхит развивается после внедрения в организм вирусов гриппа или активации условно-патогенных бактерий – стафилококков, пневмококков, стрептококков. Обструктивная форма носит инфекционно-аллергический характер. Проявляется спазмом бронхов, плохим отхождением мокроты. Признаки бронхита:
- повышенная температура 37.2–37.5 °C у детей держится до месяца;
- тошнота и кашель у ребенка сопровождается свистящими хрипами в легких;
- плаксивость;
- отсутствие аппетита.
Чаще кашель бывает сухой. Выделение гнойной мокроты говорит о присоединении бактериальной инфекции. Появление прожилок крови наблюдается при осложнении болезни. Ребенка необходимо обследовать у пульмонолога с консультацией аллерголога.
Коклюш
Чаще всего ребенок закашливается до рвоты при коклюше. Бактериальная инфекция протекает с воспалением верхних дыхательных путей. Несмотря на то, что от болезни проводится вакцинация, бывают случаи повторного заражения.
После 2-недельного инкубационного периода начинаются приступы сухого лающего кашля, усиливающегося в ночные часы. Во время приступа малыш, высовывая язык, кашляет открытым ртом. Вздуваются вены шеи, из глаз текут слезы. Выраженный отек дыхательных путей сопровождается свистящим дыханием на вдохе.
Внимание! Особенно опасен лающий кашель у детей 4–5 лет. Гортань у них уже, чем у старшей возрастной группы
Отек слизистой оболочки на этом уровне может быть причиной удушья.
Токсины коклюшной палочки продолжают действовать в носоглотке до 6 недель. Антибиотики и противокашлевые средства помогают на время.
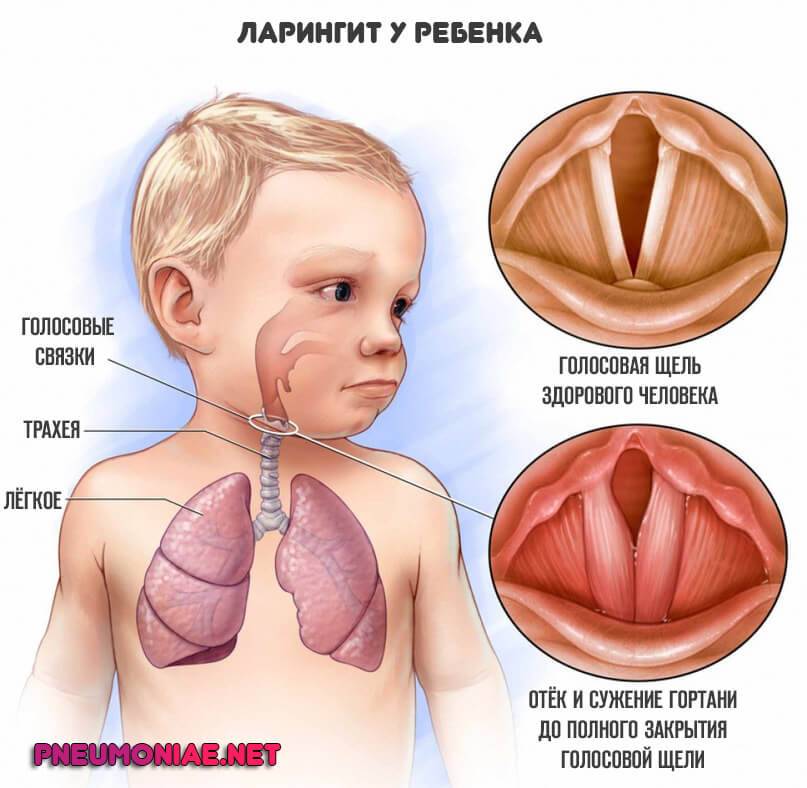
Ларингит
Причиной инфекционного острого ларингита обычно являются вирусы парагриппа или аденовирусы. Симптомы заболевания:
- боль в горле;
- изменение голоса;
- сухой приступообразный кашель;
- повышение температуры.

У ребенка на фоне вирусной инфекции может развиться ложный круп.
Опасное состояние характеризуется резким спазмом и отеком дыхательной трубки непосредственно под голосовыми связками. Сужение гортани резко затрудняет дыхание, которое становится свистящим.
Первый симптом крупа – лающий сухой кашель до тошноты. Если спазм гортанных мышц нарастает, наступает дыхательная недостаточность. Малыш бледнеет, на лице чувство страха. Ребенку необходимо вызвать скорую помощь. До приезда врачей помогает уменьшить отек и снять спазм гортанных мышцы горячая ванна для ног.
Бронхиальная астма
Причиной бронхиальной астмы считается аллергическое воспаление дыхательных путей и повышенная реактивность бронхов. Хроническое заболевание проявляется приступами одышки с затрудненным выдохом. Предшествующим провоцирующим фактором служит чрезмерное накопление мокроты и отек внутренней оболочки бронхов.
Приступ удушья начинается с кашля, на вершине которого бывает рвота.
Во время одышки ребенок после вдоха не может выдохнуть. В груди на расстоянии слышны свистящие сухие хрипы. На бледном лице сильный испуг, губы синеют. В таком состоянии малыш нуждается в экстренной медицинской помощи. Обычно в доме с таким детьми имеются ингалятор с Беротеком, который снимает приступ удушья после первого вдоха.