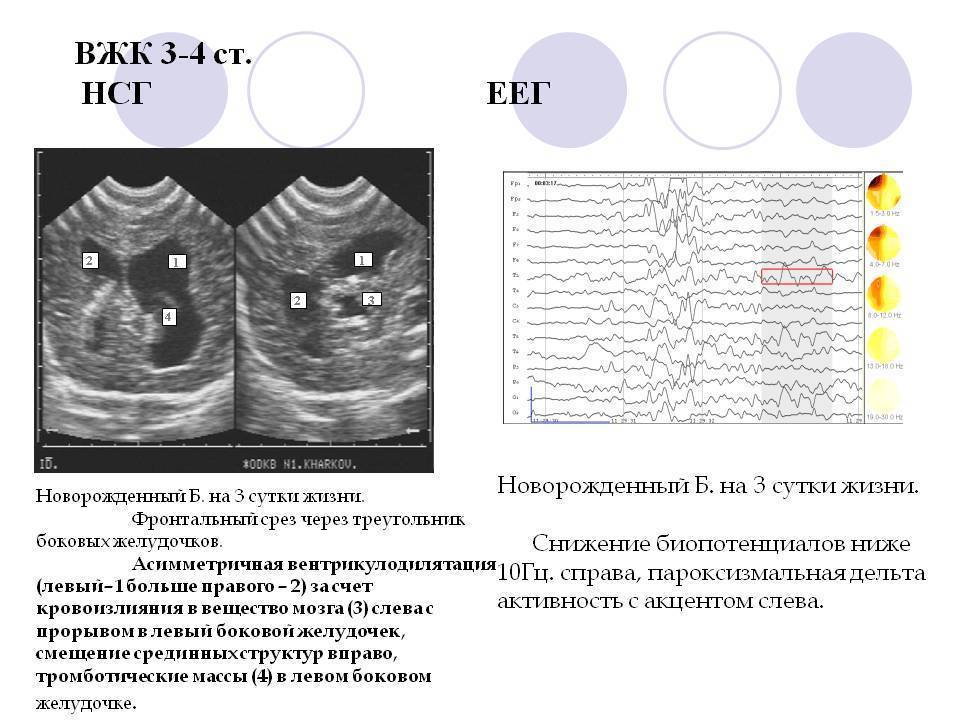
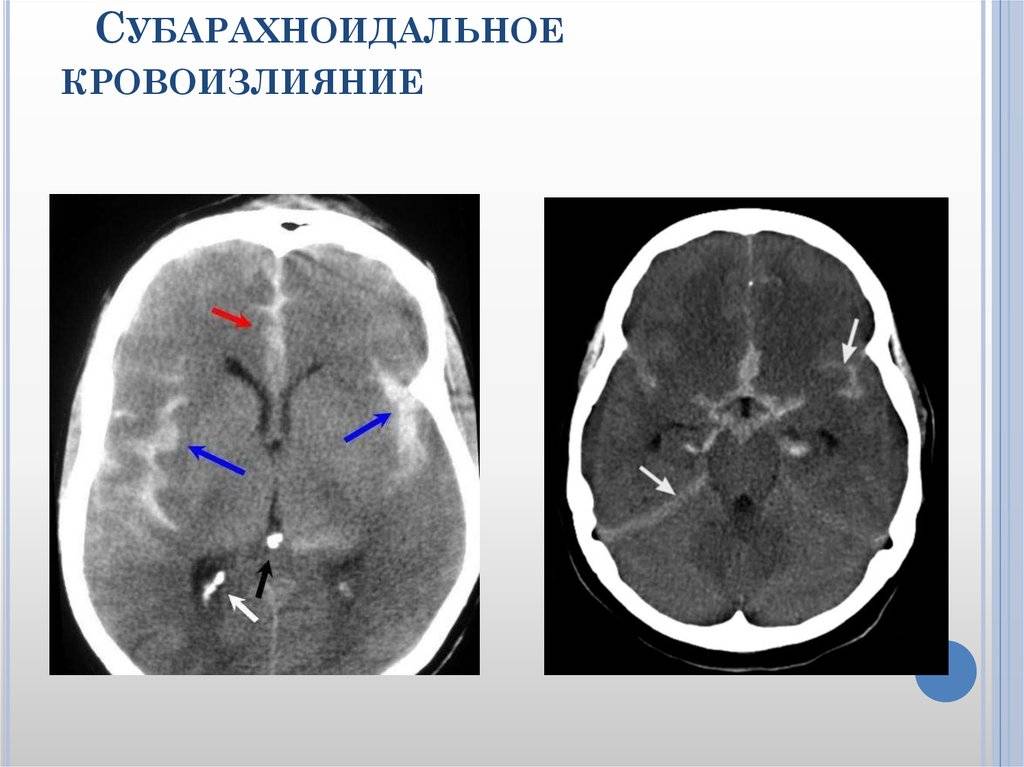
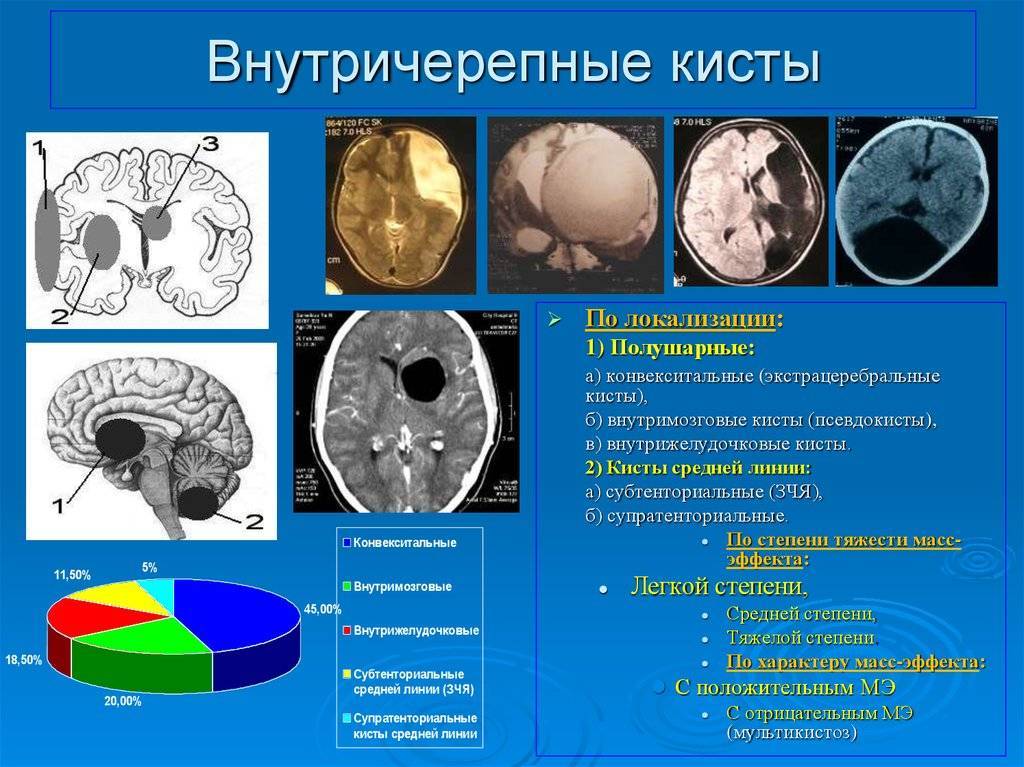
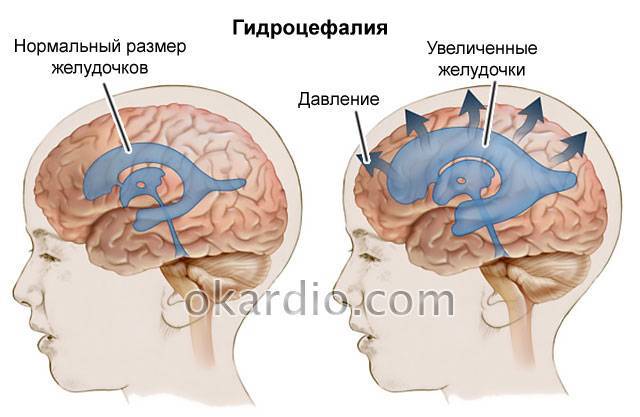
Диагностика псевдокисты мозга
Стоит сказать, что такое аномальное формирование, как субэпендимальная псевдокиста головного мозга у новорожденного не считается простым и быстро диагностируемым формированием. Далеко не каждый лечащий врач способен вовремя обнаружить это аномальное тело, даже с использованием новейших технологий сканирования. Сложность диагностики такого недуга заключается в особом расположении опухоли и специфических тканях, из которых она формируется.
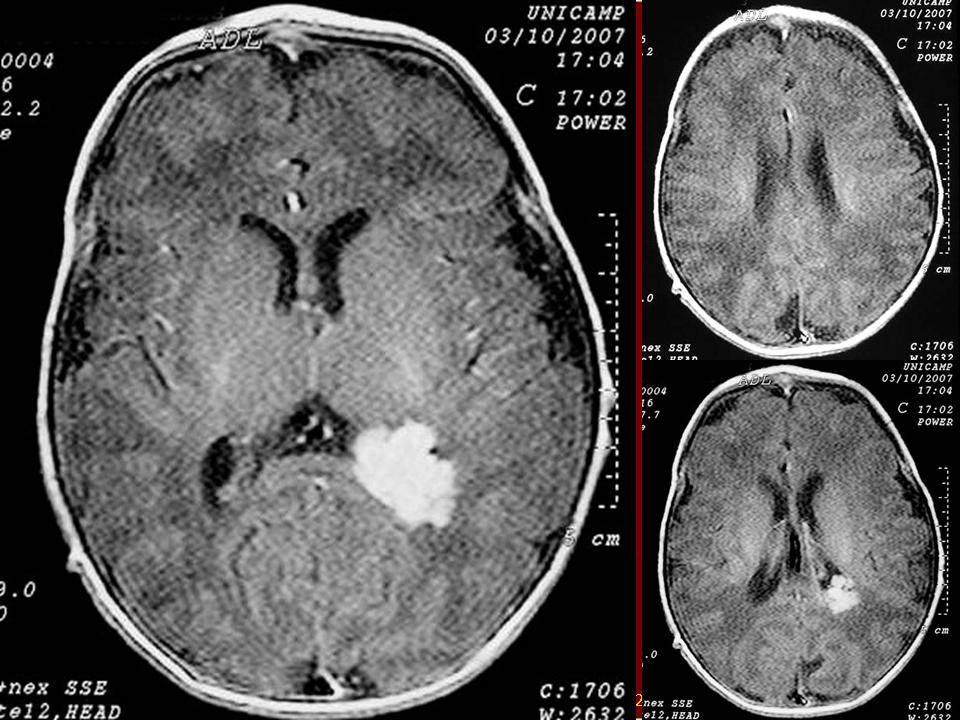
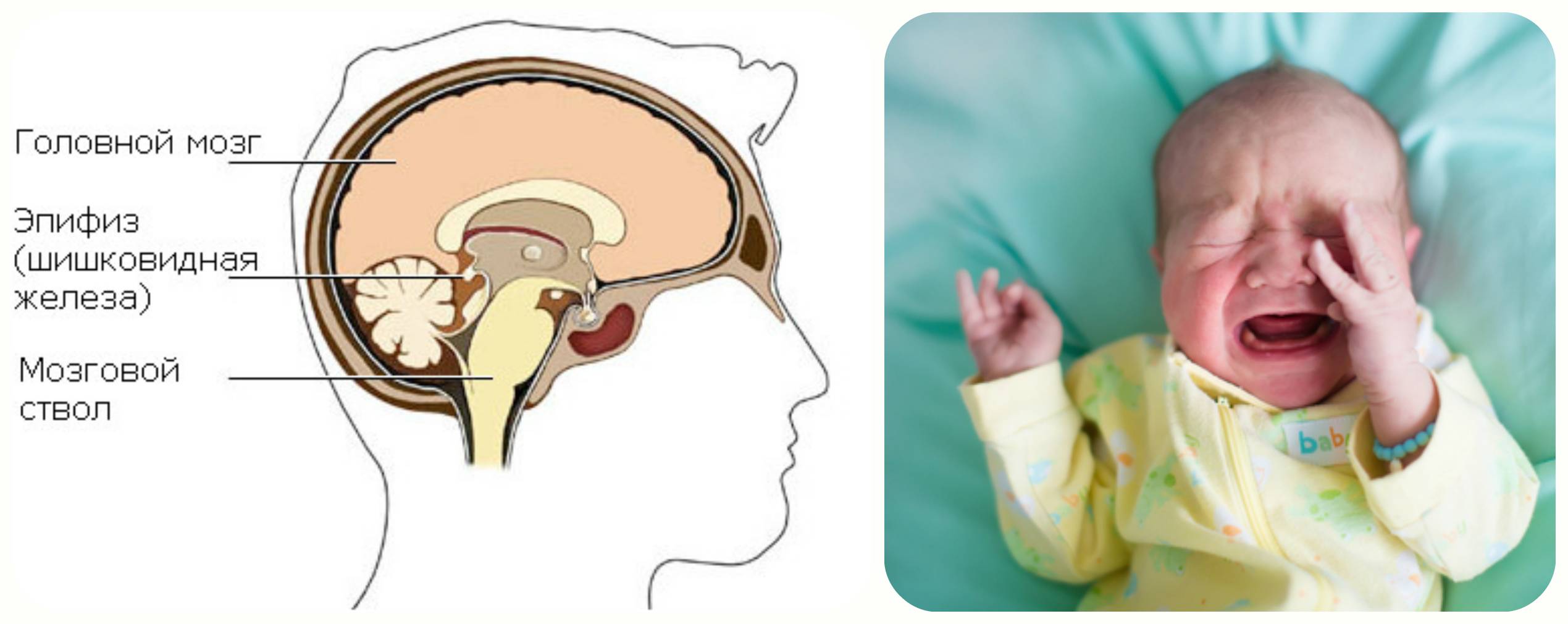
Как правило, для диагностики псевдокисты у новорожденного доктор использует способ ультразвукового сканирования или томографии после родов. Большой процент всех доброкачественных образований в головном мозге младенца может локализоваться где угодно, включая лобные доли, височные части и даже ткани черепа. Однако субэпендимальная псевдокиста слева у новорожденного имеет определенные принципы своего роста и чаще всего регистрируется в желудочках, в области хвостатого ядра головного мозга или в левом и правом полушариях.
Точная причина такого явления медикам неизвестна. Также не могут врачи сказать о том, что именно способствует деформации ликвора и образовании капсулы. Однако, зная особенности расположения такой опухоли доктор может с легкостью отделить наличие субэпендимальной псевдокисты головного мозга у новорожденных от обычной доброкачественной опухоли и вовремя поставить диагноз при внутриматочном или послеродовом сканировании мозга младенца.
Диагностика
Для подтверждения наличия ложного образования в области мозга наиболее часто используется ультразвук. Этот способ является наиболее популярным, но он не предоставляет возможность произвести тщательный осмотр стенок, а также внутреннего пространства имеющейся полости. Акцент делается на конкретные зоны, где наиболее часто формируется ложное доброкачественное образование.
Особое внимание уделяют большим полушариям головного мозга. Также акцент делается на боковые желудочки, область нахождения головки ядра (хвостатого) и некоторые другие зоны
Особенности размещения патологии позволяют отличить её от истинной кисты.
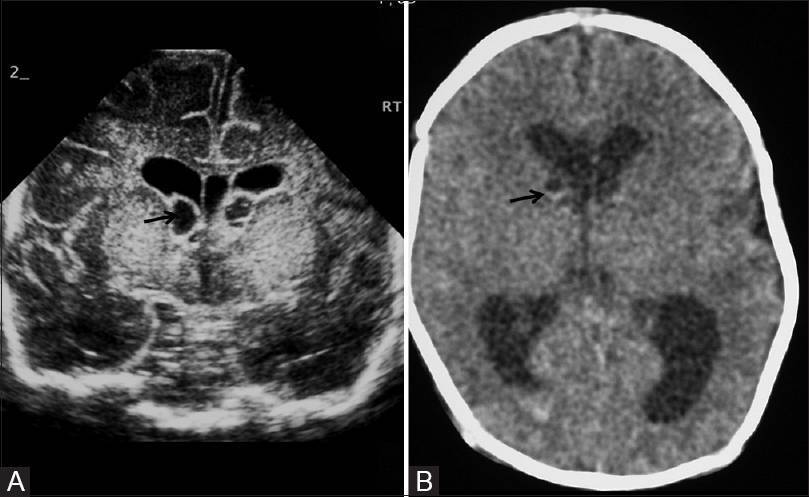
Присутствие образований подтверждается эхопризнаками псевдокисты субэпендимальной в зоне правого, а также левого желудочка. Использование ультразвуковых волн результативно лишь в тех случаях, когда возраст малыша не достиг отметки в 1 год. В этом случае родничок, расположенный на головке, не прикрыт костями.
Обследование новорожденного на предмет наличия псевдокисты осуществляется, если:
- ребенок появился на свет раньше срока;
- роды прошли с серьезными осложнениями;
- наблюдение бессонницы, чрезмерной плаксивости и тревожности у новорожденного;
- присутствие судорожных сокращений мышц, головокружения и других неврологических признаков.
При проведении исследований могут использоваться следующие методики выявления болезни:
- Доплеровская энцефалография.
- Нейросонография.
- МРТ, а также компьютерную томографию.
- Церебральная сцинтиграфия и некоторые другие методики.
В том случае, если имеется подозрение на наличие у плода генетических нарушений, могут назначить хромосомный анализ жидкости (амниотической). Данное вмешательство является инвазивным, поэтому применяется в очень редких случаях.
Разновидности кисты
Важно! Киста – это не приговор! В ряде случаев после диагностики врачи не назначают лечение, а просто наблюдают в динамике. Большинство видов таких новообразований рассасывается самостоятельно
Сегодня медики выделяют несколько видов кисты головного мозга у новорожденного, которые различаются как по локализации образований, так и по возможным последствиям или методике лечения.
Образования, которые расположены в области сосудистых сплетений (или «псевдокиста»). Они появляются еще в период внутриутробного развития малыша – в таком случае прогнозы благоприятны, а кисты в большинстве случаев не требуют лечения. Также образовываются и в более позднем возрасте в результате проникновения вируса герпеса, тяжелых родов или осложнений во время беременности. Здесь возможны неприятные последствия, поэтому следует правильно подобрать стратегию лечения.
- Субэпендимальные образования в большинстве случаев являются результатом внутриутробного инфицирования малыша. Нарушение кровообращения в желудочках мозга приводит к тому, что часть тканей отмирает, а на их месте образовывается киста, которая заполнена жидкостью. В такой форме может проявиться и родовая травма. Чаще всего подобные образования тоже исчезают самостоятельно, однако во всех случаях за ребенком необходимо наблюдать, регулярно повторять УЗИ и другие обследования. Дело в том, что такие кисты в голове у новорожденного могут увеличиваться в размерах, что чревато негативными последствиями, включая повышение внутричерепного давления и ухудшение самочувствия.
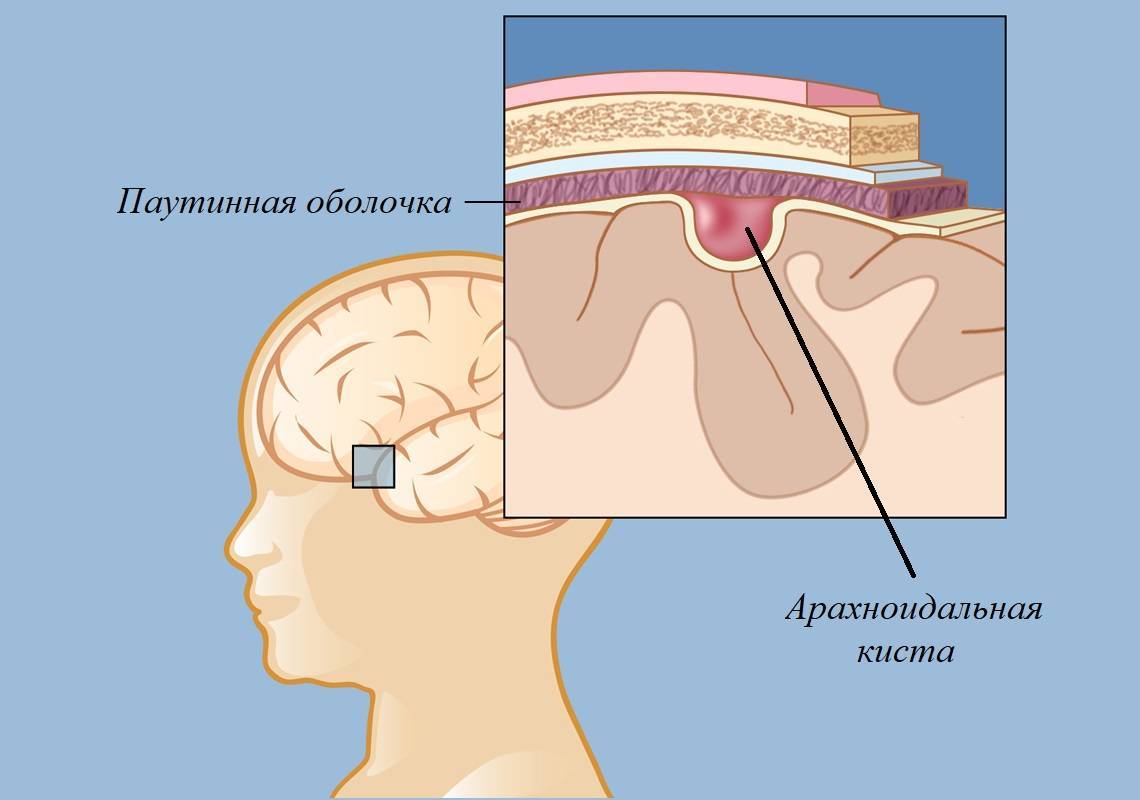
- Арахноидальная киста головного мозга чаще встречается у новорожденных мужского пола. При этом сама по себе патология является достаточно редкой, а прогнозы при таком диагнозе – положительные. Образование располагается между паутинной оболочкой и самим мозгом. Выделяют первичную кисту (то есть врожденную) и вторичную (появившуюся в результате операции, воспалительного процесса).
- Перивентикулярные кисты образуются в период внутриутробного развития и локализуются в перивентикулярном районе белого вещества. Могут быть вызваны наследственными патологиями, аномалиями развития, инфекцией. Лечатся комплексно, иногда – с обязательным хирургическим вмешательством.
- Хориоидальные образования локализуются в одноименном сплетении мозга, возникают в результате травм или инфекций, которые поразили плод в утробе. Рассасываются подобные кисты достаточно редко, поэтому в большинстве случаев их удаляют хирургическим образом. Имеет характерную симптоматику – у малыша не закрывается родничок, нарушается координация движений, возможны судорожные подергивания тела.
Если кист в результате исследования обнаружили несколько, говорят о мультикистозе головного мозга, который может локализоваться как в одном отделе, так и в различных. При этом сами образования могут различаться по типам и требовать различной стратегии лечения.
Первая диспансеризация
Рождение ребенка — одно из самых счастливых и волнительных событий в жизни. Своим появлением на свет маленький человек приносит в семью не только огромную радость, но и новые хлопоты. Пожалуй, единственным моментом, который омрачает безоблачное родительское счастье, становится беспокойство о его здоровье. Молодые мамы и папы волнуются, все ли они делают правильно, не навредят ли те или иные действия малышу. Развеять первые сомнения помогает патронажная медсестра или педиатр, которые навещают кроху в первые недели после возвращения из роддома. Они следят за общим развитием малыша, учат родителей основным навыкам по уходу за ним, контролируют процесс заживления пупочной ранки, помогают наладить грудное вскармливание, если мама что-то делает не так.
К возрасту четырех недель родители чувствуют себя намного увереннее, а кроха уже достаточно окреп для первого «выхода в свет», то есть визита в детскую поликлинику. На приеме педиатр проведет контрольное взвешивание, измерит рост и оценит общее состояние грудничка, после чего даст направление на обследование узкими специалистами. Первый скрининг включает в себя осмотр невролога, офтальмолога, детского хирурга и стоматолога. Кроме того, в обязательную программу входит сразу несколько видов ультразвукового исследования. Остановимся подробнее на каждом из них и передаем слово эксперту.
pixabay.com  / 
Другие виды кист мозга
Также часто встречаются и такие виды кист:
- Киста эпифиза головного мозга, симптомами которой являются сильные головные боли, сонливость, дезориентация, раздвоение в глазах. Также она затрудняет процесс ходьбы. На начальной стадии болезни применяют медикаментозное лечение. Запущенную кисту, увеличивающуюся в размерах, удаляют хирургическим путем.
- Киста сплетений сосудов – это доброкачественное новообразование, которое проявляется на отдельных стадиях развития плода в утробе матери. Такая киста головного мозга у ребенка чаще всего рассасывается самостоятельно. В некоторых случаях киста головного мозга у новорожденного возникает в результате осложнений при беременности и во время родов. К ней может привести и инфекционное заражение плода. В редких случаях это образование приводит к патологическим изменениям других систем организма. Врожденная киста головного мозга определяется с помощью процедуры, называемой нейросографией. Она абсолютно безвредна для здоровья ребенка. Диагностику такой кисты у взрослых людей производят с помощью исследования ультразвуком.
- Псевдокиста головного мозга у новорожденных встречается у 1% недоношенных детей. Ее выявляют при проведении УЗИ в первые 24 часа жизни ребенка. Данная киста головного мозга у плода возникает в результате кровоизлияния зародышевой матрицы. Она может быть односторонней или двусторонней. Псевдокисты являются наиболее безопасным для здоровья последствием родов. Они не требуют специального лечения. Как правило, уже к первому году жизни ребенка они полностью рассасываются.
- Ликворная киста головного мозга — новообразование, возникшее между мозговыми оболочками. Ее образованию способствуют воспалительные процессы (менингит, инсульт), травмы и хирургическое вмешательство. Она диагностируется во взрослом возрасте, поскольку на ранних стадиях ее признаки практически не выражены. Симптомы ликворной кисты: тошнота, рвота, психические расстройства, нарушение координации, судороги, паралич конечностей.
- Субэпендимальная киста возникает у новорожденных после нарушения кровообращения головного мозга или при гипоксии (недостаточного снабжения мозга кислородом). Это заболевание требует врачебного контроля.
- Порэнцефалическая киста головного мозга – образование, возникающеев его тканях вследствие расплавления пораженной области. Она приводит к весьма серьезным последствиям таким, как гидроцефалия и шизэнцефалия.
- Лакунарная киста образовывается в области варолиевого моста, в мозжечке, подкорковых узлах, зрительных буграх. Чаще всего она возникает в результате возрастных изменений и атеросклероза.
- Коллоидальная киста имеет врожденное происхождение. Она появляется в результате эмбиогенеза. Она может быть у человека всю жизнь, но при этом не доставляет ему никаких проблем. Есть мнение, что она носит наследственный характер. Эта киста блокирует поток жидкости. Она часто сопровождается головной болью, эпилептическими припадками, слабостью в ногах и высоким внутричерепным давлением. Наиболее ярко симптомы этого заболевания проявляются в зрелом возрасте. Иногда это заболевание является причиной возникновения гидроцефалии, мозговой грыжи. В редких случаях она приводит к летальному исходу.
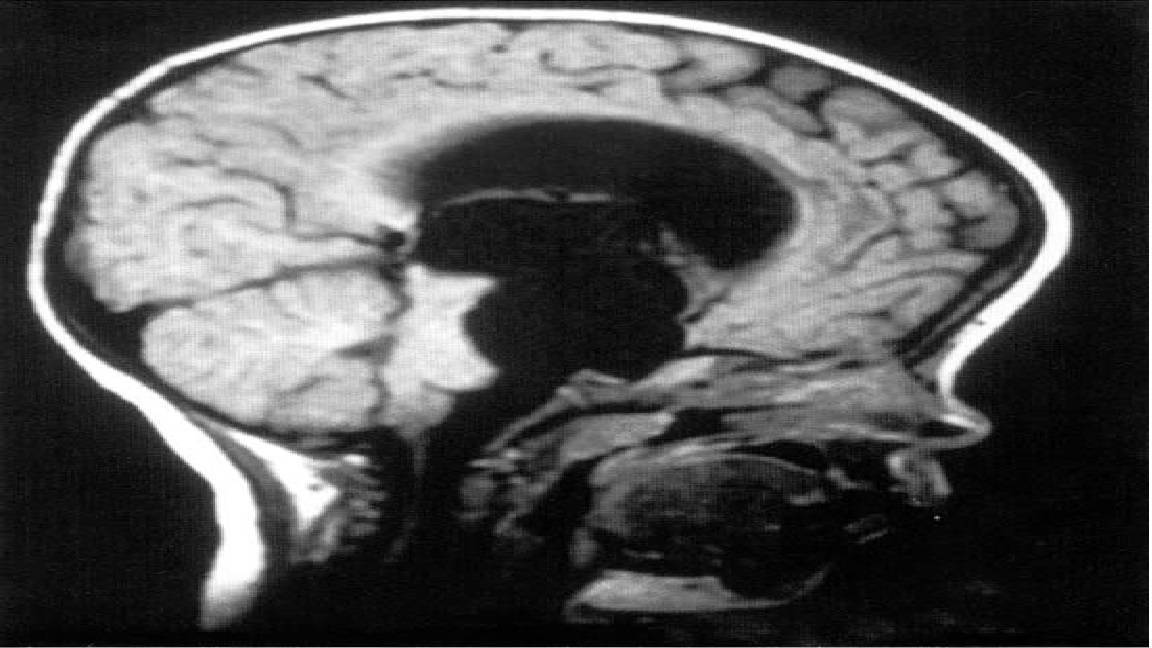
Коллоидальная киста
Кисты разных отделов головного мозга
В некоторых случаях медики диагностируют следующие заболевания:
- Киста гипофиза головного мозга – доброкачественное образование. Оно появляется, в основном у людей в возрасте 30-40 лет. Практически не бывает кисты гипофиза у детей и подростков. Это заболевание опасно тем, что новообразование затрагивает центральную нервную систему. Чаще всего такую кисту удаляют хирургическим путем.
- Киста мозжечка головного мозга может возникнуть по ряду причин. Чаще всего ее лечение направлено на рассасывание спаек. Если киста образовалась в результате аутоиммунных процессов или инфекции, понадобится противовоспалительная терапия. Хирургическое вмешательство производят при наличии признаков кровоизлияния, судорог, нарушении координации движения. В большинстве случаев это заболевание полностью излечивается.
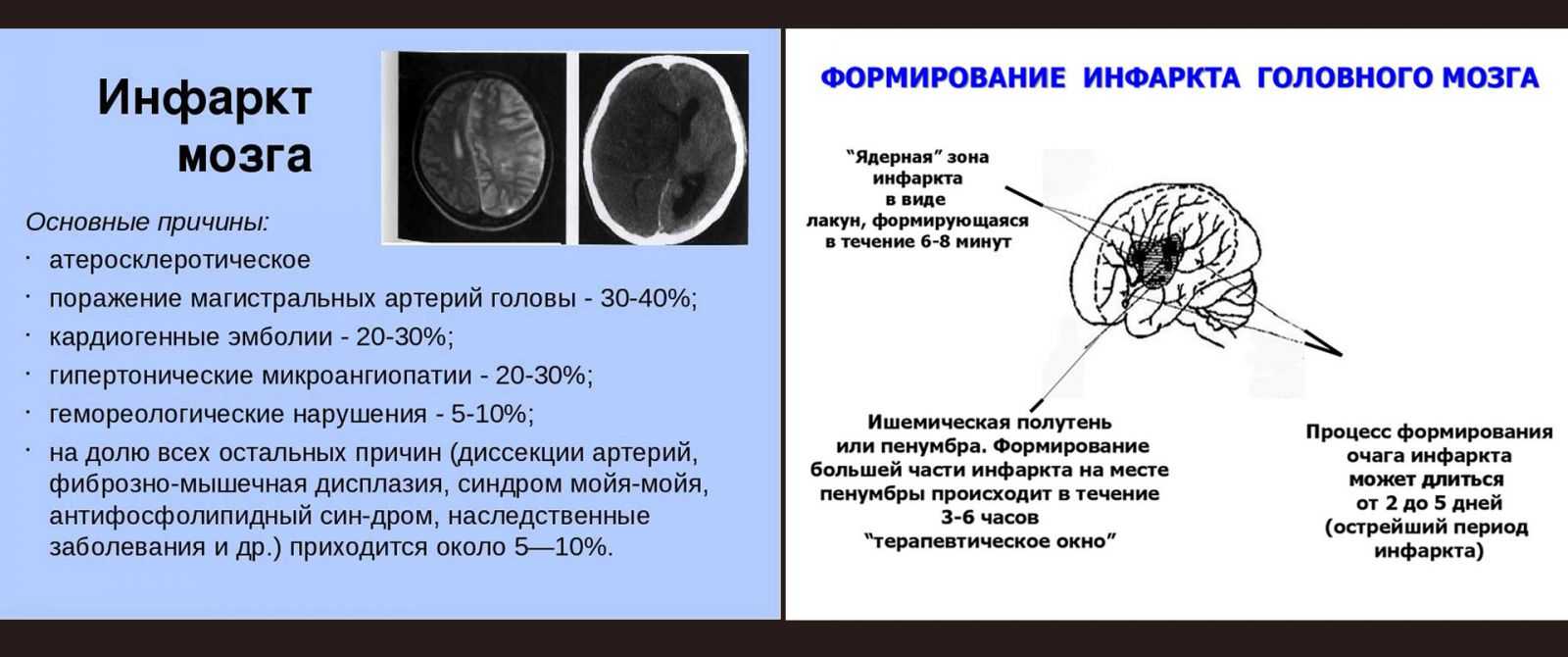
Опухоли головного мозга
Составляют 16% всех злокачественных образований у детей. Заболевают 3-4 ребенка на 100 000 человек.
Разные опухоли имеют ряд общих черт. Они располагаются внутри замкнутого пространства черепа, оказывая воздействие на клетки вещества мозга. У детей раннего возраста наиболее ранним признаком является увеличение головы с набуханием и напряжением родников. Это приводит к длительной компенсацией явлений повышение внутричерепного давления. Дети перестают интересоваться окружающим миром, играть, становятся сонливыми. У школьников появляется раздражительность, замкнутость, отказ от пищи. При дальнейшем развитии заболевания появляется общемозговая симптоматика: пристуобразные распирающие головные боли, тошнота, рвота по утрам, нарушение походки, координации движений, судороги, нарушение психики. Клинические признаки связаны с локализацией опухоли в области мозга.
Для ранней диагностики заболевания необходимо проведение:
– рентгенография черепа;
– МРТ головного мозга с в/в контрастированием;
– спиннмозговой пункция;
– электроэнцефалография.
Основным видом лечения является хирургический, также лучевая терапия, химиотерапия в зависимости от разновидности опухоли (медуллобластома, эпендимома, АТРО). Результаты лечения зависят от ранней диагностики, радикальности оперативного вмешательства.
Терапия
Интегративный подход
К сожалению, в полной мере избавиться от данного недуга не всегда возможно, часто предлагается лишь устранить симптомы и признаки. Лечение ведется на протяжении длительного периода времени, поэтому придется подготовиться к регулярному посещению врачей и контролю показателей в динамике.
Если организм отравлен токсинами, для начала он очищается от вредных веществ. Назначаются препараты, содержащие витамины и прочие элементы, помогающие скорейшему выздоровлению.
Но полезнее всего наладить обменные процессы, усилить кровоток и лимфоток, помочь телу самостоятельно избавляться от лишнего путем естественной саморегуляции.
При сосудистой энцефалопатии головного мозга развивается некроз тканей, поэтому его нужно затормозить, а также не допустить кровоизлияния в мозг и устранить первоисточник. В основу лечения этого вида заложены медикаментозные препараты, способствующие снижению давления в артериях. Они же улучшают метаболизм, восстанавливают свойства лейкоцитов и купируют образование атеросклеротических бляшек.
Энцефалопатия у детей – не редкость. Чтобы вылечить врожденное нарушение у новорожденных, применяют медицинскую физкультуру, сеансы массажа, физиотерапевтическое лечение. Для малышей постарше предусмотрены способы педагогической коррекции. Остеопатическая терапия позволяет восстановить кровоток и настроить детский организм на самовосстановление. Раннее обращение к остеопату в большинстве случаев бесследно избавляет ребенка от влияния разрушительных факторов, поскольку в младенческом и раннем детском возрасте высоки восстановительные функции.
Лечение нередко включает методику иглоукалывания, электрофорез, плазмаферез, электромагнитную стимуляцию, терапию при помощи лазера. Это не способно полностью устранить энцефалопатию головного мозга. Лечебные процедуры направлены на подавление заболеваний, вызывающих ее.
Если вышеперечисленные методы неэффективны, проводят операцию. Как правило, она направлена на расширение каналов при помощи катетера или баллона.
Если и это не дало результатов, проводится шунтирование. В этом случае поток крови двигается в обход деформированного участка мозга.
В Центре Остеопатии на первом же приеме доктор без помощи инструментов и оборудования нормализуют состояние мозга и проведет качественное лечение.
Одним сеансом не обойтись, поскольку телу нужно время на восстановление, на адаптацию к новым условиям. Длительное патогенное воздействие не исчезает бесследно и выводит из строя все системы.
Следовательно, для полного излечения требуется, как правило, несколько визитов с перерывами в неделю или две.
В медицинской практике остеопаты применяют лишь технику рук. Вид этого лечения предусматривает персональный подход к каждому клиенту.
В отличие от медикаментов и хирургических вмешательств остеопатическое лечение отличается большей эффективностью и не имеет побочек, за счет чего становятся выбором многих хронически болеющих.
Остеопаты выполняют функции невролога, ортопеда, терапевта и других врачей, так как главная цель – выявить корень болезни, послужившую сбоем в работе головного мозга.
Следует сообщить остеотерапевту о проведенной или планирующейся хирургической либо медикаментозной помощи – эта информация поможет скорректировать лечение.
Причины и лечение псевдокисты в голове у новорожденного
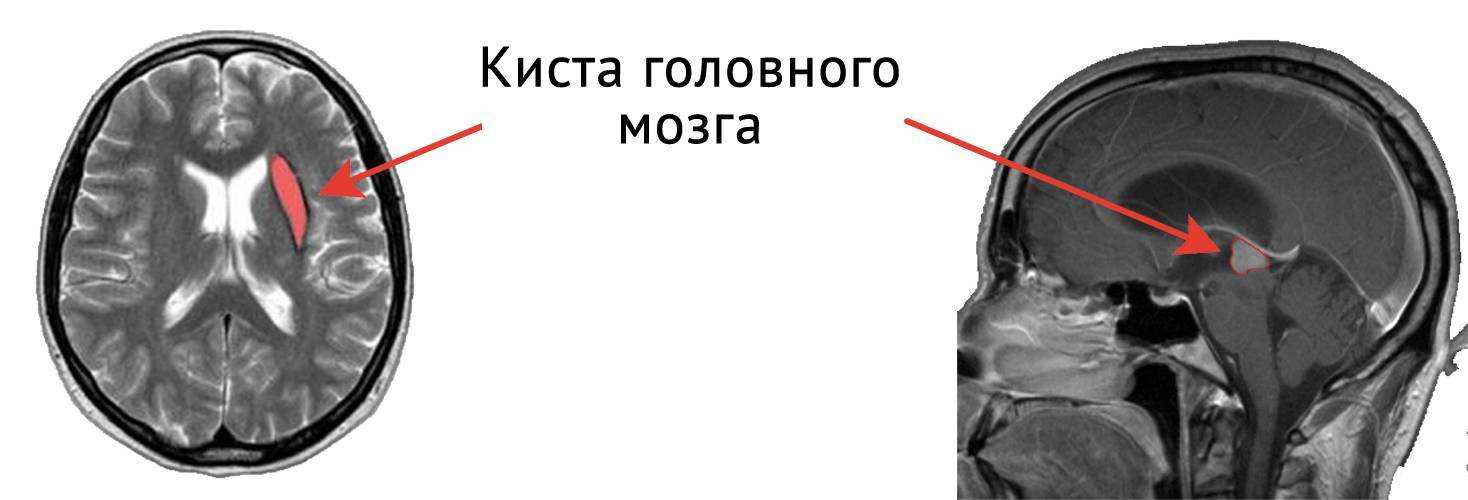
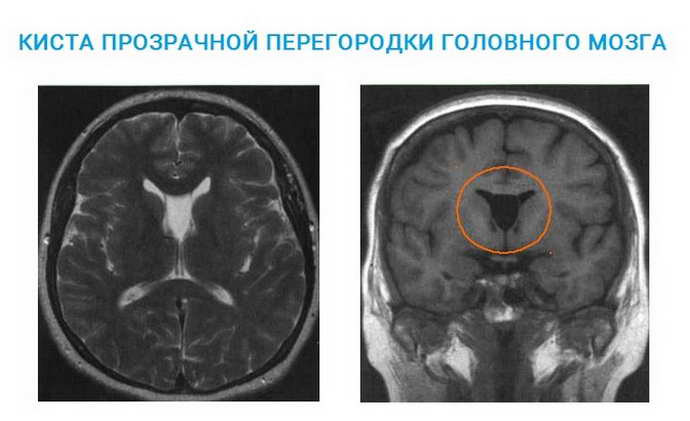
Псевдокиста головного мозга у новорожденных — это небольшое круглое образование кистозного характера, в котором содержится спинномозговая жидкость. Псевдокисты локализуются на границе головки хвостатого ядра и зрительного бугра, в области тел боковых желудочков полушарий или рядом с боковыми углами передних роговых частей больших полушарий. Почему появляется образование?
Катализаторы возникновения
Псевдокиста у младенцев образуется под воздействием различных факторов. Однако в большинстве случаев причиной появления выступают нарушения во время дородового развития плода.
Причины образования псевдокисты:
- недостаток кислорода;
- кровоизлияния в мозг;
- дефицит макро- и микроэлементов, который приводит к нарушению кровообращения$
- инфекции, которые перенесла женщина, будучи беременной.
Самым опасным образованием считается субэпендимальная псевдокиста, которая образуется вследствие кровоизлияния или травмы при родах.
Как вылечить псевдокисту?
При нормальных размерах образования лечить младенцев с таким диагнозом нецелесообразно, так как в большинстве случаев они самостоятельно рассасываются в 1-й год жизни. Псевдообразование никак не влияет на физическое, умственное и эмоциональное состояние ребенка.
Детей, у которых обнаружена псевдокиста, ставят на учет к неврологу, который проконтролирует рост образования и назначит подходящее лечение. В большинстве случаев при таком диагнозе назначаются препараты, направленные на улучшение кровообращения в мозге и антигипоксанты, такие как Милдронат, Мексидол.
Гиперактивным детям назначаются препараты Пантогам, Глицин. Чтобы улучшить состояние нервно-рефлекторного и опорно-двигательного аппарата, больным назначают массаж. Процедуру проводят квалифицированные массажисты при отсутствии противопоказаний.
Если ко второму визиту к врачу киста осталась прежних размеров или увеличилась, младенцу назначается терапия, которая призвана предотвратить появления головной боли и судорог.
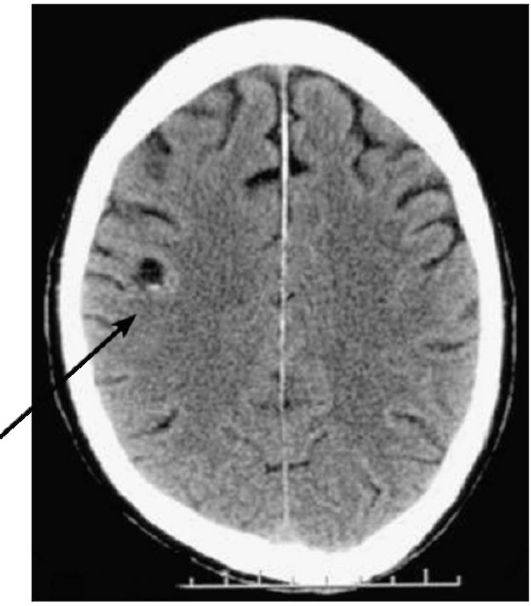
В старшем возрасте псевдокиста исследуется при помощи МРТ и КТ. Благодаря этим исследованиям удается удостовериться в отсутствии опухоли.
Если же к концу первого года жизни образование у грудничка не рассосалось, значит, диагноз был сделан неверно и врачи должны еще раз осмотреть ребенка. При больших образованиях, которые оказывают давление на мозг, назначаются препараты, предотвращающие судороги.
В случае когда образование продолжает расти, прибегают к хирургическому вмешательству. Кисту удаляют посредством трепанации черепа, шунтирования и эндоскопии. Лучшим методом является эндоскопический, однако, он подходит только для части образований кистозного характера. Если лечение отсутствует, у больного начинаются судорожные припадки, неврогенные расстройства.
Диагностика и терапия
Для постановки диагноза «энцефалопатия головного мозга» используется физическое исследование и специальные клинические тесты, позволяющие определить измененное психическое состояние – координационные, памяти, на умственные способности и т.д. Огромное значение имеет и наличие первичного заболевания (аноксии, гипертонии, почечной недостаточности, проблем с печенью и др.) – такой подход обусловлен тем, что данный психоорганический синдром является лишь осложнением вышеуказанных заболеваний.
Специалист-невролог изучает список лекарств, которые принимает пациент, так как среди них могут быть и такие, которые провоцируют возникновение симптомов энцефалопатии.
Также для диагностики необходимы и следующие исследования:
- контроль артериального давления;
- развернутый анализ крови;
- метаболические тесты, подразумевающие определение содержания в крови кислорода, электролитов, аммиака, глюкозы, ферментов печени, лактата;
- замер уровня токсинов в организме, а также наркотиков и алкоголя;
- проверка функции почек;
- анализы на инфекции;
- ЭЭГ и энцефаллограмма;
- рентгенография;
- допплер-звук, позволяющий определить абсцессы и аномальный приток крови;
- МРТ и КТ – для обнаружения абсцессов, анатомических аномалий, опухолей мозга;
- анализ аутоантител.
Конечно, это не весь перечень проводимых мероприятий, но и не все они нужны для каждого пациента – конкретные исследования назначает врач индивидуально, основываясь на состоянии больного и в соответствии с имеющейся первичной болезнью.
Что касается новорожденных, то в целях своевременного обнаружения у них энцефалопатии стало практикой сразу после рождения проводить эхографию.
Схема лечения энцефалопатии головного мозга продумывается в зависимости от того, какие причины ее вызывали – принимаются меры к их устранению. Так, прописываются медикаменты, стабилизирующие давление, работу печени и почек, хондропротекторы для суставов, нейровитамины – отвечающие за работу нервных клеток в мозге витамины группы В, и т.д.
Например, при краткосрочной аннексии назначают кислородную терапию; в случае диабетической энцефалопатии при гипергликемии используют инсулин, при гипогликемии – глюкозу; уремическая энцефплопатия требует диализ или трансплантация почки; токсическая – антибиотики, лактулозу, ангиоэнцефалопатическая – препараты для снижения давления, мочегонные, улучшающие питание клеток мозга, укрепления стенок сосудов, антиоксиданты и т.д.
Естественно, что необходимо восстановление нормального кровоснабжения мозга, разжижение крови, укрепление сосудов – для этого тоже имеются определенные лекарственные средства. В тяжелых случаях необходимо провести очищение крови или хирургическое вмешательство.
Кроме фармотерапии достичь желаемого результата поможет:
- курс остеопатии;
- массаж воротниковой зоны;
- иглоукалывание;
- магнитотерапия;
- электрофорез и т.п.
Больному рекомендуется вести здоровый образ жизни, заниматься спортом, больше гулять, сбалансировано питаться, отказаться от вредных привычек. Если серьезно относится к советам лечащего врача, то можно вести нормальный образ жизни, сведя к минимуму проявления энцефалопатии. Однако если она находится в запущенном состоянии, то есть повреждение мозга и измененное психическое состояние значительны, двигательные функции нарушены, то все это не поможет – придется пройти реабилитацию. Для этого существуют специализированные неврологические центры.
Еще раз необходимо упомянуть, что очень важно вовремя начать лечение энцефалопатии головного мозга, чтобы предотвратить необратимые его повреждения и не позволить человеку впасть в кому и умереть. В первую очередь необходим точный диагноз и незамедлительное лечение основной причины синдрома – соматическое заболевание, ведь так можно избежать поражения главного органа нервной системы
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в 12-перстную кишку в «недозревшем» виде. В 12-перстной кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в 12-перстную кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Симптомы нарушения венозного оттока от головного мозга
Диагноза с таким названием не существует в справочниках, но он имеется в виду, когда говорят о хронической венозной недостаточности и других поражениях вен.
Это состояние, при котором венозная сеть не может удовлетворительно выполнять свою задачу оттока от органа насыщенной углекислым газом и токсинами крови.
Для головного мозга такая ситуация особенно губительна, поскольку долго не диагностируется, а на последних стадиях может приводить к инвалидности.
На что следует обратить внимание, чтобы не упустить дефект оттока ?
Симптомы отмечаются в зависимости от стадии расстройства:
- Начальная. Признаки легко принять за обычное переутомление и стресс, выражаются они в периодических головных болях, бессоннице, тошноте. Ухудшаются память и настроение (с кем не бывает).
- Вторая стадия. Отмечается трансформация личности в виде вспыльчивости, апатичности, депрессивных ноток, прогрессируют симптомы первого этапа (это просто усталость, много всего накопилось);
- Крайняя степень. Здесь больного ожидают необратимые расстройства нервной системы, поражение долей головного мозга, отвечающие за самосознание и взаимодействие с внешним миром. В тяжелых случаях не исключены деменция, патология внутренностей, потеря контроля над движениями. Развивается венозная энцефалопатия, или синдром глубоких неврологических неполадок, на которые уже невозможно закрыть глаза.
Довольно долго организму удается пребывать в латентной стадии благодаря высоким адаптационным свойствам мозга. При перебоях пропускной способности одной из вен на помощь приходят другие элементы венозного кровотока, ведь венозная кровь любым путем должна покидать полость головы. Нагрузка на соседние венозные русла возрастает, они вынужденно расширяются и постепенно теряют эластичность, атрофируются.
Венозные синусы – это дополнительные пути оттока крови, они созданы плотными оболочками, не содержат клапанов и мышечных волокон, что дает жидкости беспрепятственно стекать в них.
Когда компенсаторные возможности венозной сети мозга иссякнут, без адекватного лечения начнется резкое ухудшение самочувствия.



Связь псевдокисты с другой патологией
Считается, что псевдокиста у грудничка в голове относится к последствию изменений на генетическом уровне. Нередко патология сопровождается развитием других пороков в организме
При выявлении изменений в головном мозге врач обязательно обращает внимание на возможные изменения функционального состояния других органов. Проводится исследование с целью выявления нарушений работы сердца, сосудов, внутренних органов, структур мочевыделительной и половой системы
Субэпендимальная псевдокиста слева в головном мозгу нередко сопровождается развитием синдрома Эдвардса, который представляет собой хромосомное заболевание. При этом отмечаются множественные пороки развития, которые формируются на фоне трисомии 18 хромосомы. К ним относятся аномалии лицевого и мозгового черепа, изменение формы грудной клетки, дефект межжелудочковой перегородки, аплазия легочной артерии, гипоплазия мозжечка и мозолистого тела головного мозга. В этом случае требуется комплексное хирургическое лечение, прогноз обычно остается неблагоприятным.
Лечение
Пока роста кисты нет, отсутствуют тревожные симптомы, достаточно лишь регулярно наблюдаться у невропатолога и лечить не саму кисту, а причины, вызвавшие ее появление. То есть, в случае проблемы с кровоснабжением, назначаются лекарства, восстанавливающие хорошее кровообращение. Возможно назначение противовирусных средств, антибактериальных препаратов, иммуномодуляторов.
Если полость кисты все же увеличивается, лечение сводится к хирургическим способам борьбы. Их можно условно поделить на 3 вида:
- Радикальные операции. К ним относятся трепанация черепа с полным удалением кисты. Она эффективна, но степень травматичности очень высокая.
- Шунтирование кистозной полости. Суть в следующем: через небольшое отверстие вставляется дренажная трубка, по которой происходит эвакуация содержимого кисты. Минус такого вмешательства в большом риске инфицирования из-за долгого пребывания шунта в мозге. Кроме того, киста не удаляется полностью.
- Эндоскопический метод — пожалуй, самый безопасный и «щадящий» метод на сегодня. Делается специальный прокол, и содержимое кисты удаляется через эндоскоп. Однако такой метод подходит не для всех видов образований.
 Эндоскопический метод вмешательства — самый безопасный для младенцев
Эндоскопический метод вмешательства — самый безопасный для младенцев
Чем опасна псевдокиста у новорожденного в голове?
Стоит сказать , что некоторые научные источники выделяют псевдокисту в головном мозге новорожденного ребенка как отдельный вид генетически запрограммированных патологий врожденного типа.
В этом случае предрасположенность ребенка к наследственным деформациям никак не влияет на место прикрепления такой псевдокисты в голове у новорожденного — Комаровский также это не раз подтверждал. В случае формирования в тканях головного мозга новорожденного псевдокисты опасным является не само аномальное тело, а сопутствующие патологии — нарушения целостности тканей, которые могут стать причиной появления таких образований.
Стоит отметить, что появление псевдокисты в голове у новорожденного ребенка хоть и принято считать безобидным и безболезненным недугом, однако оно чаще всего диагностируется у детей, которые страдают воспалительными или инфекционными заболеваниями головного мозга. Наиболее часто такие кистозные тела в головном мозге регистрируются у малышей с синдромом Эдвардса. Если опухоль была сформирована по такой причине, доктор при обследовании обращает больше внимания не на само аномальное тело, но на признаки и первопричину, повлиявшую на его появление и рост.
Что такое псевдокиста головного мозга у новорожденных? Из всего вышесказанного можно подвести итог, что опасной не признает псевдокисту головного мозга у новорожденных ни Комаровский, ни узкоквалифированные специалисты.
Опухоль не считается опасным или патогенным формированием в тканях головного мозга новорожденного малыша, и мать при беременности или после родов, узнав такой диагноз, не должна беспокоиться или паниковать. В случае с вышеуказанным недугом больше беспокойства и дополнительной диагностики должны требовать условия и причины появления опухоли, поскольку как раз они могут оказывать влияние на развитие головного мозга у малыша и тормозить естественные процессы на определенных этапах.
Способы диагностики и главные признаки кисты
Отыскать уплотнение в мозгу у новорожденных помогает современное оборудование. Для этого активно используется УЗИ и нейросонография. ВОЗ настаивает на проведении обследования данного типа у всех детей в возрасте до одного года. Благодаря этому удастся свести к минимуму вероятность неврологических болезней в будущем.
Нейросонография в обязательном порядке производится в следующих случаях:
- Во время родовой деятельности малыш получил серьезную травму.
- При вынашивании плода был повышен риск развития инфекции.
- Ребенок пострадал от кислородного голодания.
- У женщины беременность проходила очень тяжело.
- Мамочка страдает от заболеваний хронического характера.
- В период вынашивания плода женщина страдала от повышенной нагрузки на организм.
- У новорожденного были зафиксированы отклонения, которые часто являются сопутствующими для кист.
- У черепа была диагностирована аномалия.
По статистике киста левого и правого сосудистого сплетения может как отражаться на развитии малыша, так и быть полностью незаметной. Именно поэтому ребенок с образованиями должен стоять на учете у невролога.