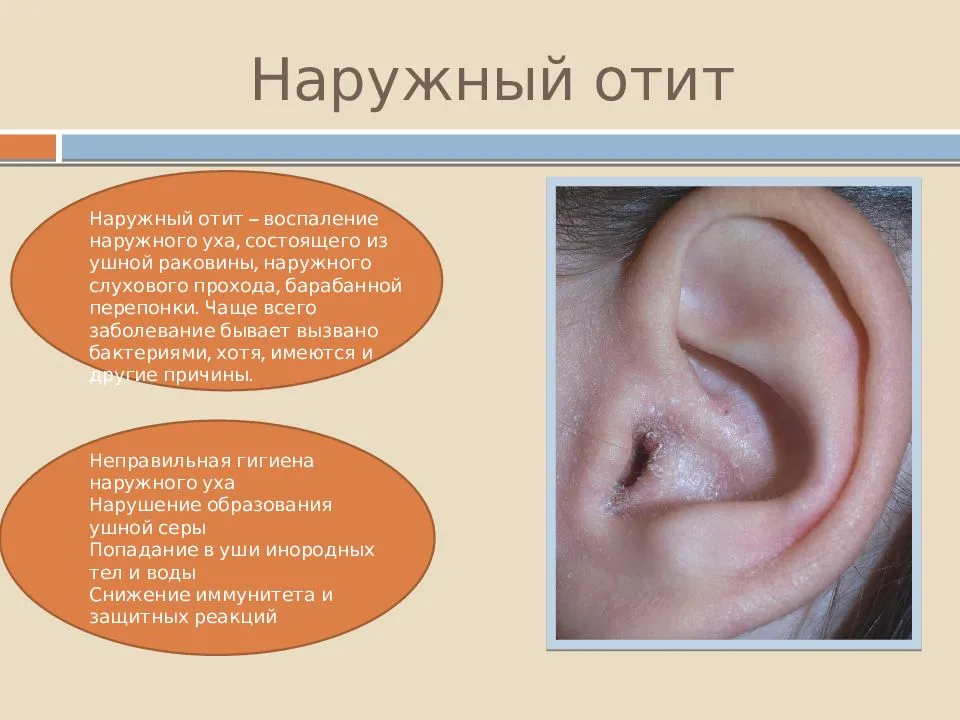
Условия и механизмы развития
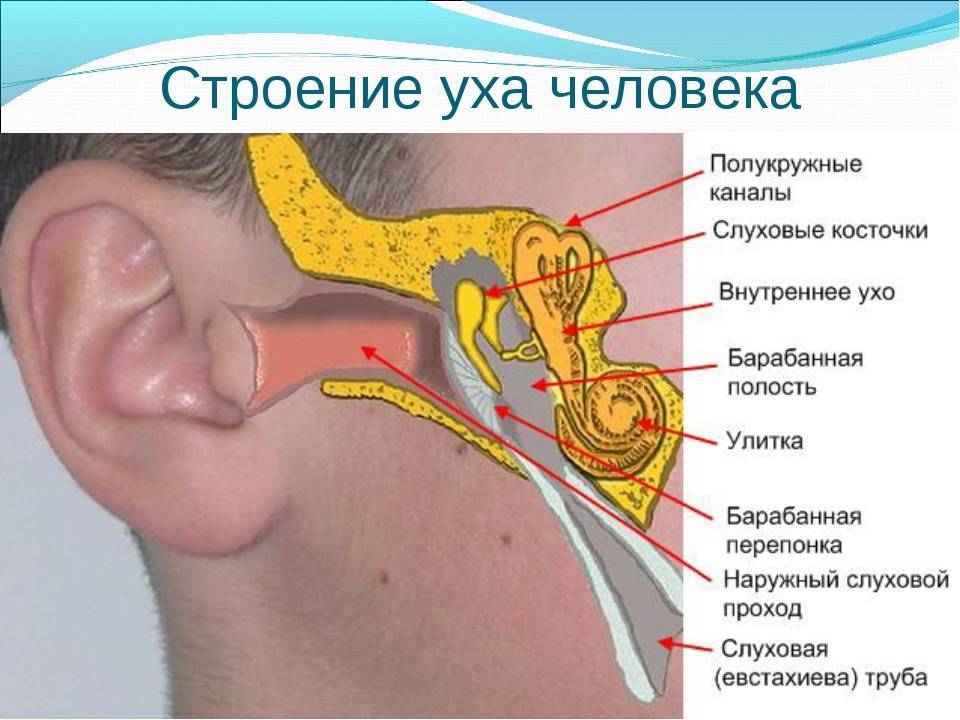
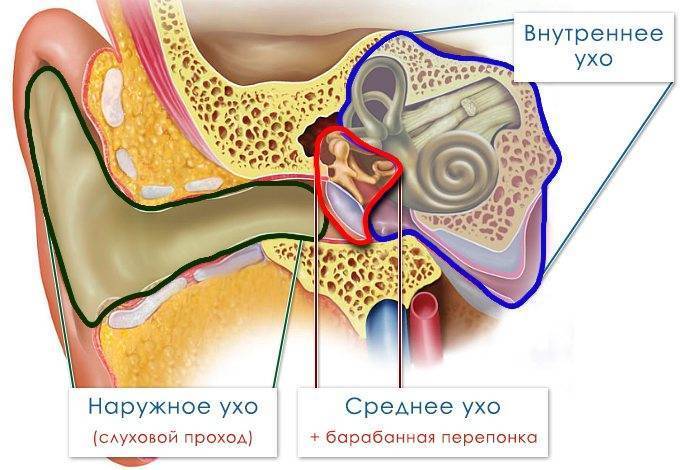
Посредством слуховой трубы носоглотка соединяется с анатомическим образованием среднего уха, находящимся сразу за барабанной перепонкой. Основное назначение трубы – поддержание одинакового давления во внутриушных полостях и вне этих структур (в области рта, глотки и носа).
При тубоотите инфекция распространяется из носа, ротовой полости или органов дыхания (бронхов, трахеи) на начальную часть слуховой трубы, расположенную в области глотки. Острый тубоотит развивается, как правило, на фоне разгара или при стихании основных симптомов вирусных (грипп, ОРЗ) и бактериальных (вызванных стрепткокками, стафилококками) заболеваний. При травмах носа и осложнениях операций в этой области возможно кровотечение и затекание крови в слуховую трубу. В ответ также развивается воспаление.
Важным предрасполагающим фактором является склонность к аллергическим реакциям (отечности, повышенной выработке слизистого секрета и активному воспалению).
Наличие у детей младшего возраста более короткой и прямой, чем у взрослых, слуховой трубы делает эту группу детей наиболее уязвимой для патологии.
Хронический тубоотит возникает на фоне: 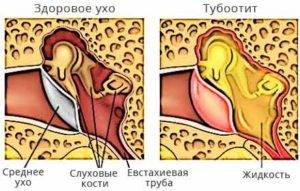
- разрастания слизистой и железистой ткани глотки и носовых ходов (аденоиды);
- хронических очагов инфекций ЛОР-органов;
- изменений анатомической структуры и формы носовой перегородки;
- опухолевидных образований носоглотки.
К провоцирующим факторам относят также пребывание под водой (погружение с аквалангом, нахождение в батискафе) и время взлета и посадки при полете на самолете.
В евстахиевой трубе при воспалении наблюдаются следующие изменения:
- отечность и утолщение слизистой оболочки;
- уменьшение ее просвета;
- нарушение нормального движения воздуха между полостями носоглотки и среднего уха.
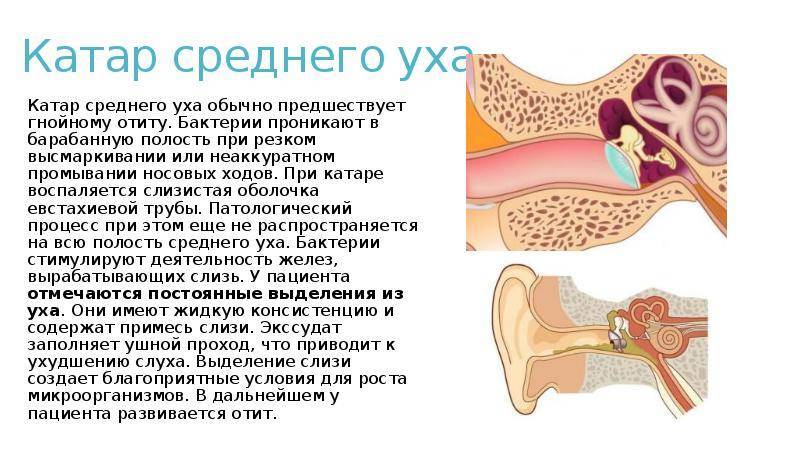
В результате снижается давление внутри слуховой трубы, а барабанная перепонка деформируется и втягивается внутрь ее пространства. Стенки трубы слипаются, что ведет к дальнейшему уменьшению диаметра ее просвета. При этом выделение воспалительной жидкости в полость среднего уха не характерно, там возникает только умеренное негнойное воспаление.
При длительном процессе (хроническом тубоотите):
- изменяется форма барабанной перепонки и полости среднего уха;
- нарушается питание тканей;
- истончается слизистая оболочка;
- разрастается соединительная ткань.
Эти процессы препятствуют нормальной звукопроводимости. Постепенно развивается значительная потеря слуха, а двусторонний тубоотит приводит к полной глухоте.
Принципы диагностики и лечения
Профилактика
Основные медикаменты
| Общие | Местные |
|
|
| Назоферон |
| Нафтифин |
Если общий способ введения препаратов – это прием таблеток или внутримышечные инъекции, то местно при тубоотите очень эффективны капли.
- Так, кроме, антибактериального компонента препарат Отипакс содержит обезболивающее средство, что помогает уменьшить болевые ощущения в ухе и быстро облегчает состояние.
- Антисептик Мирамистин обладает широким спектром действия и может быть назначен при подозрении на бактериальную природу заболевания.
- При этом, большинство фторхинолонов (ципрофлоксацин) и противовирусных средств противопоказано при лечении тубоотита у детей раннего возраста, хотя закапывать капли Нормакса можно и ребенку старше 1 года.
Учитывая развитие тубоотита на фоне инфекций, сопровождающихся кашлем и чиханием, а также потребностью очистить нос (высморкаться), пациента необходимо предупредить об опасности сильного сморкания. Рекомендуется поочередно очищать правую и левую часть носа, при этом напрягаться минимально и сморкаться с открытым ртом. 
Дополнительным позитивным эффектом при лечении обладают:
- зевание;
- массаж ушной раковины;
- имитация выдоха при закрытых носовых ходах (необходимо прижать крылья носа к хрящевой части носовой перегородки и напрячься, выдыхая воздух).
Эти действия улучшают воздушную проводимость слуховой трубы и способствуют улучшению кровообращения.
Противопоказано самостоятельное продувание ушей, при котором вводится воздух через евстахиеву трубу в полость среднего уха с помощью баллона. Оно проводится под непосредственным визуальным контролем ЛОР-врача с помощью отоскопа.
Возможно продувание слуховой трубы только после введения в ее начальный, глоточный отдел сосудосуживающих препаратов (содержащих адреналин). Эти препараты резко уменьшают отечность слизистой и позволяют ввести катетер непосредственно в слуховую трубу, чтобы освободить ее от образовавшегося воспалительного слизистого секрета.
Физиотерапия
Физиотерапия позволяет ускорить процессы рассасывания и восстановления нормальной слизистой. Применяют:
- ультрафиолетовое облучение;
- УВЧ (ультравысокочастотная терапия) на область носа;
- лазеротерапию области глоточного отдела слуховой трубы;
- воздушный массаж барабанной перепонки для улучшения ее подвижности.
При своевременной диагностике и адекватном лечении острый тубоотит пройдет в течение 1-2 недель. При хроническом процессе терапия может быть более длительной
Если тубоотит не проходит,
то необходимо обратить внимание на возможность присутствия факторов, поддерживающих хронический евстахиит
В первую очередь, очагов инфекции в области носа, ротовой полости и околоносовых пазух. Только полное и тщательное выполнение всех назначений врача может помочь выздоровлению при остром тубоотите и достижению максимальной компенсации и предупреждению прогрессирования при хроническом процессе.
У взрослых
Для взрослых пациентов характерен поражающий одну сторону лево- или правосторонний евстахиит без повышения температуры, но с комплексом неприятных симптомов. Больные страдают от:
- заложенности в ушах, пониженного слуха (почти не воспринимаются низкие частоты);
- аутофонии (громкого искаженного восприятия собственного голоса в виде эха);
- ощущения жидкости в ухе;
- головных или ушных болей.
Улучшение состояния ненадолго наступает при жевании или после глотания слюны, ,пищи, либо во время наклонов головы вследствие кратковременного открытия евстахиевой трубы и изменения уровня жидкости.
Лечение
Как лечить тубоотит? При первых проявлениям ОРВИ и прочих состояний, для которых характерен катаральный синдром, необходимо немедленно обратиться к врачу. Только при своевременном осмотре и грамотном назначении медикаментозных препаратов можно получить положительную динамику.
Медикаменты
Так как тубоотит является серьезным заболеванием, то заниматься самолечением нельзя. Чтобы получить эффективную схему лечения, необходимо отправиться на прием к отоларингологу. Первым делом он назначает средства и препараты для устранения причины, которая мешает проходимости слуховой трубы.
Если причиной воспалительного процесса стала инфекция, то ме5дикаментозное лечение будет включать:
Антибактериальные препараты. Благодаря им удается купировать инфекционный процесс. Местным эффектом обладают Отофа (а вот сколько стоят ушные капли Отофа, поможет понять содержание данной статьи), Ципромед ( узнать больше про ушные капли Ципромед, можно из данной статьи). Таблетированные формы – Азитромицин (сколько дней пить Азитромицин при гайморите, подробно рассказывается в данной статье) , Амоксициллин (можно ли пить Амоксициллин при простуде, рассказывается в данной статье). В формате уколов – Нетилмицин и Цефазолин.
Отофа
Капли с сосудосуживающим эффектом. Благодаря им можно устранить отек слизистой среднего уха. Используют назально. Сюда стоит отнести Отривин (а вот как стоит использовать детские капли Отривин, рассказывается в данной статье), Нафтизин и Ксилометазолин.
Отривин
Антигистамины. Задействуют при аллергической форме тубоотита. Отличный эффект достигается при использовании Кларитина, Тавегила и Диазолина.
Кларитин
Иммуномодуляторы. Их задача сводится к повышению природной сопротивляемости организма к инфекциям. Большим спросом пользуются Амиксин (читайте, как принимать Амиксин), Бронхомунал (читайте инструкцию к детскому Бронхомуналу) и Иммунорикс.
Амиксин
Глюкокортикостероиды. Они понижают выразительность воспалительного процесса. Задействуют в качестве назального орошения. Большим спросом пользуется Назонекс.
Назонекс
- Дезинфицирующие средства. Они купируют воспаление и обеззараживают. Их стоит капать в ухо. Чаще всего используют борный спирт.
Читайте, как правильно закапать капли в ухо.
Физиотерапия
Для предотвращения распространения инфекционного процесса из носоглотки в область среднего уха, необходимо позаботиться о гигиене носа. Очень часто врачи назначают продувание слуховых труб. Как продувать уши правильно, подскажет лишь квалифицированный специалист. Эффективная терапия тубоотита – это комплекс мер, которые обязательно включают следующие физиотерапевтические мероприятия:
Пневмомассаж барабанной перепонки. После такой манипуляции удается повысить эластичность барабанной перепонки, снизить напряжение и привести в норму подвижность слуховых косточек в среднем ухе. Также удается предотвратить образование рубцов на слизистой, что улучшит слух ребенка.
Пневмомассаж барабанной перепонки.
- УФ облучение. Его задача сводится к устранению боли и укреплению иммунитета.
- Лазерное облучение. Снимает отеки и воспаление, не дает аллергии распространяться дальше.
- УВЧ-лечение. Улучшает кровообращение, отток крови и обменные процессы.
Народные методы
Отличным дополнением к медикаментозным средствам станут народные рецепты. Чаи на основе лекарственных трав стоит принимать перорально. Для их получения задействуют такие растения:
корень одуванчика;
Корень одуванчика
- тысячелистник;
- листья эвкалипта;
- лаванду.
В больное ухо можно капать чесночный или луковый сок, который стоит соединить с растительным маслом или глицерином. Самым эффективным остается применение ватных валиков. Их нужно пропитать в смеси прополиса и растительного масла (1:4), а затем установить в ушной проход. Длительность манипуляции 6-8 часов. В нос стоит капать сок каланхоэ.
Вопрос-ответ:
Принципы развития заболевания
ХСО может развиваться уже в первые годы жизни и является следствием анатомических и функциональных особенностей ребёнка, а также недолеченного острого отита. У детей в возрасте до 2-2.5 года слуховая труба короткая, широкая и расположена практически горизонтально, что облегчает попадание инфицированного отделяемого из полости носа в среднее ухо. В возрасте 2-3 лет начинает встречаться гипертрофия глоточной миндалины (аденоиды) и её воспаление. Аденоидные вегетации и аденоидит – одна из частых причин воспаления среднего уха у детей и дисфункции слуховой трубы. При наличии аденоидных вегетаций 2-3 степени появляется такой механизм, как глоточно-тубарный рефлюкс. Глоточно-тубарный рефлюкс – это заброс отделяемого из носоглотки в устье слуховой трубы, происходящий по следующему принципу: во время глотания мышцы мягкого нёба напрягаются и прижимают нёбную занавеску к задней стенке глотки. А в случае с большими аденоидными вегетациями во время глотка между ними и нёбной занавеской образуется щелевидное пространство, содержимое из которого «выдавливается», в том числе и в устье слуховой трубы. Соответственно, у детей очень часто бывают воспалительные заболевания полости носа, околоносовых пазух, аденоидит и в носоглотке скапливается слизь или слизисто-гнойный секрет, который при глоточно-тубарном рефлюксе может попасть в слуховую трубу и вызвать острый средний отит.
Ещё один фактор частых заболеваний верхних дыхательных путей – начало социальной жизни ребёнка – посещения детских дошкольных учреждений. Там происходит обмен микрофлорой, что приводит к частым респираторным заболеваниям. Все перечисленные факторы являются фоновыми, но непосредственная причина хронического среднего отита – это непролеченное или недолеченное воспаление среднего уха и сохраняющаяся дисфункция слуховой трубы.
У взрослых пациентов также может развиваться хронический средний отит, но уже по несколько другим сценариям. В основе часто лежит дисфункция слуховой трубы, связанная с хроническими заболеваниями, такими как хронический ринит, хронический синусит, искривление перегородки носа, наличием в носоглотке аденоидных вегетаций (встречаются и у взрослых), кисты Торнвальда, новообразований носоглотки.
Часто причиной хронического отита становится травма, сопровождающаяся разрывом барабанной перепонки. Например, высоким давлением или вследствие манипуляций в наружном слуховом проходе как пациентом, так и врачом. Важными факторами хронизации воспаления в среднем ухе считается наличие в полостях среднего уха множества карманов и складок, где может образовываться замкнутая среда, благоприятная для роста микроорганизмов. Ещё один момент – это формирование так называемых биоплёнок на слизистой среднего уха. Биоплёнка – одна из форм существования микроорганизмов, при которой они не свободно расположены на поверхности, а образуют колонию, с выделением во внеклеточную среду биополимеров-белков, создающих матрикс, гелеобразный субстрат. Из-за появления биоплёнок иммунной системе трудно распознавать и ликвидировать микроорганизмы, а также в матрикс очень плохо проникают антибиотики.
Диагностика и лечение
Диагностику ведет детский отоларинголог во время процедуры отоскопии и риноскопии. При отоскопии возможно оценить состояние слуховых проходов и барабанной перепонки. Задняя риноскопия дает возможность выявить причину и степень перекрытия устья слуховой трубы. Маленькому пациенту дополнительно назначаются анализы крови, мочи, мазок на выделения из уха. По показаниям дают направление на КТ, аудиопробы.
При лечении тубоотита у детей врачи принимают меры, направленные на:
- устранение возбудителя инфекции;
- ликвидацию отечности, воспаления тканей;
- восстановление проходимости слуховой трубы и среднего уха.
Терапия включает такие же мероприятия, как и при лечении отита. Дополнительно показано воздействие на слуховую трубу. Комплексное лечение включает:
- Антибиотики. Препараты побеждают бактериальную инфекцию, помогают снять воспаление, предупреждают осложнения. Лекарство подбирает врач в зависимости от состояния здоровья малютки. Возможен прием не только перорально, но и в виде ушных капель местного действия. Иногда показаны противогрибковые капли, противовирусные препараты.
- Противовоспалительные медикаменты. Доктор назначает нестероидные противовоспалительные препараты, ушные и назальные капли активного действия.
- Сосудосуживающие капли. Помогают снять отечность слизистой оболочки носа, лечат воспаление слуховой трубы.
- Физиопроцедуры. Направлены на ускорение оттока крови и лимфы, что позволяет восстановит носовое дыхание и снять отеки. Это УВЧ, электрофорез и другие методы по показаниям.
- Продувание слуховых ходов. Помогает очистить их от скопления жидкости и гноя. При сильной заложенности показана катетеризация – процедура промывания через катетер.
- Промывание ушей и носовых пазух. Показаны при насморке и выделениях из носа. Асептические растворы предотвращают застой жидкостей, активно борются с патогенной микрофлорой.
Доктор Комаровский советует родителям внимательно отнестись к лечению тубоотита у детей. Он рекомендует снять все симптомы воспаления, принять меры по снижению отечности в слуховой трубке, провести грамотную медикаментозную терапию
Не менее важно слушать рекомендации врача, делать продувания и физиопроцедуры под контролем медицинских специалистов
Симптомы тубоотита у детей
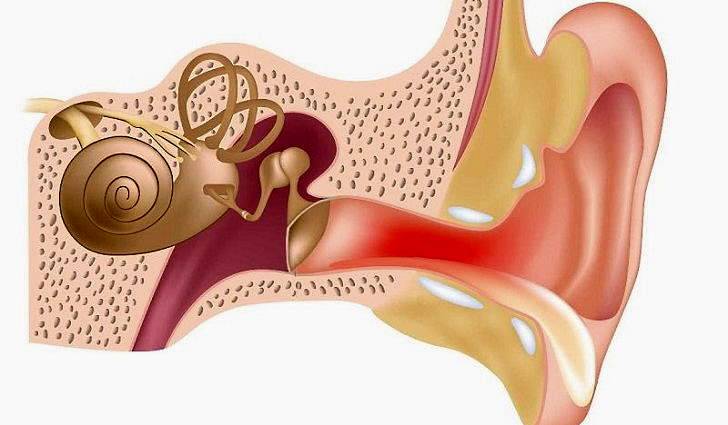
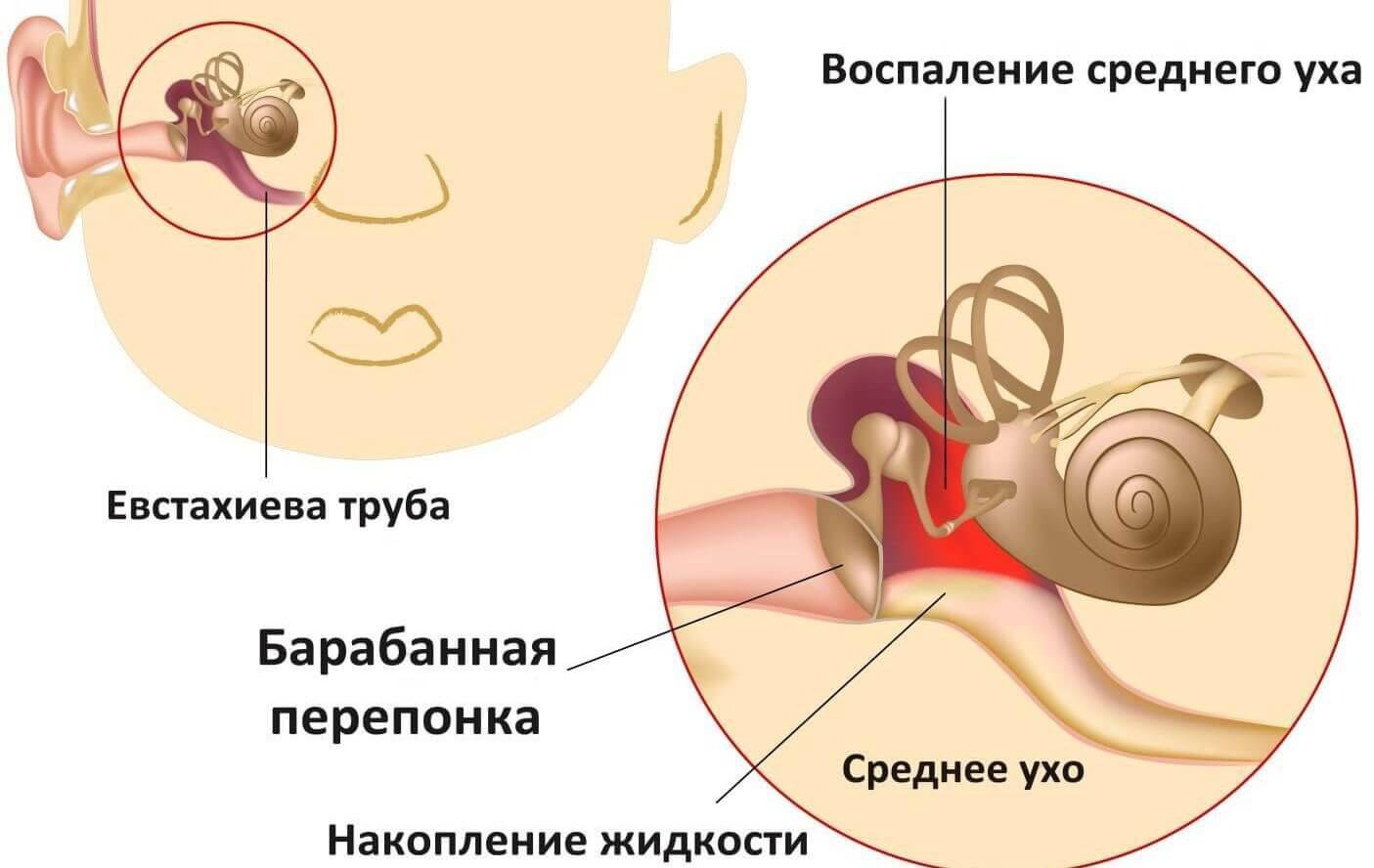
Для воспаленной слизистой евстахиевой трубы характерно нарушение проходимости вследствие утолщения стенок и сужения просвета. Изменяется вентиляция и снижается давление в полости среднего уха. Барабанная перепонка по этой причине втягивается внутрь. Накапливается жидкость — экссудат.
Ощущения в пораженном ухе, при двухстороннем тубоотите — в обоих ушах:
- шум,
- заложенность;
- эхо собственного голоса при разговоре;
- звук переливающейся жидкости;
- снижение слуха;
- боль (редко).
ЛОР врач при выполнении осмотра с помощью отоскопа замечает, что барабанная перепонка втянута, часть молоточка выпирает. Снижением подвижности мембраны объясняются основные проявления тубоотита со стороны органа слуха. Признаки исчезают постепенно по мере восстановления проходимости евстахиевой трубы.
Изменения при хронической форме тубоотита:
- атрофия слизистой и мембраны барабанной полости;
- помутнение и участки некроза;
- стеноз слухового канала, спайки;
- постоянная тугоухость.
ОБЩЕЕ
С помощью евстахиевой, или слуховой трубы, носоглотка и внутренняя полость за барабанной перепонкой сообщаются между собой. Таким образом уравнивается внешнее и внутреннее давление для функционирования внутренних органов слуха. Для оптимальной работы звукопроводящей системы давление в этой области должно соответствовать параметрам атмосферного. Поэтому лечить тубоотит нужно своевременно.
Диаметр слуховой трубы всего около 2 мм, поэтому даже слабая отечность ее слизистой отрицательно отражается на проводимости. Воспаление тубоотит приводит к тому, что канал становится непроницаемым для воздуха, поступающего из глотки, и вентиляция этой области становится невозможной. Под влиянием этих процессов в барабанной полости возникает пониженное давление и перепонка втягивается. Постепенно во внутреннюю полость выпотевает экссудат, содержащий клетки, характерные для воспалительных реакций.

Длительное отсутствие воздухообмена во внутреннем ухе на фоне сниженного иммунитета может спровоцировать переход воспаления в гнойное течение, а также способствует развитию спаечного процесса, характерного для адгезивного отита.
Чаще всего при тубоотите воспаление на слуховую трубу распространяется из носоглотки в результате хронических или острых инфекционных процессов. Дети младшего возраста особенно подвержены этому заболеванию, так как их слуховая труба короче и более прямая, чем у взрослых, что способствует развитию тубоотита.
Разновидности заболевания
Существует две формы тубоотита:
- Острая. Проявляется более выраженной симптоматикой, при правильном лечении быстро проходит и не оставляет никаких последствий. Обычно возникает на фоне острых респираторных заболеваний.
- Хроническая. Является осложнением острой: развивается при неправильном, недостаточно полноценном лечении. Также может возникнуть на фоне хронических воспалительных процессов, аномалий строения носа и других нарушений.
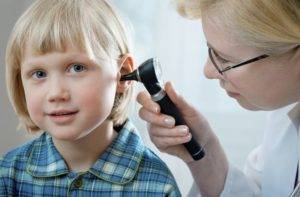
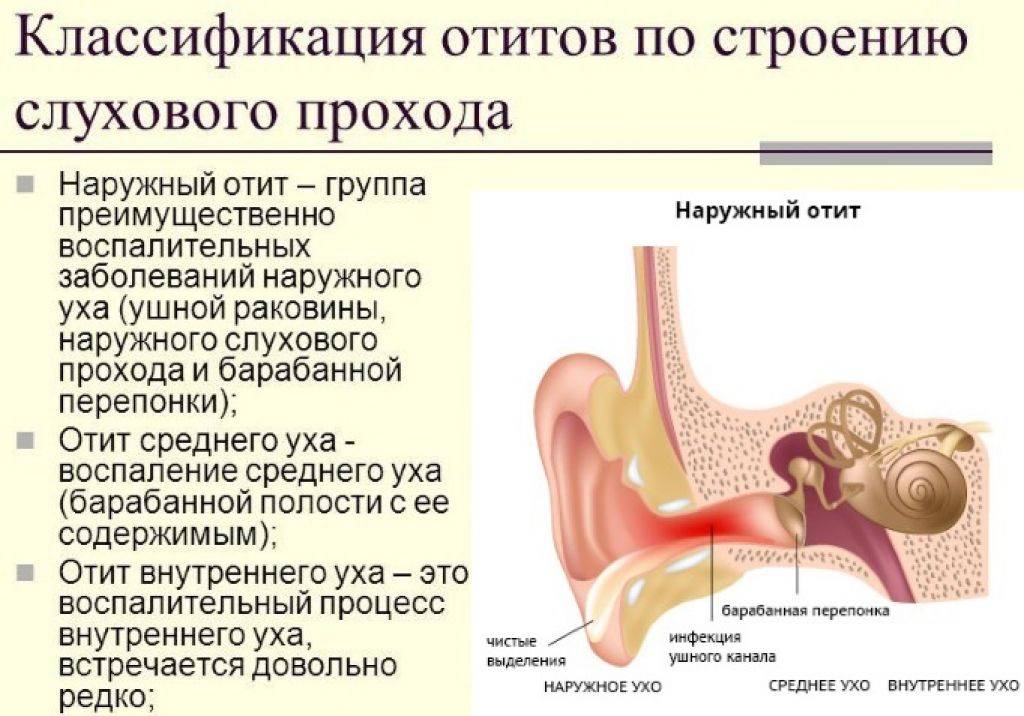
Тубоотит, в зависимости от особенностей протекания воспалительной реакции, имеет три разновидности:
- Катаральный тубоотит. Наиболее легкая разновидность, успешно лечится, развивается чаще всего на фоне инфекционных заболеваний.
- Серозный. Если лечение катарального тубоотита не начато вовремя, заболевание переходит в более тяжелую форму, при которой наблюдается попадание серозной жидкости в полость среднего уха. Ее наличие облегчает процесс размножения патогенных микроорганизмов.
- Гнойный. Наиболее тяжелая разновидность тубоотита, при которой крайне высоки риски возникновения осложнений. В евстахиевой трубе скапливается гной, слух серьезно нарушен.
Также евстахиит делится на:
- односторонний. Поражена одна евстахиева труба (правая либо левая).
- двусторонний (двухсторонний). Воспалительный процесс присутствует в обеих слуховых трубах.
Детские симптомы

Также тубоотит часто сопровождается ощущением заложенности, головокружениями, выделениями из уха.
Поэтому если у ребенка сильный насморк, он болеет или недавно переболел одним из перечисленных выше заболеваний, которые могут спровоцировать тубоотит у детей, родителям надо быть особенно внимательными.
Показать ребенка врачу необходимо, даже если он не жалуется на боль в ушах, но в его поведении замечены следующие изменения:
- повышенная возбудимость или сонливость;
- он часто чешет или трогает руками уши;
- на ушной раковине появились мелкие высыпания;
- из уха сочится зеленоватая или желтоватая жидкость;
- ребенок постоянно переспрашивает;
перестает реагировать на зов и свое имя;
- трясет головкой или наклоняет ее на бок.
Нужно помнить о том, что повышение температуры тела на начальной стадии заболевания бывает не всегда. Наличие одного-двух из перечисленных выше симптомов уже вполне достаточный повод для обращения в медицинское учреждение. Если после осмотра врач диагностирует тубоотит у ребенка, лечение надо начинать немедленно и строго соблюдать все предписания.
Двусторонний тубоотит у детей возникает довольно редко. Обычно он развивается при отсутствии лечения, когда инфекция переносится с одного уха на другое.
Острая форма
Утолщение слизистой оболочки слуховой трубы приводит к частичному или полному перекрытию ее просвета. В результате появляются следующие симптомы:
- выраженная заложенность одного или двух ушей;
- аутофония – чувство собственного голоса, резонанс;
- появление посторонних шумов;
- ощущение дискомфорта, тяжести заложенной стороны;
- головная боль;
- при наклоне головы в бок или назад ощущается ток жидкости внутри уха.
Важным отличием заболевания является относительно легкое течение – отсутствует температура, ребенка не беспокоят слабость, вялость и другие симптомы интоксикации. Боль в ушах, характерная для острого наружного отита, также отсутствует. Часто дети жалуются на болезненные ощущения при глотании или наоборот, появляется временное чувство облегчения заложенности.
Двусторонний тубоотит у детей протекает тяжелее, чем односторонний процесс – ребенок жалуется на снижение слуха, отказывается от еды, плачет из-за сильного дискомфорта заложенной стороны.
Хроническая форма
Симптомы при течении тубоотита более шести месяцев такие же, как при острой форме. Заподозрить переход острой формы в хроническую можно по:
- частым обострениям;
- постоянной или периодической заложенностью уха;
- головным болям;
- длительно сохраняющемуся дискомфорту после перенесенной респираторной инфекции.
Хронический тубоотит имеет неблагоприятный прогноз из-за постепенно нарастающей атрофии слизистой оболочки слуховой трубы, необратимому спадению ее стенок. Как и адгезивные изменения с разрастанием соединительной ткани, подобные изменения приводят к полной или частичной потере слуха.
Процесс распространяется на барабанную перепонку, вызывая дистрофические изменения, влияющие на качество звуковосприятия. Переход воспаления на среднее ухо повышает риск поражения внутреннего уха с такими возможными осложнениями, как менингит. Слипание стенок евстахиевой трубы ведет к грубым вентиляционным нарушениям, которые приводят к функциональным отклонениям всего слухового аппарата.
Лечение Рецидивирующего среднего отита у детей:
Лечение рецидивирующих средних отитов проводится в два этапа.
На первом этапе лечение направлено на ликвидацию текущего обострения:
- производят туалет уха, тщательно удаляют слизь или гной из наружного слухового прохода, используют спиртовые капли;
- неплохой эффект наблюдается при активном отсасывании гноя и нагнетании растворов лекарственных средств (антибиотики, гормональные препараты, протеолитические ферменты) в барабанную полость через большое перфорационное отверстие с помощью шприца;
- одновременно проводится консервативное лечение сопутствующих воспалительных заболеваний полости носа, околоносовых пазух и носоглотки;
- после санации верхних дыхательных путей показано продувание ушей с целью удаления экссудата, улучшения проходимости слуховых труб и восстановления слуха;
- антибиотики внутрь на данном этапе применяют редко.
Основным является второй этап (в период ремиссии), цель которого заключается в профилактике рецидивов. Лечение на этом этапе обязательно должно быть комплексным и проводиться совместно с педиатром.
Важное значение имеет выявление общих причин. Например, у грудного ребенка иногда только изменения в питании матери приводят к прекращению рецидивов заболевания уха. У детей с рецидивирующими средними отитами доказана иммунная несостоятельность, которая выражается в снижении общего и местного иммунитета, числа Т-лимфоцитов, секреторных и гуморальных комплексов иммуноглобулинов G, А, Е
В связи с этим в схему лечения вводят гамма-глобулин, переливание плазмы, метилурацил, аскорбиновую кислоту, дибазол (индуктор интерферона), лизоцим и т.д
У детей с рецидивирующими средними отитами доказана иммунная несостоятельность, которая выражается в снижении общего и местного иммунитета, числа Т-лимфоцитов, секреторных и гуморальных комплексов иммуноглобулинов G, А, Е. В связи с этим в схему лечения вводят гамма-глобулин, переливание плазмы, метилурацил, аскорбиновую кислоту, дибазол (индуктор интерферона), лизоцим и т.д.
В период ремиссии проводится также активное местное консервативное и хирургическое лечение. Производят пневмо- и вибромассаж барабанной перепонки, продувание слуховых труб. Используют по показаниям сосудосуживающие капли, несладкую жевательную резинку, если требуется, проводят пункции для лечения синуситов, адено- и тонзиллотомию. В ряде случаев одно удаление аденоидов не приводит к восстановлению проходимости слуховой трубы, оно должно сочетаться в последующем с гимнастикой для развития ее мышц, электрорефлексотерапией, вибро- и пневмомассажем барабанных перепонок. Довольно стойкий эффект в комплексе с другими методами дают экстракорпоральное ультрафиолетовое облучение собственной крови, воздействие гелий-неоновым лазером.
В ряде случаев, несмотря на восстановленную функцию слуховой трубы, целенаправленную антибиотикотерапию и использование всех мер общего воздействия на организм ребенка, рецидивы среднего отита продолжаются. Это объясняется чаще всего деструктивными костными изменениями в сосцевидном отростке. В таких случаях приходится прибегать к хирургическому лечению. Оно может быть минимальным (миринготомия, тимпанопункция при отсутствии перфорации, антродренаж), но иногда приходится вскрывать клетки сосцевидного отростка (антромастоидотомия).