Что такое Острая почечная недостаточность у детей –
Острая почечная недостаточность у детей – заболевание, которое характеризуется внезапным выключением гомеостатических функций почек. В основе которого лежит гипоксия почечной ткани, далее преимущественно поражаются канальцы, развивается интерстициальный отек.
ОПН у детей проявляется электролитным дисбалансом, нарастающей азотемией, нарушением способности к выделению воды, декомпенсированным ацидозом. В середине 20 века термин «острая почечная недостаточность» пришел на смену предшествовавших ему: «анурия» и «острая уремия».
Острая почечная недостаточность у детей – это неспецифический синдром, который в недалеком прошлом в большинстве случаев заканчивался летальным исходом (если говорить о детях и взрослых вместе). Сегодня существуют современные методы терапии, позволяющие в значительной мере снизить летальность. Острая почечная недостаточность может быть с острым кортикальным некрозом, с тубулярным некрозом, с медуллярным некрозом и пр.
Эпидемиология острой почечной недостаточности
Согласно статистике, ОПН диагностируют у 3 детей на 1 000 000 населения. Треть больных это груднички. На диализ ставят 1 из 5 тыс новорожденных. В возрасте от 6 мес до 5 лет заболеваемость острой почечной недостаточностью составляет 4-5 на 100 000 детей.
Как устанавливается окончательный диагноз?
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
- УЗИ почек и мочевого пузыря до и после мочеиспускания. Специалист по УЗИ может увидеть признаки повреждения почечной паренхимы, отличить слабую, среднюю и выраженную степени гидронефроза. При сомнительных результатах может быть выполнено УЗИ с водной нагрузкой и мочегонными средствами, позволяющее более точно оценить степень обструкции лоханочно-мочеточникового сегмента.
- Микционная цистоуретрография – рентгеноконтрастное исследование мочевого пузыря и уретры выполняется при подозрении на пузырно-мочеточниковый рефлюкс или затрудненный отток мочи из мочевого пузыря.
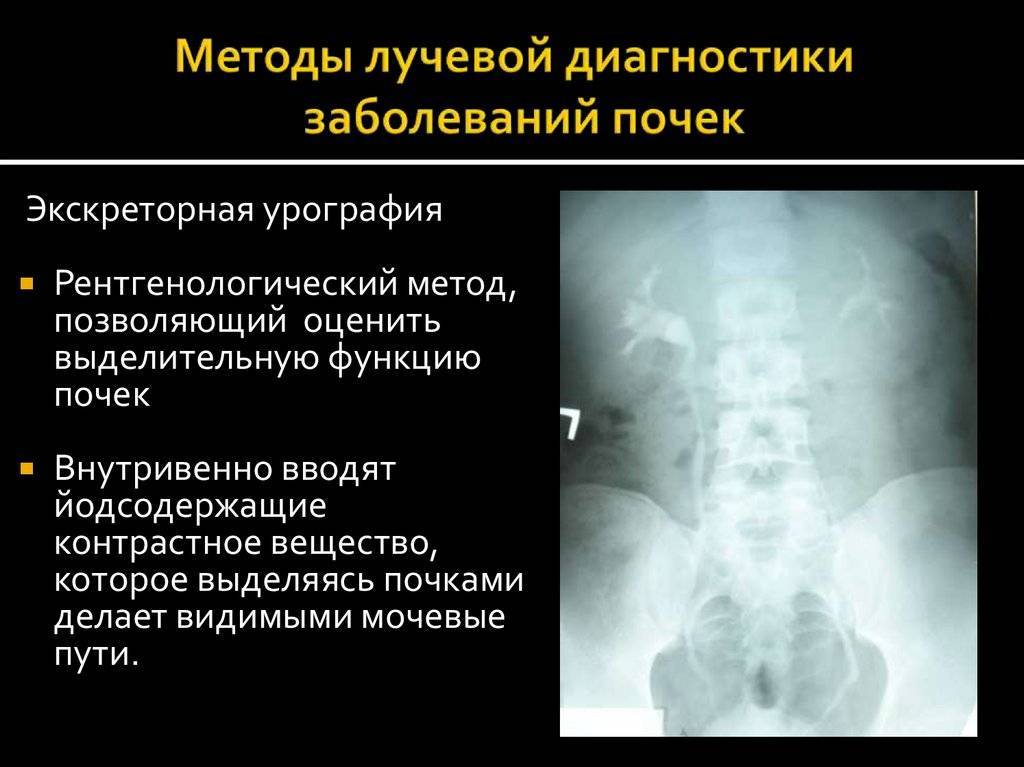
- Экскреторная (внутривенная) урография – после внутривенного введения рентгеноконтрастное вещество выводится почками, и их собирательные системы становятся видны на рентгеновских снимках. Исследование позволяет оценить степень обструкции.
- Нефросцинтиграфия – радиоизотопное исследование почек. Используется для оценки функции почек и степени нарушения оттока мочи.
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.
Прогноз лечения
После удаления больной части почки уродинамика обычно приходит в норму, а проявления болезни исчезают. При соблюдении советов лечащего врача в постоперационном и реабилитационном периодах прогноз болезни благоприятный.
Но если лечение проведено не вовремя или терапия была неадекватной, больному грозят опасные осложнения:
- образование камней;
- хронический воспалительный процесс (пиелонефрит);
- повышенный риск присоединения инфекции (например, туберкулёзной);
- появление новообразований.
Беременность при удвоении почки
Удвоение почки не считается противопоказанием для вынашивания ребёнка, за исключением случаев, когда женщине рекомендовано хирургическое лечение или аномалия развития спровоцировала почечную недостаточность.
Пациентке с диагостированным удвоением органа рекомендуется серьёзно отнестись к планированию беременности. На этапе подготовки проводится полное обследование для того, чтобы выявить очаги хронической инфекции и вовремя провести лечение.
В течение всего срока беременности будущая мать посещает терапевта, при необходимости назначается консультация нефролога или уролога. Если же во время вынашивания выявляется патология почек, пациентка получает направление в урологический стационар, где есть возможность оказать беременной полноценную помощь.
Удвоение почки и служба в армии
Само по себе удвоение почки не может быть противопоказанием для службы в армии. Призывник с этим диагнозом получает категорию «Б», которая даёт возможность проходить службу с ограничением физической нагрузки. Солдат с удвоенной почкой может получить назначение в войска связи или инженерно-технические, где не приходится испытывать серьёзные физические перегрузки.
Освобождение от срочной службы возможно, если призывник страдает от осложнений, вызванных удвоением почки. Например, хронический пиелонефрит будет поводом для получения непризывной категории «В».
Прогнозы развития недуга и нежелательные последствия
Если поражена только одна почка, осложнения возникают крайне редко. В том случае, когда удвоению подвергаются сразу оба органа, маленький пациент чаще сталкивается с нежелательными последствиями. Грамотно подобранная симптоматическая терапия и проведённая операция устраняют все клинические проявления подобной аномалии. Если же родители затягивают с хирургическим вмешательством, состояние малыша может постепенно ухудшаться.
В своей практике мне доводилось сталкиваться с семьёй, младший ребёнок которых страдал от полного двустороннего удвоения почек. По религиозным соображениям отец и мать ребёнка отказывались от проведения оперативного вмешательства, предпочитая использовать таблетки. По мере роста и развития ребёнка тяжесть его состояния неуклонно прогрессировала, уже в 16 лет подросток регулярно посещал гемодиализ (процедуру искусственного очищения крови через фильтрующие мембраны аппарата). В 18-летнем возрасте мальчик смог самостоятельно подписать согласие на операцию, в результате чего его здоровье относительно стабилизировалось.
Какие осложнения и нежелательные последствия могут возникать у пациентов с удвоением почек:
- Частые воспалительные заболевания почек. Пиелонефрит — поражение чашечно-лоханочного аппарата, которое приводит к функциональным и структурным нарушениям мочевыделительной системы. У 90% пациентов с удвоением почек встречается подобное поражение. Лечение его осуществляется с применением антибактериальной терапии.
- Увеличение риска развития мочекаменной болезни. Суть этой патологии заключается в образовании конгломератов из белковых и неорганических соединений в различных участках выделительной системы. Они нарушают нормальный отток урины и вызывают приступы почечной колики — крайне болезненные и резкие спазмы в поясничной области. Лечение этого недуга осуществляется с помощью дробления камней и соблюдения специальной диеты.
- Растяжение и увеличение в размерах почечной лоханки — гидронефроз. Удвоенный орган часто имеет меньший объём, в результате чего даже незначительное его переполнение приводит к нарушению анатомической целостности тканей. Избавиться от патологии можно только с помощью хирургического лечения.
Фотогалерея: последствия и осложнения заболевания
Мочекаменная болезнь приводит к приступам почечной колики
Гидронефроз сопровождается растяжением лоханки
Пиелонефрит — это воспалительный процесс в почечной ткани
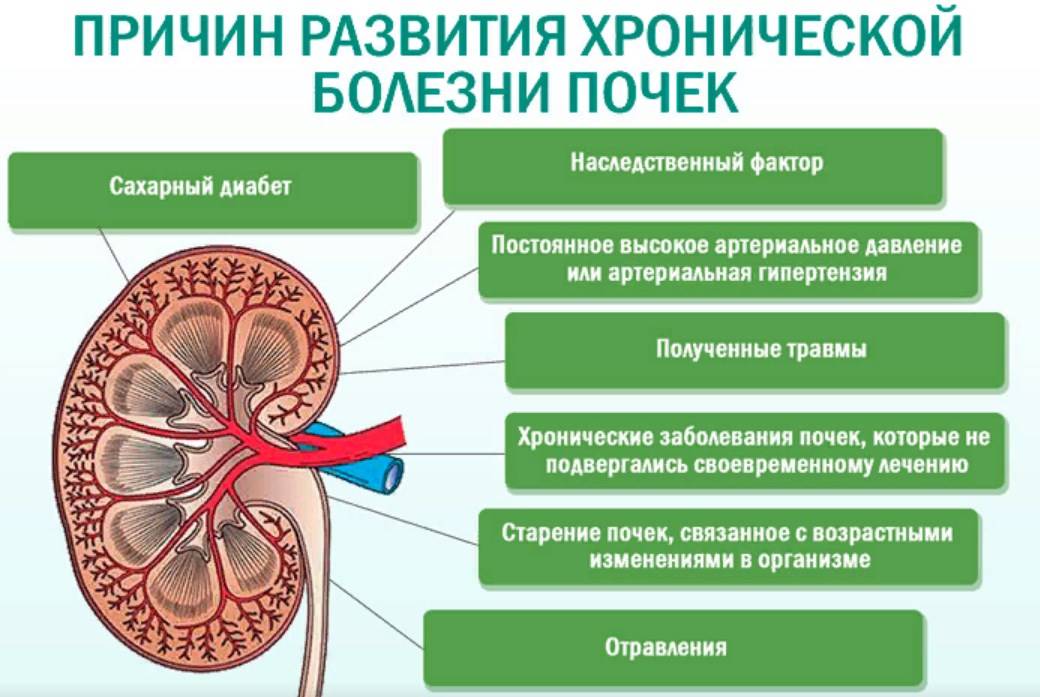
Почему возникают аномалии почек?
Пороки развития возникают при воздействии на плод тератогенных факторов во время формирования того или иного отдела мочевыводящих путей (4-8 неделя эмбриогенеза).
Многие пороки развития являются наследственными или семейными. Кроме того, они нередко встречаются при хромосомных синдромах.
Причины аномалий почек могут быть различные тератогенные факторы, воздействующие на плод в период формирования мочеточников.
К обструкции мочеточников существует семейная предрасположенность. Предполагается полигенный тип наследования. Кроме того, существует сцепленность аномалии с полом (в два раза чаще поражаются мальчики).
Аномалии мочеточников могут сочетаться с пороками в желудочно-кишечном тракте. Часто аномалия мочеточников сочетается с дисплазией соответствyющей почки.
Факторы возникновения врожденных аномалий разделяют на группы
Внутренние тератогенные факторы:
- Генные мутации, моногенные аномалии это дефект одного гена (например, полидактилия, синдактилия).
- Генетические дефекты это гаметопатии (собственно наследственная патология), чаще возникают при смешанных родственных браках.
- Хромосомные и генные мутации приводят к множественным порокам развития.
Внешние тератогенные факторы:
Инфекционные тератогенные факторы:
- Вирусные заболевания беременных (ветряную оспу, корь, герпес вирусный гепатит, полиомиелит).
- Бактериальные заболевания (например, скарлатина, дифтерия, сифилис), некоторые протозойные болезни (токсоплазмоз, листериоз, цитомегаловирусная инфекция).
Химические тератогенные факторы:
- токсичные химические вещества: пестициды, дефолианты, инсектициды;
- лекарственные средства (седативные, психотропные препараты, некоторые антибиотики, амидопирин), никотин, наркотики, алкоголь;
Физические факторы:
- травмы во время беременности;
- радиация;
- перегревание, переохлаждение;
- вибрация;
Пренатальная диагностика многих аномалий развития почек возможна с 13-17 недели беременности, когда можно заподозрить порок по отсутствию закладки в месте расположения почки, либо заметить отсутствие мочевого пузыря, что также является косвенным признаком аномалий почек.
Лечение

Если почки функционируют нормально, а вторичные нарушения не наблюдаются, необходимость в лечении удвоения отсутствует, ребенку достаточно лишь периодически проходить профилактические обследования и соблюдать диету.
Продукты, которых должно быть как можно меньше в рационе:
- копчености (копченая рыба, мясо, колбасные изделия);
- острые приправы и соусы, блюда, содержащие их в большом количестве (кетчуп, аджика, карри, различные соусы с перцем чили и другими сортами острых перцев);
- чрезмерно соленые (либо содержащие большое количество промышленных приправ) блюда (например, соленые огурцы, чипсы, сухарики, соленое печенье, соевый соус);
- жареная пища с повышенным уровнем жирности.
Если у ребенка появилось воспаление или другие симптомы, говорящие о том, что почки функционируют некорректно, назначается соответствующая терапия:
- Диуретики. Уменьшают выраженность отеков, так как быстро выводят избыток воды из организма. Примеры: Диакарб, Фурон.
- Антибиотики. Эффективно устраняют воспалительные процессы, связанные с деятельностью бактерий. Примеры: Амоксициллин, Сульбактам.
Но при развитии серьезных заболеваний, спровоцированных удвоением, которые способны еще больше нарушить работу почек, доктор может порекомендовать оперативное вмешательство: половина дефектной почки удаляется. После этого следует соблюдать некоторое время строгую диету.
Операция дает возможность быстро улучшить состояние ребенка и снизить риски развития осложнений, но проводится она в редких случаях.
Лечение
Если в тканях органа не произошло никаких морфологических изменений, тогда смысла проводить лечение нет. Но следить за «больным» органом нужно, чтобы вовремя зафиксировать патологический процесс, для этого нужно несколько раз в год бывать на обследовании у лечащего врача. Лечебная терапия имеет смысл в том случае, если поражены обе доли органа либо к аномальному процессу подключился воспалительный процесс.
Тяжелые морфологические изменения в органе дают основания специалисту применить геминефрэктомию. Главная суть этой процедуры состоит в удалении половины доли патогенного органа. Статистика гласит, что данная операция показывает высокие значения эффективности и увеличивает вероятность полного выздоровления
Однако важно полностью пройти курс реабилитации, за время которого организм должен полностью восстановится и привыкнуть к новым условиям функционирования
Консервативное лечение поможет снять болевые ощущения, однако медикаментозно патология не лечится
Консервативных методов лечения при удвоении почки не существует, однако лечащий врач может прибегнуть к устранению симптомов, посредством приема специальных лекарственных препаратов. За счет наличия в их составе активных компонентов можно наладить работу мочевыделительной системы, а еще справиться с проявлениями воспалительного процесса и уменьшить вероятность возникновения осложнения. Если ко всему прочему присоединилась бактериальная инфекция, тогда назначаются:
- антибиотики;
- уросептики;
- средства против воспалительного процесса;
- спазмалготики;
- медикаменты для повышения защитных функций организма, то есть имммуномодуляторы.
Если медикаментозная терапия не принесла никаких результатов, а проявления воспалительного процесса возникают несколько раз в год, тогда лучше провести операцию. Больные с выраженной симптоматикой патологии должны придерживаться правильного питания, не допускать переохлаждение, а также им нужно отказаться от повышенных физических нагрузок.
Профилактические мероприятия позволят не допустить возникновение патологии, особенно это актуально для тех, у кого в семье были такие заболевания или другие генетические болезни. Правила должна соблюдать будущая мать, для начала следует правильно подготовиться к беременности, ведь токсичные вещества от спиртных напитков и сигарет длительное время сохраняются в организме. Поэтому за 3 месяца до беременности нужно наладить свой образ жизни и психоэмоциональное состояние. Стресс во время развития плода может привести к серьезным последствиям, включая о возникновение различных заболеваний. Женщина должна находится в покое, употреблять витамины и полезные вещества, на этот период следует отказаться от работы, особенно физической.
Некоторые родители интересуются, берут ли парней с такой патологией в армию. Однозначный ответ дать нельзя, потому что всё зависит от конечного результата. При врожденной аномалии, которая не приводит к проблемам с мочевыделительной системой, отсрочки от армии нет. Если постоянно происходят инфекционные обострения, тогда медкомиссия в любом случае делает заключение о непригодности призывника к службе.
Вот мы и разобрались, что это такое удвоение члс левой или правой почки. Причин для развития этого недуга несколько, но все они связаны с генетической предрасположенностью или мутацией
Именно поэтому так важно во время беременности придерживаться простых правил, например, наладить свой рацион, отказаться от вредных привычек, вести спокойный образ жизни, благодаря этому ребенок родится здоровый и без каких-либо патологий. Также не нужно пытаться вылечить недуг, если он не вызывает негативных проявлений, поскольку это в дальнейшем приведет к более серьезным последствиям
Нельзя забывать и влияние наркоза на организм.
Каким образом ставится диагноз заболевания
Чаще всего сомнительное удвоение почек обнаруживается у малыша ещё до рождения во время ультразвукового скрининга матери. Точно определить наличие патологии возможно только после появления ребёнка на свет. Если же недуг был заподозрен в более старшем возрасте, следует обратиться к детскому урологу. Доктор этой специальности проводит общий осмотр, определяя у малыша наличие тех или иных внешних признаков почечной патологии:
- отёчность лица и стоп;
- пастозность голеней и шеи;
- синяки под глазами;
- пальпируемое патологическое образование в поясничной области.
Дифференцировать удвоение почки приходится со злокачественными и доброкачественными новообразованиями, в чём сильно помогают лабораторные и инструментальные методы исследования.
Не забывайте, что при скрининговом ультразвуковом исследовании на последних сроках беременности нередко возможны ошибки, если УЗИ делается на недостаточно качественном оборудовании. Одной из моих коллег довелось на своём опыте столкнуться с такой проблемой. Дородовой скрининг показал, что у её ребёнка имеется удвоение почек. Женщина уже настроилась на операцию сразу же после появления малыша на свет, но проведение повторного исследования на оборудовании с большим разрешением показало ошибочность предыдущего результата. Именно поэтому не стоит заранее настраиваться на худшее: возможно, нужно будет посетить сразу несколько больниц.
Какие исследования помогают обнаружить аномалию:
- общий анализ мочи: при удвоении почек повышается риск развития воспалительного процесса, который сопровождается помутнением урины из-за образования большого количества белка и лейкоцитарных клеток;
- экскреторная урография: в организм маленького пациента вводится контрастный препарат, после чего доктор делает серию рентгеновских снимков, где отражается заполнение веществом дополнительных участков органа;
На снимке видно заполнение контрастом дополнительных отделов
- магнитно-резонансная томография используется для проведения дифференциальной диагностики между опухолями почек и удвоением органа, так как этот аппарат делает снимки человеческого тела в различных плоскостях, формируя объёмное изображение.
МРТ при удвоении почек используется для дифференциации недуга с различными новообразованиями
Лечение и прогноз
Специфического консервативного лечения при данной аномалии не существует
Но из-за повышенного риска развития различных осложнений важно осуществлять динамический контроль над здоровьем человека с удвоенной почкой. В профилактическом порядке принимают мочегонные, фитосредства и другие препараты, назначенные специалистом, а также регулярно сдают мочу и выполняют УЗИ почки
Важна диета со сниженным количеством соли, острой еды, копченостей и прочих продуктов, способных вызывать перегрузку почек. Обязательно следует отказаться от курения, алкоголь употреблять в минимальных количествах.
При появлении осложнений лечение симптоматическое и патогенетическое.
Острые и хронические воспаления и нарушение оттока мочи лечат путем приема:
- Антибиотиков;
- Спазмолитиков и обезболивающих;
- Растительных препаратов (почечный чай, кукурузные рыльца, брусника, клюква и т.д.).
При наличии тяжело протекающего, часто обостряющегося хронического пиелонефрита, а также выраженного пузырно-мочеточникового рефлюкса следует планировать хирургическое лечение. Также одну половину почки или мочеточник удаляют при камнях, гидронефрозе, отсутствии функционирования органа, причем операцию (геминефрэктомию) проводят в любом возрасте. Появление опухоли или отсутствие технической возможности разделения почек становится показанием для полной нефрэктомии. Почечная недостаточность потребует пересадки почки от донора или проведения гемодиализа.На видео о причинах и лечении аномалий развития почек:
Осложнения
Одностороннее удвоение почек реже приводит к серьезным последствиям, чем двустороннее, и, соответственно, неполное также более безопасно, чем полное.
Дети с этой аномалией предрасположены к появлению таких заболеваний, как:
- Пиелонефрит. Воспалительное заболевание, охватывающее чашечки и лоханки почки. Обычно вызывается бактериями.
- Гидронефроз. При этом заболевании моча задерживается в почках, что постепенно приводит к атрофическим изменениям.
- Мочекаменная болезнь. Мелкие и крупные камни, формирующиеся в почке, способны перекрыть мочеточник, попасть в мочевой пузырь. Также при обострении мочекаменной болезни человек испытывает очень сильную боль. Мелкие камни могут выйти сами, но крупные удаляются хирургически.
- Почечный туберкулез. Возбудители попадают в структуру почки через лимфу и кровь и начинают размножаться. Заболевание способно длительное время никак не проявляться.
- Доброкачественные и злокачественные опухолевые образования в структурах почек. Для этой патологии характерно продолжительное бессимптомное течение, но злокачественные опухоли намного опаснее доброкачественных, так как способны дать метастазы и стать причиной смерти человека.
- Блуждающая почка. При этой патологии орган имеет высокую подвижность и может значительно опуститься. У заболевания есть три стадии развития, зависящие от того, насколько сильно почка опускается.
Когда определяют почечные показатели в биохимическом анализе крови?
Биохимические показатели почек рекомендуется определять в следующих случаях:
- учащенное мочеиспускание;
- 2 и более ночных мочеиспускания в условиях обычного питьевого режима;
- отеки, особенно на лице под нижними веками;
- повышенное артериальное давление;
- боли в суставах;
- судорожные подергивания мышц и т. д.
Динамическая оценка показателей почек в биохимическом анализе крови проводится при следующих патологиях и состояниях:
- артериальная гипертензия;
- сахарный диабет и заболевания других эндокринных органов;
- подагра;
- патологии мочевыделительной системы;
- миастения;
- синдром сдавления мышц;
- травмы и ожоги;
- послеоперационный период;
- ожирение;
- длительное нахождение на строгой диете или голодание.
К тому же, показатели крови, отвечающие за почки, определяют при осложненном течении беременности — преэклампсия (повышенное давление в артериях, белок в моче) и плацентарная недостаточность.
Клиническая картина и диагностика.
При дистопии почки клиническая картина обусловлена аномальным расположением органа. Ведущий симптом — боль, возникающая при перемене положения тела, физическом напряжении, метеоризме. При перекрёстной дистопии боль обычно локализуется в подвздошной области и иррадиирует в паховую область противоположной стороны. Поскольку поражение дистопированной почки патологическим процессом (гидронефротическая трансформация, калькулёз, пиелонефрит) происходит значительно чаще по сравнению с нормальной почкой, нередко присоединяются симптомы указанных заболеваний. Внутригрудная дистопия клиническими проявлениями и данными обзорной рентгенографии может симулировать опухоль средостения.
При поясничной и подвздошной дистопиях почка пальпируется в виде немного болезненного малоподвижного образования. Дистопию выявляют обычно при экскреторной урографии, а в случае резкого снижения функций почки — при ретроградной пиелографии. Отмечают характерные признаки дистопии: ротацию и необычную локализацию почки с ограниченной подвижностью. Нередко возникают трудности в дифференциальной диагностике поясничной, подвздошной дистопии и нефроптоза, особенно в случаях так называемого фиксированного нефроптоза, который, как и дистопированная почка, характеризуется низкой локализацией и малой смещаемостью почки. Однако на урограммах при фиксированном нефроптозе можно отметить медиальное расположение лоханки и извитой длинный мочеточник. Иногда отличить это состояние помогает лишь почечная ангиография, выявляющая короткую сосудистую ножку при дистопии и удлинённую при нефроптозе. Лечение. Отношение к дистопии почки максимально консервативное. Операцию обычно выполняют при дистопии, осложнённой гидронефрозом или калькулёзом. В случаях гибели дистопированной почки выполняют нефрэктомию. Оперативное перемещение почки крайне сложно из-за рассыпного типа кровоснабжения и малого калибра сосудов.
Подковообразная почка
Сращение почек составляет около 13% всех почечных аномалий. Различают симметричные и асимметричные формы сращения. К первым относят подково- и галетообразную, ко вторым — S-, L- и I-образную почки.
При подковообразной аномалии развития почки срастаются одноимёнными концами, почечная паренхима имеет вид подковы. Подковообразная почка расположена ниже, чем обычно, лоханки сросшихся почек направлены кпереди или латерально. Кровоснабжение, как правило, осуществляется множественными артериями, отходящими от брюшной аорты или её ветвей.
В 98% случаев почки срастаются нижними концами. На месте соединения почек существует перешеек, представленный соединительной тканью или полноценной почечной паренхимой, нередко имеющей обособленное кровоснабжение. Перешеек находится впереди брюшной аорты и нижней полой вены, но может располагаться между ними или позади них.
Аномалию встречают у новорождённых с частотой от 1 на 400 до 1 на 500, причём у мальчиков в 2,5 раза чаще, чем у девочек.
Подковообразная почка нередко сочетается с другими аномалиями и пороками развития. Дистопированное расположение, слабая подвижность, аномальное отхождение мочеточников и другие факторы способствуют тому, что подковообразная почка легко подвергается травматическим воздействиям.
Клиническая картина и диагностика
Чаще всего этот порок развития проявляется болями в животе, усиливающимися при разгибании туловища, что связано со сдавлением сосудов и аортального сплетения перешейком почки. Нередко при нарушении пассажа мочи выявляют мочевую инфекцию.
Подковообразную почку можно определить при глубокой пальпации живота в виде плотного малоподвижного образования.
Наиболее достоверный метод диагностики — УЗИ с допплерографией, позволяющее выявить наличие перешейка.
Рентгенологически при хорошей подготовке кишечника почка имеет вид подковы, обращённой выпуклостью вниз.
На экскреторных урограммах подковообразная почка характеризуется ротацией чашечно-лоханочной системы и изменением угла, составленного продольными осями сросшихся почек. Если в норме этот угол открыт книзу, то при подковообразной почке — кверху. Тени мочеточников обрисовывают «вазу для цветов»: отойдя от лоханок, мочеточники расходятся в стороны, затем по пути в мочевой пузырь постепенно сближаются. Наиболее чётко контуры почки выявляют при ангиографии в фазу нефрограммы.
Как выполняется операция при гидронефрозе?
Операция при гидронефрозе заключается в иссечении узкого участка мочеточника и формировании нового широкого соединения (анастомоза, соустья) между мочеточником и лоханкой почки. Называется операция – пиелопластика.
Наиболее распространенная методика операции – пиелопластика по Хайнсу-Андерсену. Суженное место мочеточника обычно расположено непосредственно около почечной лоханки. После отсечения мочеточника, его ближайший к почке участок рассекается продольно, после чего края разреза мочеточника сшиваются с краями симметричного (конгруэнтного) продольного разреза на лоханке. Обычно после операции оставляют трубочку, проведенную через место соединения мочеточника и лоханки, чтобы обеспечить равномерный просвет соустья и избежать его слипания и деформации. Второй конец трубочки может быть выведен в мочевой пузырь (стент внутреннего дренирования ) или через ткань почки (катетер-болванка).