Диагностика
Размер матки при постановке диагноза имеет огромное значение. Все дело в том, что норма при постановке диагноза определяется в соответствии со стандартными показателями.
Как проходит процесс постановки диагноза:
- Врач ощупывает область брюшной стенки, пальпируя матку, в результате чего определяется ее размер, основные показатели.
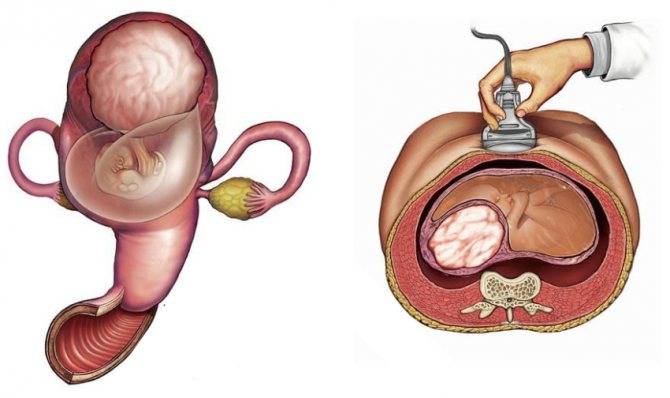
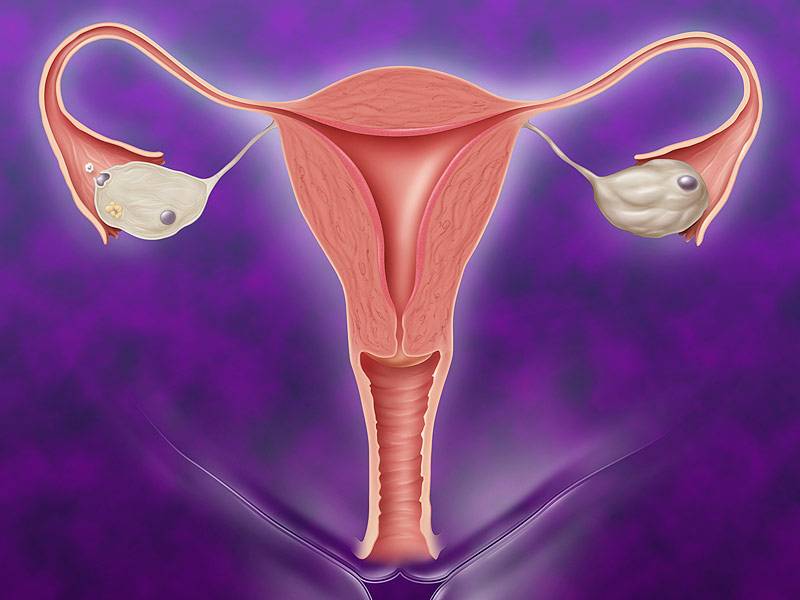
- Доктор проводит УЗИ, исследование помогает определить не только размер детородного органа, выявить его структуру, состояние, но и разобраться с параметрами и возможностью репродукции.
Почему пальпация уступает УЗИ в точности? Дело в том, что исследование через брюшную стенку не дает полноценной информации, достаточной для постановки точного диагноза. По этой причине, если пациентке ставится подобный диагноз необходимо перепроверить его с помощью УЗИ.
Если матка маленькая по результатам пальпации, то стоит сделать ультразвуковое исследование трансвагинальным методом. Процедура проводится следующим образом:
- пациентку укладывают на кушетку;
- вводят во влагалище сверхчувствительный датчик.
Процедура простая и безопасная, ее проведение дает получить максимальное количество информации, позволяющее поставить женщине точный диагноз, установить размеры матки и ее структуру.
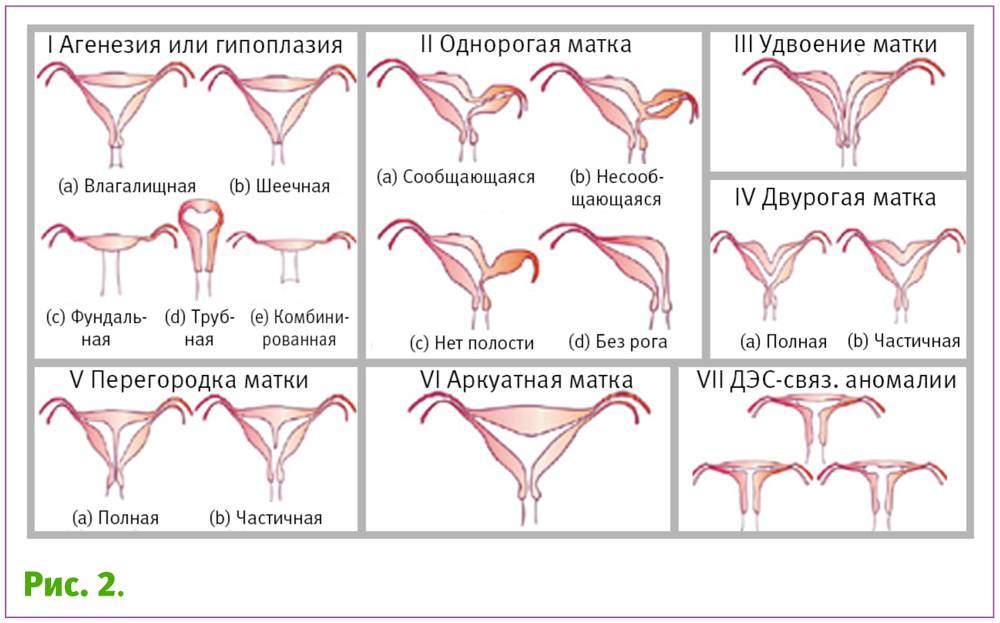
Неразвитая полностью матка имеет значительные отклонения от нормы, так думают многие девушки, но на деле эта патология классифицируется. То есть она имеет несколько видов и все не так однозначно, как кажется на первый взгляд.
Зачатие и вынашивание

Еще несколько десятилетий назад считалось, что половая инфантильность неизлечима. Сейчас эта теория абсурдная и полностью устаревшая. Женщинам, мечтающим о материнстве, современная медицина доказала, что детская матка и беременность совместимы.
Новейшие гормональные препараты дают возможность «расти» репродуктивному органу до необходимого размера. Половозрелым пациенткам может быть назначена лазерная коррекция, курсы специального массажа, в некоторых случаях – хирургическое вмешательство.
Чтобы выносить и родить, женщина также должна быть настроена только на положительный лад, вовремя проходить обследования и неукоснительно соблюдать все предписания врача.
Некоторые женщины сталкивались с таким диагнозом как генитальный инфантилизм. Это научное медицинское название недоразвития половых органов у женщины репродуктивного возраста. Пациентки чаще используют более понятный для них термин – «детская матка». Это правильный термин, ведь понятие «инфантилизм» происходит от слова «инфант» или ребенок. Итак, тема нашей сегодняшней статьи: «Можно ли забеременеть с детской маткой?»
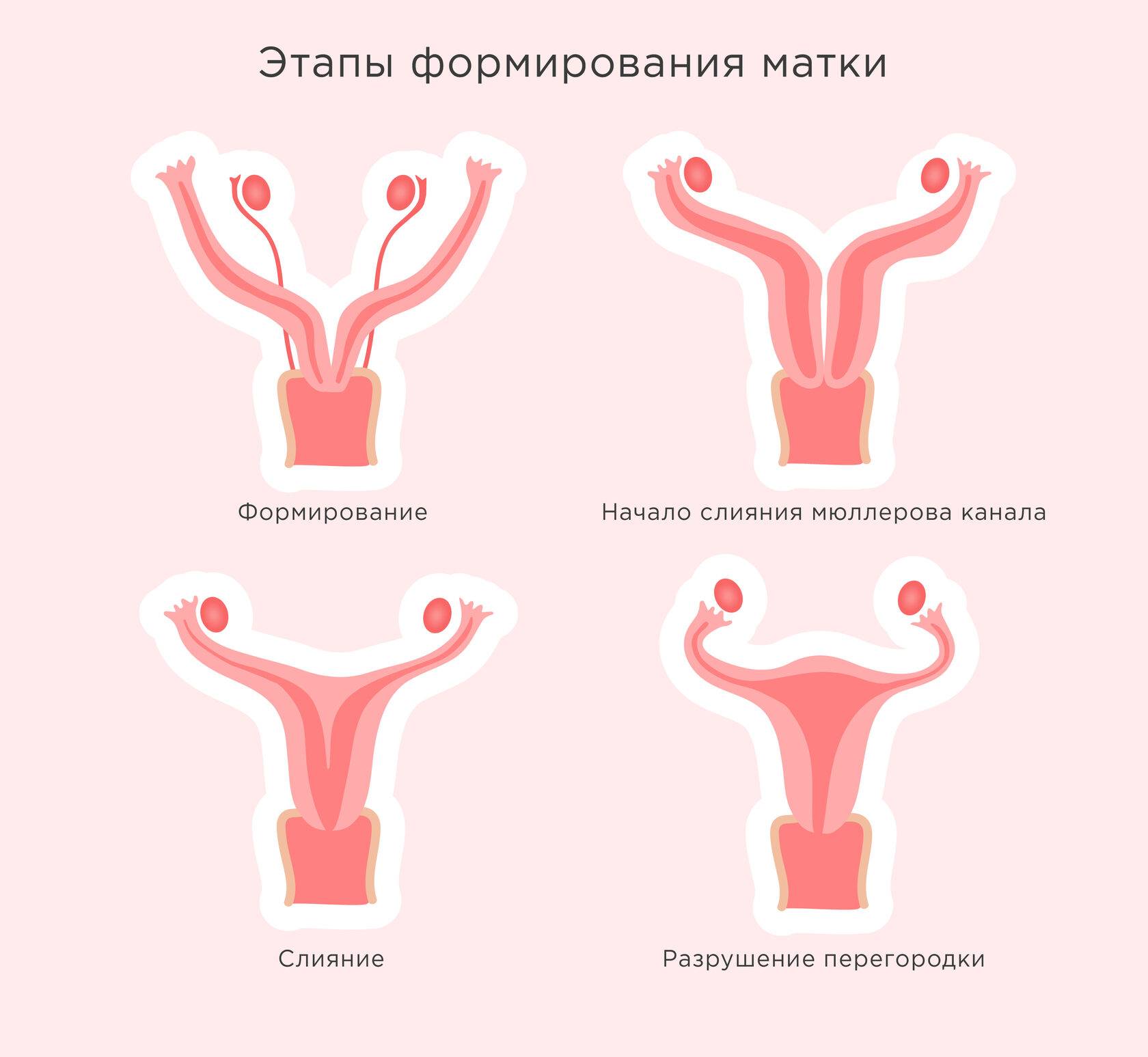
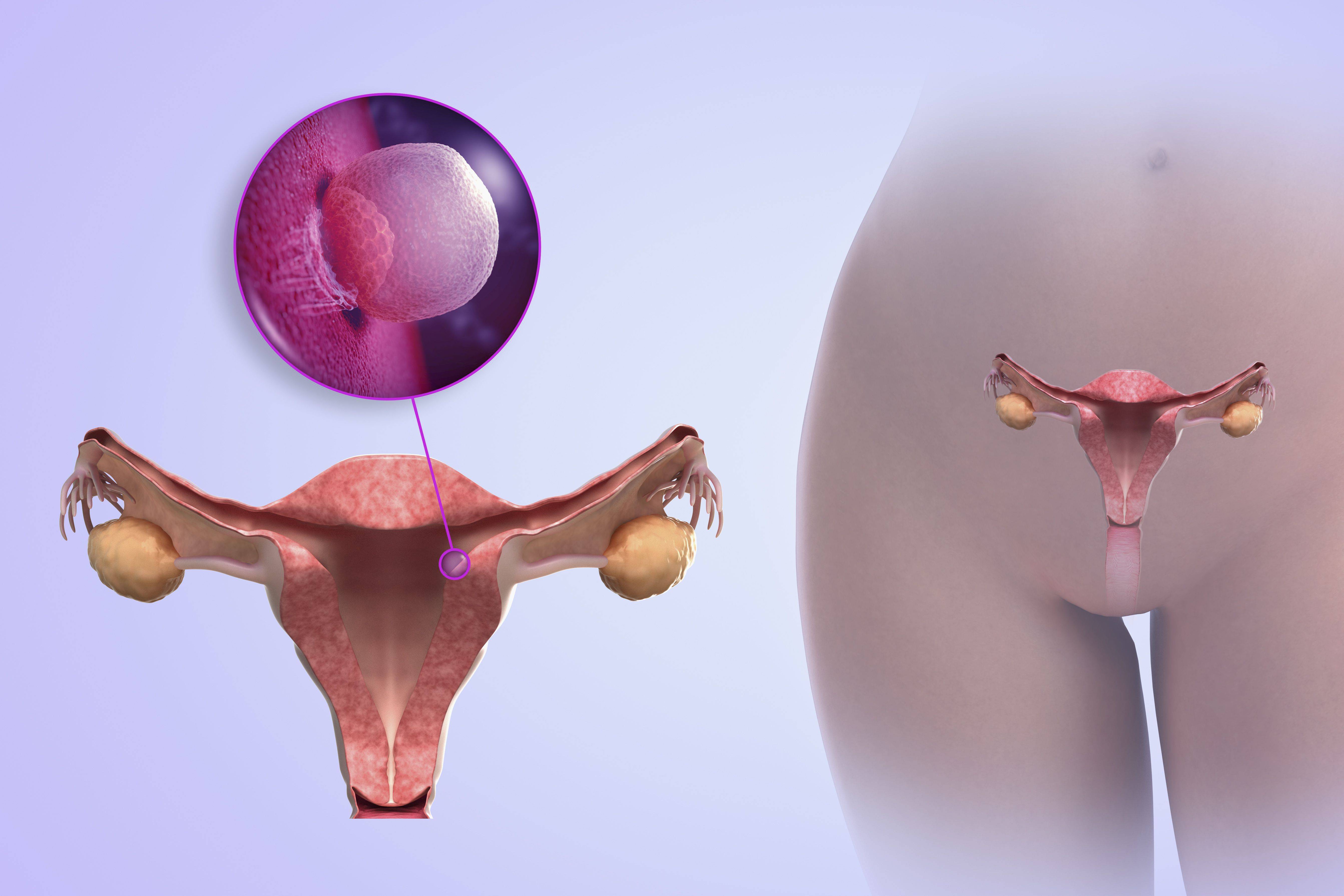
Пол будущего ребенка закладывается уже в момент зачатия, определяясь хромосомой мужского сперматозоида. Первичные половые признаки начинают формироваться приблизительно на 8-12 неделях беременности. К периоду полового созревания крошечные зачатки матки, яичников, шейки матки и маточных труб под влиянием гормонального фона начинают расти. Они формируются и созревают для будущей работы – создания яйцеклеток, оплодотворения, вынашивания ребенка и родов.
Итак, каковы причины детской матки у взрослой женщины? Влияние каких-либо негативны факторов среды на будущую мать в эти критические периоды может негативно сказаться на развитии мочеполовой системы.
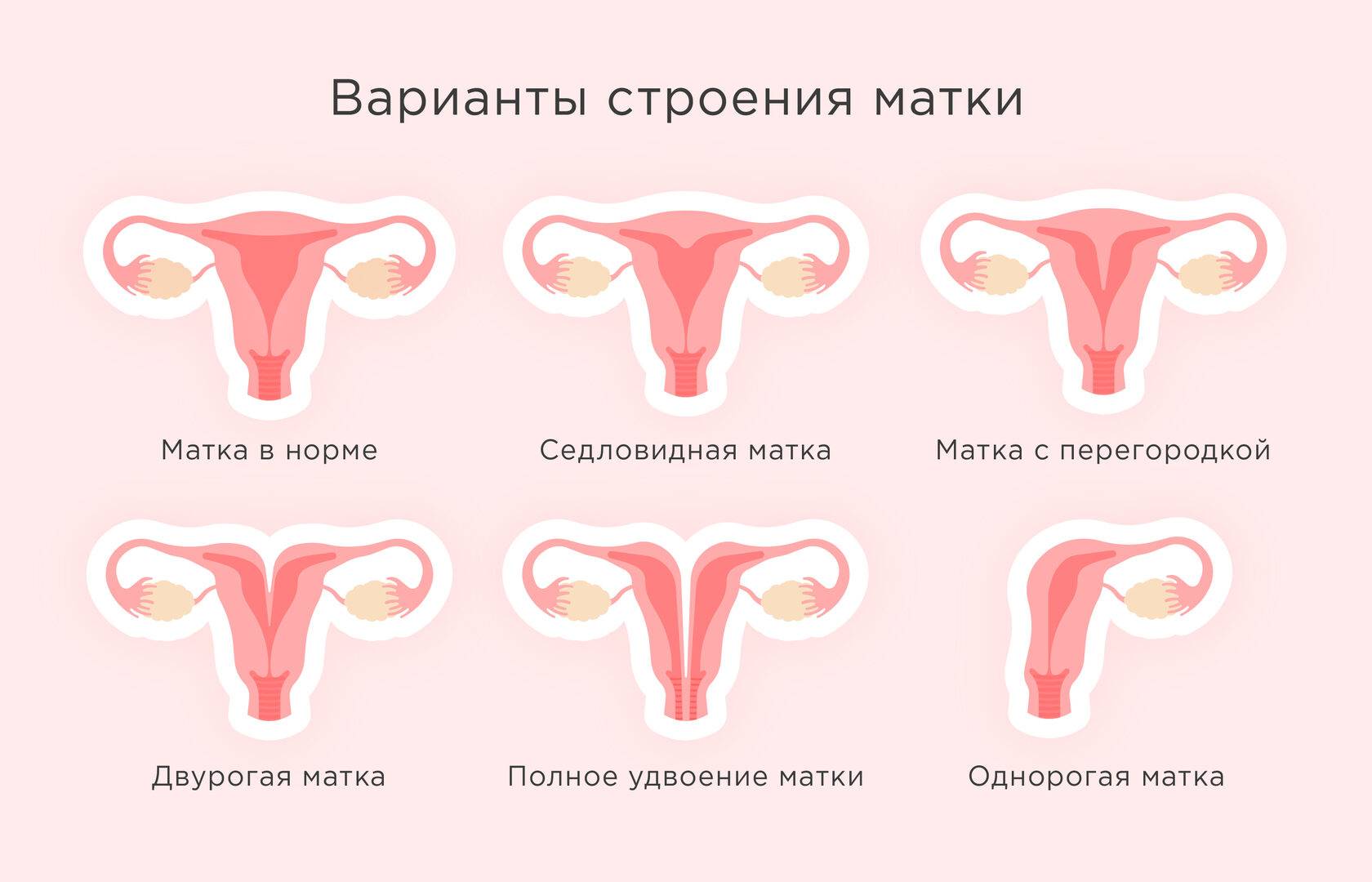
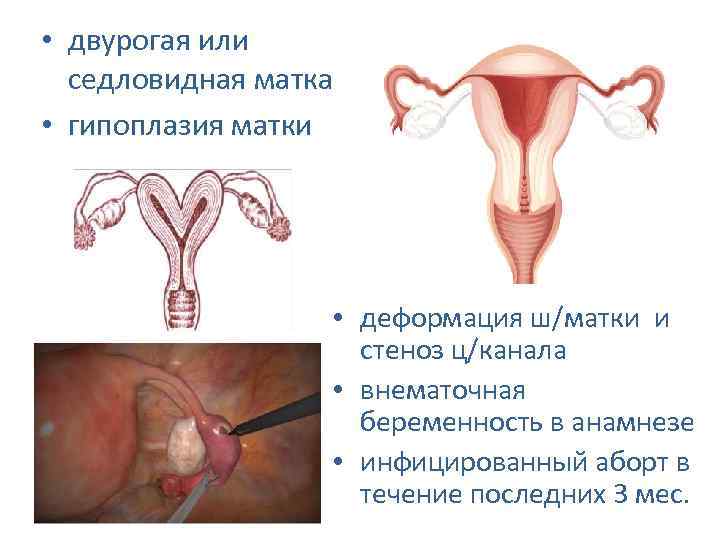
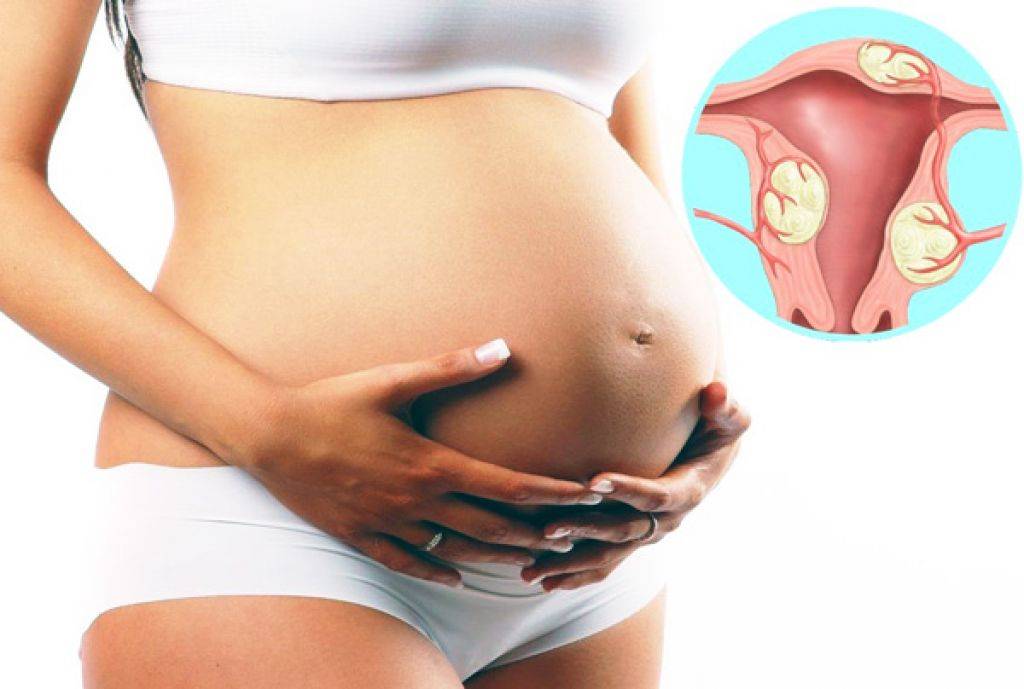
Так формируются различные пороки развития женских половых органов (удвоение матки, влагалища, шейки матки, формирование дополнительного рога матки), в том числе и грубых вариантов недоразвития матки, таких как гипоплазия или даже полное отсутствие матки.
Второй важной причиной грубых пороков развития матки, а именно полного ее отсутствия или выраженного инфантилизма, являются генетические особенности пациентки. Частой причиной этого состояния являются аномалии в половых хромосомах
Распространенными из них являются синдром Шерешевского-Тернера, истинный и ложный гермафродитизм. Это достаточно серьезные заболевания, и «детская матка» — далеко не самая большая проблема этих пациенток.
Еще одной значимой причиной недоразвития половых органов становятся различные интоксикации и повреждения клеток. Повреждающими агентами становятся инфекции, включая банальные детские (корь, паротит, стрептококковые инфекции, ангина, грипп), яды, алкоголь, никотин, пестициды, а также химиотерапия или лучевое лечение раковых заболеваний. Большую роль играет питание девочек и подростков, жесткие диеты также могут привести к непоправимым последствиям.
Аутоиммунные или ревматические болезни – при таких состояниях организм вырабатывает антитела против собственных клеток и тканей, в том числе и против тканей яичников. Поврежденные яичники потом плохо работают и выделяют недостаточно гормонов для роста и развития других половых органов.
Травмы и операции на тазовых органах, в том числе операции на яичниках, например, по поводу опухолей или крупны кист. Тяжелые экстрагенитальные заболевания, например, пороки сердца с нарушениями кровообращения, расстройства дыхания и так далее.
Диагностика патологии
Распознать и оценить данную аномалию можно, применив несколько диагностических методов:
- Гинекологический осмотр. Опытный гинеколог может заподозрить аномалии строения с помощью бимануальной пальпации через брюшную стенку. Визуальное обследование с помощью вагинальных зеркал позволяет заметить наличие перегородки во влагалище или атипичное строение шейки матки.
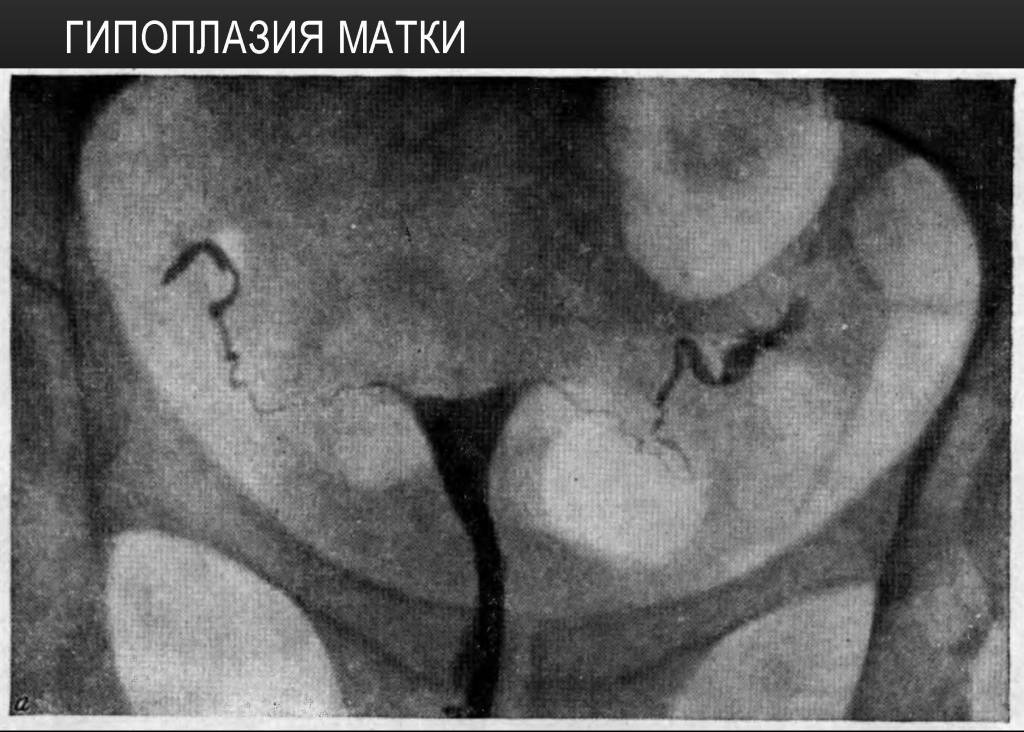
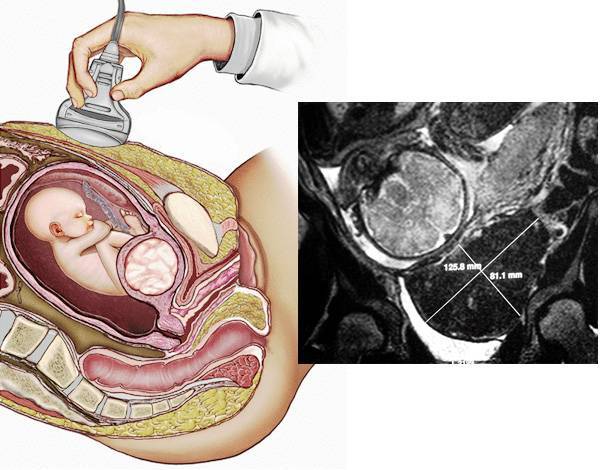
- УЗИ. Чаще всего для первичной диагностики врач использует абдоминальный метод. Для уточнения масштабов и характера отклонений используется специальный вагинальный датчик. Легкие степени деформации матки плохо видны на 2D-УЗИ, поэтому целесообразнее использовать 3D-аппаратуру с более высокой степенью разрешения.
- Обзорная рентгенография. Данный метод не является точным. Чаще всего двурогая матка на рентгеновском снимке обнаруживается случайно в ходе рентгенодиагностики, проводимой по какому-нибудь другому поводу.
- Гистеросальпингография заключается во введении рентгеноконтрастного агента в маточную полость через шеечный канал и последующей рентгенографии. Данный метод является недостаточно информативным, так как с его помощью невозможно рассмотреть атрезированные и полностью замкнутые полости;
- Гистероскопия. Эндоскопическое исследование матки позволяет определить размеры и полости матки, состояние эндометрия, обнаружить внутриматочные перегородки и оценить проходимость маточных труб;
- Лапароскопическое исследование. Представляет собой малоинвазивный хирургический метод. Эндоскоп вводится в брюшную полость через микроразрез на коже пациентки. Данная методика позволяет сочетать диагностические манипуляции с лечебными;
- МРТ — метод магнитнорезонансной томографии обладает несколькими преимуществами, такими как неинвазивность, высокая точность, информативность. С помощью МРТ определяют не только форму и степень аномалии, но и состояние всех слоев маточной стенки, наличие воспаления и состояние окружающих матку тканей и органов.
Зачатие и вынашивание

Еще несколько десятилетий назад считалось, что половая инфантильность неизлечима. Сейчас эта теория абсурдная и полностью устаревшая. Женщинам, мечтающим о материнстве, современная медицина доказала, что детская матка и беременность совместимы.
Новейшие гормональные препараты дают возможность «расти» репродуктивному органу до необходимого размера. Половозрелым пациенткам может быть назначена лазерная коррекция, курсы специального массажа, в некоторых случаях – хирургическое вмешательство.
Чтобы выносить и родить, женщина также должна быть настроена только на положительный лад, вовремя проходить обследования и неукоснительно соблюдать все предписания врача.
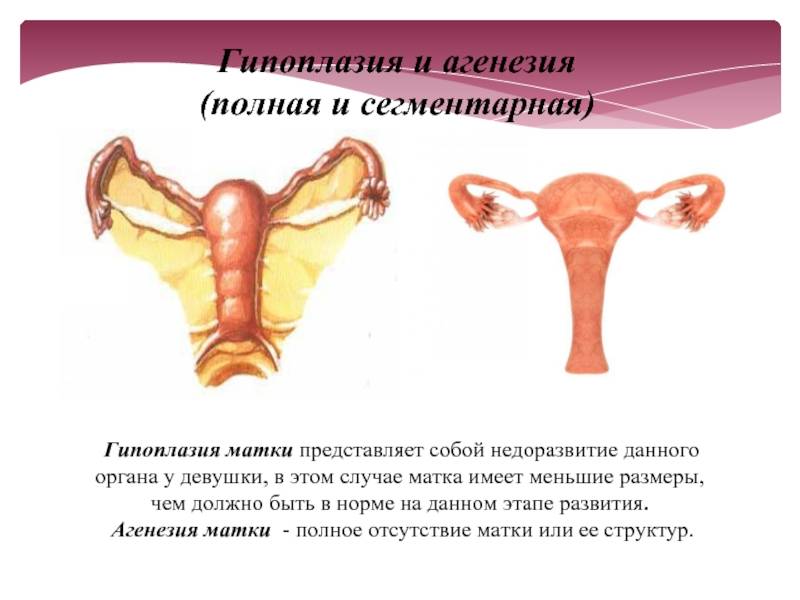
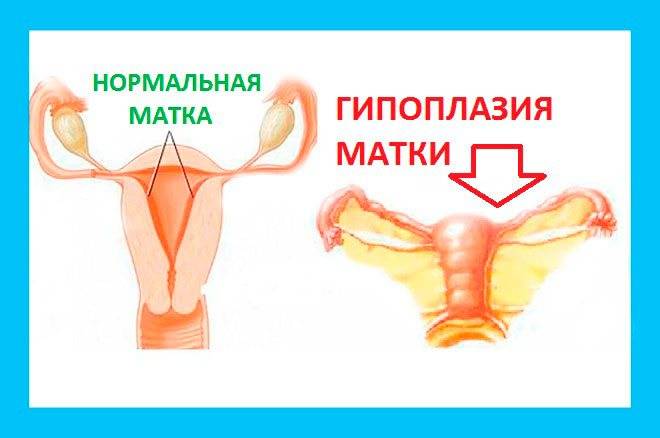
Маленькая, детская, инфантильная – все это обозначения одной и той же особенности строения важного женского органа. Гипоплазией матки называется патологическое состояние, характеризующееся ее необычно маленькими размерами. Считается, что шансы на беременность и благополучные роды в этом состоянии снижены
Несмотря на это, забеременеть при гипоплазии можно, а вероятность зачатия определяется индивидуальными характеристиками пациентки
Считается, что шансы на беременность и благополучные роды в этом состоянии снижены. Несмотря на это, забеременеть при гипоплазии можно, а вероятность зачатия определяется индивидуальными характеристиками пациентки.
Услышав диагноз «инфантильная матка», не нужно опускать руки. Современные методики лечения и вспомогательные репродуктивные технологии осуществляют главную цель пациентки – рождение ребенка.
Диагноз «детская матка» зачастую женщины слышат впервые на приеме у гинеколога. Заболеванию подвержены нерожавшие девушки, имеющие сопутствующие гинекологические нарушения. Если врач говорит, что у пациентки матка маленькая – не следует воспринимать эти слова как приговор. Необходимо понимать, что анатомическое строение малого таза у всех женщин схожее, но оно не может быть абсолютно идеальным. Для того, чтобы оценивать серьезность поставленного диагноза, нужно точно знать, насколько выражена гипоплазия тела матки и есть ли сопровождающие отклонения в развитии органов репродуктивной системы
Важно оценить уровень гормонов, месячный цикл. Имеют значение даже телосложение и вес пациентки. У здоровой женщины детородный орган имеет размеры и форму небольшой груши: 4-5/7-8 см
В зависимости от дня менструального цикла они могут незначительно варьироваться в ту или другую сторону. Аномалия развития матки может иметь следующие формы:
У здоровой женщины детородный орган имеет размеры и форму небольшой груши: 4-5/7-8 см. В зависимости от дня менструального цикла они могут незначительно варьироваться в ту или другую сторону. Аномалия развития матки может иметь следующие формы:
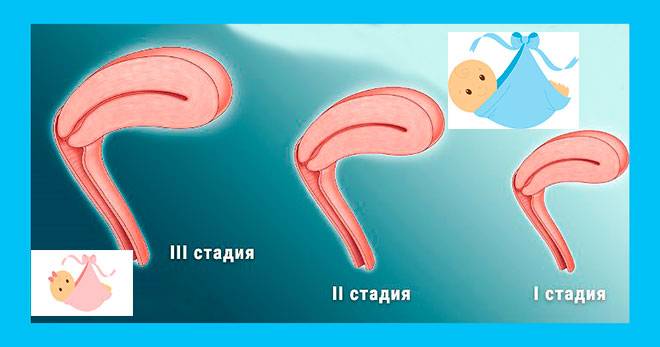
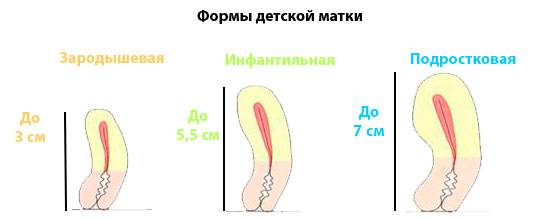
- гипоплазия – характеризуется отклонением от нормы более, чем на 1 см и напоминает матку подростка;
- инфантилизм – сопровождается изменением размеров, характерными для ребенка и составляет не более 5,5 см в длину;
- аплазия – полость детородного органа женщины соответствует размерам матки новорожденной девочки и не превышает 3 см.
Гипоплазия, причинами которой могут стать травмы, инфекции, внутриутробные патологии и физиологические особенности, может обнаружиться внезапно во время первого обследования у девушки. Статистические данные показывают, что патология имеется у 5% женщин всей планеты. Жить нормальной жизнью и заниматься любовью она не мешает. А вот совместима ли гипоплазия матки и беременность, определяется степенью тяжести заболевания.
По мнению известного врача Елены Березовской, такой диагноз ставят женщинам слишком часто и неправильно. По ее мнению, зачастую это «коммерческий» диагноз. В частности, этот медицинский термин некорректен в отношении молодых девушек. Смотрите видео.
Маленькая матка во время беременности
Однозначного мнения относительно влияния данной патологии на наступление и протекание беременности нет. Некоторые врачи рассматривают недоразвитие матки как серьезное препятствие для зачатия и вынашивания. Другие специалисты не разделяют этого мнения. Матка обладает достаточной эластичностью, и беременность может наступить даже при некоторых отклонениях от нормы. Если гипоплазии не сопутствуют другие патологии, женщина сможет выносить здорового ребенка. Но при гормональных нарушениях или отсутствии овуляционного процесса могут возникнуть определенные проблемы.
Маленькие размеры матки не являются препятствием для зачатия. Многие женщины узнают о данной своей особенности уже в период беременности. По мере роста плода будет увеличиваться и матка. Чтобы свети к минимуму вероятность самопроизвольного аборта, будущей маме назначается гормональная терапия
Также женщине следует проявлять осторожность в дни беременности, которые являются наиболее опасными
Самым опасным в данном отношении является первый триместр. В этот период случается наибольшее число выкидышей. На этапе 2-3 недели происходит имплантация плодного яйца. Ряд неблагоприятных факторов может воспрепятствовать данному процессу. Помимо недостаточного размера матки к ним относят патологии плаценты, прием некоторых лекарственных препаратов, вирусные заболевания, гормональные нарушения.
С 4 по 7 неделю начинают свое формирование все жизненно важные системы и органы малыша. Опасность этого периода заключается в возникновении возможных патологий и аномалий. На этапе 8-12 недель происходит интенсивное формирование плаценты. Если произойдет ее отслойка, беременность прервется.
Второй триместр считается относительно безопасным. Но и в это время женщина может столкнуться с осложнениями. Опасным является период с 18 по 22 неделю, когда матка стремительно увеличивается в размерах.
В третьем триместре осторожность нужно соблюдать с 28 по 32 неделю. Опасность этого временного промежутка заключается в возможности возникновения нарушений в деятельности плаценты, что влечет за собой преждевременные роды или внутриутробную гибель плода
Маленькую матку не следует рассматривать как противопоказание или препятствие для наступления беременности. Трудности, с которыми женщина может столкнуться при вынашивании, вызывают сопутствующие отклонения. Это недостаток гормональных элементов и тонкий миометрий.
Встречаются ситуации, когда размер матки меньше срока беременности. Причин этого может быть несколько. Данное состояние диагностируется при недостаточном количестве амниотической жидкости, ошибочно установленном сроке, аномальном предлежании плода, наличии у женщины широкого таза.
Гипоплазия матки можно ли забеременеть без риска для жизни: практика
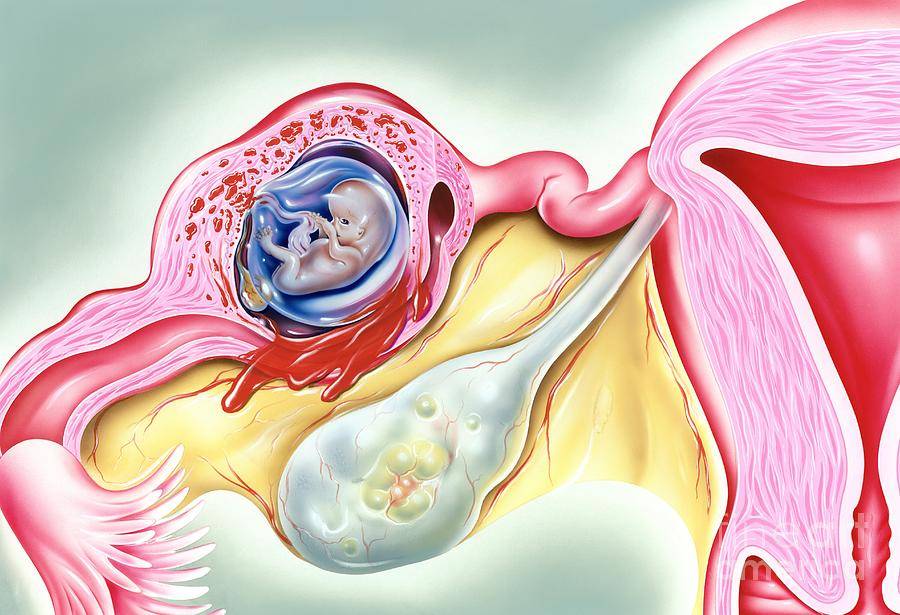
 Главная опасность для женщины при диагнозе «гипоплазия» – это внематочное крепление плодного яйца, которое в совокупности существующих причин приводит к удалению трубы.
Главная опасность для женщины при диагнозе «гипоплазия» – это внематочное крепление плодного яйца, которое в совокупности существующих причин приводит к удалению трубы.
Также сохраняется риск выкидышей, что отражается на общем состоянии женщины, в том числе психологическом.
Однако все эти риски можно предугадать, используя действенные варианты лечения:
- эндоназальная гальванизация (стимуляция работы гипоталамо-гипофизарной области);
- гормональная терапия, направленная на улучшение синтеза ЛГ и ФСГ;
- витаминотерапия;
- магнитотерапия;
- озокеритолечение;
- УВЧ-терапия;
- парафиновое и грязевое лечение;
- индуктотермия.
В практике акушерства и гинекологии, методы, применяемые для стабилизации состояния, помогают женщине родить и выносить здорового малыша. Главное — соблюдать рекомендации, не жалеть время и деньги на профилактические мероприятия.
Возможные осложнения
Наиболее благоприятный прогноз для пациенток с седловидной маткой, при такой аномалии беременность редко осложняется. В случае неполного и полного удвоения детородного органа риск развития поточных заболеваний сильно возрастает. Чаще всего женщины сталкиваются с такими проблемами, как:
- предлежание плаценты;
- преждевременные роды;
- преждевременное отхождение околоплодных вод;
- самопроизвольный выкидыш;
- нарушение плацентарного кровообращения;
- гипоксия плода;
- внематочная беременность;
- отслоение плаценты;
- истмико-цервикальная недостаточность.
Двурогая матка и гестация требуют постоянного наблюдения гинеколога и акушера. В связи с высокой вероятностью преждевременного родоразрешения, пациенток заранее госпитализируют в стационар.
Причины недоразвития матки
“Детская матка” может быть врожденным дефектом, обусловленным наследственностью, хромосомными аномалиями или внешним негативным воздействием на плод во время беременности.
На формирование систем эмбриона могут повлиять:
- работа матери на вредном производстве;
- курение, употребление наркотических веществ и алкоголя при беременности;
- прием некоторых препаратов;
- инфекции, перенесенные женщиной во время вынашивания плода;
- фетоплацентарная недостаточность;
- задержка развития плода.
Патология может быть приобретенной, развившись в детском или подростковом возрасте по ряду причин:
- гормональные сбои;
- частые вирусные или бактериальные болезни;
- дефицит витаминов;
- недостаточная масса тела;
- хронические болезни (нарушения работы почек, печени, сердца, аутоиммунные процессы);
- хирургические вмешательства;
- интоксикация организма вследствие курения или употребления алкоголя;
- физические и умственные перегрузки;
- стрессы;
- новообразования в гипофизе или гипоталамусе доброкачественного характера.

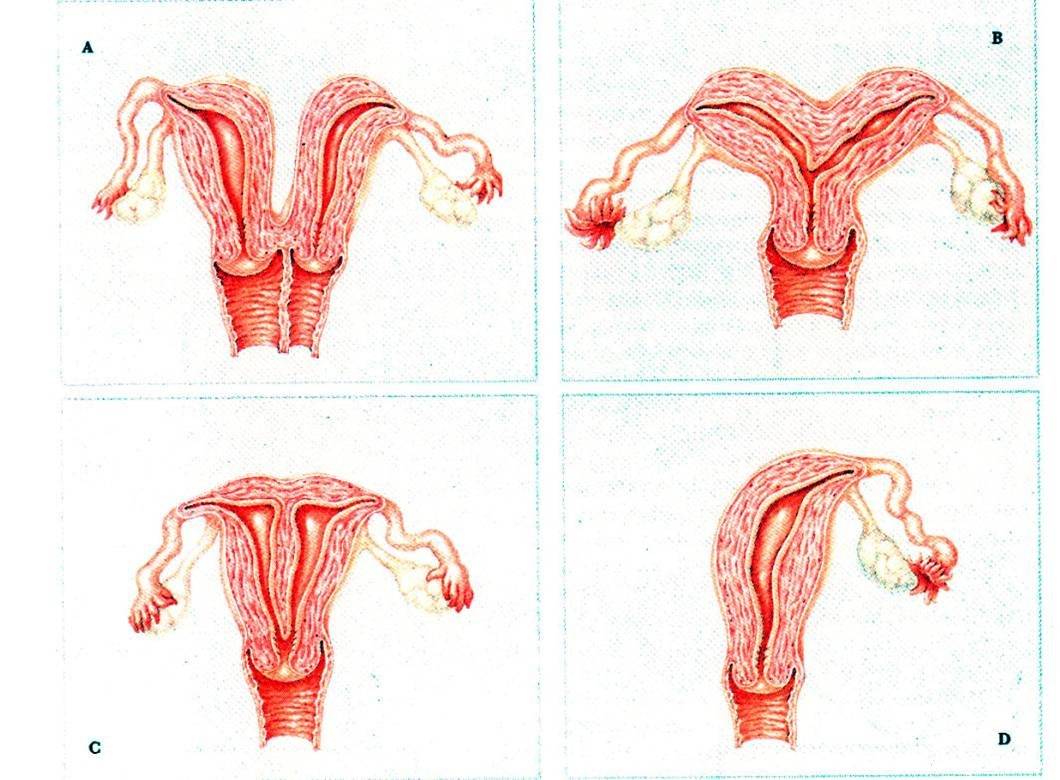
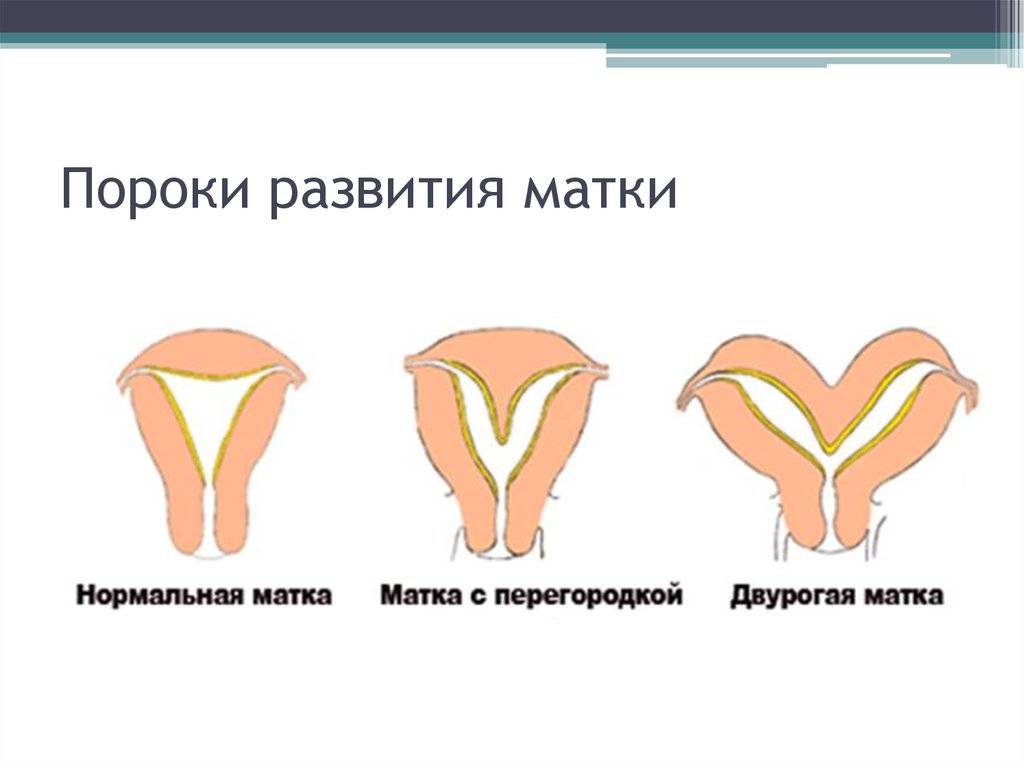
Что представляет собой удвоенная матка?
Удвоение матки — анатомическая патология органа. При этом у женщины наблюдаются два детородных органа. Иногда параллельно может наблюдаться две шейки, а также два раздвоенных влагалища. Оба органа могут быть отделены друг от друга прямой кишкой или мочевым пузырем, а могут соприкасаться стенками.
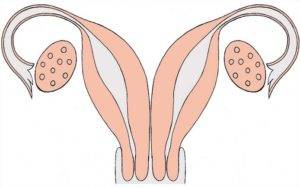
Двойной детородный орган считается анатомической патологией
Такая особенность строения органа закладывается у эмбриона женского пола еще во время внутриутробного развития. В период, когда у плода формируется детородная система, происходит некий сбой. В Мюллеров протоке, отвечающем за формирование детородных органов, нарушается процесс слияния. При этом матка не остается цельной, а словно разделяется на два отдельных органа.
Однозначную причину образования такой патологии назвать трудно. Подобное нарушение во время внутриутробного существования человека до сих пор остается загадкой для медиков.
Часто женщина даже не догадывается о наличии у себя такой патологии, как двойная матка — живет в своем ритме, беременеет и рожает детей. Сложности могут возникнуть, если наряду с двумя органами у женщины наблюдается два влагалища. При этом менструальные выделения могут быть чересчур обильными или болезненными. Этот симптом может сигнализировать женщине о неполадках в детородном органе.
Зачатие при двойной матке, как впрочем и при другой патологии строения органа, вполне возможно. Но периодически женщины с подобным диагнозом стакиваются с определенными трудностями. Поскольку деформированная матка может влиять на работу других половых органов, женщина может испытывать различного рода дискомфорт. Неприятные ощущения при этом могут быть как физического плана (сильная боль при менструации), так и психологического. Нередко, женщина, знающая о своей патологии, считает себя неполноценной, ущербной. Мысли о невозможности забеременеть часто посещают таких женщин еще до самого факта проблем с зачатием. Таим образом, женщина заранее настраивает себя на неудачу. А ведь психологический настрой очень важный аспект при планировании зачатия.
Успешное зачатие возможно при данной патологии детородного органа
Случается, что сам факт наличия удвоенной матки не является препятствием к зачатию. Обычно в таких случаях параллельно удвоению детородного органа имеются и другие патологии внутренних половых органов (труб, яичников). Негативно влияя на работу иных органов, матка может снижать или вовсе блокировать фертильность. Зачастую у женщин с подобным диагнозом диагностируется гипофункция яичников, а также гормональная недостаточность. Нередки случаи, когда одна матка гораздо меньше другой по размеру или вовсе — обе недоразвитые.
Перед зачатием женщине стоит пройти полноценное обследование и удостовериться, что оба органа, или хотя бы один из них в полной мере готовы к зачатию и процессу вынашивания ребенка. Определить, что причиной бесплодия является именно двойной детородный орган, может только врач на основании результатов УЗИ.
Таким образом, двойная матка и зачатие вполне совместимы. Но пренебрегать предварительной диагностикой не стоит.
Когда требуется прерывание беременности
Иногда ребенка, находящегося в одной из маток, спасти не удается — необходимо прерывание беременности по медицинским показаниям. Это происходит, когда дальнейшее развитие беременности может стать угрозой для жизни или здоровья женщины. Прерывать беременность при удвоении нужно при следующих показаниях:
- неправильная имплантация зародыша (прикрепление к перегородке между матками или другому нетипичному месту);
- недоразвитие сосудистой стенки или эндометрия матки;
- гормональные сбои;
- шейка матки не перекрывает выход из органа;
- эмбрион развивается в рудиментарной матке (в этих случаях беременность считается внематочной, дальнейшее развитие эмбриона может привести к разрыву органа).
Беременность при удвоении матки — явление не столь страшное, как может показаться на первый взгляд
Важно лишь помнить, что женщине с патологией анатомии детородного органа стоит быть предельно внимательной к своему здоровью. Своевременная диагностика и посещение врача-гинеколога помогут в вопросе скорого и успешного зачатия
Если желанная беременность все же наступила, будущей маме стоит быть бдительной и о малейших изменениях в своем состоянии докладывать врачу, ведущему беременность. Если женщина не планирует скорое зачатие, стоит подумать о качественных методах предохранения. Стоит помнить, что аборт, как и любое другое хирургическое вмешательство, при двойном органе может спровоцировать дополнительные проблемы со здоровьем.
Поделиться в соц.сетях:
Что еще почитать
Седловидная матка: угроза или возможность нормально жить?
Однорогая матка: признаки и способы лечения
Однорогая матка и беременность: вероятность и возможные осложнения
Почему образуется перегородка в матке и нужно ли ее удалять?
Лечение маленькой матки
Маленькая матка при беременности может спровоцировать развитие эмбриона за пределами маточной полости. Терапия направлена на увеличение ее до размеров, позволяющих беспроблемно выносить плод. Для достижения данного результата женщине назначаются лекарственные средства, действие которых направлено на стабилизацию гормонального баланса и стимулирование роста органа. Для этой цели применяют и витаминные препараты. В некоторых случаях ситуацию удается нормализовать только при помощи витаминов и в приеме гормональных средств необходимости не возникает.
Помимо медикаментозных препаратов назначается и гинекологический массаж. Данный метод способствует улучшению кровообращения, что стимулирует рост матки. Он заключается в массаже внешних и внутренних репродуктивных органов. Кроме этого врачи рекомендуются физиотерапевтические процедуры – парафинотерапию, грязелечение, лазеротерапию, УВЧ.
Существуют также народные методы лечения данной патологии. Но прежде чем их использовать, в обязательном порядке необходимо проконсультироваться со специалистом. Не следует забывать, что самостоятельное лечение может не только не дать требуемого результата, но и усугубить проблему. Одним из вариантов, предлагаемых народной медициной является применение голубой или красной глины.
Ее нужно измельчить, просеять, после чего добавить воду. По консистенции смесь должна напоминать густую сметану. Подготовленную таким образом глину наносят толстым слоем на нижнюю часть живота. Сверху смесь накрывают теплой тканью или пленкой для пищевых целей и оставляют на 2 часа. По истечению данного времени глину смывают. Процедуру повторяют ежедневно на протяжении 10 дней. Необходимо помнить, что лечение народными средствами должно сочетаться с медикаментозной терапией.
Как на ранних сроках определить многоплодную беременность: все методы
Существует несколько способов распознать многоплодие.
- Самым ранним показателем многоплодной беременности является анализ на ХГЧ-гормон. Хорионический гонадотропин — это гормон, выделяемый хорионом, оболочкой, защищающей эмбрион до образования плаценты. Через неделю после зачатия ХГЧ поступает в мочу женщины, благодаря чему она может воспользоваться тестом на беременность. Известные две полоски — это реакция на наличие в моче хорионического гонадотропина. При многоплодной беременности уровень гормона выше в 2-3 раза, и полоски на тесте будут ярче.
- Осмотр в кресле у гинеколога показывает расширенную матку, а также слишком большие размеры органа для срока беременности.
- Только УЗИ-исследование матки точно подтвердит наличие нескольких эмбрионов. При высоком показатели ХГЧ женщину направляют на УЗИ на 5 неделе, хотя обычно первое обследование проводится не раньше 9 недели. Подтвердить многоплодие можно уже на 2 месяце беременности. Эмбрионы выглядят как две (три, четыре) горошины чёрного цвета в полости матки (миомы и другие опухоли выглядят белыми пятнами).
- На 9-й неделе женщине делают плановое обследование, на котором определяют, есть ли у каждого плода своя плацента или они объединены общей.
Проблемы при маленькой матке: низкое расположение плаценты
Низкое расположение плаценты — одна из наиболее распространенных проблем у женщин с маленькой маткой. Это означает, что плацента располагается ниже, чем обычно, что может вызывать кровотечения и другие осложнения во время родов.
В некоторых случаях низкое расположение плаценты может привести к тому, что женщина должна рожать путем кесарева сечения. Это может быть не только страшно, но и очень дорого. Кроме того, кесарево сечение может означать более длительный период восстановления после родов.
Чтобы предотвратить низкое расположение плаценты, женщине с маленькой маткой следует проводить регулярные обследования у своего врача, включая ультразвуковое исследование, чтобы убедиться, что плацента не опустилась ниже, чем она должна быть. Кроме того, женщина должна избегать любой физической активности, которая может повысить шансы на низкое расположение плаценты, включая бег, прыжки и тяжелую физическую работу.
Вывод: Низкое расположение плаценты может вызвать серьезные проблемы для женщин с маленькой маткой во время родов. Женщинам, которые находятся в этой группе риска, необходимо тщательно контролировать состояние плаценты, избегать физических нагрузок и следовать советам своего врача.
Беспокоят мигрени и головокружения?
Да, часто 33.33%
Да, иногда 33.33%
Нет 33.33%
Причины загиба матки
Как и другие деформационные процессы, касающиеся положения внутренних органов, загиб матки может быть как приобретенным в течение жизни, так и врожденной патологией.
А вот приобретенная болезнь может иметь следующие причины:
- инфекционное поражение мочеполовой системы;
- хирургическое вмешательство, вызывающее спаячный процесс;
- тяжелые физические нагрузки;
- травмы органов малого таза.
Все варианты положения шейки матки при проявлении заболевания врачи классифицируют следующим образом:
- Самая частотная патология — антефлексия. Она же наименее опасная для самой женщины и ее репродуктивного здоровья. В этом случае положение матки определяется в центре таза, дном вверх и вперед, а шейкой вниз и вперед. Между телом и шейкой образуется угол более 90 градусов. Антефлексия не препятствует зачатию. Шансы забеременеть и выносить здорового малыша довольно велики.
- Менее удачное положение органа наблюдается при антеверсии, то есть отклонении матки вперед относительно влагалища. Шейка матки также изменяет свое положение, уменьшая шанс на оплодотворение яйцеклетки.
- Если матка отклоняется в сторону любого из яичников. Гинекологи диагностируют летерофлексию.
- Самый опасный и неприятный вариант — ретрофлексия, которая характеризуется ощутимым наклоном матки назад. Иногда загиб матки кзади требует длительного лечения и даже хирургического вмешательства.
Еще один фактор, влияющий на положение матки в малом тазу относительно других органов — это состояние связочного аппарата , который и удерживает матку в определенном положении. Именно эта ткань и определяет подвижность центра репродуктивной системы. Выделяются следующие патологические состояния матки:
- неподвижная (статичная);
- ограниченно подвижная;
- подвижная
В списке наиболее распространенных причин приобретенного загиба матки стоит рассматривать:
- Образование спаек на органах репродуктивной системы в результате хирургических вмешательств или перенесенной инфекции. Спайки представляют собой слабо эластичную соединительную ткань, которая замещает «родные клетки органа» и может менять положение органа.
- Не достаточную развитость связочного аппарата, при которой загиб матки диагностируется в молодом возрасте до наступления первой беременности.
- Возрастную атрофию мышц, которая развивается в период менопаузы.
- Патологии соседних органов, влияющие на положение матки в малом тазу, например опухолевые процессы в кишечнике, мочевом пузыре,костях таза, эндометриозе.
- Внутриматочные вмешательства, большое количеств родов ведет к растяжению связочного аппарата.
Влияние на зачатие, беременность и роды
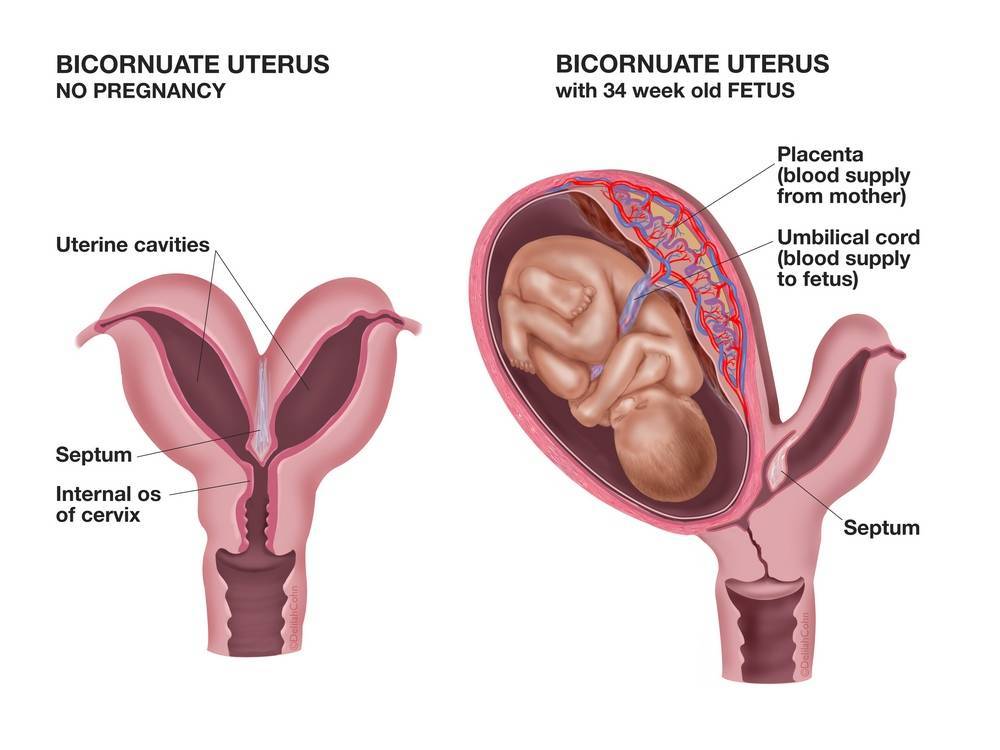
При постановке диагноза «двурогая матка» появляются закономерные вопросы о возможности зачатия, вынашивания и рождения ребёнка. Ситуация неоднозначная и требует более пристального рассмотрения.
Очень часто у женщин, с подобной аномалией, нет абсолютно ни каких проблем с беременностью и родами. Они могут прожить всю жизнь, родить детей, а о своём диагнозе узнать на склоне лет, проходя медицинское обследование. Косвенно на наличие аномалии указывают обильные и продолжительные, иногда болезненные, месячные. Чтобы точно определить наличие изменений или аномалий, нужно провести трансвагинальное (вагинальное) УЗИ.
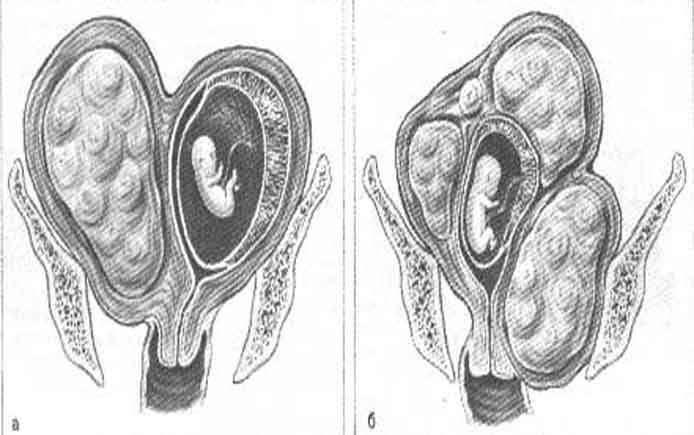
Подобная ситуация чаще всего наблюдается при полном удвоении органа. При этом каждый рог имеет свою «собственную» трубу и яичник, а функции разделённых рогов не нарушены. Ежемесячно происходит овуляция, а беременность может поочерёдно развиваться в каждом из рогов. Однако возможно и иное развитие событий.
При двурогой матке часто развивается слабость родовой деятельности, неправильное расположение плода, предлежание плаценты. Высока вероятность прерывания беременности или преждевременных родов, развивается бесплодие. Связано это с тем, что при наличии аномалий строения матки, иногда наблюдается недоразвитие мышечного слоя, миометрия, развивается слабость сократительной деятельности матки в родах, послеродовые осложнения (кровотечения, плохое сокращение органа и пр.).
Если один из рогов недоразвит, то есть находится в рудиментарном состоянии, то имплантация оплодотворённой яйцеклетки именно в этом роге приведёт к опасной ситуации. Растущий и увеличивающийся в размерах плод спровоцирует разрыв рудиментарного рога. В результате у женщины начнётся массивное кровотечение, шок.
Неправильное закрепление плаценты, тазовое или поперечное расположение плода развивается вследствие нарушения анатомического строения плодовместилища.