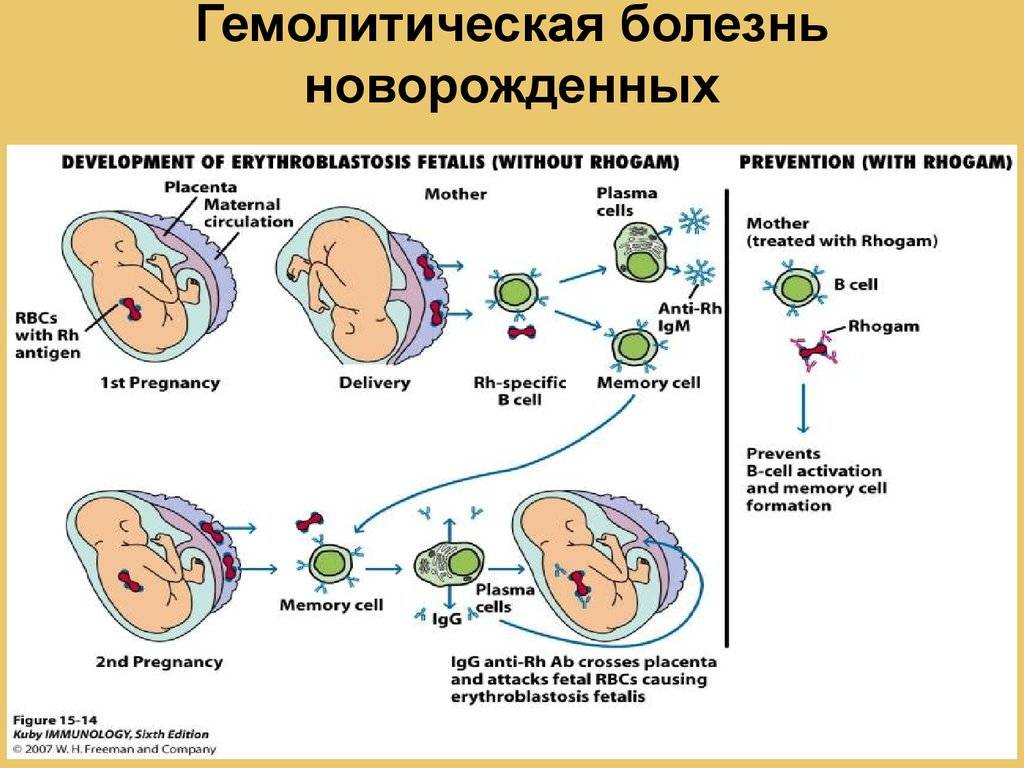
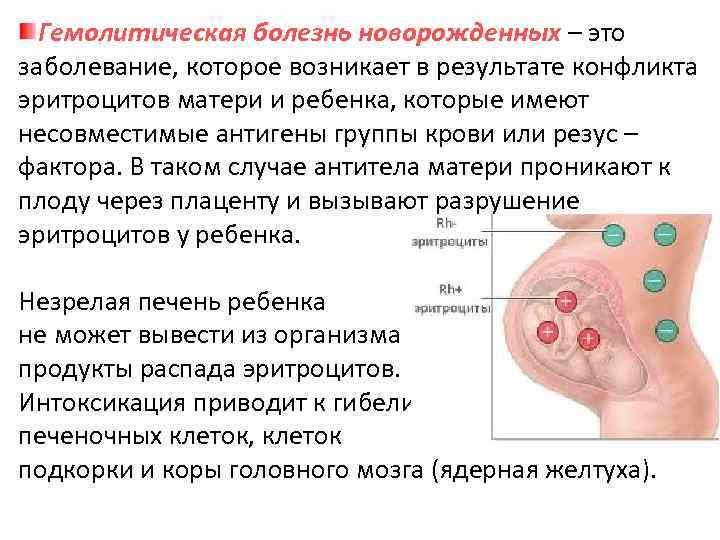
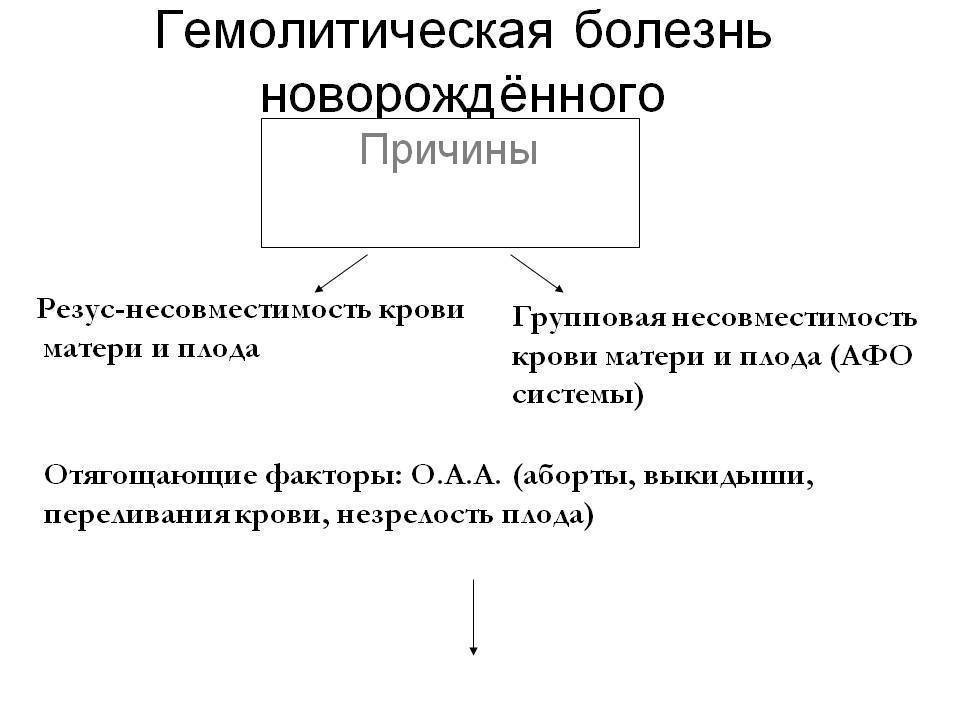
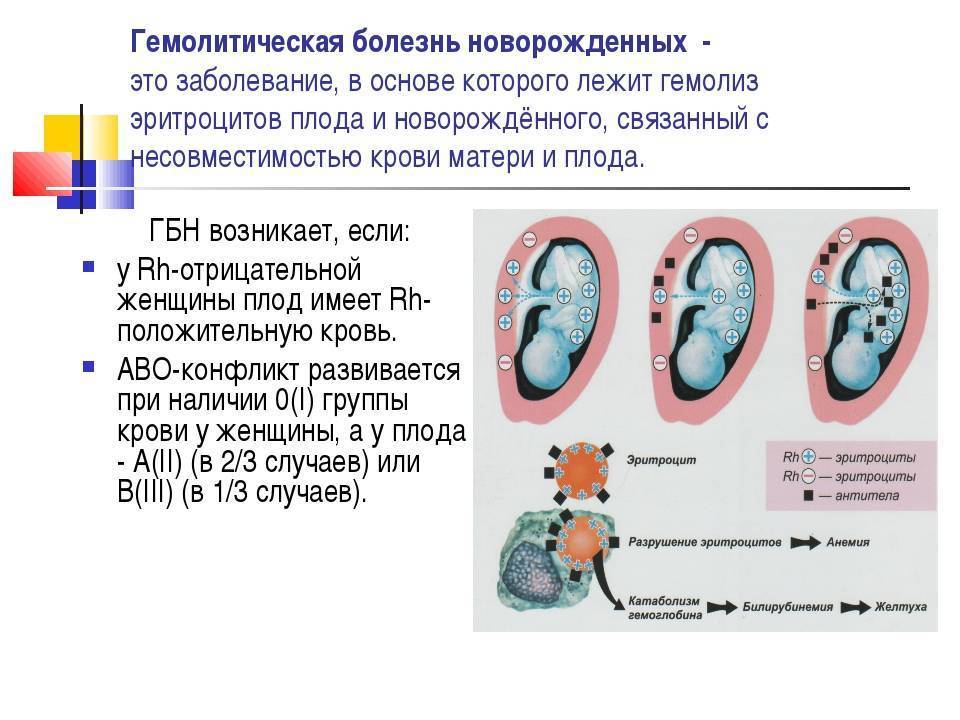
Симптомы. Течение. Клиническая картина гемолитической болезни новорожденных.
Клинически различают три формы гемолитической болезни новорожденных: отечную, желтушную и анемичную.
Отечная форма является наиболее тяжелой. Для нее хахарактерны выраженные отеки с накоплением жидкости в полостях (плевральной, брюшной), бледность кожных покровов и слизистых оболочек, значительное увеличение размеров печени и селезенки. У некоторых новорожденных наблюдаются небольшие кровоподтеки и петехии.
Большие изменения наблюдаются в составе периферической крови. У таких больных количество гемоглобина снижено до 30-60 г/л, число эритроцитов часто не превышает 1×1012/л, выражены анизоцитоз, пойкилоцитоз, полихромазия, нормо- и эритробластоз; общее число лейкоцитов увеличено, отмечается нейтрофилез с резким сдвигом влево. Анемия у таких детей бывает настолько выраженной, что в сочетании с гипопротеинемией и повреждением стенки капилляров приводит к развитию сердечной недостаточности, которая и считается основной причиной смерти до рождения ребенка или вскоре после него.
Желтушная форма является самой частой клинической формой гемолитической болезни новорожденных. Первым симптомом заболевания является желтуха, возникающая на 1-2-й день жизни. Интенсивность и оттенок желтухи постепенно меняются: вначале апельсиновый, потом бронзовый, затем лимонный и, наконец, цвет незрелого лимона. Отмечается желтушное прокрашивание слизистых оболочек, склер. Увеличиваются размеры печени и селезенки. Внизу живота наблюдается пастозность тканей. Дети становятся вялыми, адинамичными, плохо сосут, у них снижаются рефлексы новорожденных.
При исследовании периферической крови выявляются анемия разной степени выраженности, псевдолейкоцитоз, который возникает за счет увеличения молодых ядросодержащих клеток красного ряда, воспринимающихся в камере Горяева как лейкоциты. Значительно увеличивается количество рети- кулоцитов.
Для желтушной формы гемолитической болезни новорожденных характерным является повышение уровня непрямого билирубина в крови. Уже в пуповинной крови его уровень может быть выше 60 мкмоль/л, а в дальнейшем он достигает 265-342 мкмоль/л и более. Четкой связи между степенью желтушности кожи, тяжестью анемии и выраженностью гипер- билирубинемии обычно не бывает, но считается, что желтуш- ность ладоней свидетельствует об уровне билирубина 257 мкмоль/л и выше.
Тяжелыми осложнениями желтушной формы гемолитической болезни новорожденных являются поражение нервной системы и развитие ядерной желтухи. При возникновении этих осложнений у ребенка вначале появляются нарастающая вялость, снижение мышечного тонуса, отсутствие или угнетение рефлекса Моро, срыгивания, рвота, патологическое зевание. Затем появляются классические признаки ядерной желтухи: мышечная гипертония, ригидность затылочных мышц, вынужденное положение тела с опистотонусом, негнущимися конечностями, сжатыми в кулак кистями, резкий «мозговой» крик, гиперстезия, выбухание родничка, подергивание мышц лица, судороги, симптом «заходящего солнца», нистагм, симптом Грефе; периодически возникает апноэ.
Другим сравнительно частым осложнением является синдром сгущения желчи. Его признаками являются обесцвеченный стул, насыщенный цвет мочи, увеличение печени. При исследовании крови обнаруживают повышение уровня прямого билирубина.
Анемическая форма наблюдается у 10-15% больных гемолитической болезнью новорожденных. Ранними и постоянными симптомами ее следует считать общую выраженную вялость и бледность кожных покровов и слизистых оболочек. Бледность отчетливо выявляется к 5-8-му дню после рождения, так как в первое время она маскируется небольшой желтухой. Наблюдается увеличение размеров печени и селезенки.
В периферической крови при этой форме содержание гемоглобина снижено до 60-100 г/л, количество эритроцитов находится в пределах 2,5×1012/л-3,5×1012/л, наблюдается нормобластоз, ретикулоцитоз. Уровень билирубина нормальный или умеренно повышенный.
Диагноз гемолитической болезни новорожденных основывается на данных анамнеза (сенсибилизация матери за счет предшествующих гемотрансфузий; рождение детей в данной семье с желтухой, смерть их в периоде новорожденности; указания матери на бывшие у нее ранее поздние выкидыши, мертворождения), на оценке клинических симптомов и на данных лабораторных исследований. Последние в диагностике заболевания имеют ведущее значение.
Как выявляют гемолитическую болезнь
Постановка диагноза включает сбор необходимой информации у родителей ребенка (анамнез), выявление угрожающих факторов беременности (токсикозы, заболевания внутренних органов, патологии плаценты и половых органов), осмотр и оценку клинических симптомов, а также лабораторные и инструментальные обследования.
План диагностики выглядит таким образом:
- Определение группы крови и резус-фактора матери и ребенка.
- Проба Кумбса — выявление противоэритроцитарных антител в крови матери и при рождении — у ребенка.
- Общий и биохимический анализ крови ребенка.
- Динамическое исследование билирубина.
Первое, с чего врачи начинают диагностику — это определение группы крови и резус-фактора беременной, отца и будущего ребенка. У всех женщин с резус-отрицательной кровью не менее 3-х раз исследуют кровь на наличие антирезусных антител, то есть сенсибилизацию. Первый раз делают при постановке на учет в женскую консультацию. Потом желательно сделать на 18-20 неделе беременности. В третьем триместре исследуют каждый месяц.
Если уровень антител высокий, то назначают амниоцентез на 26-28 неделе беременности. Это процедура, при которой с помощью прокола в области матки набирают околоплодные воды для исследования. Тест необходим для определения концентрации билирубина. Это потребуется для оценки тяжести разрушения эритроцитов, которую определяют по специальным таблицам.
Также важным моментом является определение зрелости легких за 2-3 недели до предполагаемых родов. Это связано с тем, что в случае тяжелой формы заболевания или ее прогрессирования ребенок может родиться преждевременно. В случае их незрелости, назначают гормональные препараты.
Важным моментом является диагностирование отечной формы еще внутриутробно. Для этого используется ультразвуковое обследование, при котором можно визуализировать отеки. Также при этом определяют уровень гемоглобина у ребенка с помощью кордоцентеза. Эта процедура основывается на взятии крови из пуповины. В случае низкого уровня гемоглобина (70-100), показано переливание крови.
При рождении ребенка обязательно делается:
- Общий анализ крови, где определяется количество эритроцитов и гемоглобина (для диагностики анемии), тромбоцитов (оценка свертываемости), лейкоцитов и СОЭ (для выявления воспалительного процесса).
- Биохимический анализ крови, в котором определяется концентрация билирубина (оценка интенсивности гемолиза) и белков (диагностика отечной формы и нарушений функции печени).
- Проба Кумбса — определение наличия антител против эритроцитов в крови матери и ребенка.
- Динамическое исследование концентрации билирубина. Это необходимо, чтобы узнать прогрессирует ли гемолитическая болезнь.
После регулярно делается анализ уровня сахара (около 4 раз в первые 3-4 дня), билирубина (около 2-3 раз в сутки до момента начала снижения), гемоглобина (за показаниями), печеночных ферментов (для оценки состояния печени) и другие исследования в зависимости от клинической картины.
Впоследствии ставится диагноз заболевания, если обнаружили большинство признаков гемолитической болезни плода (анемия, высокий билирубин в околоплодных водах и крови, антитела против эритроцитов, отрицательный резус у матери и положительный — у ребенка).
Диагноз — гемолитическая болезнь новорожденного ставится при выявлении тех же симптомов, только при рождении. После определяется степень тяжести заболевания:
- Легкое течение сопровождается умеренно выраженной симптоматикой (анемии или желтухи) и изменениями в лабораторных анализах (более 140 гемоглобин и менее 60 билирубин в пуповинной крови).
- При среднем течении обязательно будут признаки желтухи и риски возникновения билирубиновой энцефалопатии (недоношенность, недостаточность кислорода, одновременное развитие инфекции, низкая температура тела и уровень сахара у ребенка). Уровень гемоглобина в переделе 100-140, а билирубин до 85.
- О тяжелом течении свидетельствуют симптомы билирубиновой интоксикации внутренних органов (вялость, слабость рефлексов, монотонный крик при рождении, отеки всего тела, нарушение дыхания и сердечно-сосудистой системы). Уровень гемоглобина менее 100, а билирубина — более 85.
После назначается лечение гемолитической болезни с учетом клинической картины и степени тяжести.
Системный подход
Группа крови каждого человека — один из множества вариантов комбинаций антигенов, а это около 30 веществ, расположенных на поверхности эритроцитов. В признанных наукой 36 системах групп крови учёные выделяют примерно 308 различных антигенов. На протяжении всей жизни люди сохраняют тот кровяной тип, который получили при рождении. Однако некоторые факторы, например, злокачественные образования, инфекции и аутоиммунные заболевания, могут внести изменения в сложившийся порядок вещей.
Знать все системы не нужно, поскольку многие не имеют практического значения и редко используются в медицине:
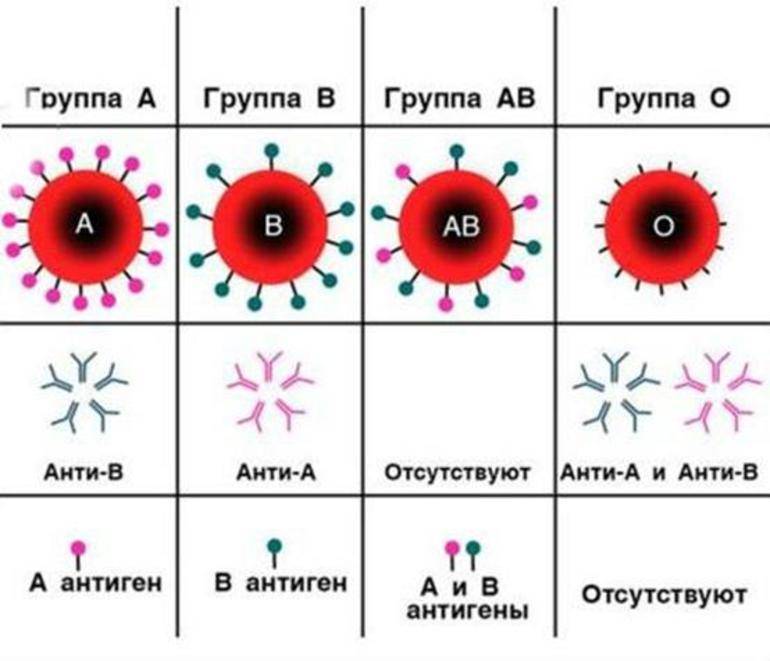
- Система АВО. В настоящее время является основной и имеет большое значение при переливании крови и трансплантации органов. Любой ребёнок, который достиг шестимесячного возраста, уже имеет клинически значимые антигены А и/или В в сыворотке. Вторая группа (А) содержит антитела против третьей (В) и наоборот, тогда как первая (О) не содержит антигена А и В, но их антитела находятся в сыворотке.
- Н-антиген — предшественник системы АВО, который независимо от группы присутствует во всех эритроцитах. Исключением являются люди с феноменом Бомбея, они не имеют этого вещества.
- Резус-система. Вторая важная классификация, которая состоит из 50 специфических антигенов, но значимыми являются только 5. Резус-фактор может присутствовать или отсутствовать на поверхности эритроцита человека, поэтому кровь определяется соответственно, как резус-положительная или отрицательная.
- Система Келл. Определяется иммунным антителом анти-К и является третьей по значимости. Его впервые обнаружили в сыворотке миссис Келлахер, почему он впоследствии и получил такое название. Антитело против К вызывает тяжёлые гемолитические реакции при трансфузиях, а также провоцирует заболевания крови у плода и новорождённого.
Интересно, что наследственная предрасположенность к такой патологии, как синдром Маклеода тесно связана с группой крови. Иногда, переданные родителями антигены, влияют на восприимчивость к инфекциям, например, вырабатывают устойчивость к определённым видам малярии. Было установлено, что II и IV группы ассоциируются с повышенной вероятностью возникновения инфаркта миокарда, тромбозов и ишемических инсультов у их владельцев. В отношении злокачественных новообразований тип крови А коррелирует с раком поджелудочной железы (если есть хронический гепатит В), а В с онкопатологией яичников.

Генетический расчёт
Итак, какая группа крови будет у ребёнка, зависит от того, что он унаследует от отца и матери, при этом она может отличаться от родительской. Контроль над этим процессом сосредоточен в одном гене с тремя типами аллелей, которые были выведены из классической генетики: i, IА и IB. Обозначение «I» получил изоагглютиноген (ещё один термин для антигена). На первый взгляд, сложные генетические схемы расшифровываются довольно просто:
- аллель IА даёт тип А;
- IВ — тип В;
- i — тип О.
Интересно, что IА и IВ доминируют над i, поэтому только у тех, кто в результате смешения генов получил ii есть кровь типа О (I группа). Сочетание выглядит следующим образом:

- IА + IA или I А + i = II группа (А);
- IB + IB или IB + i = III группа (В);
- IA + IB = IV (АВ).
| Группа крови | O (I) | A (II) | B (III) | AB (IV) |
| О (I) | O | О или А | В или О | А или В |
| A (II) | А или О | А или О | АВ или А, В, О | АВ или А, В |
| B (III) | В или О | АВ или О, А, В | В или О | АВ или В, А |
| AB (IV) | А или В | АВ или А, В | В, А или АВ | АВ или А, В |
Если создать генетический калькулятор с учётом генотипов, то в каждом сочетании будут получаться четыре вариации. Они представляют собой возможные комбинации, полученные при смешении генов, когда один аллель взят от каждого родителя. Каждая вариация может выпасть с шансом примерно в 25%, но некоторые встречаются чаще, точно посчитать сложно.
Каковы причины ГНБ
Гемолитическая болезнь возникает по АВО-системе и резус-системе.
 Система АВО
Система АВО
Система АБО
Согласно системе АБО, у людей 4 группы крови, которые определяются наличием или отсутствием антигенов А и Б на эритроцитах и антител α и β в плазме крови. Иммунная система синтезирует антитела в плазме против тех антигенов, которых нет на эритроцитах. Если на эритроцитах находятся антигены А, то в плазме будут антитела β.
Одноименные антигены и антитела не могут присутствовать в крови одного и того же человека, поскольку они вступают в реакцию друг с другом, и эритроциты погибают.
Возможны всего четыре сочетания антигенов и антител.
- Когда на эритроцитах нет вообще антигенов, в плазме будут антитела α и β. Это кровь 1 группы или 0 (I).
- Комбинация А и β дает 2 группу – А (II).
- При сочетании В и α получается 3 группа – В (III).
- Если на эритроцитах присутствуют оба антигена, в плазме антитела отсутствуют. Данная комбинация говорит о 4 группе – AB (IV).
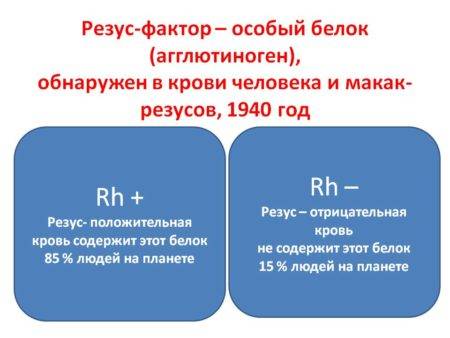 Резус-фактор
Резус-фактор
Резус-система
Резус-фактор определяется по присутствию или отсутствию на эритроцитах антигена Д. Люди, у которых этот антиген имеется, являются резус-положительными (Rh+). Люди без него – резус-отрицательные (Rh-).
Классификация по формам
В зависимости от характера иммунологического конфликта заболевание делится на 3 формы. К ним относится гемолитическая болезнь новорожденных, возникшая в результате несоответствия:
- группы крови матери и ребенка (по системе АВО);
- их резус-факторов;
- антигенов по другим, более редким причинам.
Наряду с этим выделяют отечную, желтушную и анемичную клиническую форму заболевания. Существует также классификация ГБН по степени тяжести, в соответствии с которой болезнь может иметь легкую, среднетяжелую и тяжелую форму.
Желтуха по группе крови
ГБН в этом случае возникает, когда мама имеет 0(I), а ребенок А(II) или В(III). Наиболее часто иммунологический конфликт происходит у женщины с 0(I) и плода с А(II). Вероятность развития такого рода несовместимости повышается с каждой последующей беременностью. Во время вынашивания первого ребенка данная ситуация может произойти, если у матери существует скрытая сенсибилизация, возникшая до зачатия.
Приобретенная организмом повышенная чувствительность к аллергенам может развиться в результате вакцинации, тяжелых инфекционных патологий, переливаний крови. ГБН, возникшая из-за несовместимости группы крови матери и ребенка, в отличие от других форм болезни протекает достаточно легко. Такая клиническая картина связана со следующими моментами:
- формирование достаточной иммунизации у женщины требует большого количества плодной крови;
- в отличие от D-антигена, А- и B-антигены содержатся не только в эритроцитах, но и в околоплодных водах, тканях плаценты и плода, что способствует нейтрализации большей части антител матери.
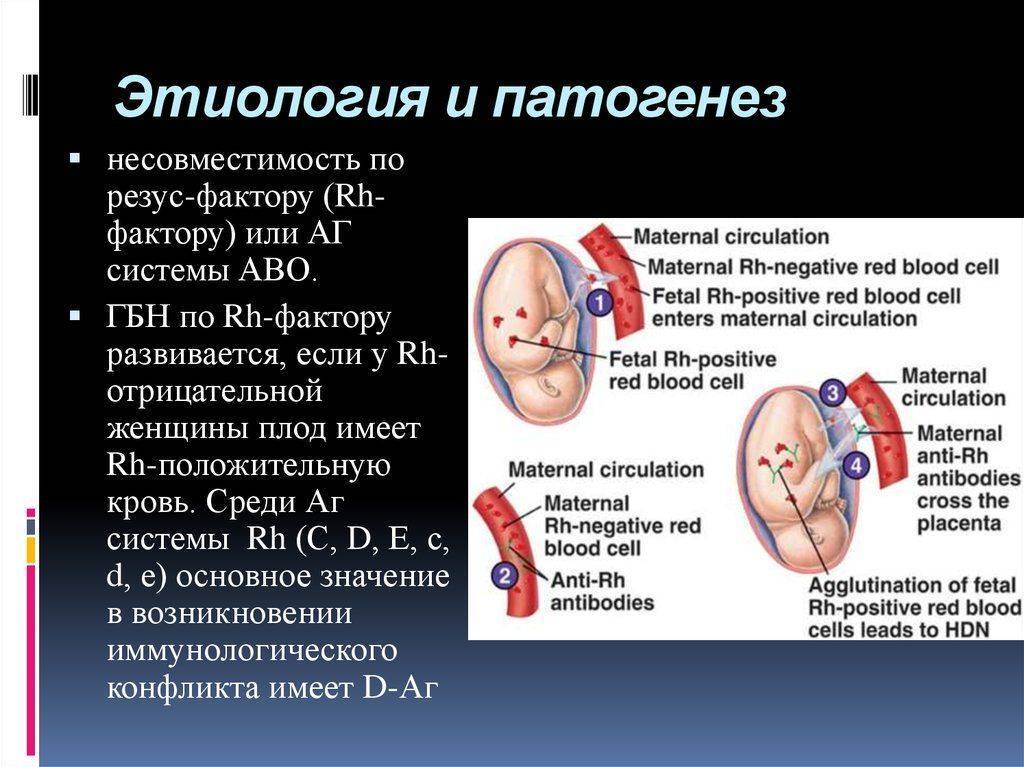
Гемолитическая болезнь по резус-фактору
Вероятность развития ГБН в результате несочетаемости резус-факторов мамы и малыша возрастает с каждой последующей беременностью. Этот конфликт происходит, как правило, в тех случаях, когда женщина имеет Rh-, в то время как ребенок унаследовал от отца Rh+. Данное явление в медицине носит название «резус-конфликт».
Развитию желтушной формы гемолитической болезни новорожденных способствует наличие в анамнезе у матери:
- одного или нескольких прерываний беременности;
- выкидышей;
- вынашивания и рождения ребенка с Rh+;
- переливаний крови;
- отслойки плаценты;
- осложнений в процессе вынашивания в виде отеков, наличия белка в урине, повышения давления;
- тяжелых инфекционно-воспалительных патологий;
- инфицирования околоплодных вод;
- трансплантаций органов или тканей;
- гемолитической болезни новорожденных во время предыдущих родов.
Желтуха новорожденных по системе АВО
Согласно системе АВО, существует 4 группы крови, которые характеризуются присутствием либо отсутствием агглютиногенов А и В на поверхности эритроцитов, и агглютининов альфа (α) и бета (β) в плазме крови. Иммунная система синтезирует агглютинины в плазме против тех агглютиногенов, которые отсутствуют на поверхности эритроцитов. Если на ней присутствуют агглютиногены А, тогда в плазме крови будут находиться агглютинины бета.
Одноименные агглютиногены и агглютинины не могут содержаться в крови одного и того же человека, поскольку их взаимодействие приводит к гибели эритроцитов. Возможны следующие сочетания агглютиногенов и агглютининов:
- Если на поверхности эритроцитов отсутствуют агглютиногены, в плазме крови будут находиться агглютинины альфа и бета. Данное сочетание соответствует 0 (I).
- Комбинация агглютиногена А с агглютинином бета характерна для А (II).
- При взаимодействии агглютиногена В с агглютинином альфа получается В (III).
- Для АВ (IV) свойственно присутствие на поверхности эритроцитов обоих агглютиногенов при отсутствии агглютининов.
Конфликт крови матери и ребенка развивается следующим образом: при зачатии происходит формирование системы «женщина – плацента – плод». Именно с помощью плаценты осуществляется взаимодействие мамы с малышом во время беременности. Благодаря этому эмбриональному органу их кровь никогда не взаимодействует. Однако в силу различных причин в кровь женщины могут проникать клетки из кровотока плода, что провоцирует возникновение конфликта по системе АВО.
Во время родовой деятельности целостность плаценты нарушается, в результате чего происходит смешивание крови матери и ребенка с риском возникновения их несовместимости.
Женщина с I группой крови обладает обоими видами агглютининов. Несовместимость исключена лишь в том случае, когда ребенок имеет такую же группу крови без агглютиногенов. При попадании в кровь новорожденного агглютинины матери атакуют его эритроциты, в результате чего они разрушаются, выделяя при этом непрямой билирубин. По той же схеме отторжение происходит при других сочетаниях.
Диагностирование гемолитической болезни новорожденных
Причины возникновения
Гемолитическая болезнь новорожденных (ГБН) – это заболевание, которое возникает из-за несовместимости крови матери и плода по группе крови или резус-фактору. При перенесении первой беременности женщина не производит достаточное количество антител, которые могут проникнуть через плаценту и атаковать кровь плода. В следующих беременностях женщина реагирует быстрее, что может привести к развитию ГБН.
Симптомы
Самым ярким симптомом ГБН является желтуха у новорожденного. Кожа и склеры глаз набухают жёлтым оттенком. Может наблюдаться повышенная температура тела, задержка мочеиспускания, слабость, сонливость, увеличение печени и селезенки.
Диагностирование
Диагностика ГБН проходит в несколько этапов. Сначала измеряется концентрация билирубина в крови новорожденного. Если его уровень очень высокий, то это первый признак возможной ГБН. Затем проводятся дополнительные исследования, такие как анализ группы крови и резус-фактора матери и ребёнка. В некоторых случаях может потребоваться пункция пуповины.
Лечение
Лечение ГБН должно быть врачебным, и только он может определить, какой метод лечения подойдет в каждом отдельном случае. Прежде всего, врачи используют фототерапию – излучение кожи новорожденного специальными лампами, которые уменьшают уровень билирубина в крови. В более сложных случаях может понадобиться переливание крови новорожденного, чтобы пополнить красные кровяные тельца и убрать антитела из кровотока, а также предотвратить повторную атаку на кровь ребёнка.
В заключении: регулярное планирование беременности и своевременное обращение к врачам помогут предотвратить появление ГБН у новорожденного.
Переливание крови
В случае тяжелых проявлений заболевания прибегают к оперативному лечению, которое представляет собой заменное (обменное) переливание крови. Показаниями к его применению являются:
- показатели билирубина более 68 мкмоль/л, более 170 мкмоль/л в 1день жизни младенца, 256 мкмоль/л на 2 день, 340-400 мкмоль/л на 3 сутки после рождения;
- тяжелая анемия;
- быстрый прирост гипербилирубинемии – больше чем на 6-8 мкмоль/л в час;
- реакция Кумбса.
 Суть этого способа лечения заключается в следующем. Кровь ребенка, содержащая готовые к разрушению эритроциты, через пупочную вену практически полностью заменяется донорским биоматериалом, который не содержит конфликтный антиген и способен противостоять действию антител матери. Для заменного переливания ребенку с Rh+ подбирается донор с Rh-. Это значит, что в результате замены крови в детский организм не попадут эритроциты с Rh+, которые могут разрушиться антителами, циркулирующими по его кровяной системе. В этом случае малыш получит устойчивые к действию антител матери эритроциты с Rh-.
Суть этого способа лечения заключается в следующем. Кровь ребенка, содержащая готовые к разрушению эритроциты, через пупочную вену практически полностью заменяется донорским биоматериалом, который не содержит конфликтный антиген и способен противостоять действию антител матери. Для заменного переливания ребенку с Rh+ подбирается донор с Rh-. Это значит, что в результате замены крови в детский организм не попадут эритроциты с Rh+, которые могут разрушиться антителами, циркулирующими по его кровяной системе. В этом случае малыш получит устойчивые к действию антител матери эритроциты с Rh-.
В тяжелых ситуациях однократного переливания бывает недостаточно, поэтому процедуру проводят повторно. Одновременно с этим требуется дезинтоксикация организма. С этой целью с помощью пищевого зонда внутрь вводится жидкость. Также осуществляется внутривенное введение глюкозы, плазмы, раствора «Альбумин».
Профилактика
Все женщины, находящиеся под наблюдением женских консультаций, особенно в период беременности, должны быть обследованы на резус-фактор и группу крови. Потенциальную возможность сенсибилизации имеют женщины с резус-отрицательной кровью, если у мужа кровь резус-положительная, и женщины с кровью группы 0, если у мужа кровь группы А, В и АВ. В этих случаях беременные должны находиться под особым наблюдением консультации; их кровь необходимо исследовать на наличие антител неоднократно.
Для предупреждения сенсибилизации было предложено много воздействий, себя не оправдавших. Заслуживают внимания, но требуют дальнейшей проверки на практике следующие средства: назначение «резус-отрицательным женщинам» после первой беременности «резус-положительным плодом» анти-Rh-иммуноглобулина; плазмафорез и частично-обменные гемотрансфузии во время беременности; переливание крови плоду, проводимое внутриматочно, назначение кортизона, преднизолона в последние 3 мес. беременности, подсадка кожи мужа.
Беременных, у которых быстро нарастает титр антител, особенно если предыдущие беременности заканчивались у них неблагополучно, за 3—4 нед. до родов следует помещать в дородовое отделение родильного дома.
После выписки из родильного дома дети, перенесшие Гемолитическую болезнь новорождённых, должны находиться под систематическим наблюдением педиатра и невропатолога.
См. также Гемолитическая анемия.
Библиография: Гуревич П. С. Об особенностях изменений сосудов при гемолитической болезни новорожденных, Арх. патол., т. 28, № 8, с. 60, 1966; он же, К иммуноморфологии гемолитической болезни новорожденных, там же, т. 34, № 1, с. 12, 1972; Кассирский И. А. и Алексеев Г. А. Клиническая гематология, с. 260, М., 1970; Поттер Э. Патологическая анатомия плодов новорожденных и детей раннего возраста, пер. с англ., М., 1971; Руководство по применению крови и кровезаменителей, под ред. А. Н. Филатова, с. 196, Л., 1973; Таболин В. А. Билирубиновый обмен и желтухи новорожденных, М., 1967; Тимошенко Л. В. Гемолитическая болезнь плода и новорожденных, М., 1968, библиогр.; Тур А. Ф. Гематология детского возраста, Л., 1963, библиогр.; Фанкони Г. и Вальгрен А. Руководство по детским болезням, пер. с нем., с. 202, М., 1960; Dausset J. Immuno-hematologie biologique et clinique, P., 1956; DayR. a. Johnson L. Kernicterus, в кн.: Progr. Hematol., ed. by L. M. Tocantins, v. 2, p. 133, N. Y.—L., 1959, bibliogr.; Odell G. B. The dissociation of bilirubin from albumin and its clinical implications, J. Pediat., v. 55, p. 268, 1959; Waters W. J. The origin of jaundice in the newborn, Amer. J. Dis. Child., V. 100, p. 785, 1960; Wong Y. K. Shuttlewort h°G. R. a. Wood B. S. Effect of albumin administration on prototherapy for neonatal jaundice, Arch. Dis. Childh., y. 47, p. 241, 1972; Yeung C. Y. Blood sugar changes in neonatal hyperbi-lirubinaemia and phenobarbitone therapy, ibid., p. 246.
А. Ф. Тур, В. А. Таболин; Т. Е. Ивановская (пат.ан.).
Конфликт резусов во время зачатия
Резус-конфликт – серьезная проблема, способная быть препятствием для беременности или успешного вынашивания плода. Она возникает в случаях, когда у женщины отрицательный резус-фактор, а у мужчины – положительный, при этом плод приобретает положительный ген от папы.
Чтобы понять, что происходит в женском организме, почему он отторгает плод необходимо иметь неглубокие знания генетики. Когда эритроциты эмбриона несут на себе белки-антигены, относящиеся к положительному резус-фактору (Rh+), организм матери воспринимает эритроциты ребенка как чужеродные тела и вырабатывает антитела к ним. Эти антитела связываются с антигенами на поверхности эритроцитов и разрушают их.
Однако первая беременность чаще всего протекает нормально, потому что круги кровообращения плода и матери в норме изолированы друг от друга. Только во время родов происходит смешивание крови матери и ребенка – тогда-то и происходит сенсибилизация материнского организма, и начинается выработка антител. К следующей беременности антитела к резус-положительным эритроцитам уже циркулируют в материнской крови. Их особенностью является то, что они способны проникать в кровь плода и разрушать его эритроциты.
Рассмотрим, как наследуется резус-фактор.
| Резус-фактор матери | Резус-фактор отца | ||
| Rh+ (DD) | Rh+ (Dd) | Rh- (dd) | |
| Rh+ (DD) | Rh+ (DD) — 100% | Rh+ (DD) — 50% Rh+ (Dd) — 50% | Rh+ (Dd) — 100% |
| Rh+ (Dd) | Rh+ (DD) — 50% Rh+ (Dd) — 50% | Rh+ (DD) — 25% Rh+ (Dd) — 50% Rh- (dd) — 25% | Rh+ (Dd) — 50% Rh- (dd) — 50% |
| Rh- (dd) | Rh+ (Dd) — 100% | Rh+ (Dd) — 50% Rh- (dd) — 50% | Rh- (dd) — 100% |
Выделены случаи, когда возникает резус-конфликт.
Как можно видеть из таблицы, даже если оба родителя – носители положительного резус-фактора, это не гарантия того, что у них не родится резус-отрицательный ребенок.
Последствия резус-конфликта для плода
Гемолитическая болезнь плода – неизбежное последствие резус-конфликта при зачатии. Если эмбриону удалось сохраниться, с ним начинают происходить серьезные изменения. Организм мамы продолжает интенсивно вырабатывать антитела, когда они проникают в кровоток плода, связываясь с его резус-положительными эритроцитами, последние разрушаются. Происходит это в селезенке будущего ребенка, новорожденный имеет увеличенную селезенку.
Из разрушающихся эритроцитов высвобождается гемоглобин, который, распадаясь, путем нескольких последовательных превращений переходит в билирубин. Именно повышенным содержанием билирубина, имеющего желтый цвет, в крови, органах и тканях обусловлен желтый цвет кожи ребенка – эта болезнь называется гемолитической желтухой новорожденных.
Билирубин нейротоксичен, он способен оказывать воздействие как на кору, так и на подкорковые структуры головного мозга. Отсроченными последствиями могут быть параличи, нарушения слуха, задержка психического развития.
Также вследствие распада эритроцитов их количество в крови снижается, у ребенка возникает гемолитическая анемия. Поскольку эритроцитов, являющихся переносчиками кислорода, мало, ткани плода и новорожденного страдают от нехватки кислорода – возникает гипоксия и задержка внутриутробного развития плода.
Выделяют три основные формы гемолитической болезни у новорожденного:
- Анемическая. Наиболее легкий вариант. Основной симптом – чрезмерно бледная кожа, увеличенные печень и селезенка. В крови снижены эритроциты и гемоглобин. Лечится переливанием крови. Обычно никаких серьезных проблем со здоровьем в будущем не возникает.
- Желтушная. Помимо анемии присутствует желтуха, увеличение печени, селезенки. Кожа может приобрести интенсивный желты или даже желто-коричневый цвет. В желтый цвет могут быть окрашены околоплодные воды. Рефлексы у новорожденных снижены, они вялые, плохо сосут. Требует срочного лечения.
- Отечная. Наиболее тяжелая форма. Массивное внутриутробное разрушение эритроцитов приводит к тяжёлой анемии, гипоксии, нарушению обмена веществ, отёку тканей. Плод погибает до рождения или рождается в крайне тяжёлом состоянии с распространёнными отёками. Кожа очень бледная, лоснящаяся. Ребенок вялый, рефлексы угнетены, выраженная сердечная и дыхательная недостаточность, сильное увеличение печени и селезенки, большой, бочкообразный живот.
Симптомы
Из всех возможных конфликтов резус-несовместимость является самой показательной, ведь она может протекать в любой из существующих форм. Гемолитическая болезнь новорожденного по группе крови протекает легко. Поэтому и разберем патологию на примере несовместимости по резусу.
Разработано несколько рабочих взаимодополняющих классификаций заболевания: по этиологии, степени тяжести, осложнениям, но основная – по клинике и морфологии. Выделяют 4 клинико-морфологические формы с разными исходами, но у них у всех есть и кое-что общее: так как в норме распад эритроцитов происходит, в основном, в селезенке и в печени, при любом проявлении гемолитической болезни обязательно страдают эти органы. Также при всех формах развивается анемия, связанная с массивным распадом эритроцитов и неспособностью кроветворных органов быстро и полноценно восполнить возникший дефицит. Кислородное голодание тканей приводит к отставанию в развитии, плохому набору веса, слабости.
Водянка плода
Эта форма гемолитической болезни развивается при длительном и массивном воздействии материнских антител на плод с 20 до 29 недели беременности. Образовавшийся свободный билирубин связывается с белками плазмы еще нерожденного ребенка и выводится через плаценту. Поэтому желтухи не наблюдается. Зато возникшая анемия и потеря белковых фракций приводят к выраженным изменениям:
Жидкость накапливается не только в тканях, но и в полостях: брюшной, плевральных, в сердечной сорочке. Нагрузка на сердце возрастает в разы, и развивается сердечная, а впоследствии и дыхательная недостаточность. Основные кроветворные органы – печень и селезенка – работают на износ, увеличиваются в размерах и не справляются с остальными своими функциями.
Это очень опасная форма гемолитической болезни: она приводит к внутриутробной гибели плода или смерти новорожденного в первые часы или дни. При рождении малыш резко бледен и отечен, живот его увеличен за счет свободной жидкости в брюшной полости, рефлексы слабые или вовсе отсутствуют, кожа с множественными кровоизлияниями. При несвоевременном лечении смерть наступает от интоксикации, сердечной и дыхательной недостаточности.
Желтушная форма
Эта и следующие 2 формы заболевания новорожденных развиваются в результате попадания материнских антител в плазму плода после 29 недели и/или непосредственно во время родов. И чем больше иммуноглобулинов атаковало кроху, тем раньше появится развернутая клиническая картина, и тем тяжелее будет протекать патология.
Название говорит само за себя: желтушная форма гемолитической болезни новорожденного характеризуется желтушным окрашиванием кожи и слизистых оболочек. Симптом появляется в первые часы жизни, в основном – до суток от рождения. Его интенсивность достигает максимума к 4 дню, а затем, под воздействием лечения, постепенно уходит.
Эта самая встречаемая форма, она составляет 90% случаев гемолитической болезни. Кроме желтухи, наблюдаются множественные кровоизлияния, вялость, мышечная слабость, гиподинамия и гипорефлексия, увеличение печени и селезенки, анемия. А вот отеки у новорожденного появляются только при выраженной недостаточности печени, неспособной синтезировать белок.
Моча приобретает вид пива, кал окрашен нормально. При высоких цифрах свободный билирубин проникает через гематоэнцефалический барьер и поражает центральную нервную систему. Состояние называется ядерной желтухой, а проявляется оно симптомами раздражения оболочек и повреждением мозговых ядер:
Анемическая форма
Встречается в 10-20% случаев гемолитической болезни. Обусловлена длительным проникновением в плазму плода небольшого количества материнских антител и недостаточностью регенераторной функции кроветворных органов. Характеризуется выраженной анемией, увеличением печени и селезенки, гипорефлексией, слабовыраженной желтухой или ее отсутствием.
Отечная форма
Клинически сходна с водянкой плода, но развивается она при массивной атаке материнскими антителами уже после 29 недели гестации. Кожа такого новорожденного отечна и бледна из-за анемии, полупрозрачна, с кровоизлияниями и мацерацией (с размягчением и разрыхлением, вызванным длительным воздействием околоплодных вод). Печень и селезенка увеличены, налицо все признаки физической недозрелости.