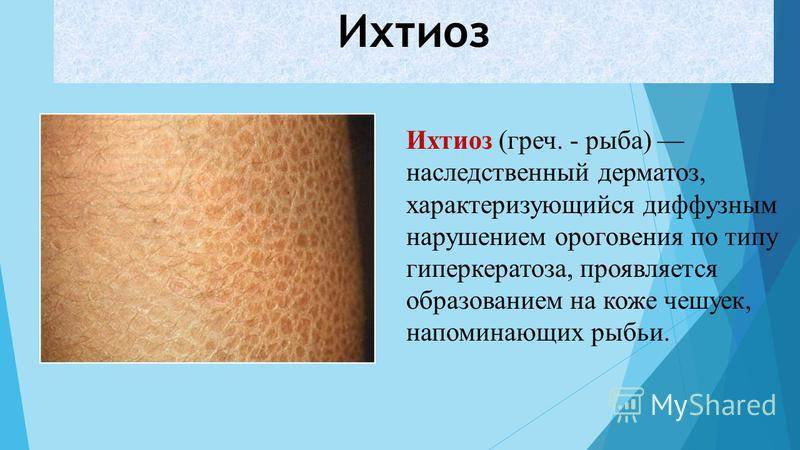
Симптомы и причины разных видов ихтиоза
Признаки ихтиоза проявляются с первых месяцев жизни в виде избыточного шелушения, обезвоживания и уплотнения кожи. Между чешуйками скапливаются органические кислоты, которые обладают выраженными цементирующими свойствами. Поэтому кожные покровы пациентов становятся шершавыми и грубыми на ощупь. Тяжесть клинических проявлений генодерматоза сильно варьируется. Легкая форма ихтиоза практически не доставляет больным психологического или физического дискомфорта.
В дерматологической практике выделяют 28 форм заболевания. Для каждой из них характерна своя симптоматика и механизмы нарушения процессов ороговения эпидермиса. Чаще всего диагностируются такие типы ихтиоза:
- Вульгарный. Встречается у большинства пациентов, страдающих ихтиозоподобными болезнями. Вульгарный ихтиоз проявляется в первые несколько лет жизни. Генетические сбои и дефекты, которые передаются по аутосомно-доминантному типу, являются причиной его развития. Болезнь носит диссеминированный характер – поражает практически все тело. Чаще всего очаги локализуются на разгибательных поверхностях нижних конечностей. На коже формируются полупрозрачные чешуйки, которые часто закупоривают собой устья фолликулов. Отличительной особенностью вульгарного ихтиоза является отсутствие участков ороговения в сгибательных зонах – под коленями, в подмышечных впадинах и т.д.
- Ламеллярный. Этот генодерматоз развивается по причине дефекта трансглутаминазы, которая регулирует дифференциацию, то есть будущий «профиль» клеток эпидермиса. Мутации в белковых компонентах приводят к ускоренному разрастанию базального слоя, из-за чего кожа утолщается. Ламеллярный ихтиоз у новорожденных проявляется образованием светло-коричневой пленки на теле. Со временем она приобретает вид крупных чешуек. У пациентов кожа на лице выглядит покрасневшей и натянутой. На отдельных участках отмечается избыточное выделение пота и кожного жира.
- Х-сцепленный. Данная форма заболевания проявляется только у мальчиков, девочки являются носителями мутированных генов. Генодерматоз приводит к недостаточной выработке стероидной сульфатазы, которая принимает участие в трансформации стероидных гормонов. Симптомы заболевания проявляются уже через 2-3 недели после рождения. На коже формируются мелкие пластины, напоминающие чешую. У таких пациентов часто диагностируют умственную отсталость и аномальное развитие черепной коробки.
- Фолликулярный дискератоз. Болезнь поражает не только кожные покровы, но и вилочковую и половые железы. Начинается по причине дефекта ферментов, участвующих в кератинизации клеток. Характеризуется разрастанием наружного слоя эпидермиса, нарушением ороговения и проявляется в виде узелковых высыпаний на коже. Со временем покрытые чешуйками папулы сливаются, из-за чего образуются мокнущие очаги.
- Ихтиозиформная эритродермия. Аутосомно-доминантная патология возникает вследствие производства дефектного кератина. Процесс ороговения нарушается по причине изменений в дифференциации клеток эпидермиса. В наружных слоях кожи образуются мелкие пузырьки, а также наблюдается утолщение рогового слоя. Проявляется отеком мягких тканей, мокнущими очагами, расслоением и утолщением ногтей.
Ихтиоз часто сопровождается нарушениями в работе эндокринной, опорно-двигательной и нервной системы. Чаще всего страдают железы надпочечников, гонады и вилочковая железа. К основным проявлениям болезни относят сухость, шелушение, гиперемию (покраснение) и деформацию ногтевых пластин.
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация сурдолога (аудиолога) |
| Консультация маммолога |
| Консультация массажиста |
| Консультация вертебролога |
| Консультация онколога-маммолога |
| Консультация хирурга |
| Консультация пульмонолога |
| Консультация косметолога |
| Консультация специалиста по лечению за рубежом |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация иммунолога |
| Консультация нефролога |
| Консультация анестезиолога |
| Консультация специалиста по лазерной косметологии |
Новости медицины
Футбольные фанаты находятся в смертельной опасности, 31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов, 28.01.2020
Назван легкий способ укрепить здоровье, 20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон, 15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19, 12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек, 11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек, 04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет, 27.02.2020
Виды ихтиоза
Ихтиоз кожи у детей подразделяется на много разновидностей. Рассмотрим самую популярную классификацию данного заболевания.
Патология по форме протекания различается на:
- Врожденную. Заболевание начинает формироваться уже в утробе матери, в результате ребенок рождается раньше срока. Новорожденный полностью покрыт чешуйками, которые имеют разные размеры и строение. Обычно у таких малышей нет ногтей, а рот сильно заужен, поэтому очень сложно их накормить. Ушные раковины наполнены шелухой, веки очень сильно растянуты и поэтому вывернуты наружу. Врожденная патология влияет на деформацию скелета, поэтому у малышей наблюдается косолапость и искривления кистей. Приданной форме заболевания малыши умирают на первых неделях жизни.
- Обычную. Такую форму принято называть ксеродермия. Заболевание начинает появляться на видимых участках кожи. Ребенка эта болезнь не беспокоит и проходит в легкой форме. Весь кожный покров очень сухой, ладони и подошва имеют сильное уплотнение. Данная форма довольно часто бывает хронической.
- Дистрофическую. При данной форме страдает не только кожа, но и начинают осыпаться волосы, расслаиваются ногти и ухудшается зубная эмаль, что ведет за собой гниение и поражение зубов. А также у малышей в раннем возрасте может нарушиться зрение, а именно появляется близорукость. На глазах часто возникает конъюнктивит и ретинит. Патология очень сильно снижает иммунитет, поэтому любые другие заболевания всегда будут протекать в хронической форме. В результате такие дети часто страдают плохой деятельностью внутренних органов и сердечной недостаточностью.
- Эпидермолитическую. Заболевание начинает проявляться сразу после рождения ребенка. Кожные покровы приобретают красный цвет, аналогичный как после ожогов. Протекает данная форма легче внутриутробной. В данном случае смерть возможно только при наличии кровоизлияния. Если такого недуга нет, то болезнь протекает благоприятно. В дальнейшем ихтиоз появляется намного реже небольшими обострениями.
- Рецессивную. Это форма проявляется только у мужского пола. Она становится заметна спустя несколько недель после родов. Чешуйки очень плотные, имеют темную окраску. Чем взрослее становится мальчик, тем более заметнее проявляется заболевания. А также оно провоцирует задержку умственного развития, деформацию скелета и эпилепсию.

Рецессивный ихтиоз проявляется только у мальчиков
Еще патологию подразделяют в зависимости от причины возникновения:
- Генетическая наследственность.
- Приобретенная форма, возникает из-за сильного снижения иммунитета. Это возможно при заболеваниях ЖКТ или СПИДа.
Также классификация происходит по тяжести последствия:
- Тяжелая. Заболевание возникает при рождении недоношенных детей. В результате они не способны перенести болезнь, и патология приводит к смерти.
- Средняя. Дети становятся умственно отсталыми, и другие виды заболеваний проходят в хронической стадии.
- Сравнительно легкая. Человек может всю жизнь прожить с данной патологией, так как симптомы лишь периодически проявляются.
Сухая кожа у новорожденного: что делать при шелушении у младенца
Что вызывает сухость кожи у малышей
- Повышенная или пониженная температура окружающей среды, снижающая увлажненность воздуха;
- Слишком длительное пребывание в воде, которая смывает и без того тонкую защитную сальную прослойку;
- Использование обычного «взрослого» туалетного мыла, которое, помимо сухости, может вызвать раздражение кожи грудничка.
- экзема;
- дерматиты;
- ихтиоз;
- буллезный эпидермолиз и другие.
Последствия сухости кожи у новорожденного
- слишком продолжительное купание;
- долгое пребывание в одном и том же подгузнике щелока – заменять их необходимо не реже раза в 2-3 часа и незамедлительно после того, как малыш покакал;
- пренебрежение воздушными ваннами;
- грубое очищение корочек на головке;
- неправильное удаление корочек на голове, ни в коем случае нельзя их отрывать, иначе есть риск травмирования кожи и присоединения инфекции.
Меры профилактики
- отказ от «взрослого» мыла при уходе за ребенком;
- ограничение времени купания;
- применение увлажняющих лосьонов после водных процедур;
- стирка одежды только спецсредствами для детей;
- использование комнатных увлажнителей воздуха, особенно в период отопительного сезона;
- подбор гардероба малыша строго с учетом текущих погодных условий;
- выбор только качественных подгузников, которые впитывают не только мочу, но и жидкий кал новорожденного.
Какие средства для ухода выбрать
- силикона;
- парабена;
- красящих веществ;
- синтетических масел;
- любых химических соединений, признанных вредными (лаурил сульфат, парафин, вазелин).
https://ameno.ru/uxod-za-licom-i-telom/suxaya-kozha-novorozhdennogo.html
Профилактика покраснения и раздражения кожи
Негативные реакции со стороны кожных покровов в детском возрасте редко вызваны тяжелыми заболеваниями и в большинстве случаев эту проблему можно решить своевременно начатым лечением и соблюдением профилактических мер.
Профилактика атопического дерматита:
- отрегулировать рацион ребенка, исключить продукты, вызывающие негативные реакции организма;
- увлажнять кожу гипоаллергенными косметическими средствами;
- исключить или свести к минимуму окружающие аллергены – домашних животных, синтетическую одежду, некоторые продукты, агрессивные моющие средства;
- регулярно проводить влажную уборку помещения;
- для стирки одежды и пеленок малыша использовать специальные средства.
Чтобы не допустить тяжелого течения болезней, вызванных вирусной, бактериальной или грибковой инфекциями, необходимо своевременно выявлять заболевания и проводить соответствующее лечение.
Не допустить появления покраснения и раздражения кожи младенца, вызванной опрелостями, можно при соблюдении следующих рекомендаций:
- постельное белье и одежда ребенка должны быть исключительно из натуральных, хорошо дышащих тканей;
- регулярно менять подгузники или пеленки малыша, не допускать длительного нахождения младенца мокрым;
- после каждой дефекации малыша нужно подмывать теплой водой;
- во время купания рекомендуется добавлять в ванночку отвары череды или ромашки;
- время от времени малыша нужно оставлять раздетым на пеленальном столике для принятия воздушных ванн;
- во время купания можно использовать только средства, предназначенные для чувствительной кожи;
- использовать мягкие полотенца для промакивания тела после мытья, тереть кожу не нужно;
- присыпки и масла для ухода применяют по отдельности;
- следить за тем, чтобы ребенок не испытывал дефицита витаминов.
Для профилактики аллергических реакций, при которых возникает покраснение и раздражение кожи, необходимо соблюдать осторожность при введении нового прикорма. Нельзя вводить в рацион младенца несколько продуктов сразу, начинать нужно с овощных или фруктовых пюре. Новый продукт дают в ограниченном количестве (например, чайную ложку) и следят за реакцией организма
При отсутствии аллергии количество продукта увеличивают
Новый продукт дают в ограниченном количестве (например, чайную ложку) и следят за реакцией организма. При отсутствии аллергии количество продукта увеличивают.
Большое значение в профилактике принадлежит прогулкам на свежем воздухе. С ребенком нужно гулять ежедневно в течение 2-3 часов
В отопительный период в помещении важно не допустить пересыхания воздуха. Для этого рекомендуется пользоваться специальными увлажнителями или хотя бы поставить в комнате емкость с водой
Если покраснение, зуд, раздражение кожи всё же возникли, помимо общего лечения, необходимо использование специальных косметических средств с эффективным местным действием. Их применение направлено на быстрое устранение внешних проявлений аллергии и других заболеваний.
Симптомы
Лучше всего симптомы ихтиоза заметны в зимний период, когда наступает холодная погода при минимальной влажности воздуха. При обыкновенном (вульгарном) ихтиозе, встречающемся чаще всего, кожа сначала обретает шероховатость и сухость, а позже покрывается серо-черными или белесыми мелкими чешуйками, крепко соединенными друг с другом. При этом остаются не пораженными подколенные и локтевые сгибы, паховая область, подмышечные впадины. Носители болезни нередко страдают хрупкостью и истончением ногтей, волос и зубов. В качестве осложнения может появиться конъюнктивит. Кроме того, заболевание сопровождается снижением иммунитета, что, в свою очередь, приводит к аллергиям.
Диагностика ихтиоза осуществляется на основании нескольких факторов: возраст, в котором у пациента появились первые симптомы; личные и семейные истории ихтиоза; наличие других кожных болезней. Иногда нужно провести ряд анализов, дабы исключить альтернативные возможные причины возникновения чешуйчатой и сухой кожи. Один из самых эффективных способов — биопсия кожи.
Внешние проявления и дополнительная симптоматика
Существующие виды ихтиоза отличаются симптомами и степенью тяжести:
- Простой, или вульгарный, ихтиоз — имеет сезонный характер. Его симптомы обостряются в летнее время, особенно в дождливую погоду. Зимой признаки вульгарного типа ихтиоза ослабляются и могут совсем исчезнуть. Легкая форма врожденного заболевания проявляется сухостью кожного покрова, появлением на нем светло-серых бляшек. Если патология принимает тяжелую форму, происходит уплотнение имеющихся пластин. В области складок и сгибов конечностей кожа остается здоровой.
- Эпидермолитический — чаще всего генерализованный (распространенный) тип заболевания. Характеризуется появлением на теле новорожденных детей покраснений и пузырей, которые вскоре трескаются. На их месте образовываются эрозии, спустя время они покрываются корочками. Такие патологические очаги из-за присоединения и развития бактериальной инфекции могут иметь неприятный запах.
- Ламеллярный (пластинчатый) — плотные пластинки на кожном покрове проявляются не сразу, им предшествуют тонкие чешуйки с неприятным на вид желто-коричневым оттенком, который постепенно темнеет. Пластинки могут быть крупными и мелкими. Они либо исчезают в младенчестве, и тело выглядит здоровым, либо остаются на всю жизнь. Для кожи лица характерно покраснение, сильная стянутость и шелушение.
- Ихтиоз арлекина — дети рождаются на свет с утолщенными кусками кожи (до 10 мм в ширину). Они имеют ромбовидную форму и серый цвет. Между пластинами располагаются кровоточащие трещины. Утолщенные участки настолько сильно стягивают кожный покров, что вызывают деформацию туловища и лица. Младенцу становится трудно дышать из-за сдавливания ими грудной клетки. Лицо и уши деформируются.
- Рецессивный — патология проявляется в первые месяцы жизни новорожденного крупной, темно-коричневой чешуей. Шелушение отсутствует. У некоторых мальчиков мутнеет роговица глаза, но острота зрения не снижается. Также 5% мальчиков рождается с диагнозом крипторхизм (расположение яичек вне мошонки). С возрастом масштабы пораженной кожи не уменьшаются, что возможно при некоторых других типах врожденных болезней.
Особенности лечения каждого вида ихтиоза
Ихтиоз типа Харлея
Лечение ихтиоза типа Харлея включает в себя кожную гигиену, применение эмолиентов, снижение скорости роста кожи путем использования ретиноидов и оральных препаратов, таких как ацитретин
Важно избегать сильных мыла, термических воздействий на кожу и избегать дополнительной травмы кожи
Ихтиоз типа Ламеллярный
Лечение ихтиоза типа Ламеллярный включает в себя регулярное нанесение мягких и влажных повязок на затрудненные участки кожи
Применение эмолиентов, таких как вазелиновое масло, здесь особенно важно. Применение топических ретиноидов может помочь уменьшить отшелушивание кожи на длительный период времени
Избегайте длительных ванн и душей и избегайте холодного воздуха и сильных ветров.
Ихтиоз типа Нонбуллозный
Лечение ихтиоза типа Нонбуллозный включает в себя применение влажных повязок, регулярное нанесение эмолиентов на кожу и избегание термических воздействий на кожу. Похоже, что регулярное применение топических ретиноидов может помочь уменьшить отшелушивание кожи.
Каждый вид ихтиоза имеет свои особенности лечения, и важно, чтобы лечение было индивидуально подобрано для каждого пациента. Необходимо обязательно обратиться к дерматологу для консультации и назначения эффективного лечения
Лечение ихтиоза
Приобретенные с возрастом ихтиозы хорошо поддаются лечению и профилактике, но многие формы врожденных ихтиозов весьма сложны в устранении.
При лечении данного заболевания врачи активно практикуют приемы эффективного увлажнения ороговелого слоя кожного покрова. Для этого рекомендуется принимать ванны с последующим осуществлением таких процедур, как нанесение на кожу увлажняющих кремов и мазей, которые основаны на пропиленгликоле, глицерине, молочных кислотах и многих других кератолитических средствах. Увлажняющие мази могут использоваться с окклюзионными повязками, так и без них.
Средства при раздражении
Быстро устранить покраснение и раздражение кожи у ребенка можно при помощи эмолентов. Активные вещества в составе этих косметических продуктов способствуют смягчению, увлажнению, снятию воспаления и регенерации кожи.
Эмоленты, которые подходят для чувствительной и нежной кожи в любом возрасте, представлены в косметической серии «Эмолиум». Их регулярное применение позволяет успешно бороться с такими явлениями как чрезмерная сухость, шершавость, воспаление и покраснение кожи. В разработке серии «Эмолиум» принимали участие ведущие дерматологи и педиатры.
Средства «Эмолиум» успешно используются в уходе за кожей, склонной к таким заболеваниям как атопический дерматит, крапивница, себорейный дерматит. Их можно рекомендовать детям, чья кожа склонна к появлению сыпи, пузырьков и корочек.
Большое значение имеет увлажнение кожи и поддержка ее водно-липидного барьера. Для этого применяют эмульсию для купания серии «Эмолиум». Средство можно назначать с первых дней жизни малыша с целью смягчения жесткой воды и профилактики сухости и раздражения.
Диагностика
Диагноз устанавливают по характерной клинической картине – сухости и шелушению кожи, нарушению отделения кожного сала и пота. Ихтиоз необходимо дифференцировать от следующих заболеваний:
- буллезного эпидермолиза новорожденных;
- врожденного сифилиса;
- стафилококкового поражения кожи;
- ксеродермии;
- десквамативной эритродермии;
- спинулезного лишая.
Дифференциальная диагностика проводится врачом-дерматологом при помощи специальных тестов и приемов. Для каждой болезни характерен набор типичных признаков, что позволяет подтвердить или опровергнуть предполагаемую патологию.
Причины муковисцидоза
Основная причина муковисцидоза — это наследственная патология, которая возникает в результате мутации гена — трансмембранного регулятора муковисцидоза1. Этот ген участвует в обмене эпителиальных тканей, выстилающих пищеварительный тракт, печень, поджелудочную железу, репродуктивные и бронхолегочные органы.
Мутация гена приводит к нарушению структуры синтезируемого белка, он становится вязким и густым. Из-за застоя слизи и повышения в ней уровня хлора и натрия, эпителий желез начинает уменьшаться в размере, замещаться соединительной тканью1.
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Причины и признаки появления мраморности
Как определить, когда мраморность кожи — норма, а когда – патология?
При повышении температуры, у детей с пятнистостью кожи, ножки и ручки могут оставаться холодными. Причина – спазматическое расстройство периферических сосудов крови.
Синюшный узор на покровах у грудничка встречается часто. Причина — незрелость сердечно-сосудистой системы ребенка. Организм младенца только учится контролировать температуру, адаптироваться к условиям окружающей среды.
Синюшный узор покровов наблюдается у детей, живущих в регионах страны с суровым климатом.
Находясь на грудном вскармливании, новорожденный, чтобы получить материнское молоко, должен приложить определенные усилия. В результате, на сосуды и капилляры оказывается сильная нагрузка, и, как следствие, появляется мраморность.
Эпидермис реагирует на колебания температур, которые может проигнорировать организм взрослого. Сосуды и капилляры, располагаясь в непосредственной близости к эпителию, способны расширяться и сужаться, наделяя покров характерным рисунком. В этом случае, цветовой гамме кожи младенца свойственны определенные изменения.
В ситуации, когда на организм возложена функция контроля, кровь приливает к обнажённым участкам эпидермиса. Если грудничка укутать, покровы восстанавливают свой привычный оттенок, а мраморный рисунок исчезает.
Синюшный узор на коже у новорожденных появляется в момент переодевания ребенка, купания его в воде комнатной температуры.
Мраморность — это нормальная реакция на изменение температур или результат плача и истерик
У некоторых детей появление мраморности – результат истерик и длительного плача. Нормальный оттенок кожи у младенца появляется к 6 месяцам жизни, пятнистость может исчезнуть гораздо позже, а также остаться на всю жизнь.
Синюшный оттенок покровов у грудничка появляется, если у него светлая кожа.
При этом есть смысл вести разговор о физиологической пятнистости, встречающейся у недоношенных детей, а также у тех, кто родился своевременно. В данном случае, этот синдром возрастной, и исчезает самостоятельно, без специальных лечебных процедур.
Имеют место случаи, когда синюшный узор, это признак наличия серьезных заболеваний, например:
- врожденный порок сердца;
- рахит;
- анемия;
- внутричерепная гипертензия;
- заболевания генетического происхождения;
- перинатальная энцефалопатия и другие.
Если сравнивать возрастную и патологическую пятнистость, то следует уяснить, что вторая разновидность синдрома отличается постоянством, и не исчезнет, если покровы разогреть.
В ситуации, когда мраморность сопровождается посинением носогубного треугольника, новорожденному присуща вялость, бледность покровов, повышенная нервная возбудимость, избыточная потливость и прочие признаки. В этом случае, отправляйтесь на прием к врачу.
Провоцирует появление мраморности наследственность. Если у кого-то из родителей имеется сердечно-сосудистая недостаточность, то не станет удивительным то, что младенец может унаследовать данное заболевание.
Чаще всего, неестественно окрашенный покров выступает следствием перенесенной гипоксии – дефицита кислорода в период внутриутробного развития, в процессе длительных по времени и осложненных родов. Дети с подобным окрасом кожи, появляются на свет с неврологическими нарушениями и болезнями, нуждаются во врачебном патронаже.
Если отсутствуют какие-либо другие нарушения, то мраморность — неопасный симптом
Существует мнение о том, что мраморность, это результат перекармливания. Большое количество потребляемой пищи провоцирует возрастание объема крови, с которым ослабленные сосуды ребенка не в состоянии справится. Ввиду этого, сосуды утрачивают эластичность, а растягиваясь, они образуют на коже узоры. Если, в самом деле, этот фактор имеет место, следует пересмотреть рацион питания, снизить количество потребляемой пищи.