Как долго действует АКДС?
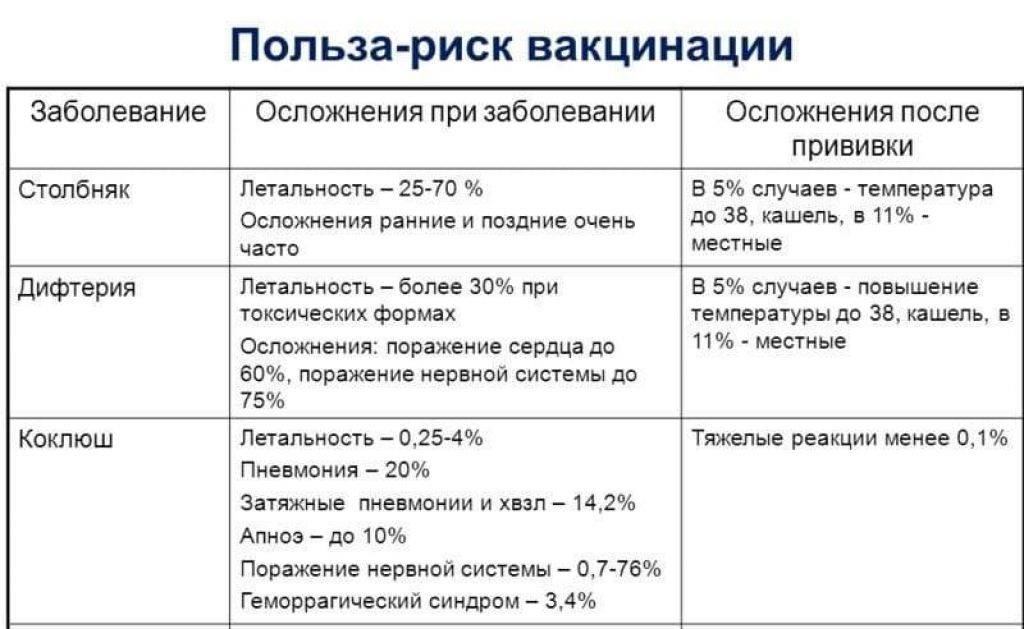
АКДС (антидифтерийно-коклюшно-столбнячная вакцина) — это комбинированная вакцина, которая предназначена для профилактики дифтерии, коклюша и столбняка. Вакцина содержит антигены этих болезней, которые стимулируют иммунную систему организма и помогают ему развить защиту против инфекций.
Действие АКДС начинается уже в течение нескольких дней после введения вакцины, когда иммунная система начинает производить антитела против антигенов, содержащихся в вакцине. Эти антитела помогают организму справиться с инфекцией, если в будущем он будет подвергнут ей.
Длительность действия АКДС может варьироваться в зависимости от многих факторов, включая возраст пациента, их общее состояние здоровья и иммунный статус. Однако обычно вакцинация АКДС обеспечивает иммунитет на длительный период времени.
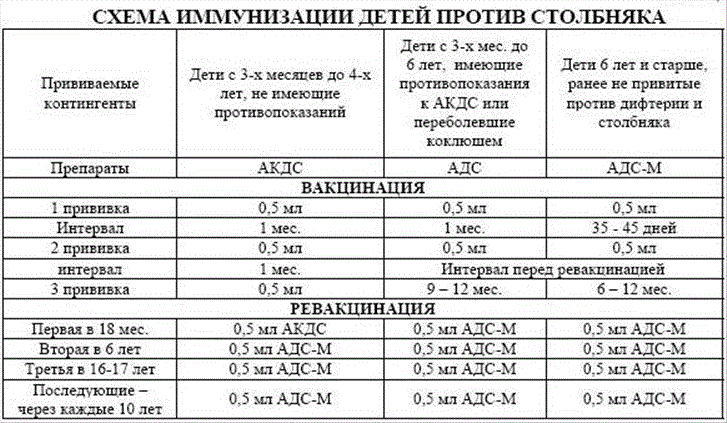
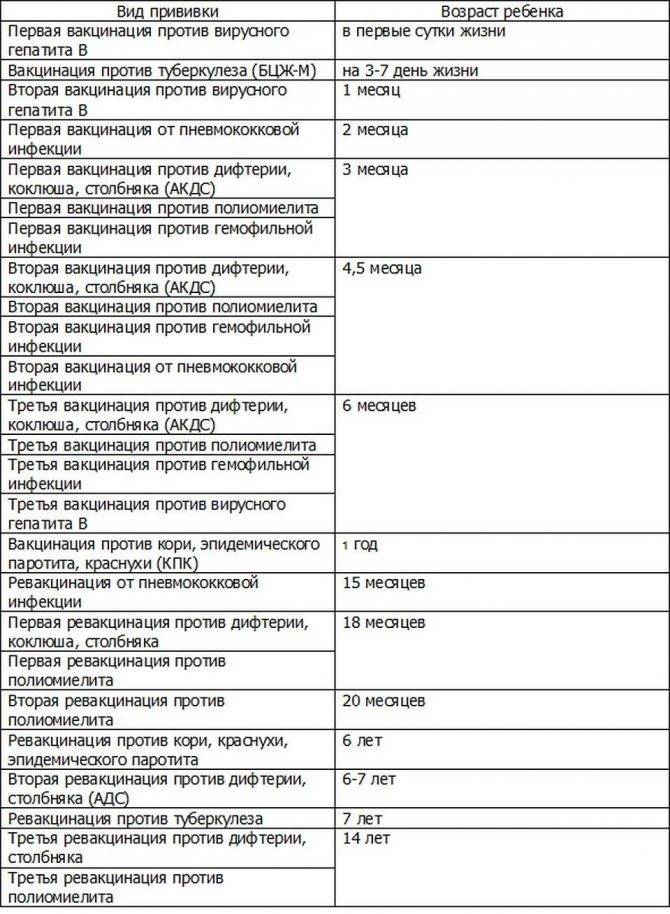
Согласно рекомендациям Всемирной организации здравоохранения, полная вакцинация АКДС рекомендуется проводить в несколько этапов в течение детского возраста. Обычно первая вакцинация проводится в возрасте 2 месяцев, а затем дополнительные прививки проводятся в возрасте 4 и 6 месяцев, а также в возрасте 18 месяцев и 6 лет. При этом рекомендуется проведение повторных вакцинаций для поддержания иммунитета в последующие годы.
В случае взрослых, вакцинация АКДС обычно проводится один раз, а затем через определенные промежутки времени рекомендуется проводить повторные прививки для поддержания иммунитета.
Кто нуждается в прививке от столбняка?
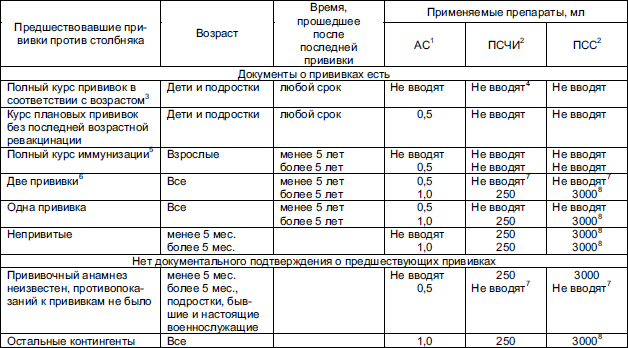
Столбняк — это опасное заболевание, вызываемое бактерией Clostridium tetani. Она может попасть в организм через любые раны или повреждения кожи. При этом бактерии выделяют токсин, который приводит к необратимому поражению центральной нервной системы. Однако существует путь для защиты организма от этой инфекции — прививка.
Прививка от столбняка необходима всем людям, без возрастных ограничений. Однако в частности рекомендуется для тех, кто работает на природе, занимается спортом, а также для людей, которые имеют повышенный риск получить рану в результате своей профессиональной деятельности.
Кроме того, прививку необходимо делать людям, которые планируют путешествия в экзотические страны, где возможно получение раны, а также всем, кто ежегодно собирается на отдых к природной воде и занимается рыбалкой или дайвингом.
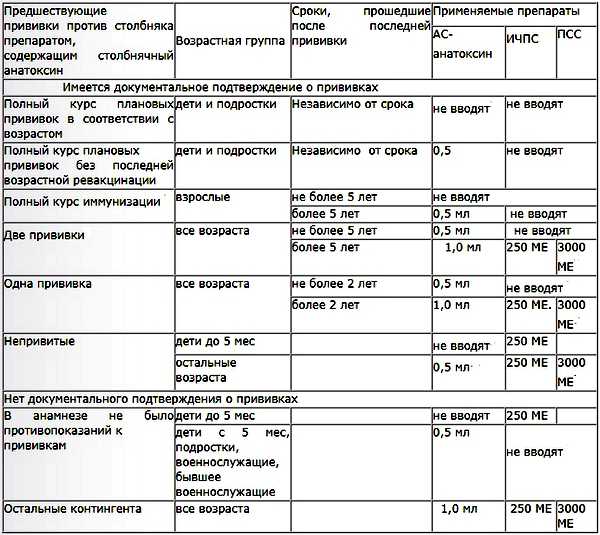
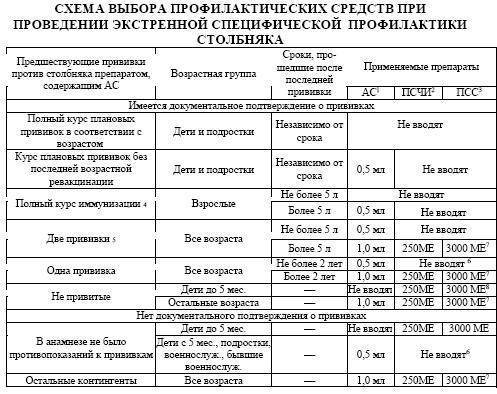
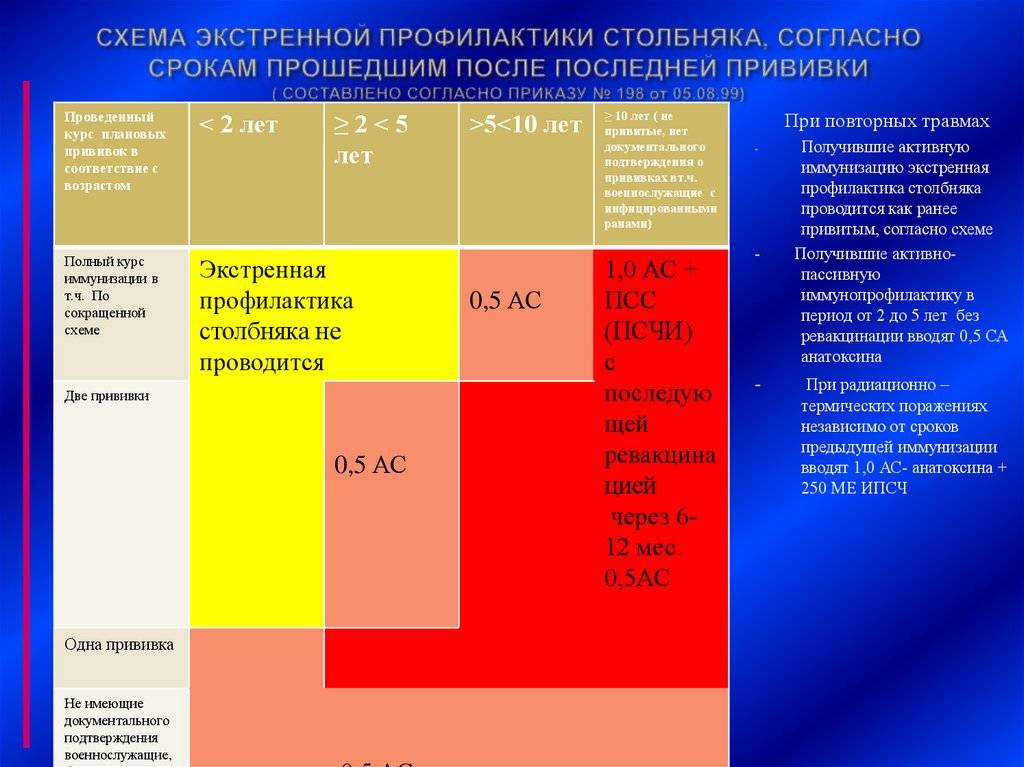
Важно помнить, что прививку от столбняка нужно обновлять раз в 10 лет, чтобы поддерживать иммунитет. Если было получено серьезное ранение или была произведена операция, то рекомендуется обратиться к врачам и проверить, необходимы ли дополнительные прививки
Как облегчить состояние после прививки?
Прививка от столбняка (побочные действия у взрослых в тяжелых случаях требуют медикаментозного лечения) может приводить к ухудшению состояния пациента. При этом в некоторых случаях требуется проведение симптоматической терапии, направленной на облегчение состояния пациента.
Облегчить состояние после применения инъекционного раствора можно как в домашних условиях, так и с помощью лекарственных препаратов.
Компресс на место укола
Для устранения негативных реакций применяют различные компрессы на основе противовоспалительных мазей. Наиболее подходящим препаратом является мазь Вишневского. Также можно использовать ихтиоловую мазь.
Линимент небольшой полоской накладывают на марлю и прикладывают к месту укола на 3 ч. Применяют средство по данной схеме на протяжении нескольких дней.
Схема лечения:
- Взять 2 ст.л. чистого медицинского спирта или водки.
- Растворить в спирте 1 таблетку ацетилсалициловой кислоты.
- Область инъекции следует аккуратно обработать подсолнечным маслом.
- Смочить марлю или бинт в спиртовом растворе.
- Наложить компресс на место инъекции.
- Зафиксировать повязку с помощью скотча или обычного пластыря и оставить на всю ночь.
Данную процедуру необходимо повторить не менее 2-3-х раз. За это время болевые ощущения и вздутия должны полностью сойти.
Обезболивающие препараты
Также могут применяться различные лекарственные препараты, обладающие обезболивающим действием.
| Наименование средства | Действующее вещество | Особенности/характеристики | Стоимость |
| Парацетамол | парацетамол | Данное лекарственное средство обладает анальгезирующими и жаропонижающими свойствами. Выпускается препарат в виде таблеток для приема внутрь. Назначается медикамент при болевом синдроме и лихорадочных состояниях. Также средство показано при повышении температуры тела. Противопоказаниями к приему таблеток являются реакции гиперчувствительности, а также детский возраст до 6 лет. Дозировка препарата рассчитывается согласно возрасту и массе тела пациента. Длительность лечения зависит от степени тяжести патологического процесса. | 32-56 руб. |
| Ибупрофен | ибупрофен | Данный препарат производится в форме таблеток для перорального использования. Лекарство относится к классу нестероидных противовоспалительных средств и является производным компонентом пропионовой кислоты. Действие компонентов средства направлено на устранение воспалительных процессов и купирование болевых ощущений. Лекарственное средство применяется при болевом синдроме, обусловленном развитием различных патологических процессов. Перед применением медикамента необходимо проконсультироваться с лечащим специалистом, так как таблетки имеет обширный список противопоказаний. Суточная дозировка и другие особенности применения таблеток рассчитывается согласно патологическому процессу и возрасту пациента. | 41-154 руб. |
| Ацетилсалициловая кислота (аспирин) | ацетилсалициловая кислота | Производится данное фармацевтическое средство в виде таблеток для приема внутрь. Данный препарат является представителем нестероидной противовоспалительной группы препаратов. Показаниями к приему таблеток являются болевые ощущения, вызванные развитием различных заболеваний, а также повышение температуры тела. Ограничениями к употреблению медикамента являются следующие заболевания и состояния: бронхиальная астма, геморрагическая форма диатеза, наличие эрозий и язв в области желудочно-кишечного тракта, а также 1-й и 3-й триместр беременности. Суточная дозировка составляет от 0,5 до 1 г. Перерыв между приемами должен быть не менее 4 ч. Длительность лечения не должна превышать 7 дней. | 210-365 руб. |
Перед применением лекарственных препаратов необходимо внимательно ознакомиться с инструкцией по использованию и проконсультироваться с лечащим специалистом.
Противостолбнячная прививка во взрослом возрасте должна проводиться только после консультации со специалистом, так как существуют высокие риски развития побочного действия, связанного с физиологическими особенностями пациента.
Куда делается инъекция вакцины?
Вакцина от столбняка вводится глубоко в мышцу, откуда препарат быстро проникает в кровь. Лучшее место там, где тонкая кожа, развитый слой мышц и мало жировой клетчатки. При попадании препарата под кожу большая вероятность развития флегмоны и абсцесса, поэтому не рекомендовано ставить прививку в ягодицу.
Новорожденным и детям до трех лет прививку ставят в верхнюю часть ноги. В старшем возрасте введение препарата проводят в плечевую область или в зону на спине под лопаткой.
Чтобы снизить риск развития побочных реакций нужно соблюдать ряд рекомендаций после вакцинации:
- за неделю до процедуры и после стоит ограничить посещение людных мест;
- в течение 25 минут после введения препарата лучше находиться в поликлинике;
- не рекомендуется мочить, тереть и чесать место укола, чтобы не занести инфекцию;
- на три дня исключают тяжелую физическую нагрузку, не стоит в эти дни посещать баню или сауну;
- желательно соблюдать диету до и после процедуры.
Ограничения касаются нескольких дней, поэтому не составит труда соблюдать советы. В этом случае редко возникают побочные явления.
Что такое столбняк и бешенство?
Столбняк – это бактериальное заболевание, вызываемое бактерией Clostridium tetani. Бактерия может попасть в человеческий организм через раны и порезы, которые загрязнены почвой, пылью или старой ржавой металлической поверхностью. Человек, заболевший столбняком, может испытывать судороги, боли в мышцах и спазмы в горле, что может привести к нарушению дыхания и даже к смерти.
Бешенство – это вирусное заболевание, которое может быть передано на человека из-за укуса зараженного животного. Вирус активно размножается в нервной системе человека, что может привести к серьезным последствиям, таким как судороги, паралич и даже смерть. Если есть подозрение на контакт с зараженным животным, необходимо срочно обратиться за медицинской помощью, чтобы получить антибиотическую и противовирусную терапию.
В связи с тяжелыми последствиями, вызываемыми этими заболеваниями, вакцинация является важным инструментом для профилактики. Убедитесь, что вы и ваши близкие получили все необходимые прививки против столбняка и бешенства, особенно если вы планируете посещать местности, где возможен контакт с зараженными животными или средой, содержащей бактерии столбняка.
Профилактика
Существуют некоторые рекомендации относительно ограничений для пациента, после проведения иммунизации в первые трое суток. В первую очередь они касаются самого больного, и включают в себя:
- ограничение на посещение мест с большим скоплением народа;
- отказ от употребления алкогольных напитков;
- запрет на посещение бани, сауны или бассейна;
- ограничения в пище (в идеале в течение трех дней рекомендовано вести полуголодный образ жизни, который в себя включает обильное питье и ограничение в объеме потребляемой еды);
- диета (исключение из рациона на три дня жирной пищи, предпочтение отдается кашам, овощам, фруктам);
- исключение занятий активными видами спорта в течение 3 дней.
Итак, противостолбнячная прививка важна и отказ от ее постановки может в будущем сыграть злую шутку с вашим ребенком. Тем более что основную проблему вызывает не сама прививка АКДС. А ее сочетание с другими видами вакцин, которое и может вызвать серьезные проблемы со здоровьем. Трезво оценивайте, что вам предлагает врач и принимайте правильные решения. Берегите своих детей!
Понос после прививки
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Опубликовано: 30 октября 2020 в 17:46
Любая прививка тяжело переносится маленьким ребёнком, так как на его организм ложится большая нагрузка. Причиной этого является перестройка иммунитета малыша. Чаще всего побочными эффектами, появляющимися вследствие проведения этой необходимой процедуры, становятся понос, температура и рвота.
Возникший после прививки жидкий стул чаще всего бывает однократным и не требует специальной терапии. Причиной расстройства кишечника в этом случае становится чувствительность и неустойчивость пищеварительных органов крохи. Прежде всего, оно связано с тем, что в водимой вакцине содержатся микроорганизмы, которые способны негативно воздействовать на слизистую ЖКТ.
Понос от прививки не должен вызывать беспокойства, если полностью прекращается после приёма Бифидумбактерина или подобных ему препаратов. Но если вызванная вакциной диарея продолжается больше суток и имеет зелёную окраску испражнений или кровянистые примеси, необходимо срочное обращение к врачу. В этом случае понос, возникший после введённой вакцины, сопровождается и ухудшением общего состояния, а также снижением аппетита из-за потери желудком способности переваривать пищу.
Понос после АКДС
Коклюш, столбняк, дифтерия. Эти 3 страшных детских недуга остались далеко в прошлом, но всё-таки редкие эпизоды заболевания ими фиксируются и в наше время. И, хотя случаи их единичны, они не исключают возможного развития эпидемии. Чтобы уберечь малышей от этого, им вводят специальную адсорбированную вакцину. После АКДС жидкий стул у ребёнка, отмечается очень часто. Кроме поноса отмечаются и другие побочные действия прививки, которые не являются патологией.
Второй по частоте развития реакцией является повышение температуры, так как вакцина АКДС является наиболее пирогенной. Но так как каждый ребёнок воспринимает введение минимального количества патогенных бактерий по-разному, и повышение её может колебаться от 37,5 °С до более чем 38,6 °С. Понос и температура после прививки сказываются на общем состоянии ребёнка.
Понос и рвота после прививки АКДС могут быть в течение дня однократно. Но рвотные позывы должны появиться только лишь в первые несколько часов. В том случае, когда они возникают спустя несколько дней, необходимо обращение к врачу, так как в этом случае данная реакция организма свидетельствует о развитии совершенно другого заболевания, не связанного с вакциной.
Понос после прививки от полиомиелита
Это не менее древнее заболевание тоже опасно своими последствиями. До наших дней науке не известно специальных лекарств, помогающих в борьбе с вирусом, вызывающим данную патологию, развивающуюся в носоглотке или слизистой кишечника малыша. Только вовремя сделанная прививка от полиомиелита способна защитить кроху. Но после неё могут, хотя и не всегда, возникнуть и такие негативные реакции детского организма, как понос и рвота. Вакцинация проводится 2 способами:
- Живая вакцина, содержащая ослабленные вирусы. Она выполняется оральным способом, через закапывание в рот малыша определённого количества капель. После этой формы прививки практически всегда развивается понос, но он бывает непродолжительным и не приносит особых проблем. Жидкий стул в этом случае длится не более 1-2 дней;
- Инактивированная вакцина, вводимая через укол и состоящая из убитых диких микроорганизмов, вызывающих болезнь. Прививка, которая введена в организм малыша таким способом, никогда не приводит к заражению полиомиелитом. Но после неё также возможны такие негативные реакции, как понос и некоторая слабость у малыша.
Но бояться возникновения возможных осложнений от проведения вакцинации, и отменять данную необходимую процедуру не стоит. В этом случае появляется риск оставить кроху без защиты перед страшными заболеваниями.
О чем говорит тупая или режущая боль в ногах
Болят ноги у людей разного возраста из-за чрезмерных нагрузок, вида деятельности, травм, заболеваний. Болевые ощущения могут быть различной интенсивности, от легкого онемения и пульсации, которые проходят без посторонней помощи после отдыха, до сильной боли, взывающей судороги и лишающей сна. Чтобы выяснить причину патологии, нужно обратиться к врачу.
Здоровье ног зависит от работы всех внутренних органов и систем. Боль в конечностях диагностируется у людей разного возраста, ее появление провоцирует много факторов. Они могут быть несерьезными, однако существуют несущие угрозу и требующие немедленного лечения.
Болевые ощущения приносят массу дискомфорта и препятствуют выполнению обычных повседневных дел. Они могут быть ноющего или острого характера. Болезненность может быть постоянной или изменяться в зависимости от времени суток или физических нагрузок.
Патология может указывать на заболевание. Для снижения риска развития осложнений рекомендуется скорее обратиться за медицинской помощью. Врач сможет назначить адекватную схему терапии после проведения диагностических мероприятий, установления причины болевого синдрома.
Причиной боли тупого или режущего характера может быть:
- Атеросклероз артерий. Сопровождается уплотнением сосудистых стенок и дискомфортом, интенсивность которого усиливается при ходьбе.
- Варикозная болезнь. Нарушение оттока крови приводит к повышению давления в сосудах и застою. Появляется ощущение тяжести и болезненности, усиление симптомов наблюдается в конце дня.
- Тромбофлебит. Воспаление вен и формирование тромбов сопровождается постоянной жгучей режущей болью в икрах нижних конечностей. Параллельно появляется отек, изменяется окраска кожи. Температура может повышаться до 38 градусов.
- Тромбоз глубоких вен.
- Лимфостаз.
- Травматические повреждения, переломы конечностей.
- Болезни позвоночного столба. Это может быть смещение позвонков, остеохондроз, межпозвонковая грыжа. К появлению болевого синдрома приводит сдавливание нервных корешков.
- Длительное пребывание в положении стоя или сидя. Из-за нарушения венозного и артериального кровообращения ткани страдают от дефицита кислорода и накопления токсинов и шлаков.
- Миозит. Характеризуется поражением мышечных волокон.
- Формирование новообразований злокачественного характера. Больные жалуются на боль в костях на фоне общей слабости, истощенности и повышения показателей температуры тела.
- Инфекционные заболевания.
- Заболевания суставов. Режущие боли ощущаются по всей нижней конечности, они приводят к тому, что человеку становится трудно передвигаться.
- Сахарный диабет.
- Ущемление седалищного нерва. Дискомфорт ощущается на всем протяжении ноги, особенно по задней поверхности бедра.
Время года играет роль в появлении боли, связано это с ростом и заменой нервных окончаний. Вероятность развития процесса возрастает летом из-за повышенного уровня витамина D.
Показания для проведения ревакцинации
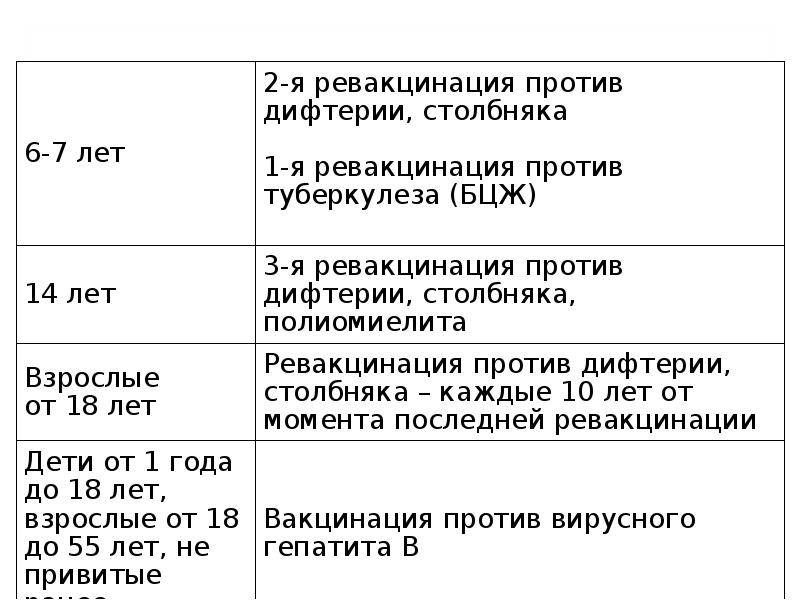
Процедуру БЦЖ проводят с определенной периодичностью, так как это делает результаты гораздо более эффективными. Первый противотуберкулезный укол делают в течение первой недели жизни человека, а повторная ревакцинация осуществляется в более зрелом возрасте. Зачастую проводят повторную прививку БЦЖ в 6 лет и в 14 лет. В таком деле допустима погрешность в 1 год, но слишком запоздавшая или, наоборот, преждевременная прививка БЦЖ принесет меньше пользы, чем своевременная инъекция.
Следуя общему плану проведения БЦЖ, процедура делается:
- в первую неделю после рождения;
- в 6 или 7 лет;
- на 13-ый или 14-ый год жизни.
Первая вакцинация создает необходимый иммунитет, которого хватает на определенное время, однако уже в 5 лет защита начинает понемногу ослабевать и к 7-ми годам требует повторения. Перед повторной процедурой ребенок проходит через туберкулиновую пробу Манту, и, если проба Манту отрицательная, значит, обследуемый не является носителем туберкулеза и его можно ревакцинировать. Положительный результат говорит о том, что ребенок уже болеет туберкулезом или инфекция понемногу проникает в организм, пусть и не развившись в полноценную болезнь.
Помимо ослабевания иммунитета, есть еще одна причина повторного проведения прививки БЦЖ в 7 лет — начало учебы в школе. В школе дети общаются с большим количеством людей и соответственно риск встретить зараженного туберкулезом возрастает. Так как туберкулез переносится множеством путей, в том числе и воздушно-капельным, велика вероятность инфицирование ребенка.
К 14-ти годам иммунитет опять слабеет, и тогда проводят еще одну ревакцинацию. Начало подросткового периода несет за собой серьезные изменения в организме, да и предыдущая инъекция начинает терять свою силу. Период полового созревания часто оказывается самым болезненным временем, так как гормональный фон меняется, и каждый организм реагирует по-разному. Некоторые подростки проходят через множество крайне неприятных болезней, вызванных половым созреванием. Перед ревакцинацией в 14 лет также делают туберкулиновую пробу, и только после отрицательного результата врачи могут ставить прививку БЦЖ.
В некоторых случаях ревакцинацию делают и взрослым людям. Такие меры допустимы, если человек находится в зоне риска заражения туберкулезом, например, проживает в местности, населенной слишком большим количеством зараженных туберкулезной инфекцией. Прививку БЦЖ разрешено делать до 30 лет, а после такого возраста вакцинацию заменяют другими методами защиты от туберкулеза.
Конечно, вакцинация БЦЖ необходима всем, но существуют определенные группы риска, которым инъекция особо рекомендована:
- Дети, живущие в местности, населенной большим количеством людей, инфицированных туберкулезом. Повышается риск того, что ребенок вступит в контакт с больным туберкулезом, и соответственно, риск того, что малыш заразится. Так как у маленького ребенка иммунитет еще недостаточно хорошо развит, по сравнению со взрослым человеком, увеличивается не только риск заразиться, но риск того, что туберкулез приобретет критично опасные формы. Детский туберкулез гораздо чаще ведет к летальному концу, поэтому детей следует с большими усилиями оберегать от болезни и пользоваться любой возможностью для защиты или диагностики туберкулеза.
- Если у ребенка есть предрасположенность к туберкулезу, за ним нужен усиленный присмотр. Наличие в генеалогическом дереве родственников, болевших туберкулезом, автоматически означает то, что у ребенка есть склонность к данному заболеванию. Таким образом наследственность становится одной из причин особого отношения к профилактике туберкулеза.
- Пребывание в окружении родственников, среди которых есть больные туберкулезом. Если в семье есть инфицированный человек, значит, вся семья находится в постоянной опасности заражения. Так как туберкулез передается множеством путей, заразиться инфекцией можно просто активно поговорив с носителем болезни. Эта особенность заставляет врачей тщательно контролировать здоровье маленького пациента.
Инъекция БЦЖ несовместима с другими вакцинами. Поэтому прививку не назначают в один день с прочими вакцинами, а также их не делают еще один месяц после проведения процедуры. Непосредственно же перед вакцинацией ребенка должны привить от гепатита B.
Кому делают прививку АДС?
Прививка АДС против дифтерии и столбнячной инфекции делается детям старше 6 лет для сохранения иммунитета к возбудителям. Эту же сыворотку с анатоксином используют для иммунизации взрослых. У грудничков АДС заменяет АКДС при осложнениях после первоначальной вакцины с противококлюшным компонентом или противопоказаниях к ней (рекомендуем прочитать: шишка на ноге после прививки АКДС у ребенка: причины и лечение).
ЧИТАЕМ ТАКЖЕ: какие могут быть осложнения после АКДС у детей?
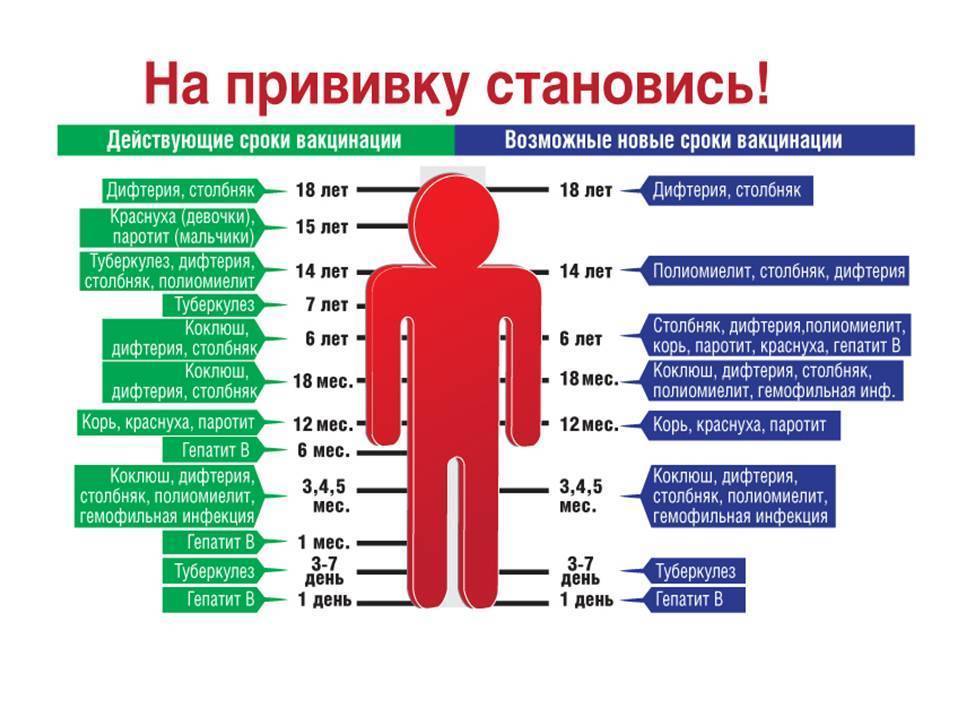
Согласно национальному календарю вакцинации, впервые ребенка прививают в возрасте 3 месяцев. Чтобы сформировать крепкий иммунитет, прививка от дифтерии и столбнячной инфекции делается три раза с интервалом в 1–1,5 месяца. Таким образом, вторая и третья дозы вводятся в 4,5 и 6 месяцев.
В дошкольном возрасте дети получают еще две поддерживающие инъекции – в 18 месяцев и 7 лет. В 14 лет проводят ревакцинацию. Следующую прививку делают уже совершеннолетнему человеку в возрасте 26–27 лет при соблюдении стандартного графика и повторяют с 10-летним интервалом – столько действует вакцина.
После достижения совершеннолетия график ревакцинации определяют индивидуально. Он зависит от того, сколько раз получил препарат человек и в каком возрасте проведена последняя процедура.
Если иммунизация проходила с задержками, например сыворотку вводили в 11 или 16 лет, а общее количество процедур соответствует норме, ревакцинацию также назначают через 10 лет с даты последней иммунизации. Если в детском возрасте пациент не проходил плановую иммунизацию, прививка взрослому человеку делается в любом возрасте. Для этой категории людей используют препараты с меньшим содержанием антигенов.
Можно ли сделать АКДС одновременно с другими прививками?
Да, можно сделать прививку АКДС одновременно с другими прививками. Вакцина АКДС, которая защищает от дифтерии, столбняка, коклюша и полиомиелита, может сочетаться с другими прививками для удобства пациента и снижения количества посещений медицинского учреждения.
Однако, необходимо учитывать рекомендации врача и протоколы вакцинации. Некоторые прививки могут иметь определенные ограничения и требовать разделения по времени с АКДС. Врач-иммунолог или педиатр сможет дать конкретные рекомендации, основываясь на возрасте пациента, состоянии его иммунной системы и общем здоровье.
При одновременной прививке АКДС с другими прививками, врач может выбрать разные места введения препаратов для предотвращения возможных осложнений и реакций на прививки
Важно следовать инструкциям врача и не забывать о наблюдении за состоянием здоровья после прививок
Если у пациента возникли какие-либо нежелательные реакции или осложнения после прививки, необходимо немедленно обратиться за медицинской помощью.
Возможные последствия прививки
Прививка от столбняка, выполняемая во взрослом возрасте, в редких случаях может приводить к тяжелым последствиям и нарушениям. При этом побочные действия могут носить как кратковременный, так и постоянный характер.
Уплотнение места укола
Образование уплотнений в местах проведения укола возникают ввиду присутствия в составе средства гидроксида алюминия. Данный компонент позволяет медленно и дозировано проникать раствору в кровь человека. Это необходимо для выработки стойкого иммунитета.
В некоторых случаях применение препарата приводит к образованию уплотнений и покраснений в области инъекции. Состояние может быть вызвано началом воспалительных процессов в месте постановки укола. Также подобные нарушения могут возникать при неправильном (неглубоком) введении препарата.
Специфического лечения и других профилактических мер при этом не требуется. При увеличении объема уплотнении и наличии выделений необходимо срочно обратиться к лечащему специалисту.
При образовании уплотняющих мест запрещается применять различные лечебно-косметические средства – мази, крема, гели.
Отеки
В некоторых случаях в местах введения препарата могут образовываться отеки. При этом состояние может сопровождаться болевыми ощущениями и покраснениями. В редких случаях могут образовываться кровотечения.
При развитии подобных процессов рекомендуется обратиться к лечащему специалисту.
Тошнота, рвота, понос
Подобная симптоматика возникает в 3-х случаях из 100 при применении раствора Tdap. Во избежание развития осложнений необходимо употреблять достаточное количество жидкости в сутки, а также соблюдать правила питания.
Состояние не требует медикаментозного лечения и в большинстве случаев проходит самостоятельно.
Сыпь, опухание желез
Подобные признаки могут возникать на действие анатоксичного вещества. Однако данная реакция не является патологической и обычно проходит самостоятельно в течение нескольких суток после применения препарата.
Аллергия
Крайне редко при использовании противостолбнячной вакцины могут развиваться аллергические реакции.
Наиболее часто возникают следующие симптомы:
- трудности при глотании;
- проблемы с дыханием – одышка, затруднение;
- зудящие признаки в области конечностей или горла;
- высыпания, крапивница;
- образование отечностей в области лица, горла – анафилактические реакции.
Подобные симптомы, как правило, развиваются в течение нескольких минут или часов. При развитии указанных признаков рекомендуется незамедлительно обратиться к лечащему специалисту.