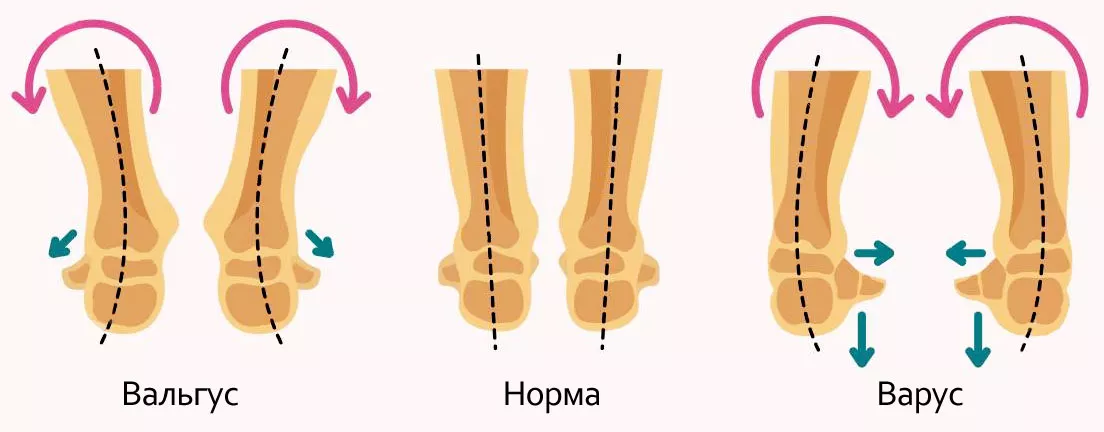
Диагностика плоско-вальгусной деформации
Для установления диагноза в клинике Мануальной Медицины «Galia Ignatieva M.D» применяют следующие методы:
- клинические;
- физикальные;
- инструментальные;
- лучевые.
Клинические методики включают:
- опрос;
- осмотр ребенка и его обуви;
- замер высоты свода.
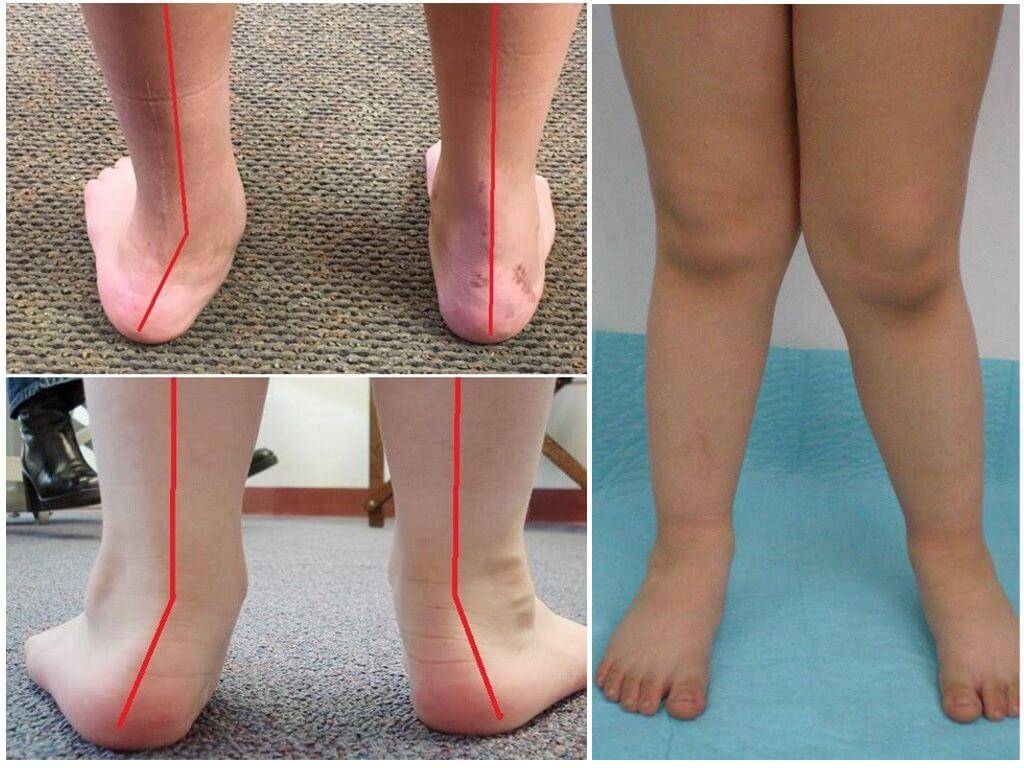
Высота свода ступни измеряется при построении треугольника, основание которого берет начало от головки кости большого пальца нижней конечности до пяточного выступа. Вершина треугольника располагается на выступе кости внутренней части лодыжки. Правильный угол отведения должен быть не более 95°. При плоско-вальгусной деформации этот угол может составить 105° и больше.
В течение последних 5-10 лет было предложено большое количество методик определения анатомо-физиологических характеристик элементов стопы в статике (неподвижной) и динамике (в движении). Инновационными методиками исследования состояния анатомических структур ступни и анализа распределения давления подошвы на плоскость являются:
- фотоплантография;
- рентгенография;
- педобарометрия.
Первые 2 метода позволяют выявить аномалии строения стопы в статике, а последний – фиксирует локальные статико-динамические значения давления на подошвенный отдел ступни.
Родители и самостоятельно могут выявить нарушение у ребенка. Первый метод выявления плоско-вальгусных изменений ступни – контурограмма. Ребенка ставят на плотный лист бумаги, положенный на ровную поверхность, ножки на ширине плеч. Карандашом обводят стопу, плотно прижимая его к ноге.
Второй метод – плантография. Ножка малыша с подошвенной и боковой части стопы окрашивается акварельной краской. Ребенка ставят на лист бумаги двумя ножками, в положении «на ширине плеч». Затем такую же манипуляцию проводят со второй ножкой. Нагрузка на обе конечности должна распределяться равномерно. Оценивают степень искажения по наклону, проведенного от внутреннего края пятки через максимально выступающую точку свода. При правильном формировании ступни эта линия проходит через 3 межпальцевый промежуток.
3 степени тяжести аномалии:
- легкая – линия проходит через 2 межпальцевый промежуток;
- средняя – через первый;
- тяжелая – с внутренней стороны первого промежутка.
Также у ребенка, который уже ходит, осматривают обувь. В норме стоптанная часть обуви располагается немного снаружи пятки, а при вальгусной установке – на внутренней части обувь стаптывается больше, задник заминается наружу.
Простой метод, который можно применить дома – замер угла наклона пятки. Фломастером проводят линию посредине голени через щиколотку, пяточный выступ до середины пятки.

Плоско-вальгусная деформация стопы у ребенка. Методы диагностики заболевания.
Транспортиром замеряют угол. При легкой степени вальгусное отклонение составляет до 10°; средней тяжести деформации – 11-15°. При легкой и средней стадии отклонения тыльного отдела ступни ставят диагноз «вальгусная установка стоп». Для тяжелой стадии вальгусное отклонение составляет более 15°.
Плоско-вальгусные стопы у ребенка создают трудности при ходьбе. Малыш жалуется на усталость, боль в ногах. Он двигается неуклюже, часто падает, не любит бегать. При тяжелой вальгусной установке мышцы голени находятся в гипотонусе, боль ощущается в икроножной мышце, возможны ночные судороги в ногах.
При тяжелой степени отмечается вальгусное отклонение большого пальца. Плоскостопие не просто выражено. Нижний отдел стопы выпуклый и приобретает вид «качалки». Движения в суставе ограничены. Ребенок с тяжелой степенью плоско-вальгусной деформации начинает ходить позже сверстников – в 1-1, 5 года.

Выраженная степень аномалии суставов плюсны при плоско-вальгусной деформации стопы.
Без лечения плоскостопие прогрессирует, изменения охватывают все структуры стопы. Впоследствии развивается варикоз, артроз и артрит суставов, скручивание таза, нарушение осанки, развиваются патологии позвоночника – сколиоз, остеохондроз.
Понятие и характеристика
Вальгус стопы у детей — фото:
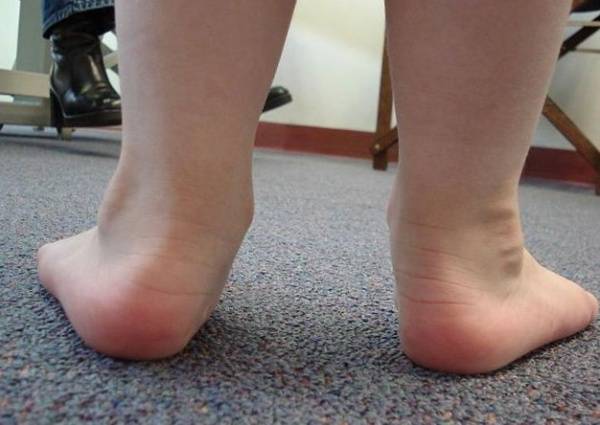
При вальгусной деформации стоп ребенка можно заметить такие отклонения как изменение положения пятки и пальцев, когда они изгибаются, и как бы смотрят наружу.
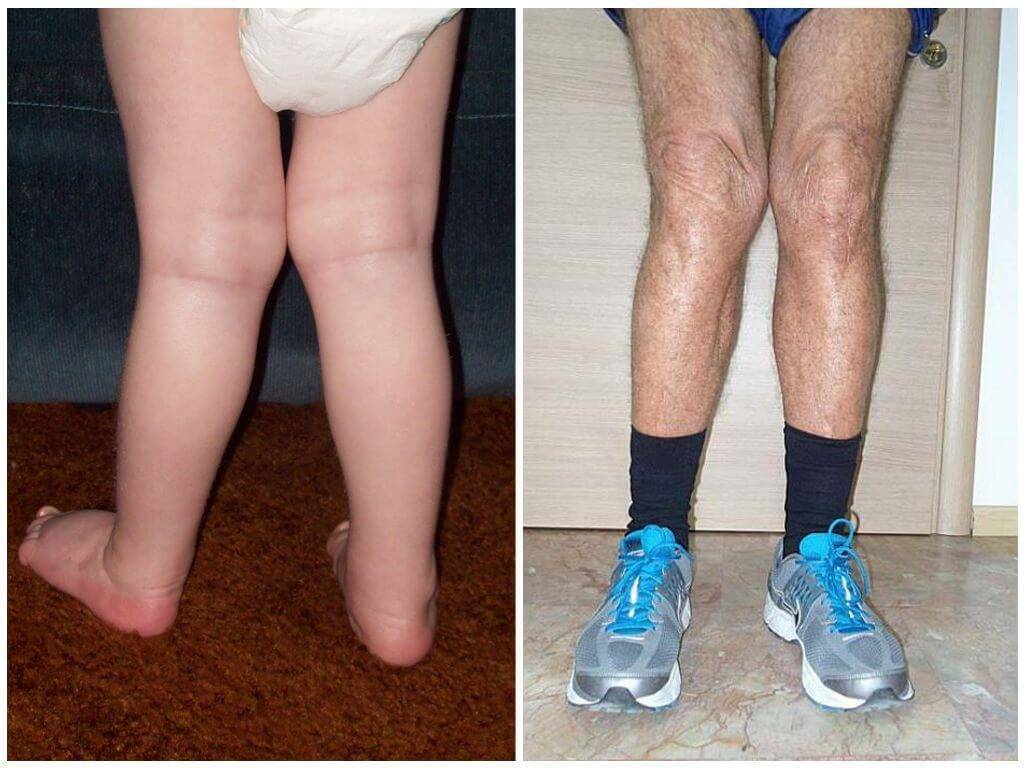
При этом средний отдел стопы опускается, в результате чего положение стопы становится нефизиологичным. Отмечается и искривление ног. Когда ребенок пытается свести колени вместе, внутренние стороны лодыжек находятся на достаточно большом расстоянии друг от друга (4-5 см.)
Вальгусное искривление стопы возникает вследствие деформационных процессов, протекающих в коленных суставах, и сопровождающихся плоскостопием.
Данную проблему легко заметить, если взглянуть на ножки ребенка. В таком состоянии они искривлены Х-образным образом. Данная патология в большинстве случаев является врожденной.
У детей младшего возраста опорно-двигательный аппарат развит еще достаточно слабо, поэтому указанная проблема проявляется часто.
Однако, во многих случаях к 4-5 годам ножки ребенка выравниваются самостоятельно, без какого–либо лечения, и походка ребенка нормализуется.
Если к 5 годам этого еще не произошло, ребенку требуется специализированное лечение, так как вальгус может привести к постепенному развитию деформации коленных, а затем и тазобедренных суставов, что в свою очередь влечет за собой искривление позвоночника, деформацию позвонков.
И в самой стопе происходят деформационные процессы, которые носят необратимый характер.
Причины вальгусной деформации стоп у детей
Вальгусная деформация стопы бывает врожденной и приобретенной. В первом случае причины заболевания связаны с внутриутробным нарушением расположения/формы костей. Диагноз ставится в младенческом возрасте.
Приобретенная форма вальгусной аномалии вызвана не до конца сформированным сухожильно-связочным аппаратом, а также отклонениями в развитии опорно-двигательной системы. Обычно диагноз «Вальгусная деформация стоп» ставится восьмимесячным детям или когда маленькому пациенту исполняется 1 год. Отклонение наиболее часто формируется у ослабленных деток с мышечной гипотонией.
Среди самых распространенных причин вальгусной деформации стопы у ребенка:
- недоношенность;
- внутриутробная гипотрофия;
- частые заболевания бронхитами, ОРВИ, пневмониями;
- врожденная слабость соединительных тканей;
- рахит;
- травмы связок, костей голени, мышц;
- длительное пребывание в гипсе;
- детское ожирение;
- слишком ранняя постановка ребенка на ножки;
- ношение некачественной/неправильно подобранной обуви.
Также вальгусная аномалия возникает как следствие:
- ДЦП;
- полинейропатии;
- остеопороза;
- дисплазии;
- эндокринных и генетических нарушений;
- врожденного вывиха бедра;
- полиомиелита;
- миодистрофии.
Лучшие врачи по лечению вальгусной деформации стопы у детей
9.2
Мануальный терапевт
Ортопед
Травматолог
Врач высшей категории
Кузнецов Александр Александрович
Стаж 6
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (499) 519-34-63
9
Ортопед
Травматолог
Врач высшей категории
Ужахов Ибрагим Мурадович
Стаж 6
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (499) 519-34-63
9.6
Ортопед
Вертебролог
Травматолог
Врач высшей категории
Смирнов Алексей Владимирович
Стаж 12
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, Хорошевское ш., д. 12, корп. 1
Беговая
60 м
8 (499) 519-34-63
9.5
Ортопед
Вертебролог
Травматолог
Артролог
Врач высшей категории
Тоненков Алексей Михайлович
Стаж 14
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
Площадь Ильича
330 м
Марксистская
1.6 км
8 (495) 185-01-01
8 (499) 519-36-12
9.3
Ортопед
Травматолог
Врач высшей категории
Горбатов Владимир Ильич
Стаж 47
лет
Спектра ул. Курина
г. Москва, ул. Герасима Курина, д. 16
Славянский бульвар
450 м
Пионерская
720 м
Филевский парк
1.5 км
8 (499) 116-78-96
9.1
Ортопед
Травматолог
Врач высшей категории
Оплетаев Сергей Владимирович
Стаж 32
года
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (499) 969-25-84
8 (495) 185-01-01
8.5
Ортопед
Травматолог
Вертебролог
Врач высшей категории
Шевченко Евгений Вадимович
Стаж 12
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
9.6
Ортопед
Хирург
Травматолог
Врач первой категории
Колпаков Максим Юрьевич
Стаж 11
лет
Медицинский центр Sanare (Санаре)
г. Москва, Погонный пр-д, д. 3А, корп. 6
Белокаменная
1.7 км
Бульвар Рокоссовского
2.5 км
Бульвар Рокоссовского
2.8 км
Медросконтракт
г. Москва, ул. Международная, д. 19
Римская
460 м
Площадь Ильича
610 м
8 (499) 116-78-83
8 (495) 185-01-01
9.2
Дерматолог
Косметолог
Ортопед
Миколог
Подолог
Травматолог
Азарова Евгения Сергеевна
Стаж 10
лет
Медцентр ОН КЛИНИК на Парке культуры
г. Москва, Зубовский б-р, д. 35, стр. 1
Парк культуры
580 м
Парк культуры
630 м
Смоленская
1.3 км
8 (499) 519-37-05
8.5
Ортопед
Вертебролог
Травматолог
Врач высшей категории
Макаров Сергей Александрович
Стаж 11
лет
Макаров Сергей Александрович
г. Москва, Славянский бульвар, д. 5, корп. 1
Славянский бульвар
470 м
Пионерская
1.4 км
8 (495) 185-01-01
Причины развития патологии
Согласно многолетним наблюдениям детских врачей, вальгус стопы у детей может иметь несколько причин. Наиболее частыми из них являются:
- Врожденная слабость соединительных и костных тканей, обусловленная наследственной предрасположенностью – иногда такой вид патологии, передается от родителей к детям на протяжении многих поколений;
- Развитие рахита. Многие родители считают, что этот недуг остался далеко в прошлом, в голодном послевоенном детстве прадедушек и прабабушек. Но это не совсем так, а точнее, совсем не так. Тяжелые формы рахита, в виде сильно искривленных ног и выпяченного живота, сейчас уже не встречаются, но врачам по-прежнему приходится сталкиваться с его более слабо выраженной симптоматикой, приводящей к слабости и хрупкости скелета. Причина заболевания – несбалансированное питание, нехватка в детском рационе микроэлементов и витаминов, в особенности витамина D, способствующего усвоению кальция;
- То, что ребенок слишком рано и резко встал на ножки. Некоторым родителям кажется, что, если ребенок начал ходить до года, это говорит о его хорошем здоровье, они даже поощряют к этому свое чадо и гордятся таким фактом. Но в природе всему свое время, и «нарушение графика» в любую из сторон – как с отставанием, так и с опережением, – нежелательно. Не пройдя предварительной подготовки в виде ползания на четвереньках и различных упражнений (приседаний, перетаптываний) у «балетного станка», в роли которого может выступать любая мебель, от дивана до табурета, детский скелет и мускулатура не получает необходимой предварительной закалки, а это чревато последствиями;
- Лишний вес. От тех же самых прабабушек и прадедушек, чье детство пришлось на военные голодные годы, к нам пришло убеждение, что худоба – признак нездоровья и недоедания, а здоровый ребенок должен хорошо кушать и быть толстеньким, пухленьким и в «перевязочках». Современным детским медикам приходится часто сталкиваться с проблемой перекармливания, когда дети, не успев пройти до конца первый год своей жизни, порой набирают вес до 12-15 кг, что является нарушением всех биологических норм;
- Неправильный подбор обуви. Многие родители обувают малышей в пинетки – ботиночки без подошвы, напоминающие носочки. Но так можно делать лишь до тех пор, пока дети не начинают вставать на ножки. С этого времени их обувь должна иметь легкую и гибкую, но не мягкую подошву, устойчивый каблук высотой от 0,5 до 1 см, высокий упругий задник и бортики, создающие надежную опору для голеностопного сустава. Его фиксация в правильном положении обеспечивается шнуровкой, застежкой или надежной «липучкой» – это также необходимая деталь малышовой обувки, предохраняющая стопу от развития деформации.
Причины развития патологии
В ходе эволюции наша стопа сформировалась так, чтобы принимать на себя и равномерно распределять вес человеческого тела. Роль стопы заключается в том, чтобы обеспечивать наибольшую амортизацию во время ходьбе, беге и прыжках. К тому же благодаря уникальному анатомическому строению стопы, человек ходит в вертикальном положении, не заваливаясь при этом вправо — влево, взад — вперед. Выступающие своды ступни направлены в две стороны: поперечную и продольную. Так, взрослый человек имеет в качестве опоры три точки:
- элемент большой плюсневой кости;
- пяточный бугор;
- пятая по счету плюсневая кость.
Патология встречается у молодых женщин значительно чаще, поскольку они носят обувь на высоких каблуках. Визуально ноги с такой деформацией напоминают букву «Х». В то же время пяточная кость и пальцы направлены в одну сторону (наружу), а средняя часть стопы смещена вниз.

Таким образом, развитию деформации способствует:
- слабость связочного аппарата;
- заболевания соединительной ткани;
- вес (при ожирении создается дополнительная нагрузка на стопы, что приводит к их деформации);
- ношение неудобной обуви на высоких каблуках.
Осложнения и последствия

При отсутствии своевременного лечения вальгус стопы у ребенка может перерасти в значительно более серьезные проблемы с опорно-двигательным аппаратом.
В частности, при вальгусе стоп возрастает нагрузка на коленные суставы, в результате чего происходит их деформация, разрушение.
С течением времени аналогичные процессы происходят и в тазобедренных суставах. Походка ребенка нарушается уже в значительной степени.
Возрастает нагрузка на позвоночник, происходит его искривление, разрушение позвонков. А это, в свою очередь, приводит к существенному ограничению подвижности ребенка.
Методы терапии
Лечить вальгусную деформацию необходимо несколькими методами. Только при таком комплексном подходе можно надеется на хороший результат. Абсолютно все терапевтические методики направлены на нормализацию формы стопы и избавление от неприятных симптомов.
Наиболее эффективными и доступными методами лечения вальгусного плоскостопия являются: массаж, физические упражнения, ношение специально изготовленной обуви. Также часто применяется электрофорез, обёртывание воском, иглоукалывание и ножные ванны.
Массаж
https://youtube.com/watch?v=uVyWTOCcaKY
Такой метод лечения вальгусного плоскостопия у детей является достаточно эффективным. Сеансы проводят совместно с прочими процедурами укрепляющими организм
Помимо массажа стоп, внимание следует уделить пояснице, поскольку именно тут происходит разветвление нервных окончаний, которые направляются к мышцам ног
Для проведения массажа при вальгусной стопе необходимо уложить пациента на живот и подложить специальный валик под стопы. Используя щипцеобразный захват, подошву следует хорошо растереть и размять, ритмично массируя.
Лечебный массаж стоп при плоско вальгусном заболевании отлично стабилизирует тонус мышц, избавляет от напряжения, укрепляет мышечную ткань.
Также благодаря массажу улучшается кровоснабжение, обогащаются кислородом ткани и связки, что нормализует развитие ног.
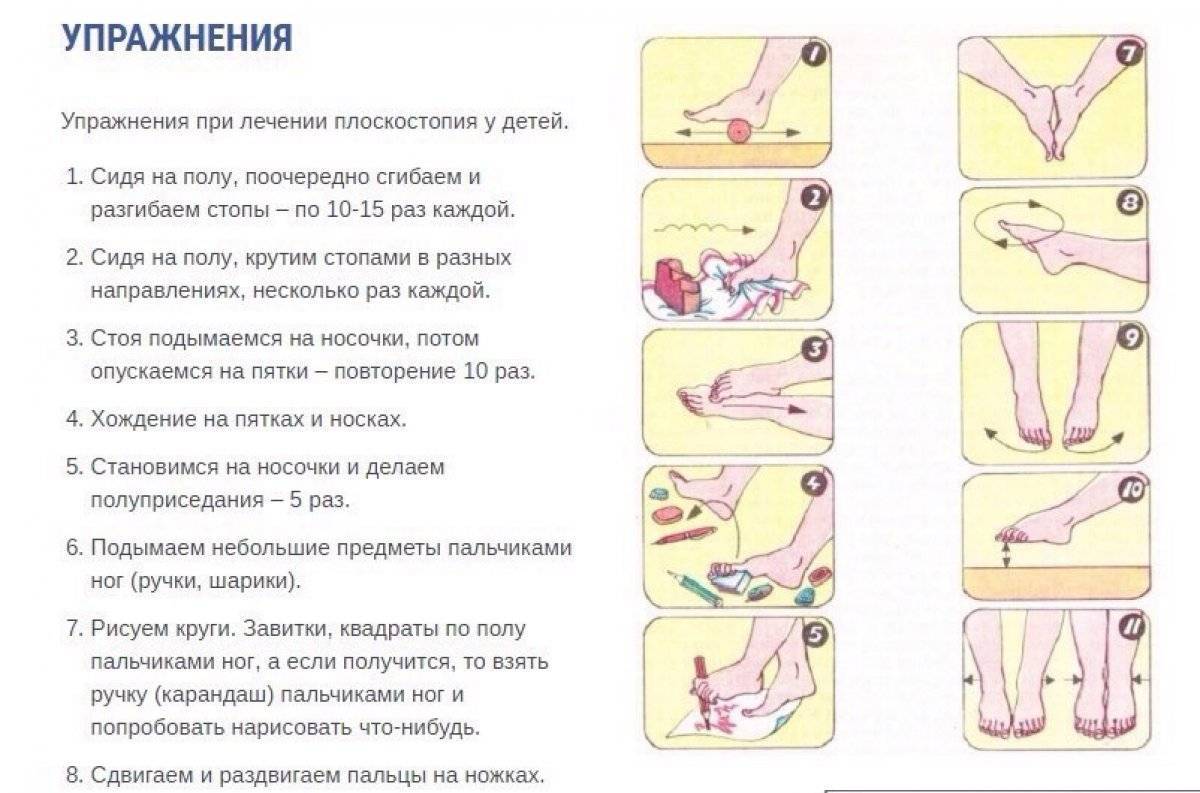
Процедура будет эффективней, если массаж при вальгусной деформации ног у детей и прочих видах плоскостопия будет дополняться следующими специально разработанными упражнениями:
- Захват и удерживание подошвой мяча или игрушки;
- Сгибание и разгибание подошвы;
- Шевеление пальцами;
- Захват и удерживание подошвой мяча или игрушки;
- Вращение голенью.
Стоит всегда помнить, что проведение массажа при плоско вальгусной стопе – самый простой вариант бизисного лечения.
Лечебная гимнастика
https://youtube.com/watch?v=HETlqHGJYXE
Проведение лечебно-гимнастических процедур является обязательной мерой при терапии вальгусногоплоскостопия. Упражнения следует выполнять босиком или же в тонких носках. Комплекс таких мероприятий направлен на привыкание стопы к нахождению в правильном положении, особенно при ходьбе.
Делая первые шаги, ребенок, для увеличения своей площади опоры, очень широко расставляет стопы. До трех лет такая походка считается нормой, а в дальнейшем вырабатывается правильная и устойчивая постановка стоп.
Лучшим упражнением при вальгусном искривлении, направленным на вырабатывание правильных навыков ходьбы, специалисты считают хождение по своеобразной узкой дорожке. Ее ширина не должна превышать 15 сантиметров.
Использовать можно длинную доску, рисунок на ковре или просто нарисовать две параллельные лини мелом на полу. Ребенку необходимо предложить пройти весь путь, не заступая за приделы дорожки.
Для этих же целей может использоваться готовое решение: танцевальные ортопедические коврики!
Детям с заболеванием искривленные вальгусные стопы показаны упражнения на шведской стенке, а также плавание. Проведение водных процедур благоприятно влияет на весь организм ребенка, улучшает метаболизм, повышает иммунитет.
Прыжки на рифленом ортопедическом коврике, постеленном в ванной, также окажут положительное действие. Дети с удовольствием занимаются гимнастикой во время купания на специальном покрытии, поскольку упражнения становится выполнять легко, так как вода снимает лишнюю нагрузку и ножка свободно двигается.
Ортопедическая обувь

Ботинки, сандалии для ребенка с вальгусным, и не только, плоскостопием должны подбираться более чем основательно. Они должны быть выполнены из достаточно жесткого материала, чтоб удерживать стопу и пятку в правильном горизонтальном положении.
Специалисты рекомендуют выбирать для постоянного ношения ортопедические высокие ботинки, фиксирующие полностью весь голеностопный устав.
Размер ортопедической обуви должен быть подобран, отталкиваясь от длины стопы ребенка. Подошва должна быть немного (на 1 см) длиннее самой ноги. Также обязательно наличие небольшого широкого каблука.
Детям с врожденной патологией вальгус стопы категорически запрещается носить обувь на мягкой, плоской подошве без задников (шлепки, валенки, резиновые сапоги и прочее). Также не рекомендуется носить чужую обувь, поскольку это принесет только вред неокрепшим детским ногам.
Степени развития
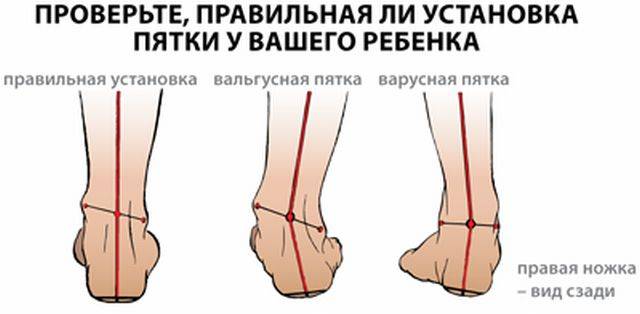
К возможным причинам относится аномалия внутриутробного формирования эмбриона. Патология не поддается ортопедической коррекции.
Компенсированная форма вальгуса характеризуется незначительным уплощением свода, стопа расширена и удлинена, задний отдел пронирован. Дискомфортные ощущения у ребенка появляются только после длительных физических нагрузок.
При субкомпенсированной форме свод не прослеживается, подошва сильно расширена в среднем отделе. Наблюдается нарушение походки, на тыльной поверхности стопы усиливается венозный рисунок, происходят изменения в голеностопном суставе. При таком типе вальгусного плоскостопия у детей отмечается быстрая утомляемость даже после умеренных физических нагрузок, заваливание при ходьбе, частичная деформация стопы.
У малышей с декомпенсированной формой заболевания продольный свод отсутствует, тыльная поверхность уплощается, ступня широкая, плоская. Походка становится шаркающей, тяжелой, может возникать хромота. Длительная ходьба, подвижные игры вызывают появление болевых ощущений, к концу дня образуется отечность конечностей. Деформация заметна невооруженным глазом.
Клинико-рентгенологическая классификация позволяет подобрать адекватные способы лечения, контролировать терапевтическую динамику, отмечать прогрессирование патологии.
Методы лечения
Устранить проблему можно консервативным, либо хирургическим путем. К оперативному вмешательству прибегают только в исключительных случаях, когда остальные методы не дают ожидаемого эффекта.
К консервативному лечению относят ЛФК, специальный массаж, использование ортопедической обуви или стелек. Хорошо, если данные терапевтические методы используются в комплексе.
Как делать гимнастику?

Ребенок, страдающий вальгусом стоп, должен много двигаться.
Помимо обычных общеукрепляющих упражнений необходимо ежедневно выполнять и комплекс специально разработанных, позволяющих скорректировать форму стопы.
Хорошо помогают такие упражнения как:
- Ходьба, опираясь на внешнюю сторону стопы.
- Приседания, не отрывая стопы от пола.
- Хождение по рельефной поверхности (если есть такая возможность, ребенок может ходить босиком по земле, песку, гальке). В домашних условиях можно в большую емкость насыпать песок или крупу, по которой ребенок должен ходить несколько минут.
- В ванну наливают небольшое количество теплой воды (комфортной для тела), на дно ванны кладут резиновый массажный коврик. Ребенок должен ходить по нему 5-10 минут.
- Малыш может собирать пальцами ног мелкие предметы, разбросанные по полу.
- Из положения сидя, ребенок перекатывает ногами (используя всю стопу) небольшой мячик. Хорошо если его поверхность будет рельефной, в этом случае имеет место еще и эффект массажа.
Каковы признаки ДЦП у ребенка? Читайте об этом тут.
Массажные техники
Массаж является действенным способом коррекции вальгуса стоп. Необходимо положить ребенка на твердую поверхность (пеленальный или массажный столик), под коленки подложить мягкий валик.
Массаж начинают с области поясницы. Для проработки используют поглаживающие, растирающие, разминающие движения, а также похлопывания подушечками пальцев.
После этого переходят к ягодицам и ножкам
Особое внимание необходимо уделить задней стороне голени. Здесь движения могут быть более интенсивными

Далее прорабатывают внутренние края стопы.
Тут необходимы растирающие, давящие движения.
Массажные движения не должны причинять ребенку боль и дискомфорт, поэтому осуществлять процедуру необходимо максимально осторожно. Лучше всего, если изначально доверить эту работу специалисту
Массаж и гимнастика при плосковальгусной установке стоп в этом видео:
Ортопедическая обувь и стельки
Для успешной коррекции вальгуса стопы необходимо носить специальную обувь, оснащенную жестким задником, супинатором. Обувь должна придавать стопе правильное положение, и надежно фиксировать ее во время ходьбы.
При этом обувь должна соответствовать размеру ноги ребенка, быть выполнена из качественного материала, не натирающего кожу, позволяющего ножкам дышать.
Такая обувь стоит несколько дороже обычной, но ее использование – обязательное условие для успешного лечения.
Ортопедические стельки так же способствуют установлению правильного положения стопы при ходьбе. Стельку необходимо подбирать в соответствии с индивидуальными особенностями стопы, стадией развития патологии.
Общая характеристика
Стопы здорового человека имеют два свода: продольный и поперечный. Они нужны для того, чтобы правильно распределять нагрузки на ноги, поддерживать равновесие и смягчать тряску при ходьбе. Вальгусная деформация – это распространенная патология стоп, при которой нарушается их форма и функции. Человек при ходьбе опирается на внутреннюю поверхность стопы, при этом пятка и пальцы отклоняются наружу. Это одна из форм плоскостопия, при которой распластывается продольный свод стопы. Встречается патология довольно часто. Подвержены ей в основном взрослые, но встречается она также у детей.
Распространенной разновидностью аномалии является вальгусная деформация большого пальца стопы. Она встречается чаще всего у людей старше 30 лет. Палец деформируется из-за того, что при ходьбе человек с плоскостопием опирается больше всего на него. Такое случается у тех, кто предпочитает носить обувь на высоком каблуке или же с узким носком. При хождении на каблуке наибольшая нагрузка приходится на пальцы, стопа не выполняет своих функций. Межпальцевые связки не выдерживают больших нагрузок, и большой палец отклоняется от своей оси.
А при ношении узкой обуви пальцы оказываются сжаты, из-за чего тоже неправильно распределяется нагрузка на них. Первый палец отклоняется от своей оси, но его ногтевая фаланга наклоняется к остальным пальцам, в результате этого плюсневый сустав выпячивается наружу. Это и есть косточка, которая «растет». Но на самом деле просто происходит отклонение головки плюсневой кости. Такая разновидность вальгусной деформации получила название «халюс вальгус». С возрастом эта патология встречается у все большего числа людей, особенно часто страдают от нее женщины.
Есть три стадии развития этой патологии. Различают их в зависимости от величины угла отклонения первого пальца от своей оси. При наклоне его до 20 градусов говорят о первой стадии деформации. Если угол составляет от 20 до 35 градусов – это вторая стадия. На третьей палец отклоняется больше, чем на 35 градусов.
Важно: вальгусную деформацию можно вылечить консервативными методами только на начальном этапе. Когда появляются боли, а пальцы сильно деформируются, помочь может только операция
Причем на поздних стадиях патологии деформация сопровождается серьезными осложнениями. Это может быть артроз или артрит суставов, хронический бурсит, тендовагинит, искривление позвоночника, остеохондроз. Нарушается кровоснабжение переднего отдела стопы, снижается чувствительность.
Специализированная техника массажа
Лечебная процедура должна выполняться с соблюдением очередности манипуляций. Начинают массаж с разогревания мышц (руки выполняющего процедуру должны быть теплыми).
Используют приемы классического массажа в такой последовательности:
- растирание;
- разминание;
- вибрацию.
Ребенка укладывают на живот, под голени помещают валик, ноги слегка приподняты. Тело должно быть расслаблено. Начинают выполнять процедуру с массажа спины, переходят к пояснично-крестцовой области, ягодицам, голеням, стопам.
Массажные движения направлены от позвоночника в боковые стороны и вниз. Позвонки массировать нельзя.
Сначала выполняют легкое поглаживание, незначительное растирание. Понемногу усиливают воздействие. После того как кожные покровы станут теплыми и слегка покраснеют, выполняют более глубокое разминание.
В ягодичной области допускаются круговые и постукивающие движения. При массировании задней поверхности бедер движения выполняют вверх и в стороны от подколенного пространства.
При работе с голеностопным суставом движения выполняют снизу вверх. У детей с плосковальгусной патологией данная часть ног находится в постоянном напряжении.
Вверх от ахиллова сухожилия (после растирания и разминания) выполняют щипки: мышцу захватывают и сразу отпускают. После этого двумя руками выполняют разминание и вибрационные движения ребрами ладоней.
Стопу аккуратно растирают в направлении от пальчиков к пятке, круговыми движениями больших пальцев разминают плюсневые кости.
Завершают комплекс поглаживанием всех зон. Ребенка поворачивают на спину, подкладывают под ноги валик. Начинают массировать переднюю часть бедра, затем переходят на боковые части голеней. Тщательно разминают пальцы, на стопе движения выполняют снизу вверх.
Для детей до 2 лет
Детский массаж для лечения пациентов до 2 лет выполняют в строгой последовательности:
- ребенка укладывают на пеленальный стол животом вниз, стопы располагаются по краю;
- под голени подкладывают валик;
- начинают процедуру с поглаживаний вдоль позвоночника, заканчивают растиранием;
- растирают и разминают ягодицы, выполняют похлопывание и поглаживание;
- поглаживают ноги в области бедер, затем используют «рубление» пальцами и вновь поглаживание;
- разминают заднюю поверхность бедра, поворачивают ребенка на спину, разминают переднюю поверхность бедра;
- выполняют растирание и похлопывание;
- заканчивают поглаживанием.
Массаж необходимо повторять ежедневно по 2-3 раза в течение 10-15 минут.
С 3 лет и старше
При вальгусном деформировании у детей до 2 лет применяют только массаж, начиная с 3 лет и старше используют:
- лечебную физкультуру;
- ортопедическую обувь и стельки;
- массаж стоп и применение ортопедических ковриков;
- иммобилизацию с применением гипсовых повязок;
- физиопроцедуры;
- оперативное вмешательство.
Целью лечения является укрепление мышц и связок на стопах, восстановление формы и функций нижних конечностей.
Для взрослых
Важное значение отводится правильной диагностике и установке стадии заболевания. После этого назначают лечение, которое может продолжаться в течение длительного времени. Применяются 2 метода:
Применяются 2 метода:
- консервативный;
- хирургический.
Консервативный метод включает:
- ношение ортопедической обуви (использование специальных стелек, супинаторов, шин);
- тщательное выполнение рекомендаций врача;
- устранение воспалительного процесса с помощью лекарственных препаратов (в полость сустава вводится гормональные средства);
- массаж (курс из 10 процедур рекомендуется повторять через несколько месяцев);
- гимнастика (ходьба на полупальцах, внешней стороне стоп, ходьба по неровной поверхности);
- физиотерапевтические процедуры (ударно-волновая терапия улучшает циркуляцию крови, устраняет отечность и боль).
При отсутствии положительных результатов консервативного лечения и дальнейшего прогрессирования деформации требуется оперативное вмешательство. Применяют следующие способы:
- фиксацию сустава;
- удаление нароста;
- пересадку сухожилий;
- имплантацию суставов.
Причины развития
Причинами развития недуга являются:
- Дисплазия соединительной ткани — наиболее распространенная причина, которая возникает в результате экологического загрязнения воды, почвы и воздуха, некачественных продуктов питания. Все это приводит к аномальному развитию соединительной ткани малыша, атаке и других органов.
- Неудобная детская обувь, которая плохо фиксирует ногу.
- Ребенок лишен физической нагрузке (дома в саду, яслях).
- Наследственные метаболические заболевания (заболевания щитовидной железы и диабет);
- Наследственный остеопороз.
- D-гиповитаминоз в следствие чего костная ткань формируется уже дефектной.
- Нехватка кальция и фосфора, а также нарушение их всасывания в результате заболеваний ЖКТ.
- Травмы и повреждения стопы.
Также специалисты выделяют несколько теории происхождения недуга:
- теория наследственной слабости мышечно-костной ткани;
- анатомическая теория;
- статико-механическая теория;
- вестиментарная теория.
И три степени тяжести плосковальгусного искривления:
- легкую;
- среднюю;
- тяжелую.
Первые симптомы патологии наблюдаются при первых шагах ребенка
Поэтому крайне важно сразу диагностировать недуг и приступить к его устранению. Если этого не сделать своевременно, то ребенка ожидает не только деформация стоп, но и голеностопных, коленных и тазобедренных суставов, нарушение осанки и искривление позвоночника
В результате перегружаются мышцы, страдают суставы и нарушаются их функции, появляются боли и нарушение походки. В очень раннем возрасте могут появиться артриты, артрозы, остеоходрозы и инвалидность.