Запрещенные действия
Конечно, вы хотите поскорее увидеть кожу малыша красивой, румяной, без белых точек и лишних пятнышек, сделать как можно больше фотографий новорожденного. Такое желание может привести к опасным действиям. Вот, чего нельзя делать:
- Нельзя выдавливать белые точки. К их исчезновению это не приблизит, зато может привести к занесению инфекции, ведь новорожденным деткам не нужно многого, чтобы подхватить какую-нибудь болячку. Кроме того, нежная кожа ребенка травмируется от подобных действий;
- Запрещено смазывание кожи лица малыша лосьонами, содержащими спирт. Это может спровоцировать появление ожогов на коже, а избавится от них гораздо сложнее, чем от белых милий;
- Не используйте йод, зеленку, жирные крема. Первые могут также вызвать ожоги, а смазывание кремом приводит к дополнительной закупорке сальных желез, что только увеличит временной промежуток, в течение которого белые точки будут проходить;
- Сушить кожу присыпкой также не стоит;
- Не нужно давать новорожденному какие бы то ни было лекарства, стоит помнить, что белые милии – это не болезнь.
О том, какие средства должны быть в вашем арсенале для ухода за новорожденным читайте в статье: Аптечка для новорожденного>>>
Любое вмешательство в физиологическое становление организма может нанести вред малышу, поэтому лучше поступиться желанием поскорее сделать кожу личика идеальной, и дать возможность милиям исчезнуть самостоятельно.
Через пару месяцев вы и вовсе забудете о том, что когда-то маленький носик был украшен белыми точками. Медицина знает несколько печальных случаев лечения чересчур заботливыми родителями белых точек у новорожденных. Положительного эффекта в результате самолечения замечено не было, а вот негативных последствий было достаточно.
Как проявляется ветрянка у детей?
У заболевания есть четыре периода со своими признаками и симптомами.
После инфицирования вирусу требуется около двух недель (от 13 до 17 дней)7, чтобы размножиться и набрать силу. В это время заболевание протекает без симптомов, и догадаться об инфекции никак нельзя.
За 1–2 суток до появления сыпи наступает непродолжительный период общего недомогания7. У малыша может вырасти температура, он может стать вялым и плаксивым. Первые признаки заболевания не специфичны и соответствуют половине болезней в медицинском справочнике, так что заранее диагностировать заболевание и начать лечение не получится. Продромальный период может пройти без явных симптомов, но инфекция уже почти на пике, и малыш стал заразным для окружающих.
На этом этапе появляются характерные первые симптомы, и нужно начинать лечение. В разных местах тела малыша, в первую очередь, на лице, груди и спине, неожиданно возникают небольшие розовые пятна диаметром 2–4 мм, которые вскоре приподнимаются над кожей, становятся выпуклыми узелками. Сыпь наливается мутноватой жидкостью, через некоторое время пузырьки подсыхают, и на их месте появляются корочки8. Чтобы вам было понятнее, как они выглядят, посмотрите фото ниже.
Три стадии развития сыпи: узелки, пузырьки и корочки.
Одним из отличительных проявлений ветрянки является волнообразный характер высыпаний, т.е. после первой сыпи и, возможно, небольшого затишья, начинается следующая вирусная атака, и так несколько раз. В результате на коже малыша может одновременно присутствовать сыпь на всех стадиях — узелки, пузырьки и корочки. Период высыпаний длится от 2 до 5 дней, иногда дольше. Обычно он сопровождается общим недомоганием и повышением температуры вплоть до 39–40 °C.
Чтобы проследить динамику заболевания, делайте фото тела малыша пару раз в сутки и сравнивайте их. Так вам станет понятно, когда высыпания пойдут на спад.
Период выздоровления
Через несколько дней вы заметите, что новых узелков и пузырьков на коже малыша больше не появляется, а из проявлений заболевания остались лишь корочки. Это хороший признак: инфекция побеждена, а вы наблюдаете остаточные эффекты, которые надо просто переждать. Корочки отпадут в течение 1–2 недель1.
Обычно после полного выздоровления ветрянка не оставляет у маленьких детей никаких следов на коже, но для этого желательно не ковырять корочки. Объяснить крохе, почему не надо трогать зудящие болячки, непросто, но вы постарайтесь. Иначе малыш может травмировать более глубокие слои кожи или занести в ранки другие инфекции, и эти повреждения могут остаться навсегда.
Виды дифтерии
Патологический процесс классифицируется по степени тяжести и локализации поражения. В 9 случаях из 10 дифтерия поражает верхние дыхательные пути, чаще всего страдает глотка. Намного реже диагностируются случаи развития дифтерии носа, половых органов, кожных покровов. Крайне редко отмечается развитие дифтерии глаза. Наглядно ознакомиться в разновидностями болезни можно на фото к статье.
Заболевание носа
В большинстве случаев дифтерия носа развивается параллельно с аналогичным заболеванием ротоглотки. Признаки интоксикации при этой форме дифтерии незначительны, отмечается повышение температуры тела пациента в пределах одного градуса. Данный вид дифтерии сопровождается следующими признаками:
- отечность подкожной клетчатки шеи и щек (при токсической форме патологического процесса);
- пленчатые налеты в носовой полости;
- появление мокнущих участков в области лба, щек и крыльев носа, которые со временем преобразуются в засохшие корочки;
- кровянисто-гнойное или серозно-гнойное отделяемое из носа.
Дифтерия зева
Патологический процесс в области зева развивается у большинства детей, заразившихся дифтерией. У малышей, которые прошли иммунизацию, болезнь протекает в легкой форме, без осложнений. Как правило, спустя 7-9 дней с момента проявления первых симптомов при адекватном лечении ребенок полностью выздоравливает.
При системном воздействии экзотоксина, попадающего в организм непривитого пациента, и отсутствии своевременной медицинской помощи, через неделю после начала болезни она может переходить в более тяжелую токсическую форму. В любом случае для дифтерии зева характерен комплекс признаков, которые позволяют быстро дифференцировать ее от других заболеваний:
- увеличенные шейные лимфоузлы;
- пленчатый налет белого цвета на миндалинах (спустя трое суток пленка меняет оттенок на серо-желтый или серый);
- миндалины краснеют и отекают;
- незначительное повышение температуры тела.
Переход заболевания в токсическую форму характеризуется резким ухудшением состояния пациента. Это объясняется сильной интоксикацией организма вследствие интенсивной жизнедеятельности возбудителей заболевания.
Для токсической формы дифтерии зева у ребенка характерна следующая специфическая симптоматика:
- болезненность шейных лимфоузлов, которые сильно увеличиваются;
- отечность подкожной клетчатки в шейной области, иногда – в районе грудной клетки;
- распространение налета на все ткани носоглотки;
- отечность миндалин, мягкого и твердого неба;
- гнусавость голоса;
- боли в животе;
- многократная рвота;
- ксеротомия;
- бледность кожных покровов;
- апатия;
- сонливость;
- сильные головные боли;
- жар до 41 градуса.
Инфекция гортани (дифтерийный круп)
Дифтерия гортани также является распространенной формой патологии, поражающей детей в возрасте от 8 до 10 лет.
Осиплый голос, афония, характерный отрывистый кашель – это основные признаки, по которым можно заподозрить развитие этого заболевания у детей.
Патологический процесс в гортани развивается постепенно, специалисты выделяют три стадии заболевания:
- кашель, сиплый голос, повышенная температура 37 градусов;
- стенотическая стадия – развивается спустя 1-2 суток с момента появления первых симптомов, характеризуется отечностью слизистых оболочек, появляется стеноз гортани, на поверхности слизистой формируется характерная дифтерийная пленка;
- асфиксия – у пациента проявляется сонливость, он становится слабым и вялым, отмечается усиленное потоотделение и учащенное сердцебиение, высок риск летального исхода.
Другие разновидности дифтерии
В некоторых случаях дифтерия поражает кожные покровы, половые органы, глаза пациента. Если патология развивается на коже, на ней появляется налет грязно-серого оттенка, отмечается гиперемия, любые повреждения (даже мелкие царапины) заживают очень долго. Заболевание глаз по симптомам похоже на конъюнктивит с образованием серых пленок на конъюнктиве.
Принципы лечения
Большинство причин, по которым у ребенка побелели десны, на них появились белые прыщики, точки или наросты, не представляют собой большую опасность. Например, кисты при “жемчужнице” проходят самостоятельно без какого-либо вмешательства. Иногда лечение сводится к простому соблюдению правил гигиены и обработке рта отварами трав.
ЧИТАЕМ ТАКЖЕ: у новорожденного прыщики на лбу

При лечении такого же белого налета у новорожденных можно прибегнуть к помощи содового раствора. Он делается в пропорции 1 чайная ложка соды на стакан воды. Далее на палец следует намотать стерильный бинт, смочить его в растворе и снять налет с десен.
Часто шишки и пятна – предвестники появления молочных зубов. Этот период нужно просто переждать и обеспечить более чуткий контроль над малышом, чтобы он не смог повредить десна и занести инфекцию в ротовую полость.
Несмотря на то, что данные образования чаще всего абсолютно безопасны, и как обычно говорит доктор Комаровский – мамочки могут впасть в панику на ровном месте, все же не стоит прибегать к самолечению и отказываться от осмотра специалиста. Белая точка может сигнализировать о возможном развитии стоматита или инфекции. При невнимательном отношении к этому вопросу со временем у ребенка могут появиться боль, зуд, потеря аппетита, повышенная температура. Точки увеличатся в размере, их станет больше, могут образоваться язвы.
Конечно, в современном мире мамам доступны форумы и сайты, на которых можно найти информацию, фото и сравнить симптомы, однако точный диагноз и эффективное лечение в случае необходимости способен назначить исключительно врач. Своевременная и правильная терапия – залог успеха и здоровья детей.
Лечение контактного дерматита у ребенка: что можно сделать самостоятельно и когда нужно обратиться к врачу
Контактный дерматит у детей может возникнуть в результате воздействия различных раздражителей на кожу. Это может быть синтетическая одежда, частый контакт с водой или даже повышенная чувствительность к отдельным продуктам, таким как мыло или шампунь. Чтобы избежать этого, следует изменить условия обитания, уменьшить контакт с раздражителями и применять местные средства для снятия симптомов.
Самостоятельное лечение контактного дерматита у детей может включать использование местных кремов и лосьонов, которые могут уменьшить зуд и раздражение. Кроме того, следует избегать контакта с раздражителями и поддерживать кожу в хорошем состоянии, включая средства для увлажнения и дополнительные защитные меры.
Однако, если симптомы не прекращаются через несколько дней или становятся хуже, следует обратиться к врачу для получения специального лечения. Врач может назначить противовоспалительные мази, кормящие кремы или пероральные лекарства, чтобы лечить контактный дерматит у детей и улучшить состояние кожи.
В многих случаях лечение контактного дерматита у детей может быть достаточно эффективным, если обращать внимание на симптомы и принимать соответствующие меры. Удачное лечение контактного дерматита у детей требует поддержки и сотрудничества со стороны родителей для реализации предусмотренных мер и общения с врачом
Диатез у грудничков
С этой проблемой часто сталкиваются молодые родители. Многие из которых считают, что это заболевание, хотя на самом деле — это сигнал организма о неправильной работе определённых систем или органов. Характерная корочка на лице, а в особенности на щеках младенца, желтоватые, красные чешуйки, расположенные на разных участках кожного покрова, вызывают страх у родителей. Но для решения проблемы требуется своевременная реакция на симптомы диатеза, чтобы вовремя стабилизировать обмен веществ.
У грудных детей диатез развивается вследствие определённых факторов. Можно выделить основные причины диатеза у грудничков:
- употребление продуктов, которые являются аллергенами и вызывают аллергическую реакцию. К ним относятся: цитрусовые, мёд, коровье молоко, клубника и кофе. Именно они приводят к высыпанию на теле малыша — корочек и красноты на кожном покрове;
- сложная беременность — токсикоз на ранних и поздних сроках;
- наследственность;
- приём во время беременности запретных медикаментов;
- плохая экология;
- неправильное питание грудничка, а именно ранний прикорм.
Аллергия
В той или иной форме аллергия диагностируется у 30% современных детей. Она выражается в повышенной чувствительности организма к различным веществам – пищевым продуктам, компонентам бытовой химии, пыльце растений и так далее. В младенческом возрасте аллергия (экссудативно-катаральный диатез) чаще проявляется в виде кожных симптомов, то есть в форме высыпаний у грудничков.
Очень актуальный вопрос: как отличить акне новорожденных от диатеза? Белая мелкая сыпь на лице у новорожденного, которая не зудит и не воспаляется, – это цветение. Красные, шелушащиеся прыщики на теле, доставляющие беспокойство малышу, – аллергия. Но поставить точный диагноз способен только врач.
Негативная реакция может возникнуть на продукты, которые употребляет кормящая мама. Чаще всего аллергию провоцируют:
- цельное молоко;
- красная рыба, икра, морепродукты;
- копчености, маринады, соления;
- шоколад, какао;
- фабричные сладости (из-за содержания синтетических красителей, ароматизаторов, консервантов);
- орехи;
- мед;
- помидоры;
- цитрусовые, клубника, а также любые экзотические ягоды и фрукты.
Красные прыщики на лице у грудничка появляются в течение дня после того, как мама съела «опасный» продукт, но бывает и такое, что реакция возникает спустя 2-3 суток, когда аллерген накопится в организме. Сыпь состоит из элементов разного размера (волдырей, прыщей), которые сливаются между собой. Она появляется на щеках, животе, ягодицах, а также на других участках. Грудной ребенок ведет себя беспокойно, так как кожа сильно зудит. При повреждении прыщики покрываются желтоватыми корочками.
Ребенка может «сыпать» не только из-за перечисленных продуктов. Аллергию порой вызывают, казалось бы, безобидные блюда, например, гречневая каша. Врачи советуют кормящим мамам вести пищевой дневник с первых дней жизни малыша. Это позволяет легко отследить, на какой продукт возникла реакция.
Лечение аллергии состоит в коррекции меню женщины. На некоторое время ей назначается гипоаллергенная диета, которая постепенно расширяется. Новые блюда вводятся по одному в 5-7 дней и фиксируются в пищевом дневнике. При этом маме необходимо следить за состоянием малыша.
Если младенец находится на искусственном вскармливании, причиной аллергии может быть неподходящая смесь. Совместно с доктором стоит подобрать гипоаллергенное питание.
Параллельно с изменением рациона педиатр или аллерголог назначает медикаментозное лечение. Оно может включать:
- сорбенты – препараты, помогающие скорее вывести токсины из организма;
- антигистаминные сиропы или таблетки – средства, которые подавляют выработку веществ, провоцирующих симптомы аллергии;
- наружные мази и гели, которые убирают зуд и покраснения.
Помимо продуктов, сыпь у ребенка могут вызвать стиральный порошок, мыло, косметика, текстильные красители, шерсть животных и другие контактные аллергены. Следует проанализировать события, которые предшествовали появлению прыщиков, и устранить раздражители. Временно облегчить состояние помогут антигистаминные медикаменты. Для ухода за малышом стоит использовать максимально натуральные и низкоаллергенные средства, так как защитный барьер его кожи пока еще очень слаб.
Разновидности и симптоматика
В зависимости от симптомов, места локализации и характера сыпи, потничка имеет несколько разновидностей.
Красная потница
Локализуется преимущественно в подмышечных впадинах, в паховых и шейных складках, проявляется мелкими, ярко-красными прыщиками. Младенца могут беспокоить сильный зуд и болезненные ощущения при тактильном контакте или соприкосновении с одеждой. В местах поражения присутствует небольшая отечность. В некоторых случаях наблюдается незначительное повышение температуры.
Эта форма может возникать как у новорожденных, так и грудных детей 1-3 лет. При хорошем уходе не требует медикаментозного лечения и самостоятельно проходит через 10-14 дней.
Рекомендуется тщательно ухаживать за малышом, своевременно совершать гигиенические процедуры, менять подгузники, поскольку данный вид сыпи часто провоцирует более серьезные воспаления, характеризующиеся появлением пузырьков с гнойной жидкостью.
красная потница
Кристаллическая потница
Одна из самых легких форм, которая не вызывает дискомфортных ощущений и самостоятельно исчезает за несколько дней. Характеризуется появлением небольших пузырьков с жидкостью, которые располагаются максимально близко друг от друга. Кроме этого, видны покраснения, присутствует незначительная отечность.
кристаллическая потница
Глубокая потница
Подвержены как дети, так и взрослые. Воспалительный процесс характеризуется образованием гиперемированных пятнышек на участках, где сосредоточено большое количество потовых желез. Симптомы глубокой формы могут существенно отличаться в зависимости от индивидуальных особенностей. В сложных случаях возможны образование язвочек и высокая температура, которая не сбивается.
глубокая потница
Симптомы
Поражения кожи лица: комедоны, папулы, пустулы, в редких случаях — кистозные узлы.
Акне новорожденных похожи на те, которые возникают у подростков в период полового созревания. В некоторых случаях они могут появиться на других частях тела, например на шее, ушах или спине.
Акне новорожденных ни в коем случае нельзя подвергать процедуре выдавливания. Этим вы не ускорите лечение и выздоровление. Всегда нужно помнить, что есть опасность занести инфекцию в организм малыша.
Прежде чем предпринимать какое-либо лечение появившихся у детей воспалений, необходимо четко определить, с чем именно вы столкнулись. Возможно это вовсе не акне новорожденных , а аллергия. Симптомы могут быть схожи и поэтому в данной ситуации лучше обратиться к педиатру и дерматологу, так как только они смогут отличить эти кожные высыпания у детей.
Ювенильные акне представляют глобальную проблему как для врачей, так и для пациентов в силу почти тотальной распространенности этого заболевания (80—90% и более), многолетнего течения, непредсказуемости исхода с возможностью формирования обезображивающих рубцов или перехода в акне взрослых. Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года.
Уточнение диагноза дерматологом проводится с помощью: дерматоскопии высыпаний; рН-метрии кожи; бактериологического исследования (если есть признаки инфицирования).
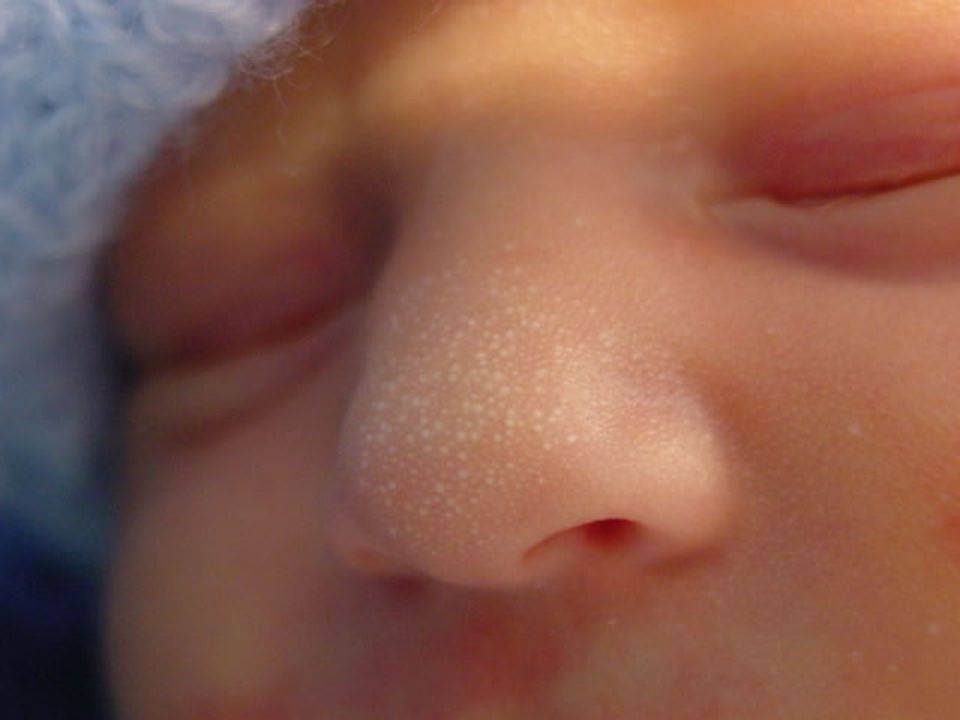
Цветение новорожденных: признаки и причины, фото
Обычно цветение новорожденных проявляется на 2–4 неделе жизни. Это нормальное физиологическое явление, которое свидетельствует о том, что кожа младенца очищается и адаптируется к внешней среде.
Тело человека. Медицинская эниклопедия: — М., 2011
Расскажем подробнее, какие признаки, причины, что делать при появлении такой сыпи. Вот какие внешние признаки указывают на цветение кожи:
- на голове, шее ребенка, грудке и спинке появятся желтоватые, белесые или ярко-розовые участки;
- на щечках и на головке возникают белые прыщики;
- пораженные места не чешутся, дискомфорт ребенок ощущает только при касании влажным полотенцем или салфеткой пораженных участков;
- на покрасневших или побелевших местах образуется корочка.
В зависимости от причины возникновения такая сыпь может продержаться от недели до нескольких месяцев.
Геппе Н.А.: Пропедевтика детских болезней. — М., 2008
Рассмотрим, почему возникает цветение:
Естественное развитие потовых протоков малыша
Доктор медицинских наук, профессор И.Горланов и кандидаты медицинских наук Л.Леина и И.Милявская связали цветение новорожденных с особенностями строения их потовых проток (они прямые, а у взрослого человека штопороподобные). Это приводит к закупориванию и развитию воспалительных процессов. Милиумы (простыми словами младенческие белые прыщи) исчезают быстро, если родители регулярно очищают кожные покровы ребенка.
Гормональный дисбаланс
Цветение новорожденных Комаровский связывает с гормональной атакой, которую переживают малыши, перейдя на грудное вскармливание. У мальчиков такие высыпания — результат действия женского гормона эстрогена.
Эти кожные изменения вызывает и другой гормон — кортизол. Мама переживает сильный послеродовой стресс, мало отдыхает, волнуется за ребенка, и в ее молоке увеличивается количество гормона стресса. Кортизол стимулирует работу сальных желез, у младенца в том числе. Маме нужно осознать, что состояние ее нервной системы и психики — залог здоровья ребенка.
Нарушение гигиенического режима
Если родители неправильно ухаживают за кожными покровами ребенка, редко проводят водные процедуры, то засаливание потовых проток неминуемо. На коже оседают бактерии, которые приводят к гнойным воспалениям.
Таким образом, цветение новорожденных — обычное явление, которое сигнализирует о привыкании ребенка к окружающей среде, грудному молоку, новым питательным веществам и гормонам.