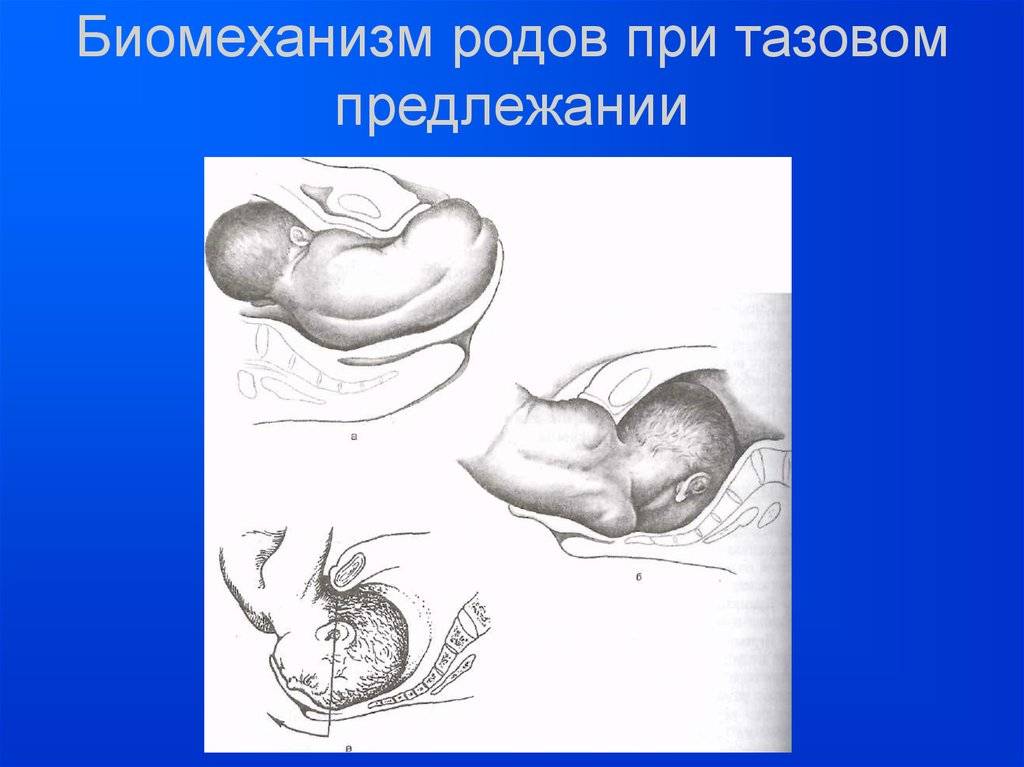
Причины формирования предлежания
Все причины, которые могут провоцировать неправильное положение, можно разделить на две группы. Первая вызвана особенностями или патологиями матери. К ним относятся:
- аномалии в строении матки;
- нарушение объема околоплодных вод (маловодие или многоводие);
- обвитие пуповиной, которая препятствует ребенку повернуться головкой вниз;
- беременность двойней (тройней);
- фиброма матки больших размеров, которая создает механические препятствия для нормального положения;
- пороки развития и аномалии в строении костей таза матери;
- аномалии в развитии плаценты;
- незначительный перерыв между беременностями, особенно если в предыдущей было кесарево сечение;
- снижение тонуса матки – чаще встречается у многократно рожавших или у тех, кто перенес множественные аборты, выскабливания, кесарево сечение или другие операции на матке;
- наследственный фактор.
Тазовое предлежание может быть вызвано аномалиями в развитии плода. Оно часто встречается у недоношенных детей, поскольку плод просто не успевает принять благоприятное положение. Ребенок с недостаточной массой тела, спровоцированной задержкой внутриутробного развития, также слишком активно перемещается в матке.
Наконец, причиной тазового предлежания могут стать такие внутриутробные патологии как гидроцефалия, увеличение щитовидной железы (зоб). Обычно такие патологии обнаруживают еще на ранних сроках беременности во время проведения УЗИ. Женщине может быть рекомендовано прерывание беременности.
Тазовое предлежание представляет определенные риски для ребенка. Смертность при родах в этом случае в 9 раз выше, чем при обычном головном предлежании. 80 % беременностей с таким показателем заканчиваются кесаревым сечением. При естественных родах у роженицы повышается риск разрыва внутренних половых органов, а у ребенка может развиться асфиксия, гипоксия, появиться гематомы. Роды часто осложняются слабостью родовой деятельности.
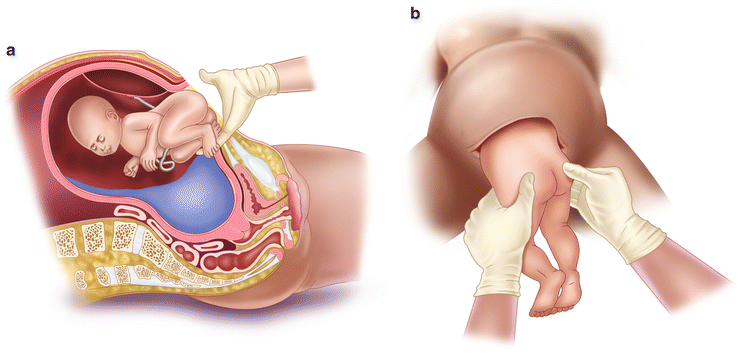
Как проходит кесарево сечение при тазовом предлежании
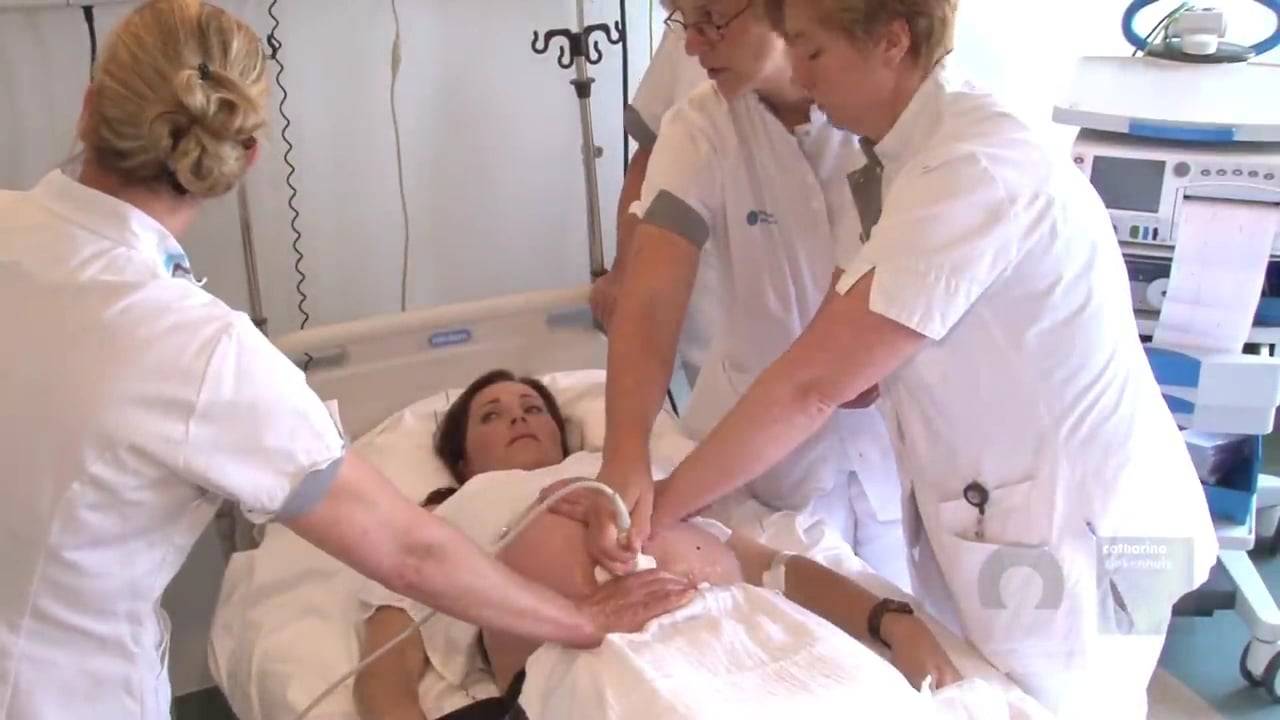
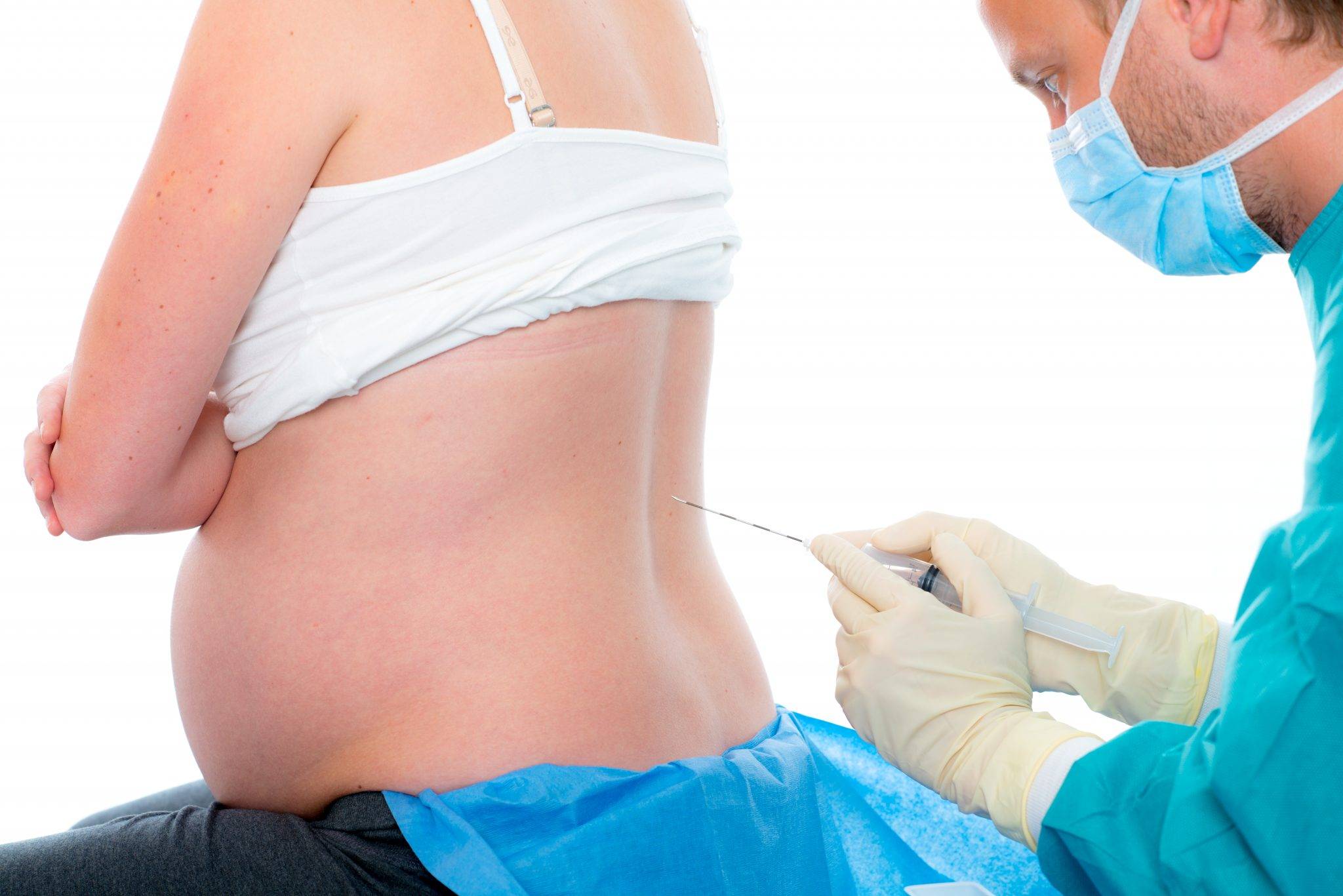
При тазовом предлежании кесарево сечение проводится под спинальной анестезией. Делают запланированную операцию по этапам:
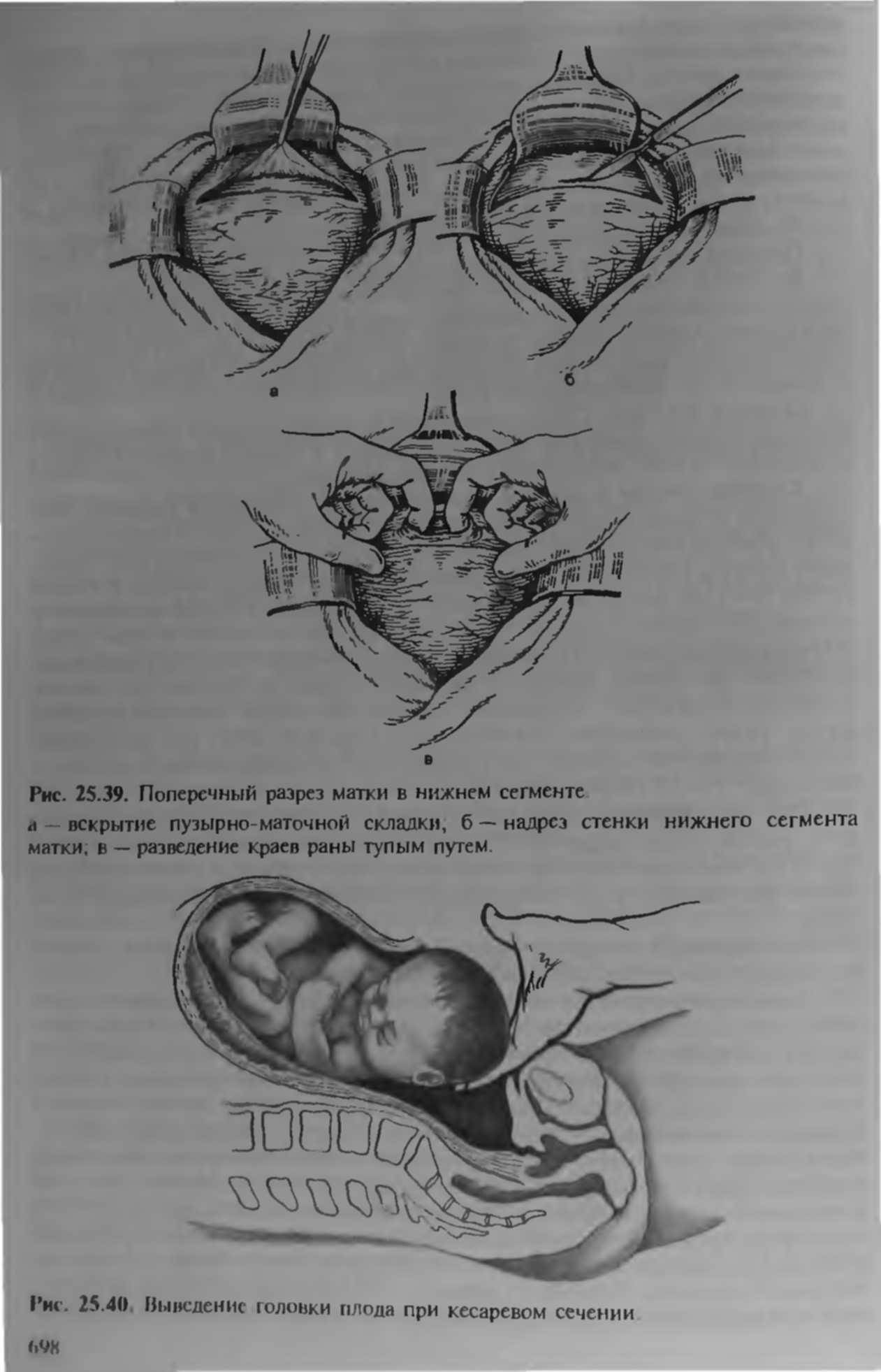
- Горизонтальный разрез над лобком (по складе под животом) около 10 см.
- Разрез матки в нижней части.
- Прокол околоплодного пузыря, откачивание вод.
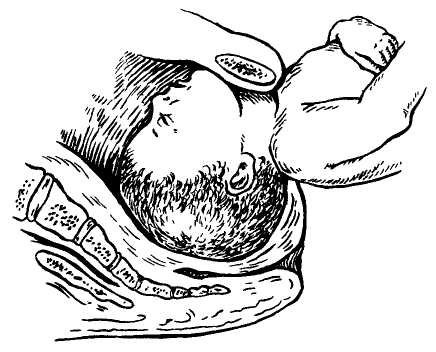
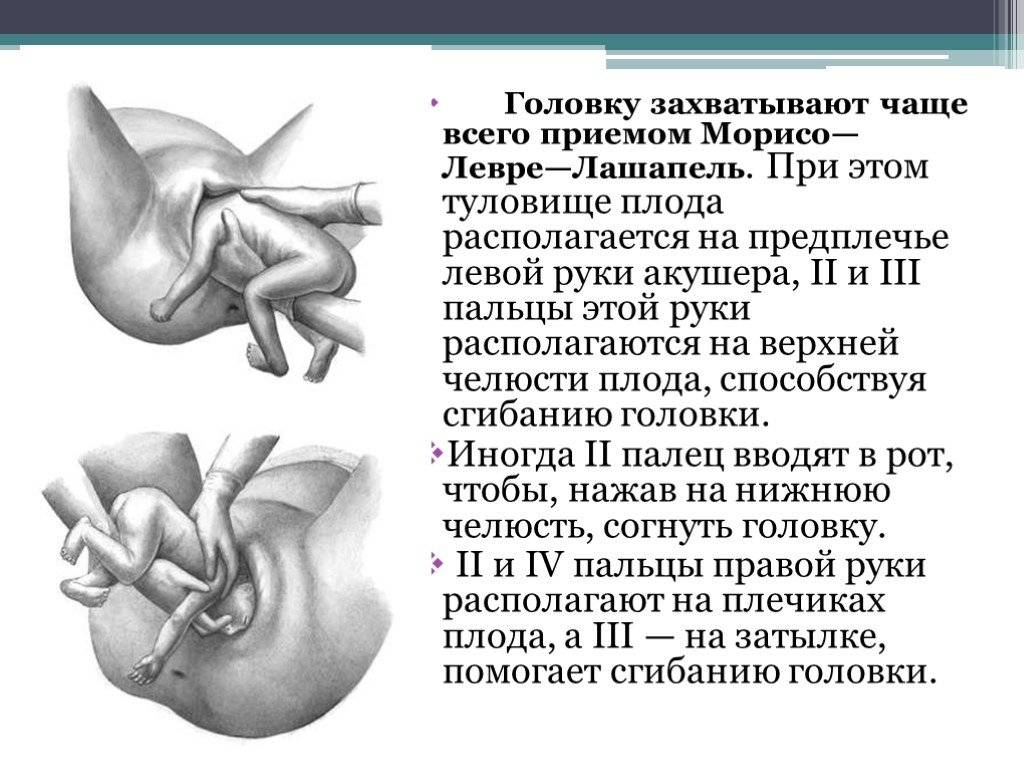
- Извлечение ребенка за паховые сгибы или ножки, бережное выведение головки.
- Перерезание пуповины.
- Отделение плаценты от матки.
- Ушивание (послойное) тканей.
- Повязка и лед на низ живота.
 Кесарево сечение при тазовом предлежании
Кесарево сечение при тазовом предлежании
Экстренная операция
При тазовом предлежании может возникнуть ситуация, когда было принято решение о самостоятельных родах, но в их ходе возникают осложнения, появляется риск для женщины и плода. Эта операция проводится по таким показаниям:
- нет родовой детальности, а стимуляция опасна;
- плацента отслаивается и начинается сильное кровотечение;
- произошел разрыв стенки матки;
- беременная погибла, а плод жив;
- при продвижении головки полностью пережата пуповина.
Основное техническое отличие при срочном кесарево – это продольный разрез по средней линии живота. Шов будет более длинным и заметным, а в дальнейшем роды будут всегда проходить также при помощи операции.
Плановое кесарево: подготовка
Плановое кесарево сечение предусматривает подготовку в виде обследования:
- анализ крови (коагулограмма, группа крови, резус, общий, биохимия: сахар, холестерин, почечные, печеночные пробы), на ВИЧ, сифилис, вирусный гепатит;
- анализ мочи;
- ЭКГ и кардиотокография сердца плода;
- УЗИ с допплерографией;
- осмотр гинеколога и терапевта;
- по показаниям консультации узких специалистов.
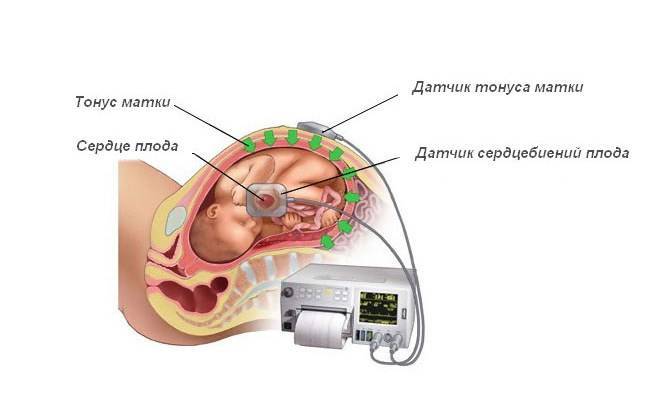 Кардиотокография сердца плода
Кардиотокография сердца плода
Уже в стационаре перед самой операцией проводится осмотр анестезиолога. Потом беременная принимает душ, посещает туалет и при отсутствии самостоятельного стула ей ставят клизму. Всем женщинам необходимо установить катетер в мочевой пузырь, так как наркоз снижает чувствительность к позывам на мочеиспускание. На ноги рекомендуется надеть эластичные чулки.
Возможные осложнения при КС у мамы
К вероятным осложнениям КС (кесарева сечения) для женщин относятся:
- воспаление внутреннего слоя матки (эндометрит) при проникновении инфекции;
- кровопотеря из-за недостаточного сокращения матки под влиянием анестезии;
- ухудшение работы кишечника;
- аллергическая реакция на средства для наркоза;
- колебания артериального давления;
- замедленное восстановление чувствительности нижних конечностей;
- нарушение заживления послеоперационного шва – расхождение, воспаление, лигатурный свищ (ход на месте шовного материала), грубый, обезображивающий рубец;
- спаечный процесс в брюшной полости с хроническими болями внизу живота в дальнейшем;
- слабая лактация после родов.
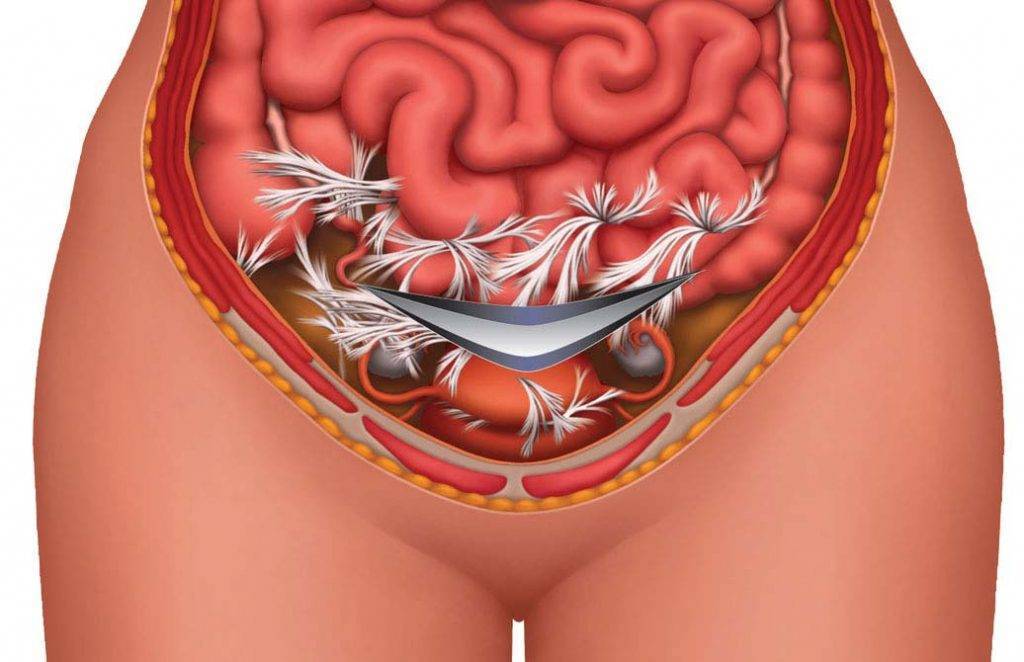 Спаечный процесс в брюшной полости
Спаечный процесс в брюшной полости
Опасность для ребенка
Ребенок при кесаревом сечении рождается неподготовленным, так как в ходе естественных родов возникает постепенная стрессовая реакция и запускаются механизмы биологической адаптации. Из-за резкого перехода из маточной полости к внешней среде нередко возникают:
- нарушение дыхания, воспаление легких;
- заторможенность, низкая двигательная активность;
- вялое сосание.
По данным исследований психологов, дети, которые рождены при помощи кесарева сечения, испытывают в дальнейшем проблемы с достижением целей, страдают страхами и паническими атаками.
Смотрите в этом видео о показаниях и противопоказаниях к операции кесарево сечение при тазовом предлежании, проведении акушерского поворота, его рисках:
Послеоперационный период
Первые сутки роженица находится под наблюдением в послеродовой палате. Первые несколько суток назначаются обезболивающие препараты и медикаменты для сокращения матки. В течение суток после операции пациентку переводят в послеродовое отделение. Шов ежедневно до снятия обрабатывают антисептическими растворами. Для нормализации состояния кишечника назначается специальная диета. Как правило, выписка производится через неделю после операции, по решению лечащего врача.
Самые важные и интересные новости о лечении бесплодия и ЭКО теперь и в нашем Telegram-канале @probirka_forum Присоединяйтесь!
Регионарные методы анестезии
Стоит ли бояться «укола в спину»?
В настоящее время самым широко применяемым методом обезболивания при выполнении операции «кесарево сечение» является спинальная анестезия, которая предполагает собой блокаду проведения болевого импульса от операционной раны за счет введения растворов местных анестетиков в спинномозговое пространство.
При использовании такого метода обезболивания не происходит выключение сознания пациентки, и она полностью присутствует при рождении своего ребенка.
Про спинальную и эпидуральную анестезию ходит множество мифов. Например, о том, что выполняемая пункция очень болезненна. Врачи полностью опровергают эти страхи. Боль при таком уколе меньше, чем при обычной внутримышечной инъекции и даже менее неприятна, чем та, когда прокалывают палец для общего анализа крови.
Плюсы:
- Мама психологически присутствует при рождении ребенка, слышит первый крик, видит новорожденного. Если все проходит хорошо, то прямо в операционной его прикладывают к материнской груди. А ведь это принципиальный и важный момент для установления привязанности между мамой и малышом, для формирования его чувства безопасности;
- женщина абсолютно не чувствует ни боли, ни каких-либо неприятных ощущений во время операции, при этом находясь в сознании;
- восстановление происходит быстрее, уже сразу после операции женщина находится в нормальном состоянии и в течение суток приходит в себя и может заботиться о ребенке.
Минусы:
Иногда осложнением такого метода анестезии бывает мигрень. Но при обращении к врачу она купируется в течение нескольких часов и больше не возвращается.
Эти виды анестезии отличаются местом, куда вводится местный анестетик, дозой вводимого препарата. Клинически эффекты их очень похожи. Но при спинальной анестезии лекарство вводится в ликвор, блок обезболивания гораздо мощнее, пациенты во время операции полностью не чувствуют нижней части туловища и того, что там выполняются какие-либо манипуляции.
Есть ли варианты?
А можно ли еще во время беременности попробовать изменить положение ребенка? Можно, и для этого надо делать несложные упражнения, которые
помогут малышу разместиться правильно.
Повороты. Это самый простой и обычно рекомендуемый комплекс упражнений. Лежа на
кушетке, поворачивайтесь с боку на бок 3–4 раза через 10 минут. Выполняйте 3 раза в день. Поворот плода обычно происходит в течение
первой недели.
Сила гравитации. Лягте на спину, подложив под поясницу большую подушку, а под голову – маленькую. Согните колени, поставив ступни
на полу. Полежите так в течение 10 минут.
Еще один вариант: лягте спиной на наклонную поверхность, приподняв таз на 20–30 см выше головы. Оставайтесь в таком
положении от 5 до 15 минут. Выполняйте это упражнение 2 раза в день по 10 минут в течение 2–3 недель
начиная с 32-й недели беременности.
Коленно-локтевое положение. Встаньте на колени и локти, в это время таз располагается выше
головы. Оставайтесь в таком положении 15 минут несколько раз в день.
А еще можно «приманить» ребенка в нужную сторону, расположив фонарик или наушники плеера непосредственно над лоном –
так у малыша появится стимул повернуться по направлению к свету или звуку (известно, что в последние месяцы беременности
ребенок довольно активно реагирует на свет и звук). Можно и «договориться» с крохой
– попросив его повернуться (к этому хорошо подключить папу).
В результате выполнения этих упражнений очень часто младенцы занимают правильную позицию для «выхода в свет».
Как убрать рубец после кесарева сечения?
Способы борьбы с послеоперационными рубцами
- Химический пилинг. На рубец наносят химическое вещество, которое вызывает искусственное повреждение кожи. В результате сглаживается рельеф кожи, ее цвет приближается к нормальному.
- Лазерная шлифовка. При помощи лазера удаляют верхние слои кожи вместе с рубцово измененными тканями. При этом активируются обменные и регенеративные процессы, на месте рубца формируется нормальная структура кожи.
- Физиотерапевтическое лечение. При помощи различных физиопроцедур можно уменьшить размеры рубца, сделать его менее заметным.
- Специальные кремы и мази. Делают рубец более плоским, нормализуют цвет кожи.
Оперативное родоразрешение при тазовом предлежании
Тазовое предлежание довольно часто диагностируется внутриутробно у детей в сроки до 32-34 недель. А позднее большинство из них занимают правильное положение в матке — головой вниз. Такое положение считается наиболее физиологичным и безопасным для родов.
Нередко выполняется кесарево при тазовом предлежании, экстренная или плановая операция. Но к ней должны быть дополнительные относительные показания, помимо неправильного положения ребенка в матке. Обычно они определяются за 1-3 недели до предполагаемой даты родов.
Так, плановое кесарево при тазовом предлежании выполняется в случае:
- нахождения миомы матки в области перешейка, нижней части матки, что может привести к проблемам с раскрытием шейки;
- ноги ребенка находятся внизу (особый вид предлежания);
- ребенок мужского пола (из-за переохлаждения мошонки во время родов ребенок может начать ранее, чем родится, совершать дыхательные движения, в результате — асфиксия);
- большой вес плода (ориентировочно более 4 кг);
- гестоз;
- фетоплацентарная недостаточность, подтвержденная нарушением кровотока, зафиксированном при допплерометрии;
- анатомически узкий таз;
- венозная недостаточность в области малого таза.
Во сколько недель делают кесарево при тазовом предлежании зависит от клинической ситуации. Может случиться так, что женщина начнет рожать намного раньше предполагаемой даты родов, например, в 35 недель. В этом случае тактика как происходит кесарево при тазовом предлежании остается без изменения, однако само оперативное вмешательство называется и является экстренным, а не плановым. Такая операция всегда более рискованна, чем плановая, поскольку женщина к ней не подготовлена. Возможно, есть обострение какого-то хронического заболевания или инфекционный процесс, которые могут привести к осложнениям. Да и психологически женщина не готова к такому разрешению ситуации, что может сказать на лактации в дальнейшем.
Сроки кесарева сечения при тазовом предлежании плода, если это плановая операция, обычно максимально приближены к предполагаемой дате, в которую должны начаться естественные роды. Также играет роль самочувствие будущей мамы и ребенка. Если все в порядке когда при тазовом предлежании делают кесарево сечение? В 39-40 недель, иногда непосредственно в так называемый день ПДР, если он выпадает на операционный, не является праздничным и т. д.
На каком сроке врач может понять, что ребенок лежит неправильно и что с этим можно сделать, чтобы не доводить до оперативного родоразрешения? Хоть и не всегда тазовое предлежание показание к кесареву, но знать о том, в каком положении находится ребенок можно и нужно примерно с 25 недели беременности. На таком сроке врач уже может прощупать расположение частей тела ребенка в матке. А на УЗИ отлично видно как лежит ребенок примерно с 15 недели беременности. Однако серьезно данную информацию можно на таких довольно ранних сроках не воспринимать. Ведь ребенок тогда еще часто меняет свое положение. И способствует этому достаточное количество околоплодных вод. Но со сроком их становится меньше, а вес плода растет, соответственно, для переворота остается все меньше возможностей.
Прежде чем решать тазовое предлежание плода в данном случае дает шансы на естественные роды или кесарево предпочтительней, женщина должна предпринять попытки для переворота ребенка. Для этого выполняются очень простые и безопасные упражнения. Например, перевороты с одного бока на другой в лежачем положении, стояние в позе кошечки (на четвереньках) и т. д.
Есть медицинская методика, которая называется наружный переворот.
Но она довольно рискованная и проводится исключительно в стационарных условиях.
Смысл
Возможно, кесарево сечение будет куда менее опасным для здоровья женщины и ребенка, учитывая все возможности современной медицины?
Читать далее:Беременность и роды при тазовом предлежании плода >>Показания к операции кесарево сечение со стороны матери и ребенка >>Плановое кесарево сечение при тазовом предлежании >>Как проходит операция кесарево сечение >>
|
Когда планировать новую беременность после КС?
Необходимо подождать около года (этот интервал нужен любой женщине, которая родила).
Обычно шов после кесарева заживает уже через три месяца после рождения ребенка. Однако если пройдет больше времени — он заживет лучше. Плохо заживший рубец может вызвать проблемы в будущем, ведь в этом случае может возникнуть угроза разрыва матки по существующему рубцу. И хотя риск невысок, он увеличивается, если промежуток между беременностями маленький (менее 1-1,5 лет). Также скорое возникновение новой беременности после КС сопровождается увеличенным риском низкого прикрепления плаценты или отслойки плаценты.
Многие женщины испытывают послеродовую депрессию, эмоциональный стресс или просто усталость после беременности и операции — в таких ситуациях организму тоже необходим отдых. Конечно, у женщины могут быть причины вскоре после КС планировать новую беременность (возраст или желаемая небольшая разница в возрасте детей). В таких случаях необходимо посоветоваться с врачом и убедиться, что шов на матке зажил, и организм готов вынашивать новую беременность.
КЕСАРЕВО СЕЧЕНИЕ И ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения, т.к. самопроизвольные роды в этом случае невозможны. Плацента расположена на пути выхода ребенка из матки, и при попытке самостоятельных родов произойдет полная ее отслойка с развитием очень сильного кровотечения, что грозит гибелью как плода, так и матери. К операции также прибегают на любом сроке беременности при наличии следующих условий: • предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни; • повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода.
В плановом порядке операция кесарева сечения проводится на сроке 38 недель при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения. Техника проведения самой операции кесарева сечения выбирается хирургом накануне операции после проведения тщательного ультразвукового исследования и оценки расположения плаценты. Возможно как использование разреза на матке в нижнем сегменте, так и проведение корпорального сечения – рассечения тела матки. Метод обезболивания операции кесарева сечения – общий наркоз, так как спинальная и эпидуральная анестезия противопоказаны из-за высокого риска развития обильного кровотечения.
Если беременная с частичным предлежанием плаценты доносила беременность до срока родов при отсутствии значительного кровотечения, то возможно, что роды произойдут естественным путем. При раскрытии шейки матки на 5–6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится вскрытие плодного пузыря. После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды, кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
К сожалению, после рождения ребенка остается риск развития кровотечения. Это связано со снижением сократительной способности тканей нижнего сегмента матки, где располагалась плацента, а также с наличием гипотонии и анемии. Кроме того, нередко встречается сочетание предлежания и плотного прикрепления плаценты. В этом случае плацента после родов не может самостоятельно полностью отделиться от стенок матки и необходимо произвести ручное обследование матки и отделение плаценты. Поэтому после родов женщины, имевшие предлежание плаценты, остаются под пристальным контролем врачей стационара и должны тщательно выполнять все их рекомендации. Нечасто, но все же бывают случаи, когда, несмотря на все усилия врачей и проведенную операцию кесарева сечения, кровотечение не останавливается. В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины при подобной патологии.
Хотя предлежание плаценты – серьезный диагноз, современная медицина позволяет выносить и родить здорового ребенка, но лишь при условии своевременной диагностики этого осложнения и при неукоснительном соблюдении всех назначений врача.
Возможные осложнения
Кесарево при неправильной позиции плода признано оптимальным методом родоразрешения. Почему же тогда врачи рассматривают возможность естественного рождения? Во время или после операции могут возникнуть осложнения. К самым распространенным осложнениям у матери относятся:
обильное кровотечение;
- занесение инфекции;
- повреждение мочевого пузыря/кишечника;
- воспалительные процессы в матке.
Конечно, многое зависит от квалификации врача, который проводит операцию. Однако от сложностей послеоперационного периода нет страховки. Женщина может долго отходить от наркоза, что вызвано индивидуальными особенностями организма. В области шва практически всегда возникают болезненные ощущения, иногда настолько сильные, что требуется введение обезболивающего препарата. Восстановление после операции проходит индивидуально: это зависит от наличия/отсутствия осложнений, ресурсов организма.
Осложнения у малыша
При КС существует вероятность повреждения плода, поэтому так важно внимательно выбирать врача, который будет проводить операцию. Оперативное вмешательство может сказаться на ребенке, даже если операцию прошла гладко. Это связано с тем, что процесс перехода от внутриутробной жизни к жизни вне утробы нарушен
Малыш адаптируется к новым условиям, проходя через родовые пути. При кесаревом этого прохода нет, адаптация может быть сложной. Это выражается в:
Это связано с тем, что процесс перехода от внутриутробной жизни к жизни вне утробы нарушен. Малыш адаптируется к новым условиям, проходя через родовые пути. При кесаревом этого прохода нет, адаптация может быть сложной. Это выражается в:
- нарушении дыхательной функции;
- сбоях в работе сердца;
- отказе от груди;
- низком тонусе мышц;
- сниженном иммунитете;
- повышенной сонливости;
- медленном заживлении пупочной раны.
Раньше многие беременные боялись КС, отстаивая возможность родов естественным путем. Страх был обусловлен мифом, что после вмешательства дети отстают в развитии от сверстников, у них обязательно появляются проблемы со здоровьем. Ни то, ни другое – неправда. Доказано, что кесарево не влияет на развитие малыша. Что касается здоровья, то проблемы действительно могут быть, но далеко не всегда. Большинство из них решаются быстро: например, иммунитет окрепнет на грудном вскармливании, а нарушение тонуса корректируется с помощью массажа.
Почему сегодня все чаще выполняют плановое кесарево при тазовом предлежании плода?
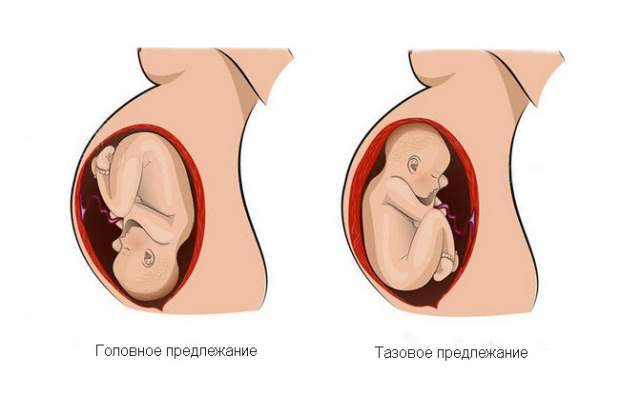
Тазовое предлежание – это когда ребеночек лежит в матке вниз ягодицами, или ножками. Во время естественных родов первыми по родовым путям продвигаются ягодицы или ножки, которые по объему меньше, чем головка, с рождением которой возникают трудности, что приводит к неблагоприятным последствиям для ребеночка.
Таким как травма спинного и головного мозга, печени, селезенки, надпочечников, плечевого сплетения, кивательной мышцы, тазобедренных суставов. У женщин чаще наблюдаются разрывы матки, шейки матки, влагалища.
Итак, если у вас диагностировали тазовое предлежание, то в 38-39 недель планово направят в отделение патологии беременности. Там проведут полное обследование и окончательно определяться: естественные роды или кесарево сечение.
Кесарево сечение при тазовом предлежании стоит выполнить если:
- ребеночек лежит вниз ножками (ножное предлежание) или ножками и ягодицами одновременно – сидит на корточках (смешенное ягодичное предлежание). С началом родовой деятельности и излитием околоплодных вод может выпасть ножка плода или пуповина;
- задний вид (ребенок обращен спиной к задней стенке матки), разгибание головки плода и запрокидывание ручек. В этих случаях роды будут затяжными. После рождения ягодиц головка входит в полость таза, и пуповина оказывается зажатой между головой и костями таза. В таком состоянии ребенок может прожить не более 5 минут;
- узкий таз и крупный плод (при тазовом предлежании крупным плодом считается плод более 3600 гр.). Роды через естественные родовые пути не возможны, т.к. размеры таза меньше размеров плода;
- пороки развития матки, например двурогая матка, перегородка в матке, миома: для рождения ребенка могут возникнуть препятствием. Во время кесарева миому и перегородку скорее всего удалят;
- возраст первородящей более 30 лет или до беременности женщина страдала бесплодием. Здесь можно думать о гормональных нарушениях. У таких женщин в родах может развиться слабость родовой деятельности, что потребует экстренной операции;
- преждевременные роды до 37 недель и вес плода менее 2500 кг;
- переношенная беременность более 40 недель;
- хроническая гипоксия плода.
В этих случаях у ребенка недостаточно внутренних резервов, чтобы благополучно преодолеть процесс родов:
- вы ждете мальчика (выпадение мошонки между ножек в родах приводит к раздражению рецепторов и преждевременным дыхательным движениям);
- у вас двойня, и первый плод в тазовом предлежании.
Если вы решили рожать сами, в родах могут возникнуть ситуации, требующие экстренного кесарева сечения:
- воды излились до полного открытия шейки матки, это может привести к выпадению пуповины или ножки плода;
- слабость родовых сил. Для благополучных родов в тазовом предлежании нужны хорошие схватки;
- гипоксия плода;
- выпадение пуповины.
Однако, кесарево при тазовом предлежании также имеет свои осложнения:
- повреждение кишечника, мочевого пузыря, матки, яичников, маточных труб;
- кровотечения;
- инфекция;
- ранение предлежащей части плода;
- тромбозы;
- спайки брюшной полости;
- травма плода из-за трудностей при его извлечении.
Кесарево сечение противопоказано, если плод мертвый или если имеет пороки развития не совместимые с жизнью, а также при наличии инфекции у пациентки.
Почему малыш в неправильном положении?
Причины неправильного расположения ребенка могут быть как медицинские (в таком случае все попытки перевернуть его могут быть тщетными, поэтому перед родами будет обязательно принято решение о кесаревом сечении), так и связанными с образом жизни беременной женщины:
- Чаще всего к этому приводит привычка спать в одной позе, из-за чего внутренние органы могут смещаться под собственным весом, а кровь застаиваться. Если избавиться от этой привычки не удается, то можно перед сном сменить несколько поз, а только потом лечь в любимую.
- Не стоит также и слишком поздно ложиться спать. Это может стать причиной и переутомления, и сна в одной позе.
- Неправильный рацион, особенно прием пищи перед сном. Мнение о том, что беременным можно есть все подряд является ошибочным, особенно на ночь. Тяжелой и сомнительной пищи в рационе будущей мамы быть не должно.
- Малоподвижный образ жизни, хотя и чрезмерная физическая нагрузка, к которой мама не привыкла, тоже негативно отражается на положении плода.
Что касается медицинских причин, то они могут быть связаны с анатомическими особенностями строения женщины (например, у нее может быть узкий таз), тонусом матки или ее расслабленностью (если перед этим было еще много беременностей).
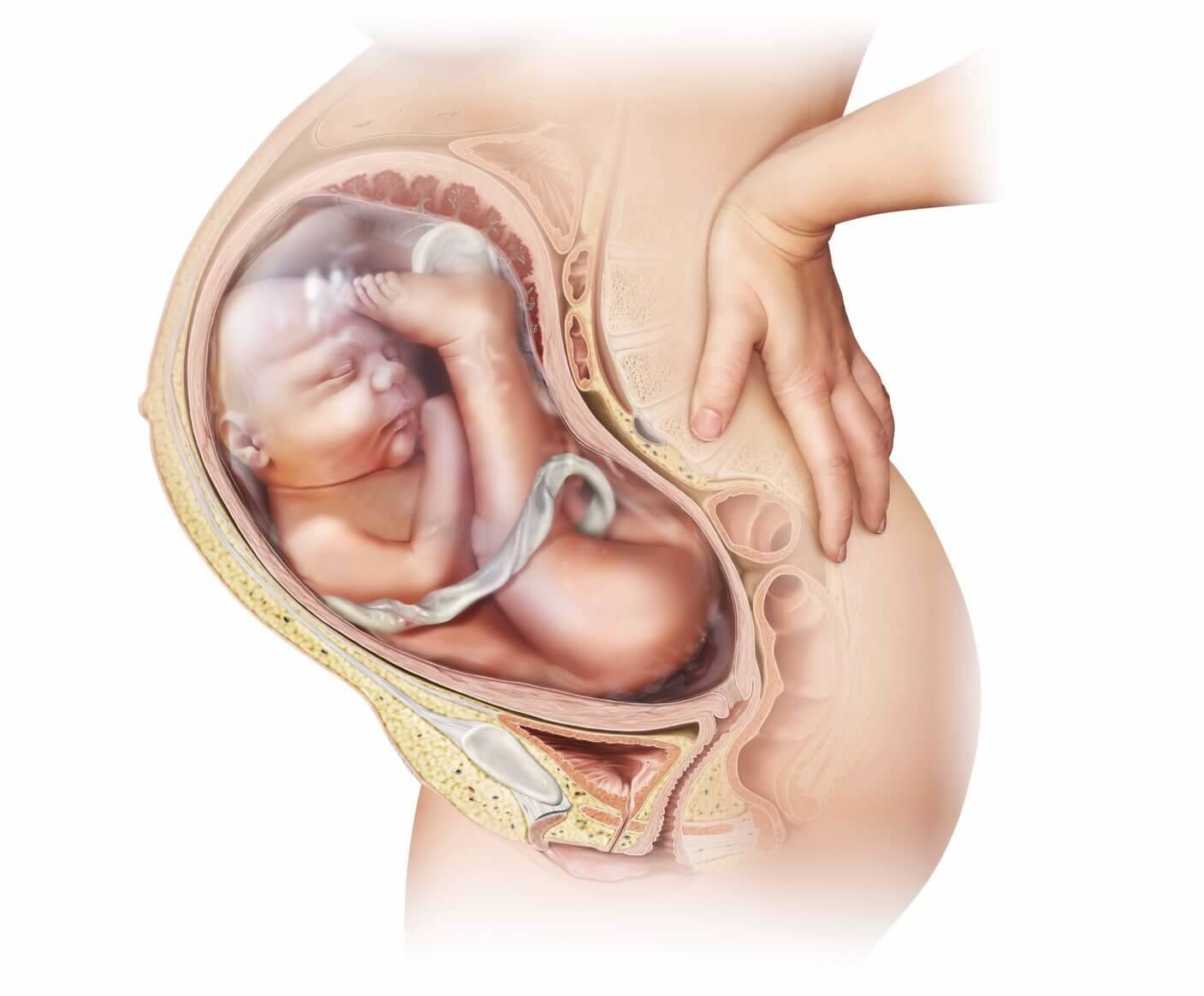
Особенности тазового предлежания
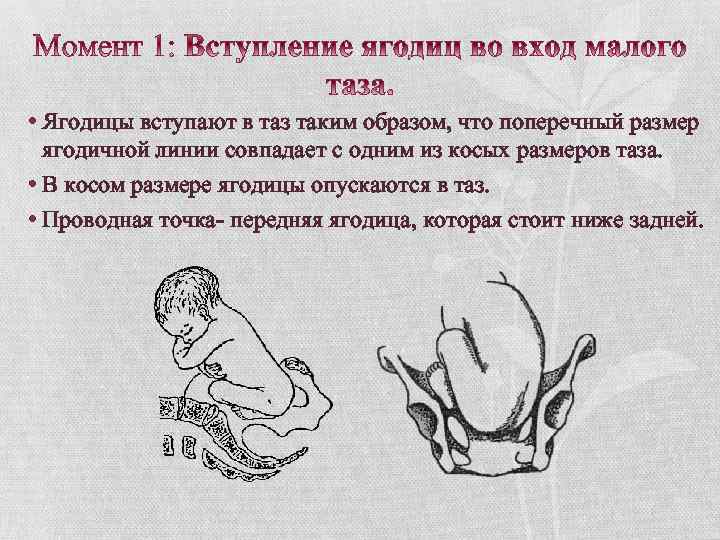
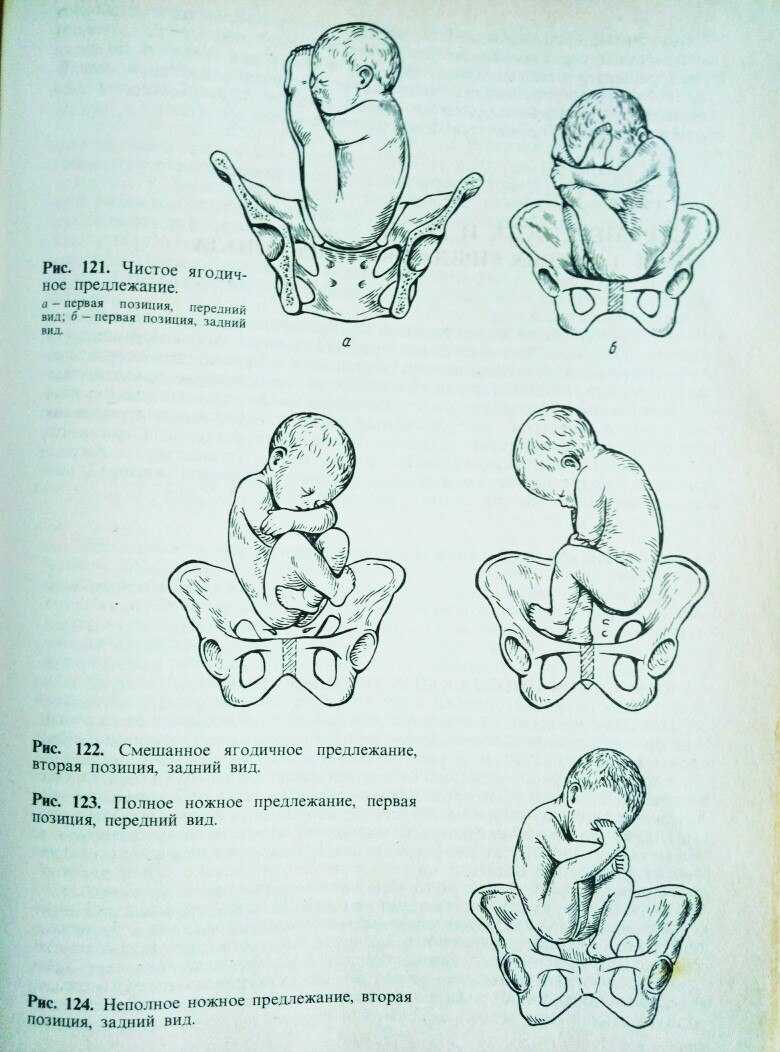
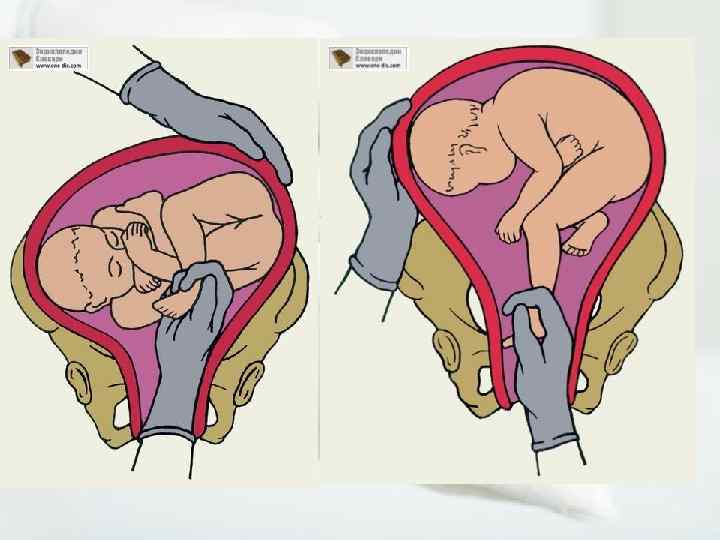
Тазовое предлежание плода – вариант его расположения в матке. При этом тазовый конец плода предлежит ко входу в малый таз женщины. Такое положение ребенка наблюдается в 5% случаев. При этом выделяется несколько вариантов тазового предлежания:
- ягодичное – при таком положении плода ко входу в малый таз примыкают ягодицы, ноги при этом расположены вдоль туловища;
- смешанное ягодичное – ноги плода согнуты в тазобедренных и коленных суставах;
- ножное – может быть полным (предлежат обе ноги), неполным (одна нога), коленным.
Благодаря определению типа предлежания врач может составить схему проведения родов.
Антибиотикопрофилактика при кесаревом сечении: действительно ли она необходима?
Если у женщины высок риск развития инфекции — назначение антибиотиков не вызывает сомнений.
Что касается назначения антибиотиков в других случаях:
- существуют исследования, в которых показано, что антибиотикопрофилактика у всех женщин снижает частоту эндометрита, раневой инфекции и лихорадки после КС;
- другие специалисты утвержадют, что антибиотики можно применять только у женщин с риском инфекционных осложнений (при этом назначаются только те антибиотики, при которых разрешено кормить грудью);
- большинство исследований показывают, что применение антибиотиков перед операцией или сразу после пересечения пуповины несет больше пользы, чем рисков.
Опасности осложнений в последующих беременностях
При планировании последующей беременности учитывается, почему было проведено кесарево сечение, плюсы и минусы, возникшие при процедуре, и в послеоперационный период. Вторая попытка возможна по истечении 2-х лет, это время необходимо для формирования рубца на матки и полного восстановления физических сил организма.
Но даже при соблюдении этого условия, при наступлении следующей беременности существует большая вероятность возникновения осложнений:
- Разрыв рубца или матки. При беременности рубец не растягиваться вместе с мышечной тканью. Разрыв может произойти как во время ожидания ребенка, так и при естественных родах. В случаях, когда врач разрешает будущей маме родить самой, процесс проходит строго под наблюдением медицинского персонала, и при возникновении резкой боли в области живота немедленно делают операцию.
- Если при первой беременности наблюдались патологии, то велика вероятность их повторения и при каждой последующей.
- Воспалительные процессы. При повторной операции резко возрастает возможность развития воспаления в послеродовом периоде. Во избежание этого, проводят профилактические мероприятия — терапия антибиотиками, введение внутривенных растворов.
- Появление спаек, для предотвращения назначают физиотерапевтическое лечение.
Третью и последующие беременности ранее врачи запрещали, но, в настоящего время с помощью УЗИ диагностики рубца, возможно ведение процесса под постоянным контролем гинеколога.
Тазовое предлежание: кесарево или естественные роды
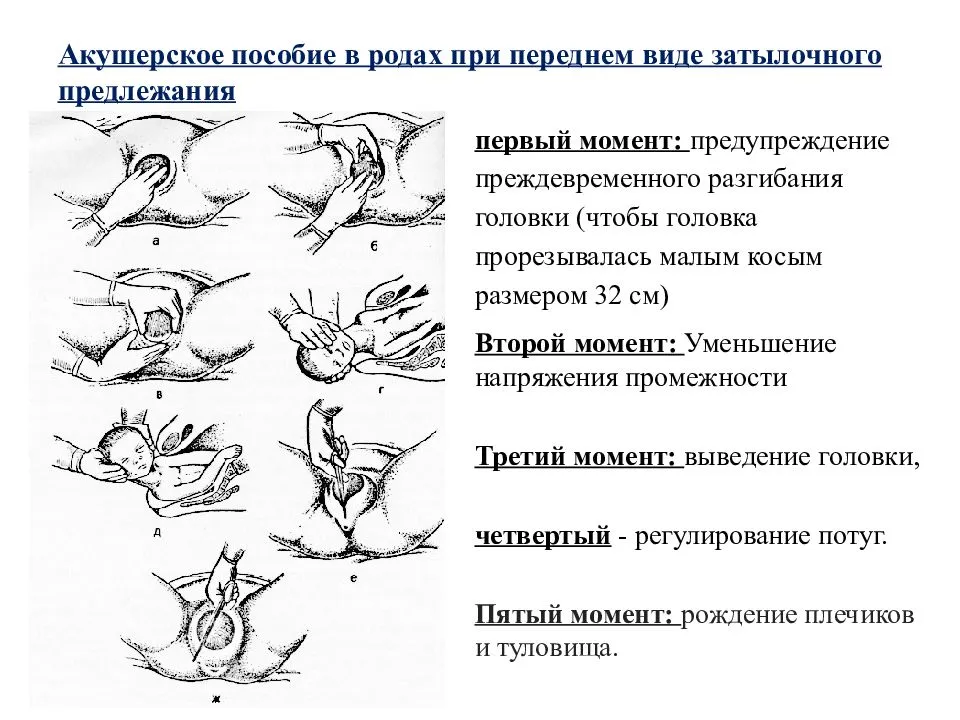
При наличии тазового предлежания в 70-85% случаев рекомендуют плановое кесарево сечение, а примерно у 15-25% женщин проводят естественные роды, остальные 3-5% приходится на экстренную операцию. Выбор проходит строго индивидуально, а врач, проводящий роды в ягодичном или смешанном предлежании, должен иметь опыт такого родоразрешения.
В обязательном порядке нужен контроль работы сердца, сокращений матки, медикаментозная поддержка, акушерская помощь при рождении головки.
Риски без операции
Если есть возможность провести естественные роды, то женщине необходимо знать их риски:
- разрыв шейки матки, влагалища, промежности;
- смещение костей таза;
- слабая родовая деятельность;
- послеродовое кровотечение.
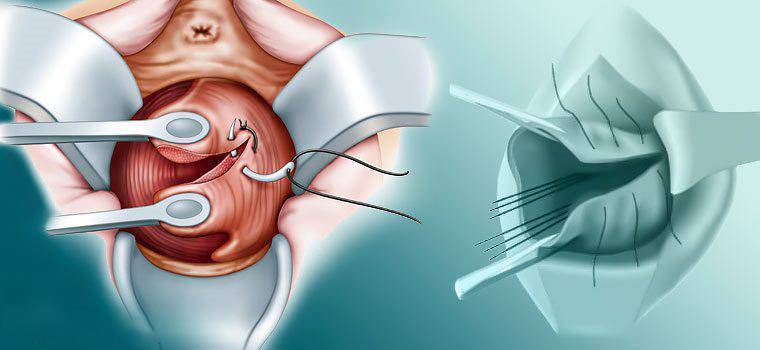 Разрыв шейки матки
Разрыв шейки матки
Это объясняется тем, что ножки и ягодицы недостаточно сильно раскрывают шейку и родовые пути, а когда идет головка, то не исключены родовые травмы. Примерно у 40% рожениц обычные роды протекают без осложнений, но у плода есть вероятность развития:
- дыхательной недостаточности;
- внутричерепного кровоизлияния;
- нарушений функции головного мозга (энцефалопатия);
- травмы позвоночника и спинного мозга, ручек;
- поражения, вывихов тазобедренных суставов, тазовых костей;
- пережатия пуповины с удушьем;
- сдавления головки в шейке матки;
- переразгибания головки у выхода из тазового кольца с внутричерепным кровоизлиянием, травмированием шеи.
При тяжелых родах существует опасность мертворождения, а родовая травма и нарушение притока крови к мозгу в дальнейшем могут стать причиной умственной отсталости, инвалидности, эпилепсии, двигательных расстройств.
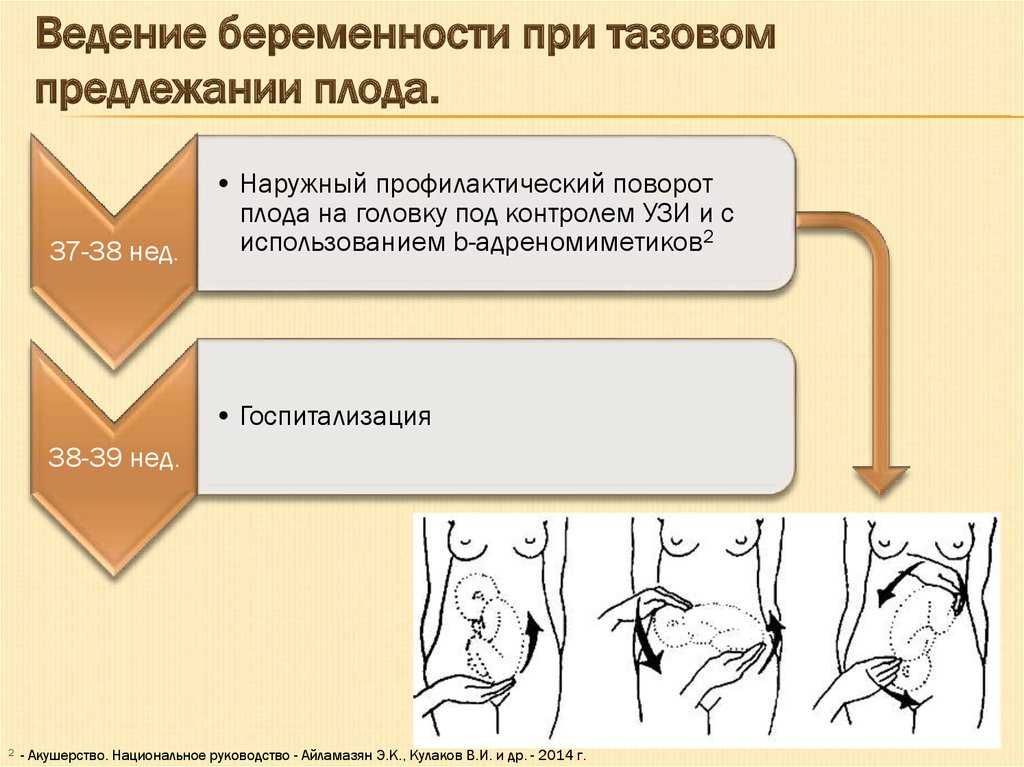
Возможный вариант решения — акушерский поворот
Наружный акушерский поворот проводится врачом достаточно редко, так как для него есть много противопоказаний:
- перенесенное ранее кесарево или операция на матке с образованием рубца;
- угроза выкидыша, привычное невынашивание;
- токсикоз второй половины беременности;
- малое или чрезмерно большое количество околоплодных вод;
- возраст женщины более 30 лет и первые роды;
- ожирение;
- зачатие происходило после гормональной стимуляции, длительного лечения бесплодия, наступило при искусственном оплодотворении;
- узкий таз, аномальное строение матки;
- плод ослаблен, имеет дыхательную недостаточность;
- плацента расположена низко или есть признаки ее раннего отслоения;
- обвитие пуповиной или его риск;
- миома;
- многоплодная беременность.
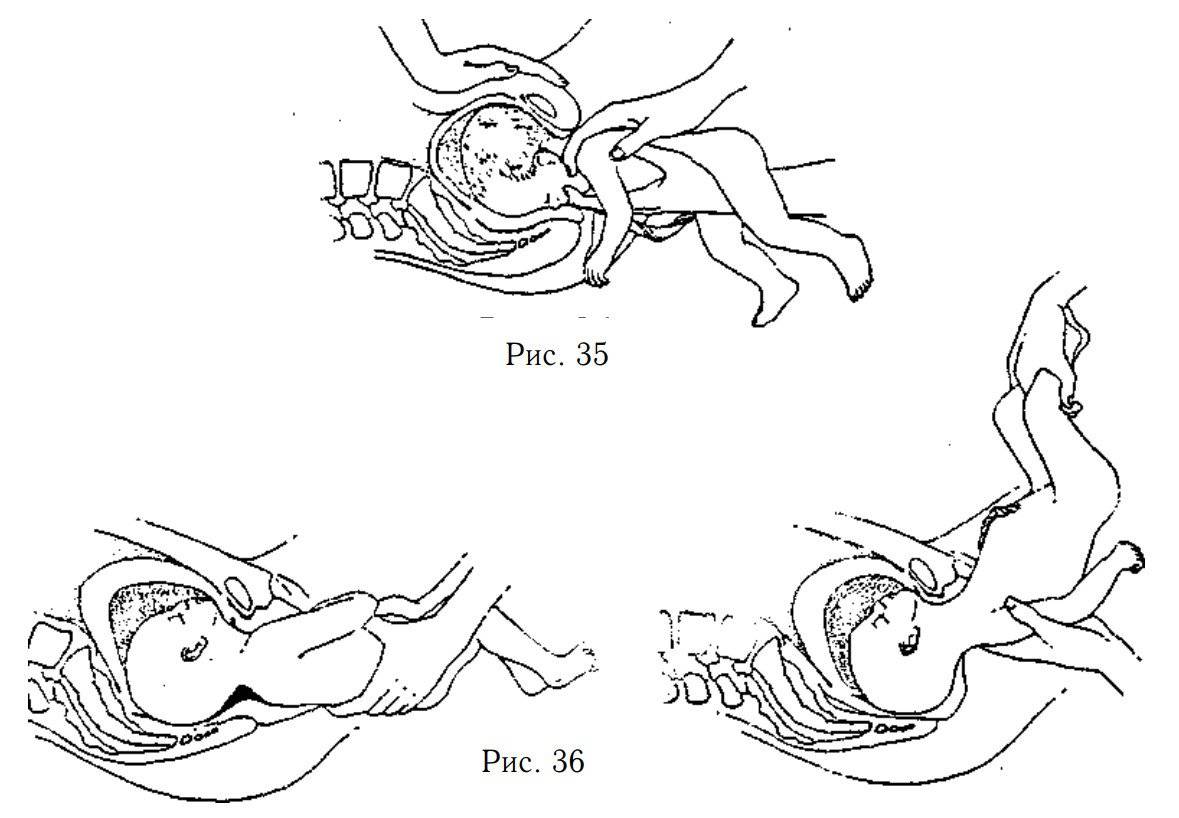
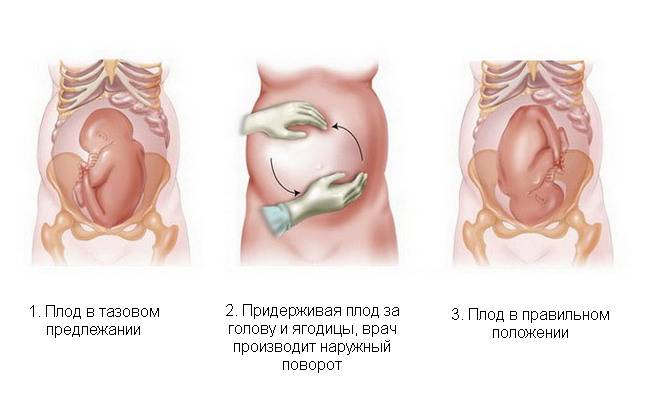
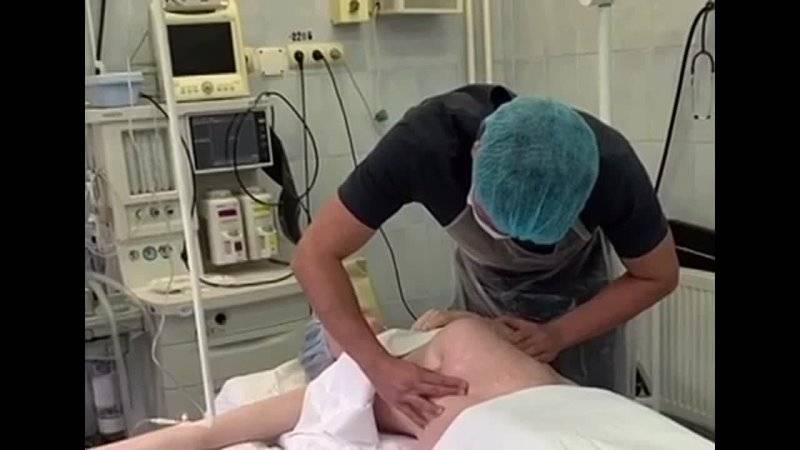
Если нет ограничений для проведения поворота, то на сроке 36-37 недель женщине вводят средства для расслабления матки и врач (под контролем УЗИ) помещает одну руку на таз ребенка, а другую на голову и совершает такие движения, смещая:
- ягодицы к спине;
- спину к головке;
- головку по направлению живота плода.
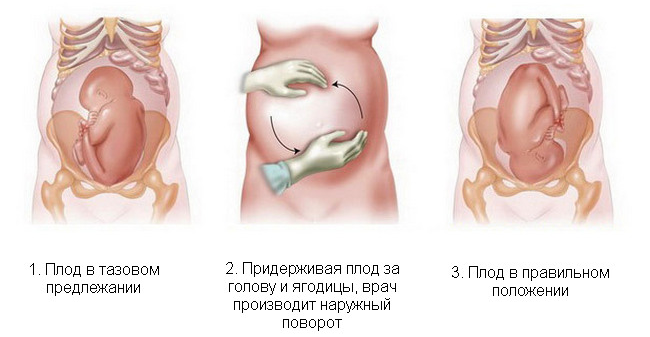 Наружный акушерский поворот
Наружный акушерский поворот
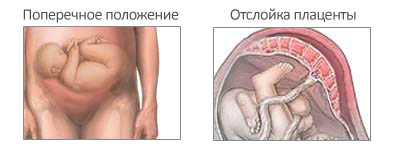
В некоторых случаях поворот оказывается успешным, но беременную до его проведения ставят в известность о рисках (их частота 6-7%):
- отслоения пациенты;
- начала преждевременной родовой деятельности;
- разрыва околоплодного пузыря, стенки матки;
- резкого кислородного голодания плода.