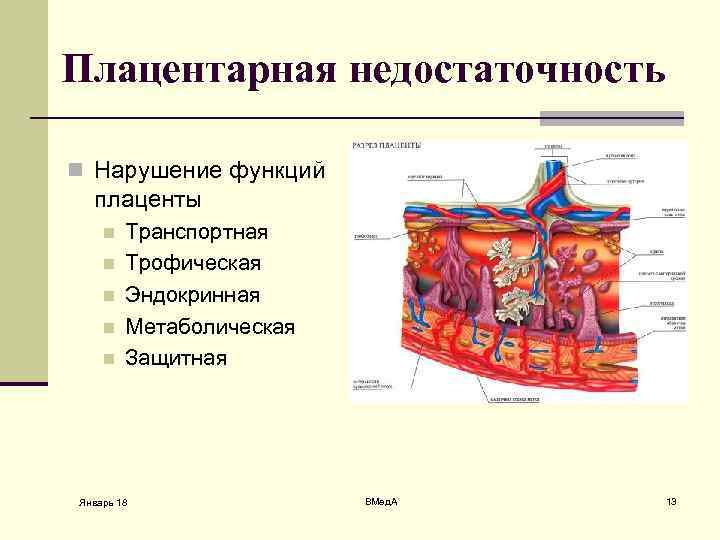
Что такое плацентарная недостаточность?
При неблагоприятно протекающей беременности функция плаценты может нарушаться. Возникает так называемая плацентарная недостаточность, при которой нарушается процесс созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровоток, ограничивается газообмен и обмен веществ в плаценте, снижается синтез ее гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ к плоду, замедляют его рост и развитие, усугубляют имеющиеся осложнения беременности.
Синдром плацентарной недостаточности реализуется на различном уровне, поэтому определяется несколько форм этого заболевания:
- гемодинамическая, вызванная нарушениями в сосудах маточно-плацентарно-плодового кровотока;
- плацентарно-мембранная, характеризующаяся снижением способности плаценты к переноске различных веществ и кислорода;
- клеточная, связанная с нарушениями обменных процессов в клетках плаценты. Различают первичную и вторичную плацентарную недостаточность.
Первичная (ранняя) плацентарная недостаточность развивается до 16 недель беременности, возникая при формировании плаценты. Ее причинами чаще является патология матки: миома матки (доброкачественная опухоль), пороки развития матки (седловидная, маленькая, двурогая), предшествующие аборты, гормональные и генетические нарушения. В ряде случаев первичная плацентарная недостаточность переходит во вторичную.
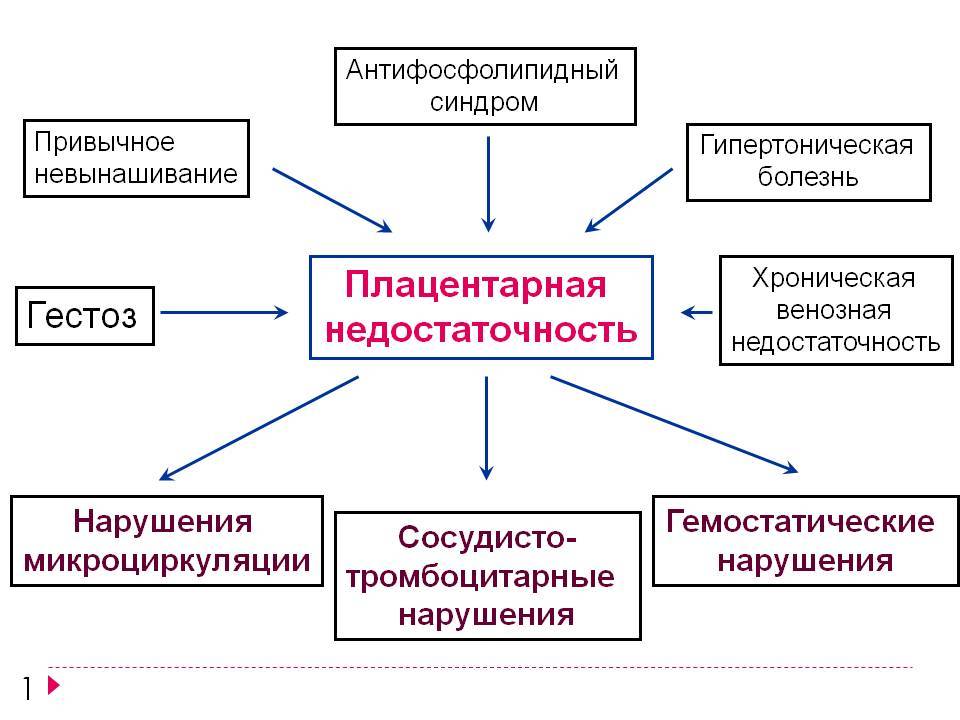
Вторичная (поздняя) плацентарная недостаточность, как правило, возникает на фоне уже сформировавшейся плаценты после 16 недель беременности. В возникновении поздней плацентарной недостаточности большое значение имеют инфекции, гестозы (осложнения, при которых нарушается работа всех органов и систем организма беременной, чаще всего они проявляются повышением артериального давления, появлением отеков, белка в моче), угроза прерывания беременности, а также различные заболевания матери (артериальная гипертензия, дисфункция коры надпочечников, сахарный диабет, тиреотоксикоз и др.).
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты.
Об изменении дыхательной функции плаценты свидетельствуют симптомы гипоксии плода — недостаточного поступления к нему кислорода
При этом в начале заболевания женщина обращает внимание на повышенную (беспорядочную) двигательную активность плода, затем — на ее уменьшение. Хроническая гипоксия плода и нарушение питательной функции плаценты приводят к задержке его внутриутробного развития
Проявлением задержки внутриутробного развития плода является уменьшение размеров живота беременной (окружность живота, высота стояния дна матки) по сравнению с показателями, характерными для данного срока беременности
Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации при родах и заболеваемости в период новорожденное
Проявлением задержки внутриутробного развития плода является уменьшение размеров живота беременной (окружность живота, высота стояния дна матки) по сравнению с показателями, характерными для данного срока беременности. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации при родах и заболеваемости в период новорожденное.
Классификация фетоплацентарной недостаточности
Исследования в области медицины предлагают следующий способ систематизации видов фетоплацентарной недостаточности:
- В зависимости от скорости развития:
- первичная недостаточность: развивается после шестнадцатой недели беременности, основана на аномальных изменениях плацентарных и имплантационных процессов;
- вторичная недостаточность: проявляется на более поздних сроках, поскольку плацента функционирует абсолютно нормально и никакие отклонения не наблюдаются.
- За симптоматическими признаками:
- острая недостаточность: имеет свойство проявляться независимо от срока беременности, даже во время родового процесса. Отклонение такого рода перекрывает доступ газов к плаценте, что ведет к острой гипоксии плода и дальнейшей смерти ребенка. Причиной появления фетоплацентарной недостаточности острого типа становится ранняя отслойка плаценты, образование тромбов, кровоизлияния;
- хроническая недостаточность встречается в медицинской практике намного реже. Проявляется она после третьего месяца вынашивания плода, но клинические симптомы зачастую выражаются только в третьем триместре. Причиной образования недостаточности считается раннее старение плаценты, характеризующееся образованием в избыточном количестве фибриноида, нарушающего транплацентарный обмен. Выходит, что хроническая фетоплацентарная недостаточность проявляется из-за нарушения обмена крови между маткой и плацентой.
Хроническая фетоплацентарная недостаточность делится еще на четыре типа:
- компенсированная: наблюдается ухудшение состояния плаценты, однако плод продолжает развиваться, поскольку нарушения не являются критическими. Материнский организм компенсирует все изменения, а правильно выбранное лечение оставляет высокие шансы на рождение здорового малыша.
- декомпенсированная: наблюдается нарушение работы компенсаторного механизма. Беременность может прогрессировать, но плод подается серьезному влиянию, что ведет к задержке его развития, сердечной недостаточности, гипоксии. К сожалению, данный тип нарушений может стать причиной внутриутробной гибели плода.
- субкомпенсированная: защитных реакций материнского организма уже недостаточно для обеспечения жизнедеятельности плода. У большинства пациенток наблюдалась задержка развития ребенка и прочие серьезные осложнения.
- критическая недостаточность: признана самой опасной формой. Изменения в фетоплацентарном комплексе достигают показателей, на которые уже невозможно повлиять. Избежать гибели плода в данной ситуации нереально.
По степени нарушения кровообращения:
- при первой степени наблюдается маточно-плацентарная недостаточность. В таком случае кровоток между плацентой и плодом не нарушается, поэтому жизни и развитию плода такой тип особо не угрожает;
- первая б степень: несмотря на плодово-плацентарную недостаточность, маточно-плацентарный кровоток удается сохранить;
- вторая степень характеризуется нарушениями как плодово-маточного, так и плацентарного кровотоков, однако диастолический кровоток сохраняется;
- третья степень является критической, поскольку плодово-плацентарный кровоток нарушен, плод не получает необходимое количество элементов и замирает.
Диагностика
Диагностика фетоплацентарной недостаточности начинается со сбора анамнеза и жалоб. Уточняется характер менструального цикла, наличие беременностей в прошлом и их исход, перенесенные и имеющиеся экстрагенитальные заболевания. Затем проводится общий и наружный и внутренний акушерский осмотры, во время которых измеряется масса тела и рост женщины, окружность живота и высота стояния маточного дна, оценивается тонус матки и состояние шейки (незрелая, созревающая или зрелая). Кроме того, при внутреннем гинекологическом осмотре врач оценивает влагалищные бели, наличие/отсутствие кровянистых выделений и берет мазок на влагалищную микрофлору. При необходимости назначаются анализы на скрытые половые инфекции методом ПЦР.
Из лабораторных методов исследования имеют значение:
- кровь на свертываемость;
- ОАК и ОАМ;
- биохимия крови (общий белок, щелочная фосфатаза, глюкоза, печеночные ферменты);
- плацентарный лактоген и окситоциназа;
- моча для определения количества выделяемого эстриола.
Последние 2 анализа необходимы для оценки гормонопродуцирующей функции плаценты.
Ведущее место в диагностике описываемого патологического синдрома занимают инструментальные методы исследования:
УЗИ матки и плода
При проведении УЗИ оцениваются размеры будущего ребенка (окружность головы, живота и грудной клетки, длина конечностей), которые сравнивают с нормальными значениями для данного срока гестации, что необходимо для подтверждения наличия задержки развития плода. Также тщательно оценивают анатомические структуры плода на предмет врожденных аномалий развития. Кроме того, оценивается плацента, ее толщина и расположение, отношение к внутреннему зеву и к патологическим структурам (узлам миомы и послеоперационному рубцу). Истончение или утолщение плаценты, а также наличие в ней патологических изменений (кальцинаты, инфаркты, кисты и прочие) свидетельствуют о наличии ее недостаточности
Во время УЗ-сканирования важно оценить степень зрелости плаценты:
- нулевая – однородная плацента с ровной «материнской» поверхностью (хорионическая пластина);
- первая – однородная плацента с небольшими эхогенными участками, «материнская» поверхность извилистая;
- вторая – эхогенные участки становятся более обширными, извилины «материнской» поверхности идут вглубь плаценты, но не достигают базального слоя;
- третья – проникновение извилин «материнской» поверхности до базального слоя, которые образуют круги, а сама плацента приобретает выраженное дольчатое строение.
Если определяется 3 степень зрелости на сроках гестации менее 38 недель, говорят о преждевременном старении или созревании плаценты, что также подтверждает ее недостаточность. Также определяется количество околоплодных вод (высчитывается индекс амниотической жидкости) и наличие/отсутствие мало- или многоводия (доказательство нарушения выделительной функции плаценты).
Допплерография
Главное место в диагностике описываемого патологического синдрома отводится допплерографии (оценка кровотока в системе мать-плацента-плод), которую проводят во 2 и 3 триместрах (после 18 недель). Доплерография считается безопасным и высокоинформативным методом, а кровоток оценивается в пуповинных и маточных сосудах, а также в сосудах головного мозга плода.
КТГ плода
Также для подтверждения плацентарной недостаточности применяется КТГ (кардиотокография) плода – оценка частоты сердечных сокращений, реакция сердцебиения плода на внешние раздражители и маточные сокращения, а также на движения самого плода. КТГ проводят с 32 недель гестации, а в некоторых случаях и с 28. При внутриутробном страдании плода (гипоксии) на КТГ определяется тахикардия или брадикардия, а также аритмия сердечного ритма.
Виды и степени фетоплацентарной недостаточности
Различают несколько классификаций ФПМ. Согласно времени развития нарушения функционирования плаценты бывают вторичными и первичными. Первичная плацентарная недостаточность образуется на 16-18 неделе гестации вследствие нарушения имплантационных и плацентарных процессов. Вторичная форма фетоплацентарного комплекса возникает после 18 недель, когда нормальная плацента уже сформировалась, однако под воздействием определенных факторов ее функции были нарушены.
Учитывая характер течения патологии и клинические проявления болезни ФПН бывает двух видов:
- Острая плацентарная недостаточность. Может образоваться на любом сроке вынашивания или во время родоразрешения. Сопровождается расстройством газообменной функции, что провоцирует острую гипоксию или гибель плода. Острая форма патологии чаще возникает в результате кровоизлияний в краевые синусы, а также инфаркта, преждевременной отслойки или тромбоза сосудов плаценты.
- Хроническая фетоплацентарная недостаточность. Выявляется чаще, нежели острая форма. Обычно хроническая недостаточность возникает во втором или в третьем триместре. Характеризуется преждевременным старением плаценты и отложением фибриноида (специального вещества) на поверхности ворсин, который затрудняет трансплацентарный обмен.
Хроническая плацентарная недостаточность бывает декомпенсированной, компенсированной, субкомпенсированной и критической.
Компенсированная ФПН — наиболее благоприятная форма, при которой плод продолжает полноценно развиваться. Незначительные изменения компенсируются приспособительными и защитными механизмами, которые обеспечивают прогрессирование беременности. При правильном ведении родовой деятельности и грамотно подобранной тактике терапевтического воздействия ребенок может родиться абсолютно здоровым.
Декомпенсированная фетоплацентарная недостаточность сопровождается перенапряжением и расстройством компенсаторных механизмов. Вследствие беременность не прогрессирует. Декомпенсированная недостаточность провоцирует тяжелые нарушения сердечной деятельности, отставание в развитии и гипоксию плода. Может привести к внутриутробной гибели будущего малыша.
Субкомпенсированная фетоплацентарная недостаточность характеризуется нарушением защитно-потребительских реакций, вследствие чего беременность не может протекать нормально. При этом плод значительно отстает в развитии.
Для критической фетоплацентарной недостаточности свойственны функциональные нарушения плаценты, повлиять на которые невозможно. Гибель плода при данной форме патологии неизбежна.
Учитывая характер нарушения кровообращения в плаценте, различают 4 степени ФПН:
- фетоплацентарная недостаточность 1а степени проявляется нарушением маточно-плацентарной системы и сохранением кровообращения между плацентой и плодом.
- 1б степень характеризуется плодово-плацентарной недостаточностью. При этом маточно-плацентарный обмен сохраняется.
- 2 степень ФПН сопровождается нарушением единства систем плод-плацента, матка-плацента и сохранением конечного диастолического кровотока.
- 3 степень проявляется критическим нарушением плодово-плацентарного обмена. Плацентарно-маточный кровоток может сохраняться или нарушаться.
Причины плацентарной недостаточности
Выделяют некоторые факторы, которые увеличивают риск развития данной патологии:
- фактор возраста – менее 18 и более 32 лет;
- вредные привычки – алкоголь, курение, наркотики;
- массо-ростовые показатели – масса тела выше нормы или невысокий рост;
- фактор стресса – эмоциональные перегрузки, хроническая усталость;
- отягощённый акушерский анамнез;
- отягощённый гинекологический анамнез;
- наличие экстрагенитальных заболеваний – сердечно-сосудистая патология, болезни почек, болезни эндокринной системы и пр.;
- осложнения беременности – кровотечения, многоводие и маловодие и пр;
- многоплодная беременность;
Методы лечения невынашивания
Для коррекции гипофункции яичников применяют препараты эстрадиола и прогестерона, при гиперандрогении – глюкокортикоидные препараты до 16 недель беременности, под контролем концентрации 17- оксипрогестерона, дегидроэпиандростерона в крови. Для корректного выбора дозы назначаемого препарата проводят определение содержания половых гормонов в периферической крови в динамике.
Назначение гормональной терапии при угрозе невынашивания в ранние сроки беременности проводится согласно основным принципам:
строгое обоснование необходимости применения гормонотерапии;
гормональные препараты назначают в минимальных эффективных дозах в течение первых 14-18 недель беременности, препараты прогестерона до 36-ти недель;
комплексное применение половых стероидных гормонов (эстрогены назначаются в сочетании с гестагенами).
У женщин с невынашиванием беременности имеется ряд функциональных изменений нервной системы, что приводит к развитию чувства беспокойства, напряженности, вплоть до неврастении и психастении. В таких случаях необходима помощь психолога, проведение психотерапии, назначение седативных препаратов.
В комплексе мер для лечения невынашивания беременности широко применяют физиотерапевтические методы: эндоназальный электофорез витамина В1 в первом триместре беременности, электрофорез магния синусоидальными токами на нижние отделы живота во второй половине беременности, центральная электроналгезия, иглорефлексотерапия, гирудотерапия при выявленном повышении свертываемости крови.
Реабилитация при невынашивании
Комплекс мероприятий по реабилитации женщин с привычным невынашиванием беременности включает несколько этапов. На первом этапе проводят комплексное противовоспалительное и общеукрепляющее лечение. На втором этапе применяют специальные методы исследования для выявления причин невынашивания как в амбулаторных условиях, так и в стационаре. На третьем этапе проводят патогенетическую терапию. На четвертом этапе осуществляют комплекс профилактических и лечебных мероприятий в критические и индивидуальные критические сроки, направленных на сохранение беременности.
Независимо от причинных факторов невынашивания беременности в процессе беременности проводят профилактику плацентарной недостаточности и хронической гипоксии плода, которые, как правило, наблюдаются при данной патологии.
Таким образом, только комплексный подход к формированию индивидуального плана лечения и реабилитации пациенток с невынашиванием беременности позволяет пролонгировать беременность с целью обеспечить рождение ребенка.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Половые инфекции во время беременности, видео
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. – 2005. – № 4. С. 23-27.
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. – 1986. – С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Когда плацента не может выполнять свои задачи
Часть оболочек плода тесно прилегает к стенке матки. На 12-й неделе беременности из таких зародышевых оболочек образуется плацента — эмбриональный орган, который обеспечивает связь между организмами матери и будущего ребёнка. По форме плацента (её также называют детским местом) напоминает лепёшку; чаще размещена в слизистой задней стенки матки, но может появиться спереди, сверху. Эмбрион связан с новым органом пуповиной. К концу вынашивания плода размеры плаценты — 2–4 см в толщину, до 20 см в диаметре.
Так выглядит плацента — плоский круг, пронизанный кровеносными сосудами
С 16-й недели беременности детское место начинает трудиться в полную силу. «Лепёшка» берёт на себя ответственность за:
- Дыхание плода. Из материнской крови через плаценту доставляется кислород; углекислый газ, который выдыхает малыш, выводится в кровь мамы.
- Питание плода. Обеспечивает растущий организм веществами, необходимыми для развития.
- Защиту будущего ребёнка. Не пропускает часть патогенных микроорганизмов, вредные вещества (однако вирусы, мелкие бактерии и некоторые компоненты лекарственных препаратов проникают сквозь плацентарный барьер).
- Гормональный фон. Синтезирует прогестерон и другие женские гормоны, помогающие правильному течению беременности.
Плацента выполняет роль «посредника» в отношениях между двумя организмами — мамы и будущего ребёнка
Однако рассчитывать на безукоризненную работу плаценты было бы опрометчиво. Сложный механизм, как обнаружили учёные, довольно хрупок и по разным причинам может «сломаться». Поэтому среди беременных распространена фетоплацентарная недостаточность — патология, при которой нарушаются строение и функции плаценты (fetus с латыни — потомство, отпрыск; приставка фето- означает «связь с плодом»). В итоге расстраивается кровоток между мамой, детским местом и будущим ребёнком.
Нарушение функций плаценты считают одной из главных причин выкидышей, внутриутробной смерти плода. Новая жизнь лишается возможности нормально развиваться, потому что не обеспечивается достаточным количеством кислорода, питательных элементов; патогенная микрофлора свободно проникает в плод, инфицируя органы и ткани.
Почему изменяется плацента
Количество причин, которые способны вызвать фетоплацентарную недостоточность (ФПН), удивляет и настораживает. Получается, ни одна беременная женщина не застрахована от патологии.
Провоцируют нарушения в работе плаценты:
- Инфекционные заболевания. Часть мелких бактерий и вирусы проникают через плаценту и могут повредить эмбриональный орган. На ранних сроках такое поражение грозит выкидышем.
- Врождённые аномалии женского полового органа — седловидная, двурогая матка, внутриматочная перегородка.
- Патологии матки — миома (доброкачественная опухоль), эндометриоз (разрастание железистой ткани органа за его границы).
- Особенности течения беременности — больше одного малыша в утробе, резус-конфликт, тазовое предлежание ребёнка. Также ФПН может быть вызвана гестозом у мамы — осложнением, при котором ухудшается деятельность сосудов, почек, головного мозга.При многоплодной беременности плаценте трудно работать «на двоих», её функции могут нарушиться
- Большое количество абортов в анамнезе.
- Многочисленные роды.
- Хронические заболевания у женщины — порок сердца, астма, сахарный диабет, болезни почек, крови.
- Патологии гипоталамуса — отдела головного мозга, который контролирует нервную и эндокринную системы организма.
- Анемия. Дефицит железа ведёт к образованию сгустков крови в сосудах плаценты, что грозит нарушить кровоток.
- Неблагоприятная окружающая среда — загазованность воздуха, повышенный уровень радиации, электромагнитное излучение.
- Курение, злоупотребление алкоголем, приём наркотиков.Никотин пагубно действует на плаценту, разрушая эмбриональный орган
Если у беременной обнаружили миому, ФПН грозит развиться в случае опухоли крупных размеров, сдавливающей плаценту. Большие миомы, как правило, встречаются у женщин старше 35.
При резус-конфликте, когда у матери отрицательный резус-фактор, а у плода положительный (от отца), начинается «война эритроцитов»: красные кровяные тельца матери принимают аналогичные тельца плода за врагов и атакуют их. Плацента отекает, стареет преждевременно.
Клиническая практика показывает, что на появление ФНП в большинстве случаев влияет совокупность причин: одна становится ключевой, другие играют роль второстепенных.
Диагностика и выявление признаков
 Своевременная диагностика фетоплацентарной недостаточности позволяет вовремя принять лечебные меры по стабилизации состояния пациентки и плода.
Своевременная диагностика фетоплацентарной недостаточности позволяет вовремя принять лечебные меры по стабилизации состояния пациентки и плода.
Поскольку развитие хронической формы ФПН у женщины может наступить бессимптомно, следует регулярно оценивать состояние плаценты и плода у будущих мам, входящих в группу риска.
Беременным женщинам не следует пренебрегать плановыми посещениями врачебного кабинета, где доктор ведет статистику прибавки в весе у мамочки, изменения высоты стояния дна матки и окружности живота.
Кроме того, во время приема врач прослушивает через брюшную стенку женщины сердцебиение плода, оценивая их частоту и ясность.
Все замеры сопоставляются с нормами для каждого срока беременности, а отставания в них являются поводом для более детального обследования:
гормональные исследования крови.
В соответствии со стадиями тяжести развития ФПН происходит изменение уровня гормонов в организме женщины, которые можно обнаружить при анализе крови;
УЗИ.
Позволяет оценить степень зрелости плаценты, ее структуру, размеры, а также состояние плода. Преждевременное старение плаценты может являться признаком ФПН.
Качество жизнедеятельности плода по УЗИ оценивают по 5-ти параметрам его биофизического профиля:
- Дыхательные движения – изучают частоту дыхательных движений в минуту, длительность и число эпизодов дыхания за время исследования.
- Дыхательная активность плода – рассчитывается, исходя из оценки дыхательных движений.
- Двигательная (мышечная) активность плода – оценивают количество движений плода за время исследования.
- Объем околоплодных вод.
- Сердечную деятельность плода – при КТГ (нестрессовый тест).
Кардиотокография.
Этот метод помогает выявить признаки гипоксии плода через регистрацию частоты сердечных сокращений и зависимость ее от активности будущего малыша и сокращений матки;
Допплерография.
УЗИ с применением доплер-датчика позволяет охарактеризовать состояние кровообращения в фетоплацентарной системе, а также обнаружить признаки страдания плода .
Если у доктора, наблюдающего женщину по беременности, возникло подозрение на фетоплацентарную недостаточность у своей подопечной, то ей будет предписано пройти комплекс диагностических мероприятий, который включает в себя все процедуры, описанные выше. Так как результат лишь одного исследования может быть ложным.
Диагностика
 УЗИ во время беременности позволяет обнаружить врождённые пороки у плода
УЗИ во время беременности позволяет обнаружить врождённые пороки у плода
Обследование начинается со сбора анамнеза, в ходе которого гинеколог выделяет факторы — вероятные причины ФПН. После беседы проводится физикальный осмотр пациентки, включающий оценку состояния её половых органов. Производится забор образцов биоматериала из цервикального канала, уретры и стенок влагалища для последующего выполнения микробиологического и цитологического анализов.
Одновременно назначается УЗИ, потому что именно этот вид диагностики позволяет:
- узнать, насколько физические параметры плода соответствуют его внутриутробному возрасту;
- определить толщину тканей плаценты и узнать степень её зрелости.
Кроме того, врач выписывает направления:
- на кардиотокографию и фонокардиографию, позволяющие получить данные о работе сердечной мышцы будущего ребёнка;
- допплерографию маточного кровообращения, результаты которой дадут представление о циркуляции крови в матке, плаценте, пуповине и организме плода.
После изучения всех результатов врач принимает решение о последующей тактике ведения беременной. При её разработке гинеколог учитывает не только показатели анализов, но и срок вынашивания, наличие и характер осложнений, сопутствующих болезней женщины, общее состояние её организма с точки зрения готовности к родам, другие параметры.
Нарушение маточно-плацентарного кровотока и его последствия для плода
Нарушение маточно-плацентарного кровотока — это серьезное заболевание, которое может привести к негативным последствиям для развития плода. При этом происходит нарушение поступления крови к плаценте и обратно, так как материнский организм не может обеспечить достаточный кровоток.
На первой стадии нарушения маточно-плацентарного кровотока могут появиться симптомы, такие как повышенное артериальное давление, отеки и боли в животе. Однако, в более поздние стадии, когда нарушения становятся более серьезными, приводит к гипоксии плода — нехватке кислорода, что может стать причиной замедления его роста и развития, и даже к возникновению врожденных пороков сердца и нарушению когнитивных функций.
Лечение нарушения маточно-плацентного кровотока направлено на повышение качества кровотока и нормализацию работы плаценты. Лекарственная терапия, магнитотерапия и акупунктура могут помочь восстановить нормальный кровоток и устранить причины нарушения. В случаях, когда нарушения слишком серьезны или плод находится в критическом состоянии, может потребоваться оперативное вмешательство, такое как экстренный кесарево сечение, чтобы спасти жизнь как мамы, так и плода.
Cпособы профилактики
Одним из наиболее важных способов предотвращения нарушения маточно-плацентарного кровотока является здоровый образ жизни, включающий правильное питание, физические упражнения и отсутствие плохих привычек. Регулярный медицинский контроль и уход за резус-фактором матери и плода также является необходимым. Наконец, любые вопросы или сомнения, связанные с здоровьем матери и плода, должны быть незамедлительно обсуждены с врачом.
Что делать для предупреждения нарушений кровотока?
Гинекологи призывают женщин из групп риска заранее готовить себя к беременности, не допускать внеплановое зачатие.
Выбор правильного положения тела во время сна помогает кровотоку плода
На фоне уже возникшей беременности рекомендуется:
- избегать эмоциональных и физических перегрузок;
- исключить вредные привычки;
- организовать для беременной полноценное питание;
- следить за ежедневными прогулками, пребыванием в проветренном помещении;
- заниматься специальной гимнастикой для беременных, упражнениями из йоги;
- контролировать массу тела, проводить ежемесячное взвешивание и измерение окружности живота;
- считается более полезным сон на левом боку, это положение позволяет снизить давление на нижнюю полую вену, которая проходит справа от матки, но в некоторых случаях при застое в почках сон на правом боку улучшает отток от этих важных органов.
Современные методы диагностики и подхода к ведению беременных позволяют предупредить тяжелые степени нарушений. Однако немало возможностей зависит от самой женщины и ее желания иметь здорового наследника.
Причины и факторы риска
Вредные привычки будущей мамы пагубно влияют на развитие плода
Поводом для развития ФПН могут стать проблемы со здоровьем, диагностированные у женщины во время или накануне беременности:
- гормональный дисбаланс и его последствия, обусловленные нарушением секреторных функций гипоталамуса и надпочечников, щитовидной и поджелудочной желёз;
- тяжёлые поражения лёгких и почек, например, бронхиальная астма и пиелонефрит;
- сердечно-сосудистые болезни, в том числе пороки сердца, повышенный тонус сосудов.
Если будущая мать страдает:
- анемией, то причиной ФПН может оказаться дефицит железа в её организме, который осложнит беременность и приведёт к отклонениям в развитии плода;
- повышенной свёртываемостью крови, то в сосудах плаценты вероятно формирование микросгустков, нарушающих кровоток между материнским и детским организмами.
Среди иных причин плацентарной недостаточности — инфекционные поражения, которые обостряются в период вынашивания ребёнка. При ослаблении барьерных функций детского места патогены и токсины проникают в плаценту. В 1 триместре это может закончиться выкидышем, а на более поздних сроках не исключены осложнения, которые будут зависеть от вида инфекции и степени деструктивных изменений плаценты.
К факторам риска по ФПН относятся также:
- гестоз и предлежание плаценты;
- двойня, многоплодная беременность;
- тазовое предлежание плода;
- резус-несовместимость матери и её будущего ребёнка;
- случаи преждевременных родов и мертворождения в анамнезе;
- осложнённое течение предыдущих беременностей;
- пороки развития матки (двурогая или седловидная её форма), воспалительные процессы в её полости, а также наличие миоматозных узлов.
Что касается признаков миомы, то в большей степени рискуют получить ФПН женщины старше 35 лет с узлами среднего размера и выше, а группу низкого риска составляют беременные младше 30 лет с начальными признаками доброкачественного образования.
Всё перечисленное пагубно влияет на ход беременности, вызывая различные её осложнения. В их числе — нарушение кровотока между маткой, плацентой и плодом, которое вызывает изменения в тканях плаценты и ухудшает её функциональность.