Вопросы и ответы
Что вызывает ячмень на глазу?
Основной причиной воспаления является инфицирование сальной железы или волосяного фолликула ресницы вследствие активной жизнедеятельности стафилококков. Этому способствуют загрязнение атмосферного воздуха, снижение защитных свойств иммунной системы, несоблюдение правил личной гигиены. Реже ячмень появляется на глазу из-за сложных условий профессиональной деятельности или нелеченных инфекционных заболеваний глаз.
Как появляется ячмень?
Первыми признаками проявления ячменя являются дискомфорт век, заметное воспаление и отек области ресниц, зуд и ощущение некоторой тяжести. В течение нескольких дней на поверхности кожи становится видна желтая гнойная головка очага воспаления. По мере созревания она прорывается, после чего ряд “воспалительных” симптомов заболевания проходит, но остается легкий зуд и область покраснения.
Как быстро удалить ячмень из глаза?
Любое лечение ячменя должно быть обязательно назначено врачом-офтальмологом. Чем раньше вы обратитесь за помощью, тем быстрее сможете справиться с патологией. Антибактериальные средства и местные мази помогут ускорить прорыв гнойной капсулы. Попытки быстро удалить ячмень из глаза с помощью компрессов, согревания или выдавливания гноя очень опасны и могут вызвать серьезное воспаление слизистой оболочки и повреждение глазного яблока.
Литература:https://en.medicina.ru/for-patients/diseases/barley-on-the-eye/
Симптомы хламидиоза при беременности
Клиника хламидийных поражений почти в 70% случаев имеет латентный характер. Первые признаки активизации Chlamydia trachomatis у беременных проявляются зудом наружных половых органов и жжением в процессе мочеиспускания.
Также отмечаются такие симптомы хламидиоза при беременности, как патологические выделения из влагалища слизисто-гнойного. В большинстве случаев это хламидиоз в форме воспаления стенок мочеиспускательного канала (хламидийного уретрита).
Когда хламидии поражают клетки слизистого эпителия влагалища, он также воспаляется, и тогда диагностируется хламидийный вагинит или кольпит.
При хламидийном цервиците воспалительный процесс локализуется в канале шейки матки, и его первые признаки аналогичны. Через короткий промежуток времени на слизистой шейки матки могут появиться эрозированные или гипертрофированные зоны с участками некроза или гранулематоза.
Методы и способы лечения фтириаза
Современная медицина обладает большим арсеналом фармакологических средств лечения, способных устранить пикантную проблему. Лечение фтириаза, или лобкового педикулёза, проводится специальными аэрозолями и/или мазями, содержащими перметрин. Вещество представляет собой природный противопаразитарный инсектицид, обладающий нейротоксическими свойствами, направленными на борьбу с паразитическими насекомыми.
Среди наиболее действенных лекарственных форм, оказывающих влияние на яйца и личинки лобковой вши, можно отметить следующие фармакологические препараты:
- Спрей-Пакс – лекарственное средство против эктопаразитов. Препарат распыляется по всей волосистой поверхности лобковой зоны и после 30 минут реакционного действия смывается мыльным раствором под большой струёй проточной воды. Побочные действия: жжение и аллергическая реакция в месте соприкосновения действующего вещества с кожей.
- Медифокс – прозрачная светло-желтая или бесцветная жидкость, обладающая противопаразитарной активностью. Действие препарата направлено на мембранное разрушение нервных клеток паразита, его яиц и личинок. Лекарственная форма не вызывает местно-раздражающий эффект, не обладает кожно-резорбтивным и сенсибилизирующим действиями. Противопоказан детям до 2-х лет и при индивидуальной непереносимости составляющих препарата.
- Ниттифор-крем – педикулицидное эффективное лекарственное средство, обеспечивающее высокий результат борьбы с различными эктопаразитическими насекомыми. После 10-15 минут реакционного воздействия вся клеточная нейромышечная структура паразита разрушается и теряет свою жизнеспособность. Лекарственная форма обладает побочным эффектом. Лишь после определения физиологических особенностей пациента, а также учёта его возраста, пола и характера инфицирования консультирующий врач назначает Ниттифор-крем.
- Пара Плюс – фармакологический препарат противопедикулёзной активности, позволяющий за короткий промежуток времени избавиться от назойливого присутствия паразитических насекомых. Противопоказан детям до 3-х лет, астматикам, а также при индивидуальной непереносимости препарата.
- Бензилбензоат (мазь) – лекарственное противопедикулёзное средство для наружного применения. Мазь имеет желтовато-белый цвет и специфический запах из-за насыщенного биохимического состава действующих и вспомогательных веществ. Лекарственное средство наносится тонким слоем на зону паразитического поражения, и после реакции с верхним слоем эпидермиса оказывает фармакокинетическое действие. Препарат не всасывается в системный кровоток. Курс лечения определяется дерматовенерологом.
Противопоказанием к применению данной группы лекарственных средств является нарушение целостности кожного покрова, например, трещины, язвы, порезы. Кроме того, не следует использовать лекарство против лобкового педикулёза при сверхчувствительности организма к действующим биохимическим компонентам фармакологического препарата.
Лобковая вошь: лечение в домашних условиях
Ещё до появления мощных противопедикулезных лекарственных средств люди эффективно избавлялись от лобковых вшей. Перед началом проведения домашней терапии рекомендуется сбрить волосы на инфицированных участках тела. Рассмотрим несколько высокоэффективных рецептов народной медицины против фтириаза:
- Место поражения лобковой вошью обрабатывается керосином, разбавленным наполовину водой. После 10 минут лечебной процедуры следует обработанные участки тщательно промыть мыльным раствором. Лечение керосином проводится 3 раза в день.
- Чтобы не повредить кожу при лечении лобкового педикулёза в домашних условиях, можно использовать обычное растительное масло, которое обильно наносится на зону поражения.
- Эффективное средство уничтожения лобковых вшей – серная мазь. Втирается лекарственный препарат в зону поражения тонким слоем. Длительность лечения составляет 3-4 дня при условии ежедневных утренних и вечерних домашних процедур.
- Стакан свежевыжатого сока граната смешивается с 2 ст. л. сухого мятного листа. Вся лекарственная смесь отправляется на огонь и доводится до кипения. После остывания раствор втирается в кожу 3-4 раза в день. Курс лечения неограничен.
К прочим эффективным средствам домашнего лечения против фтириаза относятся:
- дустовое мыло;
- уксусный раствор;
- чемеричная вода;
- отвар пижмы;
- клюквенный сок;
- настой из багульника или жимолости;
- перечная мята;
- перекись водорода.
Чтобы не навредить своему организму, перед началом домашней терапии следует проконсультироваться с врачом.
Что такое перхоть?
Себорейный дерматит, одним из проявлений которого является перхоть, не угрожает здоровью, но может вызвать ряд неприятных ощущений и заставить женщину напрасно волноваться. Причины, по которым может появиться перхоть (сухая себорея) у беременных, могут быть связаны с состоянием женщины и пройдут сами по себе после полного восстановления после родов и периода кормления.
Но это не значит, что с перхотью не нужно бороться! А для победы врага следует «знать в лицо». Итак, себорейный дерматит — это воспаление кожи, которое начинается из-за нарушения функционирования сальных желез. Вследствие внутренних изменений в организме кожного сала вырабатывается больше чем обычно. Этим немедленно пользуются условно-патогенные грибки, живущие на поверхности кожи. Эти «двуличные» микробы есть на коже у любого человека. При нормальном состоянии иммунной системы они не имеют шанса образовать большие колонии, но как только организм «дает слабину», грибки немедленно идут в атаку.
На коже головы под волосами скапливаются желтоватые или белые чешуйки, которые при расчесывании опадают на плечи и спину. Если случай запущен, то волосы могут становиться слабее и тоньше, даже полностью выпадать на отдельных участках.
Нарушение функционирования желез на коже и действие грибка (себорея) встречается в нескольких формах:
- жирная себорея (сальная кожа на лице и груди, быстро жирнеющие волосы): чаще всего проявляется в переходном подростковом возрасте;
- сухая себорея (кожные чешуйки на волосистой части, на сгибах рук и ног): как правило, наблюдается в детстве, до начала созревания;
- смешанный тип (сухая — на волосистой части, жирная — на коже лица): обычно поражает представителей сильного пола.
Почему перхоть появляется у беременных
По наблюдениям врачей, причины появления себореи можно разделить на внешние и внутренние:
- наследственность;
- слабый иммунитет;
- эндокринные заболевания;
- болезни ЖКТ, проблемы с пищеварением;
- неправильное питание;
- вредные привычки;
- стресс и перепады настроения.
У беременной женщины наблюдаются сразу несколько провоцирующих перхоть факторов. Идет гормональная перестройка в организме, нагрузка на иммунную систему возрастает. Нервозность, плаксивость, беспричинные волнения тоже нередкое явление. Часть периода вынашивания ребенка попадает на холодное время года, теплая шапка не дает коже дышать и усиливает отделение кожного сала.
Но не стоит думать, что избавившись от теплой шапки, беременная может избавиться от перхоти! Носить головной убор все равно надо – простуда и инфекции куда опасней безобидной перхоти. Да и не поможет такой шаг. Подходить к лечению перхоти нужно в комплексе.
Тактика лечения хламидийной инфекции
Поскольку уровень распространённости хламидиоза среди беременных женщин очень высок, а осложнения могут быть серьёзными (как для матери, так и для ребёнка), без антибиотиков в данном случае не обойтись. Проблема в том, что выбирать препараты врачам следует тщательно, ограничивая их возможный список, так как многие антибиотики обладают выраженным тератогенным эффектом и токсическим воздействием на плод.
Лечат беременных женщин, больных хламидиозом, акушеры-гинекологи. Также в терапии принимают участие и венерологи. Срок беременности может быть любым, с условием учёта степени влияния антибиотика на плод
Тем не менее, ещё остаётся ряд нерешённых вопросов терапии, привлекающих внимание учёных.
Чаще всего акушеры-гинекологи, проводя лечение, назначают беременным следующие препараты:
- 1-е место — джозамицин (почти в 60% случаев);
- 2-е место — азитромицин (примерно в 36,7% случаев);
- 3-е место — амоксициллин (почти в 7% случаев).
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Вероятно, такие назначения обусловлены тем, что большая часть врачей-практиков не знает о существовании специально разработанной рейтинговой схемы, согласно которой на международном уровне принято оценивать силу рекомендаций:
- А;
- В;
- С;
- D.
Кроме того, специалистами развитых стран уже давно разработаны стандарты, согласно которым принято лечить хламидиоз у беременных. Отечественные врачи назначают пациенткам антибиотики исходя из рекомендаций, даваемых дерматовенерологами. Юридической силы они, конечно, не имеют, но для врачей являются большим авторитетом. При этом российские медики часто забывают о том, что в случае неблагоприятного исхода лечения вся ответственность ляжет на тех, кто их прописывал.
Антибиотика джозамицина в зарубежных клинических руководствах по лечению у беременных хламидийной инфекции нет. Отсутствует он в протоколах и рекомендациях. В 2015 году российские венерологи выпустили ряд рекомендаций, в которых обозначили джозамицин в качестве препарата выбора в терапии хламидиоза, рекомендованного для беременных. Рейтинговую оценку АВСD дерматовенерологи при этом нарушили. Его причислили к категории В, хотя рейтинг этого препарата должен быть снижен до уровня С, согласно правилам, установленным для всех лекарств, назначаемым беременным женщинам. Известно, что вещества, отнесённые к классу С, могут рассматриваться только в качестве альтернативы, а не как ведущие препараты.
Исходя из этого тактика лечения хламидийной инфекции должна, прежде всего, исходить из наличия противопоказаний к использованию тех или иных лекарств, знания об их возможных побочных действиях и эффективности. Что касается антибиотиков первого выбора, в данном случае рекомендуется отталкиваться от международных стандартов.
Ответы на популярные вопросы о продукции
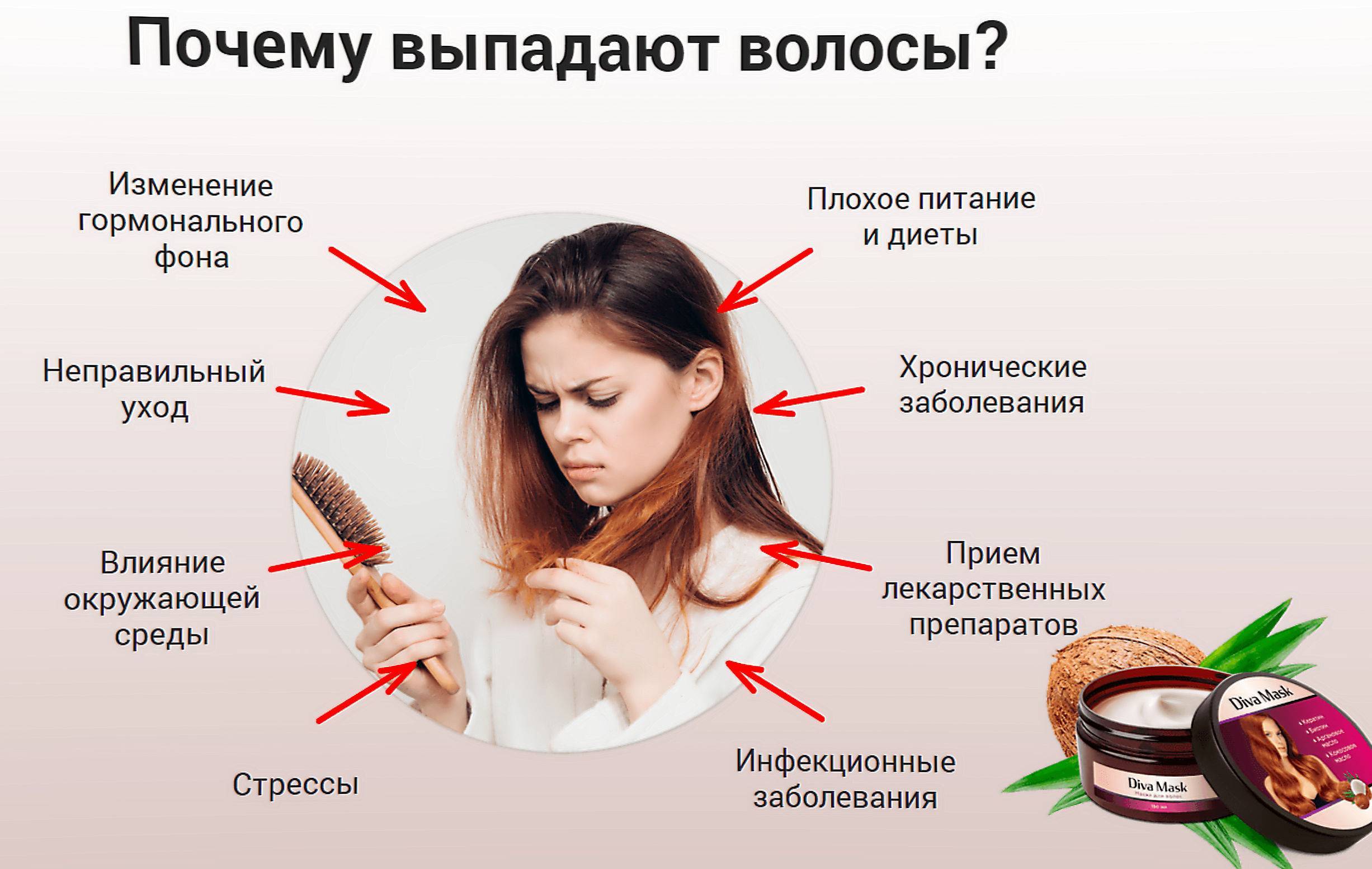
Здравствуйте. Я в январе родила девочку недоношенная, кесарево. Прошло 4 месяца и у меня начали выпадать волосы сначала не сильно, теперь выпадают охапками, образовались про лысины. Не могу понять почему? витамины пью. Кормила по сегодняшний день грудью. Бросила из-за выпадения волос. Выпадают с луковицами и кожа головы жирная, блестит и чешется. Посоветуйте что делать?
Добрый день! Вам следует обратиться к трихологу и уточнить причину выпадения волос. Врач подберет оптимальную терапию.
Добрый день! После родов очень сильно стали лезть волосы. В данный момент кормлю грудью, волосы лезут еще сильнее. Спрей и витаминыамины Алерана нельзя принимать во время кормления. А использовать бальзам и шампунь-можно? Спасибо заранее за ответ.
Добрый день! Вы можете использовать все средства серии ALERANA, кроме Спрея и Витаминно-минерального комплекса. Рекомендуем наряду с шампунем и маской пройти курс применения Сыворотки ALERANA — у неё нет ограничений к применению.
Что из продукции можно использовать кормящей маме?
Добрый день! В период лактации можно использовать все средства серии ALERANA, кроме Спрея на основе миноксидила и Витаминно-минерального комплекса.
Здравствуйте! Можно ли использовать бальзам-спрей во время беременности? Спасибо!
Применение Спрея в период беременности не рекомендовано (поскольку не проводились клинические исследования по действию Спрея на организм в период беременности). Можно обратиться к врачу — уточнить диагноз и получить консультацию по поводу оптимальной терапии в вашем случае.
Рекомендуем обратить внимание на Сыворотку для роста волос. Она не имеет ограничений к применению:
- Александер Дейл. Облысение: Практическое пособие для мужчин и женщин по лечению, восстановлению и уходу за разными типами волос. Издательство Центрполиграф, 2002 г.
- Калинина О.В., Евстафьев В.В., Альбанова В.И.,Терапия себорейного дерматита волосистой части головы, Российский журнал кожных и венерических болезней. Ссылка на статью: https://cyberleninka.ru/article/n/terapiya-seboreynogo-dermatita-volosistoy-chasti-golovy
- Е.Т. Жилякова, О.О. Новиков, Е.Н. Науменко, Л.В. Кричковская, Т.С.Полухина и другие. https://cyberleninka.ru/article/n/issledovanie-nizkomolekulyarnyh-biologicheski-aktivnyh-soedineniy-.
Для точной диагностики обращайтесь к специалисту.
Источник статьи: http://www.alerana.ru/stati/izbavlyaemsya-ot-perkhoti/perkhot-pri-beremennosti-kak-borotsya/
Причины заражения
Хламидиоз передаётся половым путём, при этом вид контакта может быть любым:
- вагинальным;
- оральным;
- анальным.
Хламидия может попасть в организм не сразу и не в каждом случае. Если половой контакт с заражённым был однократным, вероятность инфицирования равна около 25%. Иногда хламидиоз передаётся контактно-бытовым путём (речь идёт о новорождённых детях), а также по родовым путям от матери к ребёнку.
К факторам риска, способствующим появлению хламидиоза, относят:
- беспорядочность половых контактов;
- молодой возраст женщин (18-30 лет);
- постоянный контакт с инфицированным;
- проблемы с соблюдением личной гигиены;
- другие перенесённые ЗППП;
Также есть индивидуальная и даже наследственная предрасположенность к заражению хламидиозом и другими видами половых инфекций, обусловленная специфическими особенностями организма.
Меры профилактики
Чтобы перхоть раз и навсегда покинула вашу шевелюру, соблюдайте следующие рекомендации:
- как можно больше пейте воды, ведь большое количество жидкости поможет стабилизировать обмен веществ и очистить организм от шлаков и токсинов, которые приводят к различным дисфункциям, в частности нарушениям в работе сальных желез;
- чтите гигиену: не давайте знакомым пользоваться вашими расчёсками или полотенцем, не носите головные уборы, которые кто-то до вас надевал;
- исключите стрессовые ситуации (старайтесь получать удовольствие от жизни, читайте любимые книги, проводите время в кругу родных и близких);
- правильно ухаживайте за волосами (чтобы корректно подобрать косметику для волос, в этом вопросе следует пройти консультацию дерматолога, который определит ваш тип кожи).

наносить на кожу головы медово-яичную маску.
- Соединяют 2 ч. л. натурального мёда с одним яичным желтком.
- Вводят пару капель оливкового или репейного масла и 1 ч. л. сока алоэ.
- Наносят состав на кожу головы, надевают целлофановый пакет и укутывают полотенцем.
- Выдерживают 40 минут.
- Смывают проточной тёплой (но не горячей!) водой.
Таким образом, белые отслоившееся чешуйки на волосах у женщин, пребывающих в интересном положении, легко выводятся, если они начинают использовать специальные шампуни от перхоти для беременных или ополаскивают волосы отварами трав. Правильное питание и соблюдение гигиены — это залог того, что перхоть не появится снова.
Лечение и диагностика перхоти при беременности
При появлении первых симптомов коварной перхоти на волосах, следует обратиться к квалифицированному специалисту. Заниматься самолечением будущим мамочкам категорически не рекомендуется: многие препараты могут содержать компоненты, противопоказанные женщинам в деликатном положении. Поэтому, выбирая шампунь от перхоти при беременности, не стоит слушать советы подруг или «коллег» с женских форумов.
Врач-трихолог поможет устранить не только симптомы, но и причину появления перхоти. Для этого он может назначить трихограмму и анализы на гормоны, а такжепровести ряд других обследований на выявление возможныхнедугов. Ведь зачастую перхоть при беременности сигнализирует об обострении хронических заболеваний.
Комплексный подход: изнутри и снаружи
Лечим перхоть снаружи. Для этого существуют специальные шампуни и маски, содержащие активные вещества, препятствующие размножению агрессивных бактерий. Подобрать такое средство должен ваш лечащий врач. Лучше использовать аптечные препараты – они проходят более жесткий дерматологический контроль и являются эффективными.
В профессиональной серии средств по уходу за волосами ALERANA представлен Шампунь от перхоти. Препарат рекомендован для устранения перхоти, нормализации баланса кожи головы и укрепления ослабленных волосяных луковиц.
Активные компоненты шампуня блокируют размножение грибка и устраняют избыточное шелушение кожи головы, обеспечивая доступ кислорода к корням волос. Регулярное применение препарата позволяет надолго забыть о перхоти.
Лечим перхоть изнутри. Обилие сладкой и жирной пищи в рационе создает райские условия для размножения грибковых бактерий. Сюда же относятся и продукты с высоким содержанием дрожжей (хлебобулочные изделия, пиво, квас). Следите за тем, чтобы в вашем рационе было больше свежих овощей и фруктов, богатых витаминами А, С, группы В, а также цинком, кальцием и йодом. Также стоит приобрести в аптеке витаминно-минеральный комплекс для беременных и кормящих женщин.
Если во время беременности у вас появилась перхоть, не отчаивайтесь – многие мамочки через это прошли. Главное, вовремя обратитесь к специалисту и начните интенсивное лечение.Клинические испытания
Эффективность шампуня доказана клинически в лаборатории DERMSCAN. Sederma. Специалистами лаборатории было подтверждено, что при курсовом применении Procapil количество волос в фазе роста увеличилось у 67% пациентов.
В состав всех женских шампуней Алерана входит активный компонент Procapil, эффективность которого клинически доказана. Специалистами лаборатории DERMSCAN. Sederma было подтверждено, что при курсовом применении Procapil количество волос в фазе роста увеличилось у 67% пациентов. Шампунь ALERANA используется в качестве восстановительного средства в фазе ремиссии себореи.
- блокирует размножение грибка, вызывающего перхоть
- устраняет шелушение кожи головы, увеличивая доступ кислорода к волосяным фолликулам
- стимулирует клеточный метаболизм в волосяных фолликулах
- способствует росту сильных и здоровых волос
Можно ли кормить грудью при наступлении беременности
При проявлении специфических признаков целесообразно сделать тест на беременность во время грудного вскармливания. Современные медики высказывают мнение об опасности, которое представляет лактация для развивающегося плода. В этот период в организме женщины высокое содержание окситоцина. Этот гормон стимулирует сокращения матки. Во время кормления происходит рефлекторный выброс окситоцина в кровь, что может спровоцировать преждевременные роды.
Этому способствуют физиологические особенности ее организма:
- Структура матки меняется до беременности, во время развития плода и после родов. По мере приближения к моменту появления ребенка в оболочках органа увеличивается количество рецепторов окситоцина. При нормальном течении беременности большое количество этих структур появляется к концу второго триместра. В это время стимуляция сосков крайне нежелательна. До этого времени грудное вскармливание можно продолжать.
- Прогестерон – главный гормон беременности. В период вынашивания ребенка его концентрация высока. Вещество расслабляет мышцы матки. Родовую деятельность запускает повышенная концентрация эстрогенов. Их выброс происходит ближе к дате появления ребенка на свет. Выработка пролактина и окситоцина при беременности снижается и сходит на «нет» к моменту родов. В ситуации, когда у кормящей женщины наступает беременность, при стимуляции сосков гормоны лактации продолжают вырабатываться в небольшом количестве и опасности не представляют.
- Концентрация окситоцина после родов высока. Она постепенно снижается, когда женщина кормит младенца грудью. Организм вырабатывает этот гормон в количестве, необходимом для поддержания лактации. При наступлении беременности через 6 месяцев после родов концентрация окситоцина уже не опасна для мышечного слоя матки.
Как поддержать лактацию беременной женщине
Решать вопрос о прекращении грудного вскармливания целесообразно после оценки рисков для новорожденного и организма матери. Поддерживать лактацию помогут следующие рекомендации:
- продолжать грудное вскармливание, пока малышу не исполнится полгода (идеальный вариант – до года);
- следить за физическим развитием ребенка, рос и вес – показатели питательной ценности его рациона;
- не отлучать ребенка от груди в первом триместре беременности, чтобы избежать гормонального сбоя и выкидыша;
- следить питанием, соблюдать баланс «белки-жиры-углеводы», контролировать суточную калорийность, принимать витаминные комплексы;
- пить побольше чистой воды или другой полезной жидкости (зеленый чай, компот из сухофруктов и др).
Когда прекращать грудное вскармливание
Самочувствие женщины – главный показатель необходимости отлучения младенца от груди. Возникновение болей внизу живота, тонуса матки во время кормления – тревожные симптомы. Об этих проявлениях нужно сообщить гинекологу и решать вопрос о прерывании грудного вскармливания.
При отсутствии дискомфорта кормление можно продолжать, если новорожденному еще нет года. Завершать процесс следует к концу второго триместра, действуя постепенно. Если малыш старше, врачи настоятельно рекомендуют в случае наступления беременности прекратить кормление.
Себорейный дерматит. Патогенез
Развитие себорейного дерматита связывают с изменением состава кожного сала, при котором значительно нарушается барьерная функция кожных покровов.
Клиницистами давно замечено, что у мужчин себорейный дерматит диагностируется чаще, чем у женщин. Это связано с тем, что уровень секреции и качественный состав кожного сала определяется в первую очередь генетическими и гормональными факторами. Активность секреции сальных желез напрямую зависит от мужских половых гормонов, а именно тестостерона, и его дигидро – формы – ДГТ (дигидротестостерона), а так же гормона предшественника 4-андростендиона. На поверхности эпидермоцитов и себоцитов расположены рецепторы к этим половым гормонам.
Совершенно необязательным фактором, провоцирующим активацию работы сальных желез, является высокий уровень общего тестостерона. У большинства больных себорейным дерматитом он находится в пределах нормы, но трансформация тестостерона в дигидротестестерон может быть в 20-30 раз выше по сравнению со здоровыми людьми. Это зависит от активности превращающего фермента 5-альфа-редуктазы и, соответственно, от степени восприимчивости рецепторного аппарата. То есть не стоит искать сразу гиперандрогенемию у данных пациенток или пациентов. Как правило, ее и не бывает.
Маркерами клинически же выявленной и скрытой форм гиперадрогенемии являются: фракция свободного тестостерона в сыворотке крови, ДГТ, индекс свободных андрогенов. Не лишено смысла, проверить пациентов и у специалистов эндокринологов на предмет концентраций андренокортикоидов, прогестерона, соматотропного гормона, гормонов гипофиза и гипоталамуса.
Среди других причин проявления себорейного дерматита большинство ведущих дерматологов отмечают:
Нейрогенные факторы
нервным стрессом
Иммунные нарушения
Гормональные перестройки.
Белок в моче после беременности
Остаточные количества белка после родов, отягощенных развитием гестоза, вполне допустимы. Однако выраженная протеинурия после разрешения беременности может сигнализировать о том, что мочевыделительная система не смогла восстановиться от значительных нагрузок на почки в период вынашивания. Воспалительная реакция могла усугубиться, но без анализов и дополнительных исследований трудно оценить тяжесть ситуации.
Возможные причины протеинурии по окончании беременности – это формирование осложнений и присоединение некоторых патологических состояний:
- повышенное кровяное давление;
- нарушения обмена веществ;
- воспалительные поражения, нарушения мочевыделительной функции (явления пиелонефрита, гломерулонефрита);
- формирование и рост новообразований в почках;
- инфекционные повреждения;
- травматическое поражение почек;
- частые переохлаждения;
- интоксикация и отравления;
- развитие аутоиммунной патологии.