Чем обусловлена генетическая совместимость
HLA, или «human leucocyte antigens», представляют собой антигены тканевой совместимости. Иногда употребляется термин-синоним – главный комплекс гистологической совместимости, или «major histocompatibility complex» (МНС). Они расположены на поверхности почти всех клеток организма. Антигены тканевой совместимости являются белковыми молекулами. Название HLA – антигены им было дано по той причине, что эти молекулы более полно представлены непосредственно на поверхности белых клеток крови – лейкоцитов. У каждого человека есть индивидуальный набор HLA – антигенов.
Молекулы антигенов тканевой совместимости выполняют функцию своеобразных «антенн», расположенных на поверхности клеток. Они позволяют организму распознавать, какие клетки являются собственными, а какие чужими клетки (атипичные клетки, бактерии, вирусы) и в случае необходимости запускать иммунный ответ, который обеспечивает экспрессию специфических антител и удаляет чужеродный агент из организма.
Генетики установили, что продукция белков гистосовместимости определяют гены главного комплекса гистологической совместимости. Они располагаются на коротком плече шестой хромосомы. Выделены два основных класса генов HLA – антигенов:
- в первый класс входят гены локусов А, В и С;
- во второй класс, или D-область, включены такие подлокусы, как DR, DP и DQ.
На поверхности почти всех клеток человеческого организма расположены HLA антигены первого класса. Белки тканевой совместимости, которые относятся ко второму классу, выражены на клетках иммунной системы, эпителиальных клетках, а также на макрофагах.
Антигены тканевой совместимости принимают участие в распознавании чужеродных тканей и формировании иммунного ответа. При подборе донора органов для трансплантации обязательно учитывается HLA – фенотип. Существенным является тот факт, что наиболее благоприятный прогноз после пересадки органа будет при наибольшем сходстве клеток донора и реципиента по антигенам HLA. Цена генетической совместимости в этом случае – жизнь человека.
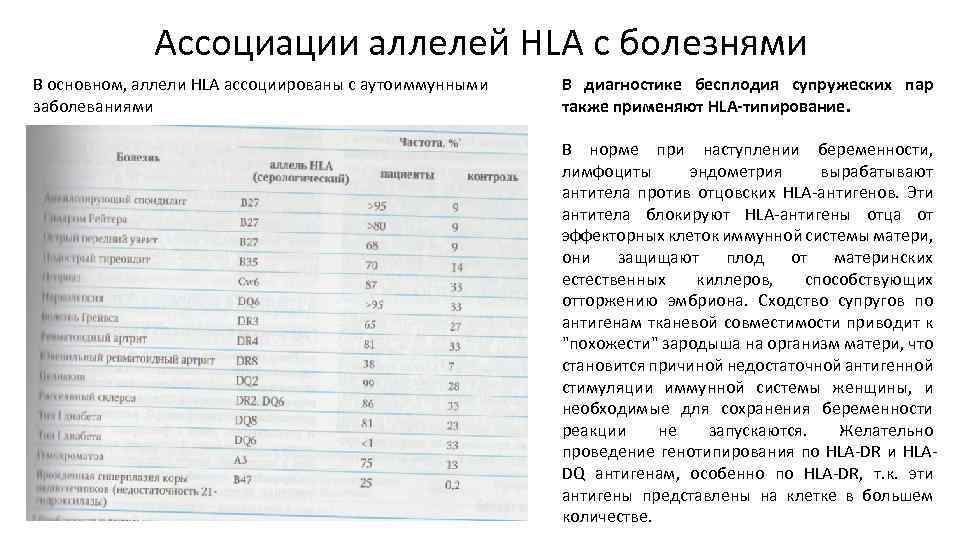
Доказана взаимосвязь между антигенами тканевой совместимости и предрасположенностью людей к ряду заболеваний. Установлено, что у восьмидесяти пяти процентов пациентов, страдающих синдромом Рейтера и анкилозирующим спондилитом, присутствует HLA В27 антиген, а у более, чем девяноста пяти процентов больных инсулинозависимым сахарным диабетом диагностируются HLA DR3 и DR4 антигены. У них также проводят генетический анализ на совместимость. Цена исследования неодинакова в разных лабораториях.
Как известно, наследуя антигены тканевой совместимости, ребёнок получает только по одному гену из каждого локуса от обоих родителей. Это значит, что пятьдесят процентов антигенов тканевой совместимости он наследует от матери, а пятьдесят процентов – от отца. Получается, что плод наполовину чужероден женскому организму. Для того, чтобы не произошло отторжения плода, в организме беременной женщины запускаются иммунологические реакции, которые направлены на сохранение беременности. В это время происходит формирование клона иммунных клеток, которые продуцируют специальные блокирующие, или «защитные» антитела.
Установлено, что супружеская несовместимость по HLA-антигенам и имеющееся отличие эмбриона от организма матери является крайне важным фактором. Если беременность развивается нормально, то «блокирующие» антитела к антигенам отца образуются с ранних сроков беременности. Известно, что наиболее ранними являются антитела, которые синтезируются к антигенам второго класса гистологической совместимости.
Если супруги имеют большое сходство по антигенам тканевой совместимости, то это приводит к тому, что зародыш слишком уж «похож» на материнский организм. По этой причине антигенная стимуляция иммунной системы женщины является недостаточной для запуска реакций, необходимых для сохранения беременности. Организм матери воспринимает плод в качестве чужеродного объекта. Это приводит к самопроизвольному прерыванию беременности.
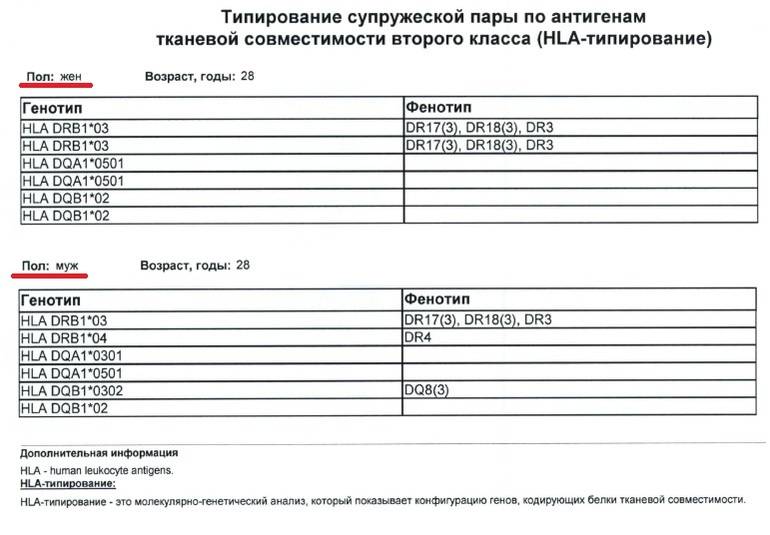
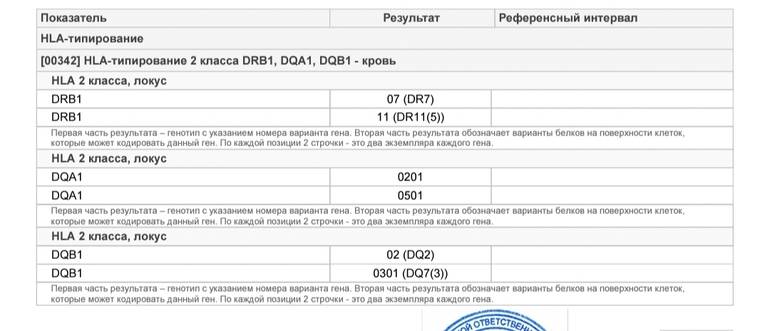
Расшифровка результатов
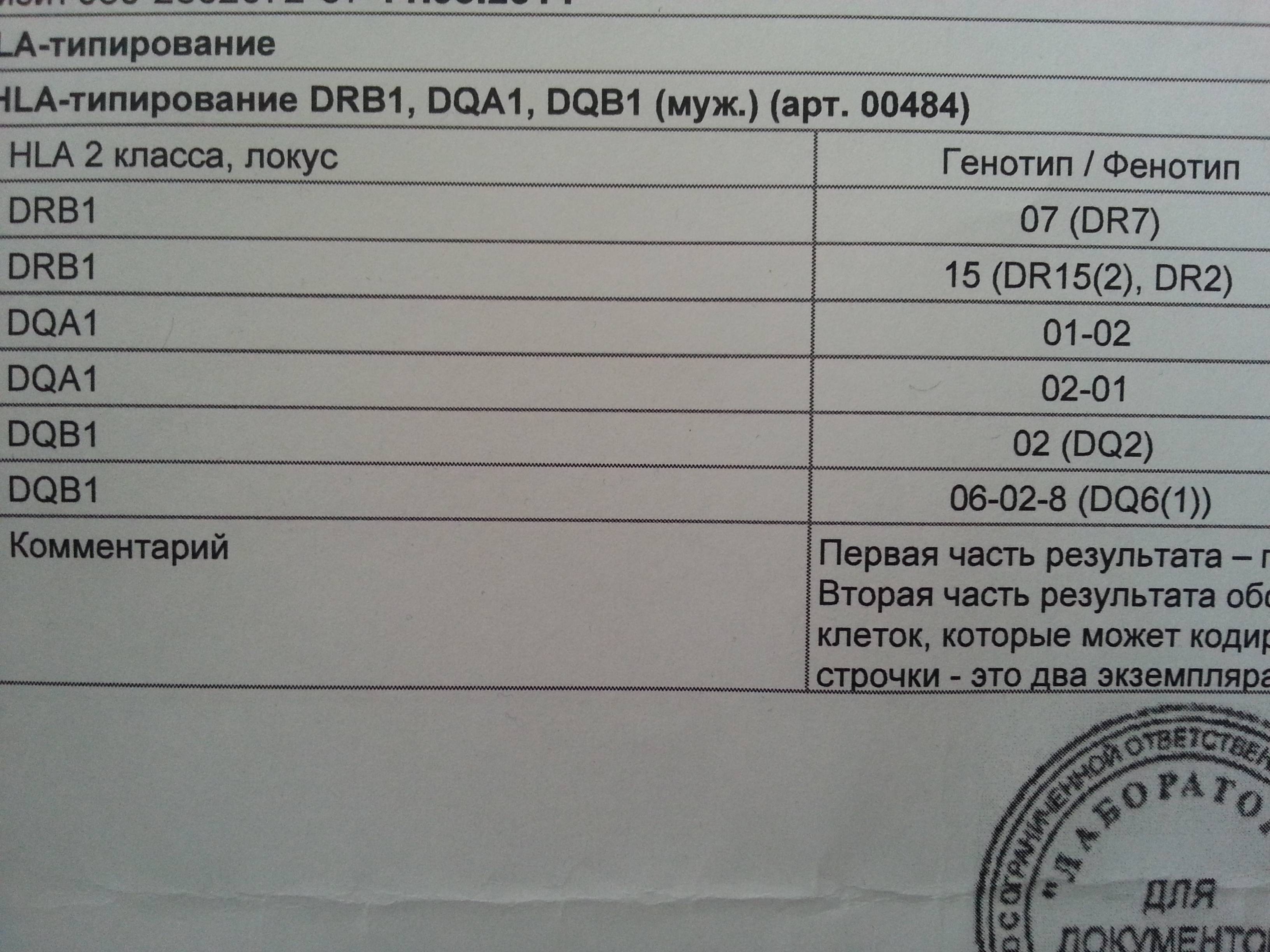
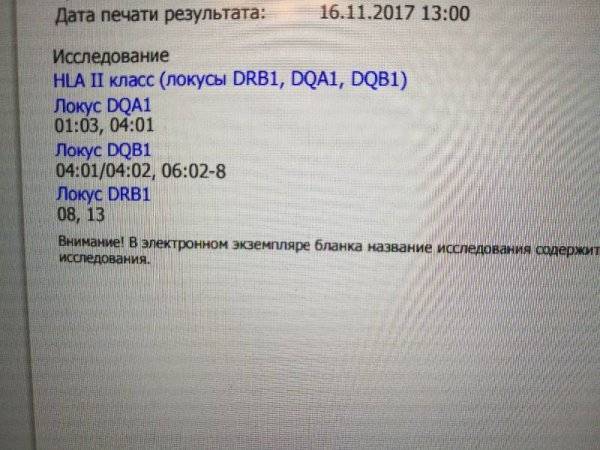
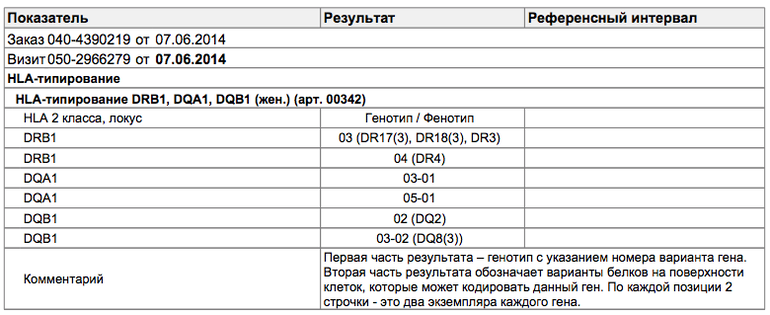
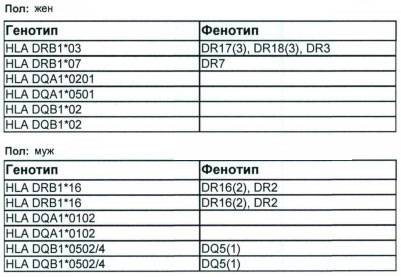
Составлением и расшифровкой результатов анализа на HLA-типирование занимаются врач-генетик и врач-иммунолог. По окончании исследования составляют таблицу, куда вносят информацию об обнаруженных аллелях. Сначала генетик вносит буквенно-цифровые кодировки генов: DRB1, DQA1, DQB1, а затем добавляет цифры, шифрующие аллели, причем первые две цифры кодируют номер группы аллелей гена, а остальные две — вариант гена. У взрослых людей при расшифровке DRB1 имеет значение номер группы аллелей, а при расшифровывании остальных — номер варианта.
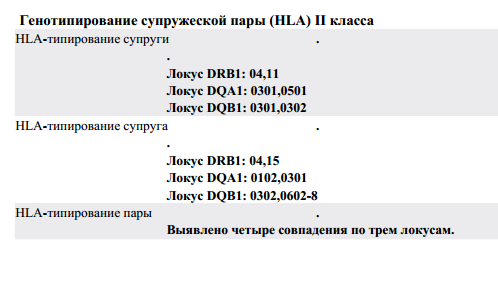
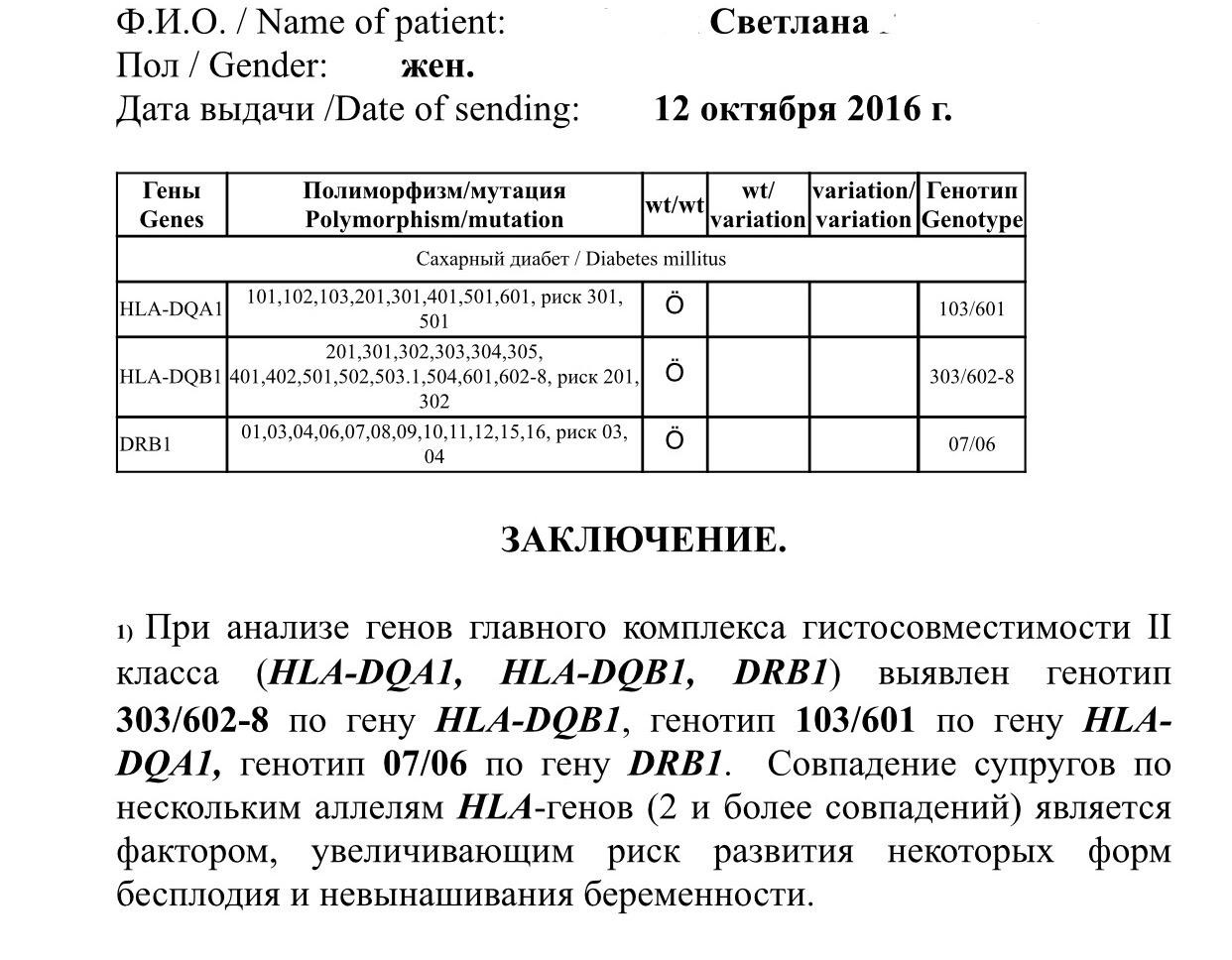
Совпадение по двум аллелям увеличивает вероятность выкидыша до 35%. При совпадении 4 аллелей супруги считаются полностью несовместимыми для деторождения.
Что делать супругам, у которых совпадают HLA? Врачи предлагают лечить бесплодие с помощью иммунизации:
- Активная иммунизация. Женщине вводят лимфоциты мужа – так ее организм привыкает к другим клеткам и учится их распознавать.
- Пассивная иммунизация. Этот метод используют при экстракорпоральном оплодотворении. За 2-3 месяца врачи-репродуктологи назначают специальные препараты: Октагам, Интраглобин, Иммуновенин. Эти лекарства содержат человеческий иммуноглобулин, который повышает содержание антител в организме.
Следующие шаги в HLA
Вопрос: «Как быть дальше?» беспокоит все супружеские пары, у которых были обнаружены генетические сходства по результатам HLA. Чтобы ответить на него, пара должна решить, захотят ли они совершать усилия снова и снова, чтобы зачать общего малыша, оценивая все риски, или воспользуются услугами донорских банков спермы. Так как выбирать будет очень непросто, перед принятием решения, вы должны удостовериться, что у вас имеется достаточно сведений. Если понадобится, выясните точку зрения нескольких экспертов в области генетики и иммунологии.
Если супруги выбирают дальнейшие попытки зачатия общего ребенка, мы можем рекомендовать иммунизацию — активную или пассивную.

Активная иммунизация
На иммунитет женщины увеличивается антигенная нагрузка, при введении концентрированной культуры лимфоцитов мужа или донора. С помощью данного метода организм женщины научится узнавать клетки супруга. Данный метод осуществляется при помощи медикамента, сделанного из крови супруга или донора.
Позиция докторов (генетиков и иммунологов), касательно результативности иммунотерапии лимфоцитов, были поделены одинаково. Первая половина этого метода рассматривает его как возможность повысить рождаемость, а другая — не видит никакого смысла. Определенно, активная иммунизация не исследована полностью. Конечных сведений о ее результативности пока нет. Но, все же, некоторые ученые полагают, что этот метод предоставит возможность родить ребенка, но не полностью избавит родителей от вероятной опасности появления на свет ребенка с наследственными болезнями. К сожалению, эта процедура иммунизации лимфоцитов возможна только в некоторых мегаполисах.
Пассивная иммунизация
Пассивная иммунизация не требует продолжительной подготовки. Показатели ее эффективности всегда различны. Этот метод заключается в введении иммуноглобулина, как правило, в три этапа.
Если вы решите для себя использовать донорский материал, то в ближайшем будущем, вы сумеете стать мамой и папой крошечного малыша, даже если для вас это было невероятно трудным решением.
Генетическая совместимость супругов
Как известно, существует много причин невынашивания беременности. Синдром потери плода не является отдельной нозологической единицей. В большинстве случаев женщина не может выносить беременность по причине патологий репродуктивной системы.
Какие факторы приносят к проблемам с вынашиванием беременности? Женщина может потерять плод по следующим причинам:
- врождённые и приобретенные аномалии строения органов репродуктивной системы;
- заболевания эндокринных органов;
- инфекционные заболевания;
- нарушения иммунного гомеостаза;
- генетический фактор;
- соматическая патология (врождённые пороки сердца, сахарный диабет, метаболический синдром).
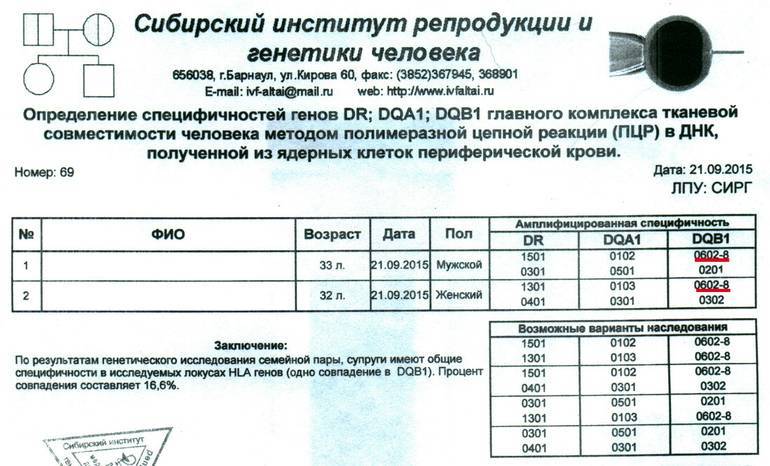
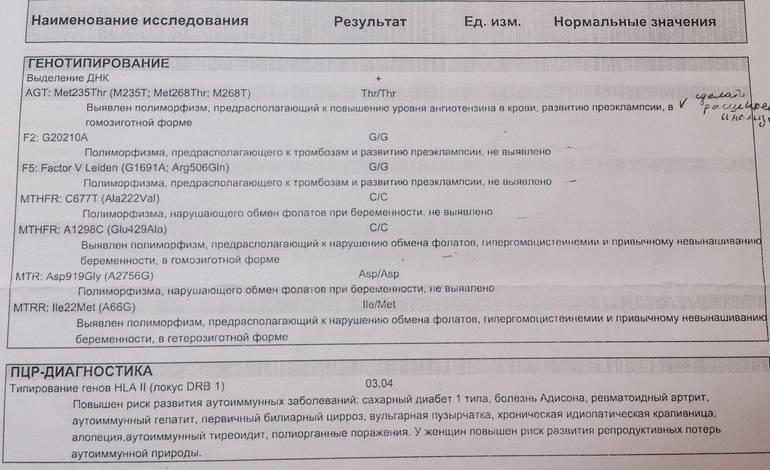
Если отсутствуют аномалии кариотипа (набора хромосом) супружеской пары, то проблема невынашивания плода в раннем сроке беременности чаще всего имеет иммунологическую природу. На ранних этапах имплантации эмбриона существует тесная взаимосвязь и взаиморегуляция между имунной и эндокринной системами. Установлено, что сходство супругов по HLA, как и присутствие в их HLA-фенотипе определённых антигенов, довольно часто приводит не только к спонтанным выкидышам, но и к осложнённому течению беременности, а также врождённым порокам развития плода и снижению сопротивляемости детей к неблагоприятным факторам внешней среды.
Роль HLA-типирования при беременности
Для полноценного процесса вынашивания антигены матери и отца должны различаться. Эмбрион, сформированный вследствие соединения родительских клеток, обладает особыми антигенами, чужеродными для материнского иммунитета. Организм женщины при этом реагирует на новые клетки включением специальных механизмов, которые защищают плод: вырабатываются антитела-протекторы, которые подавляют специализированные NK – киллерные клетки. Если этот процесс по каким-либо причинам нарушается, последние начинают уничтожать эмбрион, что приводит к самопроизвольному прерыванию беременности. В случаях когда родительские антигены совпадают, ребенок будет являться носителем антигенов, аналогичных материнским. В этой ситуации женский организм считает эмбриональные клетки своими, а значит, в организме не запускаются защитные процессы для сохранности плода. Иммунитет женщины воспринимает плод как опухолевое заболевание и начинает процессы его уничтожения или приостанавливает деление клеток. В повседневной жизни это свойство антигенов спасает человека от развития многих заболеваний, однако в этом случае становится фактором возникновения некроза тканей зародыша и провоцирует выкидыш.

Комплекс гистосовместимости влияет на сами процессы оплодотворения, имплантацию зародыша в матке и вынашиваемость плода. Наблюдается прямая зависимость: чем больше HLA-генов оказалось у супругов схожими, тем больше риск наступления выкидыша. Около 30 % пар с повторяющимися выкидышами имеют по нескольку совпадений. Если обнаружено четыре и более сходных генов, то безуспешные попытки ЭКО и невынашиваемость будут отмечаться практически во всех случаях.
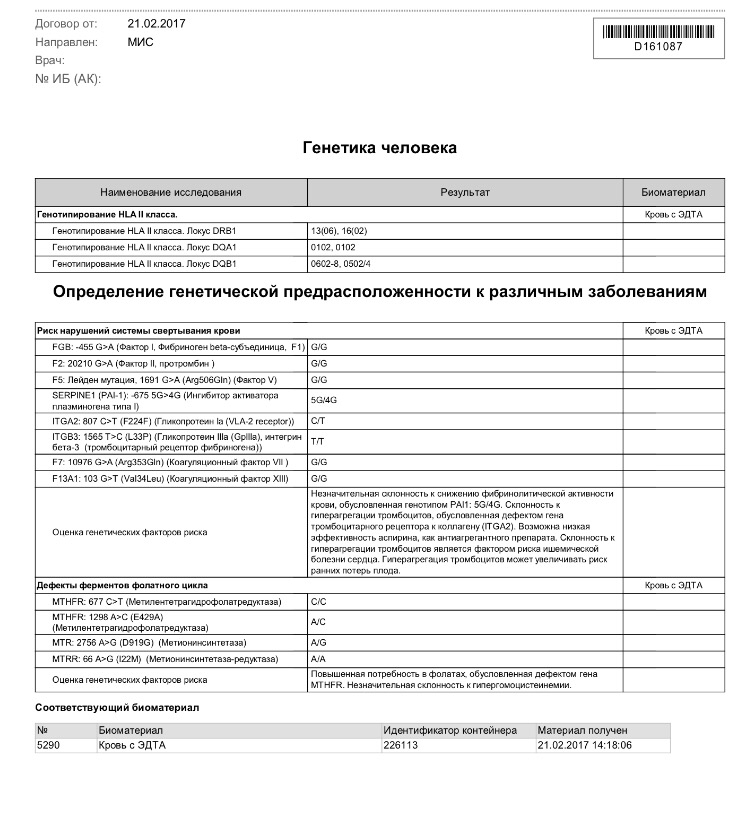
Для полноценного процесса беременности крайне важно не только количественное совпадение у супругов, но и сами аллели HLA-генов у них. Так, в семьях с тремя выкидышами при расшифровке HLA-типирования выявлено повышение числа некоторых антигенов: у женщин – DQB1 0501, 0301, 0602; у мужчин – DRB1 12,10; DQA1 0102, DQA1 0102, 0301; DQB1 0602, 0501
HLA типирование
Высокая схожесть HLA-цепочек у отца и матери — частая причина бесплодия. Если семейная пара решила родить ребенка при помощи ЭКО, врачи могут назначить пройти HLA типирование — специальный тест, который покажет степень схожести HLA-цепочек у отца и матери. Фактически HLA типирование представляет анализ полиморфизма HLA. Анализ можно осуществить двумя способами:
Серологический метод HLA-типирования. Серологический метод основан на анализе антигенов. Для проведения анализа берется суспензия T-лимфоцитов (для определения антигенов 1 класса) и суспензия B-лимфоцитов (для определения антигенов 2 класса). Обычно для этого у будущих родителей берется кровь из вены. Чтобы выделить T- и B-лимфоциты из крови, врачи используют иммуномагнитную сепарацию или центрифугирование. Предпочтение отдается первому методу, поскольку при центрифугировании многие клетки крови гибнут. После отделения лимфоцитов от других компонентов крови врачи используют специальную сыворотку, которая реагирует только с определенными типами антител. Это позволяет точно определить состав HLA-цепочки. У этого метода следующие недостатки — пониженная экспрессия HLA-антигенов, вероятность возникновения перекрестных реакций и некоторые другие.
Молекулярно-генетический метод HLA-типирования. Этот метод основан на анализе участка 6 хромосомы ДНК, где расположены гены, отвечающие за синтез HLA. Молекулярно-генетический анализ проходит в несколько этапов. Сперва врач берет кровь из вены у отца и матери. Потом при помощи специальных манипуляций из крови выделяется чистая ДНК или лейкоцитарная суспензия. После этого проверяется реакция выделенной ДНК со специальными одноцепочечных ДНК, которые чувствительны лишь по отношению к HLA-локусу определенного типа. Использование данной методики позволяет получить точную копию ДНК. После получения точной копии ДНК врачи проводит визуальный анализ, который показывает, родит ли пара ребенка или нет. Молекулярно-генетический метод точнее серологического, поскольку при анализе используются стандартизированные образцы. Данный метод типирования обладает еще одним преимуществом — его результаты не только точны, но и подробны, что позволяет идентифицировать как антигены, так и аллели.

Анализ HLA-типирования
Для обнаружения лейкоцитарной несовместимости берут кровь у обоих партнеров и исследуют ее на присутствие HLA-комплексов. В ходе скрининга устанавливают HLA-фенотип каждого супруга и проводят сравнительный анализ.
Выявление лейкоцитарного бесплодия требует длительного лечения. Улучшить восприимчивость генов партнеров помогут лекарства для подавления активности лейкоцитарных антигенов и лимфоцитов. Они устраняют преграды для беременности, облегчают вынашивание плода, исключают развитие внутриутробных аномалий.
Показания
Скрининг крови назначается, если у супругов не получается забеременеть или диагностируется привычное невынашивание беременности. Другой причиной HLA-анализа на совместимость являются часто повторяющиеся (2 и более) неудачи при экстракорпоральном оплодотворении.
В некоторых случаях исследуют только кровь супруга, так как отдельные антигены отрицательно влияют на сперматогенез. Беременность не наступает либо высок риск развития внутриутробных аномалий.
Подготовка
Особой подготовки к анализу не требуется. Достаточно соблюдать общие рекомендации для сдачи крови:
- за два дня до забора материала прекратить использование лекарств, если нет жизненно важных показаний к их приему;
- за 48 часов исключить употребление алкоголя, не курить;
- за 8 часов до анализа не принимать пищу.
Если отказаться от еды не получается из-за проблем со здоровьем, то нужно сообщить об этом врачу, который будет расшифровывать данные.
Проведение
Забор крови для анализа на hla-совместимость выполняют из локтевой вены. Врач просит согнуть руку в локте, накладывает жгут. После наполнения шприца он обрабатывает место прокола антисептиком и бинтует.
Из биоматериала с помощью центрифуги отделяют лейкоциты. Затем методом полимеразной цепной реакции (ПЦР) увеличивают концентрацию определенного фрагмента нуклеиновой кислоты до достаточного для визуальной детекции (выявления) количества.
Анализ может быть проведен двумя методами: серологическим и молекулярно-генетическим. При проведении первого изучаются антигены, второго — цепочка ДНК, их создающая.
Срок готовности анализа и точность

Для этого теста не существует понятий «патология» и «норма». Иммунологическая несовместимость мужа и жены по генам HLA-класса может быть диагностирована, если выявлено четыре и более совпадения из шести возможных.
Результаты анализа интерпретируются следующим образом:
- частичная несовместимость указывает на генетическую предрасположенность к выкидышу;
- полная несовместимость (4 и более совпадения) означает, что забеременеть без помощи медиков вряд ли получится.
Не стоит слишком полагаться на результаты анализа. Процессы аутоиммунной регуляции зачатия являются сложными и не до конца изучены. Некоторые современные специалисты вообще не признают роль HLA-антигенов в неспособности женщины забеременеть.
Сдать анализ на совместимость можно по направлению врача или по собственной инициативе. Срок готовности скрининга в большинстве клиник — 7 дней.
Средняя цена
Цена HLA-типирования на совместимость варьируется в различных лабораториях. При исследовании супругов она удваивается.
Таблица: усредненная стоимость HLA-анализа на совместимость, г. Москва и Екатеринбург:
| Наименование лаборатории | Цена анализа, руб. |
|---|---|
| Москва | |
| ЦЭЛТ на шоссе Энтузиастов | 8500 |
| Юнимед-С на 26-ти Бакинских Комиссаров | от 6500 |
| Семейный доктор на Озерковской набережной | 5400 |
| Екатеринбург | |
| Медицинская лабораторно-диагностическая сеть «РусЛаб» | 8 000 |
| МЦ «Семейная клиника» | 7 800 |
| МЦ «Шанс» | 4 485 |
К цене анализа нужно прибавить стоимость забора крови. В разных лабораториях она составляет от 150 до 220 рублей для одного человека.
Если супругам долго не удается стать родителями, разумнее пройти полное обследование. Анализ HLA-типирования достаточно специфичен, назначается редко, так как причину неспособности забеременеть удается вывить другими, более точными методами.
А вот постокоитальное тестирование гинекологи рекомендуют выполнять уже при планировании беременности. С помощью скрининга нередко удается выявить у одного из родителей заболевание, приводящее к бесплодию. После его лечения ничто не мешает успешному зачатию и вынашиванию малыша, даже если не получалось забеременеть несколько лет.
Вопросы к доктору
Вопрос: Так сложилось, что я забеременела от своего родного брата. Родственники советуют сделать аборт, ведь ребенок может родиться с генетической патологией. Так ли это и что можно предпринять. Я боюсь аборта, ведь это первая беременность.
Ответ: Вам следует посетить специалиста-генетика и сдать анализ крови на риск развития генетической патологии. В течение беременности вас будут наблюдать и при необходимости предупредят о возможных аномалиях в развитии малыша. У вас повышен риск развития генетической патологии, но остается шанс родить обычного здорового ребенка.
Вопрос: Мы с мужем планируем беременность и хотим сдать заранее все необходимые анализы. Нужно ли нам сдавать анализ крови на генетическую несовместимость?
Ответ: При планировании беременности у обычной пары не требуется сдавать этот анализ, поскольку он трудоемкий и дорогостоящий. Для сдачи анализа крови на генетическую несовместимость должны быть строгие показания врача.
Вопрос: Сдали тест на генетику с мужем, он показал совпадение по 3 типам антигенов второго класса. Доктор сказал, что мне показана активная иммунизация клетками мужа, чтобы приучить мой организм их распознавать. Поможет ли это завести ребенка?
Ответ: В настоящее время понятие генетической несовместимости в теме бесплодия подвергается большим сомнениям. Супругам не рекомендуют проходить иммунизацию, поскольку доказанного эффекта этой процедуры нет. При отсутствии проблем с репродуктивным здоровьем такой паре просто может понадобиться немного больше времени.
Генетическая несовместимость партнеров — это не приговор. Супруги, которые мечтают о ребенке, могут быть похожи на генетическом уровне, но не настолько, чтобы это помешало им завести малыша. При длительном бесплодии и нормальном здоровье супругов всегда остается возможность помочь такой паре с помощью ЭКО или ИКСИ.
Вопросы к доктору
Вопрос: У нас с мужем совпадение по трем аллелям 2-го класса антигенов HLА. Прочитала, что нужно принимать иммуноглобулин. Будет ли эффект от такой терапии?
Ответ: Совпадение в паре по антигенам HLА является предметом жарких споров. Нет доказанных данных о связи совпадений с невынашиванием беременности. Поэтому рекомендовать иммуноглобулин или переливание лимфоцитов мужа при этих состояниях считают нецелесообразным. Следует исключить все другие факторы, влияющие на невынашивание: болезни органов репродуктивной системы, аллергию и др.
Вопрос: После проведения анализа и выявления HLА-совместимости по нескольким генам у дочери с ее мужем, доктор порекомендовал провести ей активную иммунизацию. Что это значит и поможет ли это?
Ответ: Активная иммунизация – это введение в организм матери культуры очищенных лимфоцитов мужа. Такая манипуляция повторяется несколько раз и призвана приучить иммунную систему женщины распознавать антигены супруга. Эффективность этого способа подвергается сомнению и окончательных доказанных данных по этой процедуре пока нет.
Вопрос: Я в браке за двоюродным братом. Мы решили завести ребенка, но родственники пугают нас, что у малыша может быть генетическая патология. Как нам быть?
Ответ: В таких браках существует риск развития ребенка с генетической патологией около 7-10 %, при условии, что в роду нет генетических заболеваний и других случаев кровнородственных браков. Однако, риск развития ребенка с генетической патологией существует и в обычной паре. Если вы с мужем твердо решили завести малыша, обратитесь к специалисту, который проанализирует вашу ситуацию и поможет вам завести здорового ребенка.
Шестая хромосома
Но нужно посмотреть на эту связку [более внимательно. Дело в том, что на прошлой неделе мы с вами говорили по поводу того, что представляет собой гаплотип в приложении к HLA-генам. Дело в том, что HLA-гены переводятся как «Human leucocyte antigens», то есть антигены лейкоцитов человека. Но это – в приложении к человеку. Аналогичные комплексы генов есть у всех абсолютно видов плацентарных млекопитающих. Общее название этого комплекса генов для всех видов млекопитающих – большой комплекс гистосовместимости – MHC-комплекс, major histocompatibility complex.
Большой комплекс гистосовместимости имеется у всех видов млекопитающих. У человека он называется HLA. «Human» – первая буква «H», означает «у человека». Но, есть и у обезьян, и у свиней, у собак, у зайцев, у мышей. Хотя в каждом случае эти комплексы называются несколько иначе, но их общее системное название будет MHC. Это к тому, чтобы вы понимали, что в одних статьях может быть написано MHC, в других статьях – HLA. Применительно к человеку это одно и то же.
Этот главный комплекс гистосовместимости располагается целиком на шестой хромосоме. Шестая хромосома – это не маленькая хромосома. У нас с вами, у людей, есть всего 23 хромосомных пары. Нумерация хромосом идет от самой большой к самой маленькой. Первая – самая большая хромосома, вторая – чуть меньше. И так далее, по убыванию. Шестая хромосома занимает место в первой десятке, очень близко к первой пятерке хромосом по размеру. Это далеко не маленькая хромосома.
В этой далеко не маленькой хромосоме есть длинное и короткое плечо. На картинке, которую мы вам сейчас демонстрируем, вы видите короткое и длинное плечо, которые разделены узой перетяжкой, называемой центромера. Так устроены абсолютно все хромосомы у человека.
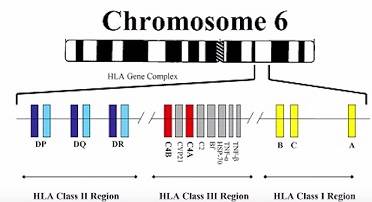
Соответственно, на коротком плече шестой хромосомы находится вот этот главный комплекс гистосовместимости. Он занимает достаточно большой участок. У этой немаленькой хромосомы весь этот огромный комплекс занимает примерно 2,5% всей длины. Это очень большой комплекс.
В него, в этот комплекс, входит не менее двухсот различных генов, которые разделены довольно большими расстояниями относительно друг друга. У этого большого комплекса, главного комплекса гистосовместимости, имеются, соответственно, центромерный и теломерный концы. Теломерный конец – это тот, который находится ближе к периферии хромосомы. Центромерный конец – это тот, который обращен в сторону центромеры, ближе к центру хромосомы.
HLA В27
Оказалось, что вот эта сцепка генов HLA DR1/DQ5 очень жестко сцеплена с так называемым геном HLA В27, геном класса HLA В. Это первый класс гистосовместимости, который находится на очень большом расстоянии от этого комплекса. И ген HLA В27 ассоциирован с повышением риска целого ряда аутоиммунных состояний. Эта связка HLA DR1/DQ5, очень часто бывает связана с геном HLA В27.
И тогда стало понятно, почему все это происходит. Мы столкнулись со сцепкой, потенциально опасной, с точки зрения предрасположенности к развитию аутоиммунных состояний. Если мы видим эту сцепку – все анализы могут быть вроде бы хорошими, но, тем не менее, женщина попадает в группу риска по аутоиммунным состояниям. И если эта группа риска ассоциирована с уже бывшими остановками развития беременности, пройти мимо такой связки мы, в Центре иммунологии и репродукции, не можем.
Во всех остальных клиниках, где вас будут консультировать, никто даже внимания может не обратить на то, что у вас есть вот эта потенциально опасная связка DR1/DQ5.
Оказалось, что если вы сдадите дополнительный анализ на антигены тканевой совместимости первого класса, то у вас, у многих из тех, у кого будет выявлена эта связка, будет обнаружен HLA В27. Не у всех, но у части он будет обнаружен
Поэтому, очень важно, для того чтобы мы могли правильным образом оценить такую связку, мы в таких случаях советуем сдать дополнительный анализ на антигены тканевой совместимости первого класса
И, если мы видим HLA В27 – всё! У вас было 3 выкидыша, 4 выкидыша, 5 выкидышей… Мы пролечим, и с большой степенью вероятности гарантируем вам, что следующая – пятая, шестая, седьмая, восьмая или девятая беременности у вас пройдут благополучно, потому что мы знаем, как правильно вести такие связки и такие предрасположенности.
Это наша специализация, это наша профессия. Мы в этом достаточно хорошо разбираемся. Какая бы связка с невынашиванием беременности не была, если правильным образом ее проанализировать, понять, что происходит, какие опасности подстерегают женщину – мы это не пропустим.
Если такие связки есть, то мы не будем дожидаться развития каких-то проблем. Мы будем сразу беременность «прикрывать» и будем вести ее как беременность с аутоиммунным состоянием. И, соответственно, будем многократно снижать вероятности, ассоциированные с теми или иными состояниями.
Есть 2 дополнительных очень неблагоприятных результата анализа по невынашиванию беременности. Это два генотипа: DQ2 и DQ8. DR3 DQ2 – не только по сахарному диабету эта связка будет опасной, но и аутоиммунным состояниям. Поэтому, если мы видим эту связку в сочетании с аутоиммунными состояниями, у вас могут быть идеальными все анализы; не будет никаких антител; абсолютно всё будет «тип-топ»; вам будут говорить, что у вас ничего не обнаружили; и что неизвестно, почему у вас было четыре выкидыша подряд, или подряд четыре остановки развития беременности… Мы посмотрим на ваш комплекс антигенов тканевой совместимости первого класса и скажем, что здесь не совсем всё хорошо. Здесь присутствует высокий риск аутоиммунных проблем, наследственный. Самих аутоиммунных проблем может не быть, но предрасположенность может выявиться во время беременности. Возможна атака против элементов трофобласта, и беременность может остановиться. Если правильно всё это провести, то тогда мы будем иметь совершенно нормальный результат.
Но при этом HLA В27 есть другой гаплотип. Вот, если будет DRВ1*08 DQВ1*04, то тогда ваш ген HLA В27 из опасного становится безопасным.
Вторым, значим вариантом, является DQ8. Причем, если у пациентки есть DQ2 или DQ8, то тогда риск целиакии в детском возрасте, то есть заболевания, представляющее интерес для педиатров и родителей, повышается в 6 раз; а вероятность невынашивания беременности при такой конфигурации повышается в 2 раза.
То есть, безусловно, когда мы говорим о DQ2 и DQ8, речь идет о гаплотипах женщины. Вот так мы оцениваем и так мы анализируем все эти состояния.
Вернемся к моему знакомому Оле Бьярне Кристиансен из Ольборга. В последнее время датская группа занята проблемой так называемого вторичного невынашивания беременности.
Такая вот ситуация, рождается первенец-наследник и дальше – всё! Дальше, другие не рождаются. Все остальные беременности могут заканчиваться невынашиванием беременности.
С точки зрения статистики, которую приводят датские исследователи, из Ольборга и Копенгагена, неблагоприятными конфигурациями являются: HLA-DRВ3*03:01; HLA-DQВ1*05:01/02; HLA- DRВ1*15; HLA-DQВ1*07
Таким образом, эти три комбинации очень значимы.
Вывод
HLA (человеческие лейкоцитарные антигены) — это совокупность антигенов, расположенных на 6 хромосоме, которые выполняют множество функций. Многие люди могут знать, что от этих генов зависит приживаемость органов и тканей при пересадке. Однако лишь немногие знают, что HLA также влияет на способность к зачатию. Дело в том, что человеческие лейкоцитарные антигены выполняют иммунную функцию в организме — без их существования лимфоциты не могут опознать «чужие» клетки. Во время беременности HLA-клетки матери подавляют активность HLA-клеток отца, что приводит к тому, что лимфоциты не воспринимают клетки плода в качестве инородного организма. Однако это происходит лишь в случае, если HLA-наборы отца и матери отличаются друг от друга; если они идентичны, то плод уничтожается и вымывается из организма. Объяснение этому следующие — с точки зрения эволюции выгодно, чтобы у отца и матери были разные иммунные системы, поскольку это сильно повысит иммунные силы их ребенка.
Для определение способности к зачатию врачи могут назначить HLA типирование. HLA типирование — это специальный тест, который покажет, насколько лейкоцитарные антигены отца и матери схожи. Это позволяет определить причину бесплодия (хотя иммунная несовместимость является далеко не единственной причиной бесплодия). Существует два метода HLA-типирования — серологический и молекулярно-генетический. Первый метод основан на анализе самих антигенов, а второй — на анализе цепочки ДНК, которая и создает эти антигены. Второй вариант типирования понемногу вытесняет первый, поскольку он более точный и имеет гораздо меньше недостатков. Если тесты показали, что у родителей лейкоцитарная несовместимость, врач может назначить лечение. Лечение представляет собой прием специальных иммунных лекарств (Интраглобин, Октагам и другие), которые позволяют подавить активность HLA и лимфоцитов, что значительно повышает шансы на приживаемость плода.
После безуспешных попыток стать родителями, многие пары проходят ряд обследований, чтобы выявить причину бесплодия, среди которых — анализ на генетическую несовместимость. Какие основания нужны для такого трудоемкого и дорогостоящего анализа и как он может помочь в решении проблемы?