Диагностика и лечение эрозии шейки матки
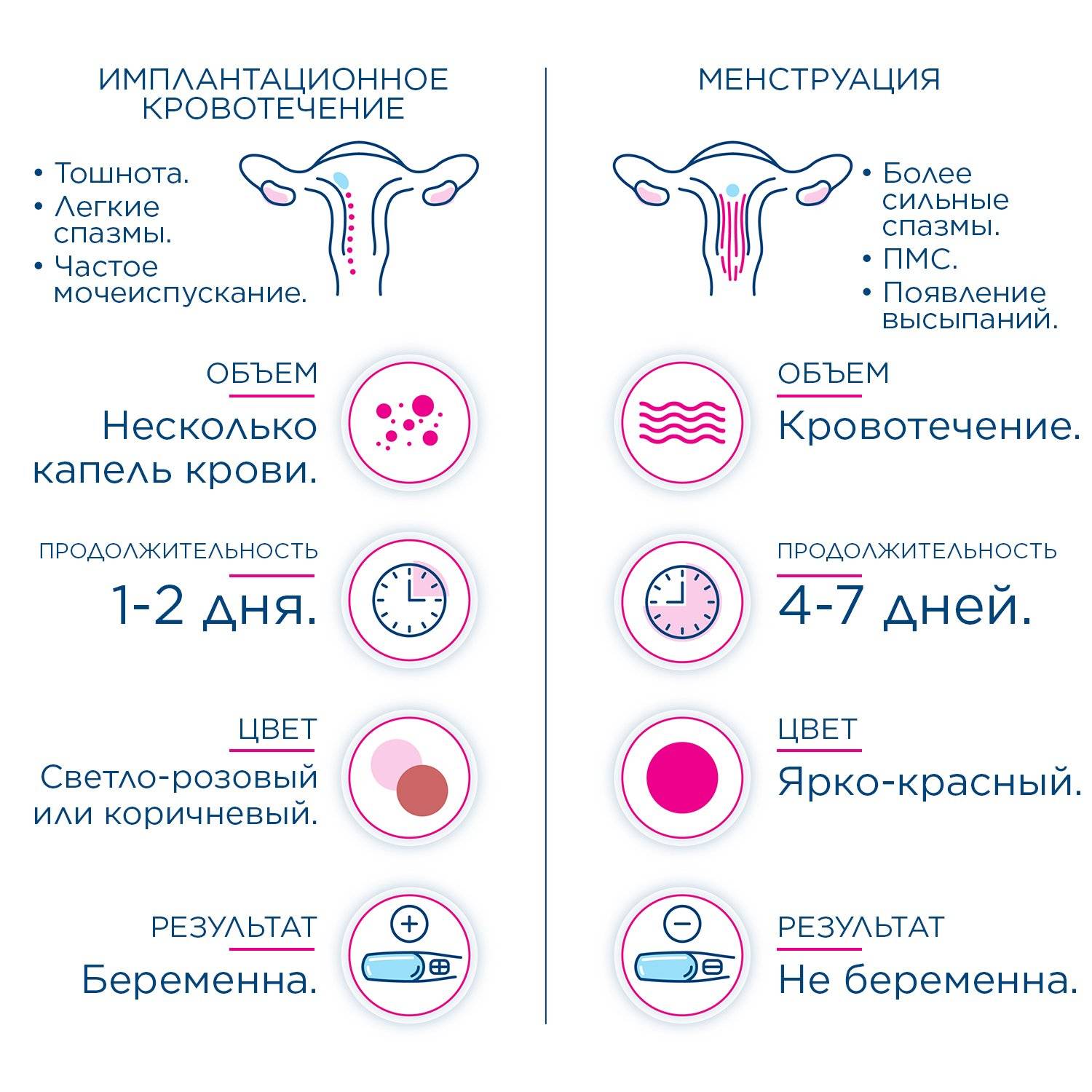
Эрозией, как правило, называют любой дефект слизистой шейки матки, сопровождающийся покраснением или кровоточивостью.
Чтобы поставить правильный диагноз при эктопии обычно назначается обследование, включающее:
- ПЦР (вирус папилломы, гарднереллы, микоплазмы, уреаплазмы, гонококки, трихомонады);
- Мазок на флору;
- Онкомаркеры и тестирование на гормоны;
- Анализ крови на СПИД, гепатит и сифилис;
- Бакпосев из влагалища и цервикального канала;
- Кольпоскопия. При аппаратном исследовании врач осматривает область шейки матки с использованием специального микроскопа;
- Цитологическое исследование – дает информацию о форме, расположении и величине клеток. Отклонение от нормы этих показателей называется атипией. Существует 3 степени атипии.
Результаты цитологии могут быть такими:
- Без патологии;
- Воспалительный тип;
- Слабая дисплазия (1 степень);
- Умеренная дисплазия (2 степень);
- Тяжелая дисплазия (3 степень);
- Злокачественное перерождение.
При дисплазии 2 и 3 степени следует произвести дополнительную биопсию. Прицельная биопсия ткани органа (по показаниям). При этой процедуре берется небольшой фрагмент ткани для тщательного исследования.
По результатам обследования назначают удаление поверхностного пораженного участка с помощью коагуляции либо лечение (антибиотики, антимикотические препараты, а также ванночки и свечи, улучшающие регенерацию пораженных тканей). При нахождении атипии или злокачественного перерождения эктопии проводят клиновидное иссечение или ампутацию шейки матки.
Виды лечения шейки матки:
- Хирургическое иссечение пораженных тканей.
- Диатермокоагуляция – коагуляция эрозии шейки матки с использованием электрического тока. При этом иногда происходит сужение цервикального канала, поэтому данный метод не рекомендуется к применению у нерожавших женщин. Возможно несущественное кровотечение или необильные выделения с кровью в течение 2 недель и дискомфорт внизу живота. Клинический эффект от лечения этим методом бывает в 75-98% случаев, осложнения (кровотечение, воспаление) редко. Возможно нарушение менструальной функции с появлением выделений с кровью до и после менструации.
- Лазеровапоризация – иссечение пораженного участка лазерным лучом с контролем глубины проникновения. Преимущество такого метода в малой травматизации и быстром заживлении. Возможно незначительное выделение крови в течение 2 недель. Операцию проводят на 3-5 день в целях профилактики эндометриоза.
- Криодеструкция – обработка жидким азотом. К преимуществам этого метода можно отнести щадящее лечение и безболезненность, отсутствие грубых рубцов и быструю эпителизацию. В течение 2 недель могут быть кровоточивость и выделения.
- Химическая коагуляция эрозии – прижигание органа химическим препаратом солковагин. Образованная в результате манипуляции корочка отпадает на 3-4 день вместе с эрозией. Может слегка кровоточить. Иногда необходимо несколько процедур.
- Радиоволновая коагуляция – лечение шейки матки аппаратом «Сургитрон». Это один из новейших методов, сводящих возможные осложнения до минимума.
Видео- как лечить эрозию :
https://youtube.com/watch?v=iUP2YKNQpf4
После удаления эрозии в течение 2 недель могут быть выделения с кровью из влагалища, по объему не превышающие менструальное кровотечение.
В послеоперационный период во избежание кровотечения и других осложнений рекомендуется:
- Воздержание от половой жизни (4-5 недель в зависимости от метода).
- Избегать посещения бани и сауны, а также принятия горячих ванн.
- Ограничение физической нагрузки и поднятия тяжести.
- Контрольная кольпоскопия.
Для профилактики возникновения эрозии шейки матки необходимо проходить влагалищное обследование и ежегодную кольпоскопию. Следует помнить, что эрозия шейки матки считается предраковым заболеванием и в любой момент может переродиться. Эктопия зачастую протекает бессимптомно, и только гинекологический осмотр может ее обнаружить.
Принципы лечения

Только после выявления причины кровотечения и постановки диагноза назначается соответствующее лечение
Для прекращения кровянистых выделений назначают препараты, останавливающие кровотечение:
- Если шейка матки кровоточит на фоне инфекционного цервицита, то для лечения используют антибиотики. В зависимости от вида инфекции врач назначает необходимый антибактериальный препарат. Чаще всего используются следующие антибиотики: Цефтриаксон, Азитромицин, Эритромицин, Офлоксацин и др.
- При воспалении шейки матки могут назначить вагинальные свечи, которые обладают противогрибковым, противовирусным и противомикробным действием. В лечении цервицита применяют: Метронидазол, Доксициклин, Дифлюкан, Тержинан и др.
- Если причиной кровянистых выделений является эрозия шейки матки, то применяют различные инновационные методы: криодеструкцию, лазерокоагуляцию, радиоволновое лечение и др. При эрозии также применяют препараты Гексикон, Депантол, Супорон. Они оказывают противовоспалительное и антисептическое действие. Назначать лекарственные препараты должен только врач, так как существуют противопоказания к их применению.
- При полипах шейки матки и связанные с этим кровотечения прибегают к хирургическому удалению. При воспалительном процессе на шейке проводится антибактериальная терапия, только после этого проводится удаление полипа. Операцию обычно выполняют после менструации.
Народные методы лечения

Народные методы можно использовать как дополнение к консервативной терапии
При использовании нетрадиционных методов лечения необходимо проконсультироваться с врачом.
Особенности лечения:
- При эрозии поможет сок свежей крапивы. Взять несколько веточек крапивы, промыть, измельчить и отжать сок. Полученным соком пропитать тампон и вставлять во влагалище.
- Также положительно действует льняное масло. Обычные тампоны пропитывают маслом и вводят на ночь во влагалище. Вместо него можно использовать масло эвкалипта.
- Если кровоточат полипы шейки, то рекомендуется выполнять следующую процедуру: взять немного свежего творога, добавить сок алоэ и маленькую ложку меда. Смесь хорошо размешать заготовить тампон с последующим введением во влагалище.
- Для устранения воспалительного процесса и восстановления слизистой шейки рекомендуется принимать отвар зверобоя. Столовую ложку воды залить стаканом воды и прокипятить. Принимать каждое утро по 100 мл перед едой.
- Эффективно выполнять спринцевания раствором медного купороса. Столовую ложку купороса залить литром воды, предварительно растереть в порошок. Далее проварить в течение 5 минут, дать остыть и процедить. В итоге вода должна стать голубого цвета. Хранить раствор нужно в темной емкость в холодильнике. В литре кипяченой воды разбавить полученный раствор и выполнять спринцевания. Процедуру проводить в течение 10 дней.
Возможные осложнения
 Если не предпринимать меры по устранению кровянистых выделений из шейки матки и не лечить заболевания, провоцирующие развитие данной патологии, то существует вероятность развития серьезных осложнений.
Если не предпринимать меры по устранению кровянистых выделений из шейки матки и не лечить заболевания, провоцирующие развитие данной патологии, то существует вероятность развития серьезных осложнений.
Возможные последствия, которые могут возникнуть на фоне кровянистых мажущих выделений:
- Бесплодие.
- Внематочная беременность.
- Выкидыш.
- Преждевременные роды.
- Рак шейки матки.
При этом может нарушиться менструальный цикл и вероятность развитии анемии увеличивается из-за обильных кровянистых выделений. У женщины может снизиться качество половой за счет дискомфорта и болезненных ощущений.
Полезное видео — Эрозия шейки матки:
Чтобы избежать появления кровянистых выделений из шейки матки, необходимо соблюдать следующие правила:
Своевременно проходить гинекологический осмотр
При появлении каких-либо симптомов следует обязательно обратиться к гинекологу и не оттягивать с визитом, так как заболевание может перейти в хроническую форму и привести к ряду серьезных проблем.
Важно исключить травмы шейки матки.
Следует постоянно следить за чистотой половых органов.
Избегать незащищенных половых актов с незнакомыми людьми.
Использовать контрацептивные средства при нежелательной беременности.
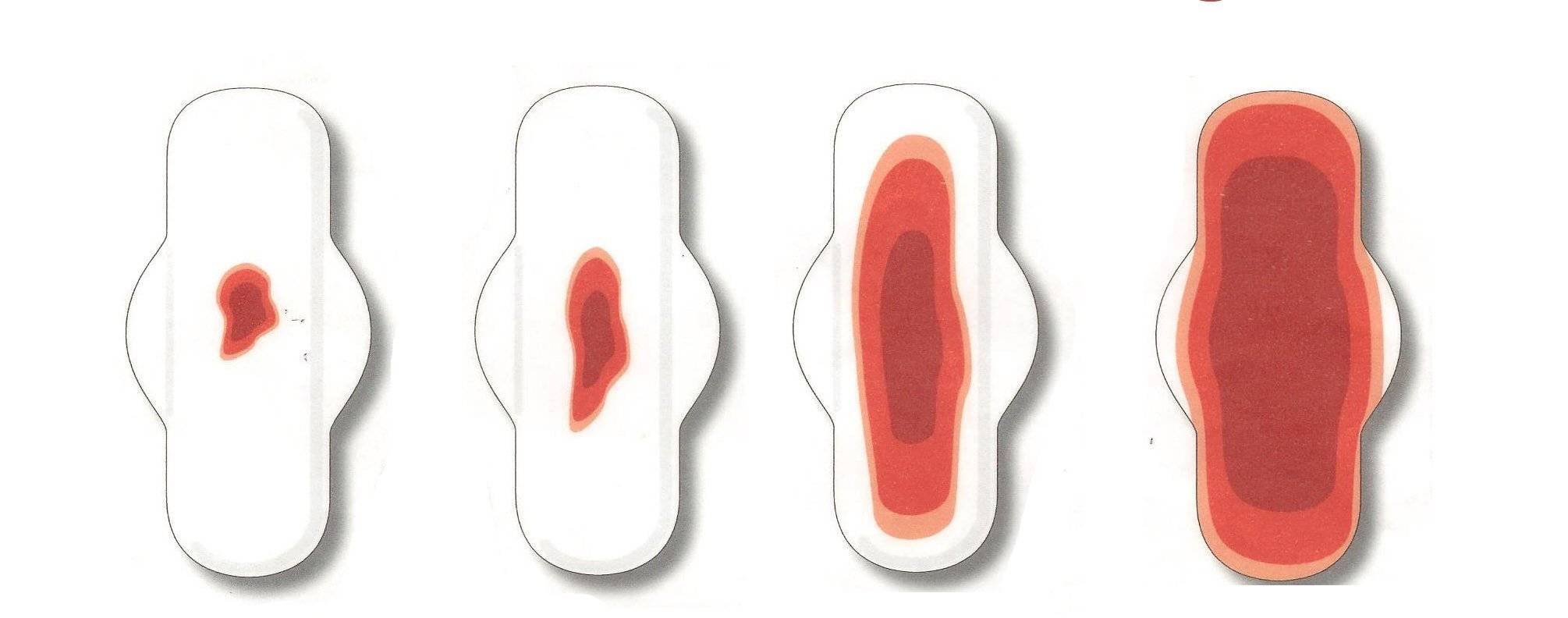
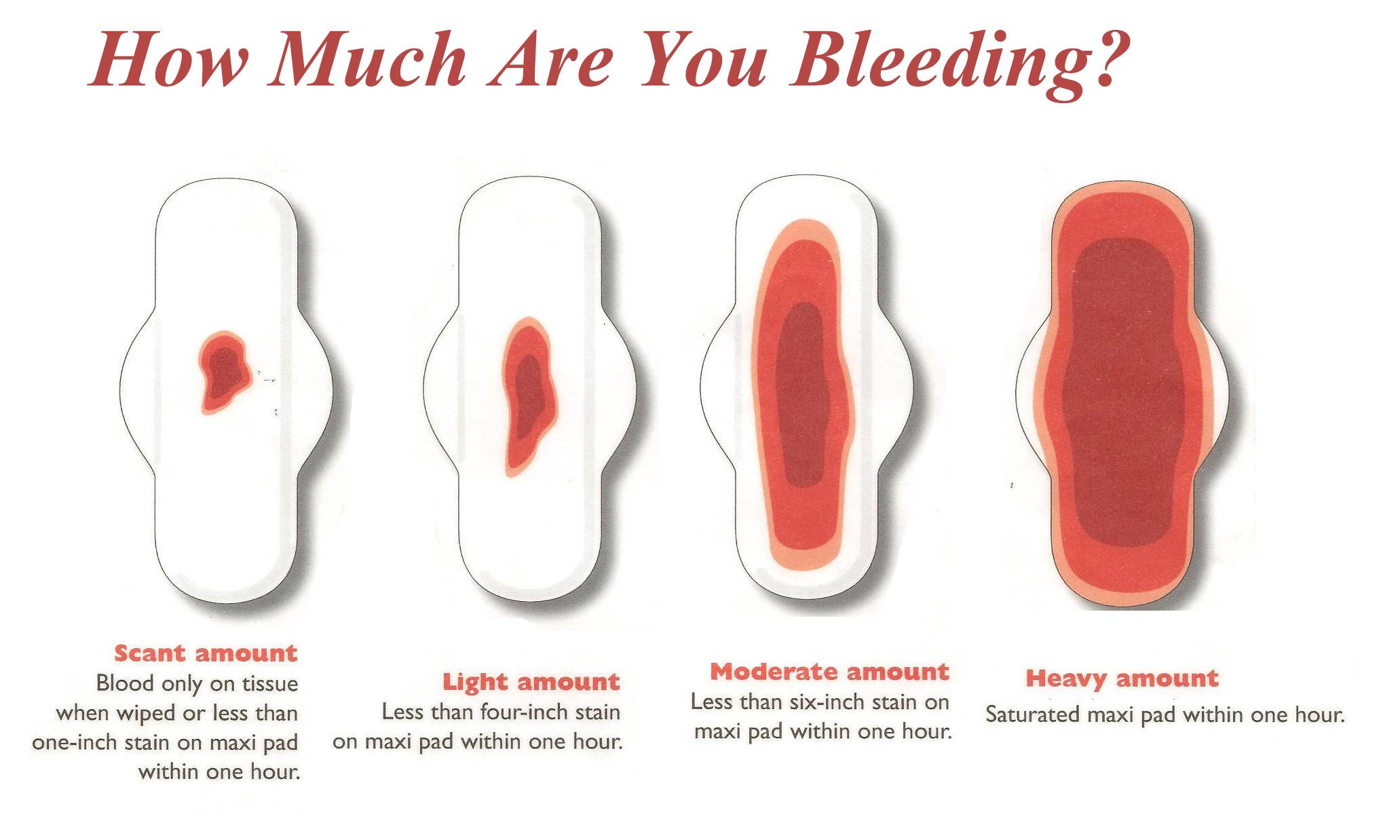
Вести календарь, в котором записывать продолжительность менструации и обильность выделений
Если выполнять все указанные рекомендации, то можно предотвратить появление кровянистых выделений и избежать развития возможных осложнений.
Что делать при появлении крови из половых путей после осмотра у гинеколога
Даже при идеально проведенной манипуляции возможно появление незначительной мазни по упоминавшимся ранее причинам, а также слабой боли и дискомфорта. Заметнее ощущения будут у тех, кто еще не перенес роды. У них мышцы влагалища менее растяжимы, а доступ к шейке матки узкий по сравнению с половыми путями рожавших женщин. Но все равно дискомфорт нельзя назвать значительным, а выделения имеют яркий цвет и прекращаются быстро. Допустимо их присутствие в продолжение всего дня, в котором произведен осмотр. Иное дело, если выделения с кровью носят интенсивный характер, присутствуют и иные признаки. Ненормальным и даже опасным это является, если:
- возникла сильная боль внизу живота или во влагалище;
- дискомфорт с течением времени не проходит, а усиливается;
- появились одышка, учащенное сердцебиение;
- в половых органах ощущается жжение;
- выделения имеют резкий неприятный запах;
- поднялась температура;
- в слизи обнаружились включения гноя, другие странные примеси.
При кровотечении, длящемся не один час, нужно вызывать неотложную помощь. Если женщина чувствует, что необходимости в этом нет, к специалисту следует отправиться самостоятельно на следующий же день.
Особое внимание этому должны уделить беременные. Приключившаяся неприятность может угрожать не только их здоровью, но и существованию плода
Даже если выделения спровоцированы сбоем гормонов, баланс нужно восстановить как можно скорее. А для этого требуется немедленно обратиться за помощью. Выявленная на ранней стадии угроза выкидыша устраняется без последствий. Промедление может закончиться .
Возможные неприятности не должны удерживать женщину от профилактических посещений гинеколога. Намного опаснее годами не показываться врачу или избегать контроля со стороны медиков при беременности до самых родов. Только наблюдение является гарантией репродуктивного здоровья, ведь начальную стадию многих недугов способен обнаружить лишь специалист.
Медики настаивают на прохождении обследования минимум раз в год всем девушкам и женщинам. Не всегда выходит посетить врача в такой срок. Поэтому иногда после редких посещений и консультаций у доктора начинаются неприятные сюрпризы. Неожиданный «подарок» – после осмотра гинеколога пошла кровь в сопровождении боли в нижней области живота.
Это случается под влиянием многих факторов, – возникновение различных заболеваний, в том числе и редкие походы к доктору. Больше всего необходимо сосредоточиться на крововыделениях у беременных. Это может стать серьёзным знаком возникновения негативных изменений в организме.
Причины появления кровянистых выделений
В норме влагалищные выделения присутствуют у каждой женщины независимо от возраста. Они могут быть прозрачными или слегка беловатыми. Естественную физиологическую консистенцию и светлый оттенок им придают лактобактерии, лейкоциты, плоский эпителий и другие микроорганизмы, которые представляют микробный пейзаж влагалища.
Выделения при беременности несколько изменяются по мере увеличения срока. В первом триместре наблюдают сгущение цервикальной слизи. Это явление обусловлено повышенной выработкой прогестерона. Вязкая слизь предотвращает инфицирование оплодотворенной яйцеклетки. Со второго триместра выделения начинают меняться. Они становятся более жидкими благодаря доминирующему воздействию эстрогена. Незадолго до начала родовой деятельности выходит слизистая пробка с кровянистыми прожилками. Из-за присутствия крови женщины могут их принять за аномалию.
Среди основных причин появления крови в выделениях отмечают следующие обстоятельства:
- Травмирование влагалища и шейки матки медицинскими инструментами при визуальном осмотре с помощью зеркала. С наступлением беременности слизистая половых путей женщины становится рыхлой, легко травмируется и кровоточит при малейшем воздействии. Не удивительно, что кровянистые выделения могут возникать после осмотра на кресле с использованием гинекологических зеркал. Небольшое травмирование после осмотра не всегда указывает на недостаточную квалификацию гинеколога. Этот факт рассматривают как индивидуальную сверхчувствительность интимной зоны. Подобные выделения не представляют опасности и проходят самостоятельно в течение суток.
- Забор мазка для микробиологического исследования. Эту процедуру проводят планово 2 раза за всю беременность. В случае особых показаний врач может назначить внеплановый забор материала для исследования на патогенную флору: например, при подозрении на венерическое заболевание или развивающееся воспаление. Выделения после взятия мазка могут менять цвет. Незначительное содержание крови в первый день после проведения процедуры принято считать вариантом нормы.
- Гинекологические заболевания могут стать причиной появления выделений после осмотра. К ним относят эндометриоз, миому, злокачественные образования. При наличии таких заболеваний беременная нуждается в более строгом наблюдении врача. Если после осмотра гинеколога пошла кровь, и женщина чувствует ухудшение общего состояния, ее госпитализируют в отделение стационара. Более тщательное обследование определит причину патологии.
- Структурные изменения в области шейки матки и цервикального канала. К ним относят эрозию, дисплазию, полипы. Эрозия представляет собой раневую поверхность, которая кровоточит при воздействии на нее провоцирующих факторов. Легко травмируется инструментом во время обследования шейки матки, а также при использовании двуручного способа. Полипы, присутствующие в цервикальном канале, также могут травмироваться при гинекологическом осмотре. Это не представляет особую опасность для организма, но повышает риск инфицирования патогенной флорой.
- Внематочная беременность – распространенная причина кровотечения. Женщина может даже не подозревать о ее наличии. Появление сильной боли в животе – реальный повод для беспокойства. Разрыв фаллопиевой трубы несет прямую угрозу для жизни. В этом случае время идет на минуты.
- Предлежание плаценты – физиологическая особенность, которая требует особого внимания. При наличии такой патологии врач, как можно реже прибегает к процедуре визуального осмотра влагалища и шейки матки, так как в любой момент могут пойти обильные кровавые выделения. Отслойка плаценты, при которой поначалу могут идти мажущие выделения, впоследствии грозит появлением кровотечения. Угроза прерывания беременности – самый опасный симптом, наблюдаемый при плацентарной недостаточности.
Причины коричневых выделений при беременности
Если на нижнем белье начинает мазать, и беременная женщина испытывает внутренний дискомфорт, такие неприятные изменения по здоровью не должны оставаться без внимания. Темный оттенок выделений свидетельствует о примесях крови в однородной консистенции, что при вынашивании плода наталкивают на тревожные мысли о патологии. Прежде чем при вынашивании плода заподозрить опасное заболевание, требуется изучить цвет, консистенцию, запах выделений, определить акушерскую неделю.
На ранних сроках
В первый месяц беременности может пойти привычная менструация, и женщина не догадывается о своем «интересном положении». Однако цвет и консистенция привычных выделений значительно меняются, при этом сокращается продолжительность, обильность привычного кровотечения. В пределах нормы является следующее объяснение: коричневая слизь при беременности является следствием отслоения эпителия по причине крепления эмбриона.
Если говорить о патологических факторах появления коричневых выделений, высока вероятность прогрессирующей беременности с риском самопроизвольного аборта (выкидыша). Если вынашивание плода будет сопровождаться такой симптоматикой, женщину необходимо лечить в условиях стационара уже с первых акушерских недель
В любом случае, важно своевременно обратиться к специалисту. Дополнительные симптомы угрозы выкидыша таковы:
- обильные выделения коричневого цвета;
- острая боль в животе;
- высокое давление в брюшной полости, дискомфорт;
- ощущение тошноты, приступы рвоты;
- высокая температура, лихорадка.
При беременности во втором триместре
Если темные выделения при беременности на ранних сроках не прекращаются, проблема со здоровьем только усугубляется. Во втором триместре такой неприятный симптом тоже опасен, поскольку может свидетельствовать о следующих заболеваниях женского организма:
- инфекционные заболевания, передающиеся половым путем;
- внематочная беременность;
- пузырный занос (оплодотворение половых клеток без хромосом);
- эрозия шейки матки;
- миома матки разных размеров.
При таком неприятном симптоме женщина испытывает серьезные опасения за свое здоровье и здоровье еще не рожденного малыша, и на это имеются веские причины. Чтобы сохранить ребенка, требуется проходить лечение в условиях стационара. О хирургическом вмешательстве при беременности, например, при миоме, речи не идет, такого рода новообразования следует только наблюдать
Симптомы, на которые помимо кровотечений из влагалища требуется обратить внимание, представлены ниже:
- повышенное давление в нижнем отделе живота;
- боли в области матки;
- спад работоспособности, сонливость.
В третьем триместре
Если женщина находится на так называемом «финишном этапе», тоже присутствует риск внутриутробных патологий, патологических родов. При появлении коричневых выделений самая распространенная причина на сроке от 34 акушерских недель и более – отхождение слизистой пробки, подтекание околоплодных вод, отслойка и предлежание плаценты. В таком случае беременную женщину кладут на сохранение до самых родов, тщательно отслеживая ее состояние изо дня в день.
Что делать при кровотечениях после гинекологического осмотра
Если после возвращения от женского доктора открылось кровотечение, следует обратить внимание на его характер: окраску, густоту, частоту и объем. Допускаются непродолжительные (несколько часов или один день) кровотечения малого объема, вызванные манипуляциями с гинекологическим зеркалом. После возвращения от врача следует провести необходимые гигиенические процедуры, сменить белье, полежать
Если кровь алого или темного цвета продолжает идти, не следует терпеть, нужно срочно в больницу
После возвращения от врача следует провести необходимые гигиенические процедуры, сменить белье, полежать. Если кровь алого или темного цвета продолжает идти, не следует терпеть, нужно срочно в больницу
Допускаются непродолжительные (несколько часов или один день) кровотечения малого объема, вызванные манипуляциями с гинекологическим зеркалом. После возвращения от врача следует провести необходимые гигиенические процедуры, сменить белье, полежать. Если кровь алого или темного цвета продолжает идти, не следует терпеть, нужно срочно в больницу.

Насыщенные выделения должны насторожить, когда им сопутствуют:
- значительная боль в нижней части туловища или влагалище;
- усиление дискомфорта;
- жгучее ощущение в половых органах;
- неприятный запах;
- примеси гноя;
- жар;
- затрудненное дыхание;
- учащенное сердцебиение.
В этих случаях ребуется неотложная помощь для своевременного выявления проблемы и правильного ее решения.
Обследование после осмотра на кресле может выявить следующие патологии:
- Эндометриоз. Он встречается у 10–15 процентов женщин детородного возраста и характеризуется болезненными месячными, выделениями из половых путей, маточными кровотечениями. Слизистая оболочка матки прорастает в другие органы и ткани малого таза, нарушая их функцию.
- Полипы – доброкачественные новообразования, в которые прорастает значительное количество сосудов, при малейшем повреждении начинающих кровоточить. На начальном этапе развития они могут никак не проявляться и не беспокоить женщину, поэтому обнаружить их можно лишь при осмотре специалистом.
- Гиперпластическое разрастание эндометрия. Внутренний слой матки разрастается, и велика вероятность перехода процесса в онкологию.
- Дисплазию шейки матки. Нарушение эпителиальной структуры при отсутствии лечения может привести к необратимым последствиям, в частности к раку.
- Миому, фибромиому.
- Опухоль злокачественной природы.
- Венерический недуг (хламидиоз, уреаплазмоз, трихомониаз).

Все указанные патологические отклонения характеризуются кровянистыми выделениями.
Контактное кровотечение предполагает наличие неполадок в женском организме. В редких случаях в гинекологическом кресле можно «подхватить» неприятную инфекцию – бактериальный вагиноз, кандидоз. Это случается, если доктор пренебрегает правилами гигиены. Предвестниками таких инфекций, как правило, становятся выделения с примесью крови непосредственно после осмотра.
У нерожавших женщин болевые ощущения и дискомфорт после медосмотра наблюдаются чаще, чем у имеющих детей. Влагалищные мышцы у них менее растянуты, шейка матки довольно узкая, доступ к ней приходится расширять инструментами. В результате повышенной чувствительности оболочки эпителия к механическим раздражителям может начаться недолговременное кровотечение.
Для верной диагностики нужен полный анамнез всех симптомов. Легкие кровянистые выделения, закончившиеся в кратчайшие сроки, не должны вызывать опасений. Более объемные требуют пристального внимания и прохождения дополнительного обследования.
Обильное отделение крови препятствует гинекологическому обследованию. В таких случаях делают УЗИ, совершенно безвредное даже для женщины в положении. С его помощью можно диагностировать болезнь, определить срок беременности, имеющиеся патологии.
Не стоит из страха перед возможными последствиями удерживаться от посещения гинеколога в целях профилактики. Гораздо хуже будет обнаружить у себя уже запущенную болезнь, лечить которую придется долго. К выбору «своего» доктора каждая представительница прекрасного пола должна подойти индивидуально и внимательно. Ведь при возникновении проблем, связанных со здоровьем, придется обратиться к квалифицированному специалисту, зачастую даже не к одному. Это способствует правильной диагностике и своевременному лечению.
Коричневые и кровянистые выделения во время беременности: норма или патология?
Любые «кровяные» оттенки выделений пугают беременную женщину. Многих шокирует информация о том, что коричневые, розоватые и даже кровянистые выделения могут быть нормой. Паника при виде окрашенного белья или прокладки часто приводит к необоснованному приему лекарственных препаратов. Поэтому давайте разберем те случаи, когда коричневые и розовые выделения на ранних сроках не должны вызывать беспокойства у будущих мам.
Когда коричневые выделения не угрожают беременности?
Редкие полосы или небольшие цветные пятна на нижнем белье или туалетной бумаге могут появляться по ряду причин.
Имплантация
Это самая частая причина, по которой беременные сталкиваются с коричневыми или даже кровянистыми выделениями на ранних сроках. Эмбрион прикрепляется к слизистой оболочке матки примерно через 10 дней после оплодотворения. То есть женщины сталкиваются с подобными выделениями ориентировочно в то время, когда у них должна наступить менструация. Их количество довольно скудное, поэтому чаще всего будущие мамы отмечают имплантационные выделения на бумаге после похода в туалет.
Контактные выделения после полового акта или вагинального осмотра
Во время беременности отмечается интенсивное кровенаполнение половых органов, а слизистые оболочки подвержены более легкому раздражению. Поэтому коричневые и кровянистые выделения после полового акта и осмотра на кресле также вариант нормы. Как правило, это небольшие прожилки или капельки на нижнем белье, которые проходят в течение суток.
Когда кровянистые выделения должны вызывать опасения?
В любом случае при появлении коричневых, розовых и кровянистых выделений необходимо показаться врачу вне зависимости от срока беременности.
Подобные выделения могут быть опасны, особенно если отмечаются:
обильные выделения;
коричневые или кровяные сгустки;
боли внизу живота тянущего или схваткообразного характера;
ноющие боли в области поясницы;
стреляющие боли, отдающие в промежность или задний проход;
резкая слабость вплоть до потери сознания.
Кровянистые выделения на ранних сроках беременности в данных случаях могут быть признаком:
внематочной беременности;
неразвивающейся беременности;
угрожающего или начавшегося самопроизвольного выкидыша.
Все эти состояния требуют немедленного обращения в больницу и осмотра акушера-гинеколога.
После осмотра пошла кровь – это нормально
Возможно, это случилось из-за легкого механического повреждения гинекологического зеркала. Ослабление стенок сосудов не является патологией, это скорее сугубо индивидуальные особенности. Поэтому причин для беспокойствия нет. Возможно, достаточно просто поменять врача на более аккуратного. Так же в норме у беременных женщин после осмотра могут наблюдаться слабые болевые ощущения во время мочеиспускания. Это тоже связано с тем, что при взятии анализа могло произойти легкое нарушение.
Можно сказать, что все кровянистые выделения или легкая мазня после осмотра гинеколога появившаяся в результате механического повреждения гинекологического зеркала – это нормально. Причин для волнения нет. Так же не стоит забывать о времени, что все выделения должны заканчиваться в кротчайшие сроки.
При каких выделениях во время беременности нужно обращаться к врачу?
Мы уже обсудили, какую опасность несут кровянистые выделения из половых путей на ранних сроках беременности. Помимо этого, некоторые изменения влагалищного секрета могут быть признаком воспалительных процессов. Несмотря на ограничения в приеме лекарственных средств в период вынашивания малыша, лечить инфекции нужно без промедлений альтернативными средствами для будущих мам.
Развитию вагинита, или воспаления влагалища, способствует ряд предрасполагающих факторов:
прием антибиотиков;
половой акт;
использование новых гигиенических средств: ароматические прокладки, интимные гели и мыла;
нарушение общего состояния здоровья: стресс, недосып, нерациональное питание;
изменение уровня гормонов во время беременности;
физиологическое угнетение иммунитета в период вынашивания малыша.
Заподозрить инфекционный процесс можно, ориентируясь на характерные признаки влагалищных выделений:
Цвет
Желтые выделения на ранних сроках беременности часто сопровождают заболевания, передающиеся половым путем (например, гонорею). Необходимо срочно посетить врача и сдать мазок на ПЦР-исследование.
Зеленые выделения при беременности — это всегда тревожный знак. Установить диагноз только на основании осмотра сложно, так как причины бывают самые разные: гнойно-воспалительные процессы в области влагалища, шейки матки и придатков; инфекции, передающиеся половым путем (например, трихомониаз); различные бактериальные инфекции и даже банальное нарушение микрофлоры влагалища. В зависимости от дополнительных симптомов врач назначит дополнительные исследования: мазок на ПЦР, бактериальный посев отделяемого из влагалища и цервикального канала, общий анализ крови, СОЭ и другие маркеры воспаления.
Белые выделения во время беременности могут быть опасны в сочетании с зудом и жжением. Если женщину помимо цвета ничего не беспокоит, то этот цвет — вариант нормы.
Запах
Резкий и неприятный, может напоминать кислый, гнилостный или рыбный запах.
Консистенция
В отличие от нормальной тягучей консистенции, патологические выделения могут быть творожистыми, комковатыми или пенистыми.
Дополнительные жалобы:
покраснение в области наружных половых органов;
боль, зуд и жжение во влагалище;
отечность вульвы;
боли или рези при мочеиспускании.
В норме влагалище заселено полезными лактобактериями, которые помогают поддерживать здоровый pH и препятствовать чрезмерному размножению условно-патогенных и патогенных микроорганизмов. Если баланс хорошей флоры нарушен, то происходит избыточный рост грибков и бактерий, в результате чего развивается воспаление и появляются патологические вагинальные выделения.
Во время беременности будущие мамы чаще всего сталкиваются с такими заболеваниями, как молочница и бактериальный вагиноз.
Молочница
К типичным жалобам при молочнице относят:
белые или желтовато-белые творожистые, густые или сливкообразные выделения из половых путей;
зуд, жжение, дискомфорт в области наружных половых органов;
болезненность во время половых контактов;
нередко присоединяется зуд, жжение, болезненность при мочеиспускании.
Беременные сталкиваются с молочницей гораздо чаще, чем обычные женщины. По различным статистическим данным, частота встречаемости достигает 60,8%.
Бактериальный вагиноз
К основным симптомам бактериального вагиноза относятся:
жидкие белые, серые или зеленоватые выделения из половых путей;
боль, зуд или жжение во влагалище;
сильный рыбный запах, который усиливается после полового акта;
боль и жжение во время мочеиспускания.
Бактериальный вагиноз во время беременности повышает риск преждевременных родов. Будущие мамы чаще сталкиваются с рождением маловесных малышей
Поэтому крайне важно обращать внимание на первые признаки дисбиоза и сразу обращаться за медицинской помощью