Диагностика хламидийной инфекции у детей
Диагностика хламидийной инфекции у детей является важным этапом в определении наличия и степени развития заболевания. Для этого используются различные методы и исследования, которые позволяют выявить наличие и концентрацию хламидийных антигенов в организме ребенка.
Иммунофлюоресцентный анализ основан на принципе связывания антител с антигенами хламидийной инфекции. При этом используются флуоресцентные маркеры, которые позволяют визуализировать связанные комплексы. ПЦР-метод позволяет выявить ДНК или РНК хламидийных агентов в образце биоматериала, что позволяет установить точный диагноз.
Кроме того, диагностика хламидийной инфекции у детей может включать исследование на антитела IgG и IgM. Повышенный уровень этих антител может свидетельствовать о присутствии инфекции в организме ребенка. Для этого проводится иммуноферментный анализ (ИФА) или иммунохроматографический анализ (ИХА).
Важно отметить, что диагностика хламидийной инфекции у детей должна проводиться врачом-специалистом и в соответствии с протоколами и рекомендациями. Только комплексное и точное исследование может дать полную картину о состоянии здоровья ребенка и определить необходимое лечение
Формы, симптомы и патогенез поражения
В зависимости от возраста детей респираторный хламидиоз может принимать генерализованную форму, то есть поражает сразу несколько внутренних органов, развивается в одной из трех форм или последовательно проходит каждую их из них:
- хламидийный конъюнктивит;
- хламидийный бронхит;
- хламидийная пневмония.
Массовый охват органов диагностируется обычно у новорожденных малышей, в то время как у детей постарше проявляются симптомы отдельных форм заражения. Клинические проявления активности хламидий родители могут ошибочно принимать за обычный вирусный конъюнктивит, бронхит и пневмонию, ставшие последствиями легочной респираторно-вирусной инфекции. Вот почему при любом проявлении проблем со здоровьем ребенка следует консультироваться с врачом, который проведет диагностику и дифференцирует заболевание.
Хламидийный конъюнктивит
Респираторный хламидиоз у детей, выраженный хламидийным конъюнктивитом, проявляется у пациента либо сразу после рождения, либо в течение следующих 2-3 недель. Состояние имеет следующие симптомы:

- покраснение одного или обоих глаз;
- выделение из глаз гноя;
- появление рядов крупных фолликулов (пузырьков) красного цвета в нижней части конъюнктивы.
Ребёнок в целом чувствует себя хорошо, в крайне редких случаях у него повышается температура или ухудшается аппетит. Могут увеличиваться околоушные лимфоузлы, прикосновение к ним отзывается болезненностью. Состояние способно проявляться в острой форме (проходит без терапии за 2-4 недели) и трансформироваться в «хронику», исчезая и снова возникая по истечении нескольких месяцев или даже лет.
Хламидийный бронхит
Хламидийная форма бронхита развивается у детей в возрасте 4-12 недель, начинается постепенно, симптомами, схожими с ОРВИ, хотя и без повышения температуры. Признаки заболевания таковы:
- сухой кашель приступообразного характера;
- незначительное ухудшение общего состояния при сохранении нормальной температуры тела, здорового сна и полноценного аппетита;
- постепенное появление хрипов в легких.
Заболевание характеризуется быстрым протеканием – всего за 5-7 дней развития кашель становится влажным, приступы меняются единичными покашливаниями, уже через 10-15 дней острая стадия болезни проходит.
Хламидийная пневмония
Постепенно, как и бронхит, начинается хламидийная пневмония, симптомы которой:

- сухой кашель – непродуктивный, постоянно усиливающийся до приступообразного;
- повышение в крови уровня гемоглобина, приводящее к цианозу – посинению кожных покровов и слизистых оболочек;
- тошнота и рвота;
- усиливающаяся одышка с повышением частоты вдохов.
Хотя общее состояние ребенка остается практически нормальным, у него возникает слабо выраженная дыхательная недостаточность, хрипы в груди, начинается развитие двусторонней диссеминированной (имеющей не единый очаг, а массивное распространение в тканях легких) пневмонии.
Дополнительно симптомами респираторного хламидиоза у детей являются следующие признаки:
- увеличение печени;
- гипертрофия тканей селезенки;
- энтероколит (воспаления толстого и тонкого кишечника).
Каждая форма заболевания имеет одинаковый патогенез и развивается примерно по одинаковому сценарию:
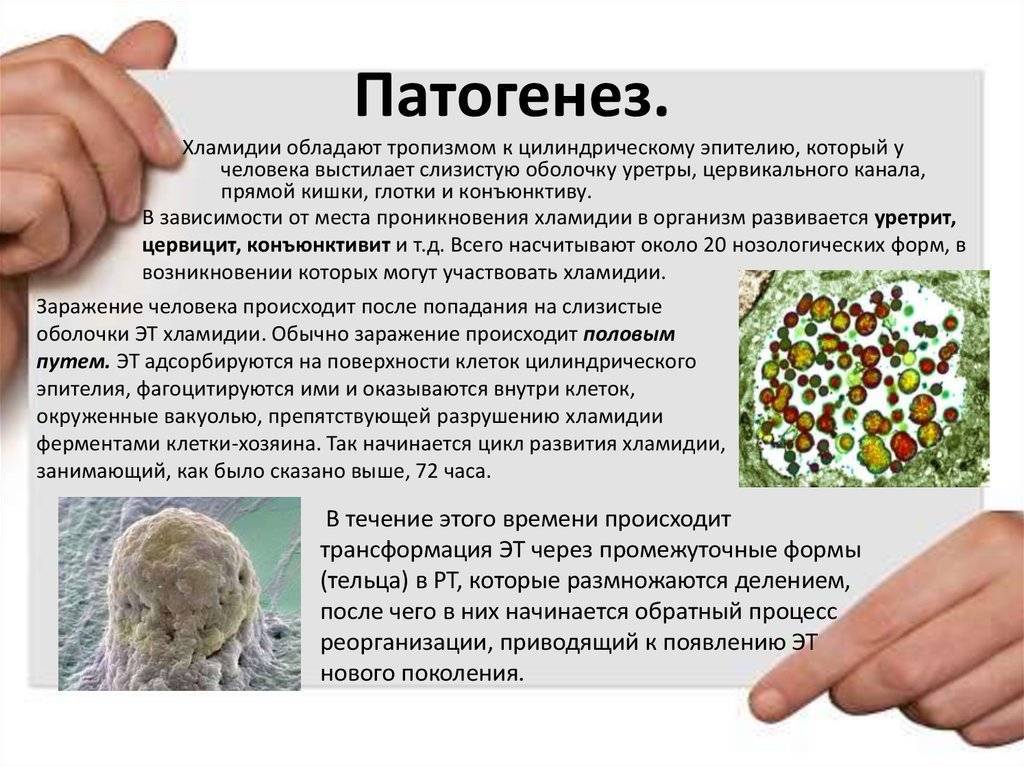
- Хламидия – возбудитель респираторного хламидиоза – попадает в организм здорового ребенка и начинает развиваться внеклеточно. На этой стадии происходит инфицирование внутренних органов.
- Микроорганизм проникает в клетки органов, поражает их структуры и начинает свое размножение. Наступает ретикулярная стадия развития хламидий с увеличением размеров каждой бактерии в 3-4 раза.
- По истечении 48-72 часов хламидия разрушает клетку и изливается в межклеточное пространство, продолжая заражение организма.

В течение 2-х суток хламидии распространяются по всему телу и в местах своей наибольшей концентрации наносят внутренним органам максимальный вред.
Классификация эпидидимита
Согласно клинической классификации эпидидимита выделяют такие формы патологии: по происхождению (заражение инфекционного характера или неинфекционного), по форме течения болезни (подострая, острая и хроническая), а также по обширности воспалительного процесса по репродуктивным органам пациента.
Выделяют инфекционную причину происхождения заболевания и неинфекционную. При инфекционном происхождении заболевание может вызвать бактериальные, вирусные (перенесённые вирусные заболевания такие как грипп, ангина, пневмония и т.п.), а также грибковые инфекции. Зачастую у мужчин до сорока лет данная болезнь провоцируется бактериальными инфекциями. Он провоцируется такими заболеваниями как: гонококка, хламидии и иными бактериями передающиеся половым путём. После сорока лет у мужчин эта болезнь может появиться из-за заражения инфекциями мочевых путей, возбудители болезни попадают в придаток яичка из близлежащих органов мочевыделительной системы).
В случае неинфекционного эпидидимита причина заболевания может быть травмирование мошонки или химического раздражения придатка яичка в следствии приема лекарственных препаратов либо урины в придаток. Данный способ заражения довольно редкий, но исключать его не стоит.
Согласно распространённости патологического течения болезнь бывает:
- Односторонним (заболевание формируется только в придатке одного яичка, чаще всего в левом, т.к. у него есть анатомическая специфика, левый проток наиболее вытянутый);
- Двухсторонним (воспаление задевает и тот и другой придаток).
Течение болезни разделяют на:
Острый – заражение происходит резко и бурно. Симптомы проявляются ярко. Поражается чаще всего левое яичко и воспалительный процесс продолжается от семи до десяти суток. Если не применить квалифицированное лечение, эпидидимит переходит в хроническую форму. Отсутствие лечения острой формы эпидидимита может также привести к нагноению придатка яичка.
Подострый – заражение придатков происходит не так стремительно и ярко выражено как у острого, течение болезни происходит медленными темпами, и симптомы проявляются не сильно. Однако патологический процесс по продолжительности более длиннее нежели при острой форме.
Хронический – является результатом запущенной или недолеченной острой, или подострой формы течения болезни. Хроническим эпидидимитом называются воспаление, продолжающееся более полугода. Он характеризуется сменой стадий от обострения до ремиссии и так попеременно. Как правило, распространение эпидидимита в хронической форме затрагивает как одно, так и другое яичко. При бездействии подобная форма болезни способна послужить причиной для развития различных осложнений и даже к бесплодию
При лечении в отличие от острого эпидидимита врач уделяет внимание лечению местного назначения и физиотерапевтическим процедурам.
При выявлении эпидидимита нередко диагностируют орхит — воспаление яичка. Причиной служит стремительное заражение яичка и в дальнейшем придатка, а также наоборот. Поэтому когда диагностируют орхит, врач также проверяет пациента на эпидидимит , и наоборот. Орхоэпидидимит – патологический воспалительный процесс затрагивающий как яичко, так и придаток.
Хламидиоз у женщин
Хламидиоз у женщин – нередко скрыто протекающее заболевание, которое трудно распознать на начальном этапе. Поэтому от хламидиоза достаточно много осложнений, например, бесплодие. Если у женщины был выявлен хламидиоз при беременности, то имеется опасность выкидыша и заражения плода.
Заболевание может иметь острую и хроническую форму. Острый хламидиоз у женщин отличается несложным течением болезни, при котором поражается нижняя часть мочеполовых путей.
Если упустить время, то развивается хронический хламидиоз, охватывающий уже и верхние мочевые пути.

1
Диагностика хламидиоза у женщин
2
Диагностика хламидиоза у женщин

3
Диагностика хламидиоза у женщин
Симптомы хламидиоза
Симптомы хламидиоза у женщин похожи на симптомы других заболеваний, полученных половых путем:
- выделения из влагалища серо-желтого цвета, имеющие зловонный запах;
- боли в низу живота;
- частые позывы к мочеиспусканию;
- зуд и жжение при мочеиспускании;
- слабость, повышенная температура тела;
- нарушения менструального цикла.
Запущенная форма хламидиоза может вызвать следующие осложнения:
- воспаление органов малого таза;
- развитие внематочной беременности;
- снижение иммунитета;
- бесплодие;
- синдром Райтера.
Online-консультации врачей
| Консультация гастроэнтеролога детского |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация сосудистого хирурга |
| Консультация оториноларинголога |
| Консультация сексолога |
| Консультация невролога |
| Консультация генетика |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация неонатолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация нарколога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация маммолога |
| Консультация нейрохирурга |
| Консультация диетолога-нутрициониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика Респираторного хламидиоза у детей:
Подозрения на хламидийную инфекцию появляются, когда у новорожденного ребенка на второй неделе жизни возникает конъюнктивит с длительным упорным течением, далее бронхит (на 4— 12-й неделе жизни), проявляющийся приступами мучительного кашля, а далее – мелкоочаговая пневмония. Настораживают и подсказывают диагноз также эозинофилия и значительное повышение СОЭ, при которых общее состояние ребенка относительно нетяжелое.
Диагноз респираторного хламидиоза подтверждают лабораторными исследованиями, применяя метод ПЦР для выявления хламидийного антигена в биологическом материале, а также применяя определение специфических противохламидийных антител классов G и М методом ИФА и пр.
Хламидийный конъюнктивит у детей отличают от конъюнктивитов, вызываемых гонококками и другими гноеродными микроорганизмами (стрептококки, стафилококки, грамотридательная флора), а также различными вирусами (энтеровирусы, аденовирусы, вирусы простого герпеса).
Для дифференциальной диагностики важное значение имеют результаты бактериоскопического и бактериологического исследования отделяемого из глаз. При пневмониях, которые вызваны стафилококками, пневмококками и другими микроорганизмами, поднимается высокая температура, общее состояние больного ребенка ухудшается, часто формируются крупные очаги поражения в легких. А при хламидийной пневмонии возникают свойственны множественные мелкопятнистые инфильтраты, слабо выраженная температурная реакция и сравнительно нетяжелое общее состояние
А при хламидийной пневмонии возникают свойственны множественные мелкопятнистые инфильтраты, слабо выраженная температурная реакция и сравнительно нетяжелое общее состояние.
Симптомы Респираторного хламидиоза у детей:
Болезнь в большинстве случаев проходит аналогично бронхиту, конъюнктивиту, пневмонии.
Респираторный хламидиоз у детей, протекающий по типу конъюктивита, называется хламидийным конъюнктивитом. Он может появиться сразу после рождения, на 2-3 неделе либо позже.
Начало болезни отмечается покраснением глаз (обоих) и появлением гноя. На конъюнктиве, особенно в области нижней переходной складки, постоянно обнаруживаются крупные фолликулы ярко-красного оттенка (располагаются рядами).
Общее состояние относительно нормальное. Ребенок может проявлять беспокойство, но аппетит в норме, как и температура. В большинстве случаев наблюдается увеличение околоушных лимфатических узлов, болезненны при надавливании.
Бактериальная флора не обнаруживается при посеве выделений из глаз. Течение хламидийного конъюнктивита может быть острым или хроническим. Болезнь при остром течении проходит без лечения спустя 2-4 недели. Если течение хроническое, симптоматика может проявляться несколько месяцев или лет.
Респираторный хламидиоз может проявляться как поражение дыхательных путей, называемое хламидийным бронхитом. Обычно эта форма встречается у больных в 4-12-недельном возрасте. Заболевание начинается постепенно, температура тела при этом нормальная. Первый проявляющийся симптом – сухой кашель, который случается чаще всего приступами. Общее состояние больного ребенка незначительно ухудшено. Сон и аппетит в норме. Аускультация фиксирует рассеянные, преимущественно среднепузырчатые хрипы. Перкуссия изменений в легких не обнаруживает. Бронхиальной обструкции нет. При наличии бронхиальной обструкции предполагают смешанную хламидийно-вирусную инфекцию.
Хламидийный бронхит протекает быстро. Кашель становится влажным через 5-7 дней, без приступов. Ребенок здоров на 10-14-й день.
Хламидийная пневмония тоже имеет постепенное начало. Среди первых симптомов: сухой непродуктивный усиливающийся постепенно кашель (становится со временем приступообразным), общий цианоз, рвота, без реприз. Общее состояние практически в норме.
Одышка при хламидийной пневмонии постепенно становится более сильной. Ребенок делает около 50-70 вдохов за минуту. При дыхании ребенок кряхтит, но дыхательная недостаточность слабо выражена.
К концу 1-й и на протяжении 2-й недели в легких формируется картина двусторонней диссеминированной пневмонии. Прослушивание позволяет выявить крепитирующие хрипы, в основном на высоте вдоха.
Объективный осмотр показывает ярко выраженную пневмонию с нетяжелым общим состоянием (признаки интоксикации минимально выражены). Пневмония проявляется одышкой, рассеянными крепитирующими хрипами над всей поверхностью обоих легких, цианозом и пр.
В пик проявления респираторного хламидиоза у многих детей увеличивается печень и селезенка, есть вероятность явлений энтероколита. Ренгтенологическое исследование показывает мелкоячеистые инфильтративные тени, диаметр которых до 3 мм.
Анализ крови при хламидийной пневмонии показывает выраженный лейкоцитоз (до 20 х 109), эозинофилию (до 10—15%); резко повышенную СОЭ (40—60 мм/ч).
В специализированной литературе зафиксированы и более тяжелые поражения легких, к которым привел респираторный хламидиоз. Они сопровождались экссудативным плевритом, пневмотораксом, абсцедированием и др. Но во всех этих случаях была вероятность присоединения к хламидиозу бактериальной флоры.
Течение хламидийной пневмонии обычно торпидное (вялое, без явно проявленных симптомов), но возможно выздоровление и без лечения. Изменения в легких часто сохраняются на протяжении нескольких недель и даже месяцев, в некоторых случаях.
Лечение хламидиоза у женщин и мужчин
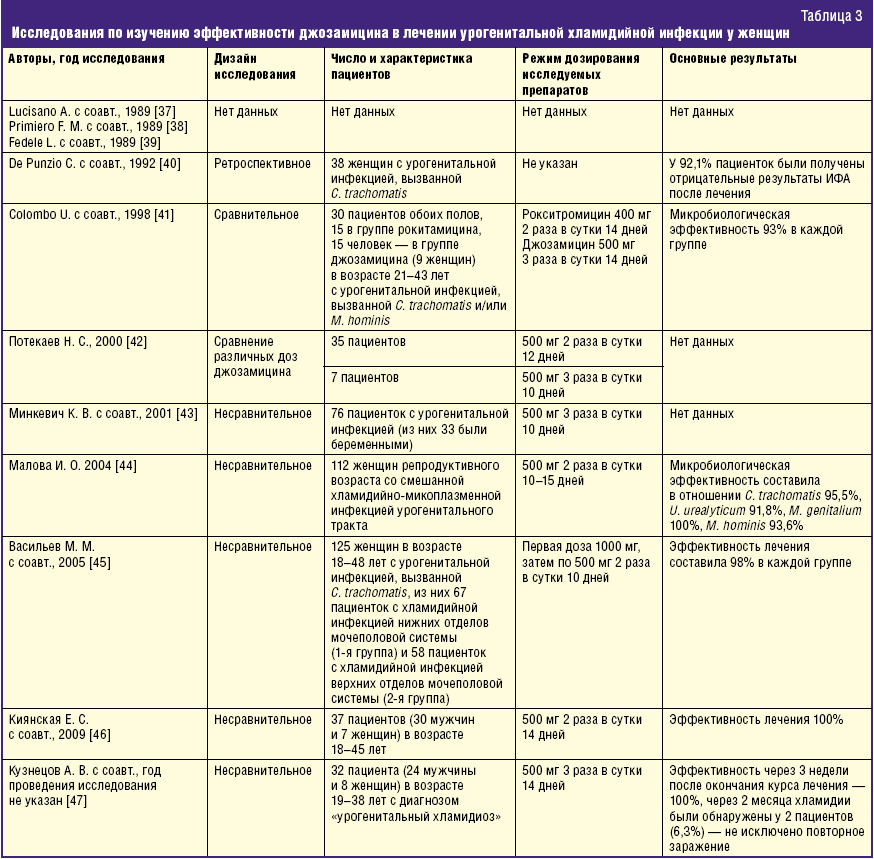
Поскольку C. trachomatis относится к внутриклеточным паразитам, для лечения инфекции применяются антибиотики макролиды (эритромицин, джозамицин, азитромицин).
Неосложненную хламидийную инфекцию мочеполовой системы следует лечить азитромицином (Сумамед 1 г, разовый прием), а также доксициклином (Юнидокс солютаб, 100 мг 2 раза в день 7 дней. Исследования показывают, что оба препарата одинаково эффективны.
Эти лекарственные средства относятся к препаратам первой линии для лечения хламидиоза согласно Европейским рекомендациям и ВОЗ. В качестве альтернативных вариантов рассматриваются другие макролиды или фторхинолоны. К ним относятся:
- Эритромицин – дозировка 500 мг 4 раза в день 7 дней;
- Левофлоксацин – дозировка 500 мг 1 раз 1 неделю;
- Офлоксацин – дозировка 300 мг 2 раза в день или 600 мг 1 раз в день 1 неделю.
Азитромицин (дозировка 1000 мг однократно или амоксициллин (дозировка 500 мг 3 раза в день 1 неделю) следует использовать в качестве первой линии лечения инфекции C. trachomatis мочеполовой системы у беременных женщин.
Неосложненная мочеполовая инфекция: азитромицин (Сумамед) 1000 мг однократный прием, или доксициклин (дозировка 100 мг, принимать 2 раза в день, курс 1 неделя).
Альтернативные варианты:
- Эритромицин – дозировка 500 мг, принимать 4 раза в день, курс 1 неделя.
- Эритромицина этилсукцинат – дозировка 800 мг, принимать 4 раза в день, курс 1 неделя.
- Левофлоксацин – дозировка 500 мг, принимать 1 раз в день, курс 1 неделя.
- Офлоксацин – дозировка 300 мг, принимать 2 раза в день или по 600 мг 1 раз, курс 1 неделя.
Инфекция во время беременности: азитромицин (Сумамед) 1000 мг однократный прием или амоксициллин (дозировка 0,5 г принимать 3 раза, курс 1 неделя).
Альтернативные варианты:
- Эритромицин – дозировка 0,5 г, принимать 4 раза, курс 1 неделя или 250 мг, принимать две недели 4 раза в день.
- Эритромицин этилсукцинат, принимать 4 раза в день по 800 мг в течение семи дней или принимать 4 раза в день по 400 мг в течение двух недель.
Хронический реактивный артрит: Юнидокс солютаб (доксициклин). Принимать 2 раза в день в дозировке 100 мг, плюс рифампицин принимать 1 раз в день в дозировке 300 мг в течение шести месяцев. Или азитромицин, принимать один раз в день в дозировке 0,5 г в течение пяти дней, затем два раза в неделю по 0,5 г, плюс рифампицин один раз в день в дозировке 300 мг в течение шести месяцев.
Венерическая лимфогранулема: Юнидокс солютаб (доксициклин), принимать два раза в день в дозировке 100 мг в течение трех недель
Альтернативные варианты:
- Эритромицин – принимать четыре раза в день по 0,5 г в течение трех недель.
- Азитромицин – принимать один раз в неделю в дозировке 1 г в течение трех недель.
Неонатальная легочная инфекция: Препарат эритромицин (эритромицина этилсукцинат), дозировка 50 мг на кг массы тела ежедневно в четыре приема две недели.
Хламидийная инфекция глаз новорожденных: препарат эритромицин (эритромицина этилсукцинат) дозировка 50 мг на кг массы тела ежедневно в четыре приема две недели.
Хламидийный конъюнктивит у взрослых: доксициклин, принимать 2 раза в день в дозировке 100 мг, курс одна-три недели. Или эритромицин, принимать 4 раза в день в дозировке 250 мг, курс одна-три недели.
Трахома: азитромицин (разовая доза 1 г) или доксициклин, принимать 2 раза в день в дозировке 100 мг, продолжительность курса три недели.
Лечение Хламидиоза (хламидийной инфекции):
Лечение хламидиоза в настоящее время сводится к использованию комплексного сочетания антибактериальной терапии, с включением современных препаратов последних поколений, проникающих через клеточную мембрану. В лечении хламидиоза применяются иммуномодуляторы, так как хламидии воздействуют на иммунную систему и угнетают её. В каждом конкретном случае хламидиоза должна составляться индивидуальная схема лечения, которая будет учитывать характер хламидийной инфекции, чувствительность хламидий к антибиотикам (определяется на основании показателя посева на чувствительность к антибиотикам), наличие сопутствующих инфекций, тяжесть и длительность хламидиоза, его локализацию – какие органы поразила инфекция. В лечении хламидий необходимо использование ферментных препаратов, протеолитических средств, адаптогенов, витаминов, гепатопротекторов, препаратов – пробиотиков, защищающих желудочно – кишечный тракт от развития дисбактериоза. Не последнюю роль в лечении хламидиоза играет и местное лечение в виде инстилляций лекарственных средств в мочеиспускательный канал, ванночек, клизм, ректальных свечей, вагинальных тампонов и суппозиториев. Ферментные препараты назначаются с целью восстановления проницаемости мембран больных клеток, таким образом, в клетку поникает более высокие концентрации антибиотиков при меньших дозах их применения. В лечении хламидий в последнее время в подавляющем большинстве случаев используются многочисленные физиотерапевтические воздействия: квантовая терапия, ультразвуковое воздействие, магнитное поле, инфракрасное излучение, токи переменной частоты, электрофорез, ионофорез лекарственных веществ. Эфективность лечения хламидиоза зависит от пути введения лекарственных препаратов: внутривеннный и внутримышечные пути введения лекарств являются приоритетными, так как в этом случае повышается биодоступность препарата, и он максимально распределяется в клетках. Доза антибиотиков, использующихся для лечения хламидиоза, должна быть тщательно выверена, так как субтерапевтические дозы, а также некоторые группы лекарственных средств приводят к формированию форм хламидий, устойчивых к лечению и персистенции хламидий в организме. Лечение хламидиоза, ассоциированного с гонореей, препаратами группы пенициллина может стать причиной рецидива хламидиоза или его бессимптомного носительства. Хламидии часто сочетаются с другими ЗППП – сифилисом, гонореей, трихомониазом, микоплазмозом, уреаплазмозом, молочницей. Сочетание хламидиоза с трихомониазом или гарднеллезом требует первоочередного лечения трихомониаза или гарднереллеза и только затем – хламидиоза. По окончании курса лечения хламидийчерез 20-25 дней проводятся контрольные анализы на хламидию. При повторном обнаружении хламидий требуется дополнительный курс лечения хламидиоза. При отрицительном анализе на хламидиоз, контроль в последующем проводится 1 раз в месяц в течение 2 месяцев, у женщин – перед или во время менструации. Хламидиоз считается излеченным при отсутствии клинических симптомов заболевания, морфологических изменений в области наружных и внутренних половых органов, стойкой нормализации лейкоцитарной реакции, наличию клинико-микробиологического излечения. Установление излеченности урогенитального хламидиоза следует проводить с учетом метода диагностики. Культуральное исследование, нельзя проводить ранее 14-20 дней после окончания антибиотикотерапии, чтобы не получить ложноотрицательный результат. Прямую иммунофлюоресценцию, ПЦР – (ДНК-анализ) нельзя выполнять ранее 3 – 4нед, чтобы не получить ложноположительных результатов из-за сохранения нежизнеспособных микроорганизмов или их остатков. Чтобы предотвратить распространение хламидий, всех женщин перед родами и абортами проверяют на хламидиоз. Пары, собирающиеся планировать семью, должны в обязательном порядке обследоваться на скрытые инфекции, в том числе хламидийную. При обнаружении хламидий, лечение хламидиоза проводится обоим партнерам. Если лечение хламидиоза начать сразу, в острой его форме, лечение обычно не бывает сложным и заканчивается, как правило, полным излечением. Если хламидиоз перешел в хроническую форму, либо постоянно рецидивирует, лечение этих форм достаточно сложное: хламидии успевают выработать “иммунитет” к стандартным методам лечения, и требуются дополнительные временные и материальные затраты на разработку успешной методики лечения этих форм хламидиозов.