Особенности лечения гастроэнтерита у детей разного возраста
Лечение гастроэнтерита у детей разного возраста имеет свои особенности, которые зависят от того, насколько сильно развито заболевание, что вызвало его и возраста ребенка.
У младенцев важно поддерживать грудное вскармливание или заменитель молока. Можно использовать электролиты, чтобы предотвратить обезвоживание
У маленьких детей важно следить за их питанием и давать легкоусваиваемые продукты. Для предотвращения обезвоживания можно использовать электролиты и растворы глюкозы. У детей старшего возраста можно применять лекарства, которые снижают температуру и противорвотные средства. Важно также следить за питанием и давать легкоусваиваемые продукты. Когда ребенок начинает восстанавливаться, можно начинать добавлять более обычные продукты.
В любом случае, при лечении гастроэнтерита у детей важно контролировать обезвоживание, регулярно давать питьевые растворы и легкоусваиваемые продукты, а также следить за тем, чтобы заболевание не привело к более серьезным последствиям
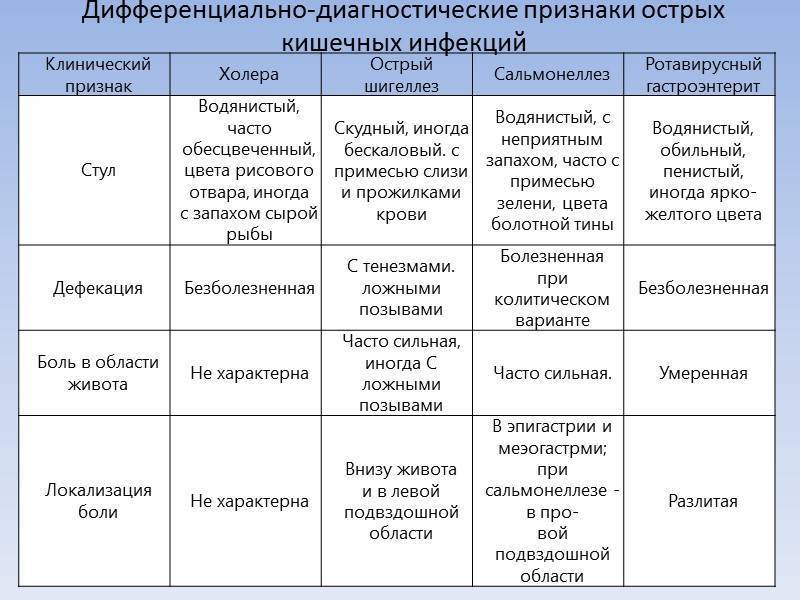
Развитие заболевания
Путь передачи инфекции преимущественно фекально-оральный. Распространению патогенного микроорганизма способствуют механические переносчики (мухи, тараканы, грызуны). Инфекционный агент, попавший в организм ребенка, начинает проходить там цикл размножения. Он угнетает нормальную микрофлору, способствует гибели полезных кишечных бактерий (бифидо-, лактобактерий). Микробы нарушают всасываемость полезных веществ, ухудшают передвижение пищевого комка по желудочно-кишечному тракту.
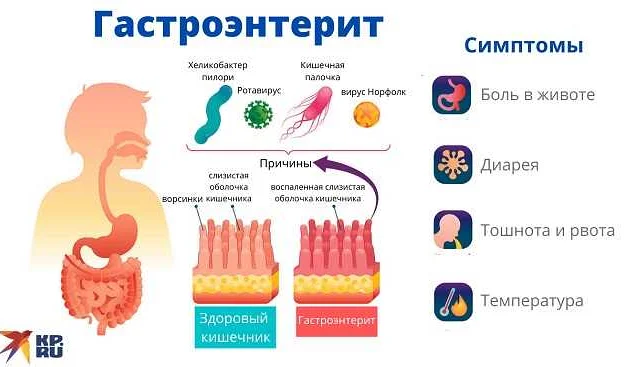
Симптомы
- боли в животе (часто не имеют четкой локализации, носят непостоянный, тянущий характер. Дети, объясняя где именно они чувствуют боль, часто указывают на околопупочную область),
- жидкий стул (консистенция кала может быть кашицеобразной при легкой степени заболевания и на начальных этапах развития воспаления. Позже стул становится обильным и водянистым),
- рвота (сначала она имеет вид непереваренных комков пищи, потом рвотные массы становятся водянистыми или вовсе принимают характерный желчный вид),
- метеоризм (повышенное газообразование), урчание в животе,
- повышение температуры (в редких случаях температура остается нормальной, но чаще наблюдается ее повышение в пределах 37,5-39,5 градусов),
- симптомы общей интоксикации (вялость, раздражительность, капризность, снижение игровой активности, головная боль),
- признаки обезвоживания (бледная, с серым оттенком кожа; кожная складка легко собирается и плохо расправляется; язык сухой, обложен густым белым или бурым налетом).
Диагностика
Для постановки диагноза проводится тщательный сбор анамнеза. Врач подробно расспрашивает, когда именно началось заболевание, какие симптомы (рвота, жидкий стул или повышение температуры) появились сначала, а какие присоединились позже
Важно установить, был ли ребенок в контакте с инфекционными больными в течение последних 7 дней
Для установления конкретного вида возбудителя проводится микроскопическое исследование кала, а также его посев на специальные питательные среды.
Осуществляется исследование крови на антитела к конкретным микроорганизмам. Однако необходимо учесть, что антитела появляются не ранее 5 суток со дня начала заболевания.
В копрограмме (в общем анализе кала) могут быть выявлены признаки недостаточной функциональной активности поджелудочной железы. В испражнениях часто обнаруживается слизь, большое количество перевариваемой и неперевариваемой клетчатки, мыла. Иногда в кале выявляются клетки крови (эритроциты), сигнализирующие о присутствии источника кровотечения в пищеварительной трубке.
В клиническом анализе крови повышается уровень лейкоцитов, отмечается рост СОЭ, появляется характерный левосторонний сдвиг лейкоцитарной формулы.
При биохимическом исследовании крови обнаруживается повышение С-реактивного белка, диспротеинемия.
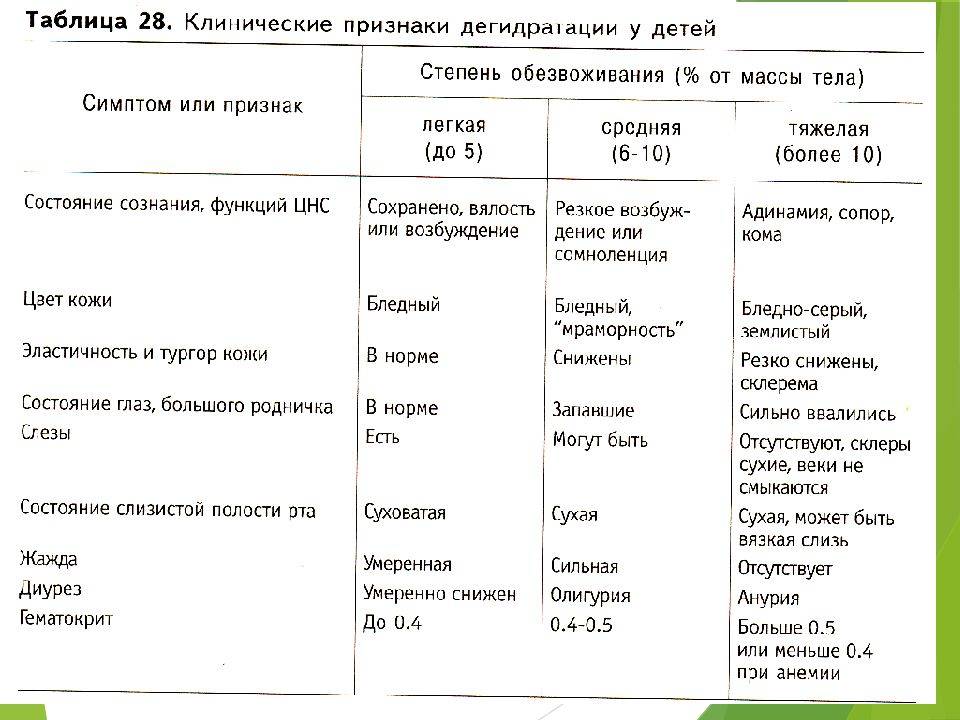
При постановке диагноза важно правильно оценить степень тяжести заболевания, определить степень обезвоживания организма
Степень тяжести гастроэнтерита. Определение степени обезвоживания
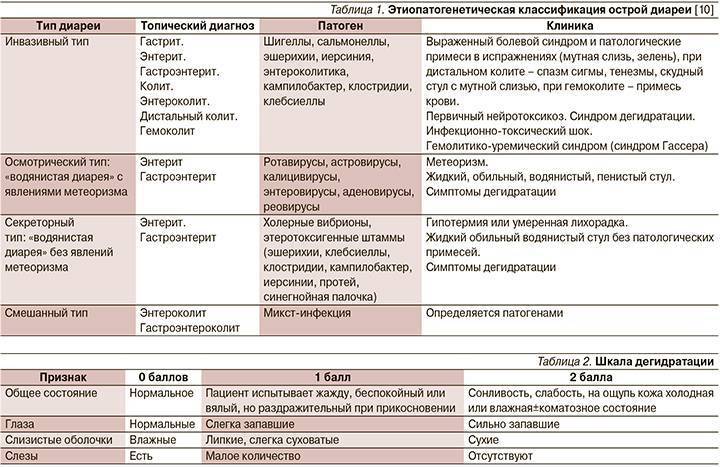
Тяжесть гастроэнтерита оценивается по кратности возникновения ведущего симптома. Если частота рвоты выше, чем частота жидкого стула, то оценка тяжести воспалительного процесса производится по количеству ее эпизодов. Если же ребенка больше беспокоит жидкий стул, то ориентироваться стоит именно на него.
- Легкая степень гастроэнтерита выставляется при частоте ведущего симптома до 3-х раз,
- Средняя степень – до 10 раз,
- Тяжелая степень – более 10 раз.
Со рвотными массами, с жидким стулом, при повышенной температуре тела организм ребенка теряет воду и необходимые для его нормальной жизнедеятельности микроэлементы (калий и натрий).
Возникает обезвоживание всех тканей, в том числе и тканей головного мозга
Поэтому важно правильно оценить степень потери жидкости и принять все возможные меры по устранению данного процесса
Оценка обезвоживания осуществляется по процентной потере веса относительно исходной массы ребенка.
Если потеря веса составляет 3-5%, диагностируется первая степень обезвоживания, 5-10% – вторая степень, более 10% – третья степень.
Симптомы
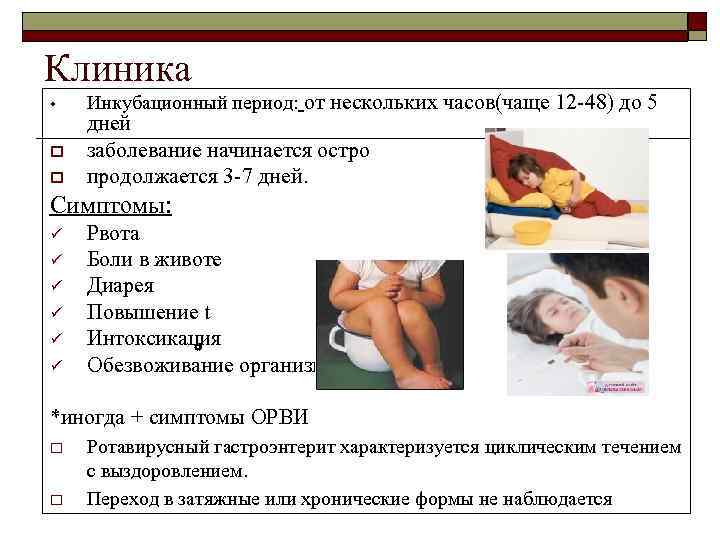
В зависимости от причины, инкубационный период при заболевании может длиться от нескольких часов до 7 дней. Начало болезни внезапное.
Острый (инфекционный) гастроэнтерит у детей имеет такие основные признаки:
- Боли в околопупочной и подложечной области, могут быть непостоянными, спастическими.
- Тошнота и повторяющаяся многократно рвота вначале непереваренной пищей, затем желудочным содержимым с примесью желчи.
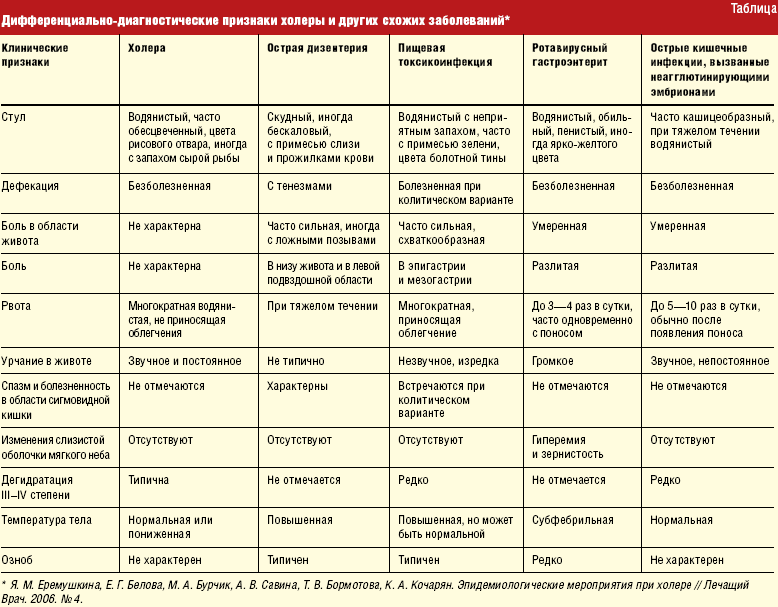
- Учащенный до 5-15 раз стул вначале кашицеобразной консистенции, а затем водянистый, обильный, светло-желтый, пенистый, зловонный. В зависимости от возбудителя заболевания стул может иметь зеленоватую или оранжевую окраску.
- Вздутие живота, урчание (за счет повышенного газообразования) в животе.
- Повышение температуры от субфебрильной (до 37,5С) до высокой.
- Интоксикационный синдром, проявляющийся вялостью, плаксивостью, головной болью, снижением или отсутствием аппетита.
- Признаки обезвоживания (в результате многократной рвоты и частого водянистого стула): бледность и сухость кожи, сухость языка с белым, густым налетом, жажда.
Заболевание имеет 3 степени тяжести – легкую, среднетяжелую и тяжелую. Тяжесть течения оценивается по кратности превалирующего симптома: если рвота возникает чаще, чем жидкий стул, то оценивают по частоте рвоты, а если очень частый стул, то по его частоте.
Частота ведущего симптома:
- при легкой степени – до 3 р.;
- при среднетяжелой – до 10 р.;
- при тяжелой – свыше 10 р..
Оценка степени тяжести заболевания очень важна, так как у детей может легко развиться обезвоживание с потерей не только жидкости, а и необходимых микроэлементов, что негативно сказывается на работе внутренних органов и головного мозга.
Оценку обезвоживания проводят по процентному снижению массы тела по отношению к исходной (до болезни):
- 1-я степ. обезвоживания – потеря 3-5% массы;
- 2-я степ. – потеря составляет 5-10%;
- 3-я степ. – потеря свыше 10%.
Хронический гастроэнтерит развивается при длительной интоксикации, неправильном питании и т.д. Характеризуется периодическими обострениями процесса, протекающими менее бурно.
Лечение
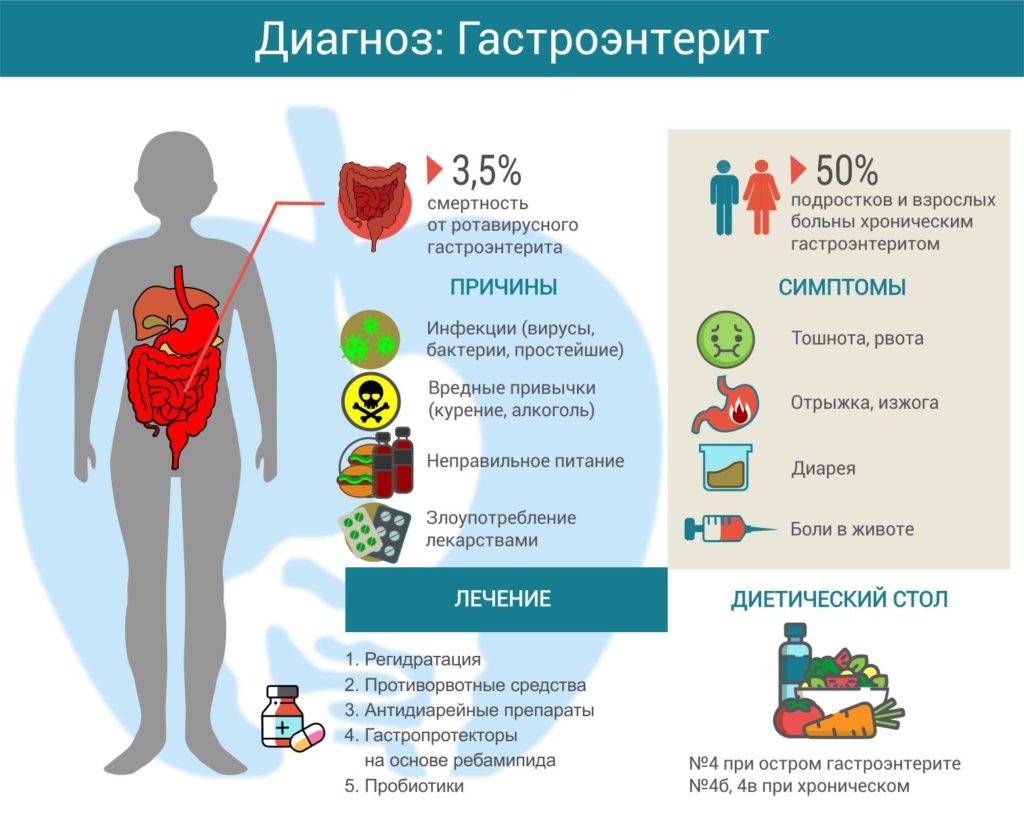
 Перед тем как лечить острый и хронический гастроэнтерит, следует обнаружить вид возбудителя заболевания. Но длительность инкубационного периода и проведения лабораторного исследования может отодвинуть начало терапии. Кишечные инфекции опасны стремительно возникающим обезвоживанием у детей, поэтому врачи незамедлительно приступают к лечению. Используются противомикробные препараты и антибиотики, обладающие широким спектром действия по отношению к большинству видов бактерий, вирусов и простейших.
Перед тем как лечить острый и хронический гастроэнтерит, следует обнаружить вид возбудителя заболевания. Но длительность инкубационного периода и проведения лабораторного исследования может отодвинуть начало терапии. Кишечные инфекции опасны стремительно возникающим обезвоживанием у детей, поэтому врачи незамедлительно приступают к лечению. Используются противомикробные препараты и антибиотики, обладающие широким спектром действия по отношению к большинству видов бактерий, вирусов и простейших.
Для нормализации мочевыделения малышам рекомендован прием диуретических препаратов. Теперь при каждом опорожнении мочевого пузыря выводятся патогенные микроорганизмы и накопившиеся продукты обмены веществ. Курсовое лечение гастроэнтерита у детей антибиотиками может спровоцировать гибель полезной микрофлоры кишечника. Для профилактики дисбактериоза назначаются:
- пробиотики, содержащие бифидобактерии и лактобактерии;
- пребиотики, создающие благоприятную среду для размножения в кишечнике полезных бактерий.
Длительность лечения у детей зависит от вида инфекционного агента и стадии воспалительного процесса. Также при лечении острого и хронического гастроэнтерита используются:
- противорвотные средства для устранения тошноты;
- энтеросорбенты и адсорбенты для связывания токсичных соединений;
- лекарственные средства, содержащие ферменты для облегчения переваривания пищи;
- спазмолитические препараты при возникновении болей любой локализации;
- антациды при появлении кислой отрыжки и изжоги;
- нестероидные противовоспалительные препараты при повышении температуры;
- антигистаминные лекарственные средства для профилактики аллергических реакций на используемые в терапии лекарства.
Даже на начальной стадии гастроэнтерита в организме детей возникает острый дефицит биологически активных веществ. Поэтому малышам рекомендован длительное курсовое лечение витаминами и микроэлементами. Повысить иммунитет детей помогут иммуностимуляторы и иммуномодуляторы.
Заразен ли острый гастроэнтерит
Теперь попробуем разобраться, заразен ли гастроэнтерит или нет. Дело в том, что вирусы легко передаются при тесном контакте. Это зачастую происходит при наличии вируса на руках инфицированного человека, после посещения туалета. Поверхности и объекты, к которым он прикасается, также способствуют передачи вируса.
Передача может происходить и при приготовлении зараженным человеком пищи. Вспышки распространения гастроэнтерита зачастую характерны для школ и больниц.
Пищевое отравление (при употреблении пищи, обсемененной микробами) иногда может стать причиной гастроэнтерита и зачастую вызвано именно бактериальной инфекцией.
Водные источники, зараженные бактериями, являются еще одной частой причиной, особенно в странах с высоким уровнем антисанитарии.
patient.info
Лечение
Легкая стадия гастроэнтерита лечится в домашних условиях, совместно с амбулаторным прохождением предписанного курса. В особо тяжелых случаях ребенка помещают в стационар.
Лечение подразумевает несколько взаимосвязанных подходов:
- соблюдение диеты;
- усиленный питьевой режим;
- прием лекарственных препаратов.
Для усиления лечебного эффекта и быстрейшего выздоровления можно использовать народные средства.
Диета

На первый день диетотерапии маленького пациента полностью ограничивают в еде. Таким образом восстанавливают функциональность ЖКТ. Разрешается пить и желательно побольше, чтобы избежать обезвоживания. Дают обычную воду или сладкий чай. В стационарных условиях дополнительно отпаивают солевыми растворами: Цитроглюкосоланом, Регидроном. Аналог нетрудно сделать самостоятельно: в 500 мл прохладной воды растворяют соль (3 г), соду (1–2 г) и сахарный песок (15–20 г).
На следующий день допускается кормление, но в половину привычной суточной нормы для конкретной возрастной категории. Грудничков допускается ненадолго прикладывать к материнской груди через каждые 15–20 минут. При искусственном вскармливании смесь разводят тоже в меньшем количестве, но увеличивают число кормлений.
Дальнейшее соблюдение диеты является неотъемлемой частью комплексного лечения гастроэнтерита. Меню детей постарше включает:
- кашу на воде: гречневую, овсяную, рисовую;
- отварные овощи;
- мясные бульоны;
- сухари из белого хлеба;
- паровой омлет на белках;
- обезжиренный перетертый творог;
- супы-пюре с овощами;
- нежирные сорта мяса.
Едят понемногу, но часто — 5–6 раз в сутки. Постепенно по мере улучшения самочувствия рацион разнообразят. Главное, никакой жирной, жареной, острой и трудноперевариваемой пищи.
Разрешенный продуктовый набор к концу первой недели:
- супы на основе некрепкого мясного бульона;
- кисломолочная продукция;
- тушеные овощи;
- курица, телятина и речная рыба;
- подсушенный хлеб.
Полностью отказываются от газировки, снеков, фастфуда, сладостей и прочих вредных продуктов.
Медикаментозный подход
В зависимости от формы гастроэнтерита врачом назначаются соответствующие лекарственные препараты, различающиеся по действию.
Базовый перечень лекарств: таблица
| Группа | Название | Назначение |
| Антибиотики |
| Заражение определенными типами бактерий — кампилобактерии, холерный вибрион, шигеллы. В остальных случаях антибактериальные средства используются редко |
| Энтеросорбенты |
| Для чистки кишечника от токсинов |
| Солевые пероральные растворы |
| Для стабилизации водно-солевого баланса в организме |
| Про- и пребиотики |
| Для восстановления здоровой микрофлоры кишечника |
| Ферменты |
| Для улучшения процесса переработки и усваивания пищи |
| Жаропонижающие средства |
| Для снижения температуры |
Рекомендуется давать ребенку больше пить, чтобы восстановить в организме потери жидкости и соли. Единственное, противопоказан яблочный сок, который провоцирует диарею. Под запретом таблетки, останавливающие понос, и аспирин. Их прием может вызвать заворот кишок.
Народные средства
Миновав острую фазу заболевания, можно дополнить лечение некоторыми народными средствами. Только предварительно обязательно консультируются с гастроэнтерологом.
Чай из мяты и ромашки нормализует работу ЖКТ, снимает спазмы в животе и ускоряет регенерацию поврежденной слизистой. Для его приготовления потребуется:
- 5 г листьев мяты;
- 6–7 г ромашковых цветков;
- 200 мл кипятка.
Заваривают травяную смесь, настаивают 20 минут и фильтруют. Чай употребляют 3 раза в сутки по 30–35 мл.
Лечение
Лечение гастроэнтерита у детей легкой формы можно осуществлять в домашних условиях, в более тяжелых случаях потребуется стационарное лечение. Но такие условия нельзя применять к младенцам, страдающим этим заболеванием. Терапия детей до года жизни должна проходить под постоянным контролем специалиста, поэтому без госпитализации не обойтись.
Видео:Кишечные инфекции у детей. Симптомы, лечение, как предотвратить?Скачать


К сожалению, специальных медикаментов для терапии гастроэнтерита еще не придумали. Поэтому, чем лечить и сколько длится заболевание у детей, может рассказать только лечащий врач или гастроэнтеролог. Но, как правило, цели терапии следующие:
- устранение клинических симптомов;
- нормализация водного баланса;
- борьба с бактериями, вирусами;
- нормализация пищеварения;
- восстановление защитных функций организма.
Медицинские препараты
Вирусный и бактериальный гастроэнтерит крайне опасен для детей, т.к. стремительно развивается обезвоживание организма
Поэтому важно вовремя обратиться к врачу и начать своевременную терапию. Для лечения заболевания могут быть назначены следующие группы препаратов:

- Антибиотики с широким спектром действия. Антибактериальная терапия показана при выявлении бактерий, вирусов, простейших, участвующих в развитии болезни.
- Пероральное или парентеральное введение лечебных растворов. Как правило, речь идет о растворах с глюкозой или электролитами. С помощью них устраняют обезвоживание организма и восстанавливают водно-солевой баланс.
- Мочегонные средства. Назначают для восстановления работы мочевыводящей системы, выведения патогенных микроорганизмов и продуктов их жизнедеятельности.
- Пробиотики, пребиотики. Применение антибиотиков может привести к нарушению микрофлоры в кишечнике. Подобные средства используют как для профилактики, так и для лечения дисбактериоза.

Кроме того, в схему лечения острого гастроэнтерита у детей включают:
- противорвотные лекарства;
- ферментные препараты;
- адсорбенты, энтеросорбенты;
- обезболивающие медикаменты;
- жаропонижающие лекарственные средства;
- антигистаминные препараты;
- антациды.

Лечение гастроэнтерита у детей медикаментами должно проходить под строгим контролем лечащего врача.
Диета
Лечение острой формы гастроэнтерита у детей начинается с полного отказа от употребления любой пищи в течение 8-12 часов. В этот период желательно пить жидкость часто и небольшими порциями (каждые 5-10 минут по одному глотку).

Видео:Эти симптомы у детей должны вас насторожить! Детский невролог о развитии детей от 0 до 17 летСкачать
Так, врачи рекомендуют давать ребенку теплый некрепкий чай или минеральную воду без газа. Затем питание при гастроэнтерите должно соответствовать диете №4. Для нормализации пищеварения, диета при гастроэнтерите у детей и меню может выглядеть следующим образом:
- первый день: только жидкость;
- второй день: ребенку можно употреблять слизистый овощной суп, кашу, запеченное яблоко;
- третий день: к рациону добавляют паровые котлеты из нежирного мяса кролика, индейки или курицы;
- четвертый день: меню можно разнообразить паровым омлетом или отварным яйцом, отварной рыбой, сухариком или галетом;
- пятый день и последующие дни: разрешается вернуться к привычному питанию, но в рацион пока не включают молочные продукты и вредную пищу (жареную, соленую, копченую и т.д.).

При гастроэнтерите для детей старше года под запретом находятся сладкие и газированные напитки. В приготовленных блюдах должно быть минимум соли и приправ. В рацион должны входить только привычные продукты. Незнакомую пищу в этот период категорически запрещено вводить в меню.
При этом еще несколько дней после гастроэнтерита необходимо кормить ребенка часто и небольшими порциями. На обычный режим питания переходят только после исчезновения всех симптомов и окончательного восстановления организма после болезни.
Обычно диетического меню придерживаются 3-4 недели. При хроническом гастроэнтерите диеты следует придерживаться более длительное время (до 6 месяцев). Но также после появления первых симптомов часто нужно кормить и грудничков (это касается как грудного, так и искусственного вскармливания). При этом объем молока или смеси новорожденный должен получать на прежнем уровне.

Сущность болезни
Гастроэнтерит — заболевание, возникающее на фоне развития воспалительного процесса на слизистой оболочке тонкой кишки и желудка. Это основные отделы, обеспечивающие слаженную функциональность пищеварительной системы. В результате выхода их из строя отмечаются нарушения в работе ряда функций: секреторной, транспортной, иммунной, обменной и пищеварительной. Гастроэнтерит бывает нескольких видов с разными причинами возникновения, симптомами и течением.
В повышенной зоне риска находятся дети ясельного и дошкольного возраста. Им свойственно все тянуть в рот из любопытства, что не всегда адекватно воспринимается еще не окрепшим организмом. Однако есть и другие причины, которые провоцируют это заболевание у ребенка
Чтобы начать правильное и своевременное лечение, важно знать первичные проявления каждой формы недуга. Промедление в этом плане недопустимо, так как на фоне гастроэнтерита у детей быстро наступает обезвоживание
Формы гастроэнтерита
Различают 4 основных вида гастроэнтерита:
- Острый — возникает большей частью из-за неправильного питания или съеденного некачественного продукта. Бывает, что провокатором выступает экзотическая пища или то, что раньше ребенок никогда не пробовал. Аналогичную реакцию могут вызывать вирусы гриппа.
- Вирусный — развивается на фоне поражения организма любым вирусным или инфекционным заболеванием. Отмечается его сезонность — преимущественно в зимнее время. Передается воздушно-капельным и тактильным путем даже после выздоровление (на протяжении месяца). Ему больше подвержены дети от 3 месяцев до 3 лет. Серьезно болеют им один раз, так как в дальнейшем вырабатывается иммунитет. Повторное заражение возможно, но уже в более облегченном варианте.
- Бактериальный — воспаление слизистой ЖКТ вследствие проникновения патогенных бактерий или токсичных веществ. Пик заболеваемости выпадает на весну и лето, когда стоит жаркая погода. Это комфортные условия для размножения вредоносных микроорганизмов повсюду. Источником заражения выступают больной человек (ребенок), животные, грязные продукты и различные предметы быта, вода. Наибольшая опасность исходит от мясной и молочной продукции. Этот случай более тяжелее, чем вирусный.
- Хронический — постепенно развивается и закрепляется в организме при постоянном употреблении аллергенных продуктов.
Гастроэнтерит, независимо от формы, может протекать в разных степенях: легкой, средней и тяжелой.
Гастроэнтерит у детей: симптомы и лечение
Симптомы гастроэнтерита у детей
Гастроэнтерит — это заболевание, которое поражает желудочно-кишечный тракт. У детей симптомы гастроэнтерита могут включать в себя тошноту, рвоту, диарею, боли в животе, головную боль и лихорадку. Однако у каждого ребенка симптомы могут проявляться по-разному, и в некоторых случаях они могут быть очень слабыми или отсутствовать.
Что, по Вашему мнению, является ключевым фактором появления акне и высыпаний?
Питание 100%
Гормональный сбой 0%
Неправильный уход за кожей 0%
Все вышеперечисленное 0%
Лечение гастроэнтерита у детей
Лечение гастроэнтерита у детей зависит от причины заболевания и тяжести симптомов. В большинстве случаев лечение направлено на снятие симптомов. Если у ребенка есть сильная диарея или рвота, то необходимо контролировать уровень гидратации организма
Важно убедиться, что ребенок пьет достаточное количество воды и других напитков, чтобы предотвратить обезвоживание. Также могут быть назначены лекарства для снятия болей и лихорадки, антибиотики и растворы для внутривенного введения
Профилактика гастроэнтерита у детей
- Регулярно мыть руки и посуду
- Принимать меры по предотвращению заражения пищевыми инфекциями (например, правильно приготавливать пищу и следить за температурой хранения продуктов)
- Соблюдать гигиену перед едой
- Не позволять детям контактировать с больными людьми
- Прививать детей от инфекций, которые могут вызвать гастроэнтерит (например, ивирусные гепатиты)
Когда следует обращаться к врачу:Какую помощь может оказать врач:
| 1. Если ребенок испытывает сильные боли в животе или груди. | Врач может провести обследование и назначить лечение, направленное на устранение болезненных симптомов. |
| 2. Если ребенок отказывается пить или появляется признаки обезвоживания (сухость во рту, редко мочится). | Врач может назначить растворы для внутривенного введения, чтобы поддерживать уровень гидратации организма. |
| 3. Если симптомы диареи и рвоты не исчезают через несколько дней. | Врач может назначить лекарства, которые помогут уменьшить количество симптомов, и провести дополнительное обследование, чтобы выяснить причину заболевания. |
Причины гастроэнтерита у детей
 Одной из основных причин развития симптомов острого гастроэнтерита у детей является ротавирус. Инфицирование может произойти при контактировании с носителем патогенного возбудителя. Длительный инкубационный период не позволяет определить, что человек болен – симптоматика на начальной стадии практически отсутствует. Ротавирус передается при обмене книжками и игрушками, при объятиях и рукопожатиях. Он надолго задерживается на выключателях, ручках дверей и пультах дистанционного управления.
Одной из основных причин развития симптомов острого гастроэнтерита у детей является ротавирус. Инфицирование может произойти при контактировании с носителем патогенного возбудителя. Длительный инкубационный период не позволяет определить, что человек болен – симптоматика на начальной стадии практически отсутствует. Ротавирус передается при обмене книжками и игрушками, при объятиях и рукопожатиях. Он надолго задерживается на выключателях, ручках дверей и пультах дистанционного управления.
Ротавирусы, проникнув желудочно-кишечный тракт, провоцируют значительное повреждение слизистой оболочки. Как правило, симптомы этой формы гастроэнтерита развиваются у детей через 2-3 дня после заражения. Если сразу проводится адекватная терапия, то негативные последствия не наступают. К провоцирующим острый инфекционный гастроэнтерит у детей факторам относятся:
- прогрессирование вирусной или бактериальной инфекции (грипп, ОРВИ);
- гибель полезной микрофлоры кишечника или дисбактериоз;
- проникновение простейших (лямблии, амебы) в органы пищеварительной системы;
- интоксикация ядами животного и растительного происхождения, тяжелыми металлами, едкими щелочами и кислотами, фармакологическими препаратами;
- употребление продуктов, раздражающих слизистую оболочку желудка, наличие в пище большого количества соли и пряностей, переедание.
При отсутствии лечения в лучшем случае острый гастроэнтерит у взрослого или у ребенка переходит в хроническую форму. Периодически будут возникать рецидивы, во время которых у детей появляются симптомы отравления: боли в эпигастральной области, рвота. В организме могут образовываться новые инфекционные очаги.
 Причинами развития острого гастроэнтерита и обострений хронического становятся:
Причинами развития острого гастроэнтерита и обострений хронического становятся:
- неспособность или нежелание соблюдать правила личной гигиены: мыть руки после прогулки или посещения туалета, не играть с бродячими кошками и собаками;
- недостаточная термическая обработка мясных, молочных, рыбных продуктов и яиц;
- употребление несвежей пищи;
- неправильный уход за новорожденными и грудными детьми: редкая смена подгузников, некачественный уход за кожей и слизистыми.
Иногда гастроэнтерит у маленьких детей или подростка могут спровоцировать глисты. Размножаясь в организме, черви-паразиты продуцируют токсичные соединения, которые повреждают слизистую оболочку желудочно-кишечного тракта.
У детей, склонных к развитию аллергических реакций, часто появляются кишечные инфекции. Это связано с неправильной работой иммунной системы. Некоторые лекарственные средства негативно воздействуют на стенки желудка и кишечника. Опытные врачи стараются корректировать дозировки или чаще менять фармакологические препараты при лечении детей с хроническими патологиями.
Вопрос-ответ:
Какие причины возникновения гастроэнтерита у детей?
Причинами могут быть вирусы (например, ротавирус), бактерии (например, сальмонеллы), паразиты (например, гиардия) и пищевые отравления
Внимание также следует уделить гигиене, особенно при приготовлении и употреблении пищи, так как гастроэнтерит может передаваться через грязные руки, посуду и продукты
Когда нужно обратиться к врачу при гастроэнтерите у ребенка?
Если ребенок не может удерживать жидкость, появляется сильная диарея, лихорадка, боли в животе и другие признаки обезвоживания, немедленно следует обратиться к врачу. Также если симптомы не улучшаются в течение нескольких дней или появились другие симптомы — рекомендуется консультация специалиста.
Какой диагноз ставит врач при гастроэнтерите у ребенка?
Обычно врач ставит диагноз на основе симптомов и результатов анализов крови и мочи. Иногда также может быть необходимо провести копрологическое исследование.
Какие меры следует принимать при гастроэнтерите у ребенка?
Следует поддерживать ребенка в удобной позе и обеспечить ему незамедлительный доступ к туалету. Давать ему много жидкости (вода, раствор реогидрона или гидролита) с малыми порциями, но часто. Также следует избегать тяжелой, жирной и трудноперевариваемой пищи. Если симптомы не улучшаются в течение нескольких дней, обязательно обратиться за медицинской помощью.
Можно ли предотвратить гастроэнтерит у детей?
Для предотвращения гастроэнтерита следует следить за гигиеной, особенно при приготовлении и употреблении пищи, так как гастроэнтерит может передаваться через грязные руки, посуду и продукты
Также важно, чтобы дети не контактировали с зараженными лицами и держали индивидуальную гигиену рук и тела. Рекомендуется убедиться в прививочном статусе ребенка, так как некоторые вирусы могут быть предотвращены вакцинацией
Может ли гастроэнтерит привести к серьезным последствиям?
Да, особенно если не получать своевременное лечение. Гастроэнтерит может привести к дегидратации (обезвоживанию) организма. Дегидратация может привести к серьезным последствиям, таким как нарушение работы сердца, судороги, даже смерть. Также возможно развитие осложнений на фоне гастроэнтерита, таких как менингит и сепсис.
Как лечат гастроэнтерит у детей?
Лечение гастроэнтерита у ребенка зависит от причины его возникновения. Для лечения вирусного гастроэнтерита может быть рекомендовано симптоматическое лечение (жидкость, противовирусные препараты и т.д.), для лечения бактериального гастроэнтерита могут назначаться антибиотики. В любом случае необходимо употреблять много жидкости, чтобы избежать дегидратации.
Симптомы гастроэнтерита у детей
Бактериальный и вирусный гастроэнтерит у детей протекает очень тяжело. Вместе со рвотными массами и жидким стулом организм теряет очень много воды. Если у новорожденного возникают симптомы обезвоживания, то произойдут необратимые последствия. Вместе с жидкостью выводятся важнейшие биологически активные вещества и минеральные соли натрия, калия, кальция, магния.
 Первые симптомы острого гастроэнтерита у детей возникают через несколько часов или дней после заражения. Все зависит от вида патогенного возбудителя, возраста ребенка, его предрасположенности к вирусным и бактериальным инфекциям. На начальной стадии заболевания у детей развиваются такие симптомы:
Первые симптомы острого гастроэнтерита у детей возникают через несколько часов или дней после заражения. Все зависит от вида патогенного возбудителя, возраста ребенка, его предрасположенности к вирусным и бактериальным инфекциям. На начальной стадии заболевания у детей развиваются такие симптомы:
- расстройство дефекации: понос с примесями слизи, иногда возникают запоры;
- нарушение работы желудочно-кишечного тракта: частые рвотные позывы, тошнота, урчание в животе, метеоризм;
- боли в области пупка и эпигастрия;
- артериальная гипотония в незначительной степени;
- головная боль;
- отсутствие аппетита, резкая потеря веса;
- сонливость, апатия, снижение двигательной активности;
- изменение окраски каловых масс: появляется зеленоватый оттенок.
Распространение воспалительного процесса в органах пищеварительной системы усиливает выраженность и количество симптомов интоксикации. У детей чаще возникают рвотные позывы, повышается температура до субфебрильных показателей. Если на этой стадии гастроэнтерита не будет проведено лечение, то могут развиться осложнения. Патологический процесс начинает затрагивать работу всех систем жизнедеятельности, включая сердечно-сосудистую (снижение частоты сокращений миокарда):
- в течение дня у малыша несколько раз поднимается и падает температура, на лбу выступает холодная испарина;
- начинают подергиваться или мелко дрожать руки и ноги;
- кожа становится бледной и влажной на ощупь, а слизистые оболочки сухими;
- возникает головокружение, неспособность долго сохранять вертикальное положение;
- малыш эмоционально лабилен, его постоянно клонит ко сну;
- падает артериальное давление.
 Клиническая картина острого гастроэнтерита сопровождается симптомами обезвоживания и обширной интоксикации:
Клиническая картина острого гастроэнтерита сопровождается симптомами обезвоживания и обширной интоксикации:
- кожа теряет эластичность и упругость;
- становятся сухими слизистые оболочки носа, гортани, глаз.
Положение осложняется постоянными рвотными позывами – дети не в состоянии сделать даже небольшой глоток воды, она просто не задерживается в организме.
Особенно опасен гастроэнтерит у грудничка. У них западает родничок, полностью отсутствует слезотечение. Организм новорожденного теряет жидкость не только с каловыми и рвотными массами, но и через поры кожи. Потеря грудничком лишь 10% воды может стать причиной летального исхода.
Способы лечения
При постановке диагноза дифференцируют гастроэнтерит от иных инфекционных и соматических заболеваний посредством учёта данных общего и эпидемиологического анамнеза, а также изучения материалов лабораторного исследования. Выполняют анализы: крови — на антитела к возбудителям инфекции, кала — на наличие патогенных бактерий.
По рекомендации врача делают копрограмму – для обнаружения нарушений в работе поджелудочной железы и скрытых кровотечений в желудочно-кишечном тракте.
В тяжёлых случаях гастроэнтерита при поступлении в медицинское учреждение больному промывают желудок, принимают меры по предотвращению обезвоживания. Для этого ребёнку дают обильное питье, отдавая предпочтение солевым растворам (например, Регидрону). Помимо приёма жидкости внутрь, может быть целесообразным назначение капельного введения препаратов. Остальные лекарства применяют по показаниям.
Лечение гастроэнтерита у детей обычно проводится в условиях стационара. Чтобы избежать заражения остальных членов семьи, в случае вирусной формы соблюдают карантин на протяжении месяца после выздоровления. Лёгкие и алиментарные формы заболевания можно лечить дома под наблюдением участкового педиатра.
Народные рецепты используются только в восстановительный период. Укрепить иммунитет, вывести токсины и ускорить выздоровление помогает напиток из ягод клюквы. Для его приготовления 20 грамм сухих или свежих ягод заливают кипятком и томят на медленном огне в течение 15 минут. После охлаждения напиток пьют 3–4 раза в сутки по полстакана.