Диагностика заболевания
Диагностикой и последующим лечением этой патологии занимается врач-гастроэнтеролог.
Диагностика основана на проведении рентгенологического исследования с введением контрастного вещества в желудок.
Признаками пилороспазма считаются:
- задержка продвижения пищи из желудка в двенадцатиперстную кишку или поступление контрастной смеси мелкими порциями;
- желудок имеет форму «песочных часов»;
- для дифференциальной диагностики спазма и стеноза привратника вводят спазмолитический препарат, и отмечается расслабление мышц.
Дополнительным методом исследования является гастродуоденоскопия (введение зонда) и эндоскопическое исследование желудка с визуальным определением спазмированного пилорического отдела желудка.
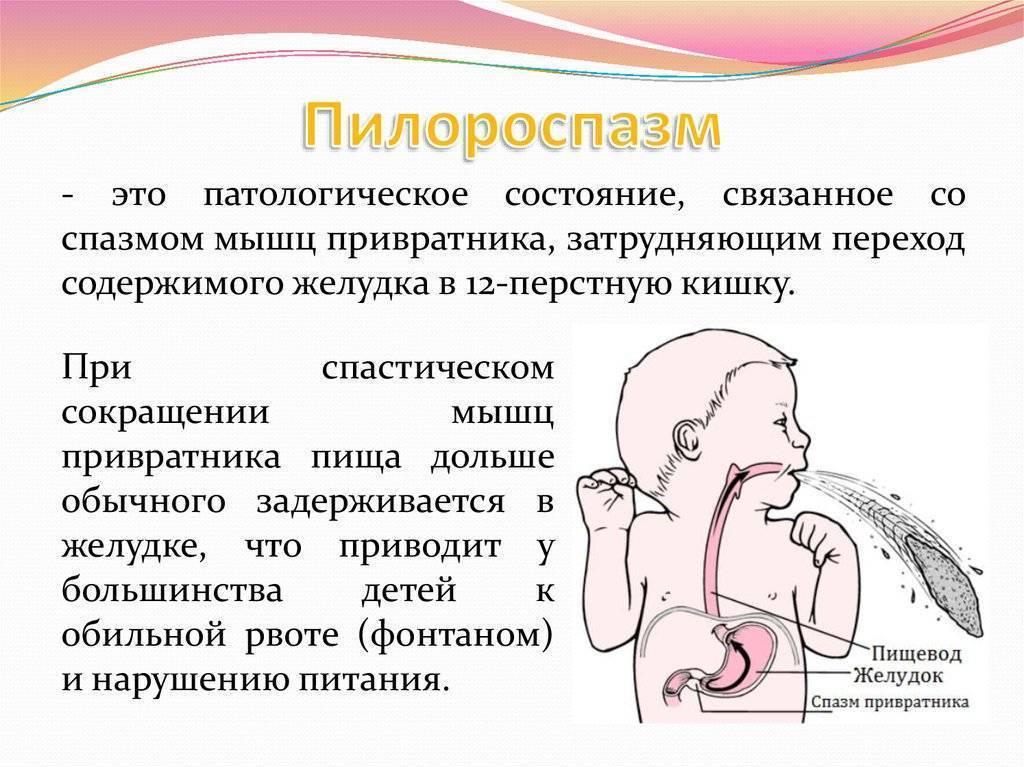
Общее понятие
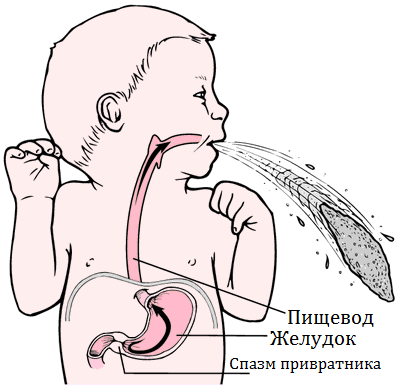
Это спазм (сокращение) мышц в пилорической области перехода антрального отдела желудка в двенадцатиперстную кишку (мышца называется привратник).
Это становится причиной ухудшения прохождения пищи в данном участке, в результате чего весь процесс пищеварения нарушается. При длительном течении данного состояния развивается атрофия слизистой оболочки желудка и кишечника.
Болезнь наблюдается в основном у детей грудного возраста что связано с неразвитостью нервной вегетативной системы, приводящей к дистонии и пилороспазму.
Данная патология встречается также у детей школьного возраста и взрослых, однако гораздо реже и по другим причинам.
Симптомы и признаки заболевания у детей
Появление симптомов начинается с первых же дней развития спазма:
- Компенсированная стадия. Пища с трудом проходит сквозь суженное отверстие. Это проявляется тошнотой, чувством тяжести в подреберье, коликообразной болью в желудочной области, реже – рвотой. У грудных детей, которые питаются преимущественно жидкой пищей, спазм может быть не так выражен. Дети после года испытывают все приведенные симптомы.
- Стадия декомпенсации. Нарушается проходимость желудка в зоне привратника, боли становятся постоянными: ноющими или приступообразными. После еды часто возникает рвота, причем рвотная масса может иметь «гнилой» запах. На этом фоне ухудшается качество сна, возникает уменьшение массы тела, обезвоживание, истощение. В раннем возрасте такое состояние ребенка является крайне опасным из-за небольшой массы тела.
В начальной стадии пилороспазм у новорожденных проявляется как частая рвота, иногда – фонтаном, особенно в первые минуты после еды. Рвота может возникнуть даже от нескольких граммов молока, причем количество рвотных масс будет в несколько раз больше
Также стоит обратить внимание на постоянный плач, беспокойство, плохой сон, появление запоров, подергивание мышц живота из-за спазмов, вялость
Дети старшего возраста могут жаловаться на боль в животе или в боку, иметь плохой аппетит, поджимать ноги к животу во сне.
Причины
Причины заболевания до конца не установлены, но медики выявили факторы, которые провоцируют его возникновение. Основные причины, способствующие развитию заболевания:
- Токсикоз матери;
- Сложная беременность с угрозой потери плода;
- Вирусы, которыми болела беременная женщина (краснуха или герпес);
- Употребление медицинских препаратов (антибиотик эритромицин);
- Проблемы с эндокринной системой у матери ребёнка;
- Наследственность.
Данные причины провоцируют «обрастание» мышц привратника соединительной тканью, которая не пропускает еду, делая выходное отверстие маленьким. Через такое отверстие пища грудных детей (молоко, вода, молочная смесь) проходить не может.
В этих случаях так же, как и при врождённом заболевании, наступает рвота после употребления еды, а желудок раздувается под воздействием пищи поступающей туда из пищевода. Пилороспазм тоже проявляется себя раздуванием желудка и болями.
Причины
Выделяют 2 вида причин: первичные и вторичные.
К первичным относятся:
- нарушение работы вегетативной нервной системы;
- перенесенный стресс или нервное перенапряжение;
- физическое переутомление;
- интоксикация организма;
- повышенный тонус блуждающего нерва;
- дефицит витаминов и минералов;
- неправильное питание.
Вторичные причины являются следствием других заболеваний:
- хронический гастрит;
- полипы в желудке и кишечнике;
- язвенная болезнь;
- колит;
- болезнь Крона;
- воспаление тонкого кишечника;
- холецистит;
- гельминты;
- холелитиаз;
- спайки кишечника после перенесенной операции.
К провоцирующим факторам, которые косвенно влияют на развитие недуга можно отнести:
- курение (в том числе пассивное);
- употребление алкоголя или наркотических средств;
- отравление токсичными веществами;
- инфекционные заболевания.

У грудничков частыми причинами становятся тяжелые роды, асфиксия во время родов, недоношенность и врожденные патологии нервной системы и строения органов пищеварения.
У детей и подростков пилороспазм обычно возникает на фоне постоянных стрессов и повышенных умственных и физических нагрузок.
О симптомах и лечении непроходимости кишечника у ребенка читайте здесь.
Методы диагностического исследования

- Ультразвуковое исследование желудка – данный метод поможет оценить состояние желудка и выявить его анатомические нарушения.
- Рентгенограмма с контрастом – позволяет оценить проходимость желудка и указать на конкретный участок нарушения.
- Компьютерная томография – оценивает состояние желудка и близко расположенных органов.
Методы диагностики подбираются на усмотрение врача. В случае неясности картины им может быть назначено проведение дополнительных методов исследования или повторное проведение данных.
Своевременно проведенная диагностика, это залог положительного исхода при лечении. Если у ребенка имеется подозрение на заболевание, не стоит впадать в панику и отказываться от диагностических мер.
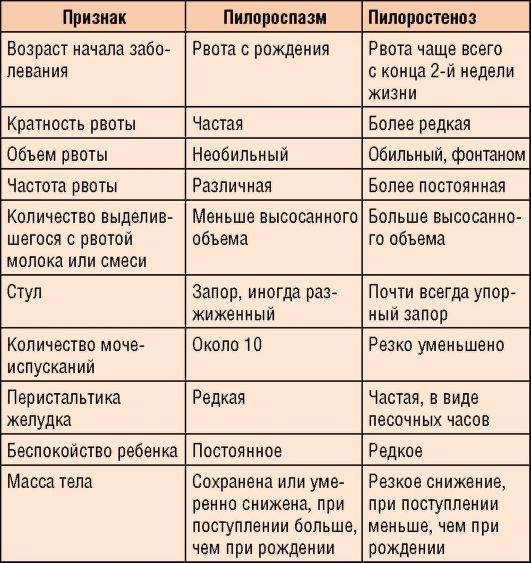
Дифференциальный диагноз.
Рвота и срыгивания относятся к числу довольно частых расстройств, наблюдаемых у детей периода новорожденности и грудного возраста. Они могут быть обусловлены разнообразными факторами, которые следует учитывать при проведении дифференциального диагноза с пилороспазмом.
У новорожденных детей рвоты могут быть обусловлены следующими факторами: перекармливание (при этом общее состояние ребенка не нарушено, признаков гипотрофии не наблюдается); аэрофагия (рентгенологически выявляется значительное скопление воздуха в желудке); врожденный короткий пищевод (рентгенологически определяется короткий пищевод, желудок вытянут над диафрагмой); врожденная ахалазия пищевода (диагноз устанавливают рентгенологически или с помощью фиброгастроскопии); стеноз пищевода; атрезия пищевода, пищеводно-трахеальный свищ (для диагностики используют пробу с вдуванием воздуха шприцем через катетер, введенный на 10-12 см в пищевод, задержка катетера на уровне слепого мешка при зондировании пищевода, заполнение липоидолом бронхиального дерева); непроходимость кишечника (мекониальный илеус на почве кистофиброза поджелудочной железы; атрезия кишечника и заднего прохода).
Основными причинами рвоты у грудных детей чаще всего являются острые инфекционные заболевания или их осложнения (кишечные инфекции, острые заболевания дыхательных путей, отит, менингит и др.); у детей этого возраста рвота может быть симптомом ряда наследственных заболеваний (наследственные болезни аминокислотного обмена, галакто- земия, дисахаридазная недостаточность) или возникать в ответ на прием аллергенных продуктов.
Пилоростеноз у детей
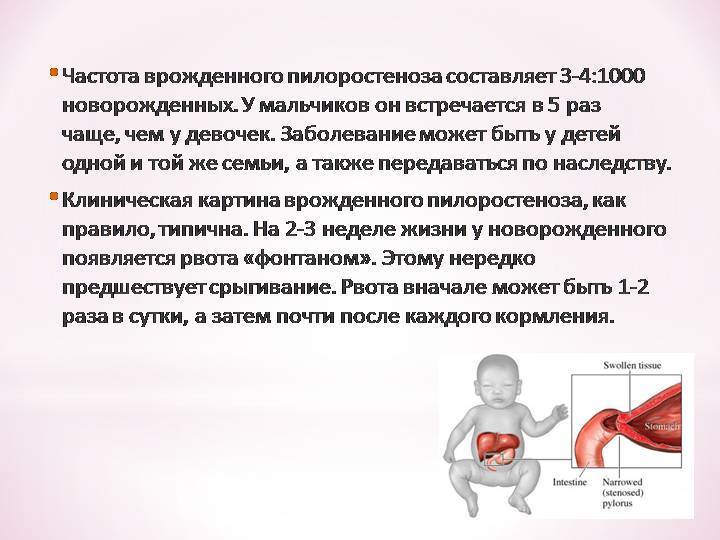
Избыточный рост мышечного слоя привратника во внутриутробном периоде приводит к тому, что пилорический отдел резко утолщается, приобретая хрящевидную плотность. При этом слизистая собирается в продольные складки и резко суживает просвет. Пилоростеноз у новорожденных мальчиков встречается в 87%. Время возникновения симптомов зависит от степени сужения привратника.
Наиболее характерным считается постепенное начало заболевания с усилением симптомов. Общее состояние ребенка в начале заболевания не страдает. Первое время малыш получает мало пищи, поэтому сужение преодолевается мышечной силой желудка. Родители не обращаются к врачу до 3-4 недели. С увеличением количества пищи, присоединением вторичного спазма и ослаблением силы желудка к проталкиванию пищи появляются признаки болезни — срыгивания и рвота. Вторичный спазм при стенозе способствует тому, что клиническая картина проявляется более ярко.
Рвота фонтаном становится постоянным симптомом и появляется после каждого кормления.
У 72% детей появление ее приходится на 2-4 неделю жизни, а у 7% — на первую неделю. При изучении анамнеза становится ясно, что у всех детей сначала отмечалось упорное срыгивание в первые дни после рождения и периодическая рвота. Со временем частота рвоты за сутки достигает 4-5 раз (меньше, чем число кормлений). Длительная рвота приводит к потере веса и развитию гипотрофии. Показателем тяжести заболевания считают ежедневную потерю веса — она выражается в процентах по отношению к весу при рождении. В тяжелых случаях заболевания нарушается водно-электролитный обмен и развивается метаболический алкалоз. Изменяется внешний вид ребенка — бросается в глаза резкое истощение, бледная морщинистая кожа и «состарившееся» лицо с морщинами. Ребенок беспокоен и имеет «сердитое» лицо.
В отличие от пилороспазма, когда имеется непостоянная непроходимость привратника, которую можно устранить консервативным лечением, при пилоростенозе сужение привратника постоянное и устранить его можно только хирургическим путем.
Диагностика
На основании жалоб матери уже можно предположить диагноз пилоростеноза.
В настоящее время можно встретить детей, которых лечили от рвоты и срыгивания консервативно, что стирает яркую клинику пилоростеноза. Встречаются дети с подтверждённым диагнозом, но не имеющие дефицита массы тела и признаков обезвоживания.
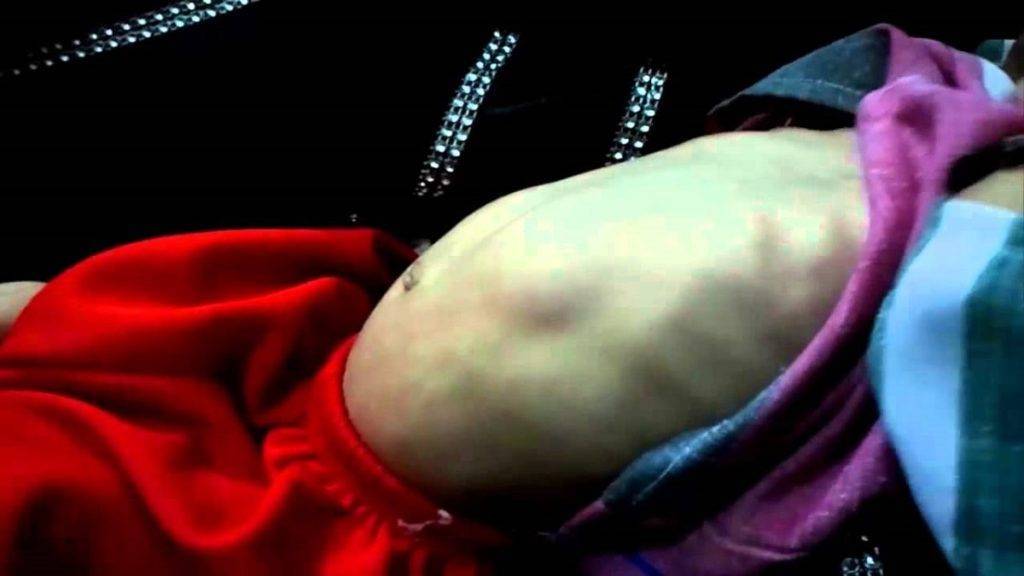
При осмотре передней брюшной стенки ребёнка, особенно после кормления, можно увидеть усиленную перистальтику желудка – симптом «песочных часов». Он не всегда явно выражен и чаще встречается на поздних стадиях заболевания.
При пальпации живота определяется плотное подвижное новообразование немного правее пупочного кольца – гипертрофированный привратник. Иногда пилорус находится выше и не доступен пальпации из-за нависающей над ним печени. Также глубокая пальпация живота не всегда доступна из-за беспокойства ребёнка и активного напряжения мышц.
Основным методом дополнительного обследования для постановки диагноза является ультразвуковое исследование органов брюшной полости. Желудок увеличен в размерах, содержит большое количество воздуха и жидкости, стенка его утолщена. Пилорический отдел сомкнут очень плотно, не раскрывается. Толщина стенки привратника достигает 4 мм и более за счёт утолщения мышечного жома, длина пилорического канала достигает 18 мм.
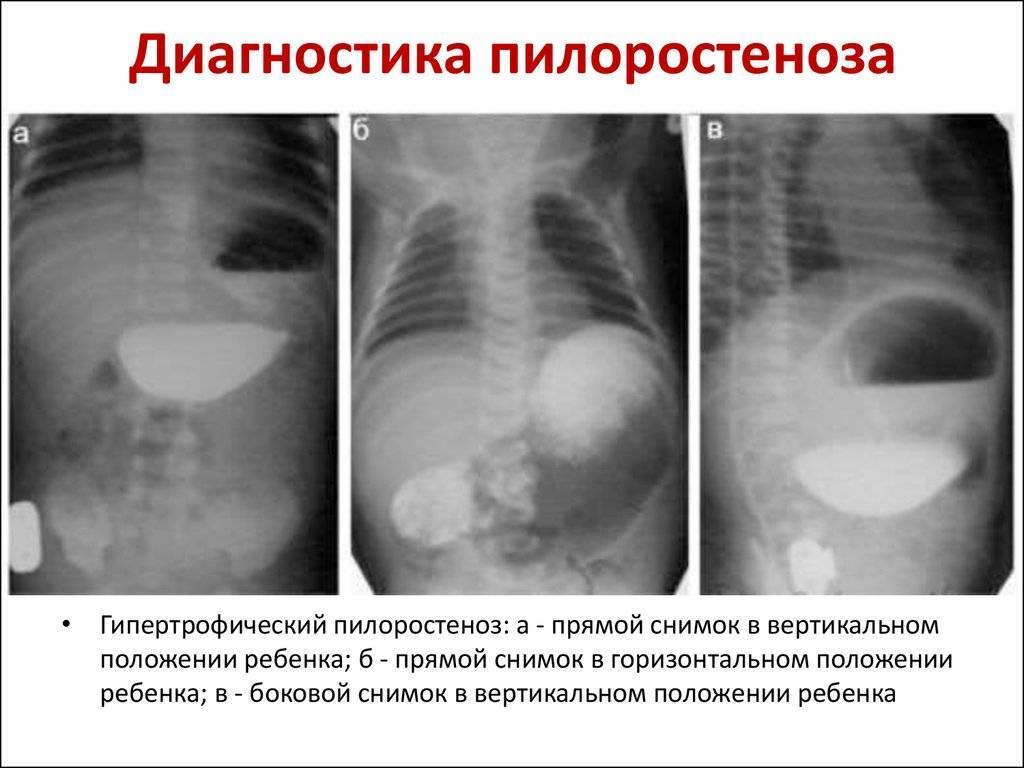
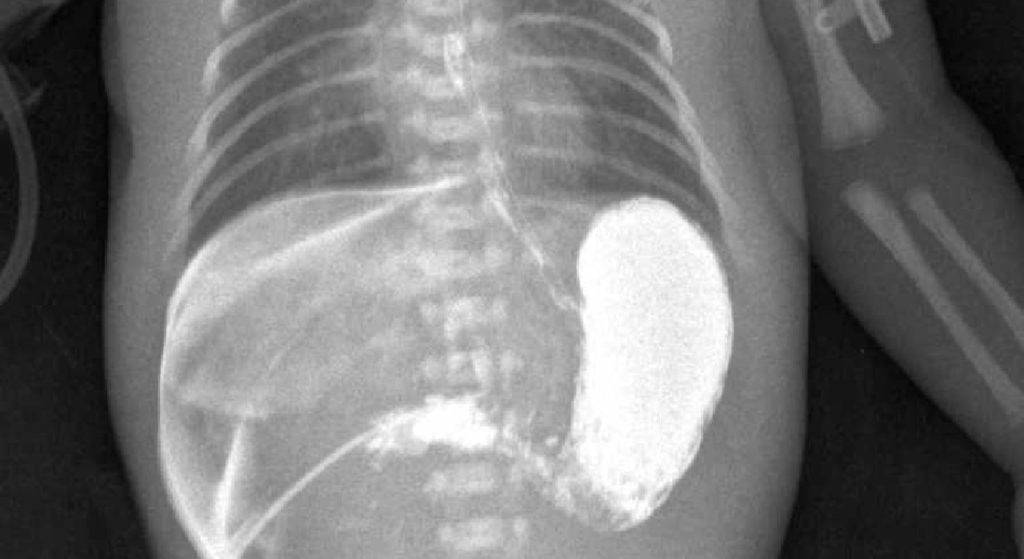
Также дополнительным методом исследования является рентгеконтрастирование – пассаж бария по ЖКТ. Хотя рентгенологическое исследование несёт лучевую нагрузку, оно является информативным и позволяет точно определить проходимость привратника. Ребёнку через рот даётся около 30 мл контрастного вещества (5% взвеси бария в грудном молоке или 5% растворе глюкозы). Обзорная рентгенография брюшной полости выполняется через час и четыре часа, после дачи контраста. При пилоростенозе на снимке будет определяться большой газовый пузырь желудка с одним уровнем жидкости. Эвакуация контраста из желудка в двенадцатиперстную кишку замедлена. После проведения обследования желудок необходимо опорожнить, чтобы при последующей рвоте предотвратить аспирацию бария.
Одним из методов диагностики врождённого пилоростеноза является видеоэзофагогастроскопия (ВЭГДС), но детям этот вид обследования можно провести только под наркозом. При этом, отдел желудка перед привратником расширен, просвет пилорического канала значительно сужен, не проходим для гастроскопа, не раскрывается при раздувании воздухом (что является отличием от пилороспазма). Кроме того, при ВЭГДС можно осмотреть слизистую пищевода и определить степень воспалительных изменений, что очень характерно при рефлюксах.
Данные лабораторных исследований будут отражать метаболический алкалоз, гипокалиемию, гипохлоремию, снижение объёма циркулирующей крови, падение уровня гемоглобина.
Лечение Спина бифида у детей:
Если нет быстрого лечения хирургическими методами, поражение спинного мозга и спинномозговых нервов развивается быстрыми темпами. Для лечения ребенка со спина бифида должны быть задействованы медики из нескольких областей. Перед лечением проводят такие обследования:
- педиатрическое
- ортопедическое
- урологическое
- нейрохирургическое
Также может потребоваться помощь социальных служб. Оценивают тип дефекта, его расположение и длительность, состояние ребенка, прочие аномалии развития при их наличии
Перед хирургическим вмешательством важно обсудить с семьей их возможности и желание ухаживать за ребенком
Если при рождении ребенка обнаружено менингомиелоцеле, его сразу прикрывают стерильной салфеткой. Если из выпячивания вытекает спинномозговая жидкость, необходима антибактериальная терапия для профилактики менингита. Нейрохирургическая коррекция менингомиелоцеле или спина бифида у грудничка проводят в рамках 72 часов с момента рождения – так самый минимальный риск инфекции мозговых оболочек или желудочков мозга. При большом объеме дефекта необходима консультация пластических хирургов для адекватного закрытия дефекта.
При гидроцефалии проводят операцию шунтирования желудочков мозга новорожденному. Функцию почек необходимо регулярно контролировать, при возникновении ИМС следует назначать должное лечение. Лечат обструктивную уропатию при ее наличии. Ортопедическую терапию нужно начинать как можно раньше. При косолапости ребенку накладывают гипсовую повязку.
Детей со спина бифида постоянно осматривают, чтобы обнаружить патологические переломы, начало сколиоза, пролежки, спазмы мускулатуры или слабость мышц.
Прогноз может быть разным. Он зависит от того, насколько в процесс вовлечен спинной мозг, а также от наличия у ребенка аномалий развития. Прогноз наихудший при высокой локализации дефекта, а также при гидроцефалии, кифозе, сочетанных врожденных пороках развития, раннем развитии гидронефроза. Если ребенку обеспечено адекватное лечение и уход, прогноз хороший.
Причины пилоростеноза
Лечение Пилоростеноза у детей:
Эффективен для лечения пилоростеноза у детей хирургический метод. Операцию проводят через 1-3 суток после установления точного диагноза. Противопоказанием не является слишком большое истощение ребенка, поскольку без операции наиболее вероятен летальный исход.
Если ребенок очень истощен, важно перед проведением операции восстановить водный и солевой обмен. На протяжении 2-4 суток ребенку делают от 2 до 4 переливаний крови или плазмы (количество 10 мл на 1 кг). Растворы Рингера, физиологический и 5% глюкозы вводят подкожно, внутривенно, в клизмах
В сутки больной ребенок должен получать минимум 500—600 мл жидкости
Растворы Рингера, физиологический и 5% глюкозы вводят подкожно, внутривенно, в клизмах. В сутки больной ребенок должен получать минимум 500—600 мл жидкости.
Если у малыша есть сопутствующие болезни (отит, пневмония), для лечения также важны антибиотики. Перед операцией проводят переливание крови, общую ванну, с 24:00 ребенку не дают воду и пищу. Если схемы придерживаться до конца, то перед операцией не нужно будет промывать желудок ребенку. Наилучший подход к желудку и привратнику осуществляют через срединный разрез от мечевидного отростка грудины длиной 4—5 см. При правильно сделанном разрезе печень препятствует эвентрации кишечника.
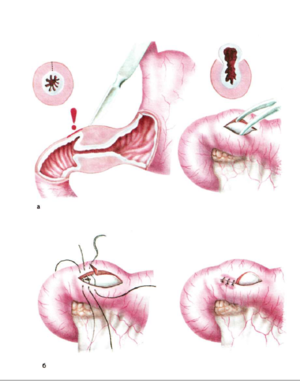
Операция рассечения привратника у детей называется пилоротомия. Она проводится по способу Фреде — Рамштедта. Суть операции – в продольном рассечении серозно-мышечного слоя привратника по бессосудистой линии без вскрытия слизистой оболочки. После разреза края раны привратника раздвигают пинцетами до полного освобождения слизистой оболочки и выбухания ее в рану привратника. Кровотечение, как правило, незначительное. Края раны привратника не сшивают.
На брюшину вместе с апоневрозом накладывают узловые кетгутовые швы с добавлением 2—3 шелковых. Кожу зашивают непрерывным обвивным кетгутовым швом, который способствует лучшему гемостазу. После операции производят переливание крови. Через 2 часа после операции ребенку нужно дать 10 мл 5% раствора глюкозы, еще через 1 час после этого начинают кормление сцеженным грудным молоком через каждые 2 часа с шестичасовым перерывом на ночь.
В первые сутки разовая доза молока ребенку должна составлять от 20 до 30 мл. Если есть рвота или ранение слизистой оболочки, количество молока составляет 5-10 мл. Каждый день суточную дозировку молока для больного ребенка увеличивают на 100 мл. Если на пятые или шестые сутки нет рвоты, ребенка два раза по 5 минут прикладывают к груди. С 7-х суток можно кормить грудью с перерывами длиной в 3 часа.
После операции важна терапия по борьбе с обезвоживанием, истощением и нарушением солевого обмена. Очень скоро после операции исчезают все симптомы – как те, что видны на рентгенограмме, так и те, что ощущаются физически. Прогноз благоприятный при правильном проведении операции. Ребенок развивается согласно возрасту, нарушений в ЖКТ не наблюдается.
Вероятные осложнения (до операции):
- аспирационный синдром
- язвенные поражения слизистой желудка
- нарушение электролитного состава крови и обезвоживание (в организме нехватка натрия, калия, хлора, кальция)
Если вовремя не проведена диагностика и операция, то может быть летальный исход. Дети задыхаются, закупоривая дыхательные проходы рвотными массами, или получают тяжелую форму обезвоживания, при которой организм уже не в состоянии функционировать. Если поздно начать лечение, ребенок может задержаться в росте и развитии, поскольку организму не будет хватать витаминов, питательных веществ, минералов.
Лечение
Основной метод лечения пилоростеноза у детей – хирургическое вмешательство. Когда его проводить, решает врач, но обычно с операцией не затягивают. В дополнение к ней могут назначаться медикаментозные препараты, соблюдение диеты, особенно если речь идет о детях старшего возраста, которые питаются самостоятельно.
Пилоростеноз категорически запрещается лечить народными средствами, травами. Обезвоживание и другие симптомы развиваются стремительно, врачи предостерегают родителей от пустой траты времени на неэффективные методы терапии.
Подготовка и проведение операции
Чтобы спасти ребенка от развития осложнений, необходимо провести операцию. Существует несколько вариантов хирургического вмешательства, последние годы врачи практикуют метод Фреде-Рамштеда. Мышечный слой привратника желудка рассекается, затрагивая серозный слой, в результате чего увеличивается просвет между этим отделом и двенадцатиперстной кишкой.
Разрез важно провести по бессосудистой линии грубого края привратника, чтобы не задеть слизистую оболочку
Чтобы провести операцию по этому или другому методу, назначается подготовка. Основными ее принципами являются такие правила:
- восстановление водного баланса, устранение последствий обезвоживания путем внутривенного введения физраствора;
- оральная регидратация;
- промывание желудка – при необходимости (при определенных видах хирургического вмешательства);
- антибактериальная терапия – при необходимости.
В завершении операции брюшину сшивают узловыми швами, при правильной работе хирургов с годами на этом месте остается небольшой шов.
Послеоперационный период
В период после операции требуется следить за питание малыша, необходимо, чтобы некоторое время он с мамой провел в больнице под наблюдением специалистов.
Обычно врачи дают такие рекомендации:
- через несколько часов после завершения операции ввести глюкозу (5%);
- через 3-4 часа покормить малыша сцеженным молоком;
- в первые сутки разовый объем молока за кормление не должен превышать 30 мл;
- со вторых суток его увеличивают до 50 мл;
- прикладывать ребенка к груди можно не раньше, чем через 5-6 дней после операции.
Прикладывать ребенка к груди сначала можно на несколько нет. Если появляется рвота, с таким кормлением лучше повременить, давая несколько дней молоко в бутылочке или смесь (по рекомендации врача). Затем можно снова попробовать приложить к груди.
Пилоростеноз – опасная патология, но если вовремя обнаружить симптомы и провести операцию, соблюдая все рекомендации врача, о болезни будет напоминать лишь небольшой шрам на животе. Подтвердить диагноз позволяет инструментальное обследование, а назначением терапии занимается гастроэнтеролог.
Симптомы заболевания у новорожденных
Уже с первых кормлений родители замечают, что ребенок часто срыгивает. Даже если держать малыша вертикально количество срыгиваний не уменьшается, а наоборот растет. Затем появляются рвота и остальные признаки. Самая частая для пилоростеноза у новорожденных симптоматика следующая:
- Рвота через 20-25 минут после кормления. Объем рвотных масс больше объема съеденного молока. Может быть кислый запах.
- Ребенок мало мочится. Цвет выделений насыщенно желтый с резким запахом.
- Стул редкий, маленькими порциями. Цвет кала темный из-за большого количества желчи.
- Малыш быстро теряет вес, становится вялым, капризным.
- Осматривая живот можно заметить характерный признак «песочные часы». Так называют два выпячивания брюшной стенки, между которыми есть тонкая перемычка.
- Родничок начинает западать, кожа становится дряблой, теряет эластичность.
- Ребенок выглядит голодным, черты лица заостряются.
Клиника нарастает постепенно. Один за другим проходят три этапа развития болезни:
- компенсация;
- субкомпенсация;
- декомпенсация.
Компенсация
Пилоростеноз у новорожденных на этой стадии проявляется мало. Младенец может капризничать. Вероятно, его беспокоят тошнота и тяжесть (но пока он не может рассказать об этом). После рвоты ненадолго ему становится легче. Желудок увеличивается в объеме и активно сокращается чтобы «протолкнуть» пищу через суженное отверстие привратника.
Субкомпенсация
Рвота бывает по нескольку раз в день. Ребенок быстро теряет в весе, становится вялым и малоактивным, плохо сосет грудь. Его беспокоят боли в животе (приступообразные, напоминающие колики). Отрыжка имеет тухлый запах. Сокращения стенки желудка становятся заметны при осмотре живота.
Декомпенсация
Рвота «фонтаном». Нарастают симптомы обезвоживания: бледность кожи и снижение ее эластичности; язык сухой; падает артериальное давление. Увеличенный желудок выпирает через брюшную стенку.
https://youtube.com/watch?v=HUs0XhQhfUM
Методы диагностического исследования

- Ультразвуковое исследование желудка
– данный метод поможет оценить состояние желудка и выявить его анатомические нарушения. - Рентгенограмма с контрастом
– позволяет оценить проходимость желудка и указать на конкретный участок нарушения. - Компьютерная томография
– оценивает состояние желудка и близко расположенных органов.
Методы диагностики подбираются на усмотрение врача. В случае неясности картины им может быть назначено проведение дополнительных методов исследования или повторное проведение данных.
Своевременно проведенная диагностика, это залог положительного исхода при лечении. Если у ребенка имеется подозрение на заболевание, не стоит впадать в панику и отказываться от диагностических мер.
Лечение
Лечение пилоростеноза у детей проводится преимущественно хирургическим методом. Вид операции выбирают, учитывая различные факторы:
- общее состояние ребенка;
- отклонения от нормы показателей лабораторных исследований;
- степень обезвоживания тканей;
- наличие индивидуальных особенностей.
 Лечение при помощи хирургического вмешательства предусматривает специальную подготовку. На протяжении нескольких дней ребенку ставят капельницы с глюкозно-солевыми и белковыми растворами, что приводит к восстановлению водного баланса организма. При этом ребенок получает все необходимые питательные вещества.
Лечение при помощи хирургического вмешательства предусматривает специальную подготовку. На протяжении нескольких дней ребенку ставят капельницы с глюкозно-солевыми и белковыми растворами, что приводит к восстановлению водного баланса организма. При этом ребенок получает все необходимые питательные вещества.
После подготовки малышу делают операцию. У детей обычно проводят пилоротомию по Фреде-Рамштедту. Это операция, позволяющая по максимуму сохранить целостность пищеварительного тракта. Во время оперативного вмешательства хирург рассекает серозную оболочку, утолщенный мышечный слой. Слизистую оболочку при этом не затрагивают, швы на пересеченные мышечный и серозный слои не накладывают.
Разомкнув плотное кольцо, расположенное вокруг выходного отдела желудка, добиваются уменьшения давления на слизистую оболочку. В результате этого она расправляется, формируя нормальный диаметр просвета привратника и устраняя в итоге пилоростеноз.
Если состояние ребенка тяжелое, то это не является противопоказанием к операции, так как в противном случае заболевание приводит к летальному исходу. После хирургического вмешательства малыша оставляют в стационаре, пока его состояние не улучшится. Проводят курс реабилитации, во время которого увеличивают количество потребляемой пищи небольшими порциями.
Сначала ребенку дают две ложки физиологического раствора и следят за перистальтикой желудка. Если она будет в пределах нормы, то малыша кормят сцеженным грудным молоком в объеме 20 – 25 мл. Кормления нужно проводить часто, до 10 раз в день, увеличивая постепенно количество молока. Через неделю порцию доводят до нормальных пищевых нагрузок.
Прогноз
 Пилоростеноз после лечения хирургическим способом заканчивается выздоровлением, развитие детей проходит без отклонений от нормы, никаких нарушений со стороны желудочно-кишечного тракта не происходит. После операции у ребенка может появиться рвота, но такие случаи единичны и проходят сами по себе.
Пилоростеноз после лечения хирургическим способом заканчивается выздоровлением, развитие детей проходит без отклонений от нормы, никаких нарушений со стороны желудочно-кишечного тракта не происходит. После операции у ребенка может появиться рвота, но такие случаи единичны и проходят сами по себе.
Пилоростеноз у детей при несвоевременной диагностике и несвоевременном лечении может закончиться смертью ребенка из-за сильного обезвоживания и его осложнений. Если недуг был диагностирован вовремя с последующим оперативным лечением, то гарантирован благоприятный исход.
Таким образом, пилоростеноз у новорожденных, симптоматика, диагностика и лечение которого были рассмотрены, является очень серьезным заболеванием. Его основной симптом – обильная рвота, которая быстро приводит к обезвоживанию организма, что очень опасно для здоровья
Именно поэтому очень важно вовремя лечить пилоростеноз