Какие осложнения краснухи могут возникать во время беременности?
Заболевание беременной ничем не отличается от других взрослых, но вынашиваемый плод имеет плохие перспективы.
- Выкидыши отмечаются в каждом третьем случае, каждый пятый рождается мертвым, погибает каждый четвертый новорожденный.
- В первом триместре инфекция проникает в плод в 8 случаях, во втором и третьем триместрах – в 3-5 из десяти.
- Инфицирование 9-12-недельного плода гарантирует у каждого третьего новорожденного пороки развития, до 20 недель – уродства отмечаются у каждого десятого.
- Каждый десятый новорожденный с аномалиями развития – это действие краснушного вируса.
- Синдром врождённой инфекции гарантирован 60% при инфицировании мамы на 3-4 неделе беременности, к 12 неделе частота снижается до 15%, к 14 неделе – до 7%.
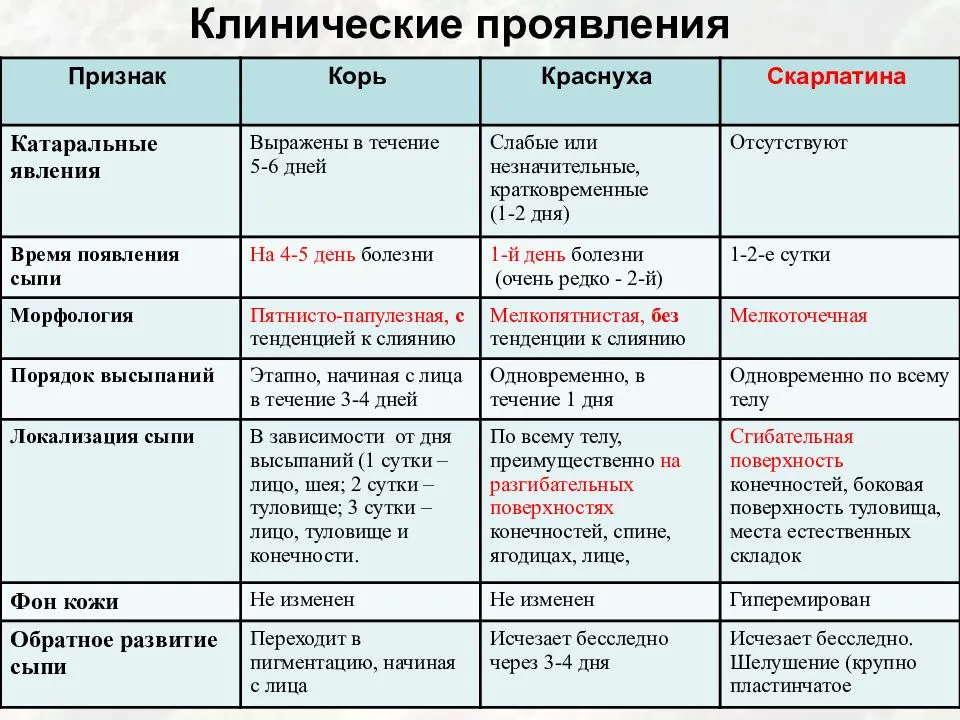
Симптомы проявления розеолы у детей
Розеола детская, инкубационный период которой составляет 5 – 15 суток, начинает проявляться клинически с резкого подъема температуры у ребенка до 39-40 градусов.
Повышенная температура сохраняется на протяжении трех дней и сопровождается другими признаками интоксикации организма. На фоне интоксикации у ребенка могут возникать судороги, он даже может терять сознание.
Розеола детская, симптомы которой описаны выше, не представляет угрозы для жизни ребенка, но если заболевание протекает тяжело и сопровождается судорогами, то необходимо вызвать скорую помощь. Через четыре дня температура снижается, и на теле малыша появляются красные высыпания.
Сыпь при розеоле у детей быстро распространяется по всему телу.
Элементы сыпи диаметром 1-5 миллиметров слегка возвышаются над поверхностью кожи и имеют розоватый цвет. Высыпания не заразны, они не вызывают зуда и через несколько дней самопроизвольно исчезают, не оставляя на коже малыша шелушения или пигментации.
Иногда розеола розовая у детей протекает только с повышением температуры, сыпи нет. Характерным признаком розеолы, по которым ее можно отличить от простудных заболеваний, является отсутствие у ребенка кашля и насморка.
Еще одной отличительной чертой розеолы является то, что сыпь при надавливании на нее бледнеет, в то время как при других инфекционных заболеваниях она остается красной.
В редких случаях розеола у грудничка может проявляться следующими симптомами:
- пульсация родничка;
- диарея;
- отек век;
- ринит;
- красное горло.
Внезапная экзантема (розеола детская) представляет опасность для здоровья детей с патологиями иммунной системы в анамнезе, которые могут быть вызваны онкологическими заболеваниями, ВИЧ, перенесенными оперативными вмешательствами по пересадке органов.
Организм малышей не может бороться с розеолой, что может привести к развитию целого ряда тяжелых осложнений. В этом случае детей госпитализируют и проводят специальное лечение.
Отличие симптомов детской розеолы от других заболеваний:
При краснухе у детей практически никогда не бывает высокой температуры. Это заболевание малыши переносят легко, хотя мелкопятнистая сыпь и увеличенные задне-шейные лимфоузлы наблюдаются при обеих инфекциях. Перенесенная краснуха определяется наличием специфических антител в крови ребенка4
Для сенсибилизации, спровоцированной пищевыми или бытовыми аллергенами, также не характерна гипертермия. Затруднения возникают в случае дифференциации розеолы с лекарственной аллергией. Наиболее частые аллергенные медикаментозные препараты — антибиотики — принимаются на фоне высокой температуры и могут вызвать в дальнейшем появление аллергической сыпи;
Сифилитическим розеолезным высыпаниям всегда предшествует появление первичного шанкра — безболезненной, длительно незаживающей язвы. Изначально розовые высыпания, локализующиеся в основном на боках туловища, спине и груди, постепенно приобретают бурый оттенок. Для исключения заражения ребенка сифилисом родителям следует контролировать свою половую жизнь и исключить укладывание малыша в кровать к взрослым.
Что провоцирует / Причины Краснухи у детей:
Краснуху провоцирует РНК-вирус, гогавирус. Источником возбудителя краснухи есть больной человек. Вирус начинает выделяться за неделю до проявления экзантемы и длиться 5-7 дней после. У детей с врожденной краснухой возбудитель выделяется с секретом слизистой носоглотки, мочой, иногда с фекалиями.
Краснуха передается воздушно-капельным и контактно-бытовым путем. Беременная женщина осуществляет гематогенную (трансплацентарную) передачу инфекции плоду. Таким образом, у детей наблюдается врожденная краснуха.
Инфекция размещается в слизистых оболочках верхних дыхательных путей, иногда в поврежденных кожных покровах, размножается и накапливается вирус в регионарных лимфатических узлах. Размножившийся вирус распространяется с кровотоком, подвергая поражению другие лимфатические узлы и оседая в кожных покровах.
Вирус краснухи относится к роду Rubivirus семейства Togaviridae. РНК-содержащие частички имеют диаметр от 60 до 70 нм. Вирус уничтожается, находясь при температуре 56 °С в течение 1 часа. Он чувствителен к эфиру. Замороженный вирус сохраняет свои свойства на протяжении нескольких (или многих) лет.
Возможные осложнения
Краснуха протекает сравнительно мягко, не вызывая опасных неблагоприятных последствий у большинства детей. Даже у мальчиков опасность развития серьезных постинфекционных осложнений значительно ниже (по сравнению с эпидемическим паротитом).
Самые неблагоприятные осложнения краснуха вызывает у беременных женщин. Если будущая мама вовремя не поставила прививки, то у ее малыша еще внутриутробно могут появиться аномалии развития. На ранних стадиях беременности даже возникает угроза выкидыша или смерти плода.

Особенно токсическое действие у малышей вирус краснухи оказывает на органы нервной системы и головной мозг. У ребенка может возникнуть анэнцефалия, , нарушения закладки органов зрения. В ряде случаев происходит недоразвитие органов слуха.
Довольно частыми последствиями могут быть врожденные сердечные пороки и нарушения функционирования клапанов сердца. У малышей внутриутробно развиваются дефекты сердечных клапанов, дислокация крупных кровеносных сосудов.
Вирус краснухи является очень опасным для будущего малыша. Он буквально тормозит развитие жизненно важных органов и систем у плода. Во многих случаях беременные женщины даже не могут доносить, возникают выкидыши. Вирус также оказывает токсическое влияние на формирование иммунной системы у плода. Недоразвитие клеток будущей иммунной защиты ведет к рождению детей с врожденными иммунодефицитами.
Самым относительно благополучным периодом беременности является третий триместр. Если беременная женщина заражается вирусом краснухи в это время, то таких выраженных негативных последствий, как в первые шесть месяцев беременности, ждать не стоит. Закладка жизненно важных органов у плода к этому времени, как правило, уже завершается. При заражении в это время у будущего малыша может возникнуть врожденный иммунодефицит или хронические заболевания нервной системы. В редких случаях возникают нарушения слуха.
Возможные осложнения
Корь отличается сильным подавлением иммунной системы, именно это и влияет на появление большого количества осложнений, которые затрагивают самые разные органы и системы. В действие приходит условно-патогенная флора, обитавшая в организме и прежде, но сохранявшая свою нейтральность под воздействием иммунитета.
Осложнения могут быть первичными, вызванными самим вирусом, и вторичными, возникшими после появления поверх вирусной еще и бактериальной инфекции:
- Поражаются органы дыхания, в результате чего появляются ларингиты, бронхиты и плевриты. Очень часто встречается осложнение в виде пневмонии, которая имеет несколько типов: локализованная, токсическая и септическая. Порой пневмония развивается одновременно с первыми симптомами кори, что усугубляет тяжесть протекания заболевания.
- Поражается нервная система. К самым опасным заболеваниям относятся энцефалит и менингит. Данный тип осложнения, диагностированный у малышей со слабым здоровьем, может привести к летальному исходу.
- Поражаются органы желудочно-кишечного тракта, из которых с большей вероятностью под удар попадают тонкий и толстый кишечник. Связаны данные последствия с присоединением вторичной бактериальной инфекции.
- Поражаются лимфоузлы, глаза и уши. Очень часто диагностируются воспаления шейных лимфоузлов, отит и конъюнктивит.
При идентификации у ребенка кори участковый педиатр должен навещать заболевшего минимум раз в два дня
Такая предосторожность позволит предупредить развитие опасных осложнений. При обнаружении большинства утяжеляющих корь состояний будет требоваться срочная госпитализация.
Лечение и уход за ребенком при коревой краснухе
В течение периода повышения температуры тела ребенок должен соблюдать постельный режим. Больному показано лечебное питание — назначается диета № 15. При этой диете ребенок получает белки, жиры и углеводы в нормальном соотношении, но количество поступающих с пищей витаминов должно быть удвоено по сравнению с физиологической нормой. Дополнительное поступление витаминов в организм больного ребенка обеспечивается включением в пищевой рацион повышенного количества овощей и фруктов, а также — овощных, фруктовых и ягодных соков. Трудноусвояемые жиры существенно ограничиваются или исключаются полностью. При лечении коревой краснухи у детей организуется питание по принципу дробного — ребенок принимает пищу понемногу (4-5 раз в день).
Ребенку полезно обильное теплое питье. Показаны свежие овощные, фруктовые и ягодные соки, морсы, компоты, содержащие много витаминов, щелочные минеральные воды
Врач может назначить ребенку и дополнительный прием витаминов; особенно важно поступление в организм достаточного количества витаминов А, С, группы В. По показаниям в план лечения включаются симптоматические средства — сосудосуживающие капли в нос, жаропонижающие, болеутоляющие препараты, а также противокашлевые препараты
При краснушных артритах могут быть назначены такие средства, как делагил, бутадион и пр.
Можно сказать, что качественный уход за детьми с коревой краснухой, — основа лечения данного заболевания. Ребенок перенесет болезнь легче, будет выздоравливать быстрее и у него не разовьются осложнения, если родители, ухаживающие за ним, будут следовать нашим простым советам:
ребенок в течение всего периода лихорадки должен соблюдать строгий постельный режим. После того как температура тела у него нормализуется, можно придерживаться полупостельного режима;
поскольку у многих детей, болеющих коревой краснухой, есть светобоязнь, в помещениях, где они находятся, нужно закрывать окна плотными шторами. Кровать больного ребенка нельзя ставить возле окна; головной конец кровати должен быть направлен к окну — при таком расположении кровати свет от окна не падает ребенку в глаза. Также нужно избегать попадания в глаза больному ребенку прямого электрического света (не включать верхний яркий свет, использовать настольную лампу с плотным абажуром). На время болезни свет в комнате у ребенка должен быть только рассеянный и неяркий. Ребенку, страдающему от светобоязни, днем можно надевать солнцезащитные очки;
в комнате, в которой находится больной ребенок, необходимо поддерживать спокойную обстановку, соблюдать тишину
Важно предупредительное отношение к больному. Мама или папа должны находить время не только для ухода за ребенком, но и для игры с ним, для чтения с ним книг, занятий рисованием, просмотра детских телепередач и т.д.;
для больного ребенка должно быть организовано дробное питание — особенно важно питание по этому принципу в лихорадочный период, когда у ребенка вследствие повышения температуры тела может быть рвота; меню следует составлять из легкоусвояемых блюд; основой пищевого рациона ребенка должны быть молоко, молочные продукты и продукты растительного происхождения; нужно разнообразить пищевой рацион ребенка свежими овощами, фруктами, ягодами, а также фруктовыми и овощными соками
Соблюдение принципа разнообразия гарантирует поступление в организм больного всех необходимых питательных веществ — белков, жиров, углеводов, витаминов, макро- и микроэлементов.
Огромное значение в профилактике коревой сыпи имеет активная иммунизация. Заболевший ребенок в обязательном порядке изолируется от окружающих — на пять дней от момента появления высыпаний. Те беременные женщины, что не болели коревой краснухой, должны избегать контактов с больными.
Инфекция и вирус краснухи — как происходит заражение
Вирус краснухи — это высокоустойчивый микроорганизм, который обладает двойной мембраной и собственной молекулой рибонуклеиновой кислоты. Это позволяет длительное время выживать во внешней среде даже при самых неблагоприятных условиях. При внедрении в слизистую оболочку верхних дыхательных путей вирус краснухи интегрирует свою молекулу РНК, которая защищена от воздействия лимфоцитов и макрофагов ворсинчатым слоем. Поэтому без предварительной вакцинации в организме ребенка не существует специфических средств иммунной защиты от этого вида инфекции.
Особенностью семейства вирусов группы тога заключается в том, что на внешней поверхности их мембраны вырабатывается гемагглютинин — вещество, способствующее быстрому всасыванию вирусной молекулы в клетки крови человека. По мере усиления концентрации вирусов постепенно начинается выработка такого вещество как нейраминидаза, способствующего поражению нервной ткани.
Инфекция краснуха — это очень заразное заболевание, которое передается воздушно-капельным путем. Степень контактности при отсутствии специфического иммунитета составляет показатель в более чем 90 %. Распространение инфекции краснухи происходит в основном в замкнутых пространствах, в которых скапливается большое количество людей. Это детские сады, школы, интернаты. Известны случаи внутрибольничной инфекции в педиатрических стационарах, куда помещают детей с ошибочным первичным диагнозом лимфаденита. Выделение вируса происходит при кашле, чихании, разговоре и просто дыхании. При попадании во внешнюю среду микроорганизм сохраняет свои агрессивные свойства на протяжении 5 — 8 часов в зависимости от сухости и температуры воздуха. Происходит мгновенная деактивация при кварцевании или попадании прямых солнечных лучей.
Классификация заболевания
Коревая краснуха у детей, симптомы которой различны от вида патологии, может протекать в 3 основных формах (ложная, врожденная и приобретенная).
Ложная краснуха
Под названием ложная краснуха чаще всего воспринимается заболевание – розеола, так как оно имеет схожую симптоматику (повышенная температура, сыпь, простудные признаки). Заболевание также характеризуется острым течением развития патологии, сыпь имеет схожие внешние очертания (небольшие красные пятна).
 Ложная краснуха
Ложная краснуха
Также под ложной краснухой могут быть обозначены следующие болезни с аналогичными симптомами:
- корь. Имеет инфекционную вирусную природу. Протекание болезни сопровождается высокой температурой и красной сыпью;
- скарлатина. Относится к инфекционным заболеваниям, возбудителем является стрептококк. Также сопровождается сыпью, повышенной температурой и симптомами простуды;
- ветряная оспа. Возбудителем болезни является вирус герпеса. Начало заболевания имеет схожую симптоматику.
- аллергическая реакция. В зависимости от типа высыпаний и тяжести протекания аллергической реакции симптоматика меняется.
Данные заболевания имеют схожесть только по внешним признакам и чаще только на начале развития болезни. Основным различием патологий являются разные возбудители. Поэтому для точного постановления диагноза требуется сдача необходимых анализов и полное обследование пациента.
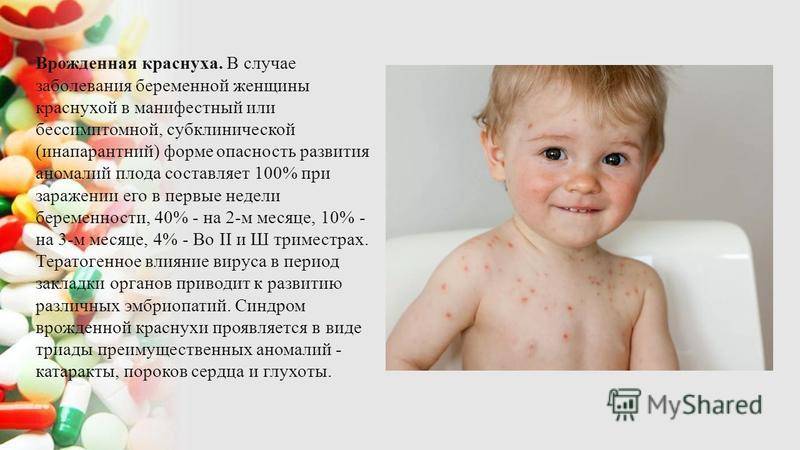
Врожденная форма
Ребенок может быть инфицированным вирусом внутриутробно, если беременная переболела краснухой в период вынашивания плода или в течение 6 месяцев до зачатия. У самого ребенка основные симптомы заболевания могут не проявляться (сыпь, температура), но он до 24 месяцев может быть источником заражения. Возбудители выделяются вместе с мочой, каловыми массами и выдыхаемым воздухом.
 Врожденная форма
Врожденная форма
При краснухе данной формы у детей имеются врожденные пороки в развитии:
- если мать переболела до 11 недель беременности, или перед началом зачатия, у ребенка наблюдается нарушение работы клеток мозга;
- при инфицировании в период 4-7 неделя беременности отмечается нарушение в формировании сердца, слуха и зрения;
- краснуха на 10-12 неделе может вызвать нарушение формирования скелета лицевой части (могут развиться уродства, заячья губа или волчья пасть).
Основную часть патологий невозможно исправить медикаментозным методом, требуется хирургическое вмешательство. Ребенок не может посещать детские учреждения (даже если родился без патологий) пока является источником вируса.
Приобретенная коревая краснуха
Приобретенная краснуха в детском возрасте чаще протекает в легкой форме, без риска развития осложнений.
Патология сопровождается:
- повышенной температурой;
- появлением симптомов простуды;
- увеличением лимфоузлов в начале в области шеи и за ушами и далее по всему телу;
- появлением сыпи небольшого диаметра, которая распространяется от лица по всему кожному покрову.
Перечисленная симптоматика меняется в зависимости от стадии протекания патологии.
Методы диагностики краснухи
Определить характер заболеваний достаточно просто. Обычно любой педиатр поставит диагноз после личного осмотра и опроса родителей пациента. В отличие от скарлатины, ветрянки, кори и мононуклеоза, проявления краснухи имеют специфические особенности.
Главные отличия краснухи:
- Размер пятнышек не превышает 5 мм, они не сливаются и не имеют ярко выраженной серединки.
- При скарлатине носогубный треугольник остается чистым и даже бледнеет, при краснухе этого не происходит.
- Температура тела не превышает 38 градусов, в некоторых случаях она не повышается вообще.
- При мононуклеозе лимфоузлы увеличены сильней, к тому же более выражены симптомы ангины, чем при краснухе;
- Сыпь при краснухе папулезного характера, без изменения основного цвета кожи.
Для более точного подтверждения диагноза может понадобиться провести лабораторные анализы. Обычно это стандартный набор: кровь и моча, но существует и специальный иммуноферментный анализ или ИФА. Он проводится на основании реакции крови на введение антигена и позволит точно определить вирус.
Профилактика

Корь – это острое вирусное заболевание, которое является одной из самых заразных и распространенных инфекций. Возбудитель кори – РНК-вирус рода морбилливирусов, который передается воздушно-капельным путем. Данный вирус обладает очень низкой устойчивостью к различным воздействиям (кипячение, дезинфекция) и достаточно быстро погибает вне человеческого организма.
Хотя мы привыкли считать корь обычной детской болезнью, она очень опасна. Каждый час в мире от нее умирает 15 человек, это составляет 165 000 людей в год.
А до 1980 года количество летальных случаев было больше в 20 раз! Особенно высокая смертность в развивающихся странах Африки и Азии. Там с корью связывают 20% детских смертей. У нас удалось избавиться от крупных эпидемий кори благодаря всеобщей вакцинации.
Детям в возрасте 1 и 6 лет делают прививку от кори, краснухи и паротита. Привитые люди даже если заболевают, то переносят болезнь в легкой форме.
В этой статье мы рассмотрим корь у взрослых, в этом нам помогут подробные фото болезни, а также первые симптомы и актуальные способы лечения кори, кроме этого не забудем упомянуть и меры профилактики, они помогут избежать болезни и ее грозных осложнений.
Как можно заразиться?
Заражение корью происходит воздушно-капельным путем. Индекс контагиозности равен 95%, то есть это болезнь высокой степени заразности. Для передачи инфекции необходим непосредственный контакт с больным, через общие вещи и третьи лица передача вируса практически не происходит.
https://youtube.com/watch?v=9IENXGtx3ZE
Случаи заболевания регистрируются круглый год, однако чаще в холодный период. Наиболее часто болеют дети 4 и 5 лет. Малыши до года, получившие антитела против вируса от матери, невосприимчивы в первые 4 месяца жизни. В дальнейшем иммунитет слабеет, и ребенок при контакте с больным может заразиться. Больной остается заразным до пятого дня от появления сыпи, при осложнениях до десятого дня.
Единственное светлое пятно во всем этом – очень мощный пожизненный иммунитет после перенесенной болезни.
Атипичное течение кори
Существует типичное и атипичное течение кори. Типичная клиническая картина была описана выше. Атипичное течение бывает следующее:
1. Стертая (митигированная) форма кори. Проходит в очень легкой форме и бывает при введении гамма-глобулина или непосредственно после вакцинации от кори.
2. Геморрагическая форма – сопровождается множественными кровоизлияниями, кровавым стулом и мочой. Больной нередко погибает от кровотечений. При своевременной госпитализации и интенсивной терапии исход может быть условно благоприятным.
3. Гипертоксическая. Наблюдается при усиленной интоксикации. У больного может быть очень высокая не сбиваемая температура, признаки менингоэнцефалита, сердечная недостаточность и другие симптомы. Эта форма требует немедленной госпитализации.
Осложнения чаще всего возникают у взрослых с пониженным иммунитетом и у пожилых людей.
Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Однозначно, самым важным способом профилактики является прививка. Вакцинация взрослых против кори необходима, но лучше, если прививка будет сделана в детском возрасте – в 1 год, и в 6 лет. Но если эта процедура не проведена вовремя, повода для расстройства нет. Вакцинация кори у взрослых проводится также в два этапа с перерывом в три месяца.
При этом самыми частыми осложнениями прививки от кори у взрослых считаются:
• подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
• помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
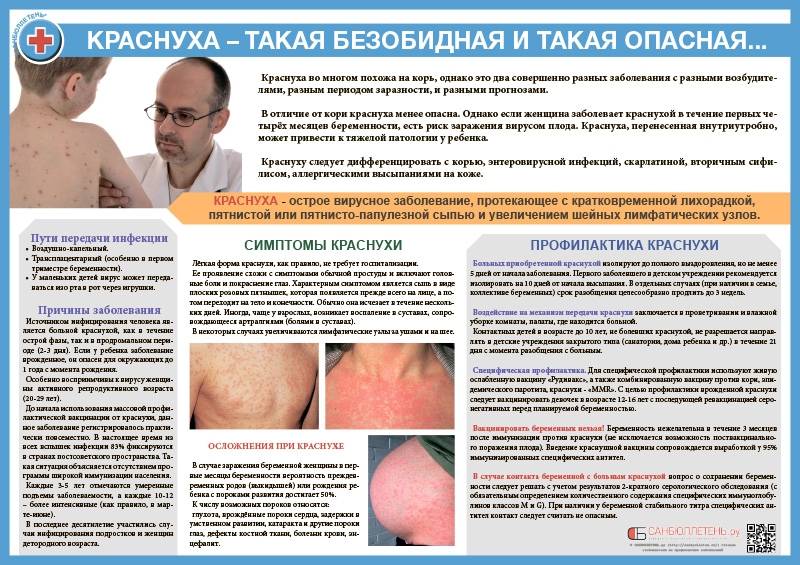
Как лечить краснуху?
Неосложненная краснуха у детей лечится в домашних условиях. Общие мероприятия включают:
- Постельный режим в течение 1 недели.
- Изоляция ребенка на 3 недели. Это примерный срок, в течении которого больной выделяет в окружающую среду вирус и может быть опасен для других детей.
- Обильное питье. Суточный объем жидкости — не менее 2 литров. Часть воды необходимо заменить минералкой без газа или Регидроном.
- Частое дробное питание. В основе рациона: кисломолочные продукты, перемолотые мясо и рыба, яйца и другая пища с высоким содержанием белка.
Что касается лекарственной терапии, специфического противовирусного лечения в случае с краснухой не существует. Препараты назначаются для снятия симптомов и профилактики осложнений:
- Сыпь ничем смазывать не нужно. Антигистаминные средства (Диазолин, Кларитин, Фенистил, Тавегил, Супрастин и др.) помогают снизить интенсивность высыпаний и зуд.
- Спазмолитики и НПВС (Но-Шпа, Детский Нурофен, Парацетамол) снимают головную боль, ломоту в теле, температуру.
- Антибиотики необходимы, если на фоне краснухи началось бактериальное воспаление — ангина, пневмония, лимфаденит.
- Аскорутин в дозировке 500 мг трижды в день принимается для предупреждения ДВС-синдрома.
Стойкая температура, судороги, признаки поражения ЦНС — прямые показания для экстренной госпитализации ребенка.
Профилактика краснухи
В прошлые века население заботилось о здоровье подрастающих поколений весьма специфично. У русских дворян в ходу были так называемые «краснушные чаепития». Когда заболевал ребенок в семье, к нему приглашались ровесники, особенно девочки, в том числе и из крестьян. Все они благополучно переносили болезнь и приобретали пожизненный иммунитет. Принцип «чем раньше, тем лучше» в этом случае работал безотказно. Так создавался задел для профилактики опасного внутриутробного заражения, когда заболевала будущая мать.
Сегодня такое мероприятие было бы проблематично организовать: согласно календарю прививок от краснухи вакцинируют в начале второго года жизни. И это не случайно: в грудном возрасте от этого заболевания охраняет иммунитет, переданный матерью. Контакты детей этого возраста со сверстниками также ограничены, что делает заболевание краснухой у детей до года маловероятным.
Схема искусственной иммунизации предусматривает ревакцинацию в 7 лет и после 20
Это важно особенно для женщин – прививка предотвращает риск для плода во время беременности
Таким образом, краснуха – одна из детских болезней, постепенно переходящих из частых в детском возрасте в редкие. Иммунизация снижает количество организуемых в группах детских садов карантинных мероприятий, противостоит угрозам внутриутробного заражения.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Будьте здоровы!
Симптомы
Начало заболевания напоминает обычную респираторную инфекцию. Иногда диагноз устанавливается постфактум, при обследовании других детей в эпидемиологическом очаге и выявлении всех контактов заболевших.

Инкубационный период может продолжаться до 3-х недель. В это время ребенок испытывает только небольшое недомогание, часто вообще не предъявляет жалоб.
Симптомы и признаки болезни следующие:
- Начальная стадия: слабость, разбитость, головная боль и боль в мышцах. Першение в горле и небольшая заложенность носа, что является поводом для родителей думать, что ребенок просто простудился.
- Увеличение лимфоузлов: наступает через 24-36 часов. Преимущественно поражается затылочная группа, так как вирусу легче проникнуть в лимфоидную ткань именно в этом месте. Затрагиваются и паховые, подчелюстные, подмышечные лимфоузлы. Все они болезненные при пальпации, плотные, неподвижные.
- Лихорадка: появляется одновременно с лимфаденопатией. Характер умеренный (в районе 38 °С).
- Кашель – сухой, не сильный. Першение в горле. Насморка обычно нет, иногда присутствует заложенность носа.
- Сыпь – появляется через два дня от начала заболевания. Мелкие точечные красные элементы возникают в любом месте тела. Сохраняется в течение недели (обычно 2-3 дня).
- Период реконвалесценции: состояние быстро улучшается (появляется аппетит, нормализуется температура тела, кожа очищается от сыпи). Дольше всего сохраняется увеличение лимфоузлов – до 2-3 недель. Но это нормальная реакция лимфоидной ткани, которая не свидетельствует о патологии или осложнении.
Такая типичная клиническая картина не угрожает жизни и здоровью ребенка. Все стадии краснухи занимают несколько дней. Выздоровление наступает без последствий. Несмотря на кажущуюся легкость течения, недооценивать инфекцию нельзя. Как и многие вирусы, возбудитель снижает иммунитет. Иногда возникают тяжелые осложнения (особенно у детей до года).
Лечение краснухи у детей
 Специфического лечения против краснухи, как и против многих других вирусных заболеваний, нет. Иммунная система организма с успехом справляется с патологическими агентами, приводя к скорому и полному выздоровлению.
Специфического лечения против краснухи, как и против многих других вирусных заболеваний, нет. Иммунная система организма с успехом справляется с патологическими агентами, приводя к скорому и полному выздоровлению.
При тяжелом течении болезни применяют симптоматические средства:
- Жаропонижающие (нурофен), если температура поднимается выше 38,5°С, что при краснухе случается крайне редко;
- Антигистамины (супрастин), если беспокоит зуд – этот симптом тоже не часто бывает ярко выражен.
Большое значение имеет санитарный режим окружающей среды и организация жизни в условиях амбулаторного лечения:
- Ежедневная влажная уборка и частое проветривание детской;
- Постельный режим при повышенной температуре;
- Питьевой режим, необходимый при всех интоксикациях – жидкость в любом виде употребляется постоянно, это предотвращает обезвоживание и способствует быстрому выведению из организма токсических элементов;
- Питание с исключением острых и твердых продуктов, тяжелой для переработки в ЖКТ пищи с преобладанием полужидкой и пюреобразной консистенции блюд.
Как передаётся инфекция?
Заразиться можно от больного человека. При этом внешних проявлений в виде сыпи можно у него и не увидеть. Часто – у 66% людей – болезнь протекает без сыпи. Люди с бессимптомной краснухой не менее заразны.

Кроме того, вирус у заболевшего человека выделяется ещё за неделю до каких-либо проявлений болезни и неделю — две после.
Вирус краснухи совсем не устойчив во внешней среде. Вне организма он быстро погибает, не любит ультрафиолетовых лучей и высоких температур, поэтому в солнечное время года дети почти не болеют. Передать инфекцию через людей, которые ухаживают за больным краснухой, а сами здоровы, невозможно.
Профилактика
Больного ребенка изолируют на 5 дней со дня высыпания. Контактировавшие с больным дети из детского учреждения не выводятся, карантин на группу или класс в детских учреждениях не накладывается. Дезинфекция не проводится
Очень важно не допускать контакта с больными краснухой беременных женщин для профилактики врожденной краснухи
Если при беременности женщина, не болевшая краснухой, имела контакт с больным в первом триместре беременности, следует решить вопрос о прерывании беременности. Проводится серологическое обследование женщины на 11-12 день после контакта и спустя еще 8-10 дней. При выявлении инфицирования женщины беременность прерывается по абсолютным показаниям.
Каковы первые симптомы заболевания?
Чаще маленькие дети заражаются от носителя вируса в инкубационный период, когда симптомы еще не выражены. Признаки заболевания можно разделить на 2 стадии. Начальная напоминает ОРЗ:
- Появляется общая слабость и упадок сил, ребенок капризничает, много спит, не хочет есть, жалуется на недомогание.
- Затрудняется носовое дыхание, появляется боль в горле.
- Появляется ломота в теле. Характерны болезненные ощущения со стороны затылка из-за увеличения лимфатических узлов.
- Все лимфатические узлы увеличиваются в размерах, в паху, подмышечных впадинах, на шее появляются припухлости. При пальпации они вызывают боль.
Состояние развивается стремительно, иногда — за несколько часов. После этого болезнь переходит во вторую стадию со следующими проявлениями:
- повышением температуры тела;
- заложенностью носа;
- кашлем;
- красной сыпью по всему телу.

Кожные высыпания – характерная черта вируса Rubella. В самом начале они появляются на лице, переходят на верхнюю часть тела, затем на ноги и ягодицы. Красные пятнышки имеют диаметр до 5 мм, не сливаются между собой. Сыпь не вызывает зуд и не причиняет ребенку иной дискомфорт (симптомы краснухи представлены на фото).
ЧИТАЕМ ТАКЖЕ: мелкая сыпь у ребёнка после температуры: способы лечения, симптомы с фото
Возбудитель кори
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами)
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Как вирус кори ведет себя в организме
Вирус попадает в организм здорового человека через слизистую оболочку дыхательных путей. А оттуда выходит в кровь, которая заносит его в лимфатические узлы и селезенку, где он активно размножается. Это происходит во время инкубационного периода, который длится 7-17 дней. Поле этого новое поколение вирусов второй раз выходит в кровь и рассеивается по организму. Они поражают кожу, конъюнктиву, слизистую оболочку полости рта, дыхательных путей, кишечника и ЦНС. Вирус кори размножается на отдельных островках, образуя воспалительные инфильтраты. На этих участках происходит разрастание клеток, при этом их оболочки растворяются, и образуются многоядерные клетки.
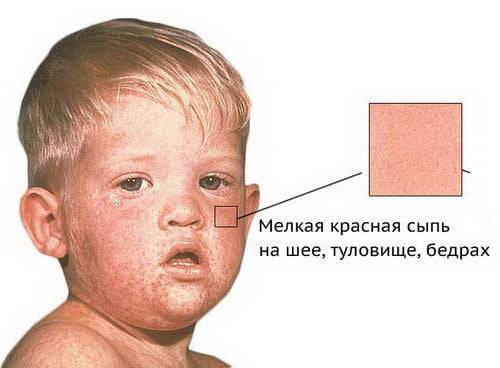
Как выглядит краснуха
Поскольку сыпь является основным диагностическим критерием, стоит остановиться на ее описании подробнее
Важно уметь отличить ее от других детских инфекций, таких как корь, скарлатина, инфекционный мононуклеоз и других. На фото показано как выглядит сыпь при типичной краснухе

На голове (лице и волосистой части) появляются мелкие красноватые пятна. Затем происходит их распространение по всему телу. Не бывает на ладонях и ступнях. Элементы бледно-розовые, овальной формы с четкими краями. Располагаются на неизменной коже. Склонности к слиянию в сплошные гиперемированные участки не имеет (в отличие от кори).