Как передается полиомиелит и фото больных детей
Острый эпидемический полиомиелит — это инфекционное заболевание вирусной природы. В основном болеют полиомиелитом дети в возрасте до 4 лет; но болезнь опасна и для более старших детей, и для взрослых людей. У детей, заболевших полиомиелитом, поражается преимущественно центральная нервная система — в сером веществе спинного мозга погибают тела клеток, которые ответственны за управление движением.
Возбудителем заболевания является фильтрующийся вирус, который относится к семейству энтеровирусов. Вирус отличается хорошей устойчивостью к воздействию на него факторов внешней среды: он не гибнет при высушивании или под действием холода, его не разрушают пищеварительные соки, на него не действуют антибиотики.
Как передается полиомиелит детям и от кого можно заразиться? Источником инфекции является больной человек. Особенно опасен в роли источника инфекции тот, кто переносит болезнь в стертой или атипичной форме. Заразиться можно и от здорового вирусоносителя. Больной наиболее заразен в остром периоде заболевания.
Причиной полиомиелита у детей может стать употребление зараженных продуктов или воды; кроме того, возбудитель болезни может передаваться при контактах здорового человека с больным; возможен и воздушно-капельный путь заражения, хотя он имеет второстепенное значение.
Организм человека отличается невысокой восприимчивостью к полиомиелиту. Так, из всех заражающихся вирусом этой болезни заболевают лишь до 1 % людей. Наиболее восприимчивы к полиомиелиту дети первых 4 лет жизни. Если в организм ребенка не поступает достаточного количества витаминов, если ребенок страдает от чрезмерных физических и психических нагрузок, восприимчивость его к полиомиелиту увеличивается. Часто полиомиелиту предшествуют другие инфекционные болезни — ангина, корь, коклюш. Эти болезни ослабляют сопротивляемость организма, и последний оказывается не в состоянии дать достойный отпор вирусу полиомиелита. После заболевания остается устойчивый иммунитет.
Входными воротами для инфекции является глоточное лимфатическое кольцо и пищеварительный тракт. Если организм не обладает достаточно хорошей сопротивляемостью, вирус проникает в кровь и уже с нею достигает нервных клеток, которые поражает; в нервные клетки вирус может проникать также по нервным проводникам. Клиника во многом зависит от количества гибнущих нервных клеток. Последствием полиомиелита у детей, если в утолщениях спинного мозга гибнет треть (и даже четверть) нервных клеток, может стать парез.
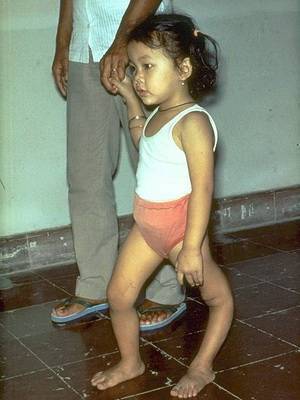
Посмотрите на фото – при полиомиелите у детей, если под воздействием вируса погибают три четверти нервных клеток, возникает полный паралич:

Причины и возбудитель полиомиелита
Все усилия инфекционистов были положены на изучение этиологии развития полиомиелита, и результатом многочисленных лабораторных анализов стала идентификация трех типов вируса-возбудителя, способных провоцировать развитие острого полиомиелита (вирус Брунгильда, вирус Лансинг и вирус Леон).
Возбудитель полиомиелита имеет относительно небольшие метрические параметры (средний диаметр 17-27 мкм) и относится к категории энтеровирусов. Отличительной особенностью вируса-возбудителя полиомиелита является его повышенная устойчивость к действию факторов окружающей среды, в связи с чем, возбудитель способен длительное время сохранять патогенность особенно в продуктах питания, воде и испражнениях человека.
Возбудитель полиомиелита может длительный период времени сохранять признаки жизнедеятельности в условиях пониженных температур, длительного замораживания и высушивания, и в то же время проявляет крайнюю чувствительность к повышенным температурным реакциям. Так, при воздействии температуры более 55°С инактивация вируса наступает в течение 8 минут. Полное разрушение вируса полиомиелита в кратчайшие сроки наблюдается при воздействии хлорамина, раствора хлорной извести или формалина, а также калия перманганата и перекиси водорода.
Основной составляющей вируса-возбудителя полиомиелита являются нуклеопротеины. Так, при полном очищении вируса полиомиелита содержание рибонуклеиновой кислоты составляет 20%, однако данный субстрат обуславливает высокую патогенность вируса по отношению к человеческому организму.
Попадание вируса полиомиелита в организм человека происходит через ротоглотку или носоглотку, однако репликация возбудителя осуществляется в структурах лимфатической системы кишечника, а также лимфоглоточном кольце. Продолжительность вирусемии при полиомиелите составляет в среднем семь суток, в течение которых отмечается повсеместное распространение вируса с появлением патоморфологических изменений во всех тканях и внутренних органах. В структуры центральной и периферической нервной системы происходит проникновение вируса полиомиелита не только гематогенным путем, но и через периневральные пространства. Максимально выраженные патологические изменения при полиомиелите развиваются в структурах нервной системы, так как во внутренних органах возбудитель быстро погибает.
Основные патоморфологические изменения при полиомиелите локализуются в нейронах ствола головного, а также передних рогах спинного мозга. При непосредственном внедрении вируса полиомиелита в нейрон происходит запуск выраженных гемодинамических нарушений в виде паралитического расширения сосудов, отека, мелкоточечных множественных кровоизлияний, локализующихся в мозговом веществе, а также в оболочках. При патоморфологическом анализе удается обнаружить выраженную периваскулярную клеточную инфильтрацию, субстратом которой являются нейтрофилы и глиальные клетки. Основу патогенеза неврологических нарушений при полиомиелите составляют деструктивные изменения нейронов, обусловленные дисбалансом внутриклеточной продукции белков.
Дебют неврологических нарушений при полиомиелите провоцируется разрушением хроматофильного вещества Ниссля в цитоплазме мотонейронов, которое можно выявить методом окрашивания нервной ткани специальными красителями. Впоследствии наблюдается разрушение ядра, что влечет за собой нарушение репаративных процессов в нейроне. После деструкции нервных элементов остаются продукты распада, которые утилизируются макрофагами, тем самым попадая в общий кровоток. Организация дефектов нервной ткани заключается в разрастании астроцитарной глии, которая представляет собой пролиферативную реакцию, а формирование глиального рубца занимает примерно три месяца.
Патоморфологические изменения во внутренних органах заключаются отеком, точечными кровоизлияниями, мелкоочаговым некрозом, поэтому острый полиомиелит инфекционистами рассматривается как общая инфекционная патология, основные патоморфологические проявления которой локализуются в структурах центральной нервной системы.
Причины
Возбудителем заболевания является вирус полиомиелита (полиовирус).
Он относится к семейству кишечных вирусов. Всего известно три типа вируса (1,2,3), 1-й из которых встречается наиболее часто. Размножается только внутри организма, но очень устойчив во внешней среде. При температуре ниже нуля сохраняется многие годы, при 4-5°С — несколько месяцев, при комнатной – несколько дней, его не инактивирует желудочный сок, в молочных продуктах сохраняется до трех месяцев. Эффективными в борьбе с вирусом являются кипячение, ультрафиолетовое излучение, обработка хлорной известью, хлорамином, перекисью водорода, формальдегидом.
Источником инфекции всегда является зараженный человек. Именно зараженный, а не только больной, так как встречаются случаи носительства вируса без клинических симптомов. Человек начинает выделять вирус через 2-4 дня с момента заражения. «Поймать» инфекцию можно двумя путями:
- фекально-оральным: через грязные руки, продукты питания, общие вещи, посуду, полотенца, воду. Насекомые (мухи) могут стать переносчиком заболевания. Этот путь передачи инфекции возможен благодаря выделению вируса с калом. При несоблюдении правил личной гигиены происходит распространение возбудителя в окружающей среде. Считается, что с фекалиями вирус выделяется до 7 недель;
- воздушно-капельным: при чихании и кашле. Вирус попадает в выдыхаемый воздух из носоглотки человека, в которой он размножается в лимфоидной ткани. Выделение вируса таким способом происходит около недели.
Распространению инфекции способствует пребывание в небольшом помещении со значительным количеством людей, нарушение санитарно-гигиенического режима, снижение иммунитета. Детские коллективы находятся в зоне наибольшего риска.
Пик заболеваемости приходится на летне-осенний период. Заболеванию больше подвержены дети от года до 7 лет.
После попадания вируса в желудочно-кишечный тракт или в носоглотку в лимфатических структурах этих частей тела происходит размножение вируса. После этого он проникает в кровь. С током крови разносится по всему организму, продолжает свое размножение в других лимфатических структурах (печени, селезенке, лимфатических узлах). В большинстве случаев на этой стадии распространение вируса по организму заканчивается. В этом случае больной переносит заболевание в легкой форме (признаки кишечной инфекции или катар верхних дыхательных путей без развития мышечных проявлений) или вообще развивается носительство вируса полиомиелита. Насколько эффективно организм будет противостоять дальнейшему распространению возбудителя, зависит от иммунного состояния организма, количества вируса, попавшего в организм.
В некоторых случаях из кровеносного русла вирус попадает в головной и спинной мозг. Здесь он избирательно поражает двигательные нейроны серого вещества. Гибель нейронов клинически сопровождается развитием мышечной слабости в разных группах мышц – развиваются параличи.
Полиомиелит: что это за заболевание?
Полиомиелит – это редкое инфекционное заболевание, вызываемое вирусом, который поражает нервную систему человека. Оно приводит к различным нарушениям движения и может стать причиной утраты способности к самостоятельному передвижению. Большинство случаев заболевания наблюдаются у детей в возрасте до 5 лет.
Симптомы полиомиелита у детей могут варьироваться от легких до тяжелых. Чаще всего заболевание начинается с высокой температуры и головной боли. Затем появляются симптомы поражения нервной системы, такие как мышечная слабость и паралич. У детей, чья иммунная система еще не сформировалась, риск развития тяжелых форм заболевания выше.
Поэтому очень важно сразу обратиться за медицинской помощью, если у ребенка появятся подозрительные симптомы. Раннее обращение к врачу может помочь предотвратить развитие осложнений и снизить риск последствий для здоровья ребенка
Вакцинация является наиболее эффективным способом защиты от полиомиелита. Регулярная вакцинация может помочь предотвратить распространение инфекции и уменьшить риск заражения. Поэтому необходимо следовать рекомендациям врачей и регулярно проводить вакцинацию детей.
Как относитесь к вегетарианству?
Положительно 0%
Отрицательно 0%
Нейтрально 0%
Диагностика полиомиелита
Чаще всего для постановки диагноза «полиомиелит» специалисту достаточно беглого осмотра и сбора анамнеза – слишком тревожны, красноречивы и характерны для специалиста такие симптомы, как мышечные боли, тугоподвижность шеи и спины, затруднения при глотании и дыхании. Для подтверждения диагноза назначают мазок из носоглотки или исследование кала для вирусологического анализа.
При возникновении настораживающих симптомов пациента госпитализируют в инфекционную больницу, где его обследуют профильные врачи.
В больничных условиях назначаются следующие виды анализов:
- анализы крови, мочи, каловых масс,
- анализ образцов из носоглотки,
- анализ спинномозговой жидкости
Анализы помогают установить, что именно стало возбудителем заболевания.
Общие сведения
Полиомиелит (болезнь Гейне-Медина, детский спинальный паралич) – энтеровирусная инфекция , вызываемая полиовирусами, поражающими мотонейроны передних рогов спинного мозга, что приводит к тяжелым паралитическим осложнениям с инвалидизацией больного. Наибольшая восприимчивость к полиомиелиту (60-80%) отмечается у детей в возрасте до 4-х лет, поэтому заболевание изучается, главным образом, в рамках педиатрии , детской неврологии и детской ортопедии .
Последняя эпидемия полиомиелита в Европе и Северной Америке была зафиксирована в середине прошлого столетия. В 1988 г. ВОЗ была принята резолюция, провозгласившая задачу ликвидации полиомиелита в мире. В настоящее время на территории стран, где проводится профилактическая вакцинация против полиомиелита , заболевание встречается в виде единичных, спорадических случаев. До сих пор эндемичными по полиомиелиту остаются Афганистан, Нигерия, Пакистан, Сирия, Индия. Страны Западной Европы, Северной Америки и Россия считаются территориями, свободными от полиомиелита.
Почему развивается
Развитие заболевания начинается после того, как в организм человека проникнет 1 из 3 антигенных типов полиовируса (I, II, III). Возбудитель относится к роду энтеровирусов. Чаще всего развитие заболевания происходит после внедрения в организм вируса полиомиелита I типа. Медицинская статистика такова, что практически 85% зарегистрированных клинических случаев паралитической формы болезни спровоцировал именно этот тип.
Полиовирус очень опасен, т. к. может длительное время пребывать вне человеческого организма. В воде он сохраняется более 3 месяцев, в испражнениях – до 6 месяцев. Устойчив к низкой температуре.
Возбудитель полиомиелита погибает:
- при кипячении (вирус не переносит высокую температуру);
- при ультрафиолетовой обработке;
- при обработке различными дезинфицирующими веществами (лучше всего с ним справляется хлорамин, формалин и хлорная известь).
Источник инфекции – зараженный человек или же вирусоноситель. Выделять вирус он может как с испражнениями, так и через носоглоточную слизь (при кашле, чихании).
Пути передачи вируса:
- фекально-оральный;
- бытовой или контактный;
- воздушно-капельный.
Отдельно стоит выделить вакцино-ассоциированный полиомиелит. Данное заболевание развивается у лиц с иммунодефицитом, которые получили живую вакцину.
Вирус проникает в тело человека через лимфоэпителиальную ткань, которой выслана носоглотка, ротовая полость, кишечник. Именно здесь происходит его первичная репликация, после чего он проникает в кровеносное русло.
У здоровых и привитых людей с активной иммунной системой первичная вирусемия заканчивается полнейшим выздоровлением. Но если не были приняты меры по профилактике заболевания, организм пациента ослаблен или у него диагностирован врожденный или приобретенный иммунодефицит – развивается вторичная вирусемия. В результате вирус поражает ствол головного мозга и мотонейроны передних рогов спинного мозга. Проявляется характерная клиническая картина заболевания.
Факторы риска заражения полиомиелитом:
- отсутствие специфической профилактики;
- большое скопление людей;
- плохая канализационная система;
- употребление в пищу немытых фруктов, овощей;
- несоблюдение предписанных правил личной гигиены;
- употребление зараженной воды;
- купание в загрязненных водоемах, преимущественно со стоячей водой;
- обилие насекомых (особенно мух).
Лечение полиомиелита
 Всех больных с подозрением заболевания госпитализируют в обязательном порядке. На сегодняшний день нет специфических препаратов для лечения полиомиелита.
Всех больных с подозрением заболевания госпитализируют в обязательном порядке. На сегодняшний день нет специфических препаратов для лечения полиомиелита.
Противовирусные средства неэффективны, а антибиотики бесполезны. Лечение сводится к снятию симптомов в острый период.
Периоду реабилитации следует больше уделить времени. Сначала, с целью ограничения параличей, двигательная активность сводится к минимуму. Затем, по мере восстановления, хороший эффект дают лечебная гимнастика, электростимуляция парализованных мышц, массаж и водолечение. Цель терапии: развивать и укреплять соседние участки мозга, чтобы они взяли на себя часть утраченных функций.
Из препаратов в этот период уместны следующие средства:
- стимулирующие проведение нервных импульсов;
- трофические, для улучшения питания;
- гормоны.
Способы лечения полиомиелита
К сожалению, отдельного специального способа вылечить полиомиелит не существует, поэтому, в первую очередь пациенту прописывают постельный режим, симптоматическое лечение, направленное на снижение температуры, устранение симптомов лихорадки, обезболивание. Пациенту стремятся повысить уровень комфорта, ускорить восстановление, при надобности применяют ИВЛ, позже добавляют посильные физические упражнения (физиотерапевтические методики, лечебную гимнастику) для профилактики деформации конечностей и потери мышечных функций.
При полиомиелите происходит гибель нервных двигательных клеток, наблюдаются, возникают отклонения со стороны функции мышечного аппарата, нередко сопровождающиеся трофическими и сосудистыми расстройствами. Чаще поражаются мышцы нижних конечностей.
Практика показывается, что больному необходимо систематическое восстановительное лечение, направленное на устранение патологических явлений со стороны центральной нервной системы и нервно-мышечной систем. В процессе лечения применяют сочетания лечебной физкультуры – лечебной гимнастики, физических упражнений в воде, ходьбы, массажа – с медикаментозным лечением и даже оперативным вмешательством.
ЛФК при заболевании полиомиелитом оказывает общее положительное воздействие на организм больного и приводит к нормализации ряда жизненных функций, способствует укреплению пораженных мышц, позволяет избежать появления контрактур и деформаций конечностей.
Кроме того, лечебная физическая культура при уже имеющихся нарушениях, поможет облегчить больному освоение навыков передвижения, самообслуживания, будет способствовать будущему физическому развитию ребёнка.
Комплексный подход к восстановлению складывается из следующих методов:
- Лечебная физкультура и массаж, направленные на улучшение трофики тканей, укрепление ослабленных мышц.
- Физиотерапевтическое лечение: лечение теплом, парафиновыми ваннами, электрофорезом, магнитотерапией, электростимуляцией, дарсонвализацией, лечебным плаванием, гидромассажными ваннами.
- Мануальная терапия
- Рефлексотерапия: иглоукалывание, лазеротерапия
Комплексное обследование и правильные методы восстановления после полиомиелита производятся в Центре восстановительной медицины в Набережных Челнах – специалисты Центра подберут необходимые способы облегчить жизнедеятельность и продлить комфортную жизнь пациенту, перенесшему полиомиелит.
Положительная динамика от физиотерапии, массажей, мануальной терапии отмечается у всех больных – эти методы помогают нарастить мышечную массу, увеличить двигательный диапазон, выровнять походку, избежать грубых контрактур. Методики лечебной физической культуры и массажей применимы на различных этапах болезни, они позволяют развить у больного компенсаторную приспособляемость и дать шанс на улучшение общего физического развития и здоровья. В Центре восстановительной медицины работают высококвалифицированные специалисты, которые вместе подберут программу реабилитации для больного, перенесшего полиомиелит.
Диагностика полиомиелита у детей
Опорно-диагностические признаки препаралитического периода:
- характерный эпиданамнез;
- синдром интоксикации;
- двухволновая лихорадка;
- слабо выраженный катаральный синдром;
- синдром поражения желудочно-кишечного тракта;
- болевой синдром (спонтанные мышечные боли в конечностях, спине).
Опорно-диагностические признаки паралитического периода полиомиелита:
- характерный эпиданамнез;
- острое развитие вялых парезов (параличей) с нарастанием в течение 1-2 дней;
- преимущественное поражение проксимальных отделов нижних конечностей;
- асимметричный и мозаичный характер распределения парезов и параличей;
- отсутствие расстройств чувствительности и нарушения функций тазовых органов;
- выраженный болевой синдром;
- раннее развитие трофических нарушений в пораженных конечностях.
Лабораторная диагностика полиомиелита
Применяют вирусологический, экспресс- и серологический методы.
Материалом для вирусологической диагностики являются фекалии и ликвор. Забор фекалий проводят при поступлении больных в стационар двукратно (2 дня подряд). До отправки в лабораторию материал хранят при температуре от 0 до +4° С.
“Дикие” и вакцинные штаммы различают с помощью полимеразной цепной реакции.
С целью экспресс-диагностики используют определение антигена полиовируса в фекалиях и ликворе с помощью ИФА.
При серологическом обследовании (РН, РСК) выявляют специфические антитела в крови и ликворе. Диагностическое значение имеет нарастание титра специфических антител в динамике заболевания в 4 раза и более.
На основании иммуноферментного анализа (ИФА) определяют типоспецифические антитела (IgM, IgG и IgA) в сыворотке крови и ликворе больного.
Анализ цереброспинальной жидкости в препаралитическом периоде отражает серозное воспаление мозговых оболочек. При люмбальной пункции ликвор вытекает под давлением, отмечается клеточно-белковая диссоциация (смешанный плеоцитоз до 100-300 кл в 1 мкл при нормальном или слегка повышенном содержании белка). В паралитическом периоде болезни выявляется белково-клеточная диссоциация (высокое содержание белка при нормальном или слегка повышенном цитозе лимфоцитарного характера).
В периферической крови специфические изменения отсутствуют: умеренный лейкоцитоз, относительный нейтрофилез.
При исследовании злектровозбудимости мышц выявляют все стадии качественных изменений (частичная, полная реакция перерождения, биоэлектрическое молчание).
Электромиографический метод уже в первые сутки появления параличей позволяет установить сегментарный (передне-роговой) уровень поражения.
Дифференциальная диагностика полиомиелита
Симптомы спинальной формы чаще приходится дифференцировать с острыми вялыми параличами энтеровирусной этиологии (ECHO, Коксаки, энтеровирусы 68-71 серотипов).
В отличие от полиомиелита острые вялые парезы энтеровирусной этиологии чаще развиваются без препаралитического периода, протекают без лихорадки и общей интоксикации. Двигательные нарушения проявляются легким вялым парезом с явлениями гипотонии и гипотрофии, высокими сухожильными рефлексами на пораженной конечности. В течение 2-4 нед. парез обычно восстанавливается, но может развиться незначительная атрофия мышц. Изменения в цереброспинальной жидкости отсутствуют. Окончательный диагноз устанавливается на основе эпидемиологического, вирусологического и серологического обследования больного.
Понтинную форму полиомиелита дифференцируют с невритом лицевого нерва другой этиологии (бактериальной, инфек-ционно-аллергической, травматической и др). Менингеальную форму дифференцируют с вирусными серозными менингитами различной природы (энтеровирусной, паротитной, аденовирусной и др.), а также бактериальными серозными менингитами (туберкулезной, боррелиозной и иерсини-озной этиологии).
Бульбарную форму дифференцируют с клещевыми нейроинфекциями, полинейропатиями при дифтерии, врожденной миастенией.
Теперь вам известны основные симптомы полиомиелита у детей, а также о том, как диагностируют заболевание.







