Причины развития дефекта межжелудочковой перегородки сердца
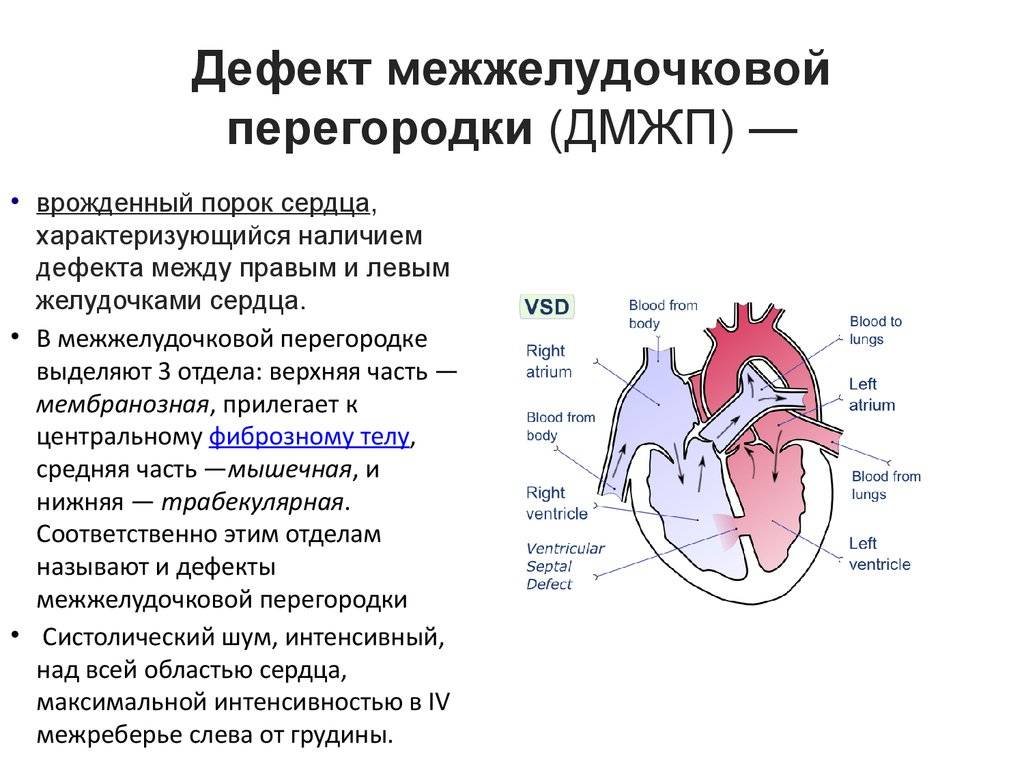
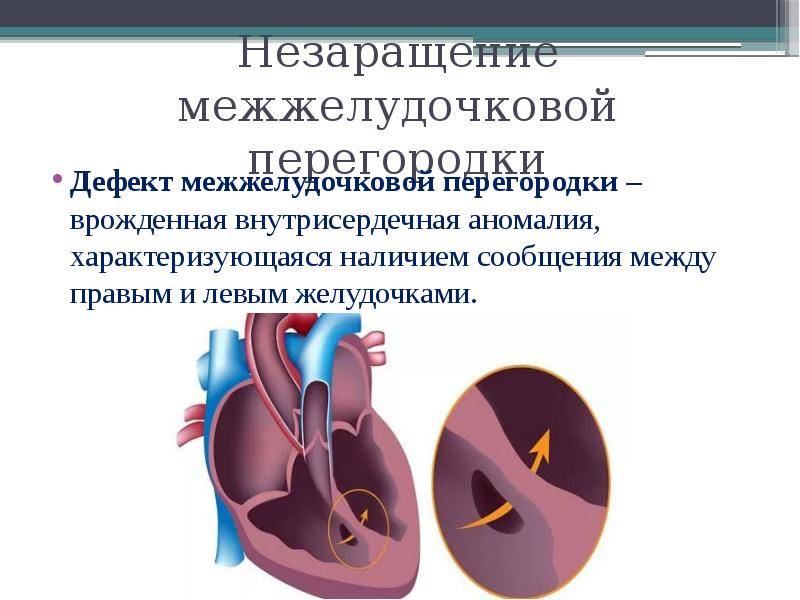
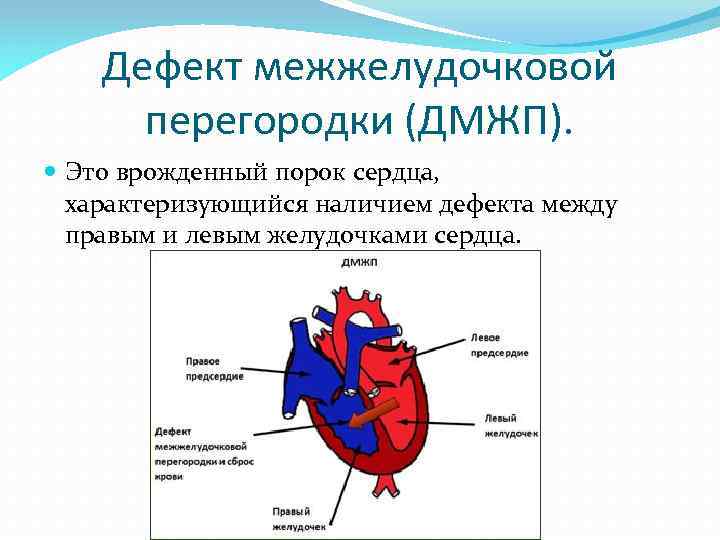
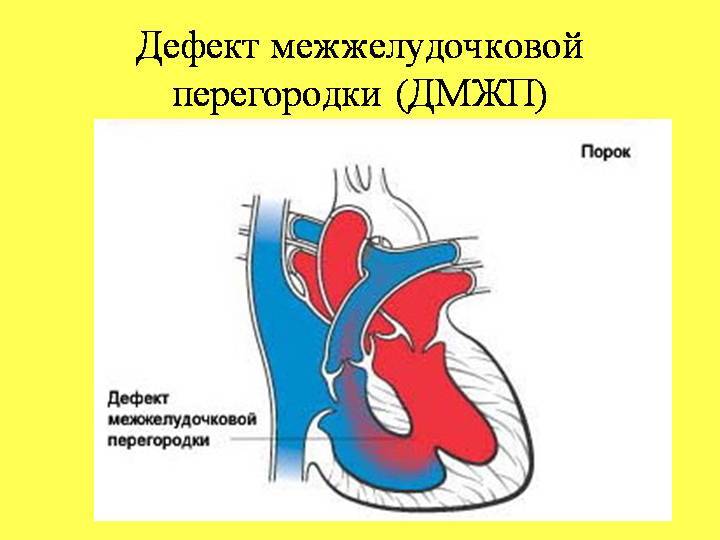
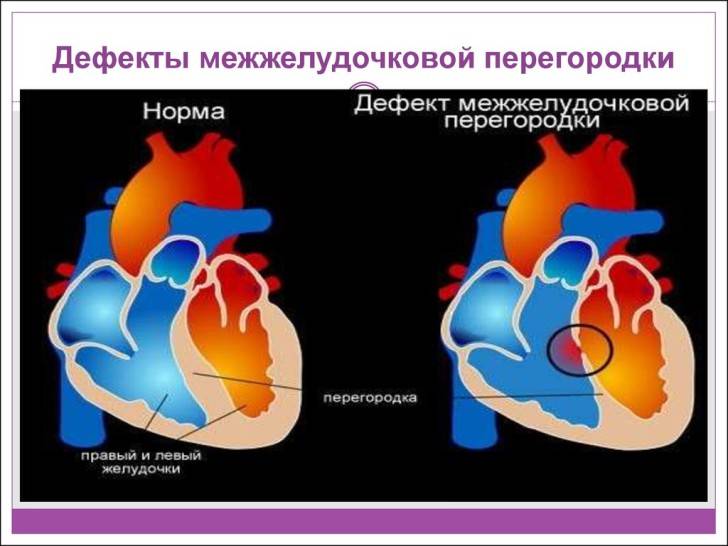
Дефект межжелудочковой перегородки сердца – заболевание, представляющее собой нарушение в строении органа. Это отверстие, формирующееся в перегородке, разделяющей правый и левый желудочки. Эта стенка развивается у плода на 4–5 неделе беременности. Если ее формирование задерживается, остается отверстие, называемое дефектом. Бывают ситуации, когда межжелудочковой перегородки нет совсем. Тогда получается один желудочек сердца.
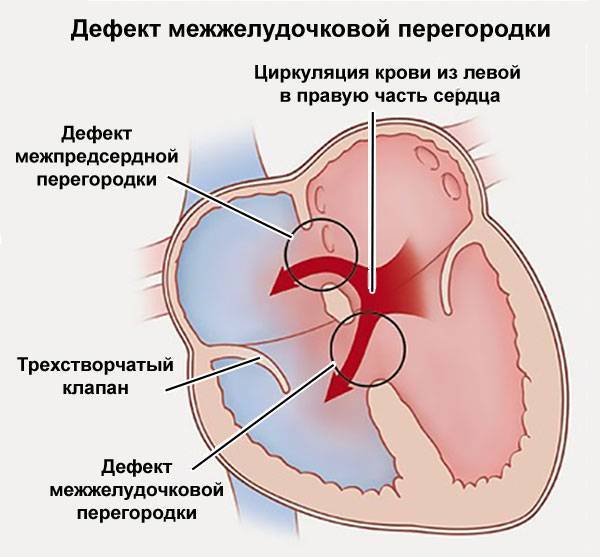
Особенности патологии заключаются в том, что при неправильном строении перегородки возникает сообщение обоих желудочков, имеющих существенную разницу в показателях давления. В результате нарушается движение кровотока и возникает серьезная перегрузка в работе сердца.
Дефект межжелудочковой перегородки является либо самостоятельным заболеванием, либо составной частью серьезных аномалий.
Причины
Обычно предпосылки к возникновению дефекта межжелудочковой перегородки проявляются у детей задолго до их появления на свет. Уже в первый триместр беременности, когда происходит закладка органов, могут быть обнаружены нарушения в формировании сердца.
Так как данная аномалия в основном встречается у плода в процессе внутриутробного развития, ее возникновению во многом способствуют нарушения в организме беременной женщины:
- Болезни инфекционного характера, перенесенные в первые недели беременности.
- Хронические недуги, особенно сердечная недостаточность и сахарный диабет.
- Сбои в работе эндокринной системы.
- Злоупотребление антибиотиками и лекарственными средствами, которые угнетающе воздействуют на эмбрион (гормональные препараты, лекарства против эпилепсии).
- Интоксикация организма.
- Сильный токсикоз на раннем сроке беременности.
- Недостаточный рацион питания.
- Изменения в функционировании организма женщины, обусловленные возрастом.
Неблагоприятными факторами для развития плода также являются:
- Радиационное воздействие.
- Генетическая предрасположенность.
Мышечный дефект межжелудочковой перегородки, диагностируемый у новорожденного, часто сопровождается другими сердечными пороками, которые формируются параллельно на этапе внутриутробного созревания плода.
В некоторых случаях патология сочетается с нарушениями развития, не связанными с функционированием сердца. Обычно данная болезнь диагностируется у детей, рожденных с заячьей губой, синдромом Дауна, а также у людей, имеющих нарушения в развитии почек.
Классификация
Дефект межжелудочковой перегородки классифицируется по нескольким параметрам. Основанием для классификации служат следующие характеристики:
- величина отверстия;
- анатомическое расположение;
- природа возникновения;
- характер течения.
Размер отверстия
Для определения величины дефекта его габариты сравниваются с диаметром аорты:
- малый дефект;
- средний;
- большой.
Анатомическое расположение
Локализация изменения межжелудочковой перегородки влияет на особенности течения болезни. В медицинской практике выделяют:
- Перимембранозный дефект (мембранозный), расположенный под аортальным клапаном в верхней части перегородки. Мембранозный дефект встречается в большинстве случаев.
- Мышечный дефект, локализующийся в мышечном отделе.
- Надгребневый дефект, формирующийся выше мышечного пучка.
Природа возникновения
Исходя из того, что послужило причиной формирования патологии, ее можно квалифицировать как:
Хадасса — это персонализированное лечение дефекта межжелудочковой перегородки у детей в Ираиле
В МЦ Хадасса вообще и в Центре кардиохирургии частности во время выбора тактики лечения применяется индивидуальный подход. Лечение подбирается, исходя из:
- возраста больного ребёнка,
- истории болезни и актуального состояния здоровья пациента;
- степени выраженности и локализации ДМЖП
- того, как пациент реагирует на прием лекарств, методики лечения и прочие терапевтические процедуры;
- дальнейшего прогноза по протеканию заболевания;
Индивидуальный подход позволяет в большой степени снизить количество послеоперационных осложнений.
- В первые три месяца жизни надлежит выполнять операцию только в случае выявления большого дефекта и проявления признаков сердечной недостаточности;
- В возрасте шести месяцев необходимость проведения оперативного вмешательства определяется на основании уровня давления в малом круге кровообращения;
- В возрасте до года не исключена вероятность самостоятельного закрытия отверстия, поэтому при невысоком давлении в легочном круге кровообращения и удовлетворительном физическом состоянии ребенка, операция не показана. При таких показателях оперативное лечение моет быть отсрочено до 5-летнего возраста.
Обследование
- рентгенография органов грудной клетки;
- электрокардиография;
- ЭХО-кардиография;
- УЗИ внутренних органов;
- нейросонография;
- КТ, МРТ;
- При низкой информативности неинвазивных методик используется катетеризация сердца;
- Консультация с кардиологом, кардиохирургом.
При развитии сердечной недостаточности основная задача лечения: стабилизировать состояние для проведения детального обследования и транспортировки в кардиохирургический стационар.
С этой целью пациента госпитализируют в реанимационное отделение, проводится терапия, направленная на предотвращение развития угрожающих жизни осложнений сердечной и дыхательной недостаточности.
Лечебные мероприятия назначаются в зависимости от клинической картины состояния. Обязательно выполнение общих мероприятий, таких как:
- Создания условий жизнедеятельности организму в условиях температурного комфорта, т. к. это уменьшает потребление кислорода.
- Инфузионная терапия проводится по общим показаниям, нулевой или отрицательный водный баланс.
- Антибактериальная терапия по общим показаниям.
- Контроль диуреза. При задержки воды организмом, появлении отёков назначают мочегонные, например, фуросемид.
- Лечение направлено на предотвращение развития осложнений со стороны легких, почек, печени, центрально-нервной системы.
- Выявление пороков развития других органов.
- Генетическое обследование.
Симптоматика

цианоз – симптом, свойственный всем “синим” порокам сердца
ДМЖП не причиняет проблем плоду и не мешает ему развиваться. Первые симптомы патологии появляются после рождения ребенка: акроцианоз, отсутствие аппетита, одышка, слабость, отеки живота и конечностей, тахикардия, замедленное психофизическое развитие.
У детей с признаками ДМЖП часто возникают тяжелые формы воспаления легких, которые плохо поддаются терапии. Врач, осматривая и обследуя больного ребенка, обнаруживает увеличенные размеры сердца, систолический шум, гепатоспленомегалию.
- Если имеется небольшой ДМЖП, развитие детей существенно не изменяется. Жалобы отсутствуют, одышка и небольшая утомляемость возникают только после физической нагрузки. Основными симптомами патологии являются систолический шум, который обнаруживается у новорожденных детей, распространяется в обе стороны и хорошо слышен на спине. Он в течение длительного времени остается единственных симптомом патологии. В более редких случаях при наложении ладони на грудь можно почувствовать небольшую вибрацию или дрожание. При этом симптомы сердечной недостаточности отсутствуют.
- Выраженный дефект проявляется у детей остро с первых дней жизни. Дети рождаются с гипотрофией. Они плохо едят, становятся беспокойными, бледными, у них появляется гипергидроз, цианоз, одышка сначала во время еды, а затем и в покое. Со временем дыхание становится учащенным и затрудненным, появляется приступообразный кашель, формируется сердечный горб. Появляются влажные хрипы в легких, увеличивается печень. Дети постарше жалуются на сердцебиение и кардиалгию, одышку, частые носовые кровотечения и обмороки. Они существенно отстают в развитии от своих сверстников.
Стадии развития заболевания:
- Первая стадия патологии проявляется увеличением размеров сердца и застоем крови в легочных сосудах. При отсутствии адекватной и своевременной терапии может развиться отек легких или пневмония.
- Вторая стадия заболевания характеризуется спазмом легочных и коронарных сосудов в ответ на их перерастяжение.
- При отсутствии своевременного лечения ВПС развивается необратимый склероз в легочных сосудах. На этой стадии заболевания появляются основные патологические признаки, а кардиохирурги отказываются от проведения операции.

нарушения при ДМЖП
По течению выделяют 2 вида ДМЖП:
- Бессимптомное течение выявляют по шуму. Оно характеризуется увеличением размеров сердца и усилением легочного компонента 2 тона. Данные признаки указывают на наличие ДМЖП небольшого размера. Требуется медицинское наблюдение в течение 1 года. Если шум исчезает, а другие симптомы отсутствуют, происходит спонтанное закрытие дефекта. Если шум остается, требуется длительное наблюдение и консультация кардиолога, возможно операция. Небольшие дефекты встречаются у 5% новорожденных и закрываются самостоятельно к 12 месяцам.
- Большой ДМЖП имеет симптоматическое течение и проявляется признаками сердечной недостаточности. Данные эхокардиографии указывают на наличие или отсутствие сопутствующих пороков. Консервативное лечение в ряде случаев дает удовлетворительные результаты. Если медикаментозная терапия неэффективна, показано оперативное вмешательство.
Симптомы и клинические проявления
Проявления зависят от обширности поражения, размеров окна в межпредсердной перегородке. Выделяют три формы патологического процесса. Малую, среднюю и тяжелую.
Незначительная
Малый дефект межжелудочковой перегородки у детей (болезнь Толочинова—Роже) не дает какой-либо симптоматики. Ребенок внешне здоров, активен. Ведет себя адекватно, физическое и психическое развитие в пределах возрастной нормы, потому заподозрить неладное практически невозможно, разве что провести электрокардиографию. обнаружение порока в такой форме — случайная находка.
В более сложных случаях, которые также относятся по разумению кардиологов к незначительной степени нарушения, возможен недостаточный набор веса, снижение аппетита ребенка. Не стоит рассматривать патологический процесс как нечто статичное, замершее в развитии. Вполне возможно усугубление с течением лет, по мере взросления.
Известно множество случаев, когда манифестация клинической картины порока происходила после пубертата, во взрослый период. Единственная надежная методика исключить нарушение — пройти эхокардиографию.
Средняя степень
Дает более выраженные симптомы, диаметр отверстия, как правило более 10 мм. Малая прибавка веса при нормальном или даже усиленном питании ребенка. Настораживающий признак. Обуславливается нарушением пищеварительного процесса, депонирования жиров, слабым ростом мышечной массы из-за недостаточного обмена веществ.
Бледность кожных покровов. При прогрессирующей декомпенсации порока усиливается, становится выраженной, постоянной. Рост числа дыхательных движений в минуту. ДМЖП у новорожденных дает тахипноэ более 40 вдохов, а у взрослых — свыше 20. По той же причине ребенок быстро устает при кормлении. Требуется делать перерывы в процессе приема пищи.
Повышенная потливость или гипергидроз. Обуславливается расширением, а затем сужением периферических сосудов, капилляров. В дыхательной деятельности участвуют вспомогательные мышцы: спины, плечевого пояса, брюшного пресса. Возможны нарушение сердечного ритма по типу брадикардии или тахикардии. Это не обязательный признак.
Выраженная или тяжелая степень нарушения
Бледность кожных покровов, также слизистых оболочек, десен. Цианоз носогубного треугольника. Посинение области вокруг рта. Признак недостаточного кровообращения, снижения гемодинамики. Нарушенное физическое и ментальное развитие, отставание без проявлений прочих патологий. Слабость, вялость. Ребенок практически не плачет, не капризный, плохо реагирует на внешние раздражители, много спит даже по мере взросления и предполагаемого увеличение времени бодрствования.
Поскольку ребенок не предъявляет жалоб, выявить нарушение и тем более определить его причину — сложная задача, целое искусство. Необходимо показать новорожденного или чуть подросшего пациента грамотному педиатру, а затем и кардиологу для решения вопроса о тактике терапии.
Симптомы у взрослых
ДМЖП у взрослого пациента всегда выраженный, что объясняется длительным течением нарушения. Среди проявлений:
- Боли в грудной клетке. Средней или малой интенсивности, практически не дают о себе знать большую часть времени. По продолжительности — около нескольких секунд, максимум минут. Стойкий болевой синдром говорит о развитии сторонних процессов или неотложных состояний (коронарная недостаточность в форме стенокардии или инфаркта).
- Слабость, сонливость, падение работоспособности. Невозможность выполнять бытовые обязанности.
- Апатичность, неделание что-либо делать.
- Одышка. На фоне покоя. Физическая нагрузка становится непосильной, даже незначительная. Вроде прогулки или подъема по лестнице на второй этаж.
- Нарушения сознания. Обмороки. Также головная боль, тошнота, обычно без рвоты, вертиго (невозможность ориентироваться в пространстве, земля уходит из-под ног, мир кружится).
- Аритмии по типу синусовой тахикардии. Прочие формы встречаются редко.
- Нарушение аппетита, по этой причине возможно снижение массы тела, довольно значительное за короткий промежуток времени.
- Рост артериального давления. Нарастание явлений дыхательной недостаточности, постоянная синюшность кожи. Это результат стабильной гипертензии в малом круге кровообращения. Без терапии приведет к осложнениям: легочному сердцу, смерти.
- ДМЖП у новорожденного можно выявить по объективным признакам. У взрослого — в том числе по симптомам, ощущениям пациента.
9.2. ТЕТРАДА ФАЛЛО
Тетрада Фалло – врождённый порок сердца, характеризующийся наличием четырёх компонентов: 1) большого высокорасположенного ДМЖП; 2) стеноза лёгочной артерии; 3) декстропозиции аорты; 4) компенсаторной гипертрофии правого желудочка.
Распространённость
Тетрада Фалло составляет 12-14% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
При тетраде Фалло аорта располагается над большим ДМЖП и над обоими желудочками, в связи с чем систолическое давление в правом и левом желудочках одинаковое (рис. 9-2). Главный гемодинамический фактор – отношение между сопротивлением кровотоку в аорте и в стенозированной лёгочной артерии.
 Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
• При небольшом сопротивлении в лёгочных сосудах лёгочный кровоток может быть вдвое больше кровотока в большом круге кровообращения, и насыщение артериальной крови кислородом может быть нормальным (ацианотичная тетрада Фалло).
• При значительном сопротивлении лёгочному кровотоку возникает сброс крови справа налево, в результате чего возникают цианоз и полицитемия.
Стеноз лёгочной артерии может быть инфундибулярным или комбинированным, реже клапанным (подробнее об этом см. в главе 8 “Приобретённые пороки сердца”).
При физической нагрузке происходит увеличение притока крови к сердцу, но кровоток через малый круг кровообращения не возрастает из-за стенозированной лёгочной артерии, и избыточное количество крови сбрасывается в аорту через ДМЖП, поэтому цианоз усиливается. Возникает гипертрофия, что приводит к усилению цианоза. Гипертрофия правого желудочка развивается вследствие постоянного преодоления препятствия в виде стеноза лёгочной артерии. В результате гипоксии развивается компенсаторная полицитемия – увеличивается количество эритроцитов и гемоглобина. Развиваются анастомозы между бронхиальными артериями и ветвями лёгочной артерии. У 25% больных обнаруживают правостороннее расположение дуги аорты и нисходящей аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Основной жалобой взрослых больных тетрадой Фалло является одышка. Кроме того, могут беспокоить боли в сердце без связи с физической нагрузкой, сердцебиение. Больные склонны к лёгочным инфекциям (бронхиты и пневмонии).
Осмотр
Отмечают цианоз, степень выраженности которого может быть различной. Иногда цианоз настолько выражен, что синеют не только кожные покровы и губы, но также слизистая оболочка полости рта, конъюнктива. Характерно отставание в физическом развитии, изменение пальцев (“барабанные палочки”), ногтей (“часовые стёкла”).
Пальпация
Обнаруживают систолическое дрожание во II межреберье слева от грудины над участком стеноза лёгочной артерии.
Аускультация сердца
Выслушивают грубый систолический шум стеноза лёгочной артерии во II-III межреберьях слева от грудины. II тон над лёгочной артерией ослаблен.
Лабораторные исследования
Общий анализ крови: высокий эритроцитоз, повышение содержания гемоглобина, СОЭ резко снижена (до 0-2 мм/ч).
Электрокардиография
Электрическая ось сердца обычно смещена вправо (угол α от +90° до +210°), отмечают признаки гипертрофии правого желудочка.
Эхокардиография
ЭхоКГ позволяет обнаружить анатомические составляющие тетрады Фалло.
Рентгенологическое исследование
Отмечают повышенную прозрачность лёгочных полей из-за уменьшения кровенаполнения лёгких. Контуры сердца имеют специфическую форму “деревянного башмака сабо”: уменьшенная дуга лёгочной артерии, подчёркнутая “талия сердца”, закруглённая и приподнятая над диафрагмой верхушка сердца. Дуга аорты может быть справа.
ОСЛОЖНЕНИЯ
Наиболее часто возникают инсульты, ТЭЛА, выраженная сердечная недостаточность, инфекционный эндокардит, абсцессы мозга, разнообразные аритмии.
ЛЕЧЕНИЕ
Единственный метод лечения – хирургический (радикальная операция – пластика дефекта, устранение стеноза лёгочной артерии и смещение аорты). Иногда хирургическое лечение состоит из двух этапов (первым этапом ликвидируют стеноз лёгочной артерии, а вторым проводят пластику ДМЖП).
Возможные осложнения

Дефекты маленького размера (до 2 мм) при нормальном состоянии малыша не являются угрозой для его жизни. Необходим регулярный осмотр, наблюдение у специалиста и способны со временем самопроизвольно купироваться.
Отверстия большого размера вызывают нарушение работы сердца, которое проявляется в первые дни жизни малыша. Дети с дмжп тяжело переносят простудные и инфекционные заболевания, зачастую с осложнениями на легкие, пневмонией. Они могут развиваться хуже сверстников, тяжело переносят физические нагрузки. С возрастом одышка возникает даже в состоянии покоя, появляются проблемы с внутренними органами из-за кислородного голодания.
Межжелудочковый дефект может вызывать серьезные осложнения:
- Легочную гипертензию – повышение сопротивления в сосудах легких, которое вызывает правожелудочковую недостаточность и развитие синдрома Эйзенменгера;
- Нарушение работы сердца в острой форме;
- Воспаление внутренней сердечной оболочки инфекционного характера (эндокардит);
- Тромбозы, угрозу инсульта;
- Сбои в работе сердечных клапанов, формирование клапанных сердечных пороков.
Чтобы минимизировать пагубные для здоровья малыша последствия, необходима своевременная квалифицированная помощь.
Последствия ДМПЖ
Небольшие рубцы не влияют на состояние малыша и не мешаю нормальному развитию, а также полноценной жизни крохи. Дефекты больших размеров деформированными краями возникает риск развития многих заболеваний, в том числе хронических:
- отставания в росте и психофизическом развитии малыша по сравнению со сверстниками;
- хроническая патология сердечно-сосудистой системы, а также лёгочной недостаточности;
- нарушение работы клапанной системы сердца;
- хронический эндокардит;
- развитие синдрома Эйзенменгера, хроническая лёгочная гипертензия;
- необратимые изменения строения лёгких;
- увеличивается риск развития инфаркта и инсульта.
Следует помнить про дмжп у плода – очень страшная и серьёзная патология и что прогноз заболевания напрямую зависит от заботы и внимания молодых родителей. Малыш с заболеванием ДМПЖ требует специального ухода, строгого соблюдения особого режима, специализированной диеты, лечебной гимнастики и так далее.
При появлении первых подозрений дефект межжелудочковой перегородки у новорождённого срочно следует обратиться за консультацией к педиатру, потому что высококвалифицированный специалист сможет правильно и своевременно оценить состояние ребёнка. Специалист должен назначить необходимое лечение в зависимости от тяжести заболевания – медикаментозное или оперативное.
Следует отметить грустные факты. Смертность в первый год жизни среди детей, страдающих ДМЖП с большими дефектам, достигает более 50%. Около 27 лет составляет средня продолжительность больных с этой патологией.
Когда состояние малыша позволяет провести оперативное вмешательство, врачи советуют не откладывать процедуру. Хотя специалисты считают что возраст между 1 и 2,5 годами самый походящий. В этот период ребёнок уже окреп и легче перенесёт процедуру, а также малышу будет легче забыть операцию. В таком случае психологическую травму ребёнок не испытает.
Показания для оперативного вмешательства.
 Наличие крупного отверстия.
Наличие крупного отверстия.
Кровь забрасывается из левого в правый желудочек.
Увеличение или отёк правого желудочка или предсердия.
Противопоказания к оперативному вмешательству.
Необратимые изменения в лёгочных сосудах лёгких.
Сепсис — Внутреннее заражение крови.
Оперативное вмешательство.
Операция проводится в два этапа. Детский хирург с помощью специальной тесьмы или толстой шелковой нити перевязывает несущую кровь от сердца к лёгким артерия, чтобы в лёгкие кровь временно не поступала. Эта процедура является подготовительным этапом перед операцией полного закрытия дефекта.
Операция в конечном счёте уменьшает впрыск крови в лёгочные отделы, а также снижает давление в левый желудочек. Малышу становится намного легче дышать. Процедура даёт возможность ребёнку чувствовать себя хорошо, следующий этап по устранению дефекта отложен на 6 месяцев.
Недостатки операции
 Малышу ровно как и родителям придётся перенести две операции. Во время операции увеличивается давление в правом желудочек, в результате чего желудочек растягивается и увеличивается в размерах. Перед операцией обязательно состоится беседа с анестезиологом чтобы подобрать анестетик. А также хирург осмотрит малыша и ответят вопросы родителей.
Малышу ровно как и родителям придётся перенести две операции. Во время операции увеличивается давление в правом желудочек, в результате чего желудочек растягивается и увеличивается в размерах. Перед операцией обязательно состоится беседа с анестезиологом чтобы подобрать анестетик. А также хирург осмотрит малыша и ответят вопросы родителей.
Операция проводится под общим наркозом. Анестетик внутривенно вводится в руку, и малыш не почувствует боли во время дальнейших процедур. Специалист должен точно отмерять дозу анестетика, чтобы наркоз не нанёс вреда ребёнку. Хирург делает ровный разрез вдоль грудины малыша, таки образом он получает доступ к сердцу и по инструкции подключит малыша к аппарату искусственного кровообращения.
Далее, следует гипотермия – искусственное снижение температуры тела малыша. Используя специальное медицинское оборудование, температуру крови малыша снижают до 13–15°C. При низкой температуре головной мозг намного легче переносит гипоксию или кислородное голодание.
Хирург будет аккуратно делать разрез в нижней части правого желудочка или выровняет стенки дефекта. Доктор наложит ровный шов, чтобы стянуть края. В случае, когда отверстие большое, врач использует синтетическую заплатку, чтобы закрепить наружную соединительную ткань.
Медикаментозное лечение
При высокой лёгочной гипертензии применяются вазодилататоры – препараты простагландина Е 1.
Механизм действия:
- улучшает микроциркуляцию, кровоток на периферии;
- снижает свёртываемость крови.
Осложнения:
- снижение АД, урежение частоты сердечных сокращений, нарушения ритма;
- остановка сердца;
- остановка дыхания;
- повышение температуры тела;
- судороги, нервное перевозбуждение, вялость, вялое состояние;
- диарея;
- отеки, гематурия, анурия;
- снижение уровня глюкозы и кальция крови;
- нарушения свёртывающей системы крови – ДВС-синдром, кровоизлияние в мозг, кровотечение, снижение количества эритроцитов, тромбоцитов;
- инфекционные осложнения.
У недоношенных детей риск осложнений значительно выше.
Лечение
Больным рекомендуют ограничить физическую нагрузку и регулярно посещать лечащего врача.
Консервативное лечение
Медикаментозная терапия не приводит к сращению дефекта, а лишь уменьшает проявления заболевания и риск развития тяжелых осложнений.
Сердечные гликозиды оказывают кардиотоническое и антиаритмическое действие, повышают работоспособность миокарда и обеспечивают эффективную деятельность сердца. К данной группе препаратов относятся: «Дигитоксин», «Строфантин», «Коргликон».
- Мочегонные препараты понижают кровяное давление, выводят лишнюю жидкость и соли из организма, снижая нагрузку на сердце и улучшая состояние пациента. Диуретики — одни из главных средств для лечения заболеваний сердца. Наиболее эффективные среди них: «Фуросемид», «Торасемид», «Индапамид», «Спиронолактон».
- Кардиопротекторы нормализуют метаболизм сердца, улучшают его питание, обладают выраженным защитным эффектом – «Триметазидин», «Рибоксин», «Милдронат», «Панангин».
- Антикоагулянты уменьшают свертываемость крови и препятствуют образованию тромбов – «Варфарин», «Фенилин».
- Бета-блокаторы нормализуют пульс, улучшают общее самочувствие, уменьшают боли в сердце – «Метопролол», «Бисопролол».
- Ингибиторы ангиотензин-превращающего фермента – «Каптоприл», «Эналаприл».
Хирургическое лечение
Показания к проведению операции:
- Наличие сопутствующих врожденных пороков сердца,
- Отсутствие положительных результатов от консервативного лечения,
- Рецидивирующая сердечная недостаточность,
- Частые пневмонии,
- Синдром Дауна,
- Социальные показания,
- Медленное увеличение окружности головы,
- Легочная гипертензия,
- Большой ДМЖП.
эндоваскулярная установка “заплатки” – современный метод лечения дефекта
Радикальная операция — пластика врожденного дефекта. Проводится она с использованием аппарата искусственного кровообращения. Небольшие дефекты ушивают П-образными швами, а отверстия большого размера закрывают заплатой. Разрезают стенку правого предсердия и через трехстворчатый клапан обнаруживают ДМЖП. Если такой доступ невозможен, вскрывают правый желудочек. Радикальная операция обычно дает хорошие результаты.
Эндоваскулярная коррекция дефекта проводится путем прокалывания бедренной вены и введения через тонкий катетер в сердце сетки, которой закрывают отверстие. Это малотравматичная операция, которая не требует длительной реабилитации и пребывания больного в реанимации.
Паллиативная операция — сужение просвета легочной артерии манжеткой, позволяющее уменьшить проникновение крови через дефект и нормализовать давление в легочной артерии. Это промежуточная операция, снимающая симптомы патологии и дающая ребенку шанс на нормальное развитие. Проводят операцию детям первых дней жизни, для которых консервативное лечение оказалось неэффективным, а также тем, кто имеет множественные дефекты или сопутствующие внутрисердечные аномалии.
Как проходит лечение?
Когда нет симптомов легочной гипертензии и отсутствии сердечной недостаточности можно избежать хирургического вмешательства. Показанием к оперативному лечению может быть развитие легочной гипертензии в школьном возрасте. Также необходима операция, если регулярно наблюдаются пневмонии, у ребенка отмечается отставание в развитии.
Показаниями для операции, если ребенку больше трех лет являются следующие показания:
- повышенная утомляемость;
- регулярные ОРВИ;
- пневмонии;
- развитие сердечной недостаточности;
- сердечный порок больших размеров.
Оперативное лечение предусматривает пластическую коррекцию ДМЖП. Хирургическое вмешательство выполняется посредством аппарата искусственного кровообращения. В случае диаметра патологии меньше пяти сантиметров, устранение происходит с помощью ушивания П-образными швами. Когда порок превышает диаметр пять сантиметров, то проводится закрытие заплатой. Подобная операция предусматривает использование специального биологического материала, который со временем закрывается тканевой структурой.
К радикальным операциям для устранения сердечного порока относятся:
- Ушивание П-образными швами.
- Пластическая корректировка сердечного дефекта.
- Хирургическое вмешательство, что проводится на открытом сердце.
Об оперативном лечении ДМЖП у младенцев расскажет видеоролик.
Видео — Дефект межжелудочковой перегородки
Чтобы избежать развития сердечного порока у младенца, рекомендовано проводить профилактические мероприятия еще на этапе планирования беременности. Таким образом, женщине необходимо придерживаться здорового образа жизни, исключить вредные привычки, наблюдаться у специалиста (исключать любые инфекционные заболевания).
Особенности
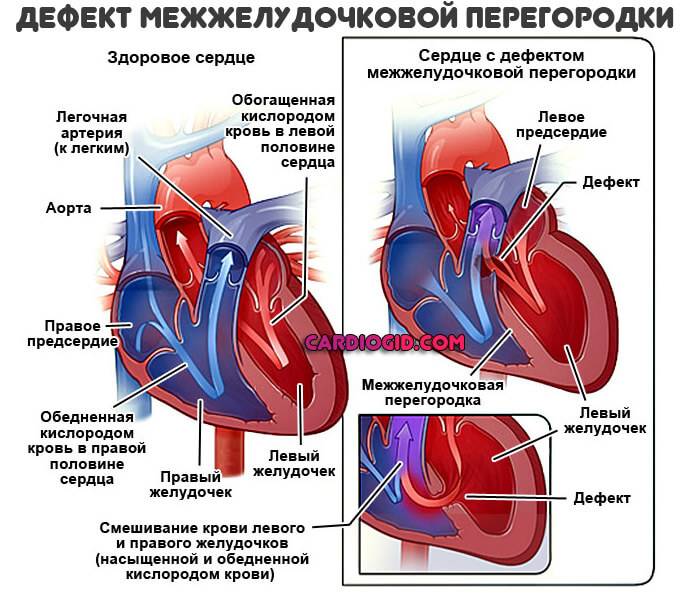
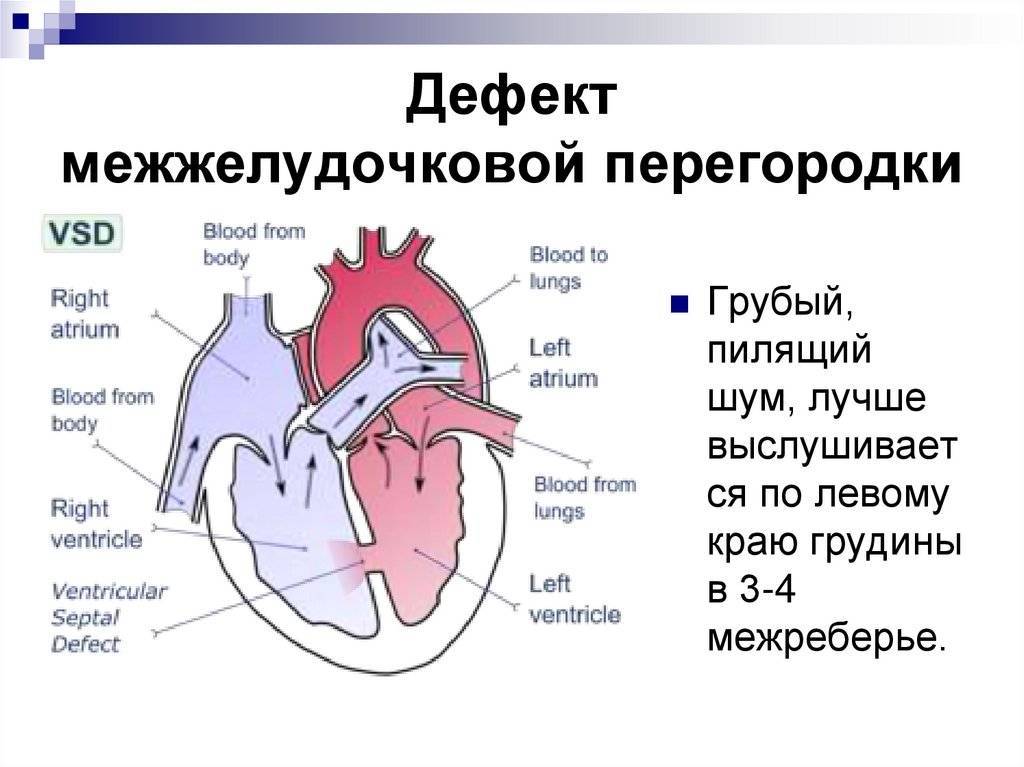
Дмжп является к врожденным порокам сердца (впс). В результате патологии образуется отверстие, соединяющее нижние камеры сердца: его желудочки. Уровень давления в них разный, из-за чего при сокращениях сердечной мышцы немного крови из более мощной левой части попадает в правую. В результате ее стенка растягивается и увеличивается, нарушается кровоток малого круга, за который отвечает правый желудочек. Из-за повышения давления венозные сосуды перегружаются, возникают спазмы, уплотнения.
Левый желудочек отвечает за кровоток в большом круге, поэтому он мощнее и имеет более высокое давление. При патологическом протекании артериальной крови в правый желудочек необходимый уровень давления снижается. Для поддержания нормальных показателей желудочек начинает работать с большей силой, что еще прибавляет нагрузку на правую часть сердца и приводит к его увеличению.
Количество крови в малом круге возрастает и правому желудочку приходится повышать давление, чтобы обеспечить нормальную скорость прохождения по сосудам. Так возникает обратный процесс – давление в малом круге теперь становится выше и кровь из правого желудочка протекает в левый. Обогащенная кислородом кровь разбавляется венозной (обедненной), в органах и тканях возникает недостаток кислорода.
Такое состояние наблюдается при больших отверстиях и сопровождается нарушением дыхания и сердечного ритма. Зачастую диагноз ставится в первые несколько дней жизни малыша, и врачи начинают незамедлительное лечение, готовят к операции, при возможности избежать операции проводят регулярное наблюдение.
Дмжп маленьких размеров может сразу не проявиться, или не диагностируется по причине слабо выраженной симптоматики
Поэтому важно знать о возможных признаках наличия этого вида впс, чтобы своевременно принять меры и провести лечение ребенка