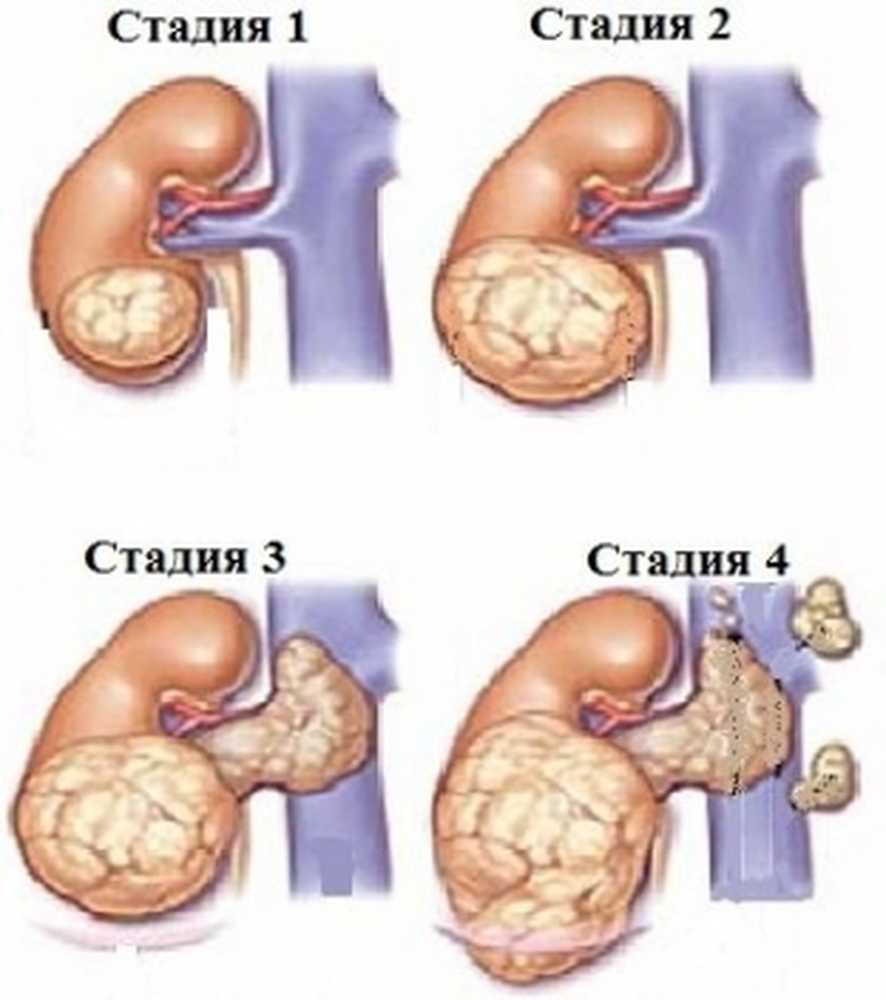
Нефробластома симптомы
Нефробластома долгое время может развиваться абсолютно бессимптомно. Однако, обнаруженная в области брюшины безболезненная, гладкая, плотная и имеющая неровную поверхность опухоль, относится к первым признакам нефробластомы.
Зачастую в течение нескольких месяцев и даже лет не выявляются характерные симптомы злокачественной аномалии в организме. Однако патологическая опухоль продолжает медленно расти, а прогрессирование набирает настолько быстрые темпы, что приводит к значительному увеличению нефробластомы. При этом во время пальпации можно обнаружить новообразование в области брюшины.
Субъективное состояние пациента можно рассматривать как удовлетворительное. При незначительных объёмах, нефробластома не вызывает дискомфортных ощущений, а уже с их увеличением визуально обнаруживается асимметрия живота и прощупывание самой опухоли.
Выраженные симптомы интоксикации выявляются только в запущенных и тяжёлых случаях. У 25% пациентов диагностируют макрогематурию, которая вызывает подкапсульный разрыв опухоли, и повышение давления, связанного с гиперренинемией.
Так как нефробластома распространяется по организму через кровь и лимфу, то происходит поражение лимфоузлов в воротах почек, печени и парааортальных узлов. Иногда тромб в виде опухоли попадает в нижнюю часть полой вены.
Также могут наблюдаться расстройства желудочно-кишечного тракта, лихорадочное состояние, боли в области живота и недомогание с повышенным артериальным давлением.
Для диагностирования нефробластомы уделяют особое внимание сбору анамнеза пациента. Важным моментом считаются перенесенные инфекции, наследственный фактор, связанный со злокачественной патологией, и наличие врождённой аномалии. А для дифференцирования диагноза исключают нейробластому, спленомегалию, гепатомегалию, поликистоз и гидронефроз
А для дифференцирования диагноза исключают нейробластому, спленомегалию, гепатомегалию, поликистоз и гидронефроз.
При нефробластоме в 15% случаев выявляют с помощью рентгенографии имеющиеся кальцификаты. Назначение ультразвуковой томографии помогает определить патологию в 10% случаев именно тогда, когда почка не отображается на пиэлограмме. КТ определяет границы опухолевого образования и в почке, и вокруг неё, выявляет поражённые лимфоузлы, печень и даёт возможность проследить состояние другой почки.
У пациентов с нефробластомой отмечается анемия в результате гематурии. А вот чтобы исключить данную патологию назначают исследование мочи на наличие катехоламинов.
К редким клиническим признакам относится повышенное артериальное давление, которое нормализуется после удаления почки.
Нефробластома иногда протекает параллельно с синдромом гломерулосклероза и синдромом-Драш.
Что представляет собой заболевание
Нефробластому именуют также опухолью Вильмса — по фамилии немецкого врача, впервые описавшего неоплазию. Ещё одно название — эмбриональная нефрома. Новообразование диагностируют преимущественно в раннем детском возрасте и традиционно патология относится к педиатрии. У взрослых патологию выявляют исключительно редко.
Обычно болезнь поражает одну почку, иногда — сразу две. Характерной особенностью опухоли является её склонность к метастазированию, особенно в лёгкие. Прогноз патологии у взрослых онкобольных намного серьёзнее, чем у детей. Это связано отчасти с тем, что у пациентов старше 15 лет опухоль обычно диагностируют на поздних стадиях, когда она достигла крупных размеров и метастазировала в отдалённые органы. Однако неоплазия, обнаруженная в зрелом возрасте, даже на ранних стадиях всегда имеет менее оптимистичные прогнозы, чем у малышей.
Нефробластома — опухоль почки, которую диагностируют преимущественно у детей
Нефробластома считается наиболее злокачественной почечной опухолью, при этом образование имеет сложное строение: в его состав входят эпителиальные, стромальные и эмбриональные клетки. Морфологическое строение нефробластомы может быть очень разнообразным, обычно она имеет смешанный многокомпонентный клеточный состав. Наиболее частым компонентом образования являются бластные клетки (недифференцированные незрелые клетки костного мозга).
Новообразование, как правило, солидное, то есть локализуется внутри почки, в исключительно редких случаях встречаются экстраренальные (вне почки) нефробластомы, причём выявляются они только у взрослых. Неопластический узел покрыт плотной внешней оболочкой — капсулой, целостность которой в процессе роста опухоли не нарушается. Нефробластома увеличивается в размерах не очень быстро. Но со временем она может достичь очень большой величины, при этом сдавливать паренхиму почки, кровеносные и лимфатические сосуды, соседние органы.
Диагностика нефробластомы в Израиле
Предварительный диагноз ставится на основании результатов обследования, привезенных родителями с собой, и данных первичного осмотра ребенка врачом МЦ “Ихилов”. Точный – выставляется только по итогам диагностических исследований, назначенных специалистами клиники.
- Лабораторные анализы крови (общий и биохимия) и мочи (общий);
- Генетическое тестирование;
- Исследование крови на онкомаркеры;
- УЗИ органов брюшной полости;
- Изотопная рентгенография внутренних органов;
- Экскреторная урография;
- Венокаваграфия;
- Рентгенография грудной клетки;
- МРТ / КТ почек;
- Гистологический анализ биоптата (привезенного с собой или взятого на месте при биопсии);
- Сцинтиграфия скелета.
Способы терапии
Лечебная тактика включает в себя комбинацию хирургического и химиотерапевтического методов. Таким образом, удается достичь уменьшения первичной опухоли с помощью лекарственных препаратов, при этом повышается успех операции.
Лечение нефробластомы подбирается индивидуально, зависит от результатов морфологического исследования, наличия метастазов, работы внутренних органов.
Способы лечения являются довольно агрессивными, поэтому уделяется особое внимание снижению риска осложнений и побочных действий
Предоперационная химиотерапия
 Целью является уменьшение размеров опухоли и снижение риска метастазирования злокачественных клеток во время проведения хирургического вмешательства.
Целью является уменьшение размеров опухоли и снижение риска метастазирования злокачественных клеток во время проведения хирургического вмешательства.
Длительность курса составляет один месяц, при наличии метастатического поражения может быть продлен на две недели.
Младенцам, возраст которых не достиг шести месяцев, а также подросткам (старше 16 лет) предоперационная химиотерапия не проводится.
Оперативное вмешательство
Хирургическое лечение направлено на полное удаление опухоли. Полученный материал отправляют на гистологическое исследование, молекулярно-генетический анализ.
Объем операции зависит от количества пораженных органов (односторонний или двухсторонний процесс). При одностороннем процессе выполняют нефрэктомию (удаление опухоли с почкой, рядом расположенной клетчаткой, лимфоузлами).
Через некоторое время вторая почка гипертрофируется (увеличивается в размерах), чтобы полностью заместить работу удаленного органа.
Если опухоль Вильмса имеется в обеих почках, то объем операции решается индивидуально. Целью операции является сохранение наименее пострадавшего органа.
Наличие метастатического поражения является показанием для хирургического лечения (удаление части легкого, печени).
Послеоперационная химия
 Проводится в обязательном порядке практически во всех случаях. Исключением является новообразование в одной почке, обладающее низкой степенью злокачественности.
Проводится в обязательном порядке практически во всех случаях. Исключением является новообразование в одной почке, обладающее низкой степенью злокачественности.
Длительность химиотерапевтического курса определяется вариантом опухоли, ее размеров на момент хирургического лечения и степенью распространенности.
Новообразования с низкой и средней степенью злокачественности, которые не дали отдаленного метастатического поражения (печень, легкие) лечатся двумя цитостатическими препаратами (винкристином и актиномицином-Д).
Высокая степень злокачественности опухоли и более поздние стадии болезни лечатся четырьмя цитостатиками.
Лучевое облучение
Назначается пациентам с опухолью Вильмса промежуточной и высокой степенью злокачественности. Облучающая доза от пятнадцати до тридцати грей.
Лучевая терапия проводится локально. При разрыве опухоли во время проведения оперативного вмешательства облучается вся брюшная полость. При наличии метастазов участки поражения также подлежат облучению.
Народная медицина
 Народная медицина используется только в комплексе с традиционным лечением для облегчения симптомов, стимуляции работы почек.
Народная медицина используется только в комплексе с традиционным лечением для облегчения симптомов, стимуляции работы почек.
Перед употреблением лекарственных растений требуется консультация лечащего врача.
Рыльца кукурузы способствуют улучшению микроциркуляции. Рекомендовано употребление в виде настоя.
Чтобы его приготовить, нужна одна столовая ложка травы и один стакан кипятка.
После того как к рыльцам кукурузы добавили кипяток, необходимо полученную смесь варить в течение двадцати минут, затем настоять в течение получаса и процедить. Режим приема: по две столовые ложки каждые три часа.
Положительно на работу почек влияет настой из пустырника, корней и плодов шиповника, обыкновенной трехцветной фиалки, хвоща полевого и зверобоя. Все ингредиенты берутся в равном количестве. Одна столовая ложка сбора заливается одним стаканом кипятка, затем варится в течение пятнадцати минут.
После того, как отвар остыл, нужно его процедить. Режим приема: две столовые ложки до восьми раз в сутки. Длительность курса составляет около полугода. Каждый месяц следует делать перерыв длительностью семь дней.
Осложнения нефробластомы
К первичным закономерным осложнениям относится артериальная гипертензия, которая возникает в результате усиленной продукции почками веществ, сужающих просвет сосудов и повышающих давление. Не менее опасным осложнением считается почечное кровоизлияние в область лоханочной системы, возникающее при повреждении мембран клубочков. Впоследствии возникает анемия постгеморрагического характера.
Типичным осложнением опухолевого процесса в почках являются метастазы (регионарные и отдаленные) на поздних этапах развития болезни. Нельзя оставить без внимания риск развития мочекаменной патологии и вторичный инфекционный процесс – эти заболевания при нефробластоме протекают особенно тяжело.
Почему дети заболевают нефробластомой?
Никто точно не знает, почему у детей появляется опухоль Вильмса. Но исследования показали, что определёные ы и , когда они изменяются, влияют на появление опухоли. Сегодня больше всего изучен так называемый на одиннадцатой хромосоме. Он важен для нормального развития почек у детей. И если в нём происходят какие-то изменения, то могут появляться опухоли и/или другие аномалии (дефекты развития). Учёные также нашли другие гены на одиннадцатой хромосоме и на других хромосомах, которые участвуют в процессе образования опухоли Вильмса. Если в ДНК происходят другие мутации, то они также увеличивают предрасположенность к появлению нефробластомы. Данные из современных исследований говорят о том, что сначала должно произойти и совпасть несколько генетических изменений (мутаций), прежде чем вырастает опухоль Вильмса.
Опухоль Вильмса часто находят у детей (примерно 10-15 %), у которых есть одна из наследственных болезней. Специалисты такие болезни называют , потому что у них есть предрасположенность к появлению разных опухолей. Наследственными опухолевыми синдромами, у которых может быть связь с нефробластомой, являются, например, , , , , и другие, ещё более редкие синдромы. Все эти болезни играют роль лишь у небольшого количества пациентов. У них есть не только повышенная предрасположенность к злокачественным опухолям. Эти синдромы также сопровождают разные аномалии развития органов.
Кроме того есть семьи, где часто заболевают нефробластомой из-за определённой наследственной предрасположенности. При этом у человека нет какой-либо аномалии развития органов, что обычно наблюдается при ах. В целом это около 1-2% всех детей с опухолью Вильмса, в основном у них болезнь поражает две почки (билатеральная нефробластома). У большинства детей опухоль Вильмса появляется впервые (врачи используют в этом случае термин “спорадически”). То есть у них нет ни врождённого ракового синдрома, ни какой-то другой семейной предрасположенности. По современным научным данным нет связи между появлением нефробластомы и факторами окружающей среды (экологические факторы).
Полезно знать: для детей, у которых есть определённая генетическая предрасположенность к возможному появлению опухоли Вильмса, работают специальные скрининговые программы по выявлению возможных опухолей на ранней стадии. Также им необходимо пройти генетическую консультацию у врача-антропогенетика (см. раздел „Как ставят диагноз болезни“).
Лечение на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

Симптомы рака почки: когда нужно посетить врача?
В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Современные методы диагностики нефробластомы
Следующие лабораторные исследования показаны пациентам с опухолью Вильмса:
- Полный анализ крови.
- Химический профиль крови — в том числе — тесты функций почек и рутинные измерения электролитов и кальция.
- Анализ мочи.
- Коагуляционные исследования.
- Цитогенетическое исследование, в том числе на удаление 1р-16q генотипа.
Визуальные исследования:
Четырех проекционная рентгенография грудной клетки.
Результаты могут указать на метастазы в легких. Пациенты с поражением легких на рентгенограмме традиционно подвергаются лучевой терапии целого легкого.
Почечное УЗИ
Является часто первоначальным методом исследования, так как оно не подвергает детей вредному воздействию излучения. В режиме реального времени УЗИ является относительно недорогим способом помочь определить проходимость нижней полой вены. При вовлечении сосуда в опухоль, проксимальная протяженность тромба должна быть установлена до операции, вследствие риска распространения опухоли в правое предсердие.

Брюшная компьютерная томография (КТ)
Помогает в определении происхождения опухоли, вовлечения лимфатических узлов, двустороннего поражения почек, вторжении в крупные сосуды, например, нижнюю полую вену, а также — метастазы в печени.
Если результаты КТ грудной клетки положительны, а рентгенографические данные отрицательны, строго рекомендуется биопсия поражений, найденных на КТ грудной клетки.
Брюшная магнитно-резонансная томография (МРТ).
Наиболее чувствительный метод для определения проходимости вены и может быть важным фактором при определении уровня вторжения в нее. Опухоль Вильмса демонстрирует низкую интенсивность сигнала на T1-взвешенных изображениях и высокой интенсивностью сигнала на Т2-взвешенных изображениях.
Хирургическое обследование и биопсия
Гистологическое подтверждение опухоли Вильмса является довольно существенным фактором. Пациенты с подозрением на опухоль Вильмса сразу прдвергаются нефрэктомии. Во время этой процедуры, проводится контралатеральное обследование почек, дабы гарантировать, что болезнь на самом деле односторонняя. При этом образцы биопсии регионарного лимфатического узла показывают отрицательный результат.

В отличие от немедленной операции, большинство европейских центров ставят предполагаемый диагноз опухоли Вильмса на основе только визуальных методов диагностики. Клиницисты в Европе предпочитают химиотерапию до полного удаления почки.
Чрескожная биопсия обычно не рекомендуется и на самом деле может осложнить лечение, вызвав предоперационный разлив опухоли, требуя проведения лучевой терапии всей брюшной полости.
Гистологические исследования
Как уже говорилось выше — классический гистологический шаблон в диагностике опухоли Вильмса является трехлойным и состоит из эпителиальных, бластемальных и стромальных элементов. Примерно 90% всех опухолей почек указывают именно на такие тканевые особенности.
Около 3-7% опухолей Вильмса характеризуются анапластическими изменениями. Если эти изменения присутствуют диффузно по всей опухоли, они служат причиной предполагать неблагоприятный исход. Нефробластомы с анапластическими изменениям очень агрессивны в прогнозе и являются инициаторами высокой летальности.
Улучшенная гистопатологическая классификация детских опухолей почек не только помогла определить соответствующие стратегии лечения для этих пациентов, но также внесла свой вклад в понимание молекулярных генетических событий, лежащих в основе опухоли Вильмса.

Например, нефрогенные остатки (оставшиеся эмбриональные клетки, из которых зарождалась мочеполовая система) и диспластические поражения метанефрического происхождения, в настоящее время считаются предраковыми вестниками. Эти поражения наблюдаются примерно у одной трети пациентов, пострадавших от нефробластомы.
Отношения между патологией нефрогенных остатков, опухолью и врожденными расстройствами представляет особый интерес. Эти ассоциации были полезны при оценке потенциальной корреляции между фенотипом нефробластомы у одного пациента и молекулярно-генетических событий, ведущих к развитию этой же опухоли у другого больного.
Дети моложе 12 месяцев с диагнозом перилобарных нефрогенных остатков имеют заметно повышенный риск развития контралатеральной опухоли Вильмса.
Читайте далее:

Симптомы и стадии развития рака поджелудочной железы

Что такое рак яичников – особенности болезни, симптомы, диагностика и стадии развития
Способы лечения опухоли Вильмса в зависимости от стадии заболевания
Принципы терапии
При опухоли Вильмса назначается комбинированная терапия, которая включает в себя:
- оперативное вмешательство;
- лучевую терапию;
- прием цитостатиков.
Детям, которые не достигли 1 года, операцию выполняют без предварительного лечения химиопрепаратами. Во время хирургического вмешательства обязательно проводят ревизию обеих почек.
Химиопрепараты
Чтобы предотвратить разрастание почечной опухоли, назначают цитостатики – химиопрепараты с противоопухолевой активностью, которые препятствуют делению и росту раковых клеток. Для лечения нефробластомы назначаются:
- Доксорубицин;
- Циклофосфамид;
- Адрибластин;
- Бластокарб РУ;
- Платикарб;
- Карбоплатин;
- Этопозид.
При высокой степени злокачественности нефробластомы прибегают к полихимиотерапии, в рамках которой одновременно используют 3-4 цитостатика. Продолжительность лечения перед оперативным вмешательством составляет 4 недели. При метастазах в других органах курс продлевают до 6 недель.
Радиационное облучение
Опухоль Вильмса у взрослых нередко рецидивирует, поэтому после хирургического вмешательства им назначают радиотерапию. Ее суть заключается в обработке очагов поражения ионизирующим излучением, которое вызывает гибель раковых клеток.
Метод лучевой терапии зависит от стадии заболевания. При раке почек чаще используются такие типы радиотерапии:
- дистанционная;
- внутритканевая;
- близкофокусная.
Терапевтический эффект основан на разрушении ДНК атипичных клеток, из которых состоит нефробластома.
При лечении маленьких детей облучают исключительно область поражения. Доза ионизирующего облучения варьируется в пределах 15-30 Гр. Благодаря лучевой терапии вероятность повторного формирования опухоли в почке снижается на 45-60%.
Хирургическое вмешательство
Основная цель хирургического лечения – удаление новообразования с последующим гистологическим анализом тканей. Выбор оперативной методики зависит от:
- локализации нефробластомы;
- стадии онкопроцесса;
- возраста больного.
Раньше опухоль Вильмса у детей удаляли вместе с пораженной почкой. Сейчас отдают предпочтение органосохраняющим операциям – частичной нефрэктомии. В случае поражения обеих почек и окружающих тканей органы удаляют вместе с регионарными лимфоузлами.
После двухсторонней нефрэктомии требуется гемодиализ и постановка в очередь на трансплантацию почки. Во время реабилитации дети и взрослые проходят повторный курс химио- или радиотерапии.
Гемодиализ
Гемодиализ – физиотерапевтическая процедура, во время которой происходит внепочечное очищение крови от:
- продуктов распада белков;
- калия;
- креатинина;
- мочевины;
- азотистых веществ.
Во время процедуры в локтевую вену больного вводят катетер, через который кровь поступает в аппарат искусственной почки. Проходя через систему фильтров, она очищается от метаболитов, после чего возвращается в организм пациента. Продолжительность процедуры варьируется в пределах от 3 до 5 часов. Для поддержания водно-электролитного баланса в кровяное русло вводят питательные растворы.
Больные находятся на гемодиализе до тех пор, пока им не будет трансплантирована донорская почка.
Диета
После лечения нефробластомы необходимо соблюдать диету. Она нацелена на:
- восполнение дефицита полезных веществ;
- уменьшение нагрузки на прооперированные почки;
- укрепление общего и местного иммунитета.
Из рациона временно исключаются:
- поваренная соль;
- цитрусовые;
- жирное мясо;
- кондитерские изделия;
- копчености;
- алкоголь;
- кислые овощи и фрукты.
Большинству пациентов с раковым поражением почек назначается диета №7 по Певзнеру. Основу питания составляют блюда из отварных или тушеных овощей, вареного диетического мяса и каш на воде. Энергетическая ценность дневного рациона не должна превышать 2400-2500 ккал.
Объем потребляемой жидкости зависит от остаточного диуреза. После органосохраняющей операции разрешается выпивать не более 1 л жидкости в сутки.
Способы распознать нефробластому
Непонятное образование в животе у ребёнка — повод для обращения к специалисту. Необходимый перечень обследований должен выполнить две задачи: установить, какой орган поражён, и степень распространения опухоли. В этом случае назначаются анализы и инструментальные исследования:
осмотр врача — отправная точка поиска причины любой болезни. У ребёнка довольно просто прощупать в животе нормальные органы. Опухоль Вильмса может занимать большую часть живота. Часто врач констатирует его увеличение невооружённым глазом. Кроме того, у мальчиков специалист тщательно исследует мошонку. Наличие варикоцеле заставляет врача предположить диагноз нефробластомы;
кровь в обязательном порядке исследуется при подозрении на онкологическое заболевание. Методика общего анализа позволяет выявить малокровие — низкое содержание красных клеток эритроцитов и гемоглобина. Для опухолей характерно увеличение СОЭ (скорости оседания эритроцитов);
- биохимия крови используется не для подтверждения диагноза, а чтобы понять, насколько почки способны выполнять свою работу по выведению из организма шлаков и токсинов;
анализ мочи — более специфичное исследование для диагностики нефробластомы. В осадке мочи специалист обнаруживает эритроциты (гематурия) – красные клетки из разрушенных опухолью сосудов, которые в нормальных условиях должны отсутствовать;
- более точно определить степень гематурии поможет ряд специфических анализов мочи по методике Нечипоренко, Амбурже, Аддис-Каковского. Результат, подготовленный лаборантом, позволит врачу точнее представить картину распространения опухоли;
- кровь используется для установления наследственной природы болезни. Метод полимеразной цепной реакции способен выявить неправильные гены, имеющиеся в отдельных участках хромосом;
ультразвук — самый простой и безопасный способ получить картину строения внутренних органов живота. Метод позволяет не только выявить опухоль, но и установить степень её распространения;
- экскреторная урография — способ выявления не опухоли как таковой, а здоровых участков почки. Злокачественные клетки не будут взаимодействовать с рентгенконтрастным препаратом, оставляя на снимках тёмные пятна;
- нефросцинтиграфия — обследование, во многом похожее на предыдущее. Только вместо рентгенконтрастного используется радиоактивный препарат. Нефробластома при этом имеет вид тёмного участка на фоне нормальной ткани почки;
томография — наиболее информативный метод выявления опухоли Вильмса. Серия реконструированных снимков позволяет увидеть опухоль со всех сторон, оценить её размеры и степень вовлечённости соседних органов и лимфатических узлов. В большинстве случаев используется введение рентгенконтрастного препарата;
- ангиография — прицельное исследование сосудов почек при помощи рентгеновских лучей и специального препарата. Однако в настоящее время этот метод используется реже в связи с возрастающими возможностями томографии.
Опухоль Вильмса необходимо отличать от следующих заболеваний:
- поликистоза — почка увеличена и заполнена замкнутыми полостями с жидкостью;
гидронефроза — почка страдает из-за критического расширения лоханки и чашек;
- абсцесса почки — локального скопления воспалительной жидкости в ткани почки;
- опухоли лоханки и мочеточника.
Гидронефроз — видео
https://youtube.com/watch?v=QsDmlPcpB18
Забор клеток опухоли для микроскопического исследования (биопсия) в настоящее время используется редко, поскольку такая мера может спровоцировать распространение новообразования. Исследование опухоли проводится после её удаления из организма.
Факторы, влияющие на развитие нефробластомы
Все клетки в организме когда-то произошли из одной единственной — зиготы, получившейся в результате слияния яйцеклетки и сперматозоида. Сорок шесть хромосом в этой зиготе определяют все дальнейшее развитие этого конкретного организма. За этими хромосомами стоят гены, которые руководят ростом плода, развитием новорождённого, ребёнка и взрослого. Нефробластома — результат влияния неправильных генов.
Опухоль Вильмса вызывают неправильные гены
Как правило, нетипичный путь формирования клеток почки — не единственное следствие работы генетической поломки. К опухоли Вильмса добавляются ещё некоторые отклонения: нетипичное расположение наружного отверстия мочеиспускательного канала, наличие всего одного яичка в мошонке (крипторхизм), аномальное строение радужной оболочки глазного яблока. Генетика установила конкретные участки хромосом, изменения в которых приводят к развитию зачатка почки по пути озлокачествления.
За время нахождения в утробе матери из массы одинаковых клеток должны сформироваться совершенно разные, приспособленные для определённого вида работы. Клетки почки, застрявшие на ранних этапах этого пути, и являются отправной точкой развития опухоли Вильмса. Чем меньше злокачественные клетки похожи на здоровые, тем более агрессивным ростом отличается это новообразование.
Злокачественная опухоль даёт вторичные очаги роста — метастазы
Опухоль Вильмса не будет вечно ограничена внешней оболочкой почки. С течением времени злокачественные клетки прорастут эту преграду, после чего двинутся на завоевание лимфоузлов и соседних органов. Почка не является автономным органом. Она связана с остальными участками организма при помощи лимфатических и кровеносных сосудов. И те, и другие поднимаются к сердцу. Однако первые несколько отличаются, так как на их пути предусмотрена преграда в виде лимфатических узлов. Здесь и оседают злокачественные клетки. Опухолевые клетки, попавшие в кровеносные сосуды, вообще не встречают на своём пути никакой преграды, пока не осядут в других органах. Из каждой клетки растёт точно такая же опухоль — метастаз первичного очага. Метастазы нефробластомы могут оказаться в любом органе, однако чаще всего они обнаруживаются в лёгких и печени. Как таковой зависимости между размерами опухоли и временем её метастазирования не существует. Большую роль в этом случае играет конкретная разновидность нефробластомы.
Клетки опухоли оседают в лимфатических сосудах и дают метастазы
К дополнительным факторам риска развития опухоли Вильмса относятся:
- возраст обоих родителей старше 30 лет;
- работа отца, связанная с вредным производством;
- работа отца, связанная с химической или радиоактивной промышленностью.
Симптомы и признаки нефробластомы у ребёнка
Злокачественные опухоли у детей — совершенно особая категория. Дети, в особенности раннего возраста, не умеют жаловаться и субъективно оценивать состояние своего здоровья. Кроме того, ребёнок до определённого возраста не имеет представления о внутреннем строении своего организма. Многие симптомы опухоли воспринимаются как должное. Именно поэтому опухоль обнаруживается поздно. Ситуацию могут переломить внимательные родители, подмечающие малейшие отклонения в настроении и характере ребёнка.
Признаки злокачественной опухоли почки — таблица
| Симптомы опухоли Вильмса | Причины изменений в организме ребёнка |
| Боли в животе, не поддающиеся чёткому определению | Раздражение нервных окончаний в почке |
| Лихорадка без видимых причин, вечерние подъёмы температуры тела | Вредные вещества из злокачественных клеток, влияющие на головной мозг |
| Неестественная бледность кожи | Малокровие (анемия) |
| Потеря веса при сбалансированном питании | Повышенный расход энергии злокачественными клетками |
| Отвращение к любимым блюдам | Вредные вещества из клеток нефробластомы |
| Высокое кровяное давление (гипертония) | Высокий тонус сосудистых стенок из-за гормонального влияния поражённой почки |
| Внезапное появление расширенных вен яичка на одной стороны | Нарушение кровотока в вене яичка из-за влияния опухоли |
| Появление неестественной окраски мочи с примесью крови | Разрушение мелких сосудов внутри почки из-за роста нефробластомы |