Распространенные заболевания горла в детском возрасте и их симптомы
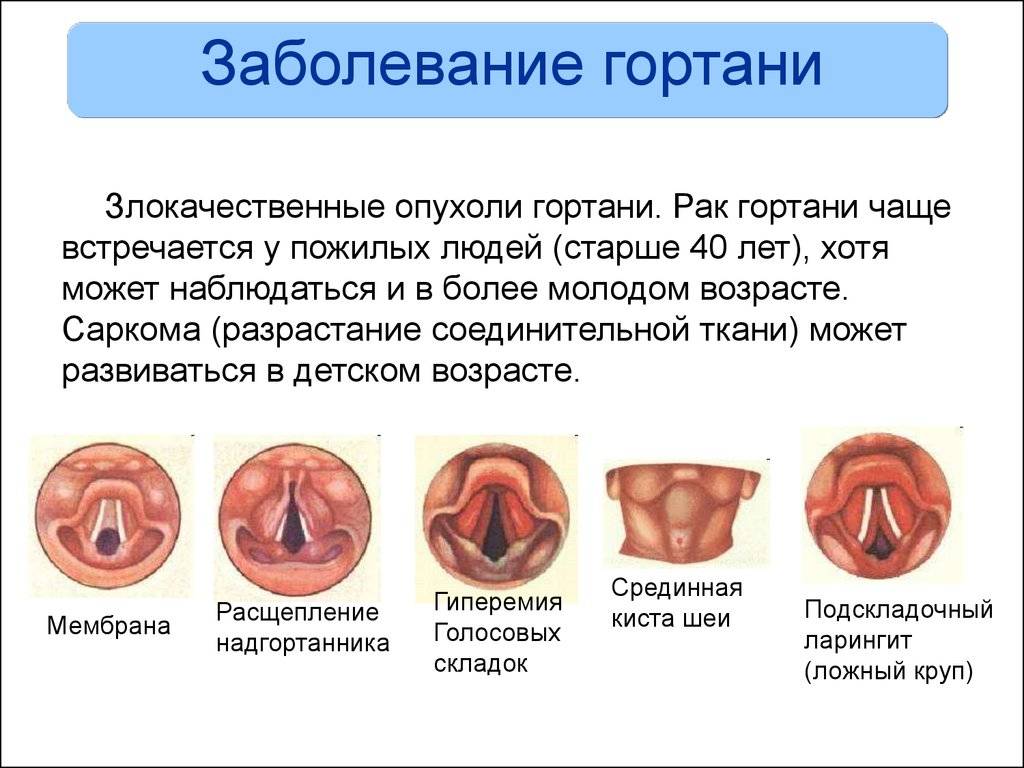
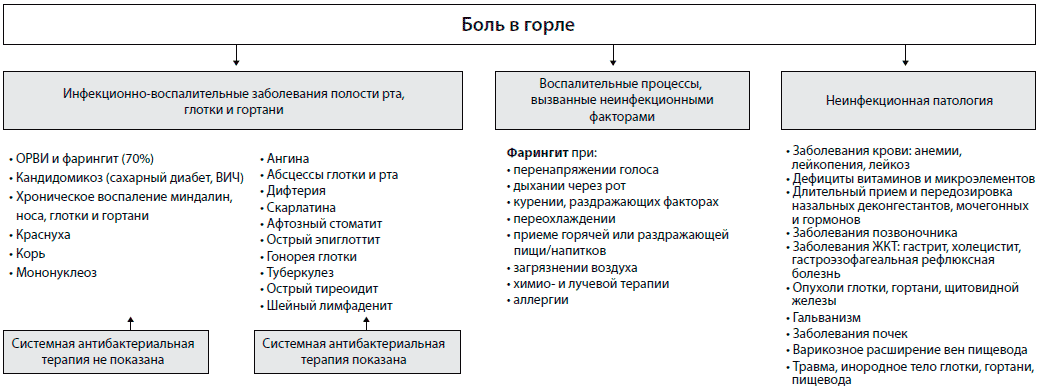
Существует огромное количество болезней горла и гортани. Наиболее часто встречаются:
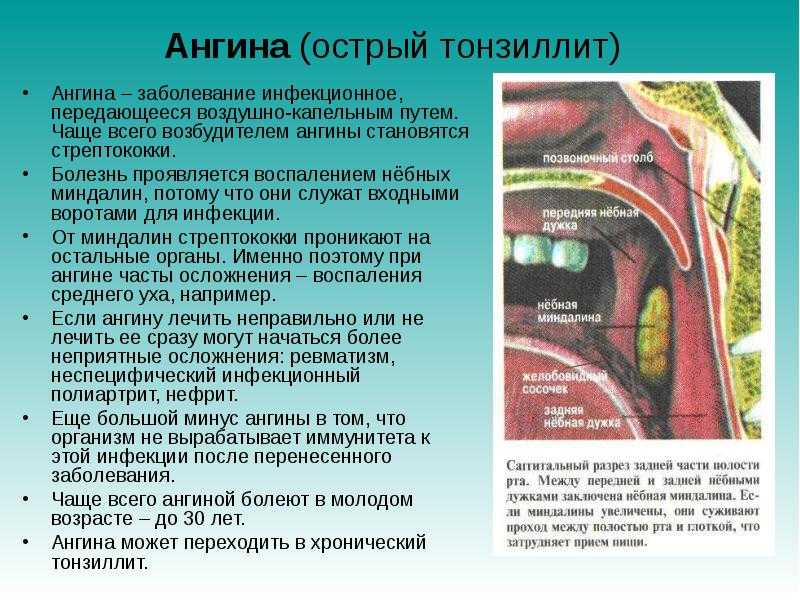
- Ангина, известная под названием тонзиллит. Диагноз определяется по воспалению небных миндалин. Болезнь сопровождается першением и болью в горле, покраснением и гипертермией. Часто встречается хроническая ангина — характеризуется уплотненными, увеличенными и рыхлыми миндалинами, на которых образуется слизь. На фото представлено горло ребенка, который болеет хроническим тонзиллитом.
- Фарингит – это воспаление слизистой глотки, возникает как следствие хронического синусита, ринита, а также вызывается грибками и вирусами.
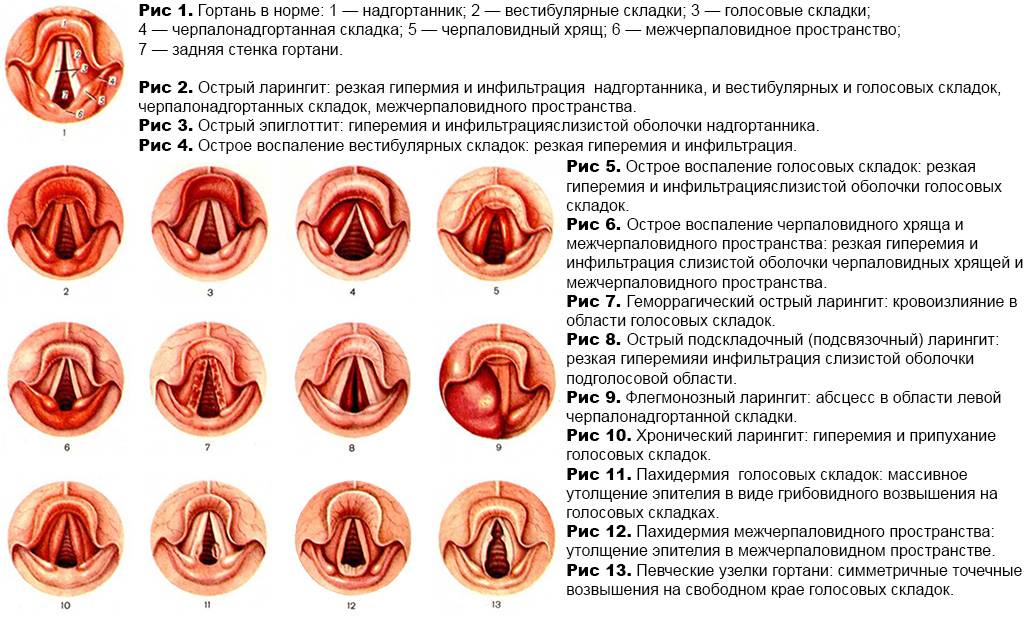
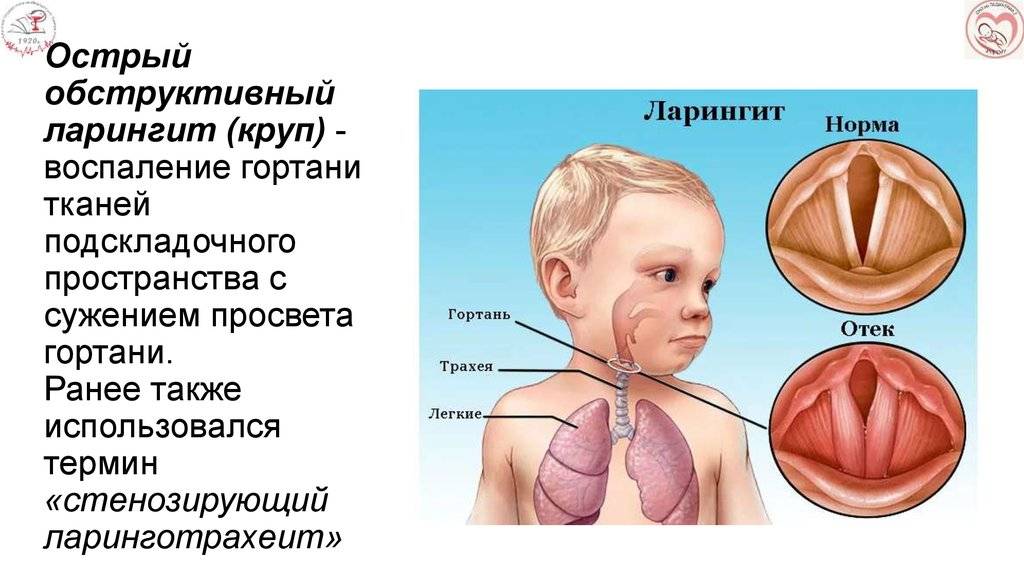
- Ларингит – воспалительный процесс в гортани, при котором наблюдается сухость и першение в горле, сухой кашель.
- Стеноз гортани и трахеи – сужение их просвета. На фото показано, как выглядит данное заболевание у детей.
- Увеличение небных миндалин как самостоятельное заболевание.
- Стоматит – воспаление слизистых ротовой полости, встречается часто. На фото можно увидеть внешнее проявление болезни.
- Трахеит – воспаление трахеи, характерна боль в горле, гипертермия, сухой кашель.
- Аллергии.
Основные симптомы
Симптоматика зависит от того, какое заболевание наблюдается у пациента:
- При ангине наблюдается сильная боль в горле, есть белый налет на миндалинах, повышается температура тела.
- Фарингит сопровождается неприятными ощущениями в области горла, першением и жжением, кашлем, незначительным увеличением местных лимфоузлов. Иногда при такой патологии наблюдается повышение температуры до 37,5-38 градусов.
- ОРВИ может иметь различные симптомы. При этом они отличаются в зависимости от вируса. При парагриппе наблюдается сильный кашель, голос становится осиплым или полностью пропадает, температура отсутствует. Риновирусная инфекция сопровождается постоянным чиханием, першением и сухостью в области носоглотки, прозрачными выделениями из носовой полости. При аденовирусе увеличиваются аденоиды, становится трудно дышать и глотать. А респираторно-синцитиальная инфекция сопровождается астматическим синдромом, болью при выдохе и другими симптомами.

- Аденоидит сопровождается нарушением носового дыхания, слизистыми или гнойными выделениями из носа, нарушением сна, головными болями, плохим самочувствием.
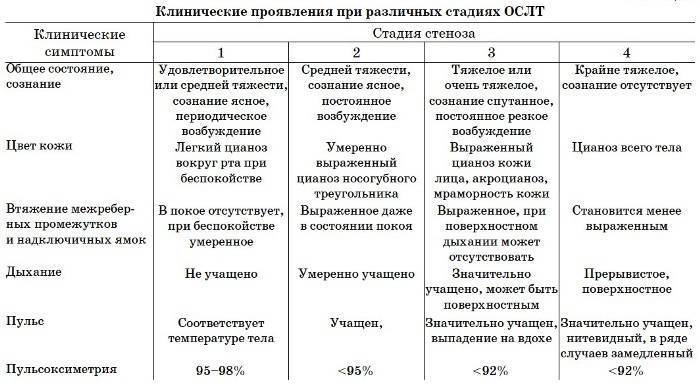
- Стеноз гортани на начальных стадиях сопровождается одышкой, охриплостью голоса, учащением сердцебиения. На поздних стадиях эти симптомы становятся более выраженными, к ним добавляется заторможенность, сильный кашель, боль в области гортани, побледнение кожных покровов и прочие признаки.
- Склерома сопровождается ухудшением дыхания, болевыми ощущениями в горле, постоянной заложенностью носа, изменениями голоса.
- Отек гортани сопровождается сужением ее просвета, из-за чего нарушается дыхание пациента, меняется тембр голоса, человек становится беспокойным. В очень тяжелых случаях пациент теряет сознание, и если ему вовремя не оказать помощь, он может погибнуть.
При возникновении вышеперечисленных симптомов необходимо обратиться к врачу для постановки диагноза.
Обострение хронического тонзиллита
Часто болит горло при обострениях хронического тонзиллита. Хронический тонзиллит формируется в результате рецидивирующего течения ангин с вовлечением в процесс небных миндалин и развитием в большинстве случаев токсико-аллергических реакции.
Вначале воспаление затрагивает только лакуны и крипты миндалин. Со временем воспалительный процесс выходит за пределы лакун и распространяется на лимфоидную ткань, которая составляет основную часть миндалин.
В последующем хронический воспалительный процесс локализуется только в ткани миндалины, где образуются микроабсцессы. Сами миндалины увеличиваются и разрыхляются за счет развития рубцовой соединительной ткани, которая со временем замещает большую часть лимфоидной ткани органа.
Сильная боль в горле всегда беспокоит больного при осложнениях ангины, когда воспалительные инфильтраты появляются в околоминдальной клетчатке, чаще у ее верхнего полюса. При негативном развитии заболевания на месте воспалительного инфильтрата формируется абсцесс, требующий хирургического лечения.
Рис. 6. На фото хронический тонзиллит. Миндалина слева значительно увеличена в размерах. Обильное разрастание соединительной ткани в миндалинах и окружающих тканях. В лакунах гной и гнойные пробки.
Рис. 7. На фото осложнение хронического тонзиллита — флегмонозная ангина. Воспалительный процесс перешел из лимфоидной ткани в околоминдальную клетчатку.
Рис. 8. Осложнение хронического тонзиллита — паратонзиллярный абсцесс. Шаровидное образование (абсцесс) смещает небные дужки и мягкое небо в противоположную сторону.
Как происходит диагностика воспаления горла
Диагностика воспаления горла у ребенка начинается с обследования пациента врачом
Здесь важно установить дополнительные признаки, какие еще симптомы существуют кроме сильного болевого отека горла, потенциально заставляющие врача искать более глубокие причины заболевания
Для того, чтобы определить воспаление горла с большей точностью, могут быть назначены дополнительные исследования, например бактериологическое исследование. Имейте в виду, что родители не могут назначить дополнительные исследования, поэтому будьте готовы к этому при последующих походах в государственную медицинскую учреждения.
Наконец, помните, что основная цель диагностики воспаления горла не только определить диагноз, но и установить точные маршруты лечения, чтобы избежать возможных осложнений. Для этого у врача должно быть все необходимое дополнительное обследовательное оборудование – современные диагностические техники для диагностики и лечения заболевания.
Рекомендации по профилактическим мерам
Для предотвращения развития болезней горла и гортани у детей, необходимо постоянно поддерживать иммунитет и следить, чтобы детский рацион был сбалансированным, а пища – полезной.
Необходимо соблюдать правила личной гигиены. Мытье рук перед едой, после посещения улицы и туалета – основное требование, которое может исключить развитие множества болезней.
У детей организм не всегда справляется с терморегуляцией. По этой причине необходимо избегать переохлаждения и следить, чтобы ребенок был одет по погоде.
Стадии развития и симптомы
После инкубационного периода начинают проявляться явные симптомы герпесной ангины. Заболевание протекает волнообразно, то отступая, то возвращаясь вновь.
Для герпетического тонзиллита характерны свои стадии, отличающиеся комплексом признаков:
- 1-е сутки заболевания – симптоматика развивается стремительно, резко повышается температура до 39-40.5 градусов, появляется слабость, теряется аппетит;
- 2-3 день – на поверхности слизистой гортани образуется сыпь, которая выглядит как мелкие пузырьки, наполненные серозной жидкостью (они ярко красного цвета, который на следующие сутки может смениться белесым, см. фото). На этом этапе температура становится ниже, чем в первый день, однако симптомы интоксикации нарастают. Появляется ломота во всем теле, ребенок жалуется на жажду, боль в горле, невозможность нормально глотать пищу и воду. На 3-й день температура вновь повышается, достигая своего пика, миндалины могут увеличиться (хотя не всегда), малыш чувствует себя тяжело, становится капризным, отказывается от еды, плохо спит;
3-4 день – состояние улучшается, температура снижается до 37-37,5°С, пузырьки (везикулы), покрывающие слизистую горла, начинают лопаться, оставляя за собой небольшие эрозии;
- 5-6 день – признаки интоксикации проходят, у ребенка появляется аппетит, перестает болеть горло, отступает ломота в теле;
- 7-8 день – эрозивная поверхность, оставшаяся после вскрытия везикул, заживает, корки отпадают и смываются слюной, симптомы воспаления в горле исчезают;
9-10 день – лимфоузлы приобретают прежние размеры, но воспалительный процесс в них не проходит окончательно, сохраняясь до двух недель.
Отличить герпесную ангину у ребенка от других ее видов достаточно просто – на поверхности горла на 2-3 сутки появляются болезненные папулы ярко-красного цвета.
Из-за оттенка родителям кажется, что они наполнены кровью, но спустя сутк, окраска пузырьков меняется. В них отчетливо просматривается серозное содержимое прозрачного или белесого цвета.
Диаметр высыпаний может достигать 1-2 мм, а их количество варьируется от 6 до 12 штук. У детей с ослабленным иммунитетом болезнь протекает волнами, на третьи сутки к уже высыпавшим пузырькам могут добавиться еще 5-6 штук, а температура при этом повышается.
Слизистый эпителий гортани у малыша выглядит отечным и покрасневшим, с явными признаками воспаления. Боль в горле может быть интенсивной настолько, что ребенку тяжело есть и пить, а легкое прикосновение к язвочкам доставляет массу дискомфорта.
Каждая папула окружена ярко-красным венчиком, а серозное содержимое из нее выдавить невозможно, и нельзя пытаться этого делать. Через 3-4 дня пузырьки вскроются самостоятельно, а корки и эрозии заживут.
Итак, симптомы герпангины у детей сводятся к следующим:
- резкое начало болезни, которое стартует с повышения температуры до 39-40°С;
- острые болевые ощущения в горле, которые усиливаются во время еды и питья – они не отдают в соседние области (виски или уши), но ребенок постоянно ощущает покалывание на слизистой;
- увеличение лимфоузлов (под челюстью, около ушей);
- сопутствующие признаки – сухой кашель, насморк, интоксикация;
- волнообразное течение с обострениями на 1 и 3 сутки после острого начала болезни.
Отличие герпетической ангины у детей от ОРВИ (с которой ее часто путают из-за схожести начальных признаков) состоит в том, что патология проявляется чаще в летне-осенний период, когда простудные заболевания отступают на задний план.
Также для герпангины не характерно обильное течение слизи из носа.
Ввиду активного воздействия энтеровирусов на слизистую ткань ЖКТ, у детей герпангина часто сопровождается тошнотой, болью в животе, вздутием и повышенным газообразованием. Нередки выраженные мигрени и судороги, особенно у детей со слабым иммунитетом.
Если течение герпесной ангины у малыша тяжелое, его лучше положить в стационар. Патология чревата опасными последствиями – это серозный менингит, миокардит и симптом Кернига.
Внимание:
Выздоровление наступает на 7-10 день, когда проявления остаются позади, но в это время ребенок еще заразен для окружающих. Ему нужна изоляция от сверстников и родных еще, как минимум, 5-7 суток.
Диагностика и лечение герпангины
Диагностика герпангины бывает затруднительна, особенно, если пациент совсем малыш, присоединилась вторичная бактериальная инфекция или заболевание протекает в стертой форме. Предположить правильный диагноз можно в ходе осмотра по характерным высыпаниям в горле, своеобразной температурной реакции, шейной лимфаденопатии. Нередко приходится исключать аллергические реакции и пищевые отравления, которые могут протекать похоже на герпангину.
Более точная диагностика строится на применении лабораторных исследований:
- Вирусологическое исследование содержимого пузырьков и отделяемого язв полости рта и глотки (ПЦР);
- Определение титра специфических противовирусных антител в начальном периоде и через 2-3 недели спустя (антитела должны увеличиваться).
Помимо указанных, обязательно проводят общий и биохимический анализы крови, общий анализ мочи. Общий анализ крови практически не меняется. Возможно некоторое увеличение лейкоцитов, СОЭ остается нормальной. Спустя 1-2 недели наблюдается прирост лимфоцитов, который указывает на вирусную природу патологии. По показаниям проводятся консультации невролога, кардиолога, УЗИ сердца, исследование ликвора при симптомах менингита.
Лечением герпангины занимаются инфекционисты в специализированных отделениях или больницах. Пациенты должны быть изолированы от других детей или взрослых ввиду высокой заразности. Карантин длится не менее 14 дней.
Лечение герпангины включает:
- Соблюдение строгого постельного режима под постоянным наблюдением специалистов;
- Госпитализацию при явной клинике заболевания, особенно — детей из-за риска осложнений;
- Щадящую диету, состоящую из слегка теплой, протертой еды, которая может быть легко пережевана и проглочена;
- Обильное питье — лучше всего немного подогретая вода, так как соки, морсы, кислое питье и, особенно, газированные напитки сильно раздражают слизистую полости рта и глотки;
- Применение симптоматической терапии.
Симптоматическое лечение герпангины:
- Назначение жаропонижающих (ибупрофен, парацетамол) при сильной лихорадке, анальгетиков при болях в мышцах, голове;
- Антиконвульсанты при судорожном синдроме, диуретики в случае менингита во избежание отека мозга;
- Для усиления защитных механизмов могут быть назначены интерфероны в свечах или специальных гелях для полости рта;
- Антигистаминные средства для снижения симптомов интоксикации и напряжения иммунитета (фенкарол, лоратадин);
- Обработка язвочек и пузырей на слизистой антисептиками и анальгезирующими средствами при сильной боли — ромашка, кора дуба или шалфей в виде теплых растворов, мирамистин, оросепт и другие.
Таким образом, лечение герпангины мало чем отличается от такового при других вирусных инфекциях. Основа его — снять интоксикацию и как можно быстрее вывести из организма не только вирусы, но и продукты катаболизма, в избытке образующиеся на фоне высокой лихорадки. Основное мероприятие в этих целях — обильное питье, которое детям должны обеспечить родители. Еще один важный момент — гигиена полости рта в виде обработки ранок, которая будет способствовать быстрейшему заживлению и препятствовать присоединению инфекции.
В тяжелых случаях течения инфекции всегда проводится госпитализация, при судорогах и менингите — в отделение реанимации и интенсивной терапии. При правильном лечении и своевременной диагностике прогноз герпангины благоприятный.
Специфической профилактики герпангины не существует, однако соблюдение правил личной гигиены, мытье рук, овощей и фруктов, избегание контактов с возможными инфицированными снижает риск заболевания. Время наблюдения за подозрительными относительно инфицирования людьми составляет 20 дней.
Причины возникновения заболевания у детей
Основная причина развития заболевания – ослабленный иммунитет, который еще не окреп у детей дошкольного возраста, поэтому они чаще всего становятся жертвами недуга. В группу риска попадают малыши, которые посещают детский сад в межсезонье. Период с осени по весну является благоприятным для вирусных эпидемий. В это время защитные силы организма снижаются, и шансы заразиться при контакте с носителем инфекции возрастают.
Пути передачи вируса:
- воздушно-капельный;
- контактный;
- бытовой;
- орально-фекальный.
Причины вирусной ангины:
- несбалансированный и скудный рацион ребенка;
- отсутствие нормальной гигиены и санитарных условий;
- переохлаждение;
- резкая смена климатических условий.
Какими путями они попадают в организм?
В первую очередь воздушно-капельным. С частичками слизи, слюны при кашле, чихании и даже просто дыхании.
Чтобы самому стать носителем вируса или бактерии достаточно некоторое время находиться рядом с инфицированным человеком. Поскольку инфицирован почти каждый (98% и более) вероятность «заполучить» агент крайне высока.
Далее выделяют следующие:
- Бытовой или контактный путь. При контакте с грязными предметами быта, при взаимодействии неполового характера с инфицированными людьми (рукопожатия, поцелуи).
- Половой путь транспортировки. А именно орально-генитальный. На половых органах живет множество опасных бактерий. Незащищенные сексуальные контакты могут быть опасны. Рекомендуется предохраняться.
- Перинатальный путь. Ребенок может встретиться с суровыми условиями окружающего мира еще в утробе матери, поскольку вирусы и бактерии легко преодолевают плацентарный барьер.
- Трансмиссивный путь. С укусами насекомых.
- Переливание крови.
- Прохождение по родовым путям матери.
- В горло и глотку инфекция может попасть нисходящим (из носоглотки) или восходящим (из нижних дыхательных структур) путями.
- По самому организму болезнетворные агенты переносятся с током крови или лимфатической жидкости.
Однако стать носителем непрошенных «гостей» мало, и вовсе не означает, что человек заболеет.
Следующий весомый фактор, увеличивающий вероятность развития патологий это снижение иммунитета.
По каким причинам защитная система может давать сбой?
- Злоупотребление алкогольными напитками.
- Курение. Особенно рискуют курящие женщины, поскольку их организм хуже переносит вредные вещества, содержащиеся в сигаретах.
- Употребление антибиотиков без достаточных к тому оснований.
- Неправильное кормление ребенка (раннее отнятие от груди, позднее прикладывание к молочным железам, перевод на сухую смесь).
И другие факторы, которых более двадцати. Третья группа причин, это триггерные факторы. Они разнятся от болезни к болезни, поэтому нужно рассмотреть каждую патологию в отдельности.
Как проводить осмотр?
Если мама мельком заглянула в горло ребенку, который вяло сделал «а-а-а-а», осмотром это считать нельзя.

Есть определенные правила осмотра горла:
- Ребенка следует поставить у окна, выходящего на солнечную сторону. Если такого окна нет или естественного освещения не хватает, можно воспользоваться небольшим фонариком.
- Понятно, что не в каждом доме есть медицинский шпатель, но обычная столовая ложка есть у всех. Чистыми руками, вымытыми с мылом, возьмите чистую ложку, обдайте ее ручку кипяченой водой. После этого руками касаться ручки уже не надо.
- С помощью ложки аккуратно надавите на серединку языка. Если давить на кончик, можно ничего не разглядеть. Если давить на корень, то ребенка обязательно стошнит, так как это самый простой и легкий способ вызвать рвотный рефлекс.

- Миндалины видно лучше всего, но для оценки их состояния нужно попросить ребенка как можно шире открыть рот, чтобы язык оказался прижатым к нижней губе.
- Чтобы оценить состояние задней стенки гортани, имеет смысл слегка придавить язык шпателем или ложкой.
- Ребенок должен дышать ртом, делая глубокие вдохи, при которых язык рефлекторно несколько опускается. Так область миндалин и боковых частей гортани рассмотреть значительно проще.
Чтобы не перепутать небную миндалину с глоточной, нужно хотя бы в общих чертах представлять себе строение горла.

Здоровое горло: отличияот патологии
При осмотре здорового горла должны присутствовать все признаки, которые мы указали выше, причем независимо от возраста пациента.
В большинстве случаев «красивое горло» встречается редко. У кого-то присутствует незначительная зернистость, свидетельствующая о фарингите, у других есть незначительные патологии миндалин. И это уже не говоря о явных изменениях в ротоглотке.
Выполняя диагностику самостоятельно, должны насторожить следующие признаки, свидетельствующие о патологическом процессе:
- по задней стенке глотки стекает слизь. Причин такому состоянию может быть несколько: ринит, синусит, истончение слизистой глотки, аденоидит (чаще встречается в педиатрической практике). Некоторые пациенты называют стекающую слизь мокротой. Это неправильно. Мокрота выделяется из нижних отделов дыхательной системы и может появиться во рту только при кашле (бронхите, туберкулезе и других заболеваниях),
- появление красноты различной степени интенсивности, включая отдельную пятнистость и зернистость. Мягкое небо часто воспалено. Особенно выделяются ярко-красные стенки глотки. Такое состояние горла сопровождается першением, болезненностью, зудом. В принципе представленная картина указывает на острый фарингит, начинающийся при ОРВИ,
- задняя стенка горла усеяна укрупненными фолликулами, т.е. глотка имеет разрыхленную поверхность. При этом горло не обязательно должно быть красным. В большинстве случаев такая картина наблюдается при хронических формах фарингита,
- неровная поверхность слизистой глотки, всевозможные язвочки, пузырьки, похожие на герпетические высыпания (возможно герпетическая ангина),
- воспаленные и гиперемированные миндалины, как бы налитые кровью,
- задняя стенка глотки кажется тонкой, на ней проступают сосуды, она бледная, вроде как покрыта лаком. Представленное описание свидетельствует об атрофическом фарингите,
Следует обратить внимание
- если фолликулы сильно разрослись, приобрели укрупненные формы, следует заподозрить хронический фарингит с гипертрофией,
- ротовая полость буквально вся поражена белым налетом. Задняя стенка горла, язык, внутренняя часть щек, миндалины, буквально все покрыто налетом. Данная патология имеет название – кандидоз, или, как говорят в народе, молочница. Кандидоз вызывают грибы рода кандида. Нелеченная молочница нередко становится причиной возникновения афтозного стоматита,
- желто-серый или белый налет на миндалинах, скопление гнойного содержимого в их лакунах, сильное воспаление и отечность горла, скорее всего, сигналят о лакунарной ангине. При этом у больного присутствуют также следующие симптомы: высокая температура тела, достигающая 40 и выше градусов, сильная боль в горле, общая разбитость и слабость, быстрая утомляемость. В некоторых случаях ангина может протекать менее агрессивно, т.е. в миндалинах «сидят» пробки, дающие воспалительный процесс и незначительную боль в горле. Ткань на миндалинах имеет рубцовые изменения,
- увеличение размеров миндалин, точечные гнойные образования на них, в области небных дужек просматривается гиперемия – это все признаки фолликулярной ангины. Температура тела у пациента повышена, присутствует боль в горле, иногда она отдает в уши. Наблюдается также ломота в теле и общее недомогание,
- длительное курение и дисбаланс в работе желудочно-кишечного тракта становятся виновниками коричневато-серого налета на слизистой полости рта. На фоне такого налета нередко отмечается хронический фарингит различных форм. Больной ощущает постоянное царапание в горле, стекает слизь по задней стенке и щекочет горло. Иногда, особенно в ночное время, когда запрокинута голова, начинается приступ кашля. Это происходит из-за пересыхания слизистой оболочки глотки.
Что делать, если болезнь перешла в хроническую стадию
При хроническом фарингите поражается чаще только одна область глотки, а соседние части верхних дыхательных путей не вовлекаются. Лечение хронического заболевания проводится так же, как и острой формы фарингита
Важно устранить раздражители, которые провоцируют рецидив
Детям с хроническим заболеванием назначают иммуномодулирующие препараты, витаминные комплексы и общеукрепляющие средства. При соблюдении всех рекомендаций врача по мере взросления ребенка рецидивы заболевания могут проявляться реже или исчезнуть совсем.
Отзывы о лечении хронического фарингита в нашем видео:
Как лечить красное горло
Поскольку клинические признаки вирусных и стрептококковых фарингитов очень похожи, точный диагноз и тип микроба-возбудителя устанавливается после получения результатов бактериального посева мазка, взятого из зева. Вирусные заболевания горла лечатся иначе, чем бактериальные.
Если причиной красного горла был вирус, то ни в какой специальной медикаментозной терапии ребёнок не нуждается. Кроме таких тяжёлых заболеваний, как грипп или мононуклеоз. Тут нужны противовирусные препараты. Нужно часто давать малышу тёплое питьё — чай, морс, компот из сухофруктов, минеральную воду. Иногда для повышения защитных сил организма врач рекомендует препараты интерферона.
Антибиотики при вирусных заболеваниях не применяются. Исключением могут быть тяжёлые случаи, когда врач их назначает с целью профилактики осложнений.
Однако ангины и стрептококковые фарингиты, вызвавшие боль и красноту в горле, лечатся исключительно антибиотиками. Многие родители боятся давать малышу лекарства антибактериального действия, и очень напрасно: рационально подобранный и своевременно назначенный препарат за несколько часов способен поднять больного на ноги.
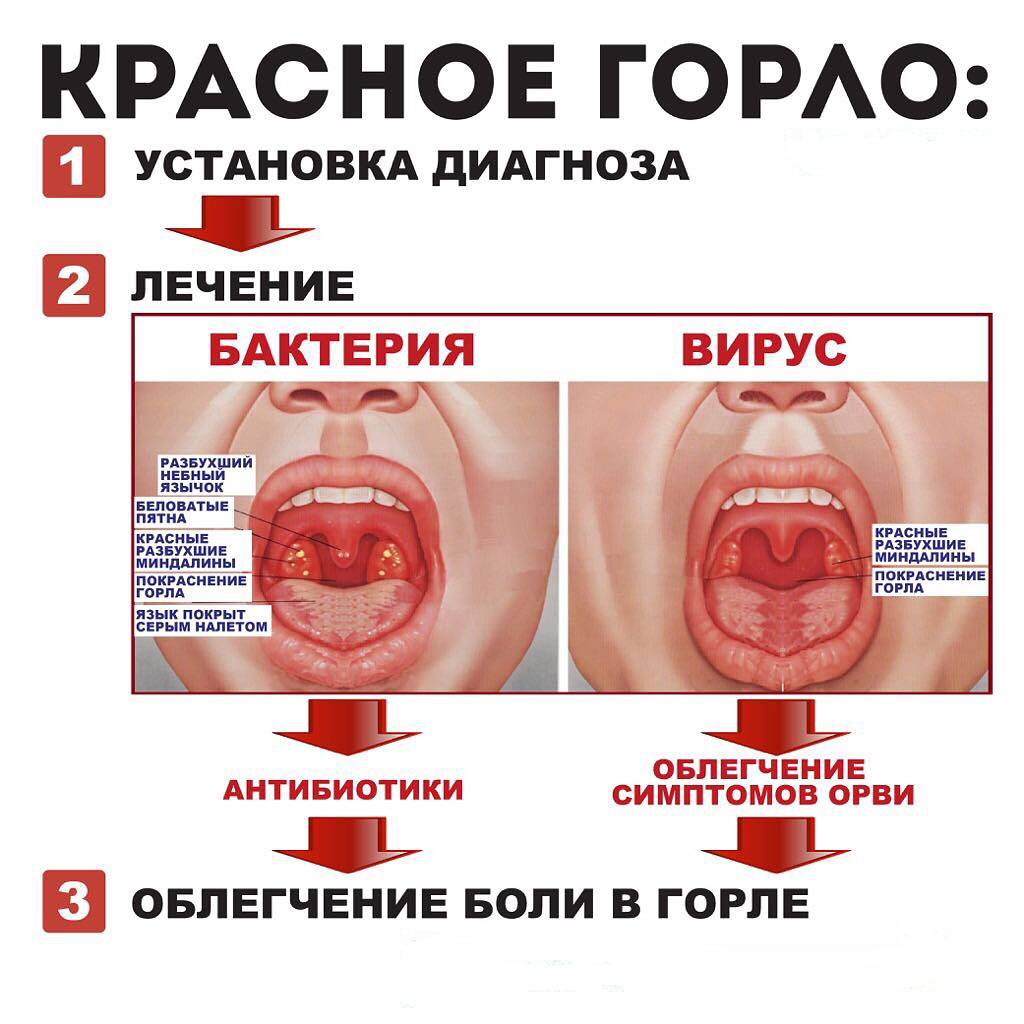
Красное горло при бактериальной и при вирусной инфекции. Лечение бактериальных и вирусных воспалений горла отличается.
При ангине и стрептококковом фарингите используются обычные недорогие антибиотики:
- Пенициллин;
- Цефтриаксон;
- Эритромицин;
- Ампициллин и т. п.
Дозировки, схему и метод употребления препарата (внутрь, в таблетках, или внутримышечно, в виде инъекций) определяет врач зависимо от возраста и состояния ребёнка
Очень важно, несмотря на быстрое улучшение самочувствия, пройти курс назначенной антибактериальной терапии до конца. Однако решение о приёме антибиотиков должно приниматься взвешенно, с учётом всех «за» и «против»
Грамотный медик назначит их только тогда, когда в этом есть обоснованная необходимость.
Внимание: практически все случаи ревматизмов и гломерулонефритов являются осложнением недолеченного бактериального тонзиллита. Именно стрептококк вызывает поражение почек, суставов и сердца
Нужно помнить, что налёты на слизистой оболочке глотки или миндалин могут быть симптомом не только банальной ангины или фарингита, но и дифтерии. И в этом случае опоздание с введением противодифтерийной сыворотки может стоить ребёнку жизни. Поэтому в любом случае обнаружения на слизистой оболочке красного горла белых налётов или пробок стоит показать малыша врачу.
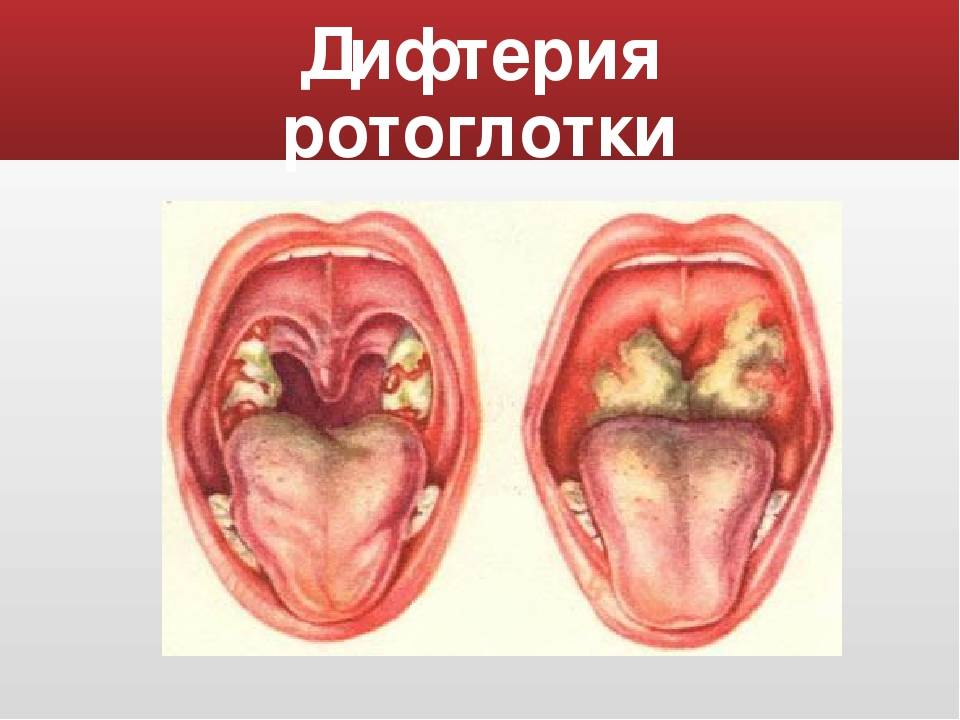
Дифтерия. При дифтерии зева в горле образуются налёты, по виду очень похожие на таковые при ангине.
Общие правила лечения
Лечение следует начинать с посещения педиатра, который подберет соответствующую схему. Самолечение в данном случае противопоказано, так как болезнь может перейти в хроническую форму или усугубиться.
Ребенку рекомендуется обильное теплое питье. Оптимальная температура в помещении — около 21-22 градусов. Также комнату малыша нужно часто проветривать и следить за уровнем влажности (45%-60%).
Как лечить с помощью медикаментов?
Важную роль в лечении заболеваний горла играют препараты местного действия: аэрозоли, таблетки и пастилки для рассасывания, различные средства для полоскания. Кроме них используются и лекарства общего назначения, которые эффективны против воспалений и возбудителей заболевания. Препараты необходимо грамотно совмещать для достижения лучшего эффекта.
Родителям следует быть аккуратными при выборе лекарственного средства. Многие из средств имеют строгие возрастные ограничения. В аптеке следует выбирать детские формы препаратов, которые содержат меньшее количество действующих веществ.
Средства народной медицины
Народная медицина содержит много рецептов против различных заболеваний горла, но использовать их нужно с осторожностью, после консультации с лечащим врачом. Обязательно нужно выяснить наличие аллергии у ребенка
Главное народное средство для лечения горла — мед. Его можно смешивать с соком клюквы, моркови или черной смородины, молоком в равных пропорциях.
Дети старше трех лет могут полоскать горло отваром эвкалипта, раствором морской соли или пищевой соды с добавлением масла мяты или чайного дерева.
Для любого возраста эффективны растирки. Шею, грудь и спину растирают козьим жиром, медом или камфорным маслом перед сном. Затем ребенка нужно укутать. Процедуру нельзя проводить при высокой температуре.
Лечение в домашних условиях у детей
Наряду с основным медикаментозным лечением, выполняя несколько простых процедур и условий, можно существенно помочь ребёнку быстрее избавиться от болезни.
- Не нарушать постельный режим.
- Контролировать состояние температуры (до 23° С) и влажности (от 50% до 70%) помещения, в котором находится ребёнок.
- Полоскать горло йодно-солевым раствором с содой (с одобрения педиатра), отваром аптечной ромашки с добавлением эвкалипта и свекольным раствором.
- Готовить для ребёнка лёгкую и мягкую пищу, овощи и фрукты лучше всего измельчать блендером.
- Делать согревающие компрессы с водкой в пропорциях с водой 1:1, но только, если ребёнок старше З-х лет и в норме температура тела.
- Растирать грудную клетку козьим жиром, мёдом или камфорным маслом.
Ангина и фарингит
Наиболее часто боль в горле возникает при ангине и фарингите. До 70% случаев воспаления миндалин и глотки вызывается вирусами, среди которых наиболее часто встречаются корона- и риновирусы. Остальные 30% приходятся на бактерии, грибы и другие микроорганизмы. Среди бактерий до 80% составляют β-гемолитические стрептококки группы А (Streptococcus pyogenes, БГСА).
Инфекция может попасть в верхние дыхательные пути воздушно-капельным путем. При хроническом тонзиллите часто происходит аутоинфицирование (самозаражение из локальных очагов инфекции). Очень часто ангина, ринит и синусит сочетаются с фарингитом — воспалением глотки.
Верхняя часть глотки воспаляется при распространении инфекции их носа и околоносовых пазух. Воспаление среднего отдела глотки часто регистрируется в сочетании с воспалением полости носа, рта и миндалин.
Рис. 1. На фото фарингит. Слизистая глотки гиперемирована. Видно как гной стекает по задней стенке глотки из носовой полости.
- При риновирусной и микоплазменной инфекции боль в горле слабая.
- Сильно болит горло при аденовирусной инфекции, гриппе и стрептококковой инфекции
- Стрептококковая инфекция с поражением миндалин и глотки протекает с высокой температурой и явлениями интоксикации.
- Аденовирусная инфекция протекает с явлениями конъюнктивита.
- При инфицировании вирусом гриппа появляется кашель и насморк.
- При инфицировании вирусом простого герпеса на слизистой рта и глотки появляются пузырьки, после вскрытия которых образуются болезненные язвы.
- Инфекционный мононуклеоз протекает с явлениями токсикоза и увеличенными лимфоузлами.
Рис. 2. На фото острая катаральная ангина и фарингит. Отмечается гиперемия области боковых валиков, мягкого неба и глотки. Боли в горле сильные.
Рис. 3. На фото картина хронического фарингита. Заболевание протекает на фоне бактериальной инфекции в придаточных пазухах носа и миндалинах. В результате частых воспалительных процессов слизистая оболочка глотки гипертрофируется, фолликулы увеличиваются в размерах, при осмотре возвышаются над ее поверхностью.
Мазок из зева и носа для диагностики дифтерии и экспресс-тест для определения стрептококкового антигена — основа диагностики ангин.
О лечении миндалин и горла можно прочитать в статьеВсе о лечении ангины: подбор антибиотиков, полоскания горла и спреи.
Лечение
Лечить вирусную ангину у детей нужно при развитии признаков интоксикации – головных болей, повышения температуры, лихорадочного синдрома.
Терапия предусматривает избавление от возбудителя болезни (вируса) и устранение выраженной симптоматики патологии, поскольку ребенок тяжело переносит проявления ангины. Лечение при этом разделяется на системное и местное.
Устранение возбудителя
При вирусной этиологии ангины ребенку подбирают препараты, способствующие снижению активности возбудителя на начальной стадии развития болезни и повышающие сопротивляемость организма инфекции:
- Противовирусные – Ацикловир, Ганцикловир, Фоскарнет, Пенцикловир.
- Иммуномодуляторы – детям до года врачи рекомендуют приема сиропа Иммунофлазид и капель Иммунал. Хороший эффект в повышении защитных сил организма дает применение препаратов Бронхомунал, настойка эхинацеи или элеутерококка. Детям более старшего возраста назначают Генферон, Виферон (в форме свечей), Циклоферон в таблетках. Гриппозную ангину можно купировать на начальной стадии закапыванием в нос препарата Интерферон.
- Витаминные комплексы – Сана-Сол, Пиковит, Алфавит, Мультитабс и прочие, в зависимости от возраста ребенка для насыщения организма витаминами, полезными макроэлементами и повышения устойчивости к инфекциям.
В случае заражения герпангиной применение противовирусных препаратов не всегда оправдано, поскольку организму требуется не менее 7 дней, чтобы самостоятельно справиться с возбудителем болезни.
Только по прошествии этого срока вырабатывается иммунитет к вирусам Коксаки и эховирусам, остающийся на всю последующую жизнь и предотвращающий повторное заражение герпетическим тонзиллитом.
Дополнительные меры
Также для ускорения выздоровления и подавления активности вирусов маленькому пациенту нужно создать комфортные условия, включающие:
- постельный режим – перенесение ангины на ногах создает дополнительную нагрузку на суставы, что чревато развитием осложнений;
- изоляция от остальных членов семьи – особенно этот пункт важен при перенесении ребенком герпесной ангины;
- поддержание оптимальных уровней увлажненности воздуха и температуры – в жаркой и сухой среде (или, наоборот, сырости) вирус размножается активнее, поэтому не стоит нагревать помещение выше 22°С, рекомендуемая влажность – 50%;
- дробное питание полужидкой пищей, не раздражающей горло – это супы, бульоны, каши, пюре;
- соблюдение питьевого режима – для снижения признаков интоксикации. Полезны ребенку чай с малиной, медом, лимоном (они повышают потоотделение и способствуют снижению температуры), теплое молоко, чистая вода, морсы из свежих и замороженных ягод, отвары ромашки, плодов рябины, калины и шиповника;
- проведение влажной уборки без применения агрессивных химических средств и проветривание комнаты, где находится больной.
Таковы меры, позволяющие ускорить борьбу организма с возбудителем вирусного тонзиллита – соблюдая нехитрые правила можно облегчить состояние ребенка и вылечить ангину быстрее.
Прием назначенных врачом препаратов иммуностимулирующего и противовирусного действия должен проводиться с учетом дозировок и кратности.