Нужно ли предохраняться после аборта?
Интимная близость разрешена спустя 14 суток после операции, но исключительно с применением контрацептивов. Организм расценивает аборт как начало нового менструального цикла, и если слой эндометрия успевает нормализоваться, а сроки выхода яйцеклетки не нарушились, при незащищенном половом контакте можно быстро забеременеть.
Можно ли забеременеть после аборта спустя неделю? Можно, но она редко протекает благополучно. Как правило, столь раннее зачатие заканчивается самопроизвольным абортом. Чтобы организм восстановился и подготовился беременеть, следует использовать контрацептивы при каждом половом контакте.
Наибольшей эффективностью после искусственного прерывания беременности обладают гормональные средства в виде таблеток. Также можно использовать колпачки, презервативы, диафрагмы. Однако в данном случае барьерные контрацептивы не обладают высокой степенью защиты от нежелательной беременности.
Почему после аборта бывают проблемы с зачатием?
Согласно статистическим данным, около 10% женщин, сделавших хирургический аборт, утрачивают способность к продолжению рода. У четверти женщин возрастает опасность выкидыша при новой беременности.
После прерывания беременности резко меняется гормональный фон, что негативно отражается на работе организма в целом. Поскольку нарушается режим выработки гормонов, начинаются сбои менструального цикла, не происходят необходимые для зачатия процессы.
Если беременность случилась через месяц после аборта, велика опасность развития нарушений ее протекания, серьезных патологий, самопроизвольного аборта. Подобные осложнения возникают по следующим причинам:
- Если зачатие происходит сразу после хирургического аборта, может случиться низкое закрепление плодного яйца. Дело в том, что в процессе выскабливания эндометрий повреждается и ему необходимо достаточно времени на восстановление. Кроме того, если была задета мышечная ткань, на поврежденных участках формируются рубцы. Истончение внутриматочного слоя является серьезным препятствием для полноценного закрепления плодного яйца. Эмбрион ищет здоровые, пригодные для имплантации ткани, и закрепляется в нижней области детородного органа. Это приводит к низкому расположению и плацентарному предлежанию плода. Оба состояния представляют опасность для ребенка, поскольку приводят к нарушению его кровоснабжения.
- После искусственного прерывания беременности повышается вероятность образования резус-конфликта между матерью и плодом. Дело в том, что во время хирургической процедуры в кровь женщины попадает большое количество эритроцитарных клеток. Антитела, необходимые для уничтожения этих клеточных структур, вырабатываются в повышенных объемах и сохраняют свою жизнеспособность довольно долго. Это приводит к развитию острого резус-конфликта при следующей беременности. Чтобы не допустить подобного осложнения, сразу после аборта женщине нужно ввести иммуноглобулин антирезус. Еще до активации антител данное вещество уничтожает чужеродные клеточные структуры. Вводится антирезус через 2 часа после прерывания беременности.
- Во время аборта при расширении маточной шейки может повредиться цервикальный канал, что приводит к развитию истмико-цервикальной недостаточности: шейка матки не может противостоять внутриматочному давлению и удерживать плод в полости до родов. Как правило, данное осложнение случается после прерывания первой беременности, ведь у данной категории женщин шеечные ткани недостаточно эластичны, поэтому легко травмируются во время принудительного расширения. Если беременность после аборта случилась, истмико–цервикальная недостаточность проявляется шеечным раскрытием, возникающим в начале второго триместра. На протяжении всего срока шейка оберегает полость матки от попадания болезнетворных микробов. Ее несвоевременное раскрытие приводит к отслоению плода, обильному кровотечению, выкидышу. В этом случае даже экстренные меры не помогут сохранить беременность.
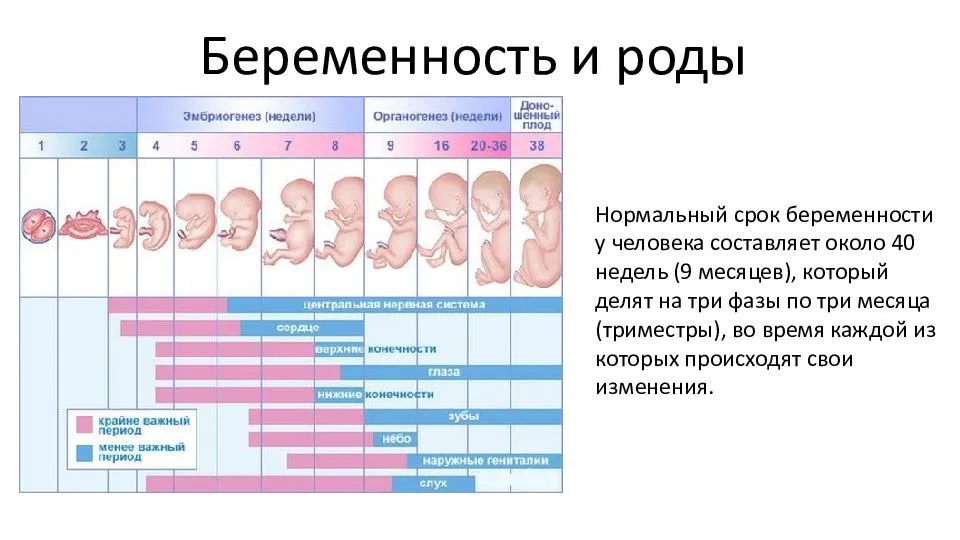
На каком сроке беременность считается доношенной
- На каком сроке беременность считается доношенной
- Как определить срок беременности и дату родов
- Какая беременность считается переношенной
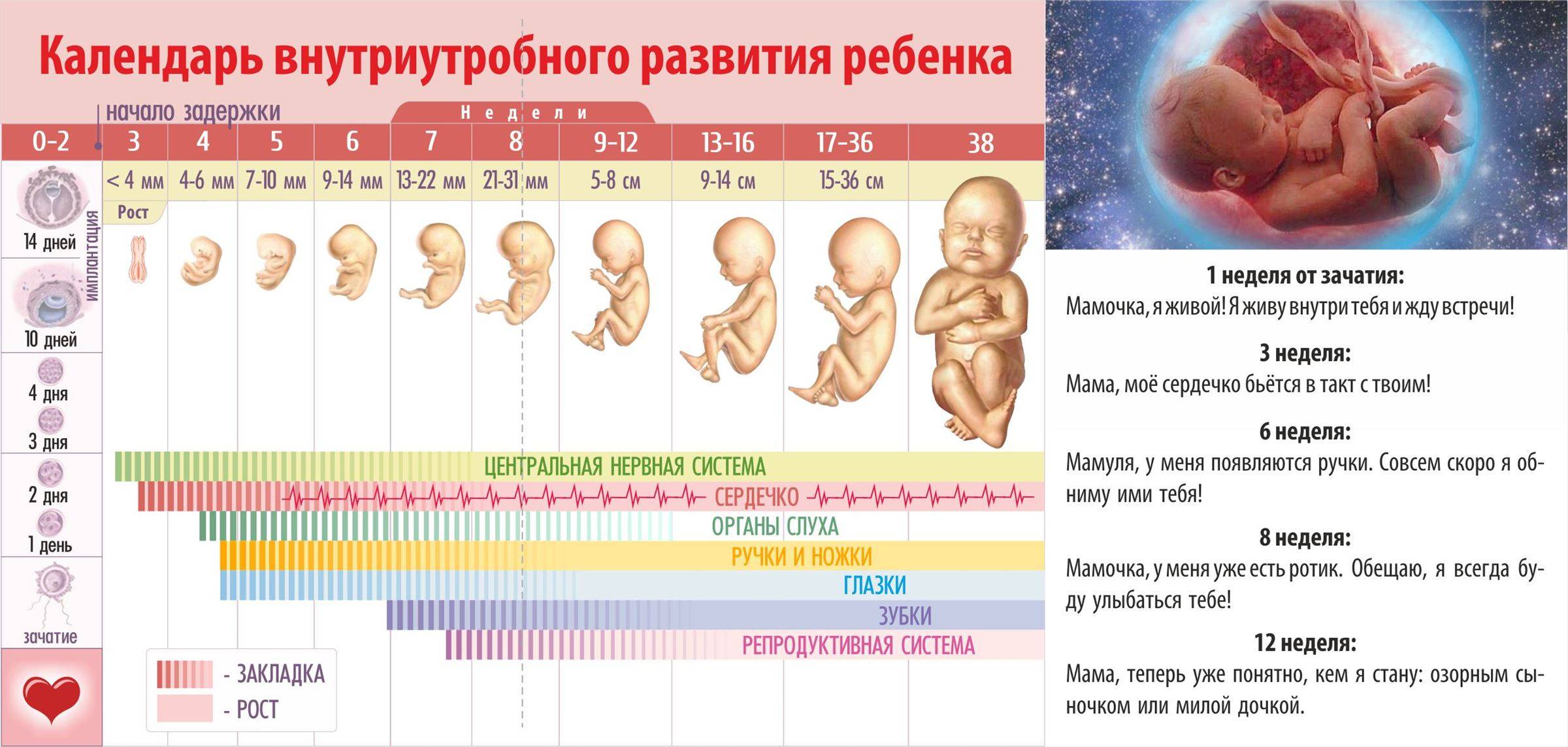
Определить точную дату рождения малыша ни один врач не может, потому что она зависит от многих факторов. Гинеколог начинает отсчет беременности с первого дня последних месячных. Хотя в этот период беременность еще не наступила, так как овуляция происходят примерно на 14 день менструального цикла. Потом понадобится еще время для встречи яйцеклетки и сперматозоида, для внедрения зародыша к стенке влагалища. Поэтому срок беременности вычисляют приблизительно. Беременность считается доношенной, если ребенок родился в промежутке между 38 неделей и 42. Since all processes in a woman’s body, have individual character, then one of the women, ovulation may occur on day 10, another 20.
Гинекологи все сроки и даты высчитывают по-своему. Для них беременность длится не 9 месяцев, как привыкли считать, а целых 10 месяцев. Потому что в расчет берется лунный календарь, состоящий из 28 дней. Именно столько длится менструальный цикл у среднестатистической женщины, а период овуляции приходится на 14 день.
Весь период беременности, вынашивания ребенка будет у каждой женщины протекать по-разному. Это зависит от наследственности, состояния здоровья, внутриутробного развития плода, эмоционального настроя. Известны случаи, когда женщины рожали детей именно в тот день, в какой планировали. Это был либо праздничный день, либо дата совпадала с каким-то знаменательным событием.
С 38 по 42 неделю беременности необходимо отказаться от работы, потому что любое движение требует больших усилий, тянет низ живота, устают ноги, не покидает ощущение тяжести и беспомощности. Также могут возникать ложные схватки. Это время следует посвятить подготовке к родам. Необходимо себя настраивать физически и психологически. Женщина на последних сроках настолько устает, что хочет скорее взять малыша на руки. На последних неделях ребенок набирает окончательный рост и вес. Эти показатели будут зависеть от генетики родителей. For the last weeks of pregnancy, the baby occupies the whole uterus, not tossing and turning, and kicking, eliminating the fluff on the body, in the intestine accumulates the primary cal — meconium.
Доношенный ребенок обычно рождается с весом 2700-3500 г, и ростом 50-53 см, его кожа будет светлой, так как он успел накопить достаточное количество подкожно-жировой клетчатки. Каждый день последнего месяца беременности малыш набирает в весе до 30 граммов. У мальчиков уже четко обозначены яички, а у девочек формируются большие половые губы, прикрывающие малые.
С какой недели можно родить здорового ребенка? Например, если роды вдруг начнутся раньше 37 недель, это будет недоношенный ребенок? И могут ли начаться роды (если нет патологии беременности) в 35 недель?
Кто на каком сроке рожал?
И еще просто ради интереса вопрос: на каком МИНИМУМ сроке, в случае преждевременных родов, в России, могут сохранить ребеночка?
Мобильное приложение«Happy Mama»
4,7
Сейчас по закону от 500 гр детей обязаны пытаться спасти и, соответсвенно, роды считаются с 22 недель, но пока не во всех роддомах.
Дочку рожала в 38 недель, ночью началось кровотечение, сразу поехали в роддом по контракту, который был уже заключен. Вес 3610.
Сына — по плановому кесарево из-за тазового предлежания в 37 недель. Беременности все тяжелые, сил больше не было никаких и боялась дотянуть до 38 недели — не хотела повторения ужасов первых родов. Сын, как это не смешно, на 37 неделе был тоже 3610:) В выписке написали не 37 недель, а 39-40 — по весу.
Раньше считался доношенным в 38, сейчас заговорили про 37. Сижу на 34 неделе и боюсь, чтобы не было преждевременных до 37 хлтя бы
Категории
COVID-19АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Причины естественной беременности после неудачного ЭКО
К процедуре экстракорпорального оплодотворения прибегают пары, которые не могут зачать ребенка самостоятельно. Почему же после ЭКО внезапно наступает естественная беременность? Причины, почему женщина может забеременеть:
- Гормональная терапия. Перед пункцией яичников пациентка репродуктивной клиники получает большую дозу гормонов, среди которых — фолликулостимулирующий, лютеинизирующий, хорионический гонадотропин. Гормональная терапия может запустить естественные репродуктивные механизмы организма, которые ранее находились в угнетенном состоянии. В таком случае беременность возможна, если причина бесплодия была обусловлена гормональным сбоем, отсутствием овуляции.
- Изменение образа жизни. Перед протоколом ЭКО мужчина и женщина начинают следить за своим питанием, они употребляют здоровую пищу, отказываются от фаст-фуда, алкоголя, тяжелой и жирной пищи. Партнеры ведут умеренную физическую активность, следят за своим здоровьем. Здоровый образ жизни положительно сказывается на фертильности, у мужчины могут начать вырабатываться более подвижные и жизнеспособные сперматозоиды.

Положительный настрой. В 15% случаев причина бесплодия является психогенной. Исследователи не могут найти причину, почему у супругов нет детей, они оба здоровы и генетически совместимы. Как только пара отказывается от попыток зачать детей, считая, что между протоколами это сделать не удастся, снижается уровень стресса и эмоционального напряжения, и женщина беременеет.
Можно ли зачать ребенка и родить?
Женщины с «детской маткой» способны родить здорового малыша, но могут быть проблемы с зачатием и вынашиванием:
- При аплазии у женщины практически отсутствует полость матки – развита только ее шейка, и то непропорционально. Шансов на беременность нет.
- При инфантилизме можно забеременеть, но только после проведения терапии, прогноз которой индивидуален. Женщине нужно быть готовой к сильному токсикозу, возможности прерывания беременности на любом сроке и осложнениям при родах.
- Подростковая матка является наиболее благоприятной формой патологии для планирования беременности. При ее нормальной ширине и толщине, но небольшой длине проблем с зачатием и родами быть не должно. Однако риск осложнений при гипоплазии увеличивается – возможна недостаточность желтого тела или внематочная беременность.
Решение о последующей беременности
Внутриутробная гибель эмбриона или плода заканчивается оперативным вмешательством – выскабливанием полости матки, это своеобразный аборт со всеми исходящими последствиями.
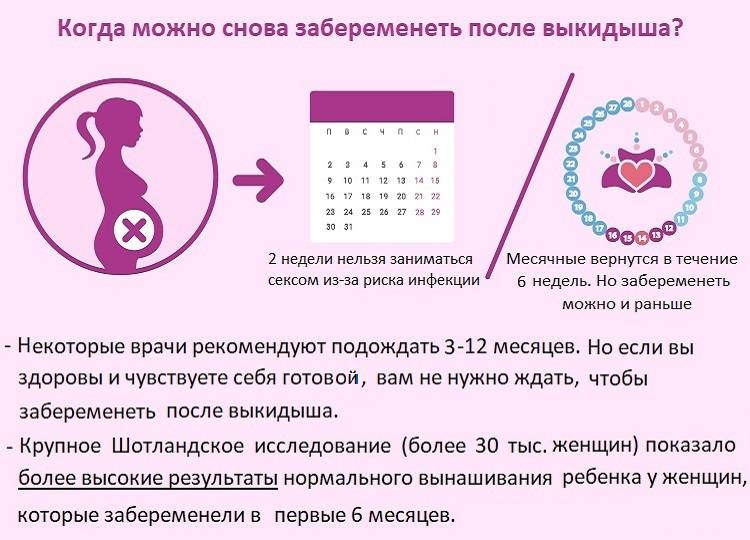
Некоторые женщины, у которых после процедуры не возникло никаких осложнений, задумываются о возможности забеременеть после замершей беременности. Менструальные кровотечения после выскабливания могут возникнуть у потенциальной мамы уже через месяц — полтора, а, значит, овуляция происходит и возможность зачатия довольно высока
Физически забеременеть женщина может уже в следующем менструальном цикле, однако важно помнить, что из-за невыясненной причины потери ребенка трагедия может повториться. Поэтому скорая беременность после замершей беременности крайне нежелательна
Процедура выскабливания, проводимая женщине, является травмирующей для поверхности полости матки, поэтому очень важно полное ее восстановление. Потому если менструации спустя два месяца после замершей беременности не наступили, следует обратиться к гинекологу, так как, скорее всего, это обусловлено гормональным стрессом в организме
Планирование беременности после замершей желательно начинать через 6 месяцев, это необходимо для восстановления эндометрия полости матки. Спустя полгода женщине нужно обратиться в женскую консультацию. После смотра доктором будет сказано, какие анализы сдают после замершей беременности, и какие дополнительные исследования следует пройти.
Так семейной паре нужно сделать такие анализы после замершей беременности:
- УЗИ органов малого таза,
- Гормональные исследования,
- Провести гистологию тканей матки,
- Генетические исследования.
- Консультацию уролога и спермограмму для мужчины,
- Исследование на исключение антифосфолипидного синдрома у женщины.
Очень важным является анализ гистологического исследования замершей беременности, то есть изучения клеток зародыша для установления причины замирания эмбриона и принятия врачом решения, что делать после замершей беременности, и в каком лечении нуждается женщина.
Генетические исследования, как правило, проводятся в том случае если замершая беременность повторяется несколько раз и гистологические исследования не указали на причину выкидышей, также генетические анализы могут быть назначены, если у женщины не получается забеременеть после замершей беременности.
В последнее время некоторые гинекологи спорят о том, через сколько можно забеременеть после замершей беременности и часть из них склоняется к мысли, что новая беременность, которая наступает через три-четыре месяца после замершей, не является опасной и будет благополучно выношена. Однако ВОЗ все же называет срок в шесть месяцев, поэтому женщине лучше исключить все даже самые маленькие факторы риска, а именно с такими рисками связан маленький перерыв между беременностями. Даже благополучно окончившиеся роды и все же предполагают ожидание в течение полгода перед новыми попытками зачатия.
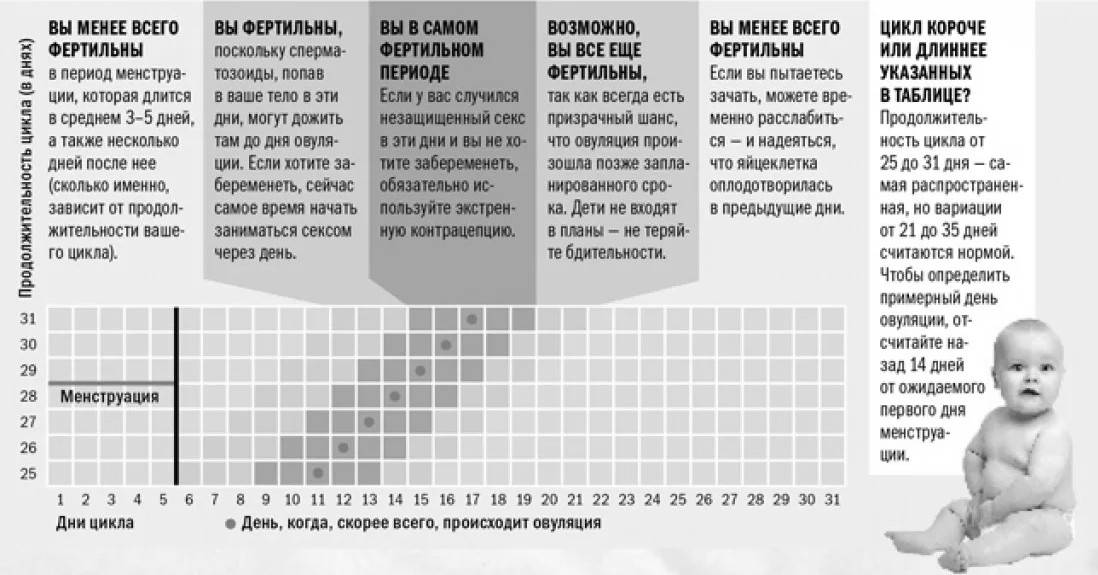
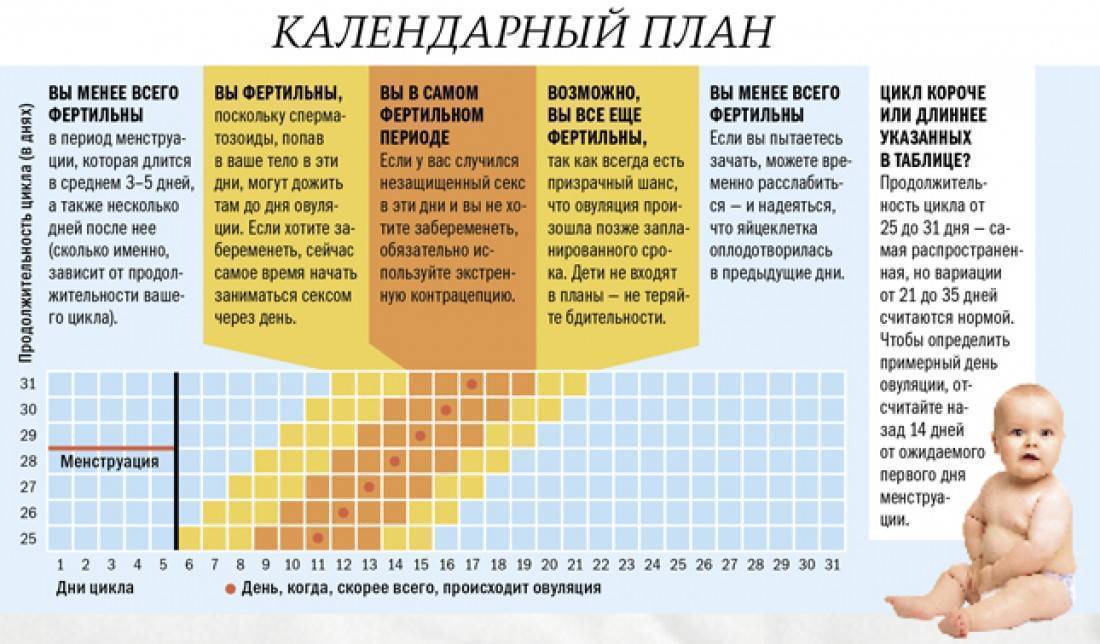
Как выбрать оптимальное время для зачатия?
Через сколько недель или месяцев можно думать о зачатии малыша? По мнению врачей, с планированием следующего зачатия спешить не стоит. Если даже гестация прервалась на начальных этапах, организм женщины нуждается в восстановительном периоде. Передышка в полгода сведет к минимуму возможность самопроизвольного аборта во второй раз. Прежде чем задумываться о малыше снова, женщина должна пройти медицинское обследование, сделать необходимые анализы и убедиться в правильной работе своей репродуктивной системы.
При отсутствии осложнений можно планировать зачатие ребенка спустя 6 месяцев. Если отторжение плода не прошло без последствий, потребовалась чистка или у женщины возник воспалительный процесс или гормональный сбой, времени на восстановление потребуется больше.
Обследование и консультация врача
Консультация врача после выкидыша является необходимостью. Чтобы следующая беременность наступила и завершилась успешно, нужно выяснить причины самопроизвольного прерывания. С этой целью женщине назначаются обследования:
- УЗИ органов малого таза, данные которого позволяют судить о наличии аномалий и имеющихся новообразованиях, необходимости чистки;
- лабораторные анализы мочи;
- анализы крови на определение уровня гормонов;
- исследование обоих будущих родителей на наличие инфекций;
- выявление имеющихся патологий щитовидной железы и надпочечников.
Образ жизни и питание
Чтобы забеременеть после выкидыша, выносить и родить малыша в срок, еще до зачатия будущей матери необходимо отказаться от пагубных привычек. Алкогольные напитки и сигареты отрицательно сказываются на выживаемости эмбриона и его развитии.
ЧИТАЕМ ТАКЖЕ: какими таблетками можно вызвать выкидыш в случае наличия показаний к аборту?
При необходимости постоянного приема каких-либо медикаментов нужно проконсультироваться с лечащим врачом о возможном снижении ежедневной дозировки
Женщина должна пересмотреть свой образ жизни, больше двигаться, уделять внимание рациону питания
После успешного зачатия маме следует избегать физических нагрузок, стрессовых ситуаций. В случае если имеются отклонения в течении процесса вынашивания, нужно строго следовать рекомендациям специалистов.
Психологическое состояние и физическое здоровье

Возможность вынашивания ребенка зависит не только от физического здоровья матери, но и от ее психологического состояния. Повышенный тонус матки, приводящий к выкидышу, как и невозможность оплодотворенной яйцеклетки закрепиться в матке, могут быть следствием сильного эмоционального напряжения женщины, ее подверженности стрессам.
Выкидыш также является сильным стрессом, поэтому может провоцировать сбои в работе многих систем женского организма, нарушать гормональный баланс, менструальный цикл и вызывать другие отклонения. Чтобы этого не произошло, лучше обратиться за помощью к профессиональным психологам.
Причины и факторы риска замирания беременности
Как и почему происходит прекращение развития беременности, окончательно не изучено. Гинекологи называют 5 групп состояний, мешающих нормальной гестации:
- патологии половых органов женщины;
- аномалии плода (генетические, хромосомные);
- патологические состояния эндометрия;
- нарушения гемостаза (свертывания крови – тромбофилия, антифосфолипидный синдром);
- другие причины.
Перечисляя анатомические нарушения в строении половых органов, акушеры-гинекологи чаще указывают на различные дефекты матки (двурогая, удвоенная, седловидная, с внутренней перегородкой). Врожденные дефекты чаще приводят к прерыванию беременности на поздних сроках и преждевременным родам. Приобретенные патологии включают с себя подслизистые миомы, патологии шейки и синехии (спайки) внутри матки. При анатомических нарушениях со стороны женщины прерывание беременности чаще связано с:
- имплантацией плодного яйца вблизи миоматозного узла;
- недостаточным кровоснабжением эндометрия;
- хроническим воспалением эндометрия;
- истмико-цервикальной недостаточностью (раскрытие шейки во 2 триместре).
Генетические аномалии эмбриона – одна из самых частых причин «замирания» в первом триместре. Акушеры-гинекологи предупреждают, что сохранение беременности при впервые возникшей угрозе прерывания на малых сроках не всегда целесообразно, так как плод может быть нежизнеспособен. Напротив, при установленном диагнозе невынашивание генетические проблемы выявляются практически в 2 раза реже. Поэтому женщинам с очередным эпизодом самопроизвольного аборта рекомендуют терапию для сохранения беременности.
Среди частных генетических аномалий, приводящих к ЗБ – трисомия, удвоение количества генетической информации, нарушения в структуре хромосом. Известные варианты трисомии – синдромы Дауна, Эдвардса, Патау не всегда приводят к гибели малыша. Чаще плод продолжает развиваться и рождается жизнеспособным. Вероятность развития генетической аномалии у малыша чаще связывают с возрастом матери.
Различные патологические изменения внутреннего слоя матки – эндометрия тоже становятся причиной ЗБ. Репродуктологи считают, что этот фактор «виноват» в 70% неудач при методике ЭКО. К этой группе причин относят хроническое аутоиммунное воспаление и атрофические процессы в эндометрии. При таких состояниях страдает имплантация и питание плодного яйца.
Нарушения в работе свертывающей системе крови тоже могут привести к замиранию беременности. Чаще у таких женщин диагностируют так называемый антифосфолипидный синдром (АФС). В организме женщины образуются антитела к веществам мембран клеток (фосфолипидам). Причины этого состояния окончательно не изучены, гинекологи связывают возникновение АФС с инфекционными, аутоиммунными и другими воспалительными заболеваниями. Они указывают, что антитела встречаются в крови 30-40% пациенток с диагнозом: привычное невынашивание. Для сравнения, в целом в популяции их обнаруживают у 2-4% лиц. Наибольшее значение имеют следующие антитела: волчаночный антикоагулянт, антитела к кардиолипину, β2-гликопротеину-1, протромбину, аннексину, фосфатидилэтаноламину и фосфатидилинозитолу.
Но бывают и случаи, когда стандартные обследования не позволяют установить причину замирания плода. Предполагают связь с такими состояниями, как:
- нарушения фолатного обмена (фолиевая кислота, необходимая для правильного формирования органов плода не усваивается при поступлении с пищей или обычными препаратами);
- аномальная, чрезмерная активность иммунных клеток натуральных киллеров (NK-клеток);
- несовместимость партнеров по комплексу гистосовместимости (HLA);
- присутствие в организме женщины специфических антиотцовских цитотоксических, антиидиотипических антител.
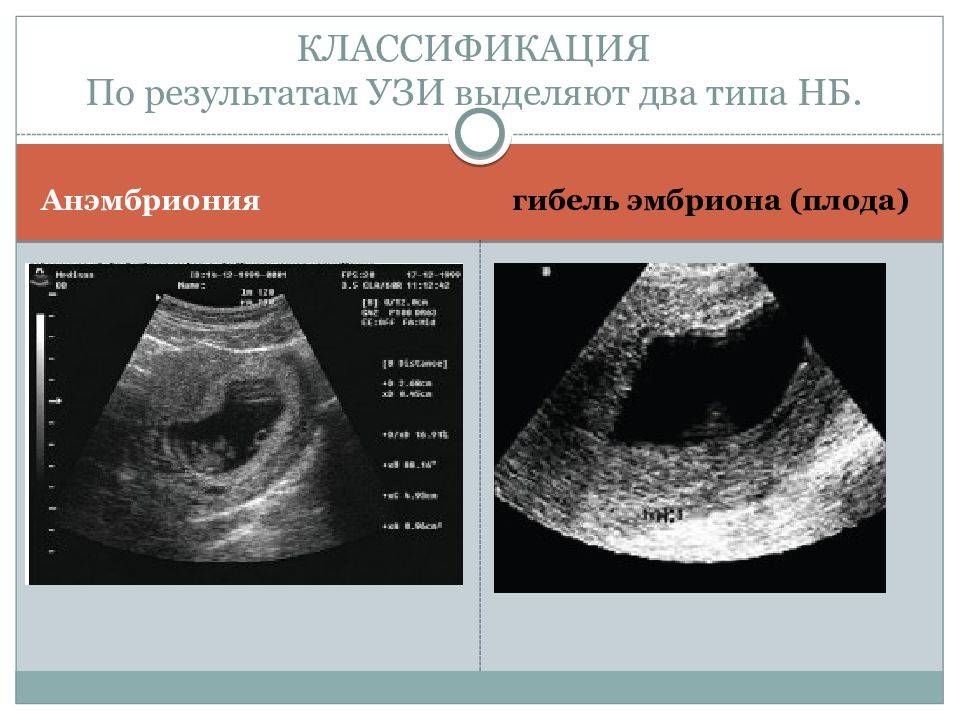
Когда можно беременеть после анэмбрионии?
Для восстановления организма требуется срок не менее 3 месяцев. Но врачи не рекомендуют беременеть раньше, чем через 6 месяцев. За это время менструальный цикл и гормональный фон придет в норму. Беременность может наступить и через 2 месяца после анэмбрионии, но ни один врач не сможет гарантировать завершения в срок.
Если нарушение развития плодного яйца было один раз, то это не повод отчаиваться. Зачатие завершается успешной беременностью после естественного оплодотворения только у 40-50% супружеских пар. Только если прерывание в раннем роке происходит 2 раза подряд, говорят о привычном невынашивании беременности.
Планирование беременности после анэмбрионии
Перед тем, как планировать беременность после анэмбрионии, необходимо установить вероятную причину задержки развития зародыша. Даже если у женщины нет признаков инфекции половых путей, необходимо пройти обследование на ИППП. Некоторые инфекционные заболевания половой сферы могут протекать в бессимптомной форме. Но при этом они изменяют морфологические характеристики эндометрия, снижают его способность принимать оплодотворенную яйцеклетку.
Для планирования следующего зачатия необходимо отказаться от вредных привычек. Сигаретные смолы и никотин, этиловый спирт обладают тератогенным действием, нарушают деление клеток зародыша, поэтому могут привести к повторению анэмбрионии. Отказ от пагубных пристрастий касается обоих супругов, сперматозоиды – носители генетического материала, они также влияют на наследственность плода.
Специальные методы реабилитации не требуются. Лечение до планирования зачатия требуется у женщин, у которых в анализах обнаружена инфекция или другие отклонения от нормы.
Анализы после анэмбрионии
Чтобы подготовиться к следующей беременности и исключить факторы, которые привели к анэмбрионии, необходимо пройти качественное обследование. Врач назначает анализы, ориентируясь на предполагаемые причины прерывания и анамнез пациентки:
- исследование мазков из влагалища и цервикального канала для определения инфекции;
- бактериологический посев на питательные среды отделяемого из влагалища – позволяет определить преобладающую флору, ее количество, обнаружить микроорганизмы, которые незаметны в стандартном мазке;
- ПЦР-диагностика на хламидии, гонорею, трихомонады, вирус герпеса и цитомегаловирус;
- в крови определяют антитела IgM и IgG к цитомегаловирусу и герпесу – позволяет установить стадию инфекционного процесса;
- диагностика иммунного статуса – в крови определяют разные типы Т-лимфоцитов;
- определение чувствительности лимфоцитов к индукторам интерферонов;
- диагностика выработки провоспалителных цитокинов в отделяемом шейки матки – фактор некроза опухоли, фибронектин, интерлейкины.
На 6-7 день цикла проводят биопсию эндометрия. Этот метод обследования позволяет исключить признаки воспаления, которые могли стать причиной нарушения развития эмбриона.
Чтобы исключить иммунологические причины анэмбрионии, назначают следующие анализы:
- антитела к прогестрону – их наличие становится причиной невынашивания в 10% иммунологических факторов;
- антитела к ХГЧ – обнаруживаются у 27% женщин с привычным невынашиванием беременности;
- для исключения антифосфолипидного синдрома исследуют кровь на волчаночный антикоагулянт и антитела к фибронектину.
Об удачной беременности после анэмбрионии говорят большинство женщин, которые прошли обследование и устранили факторы риска. Однократная потеря беременности не опасна и входит в рамки нормы. Но женщины, которые пережили анэмбрионию два и более раза подряд, говорят, что смогли забеременеть только после установления точной причины невынашивания. Многие из них указывают, что обследование показало инфекцию. Для лечения и контрольного обследования потребовалось несколько месяцев, которые позволили подготовиться к новой беременности.
По отзывам практикующих врачей, после анэмбрионии необходимо полное обследование, если это состояние повторилось два раза подряд. После диагностики и устранения причин патологии успешное зачатие возможно у 95% супружеских пар.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Автор статьи
Вера Деменева
Эксперт портала
Кукушка при беременности является безопасным и популярным методом для снятия заложенности носа. Если делать выбор в пользу местного или системного лечения, безусловно, местная терапия будет предпочтительной у беременных женщин с назальной обструкцией.
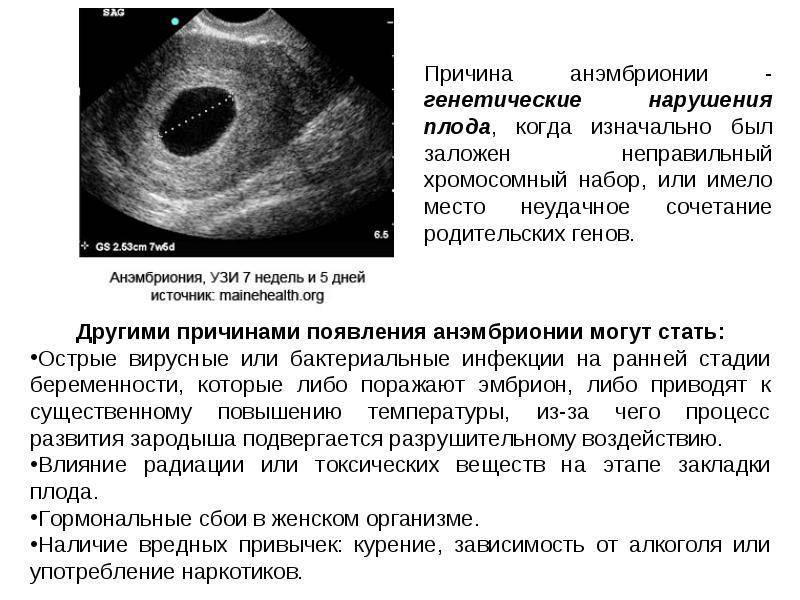
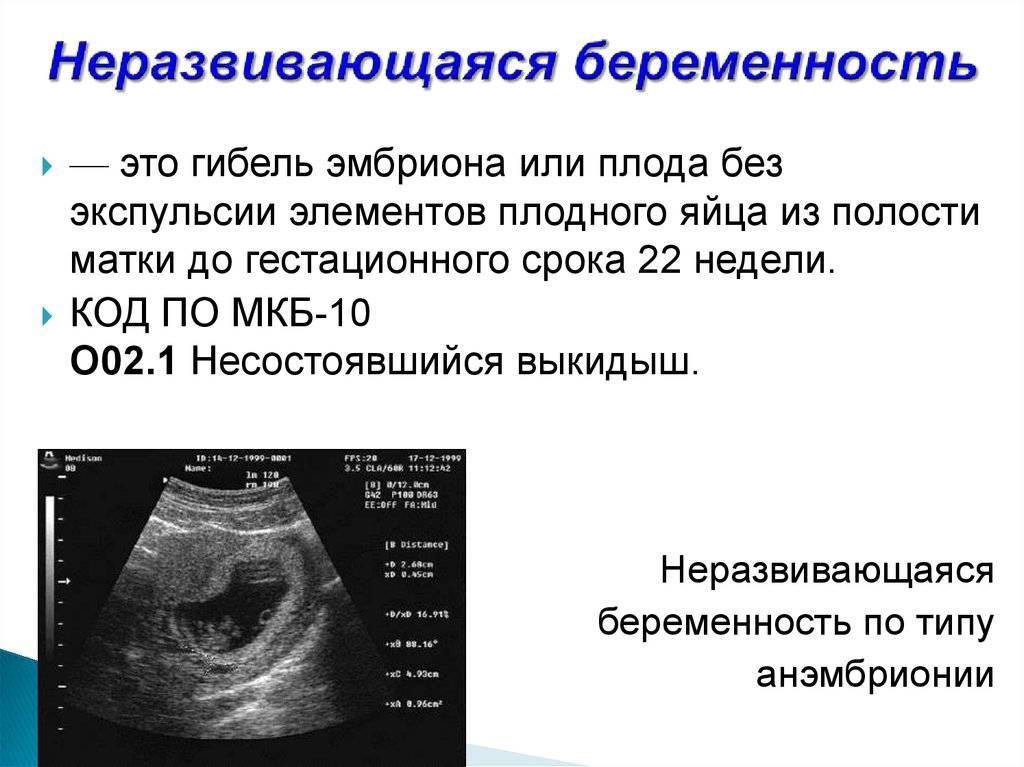
Что такое анэмбриония и почему она возникает?
Под этим термином в медицине подразумевается патологическое состояние во время беременности, при котором внутри плодного яйца отсутствует эмбрион. При этом он либо вовсе не сформирован, либо его развитие остановилось на ранних этапах гестации. Нередко анэмбрионию также называют замершей или недоразвившейся беременностью.
Среди причин данной патологии выделяют:
- генетические отклонения;
- некоторые острые вирусные и бактериальные патологические процессы, протекающие на ранних стадиях вынашивания ребенка и провоцирующие поражение тканей плода или трофобласта;
- хронические вирусные и бактериальные инфекции половой сферы, приводящие к развитию хронического эндометрита;
- интоксикация эмбриона в результате радиоактивного излучения, использования женщиной медикаментов с эмбриотропным эффектом, употребления наркотических препаратов, влияния промышленных и сельскохозяйственных ядовитых веществ;
- нарушения работы эндокринной системы будущей матери.
Зачастую факторы, провоцирующие возникновение данной проблемы, остаются невыявленными. Как правило, удается диагностировать только предположительный генез.