Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной. Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Какой состав препарата? В том числе с вспомогательными веществами?
Стимбифид Плюс состоит из двух компонентов – пребиотического и метабиотического
Узконаправленный пребиотический компонент – природные фруктоолигосахариды (ФОС) и фруктополисахариды (ФПС) с оптимизированным соотношением коротких (GFn, n = 2-8) и длинных (GFn, n = 2-60) цепочек, что обеспечивает снабжение бифидобактерий эксклюзивным питанием по всей длине толстой кишки
Метабиотический компонент – лактат кальция. Является мощным стимулятором роста и размножения нормобиоты
У меня изжога, но я пью чай с молоком, так как чай не возможно пить, одна краска
Добрый день! Да, если в пакетиках, то к сожалению, красителя там много. Чтобы убрать изжогу попробуйте Стимбифид Плюс. Он способствует оперативному выводу всех токсинов и враждебных пищеводу бактерий, которые попадают в желудок с едой или напитками
Второй триместр
Это самое приятное время беременности. Ранний токсикоз, если он имел место, как правило, уже позади — и беременные начинают ощущать шевеление плода. Теперь посещение врача должно происходить как минимум 1 раз в месяц.
Перед каждым визитом необходимо сдавать общий анализ мочи (помним о дополнительной нагрузке на выделительную систему). Анализы крови в случае нормального течения беременности проводятся реже: во втором триместре это исследование проводится в 18–20 недель.
На сроке 18–21 неделя проводится второе плановое УЗИ, которое проводится всем будущим мамам даже в случае нормального течения беременности.
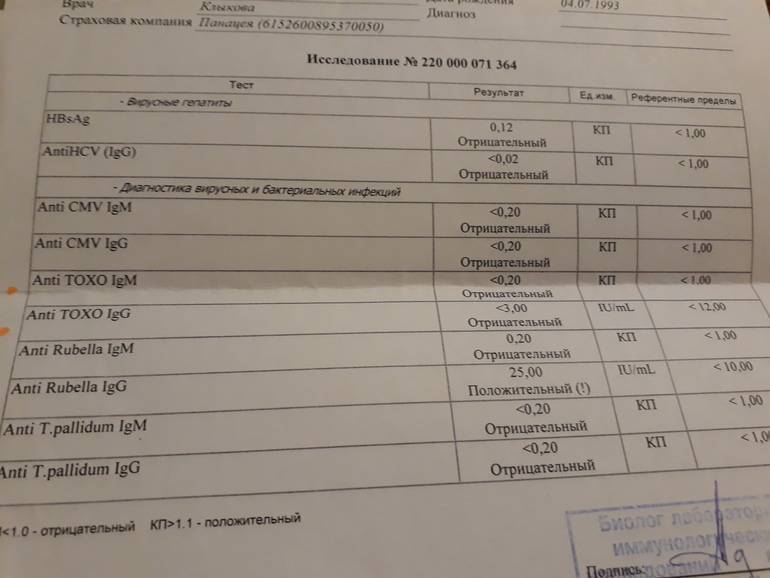
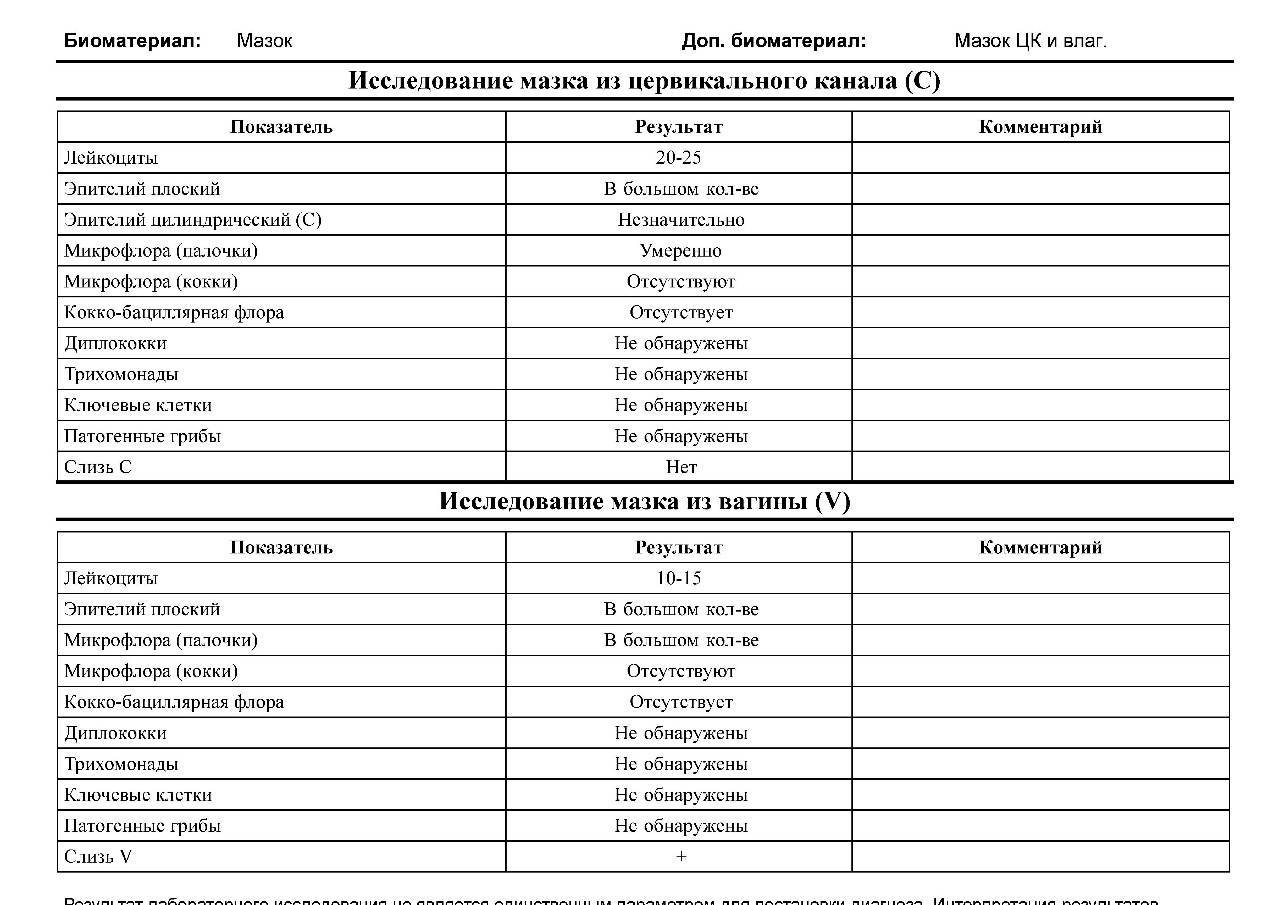
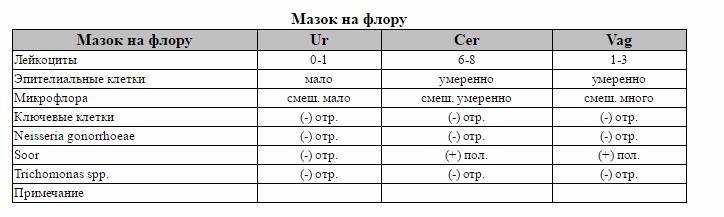
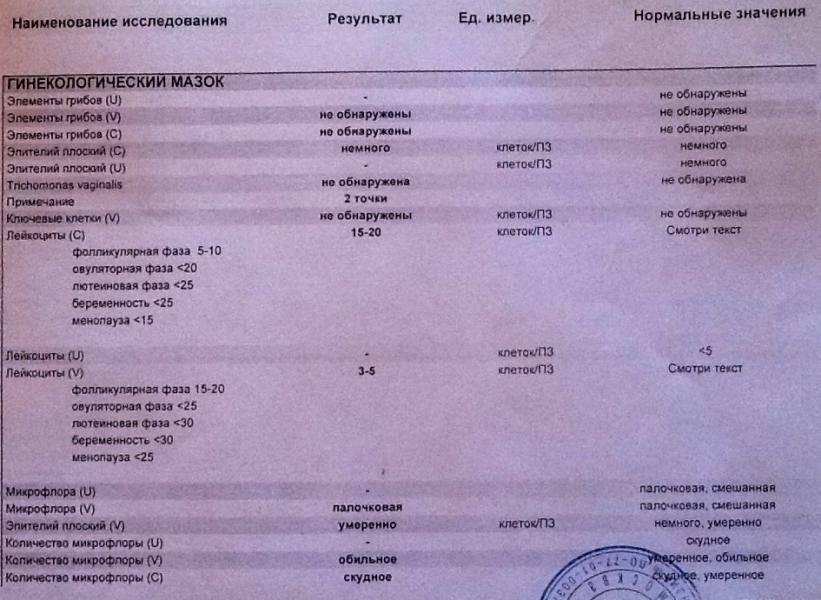
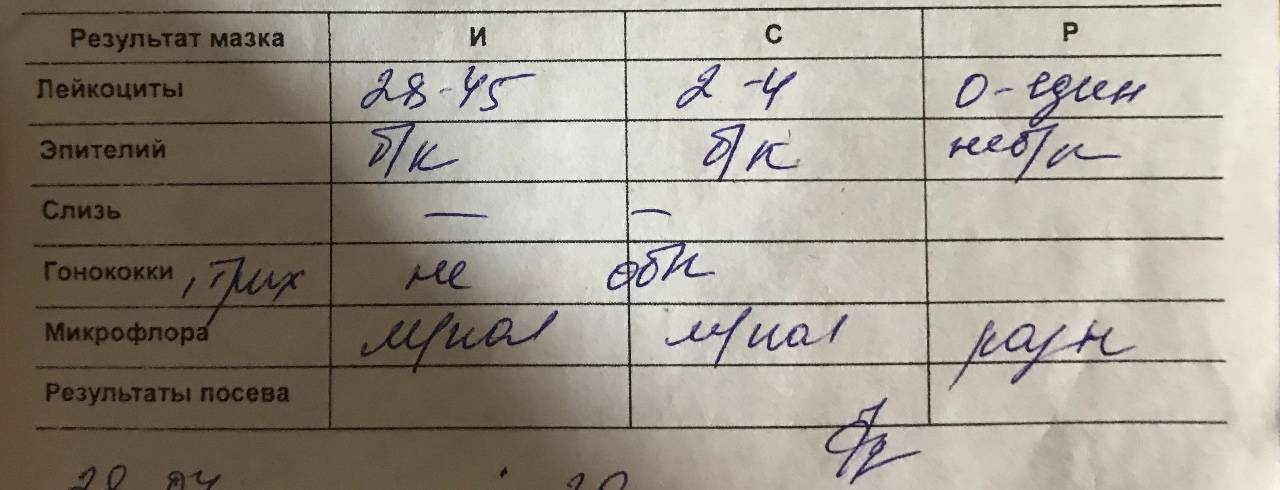
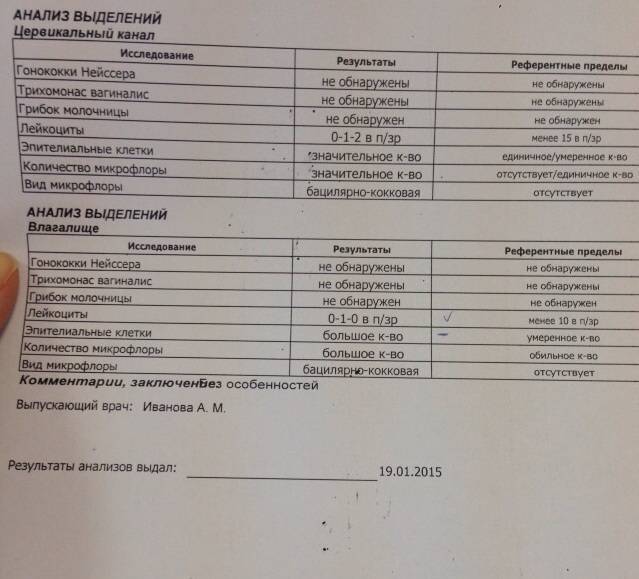
Виды мазков при беременности
Периодически сдавать анализ такого типа должна каждая женщина, так как он является основным способом оценки состояния половой системы, ведь симптомы многих заболеваний проявляется только на поздних стадиях развития. При беременности же этот материал на исследование забирается в обязательном порядке. Существует несколько видов тестов такого плана, необходимых женщинам, ожидающим ребенка.
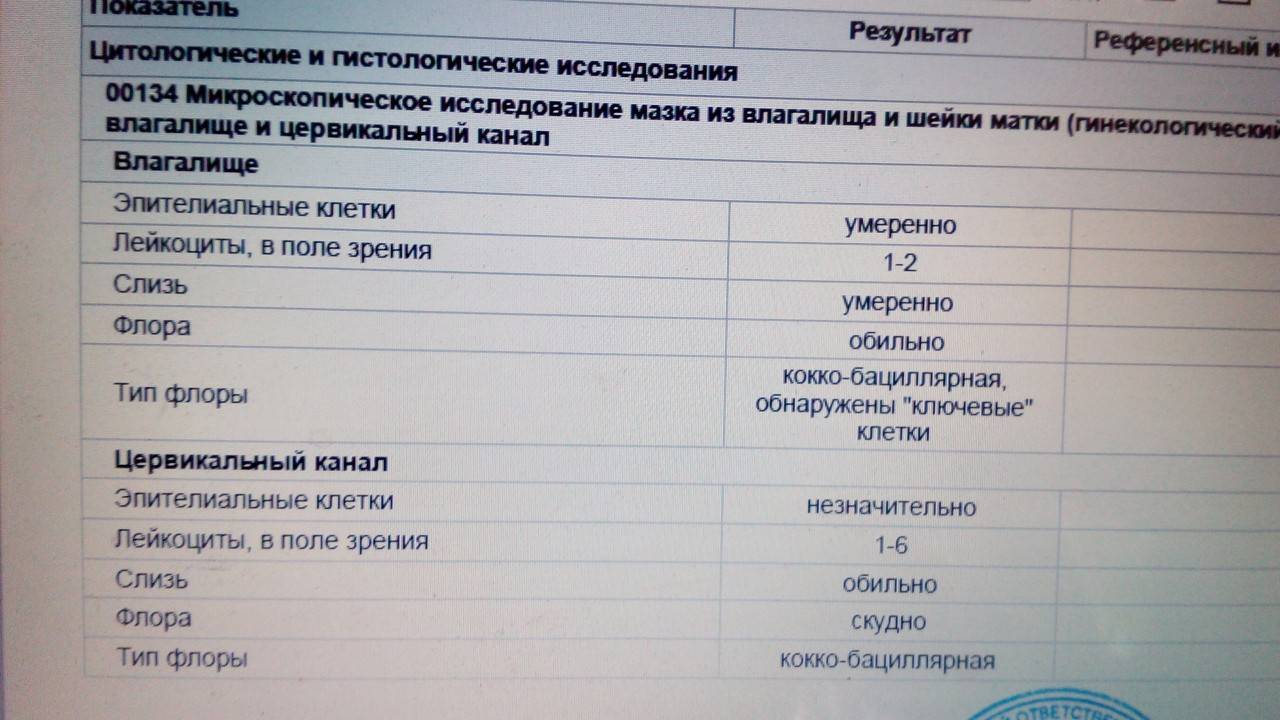
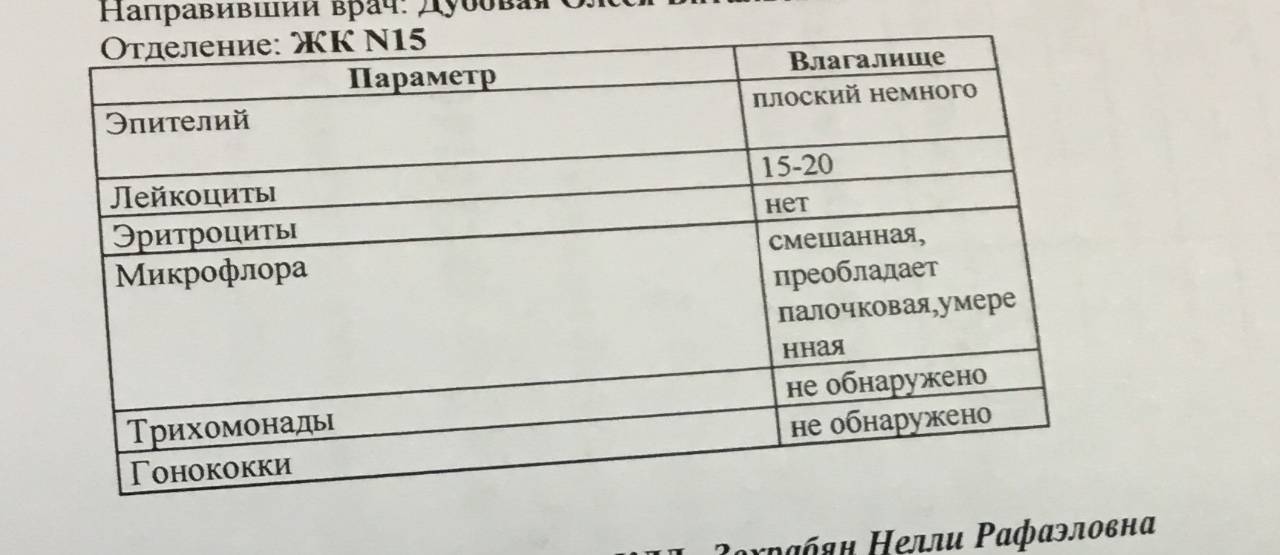
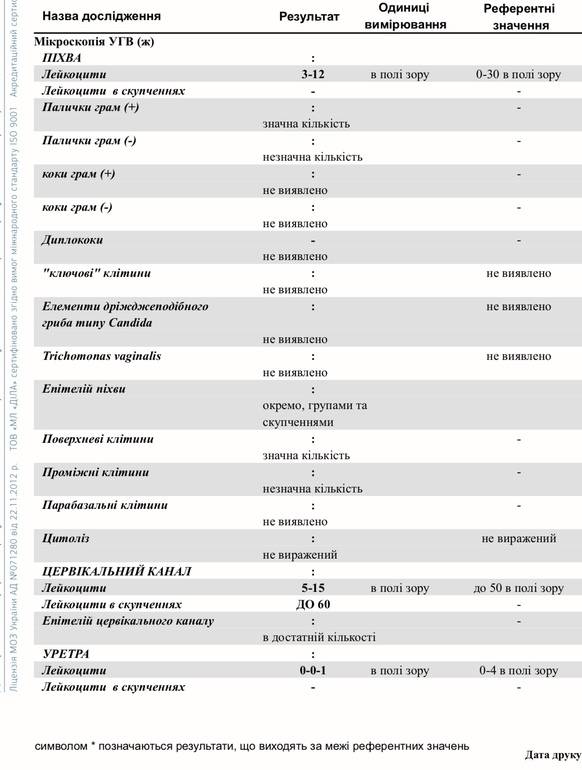
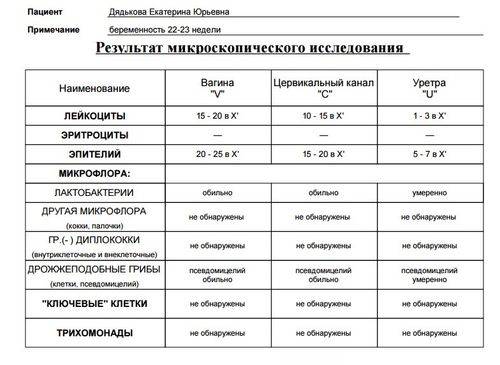
- На флору. Исследование позволяет изучить баланс хороших и плохих бактерий в среде влагалища, лактобактерий, определить степень чистоты. Это дает представление о вероятности развития половых инфекций, наличии собственного иммунитета у организма. По данным исследования может назначаться терапия местными препаратами для восстановления нормальной микрофлоры влагалища. В результатах видно количество лейкоцитов, эритроцитов, признаки кровотечений, воспалительных процессов, явные инфекции, отмершие клетки;
- На цитологию. Изучается состояние клеток шейки матки, самой матки, влагалища. Позволяет определить предрасположенность к онкологическим заболеваниям, некоторым вирусам (папиллома);
- На стерильность. Похож по типу на изучение флоры, но помимо ее состояния позволяет также определить признаки гормонально дисбаланса по состоянию слизистой;
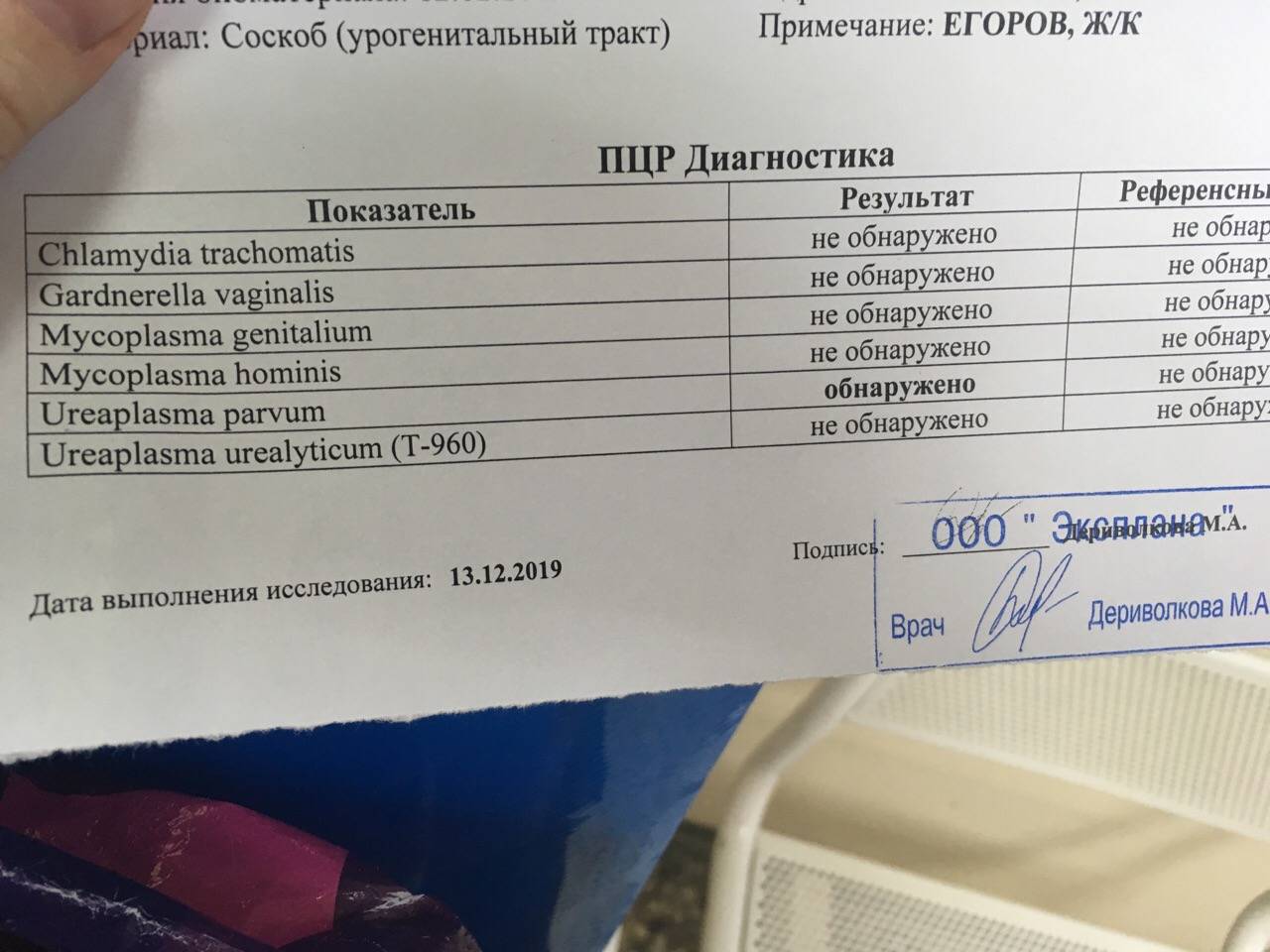
- ПЦР (на скрытые инфекции). Такой мазок необходим потому, что позволяет диагностировать отклонения, имеющиеся у беременной, но мазком на микрофлору не определяемые. Информативность его выше предыдущих методов за счет иного типа проведения исследования.
Будущая мать должна понимать опасность урогенитальных заболеваний, инфекций для ребенка, не пренебрегать исследованиями, сдавая все необходимые анализы.
Что значит плохой анализ
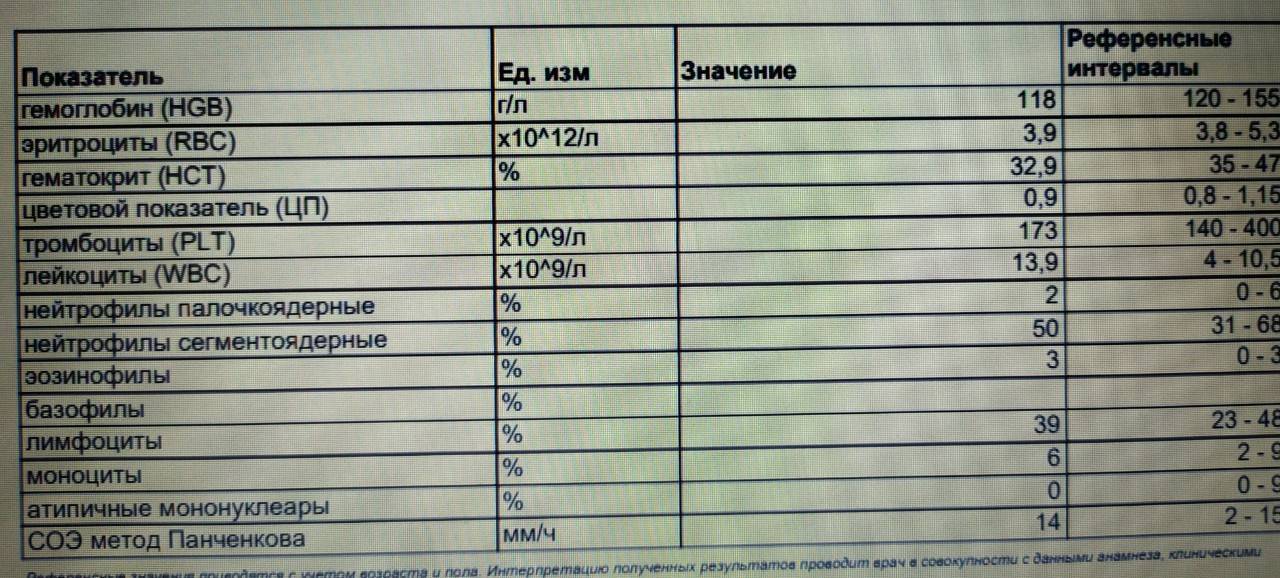
Клиническое (или общее) исследование урины относится к базовым в период гестации. Его нужно делать при каждой консультации у гинеколога. Женщины сдают анализ урины раз в месяц.
При оценке биоматериала учитывают не только присутствие белка, лейкоцитов, бактерий и других веществ, но также его внешние параметры.
Пример нормального анализа при гестации:
Признаки плохих анализов в таблице:
| Характеристика мочи | Возможные причины из-за чего случаются отклонения от нормы |
| Цвет | темно-желтый цвет урины — дегидратация (обезвоживание) организма; мутный (белесый) — гнойный воспалительный очаг в мочевыводящих путях; коричневатый (или пивной) — увеличенная матка давит на желчный пузырь и его протоки, возможно развитие гепатита или механической желтухи; красно-бурый цвет мочи — кровяные примеси присутствуют обычно при поражении почек или выделительной системы (туберкулез или инфаркт органа фильтрации); зеленоватый — нарушение работы печени; светлый — хороший цвет. |
| Прозрачность | Полное или частичное помутнение мочи свидетельствует о наличии нежелательных фрагментов (эпителиальные клетки, лейкоциты, эритроциты, белок, гной и т. д.). Основные факторы плохой мочи: несоблюдение правил сбора материала, например, отсутствие стерильности емкости; инфицирование половой системы; токсикоз с последующей дегидратацией и нарушением кислотно-щелочного баланса. |
| Плотность | Отклонение в любую сторону (низкая или высокая) при анализе – признак: дегидратации; гормонального сдвига; дисфункции почек |
| Белок | Допустимое количество при гестации колеблется около 0,33 г/л. Значения выше могут указывать на развитие: пиелонефрита; нефропатии; гестоза; обострения хронических патологий. |
| Эритроциты | Речь о попадании капелек крови в мочу, что грозит: развитием артериальной гипертензии; лихорадкой; снижением гемоглобина. Возможные причины пониженных эритроцитов при анализе: патологии мочеполовой системы; гормональный дисбаланс; венерические инфекции. |
| Лейкоциты | У беременных допускается присутствие в моче до 6 единиц. Если значение выше, например, 10–15 ед., развивается воспалительный процесс. |
| Кетоновые тела | ранний токсикоз; обострение сахарного диабета. |
| Бактерии | цистит; вирусные последствия; инфицирование или воспаление почек, мочевого пузыря или выделительной системы. |
| Глюкоза | Развитие гестационного диабета |
| Соли | дегидратация; неправильное питание. |
| Кислотность | Повышенные значения говорят о патологиях эндокринной системы или дефиците калия. |
При плохих показателях общего лабораторного исследования для подтверждения диагноза назначают анализ мочи по Нечипоренко на бактериальный посев. Он выявляет даже латентные патологии.
Другие анализы
Среди прочих методов исследования при беременности можно перечислить следующие:
- контроль артериального давления беременной – показатель, важный для определения заболеваний сердечно-сосудистой системы, гестоза беременных и других нарушений;
- амниоцентез – исследование околоплодных вод при подозрении на аномалии развития плода;
- тест на толерантность к глюкозе – анализ, позволяющий выявить гестационный сахарный диабет: заболевание, которое у беременных часто протекает бессимптомно.
Кроме того, в обязательном порядке проводится консультация со специалистами узкого профиля – стоматологом, кардиологом, офтальмологом и другими. В зависимости от результатов исследования эти врачи могут назначать другие анализы, если в этом есть объективная необходимость.
Анализы во втором триместре беременности
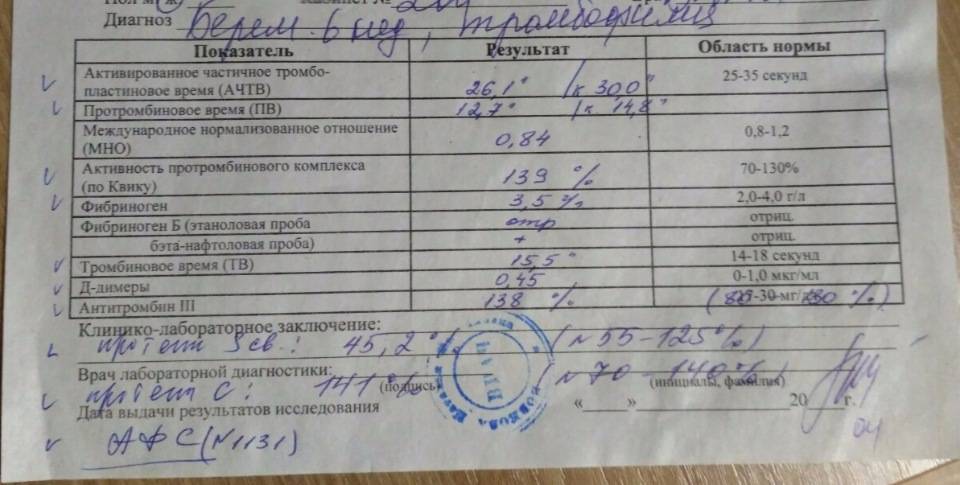
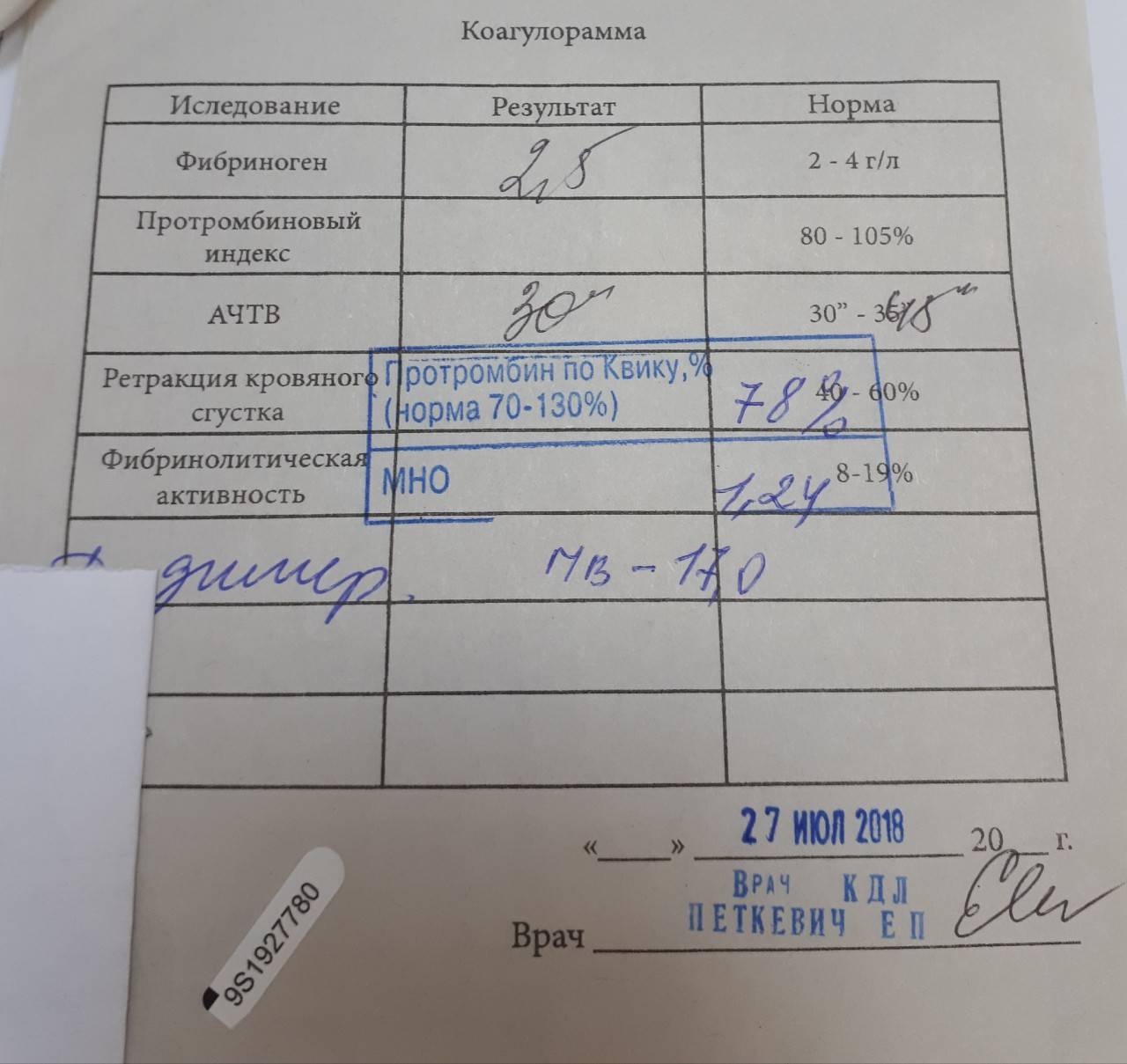
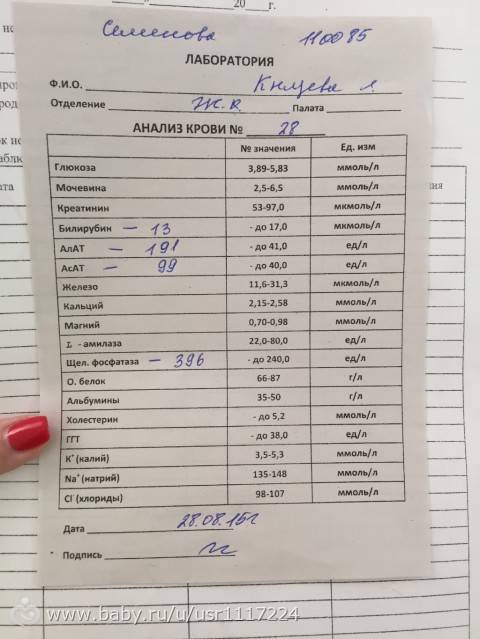
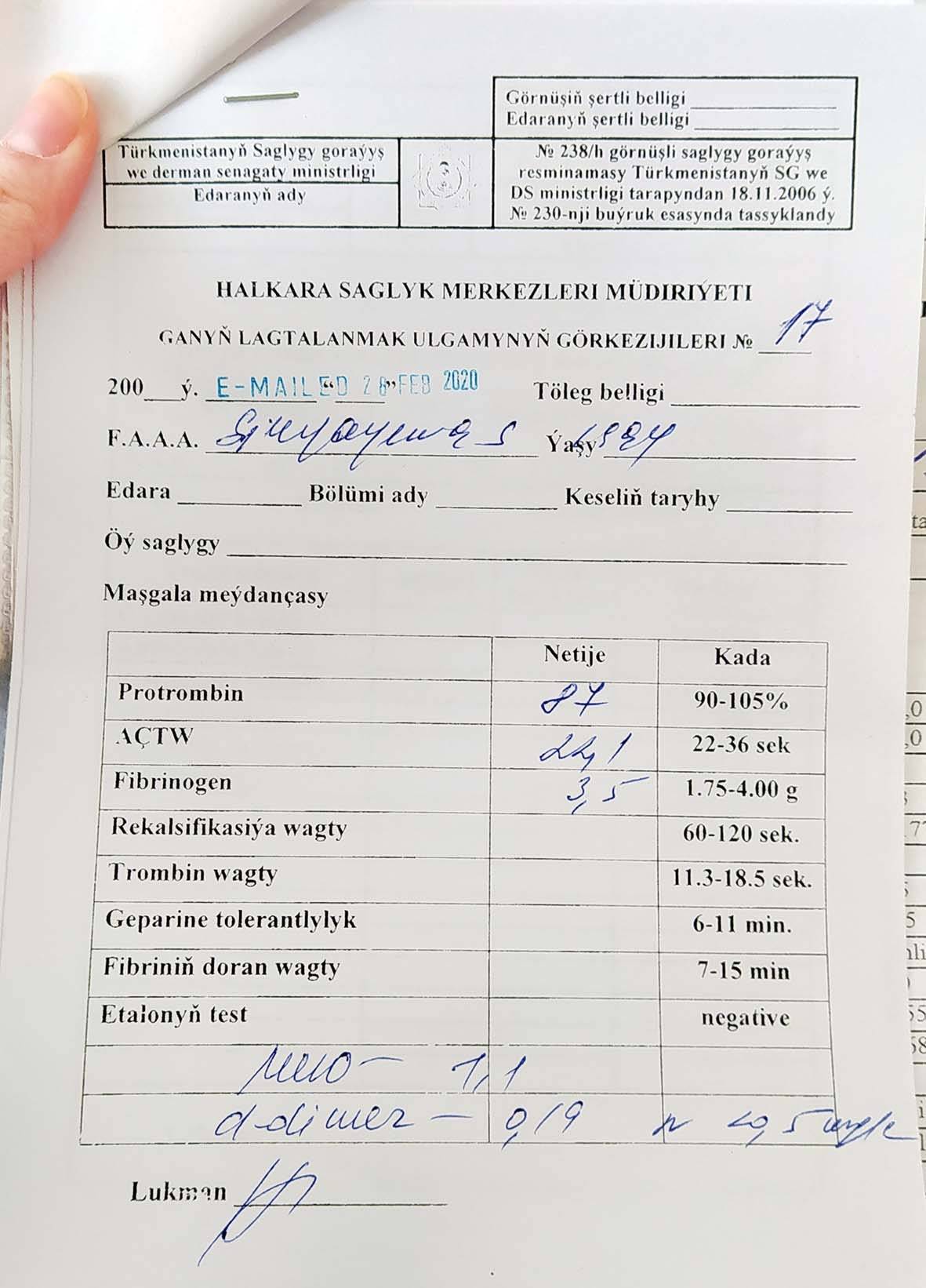
Анализы во втором триместре беременности включают в себя повторение некоторых исследований, таких как общий анализ крови, общий анализ мочи. При необходимости женщина повторяет анализ на свертываемость крови, исследование на резус-конфликт.
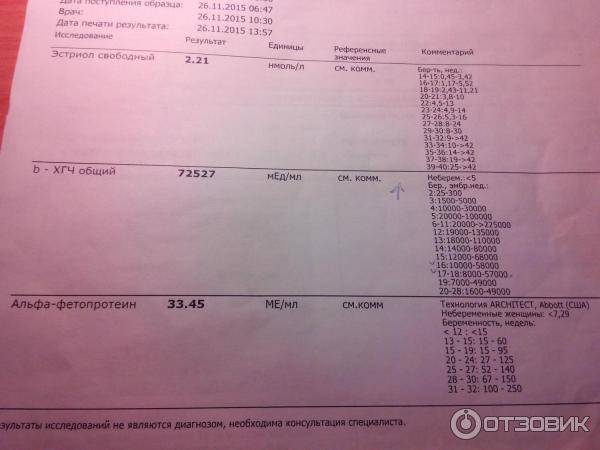
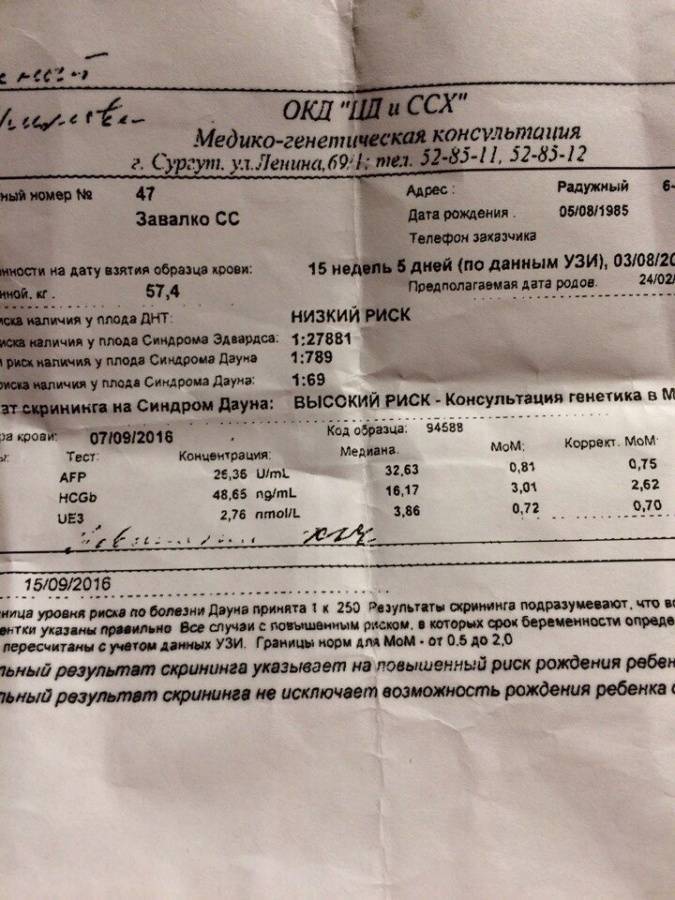
Кроме того, в этот период на сроке 14–18 недель некоторым женщинам рекомендуют пройти «тройной тест». Это генетический анализ, с помощью которого в крови определяют маркеры генетических патологий и дефектов развития ребенка. В венозной крови выявляют уровень хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП), неконъюгированного эстриола (НЭ). Отклонение данных показателей в результате анализа при беременности может указывать на некоторые хромосомные патологии плода, например, синдром Дауна. Кроме того, уровень содержания генетических маркеров меняется при наличии дефектов развития плода – дефектов заращения нервной трубки, аномалий почек, двенадцатиперстной кишки, щитовидной железы.
В случае получения плохого результата анализа при беременности в результате генетического теста, женщину направляют на повторное исследование. При подтверждении плохого результата проводят амниоцентез – исследование околоплодных вод. Данный анализ подтверждает наличие или отсутствие генетических нарушений у ребенка.
«Тройной тест» не относится к обязательным анализам во втором триместре беременности. Но его необходимо пройти, если в семье женщины или ее супруга были случаи генетических заболеваний или при наличии у женщины ребенка с наследственной патологией. Такое исследование также рекомендуется женщинам, которые имели выкидыши или невынашивание беременности, и женщинам в возрасте старше 35 лет.
Лечение во время беременности
При патологических результатах мазков назначается лечение. Во время беременности предпочтение отдается местной терапии, что снижает вероятность негативного воздействия лекарственных средств на плод. Лечение зависит от выделенного возбудителя и протекает в 2 этапа. Первый этап – назначение этиотропной терапии (направленной на устранение причины «нехорошего» мазка), второй этап – восстановление нормальной микрофлоры влагалища.
При выявлении в мазке трихомонад в первом триместре назначаются спринцевания раствором фурациллина, перманганата калия или отварами лекарственных трав, а начиная со второго триместра – интравагинальное введение свечей с метронидазолом (тержинан, клион-Д). Пероральный прием препаратов метронидазола разрешается в 3 триместре (трихопол, орнидазол).
Бактериальный вагиноз при беременности на ранних сроках лечат тампонами с клиндамицином, во втором триместре назначаются свечи с метронидазолом, а в третьем системное лечение препаратами метронидазола (тержинан, тинидазол).
При выявлении гонореи показано лечение антибиотиками цефалоспоринового ряда (цефиксим, цефтриаксон).
Терапия молочницы включает введение свечей с противогрибковой активностью (Гино-Певарил, клотримазол, пимафуцин). В поздних сроках назначаются таблетки флуконазола.
Второй этап лечения «плохих» мазков включает назначение пробиотиков интравагинально (свечи и тампоны с бифидумбактерином, лактобактерином, апилак, бифидин). Продолжительность лечения составляет 10-14 дней.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста. Беременной женщине с момента постановки на учет в женской консультации приходится проходить множество различных исследований с целью наблюдения за состоянием здоровья будущей мамы и малыша
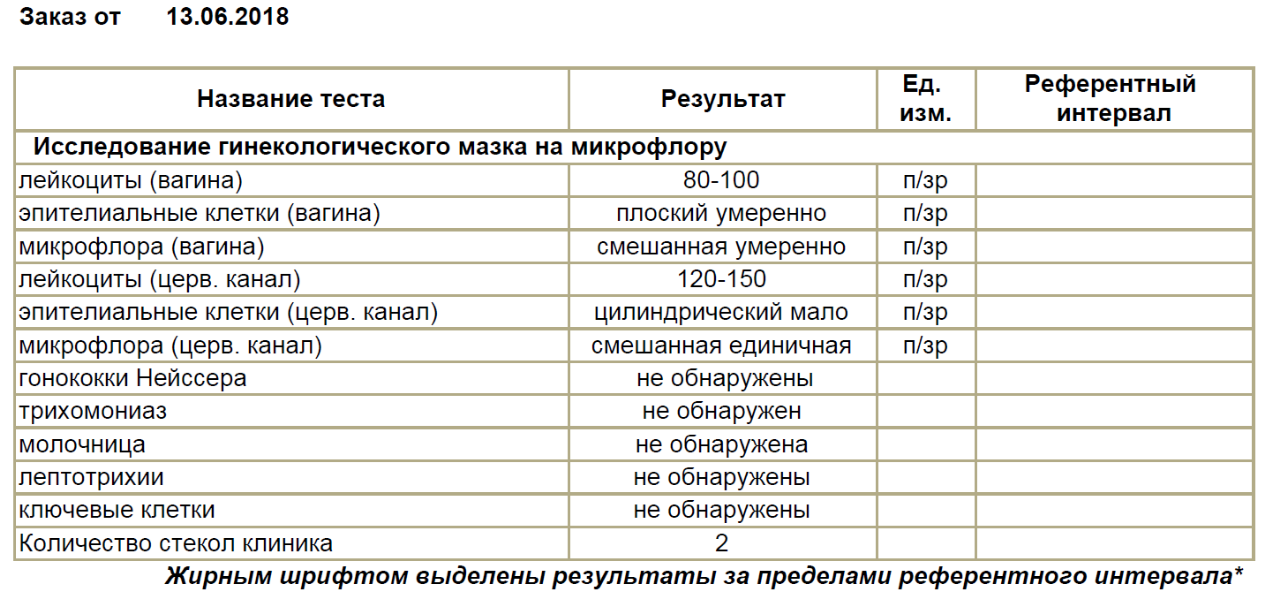
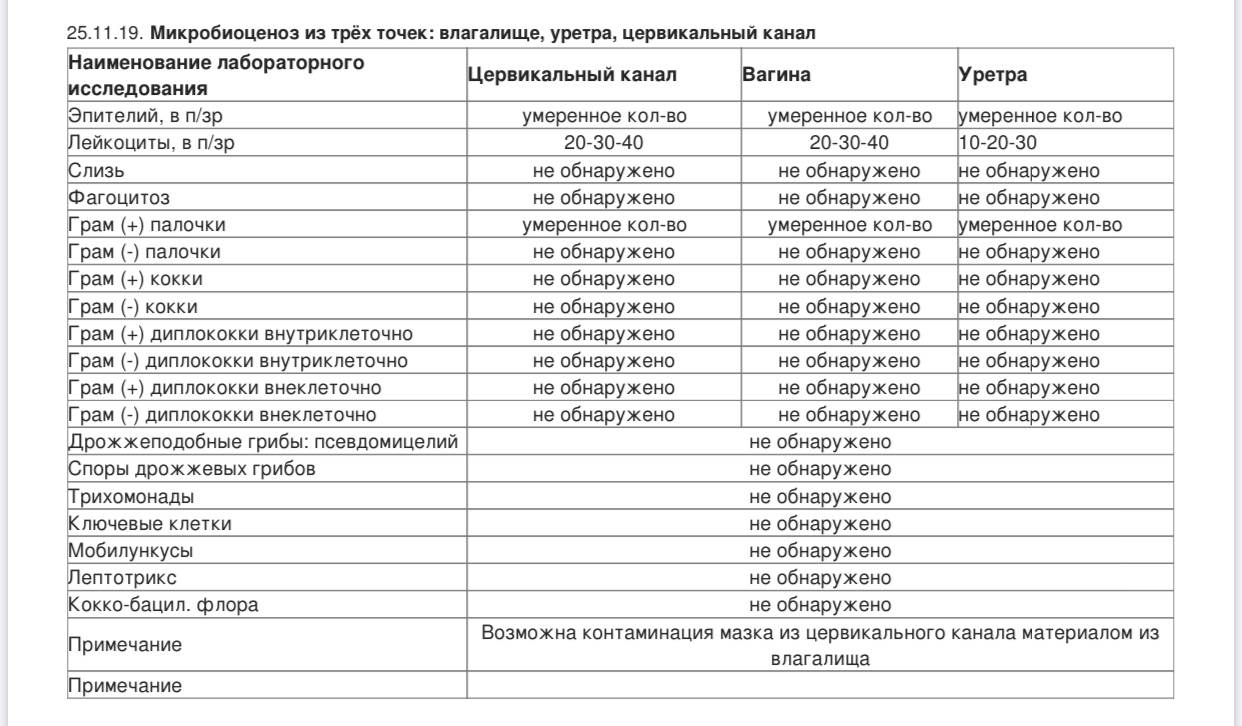
Одной из наиболее частых процедур является взятие мазка на микрофлору половых органов для предупреждения воспалительных процессов, способных помешать спокойному течению беременности
Беременной женщине с момента постановки на учет в женской консультации приходится проходить множество различных исследований с целью наблюдения за состоянием здоровья будущей мамы и малыша. Одной из наиболее частых процедур является взятие мазка на микрофлору половых органов для предупреждения воспалительных процессов, способных помешать спокойному течению беременности.
Причины и проявления

Если у женщины был выявлен «плохой» мазок при беременности, то необходимо сначала разобраться, с чем это связано. Для этого нужно учесть все показатели анализа. Когда повышаются только лейкоциты, а все остальные клетки находятся в пределах нормы, то, скорее всего, волноваться не стоит. Известно, что при беременности изменяются иммунные реакции женского организма, что может отразиться на составе влагалищной среды. А когда видны выраженные нарушения, следует бить тревогу. Они могут свидетельствовать о таких заболеваниях:
- Дисбиоз влагалища (бактериальный вагиноз или гарднереллез).
- Кандидоз (молочница).
- Неспецифический кольпит.
- Воспаление шейки (цервицит).
- Гонорея.
- Трихомониаз.
В свою очередь, указанные заболевания характеризуются определенными признаками. Чаще всего они имеют локальный характер, то есть отражают развитие микробов на слизистой оболочке влагалища. К таким симптомам относят:
- Патологические выделения: жидкие или густые, белые, желто-зеленые, коричневатые, обильные или скудные, с неприятным запахом.
- Ощущение жжения и зуда в интимной зоне.
- Дискомфорт и болезненность при половых контактах.
Слизистая оболочка влагалища или шейки (при цервиците) гиперемирована, отечна, покрыта налетом. Она легко ранима и характеризуется контактной кровоточивостью. При бактериальном вагинозе признаки воспаления отсутствуют, поэтому ничего, кроме выделений, женщину не беспокоит.
Если во влагалище развивается инфекция, то есть высокий риск для течения беременности и здоровья будущего ребенка. Известно, что воспалительная патология нижних половых путей повышает вероятность следующих состояний:
- Самопроизвольные аборты.
- Преждевременные роды.
- Внутриутробное инфицирование.
- Слабость родовой деятельности.
- Послеродовые кровотечения.
Поэтому в интересах женщины вовремя сдавать мазки на флору, чтобы не допустить опасных явлений во время беременности. А если в анализе выявлены изменения, то необходимо выполнять все рекомендации врача.
Причины «плохого» мазка связаны с дисбиозом или инфекционно-воспалительным процессом во влагалище. Это дает соответствующие симптомы и осложнения.

Выявление патологических симптомов со стороны влагалища при беременности – как лабораторных, так и клинических – является показанием для лечебной коррекции. При этом вид терапевтических мероприятий определяется характером нарушений и их причиной. В большинстве случаев используют медикаментозные средства. Однако их применение ограничено в силу вероятного негативного влияния некоторых препаратов на плод. Чтобы это предотвратить, врач назначает местные средства: мази, крема, вагинальные свечи и таблетки, спринцевания. А если есть необходимость в системной терапии, то ее проводят во втором триместре беременности. Среди лекарственных препаратов используют такие:
- Антисептики (Гексикон, Мирамистин, Бетадин).
- Противогрибковые (Пимафуцин, Дифлюкан).
- Антипротозойные (Трихопол).
- Пробиотики (Линекс, Хилак Форте, Бифиформ).
Применение антибиотиков ограничено, но при необходимости используют наиболее безопасные средства (из группы пенициллинов, цефалоспоринов). Во время лечения женщина должна соблюдать все рекомендации врача, а после его проведения необходимо сдать контрольный мазок из влагалища для определения эффективности.
Мазок из влагалища показан каждой женщине в положении. Его делают неоднократно за весь период вынашивания ребенка, но это необходимо для раннего выявления изменений в составе влагалищной среды. Если же мазок оказался «плохим», то, скорее всего, придется пройти курс терапии, направленной на ликвидацию воспаления и инфекции, восстановление вагинальной микрофлоры. Своевременная коррекция патологии позволит избежать неблагоприятных последствий, особенно тех, которые опасны для плода.
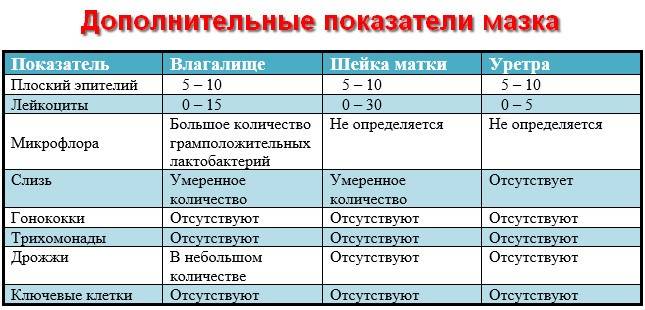
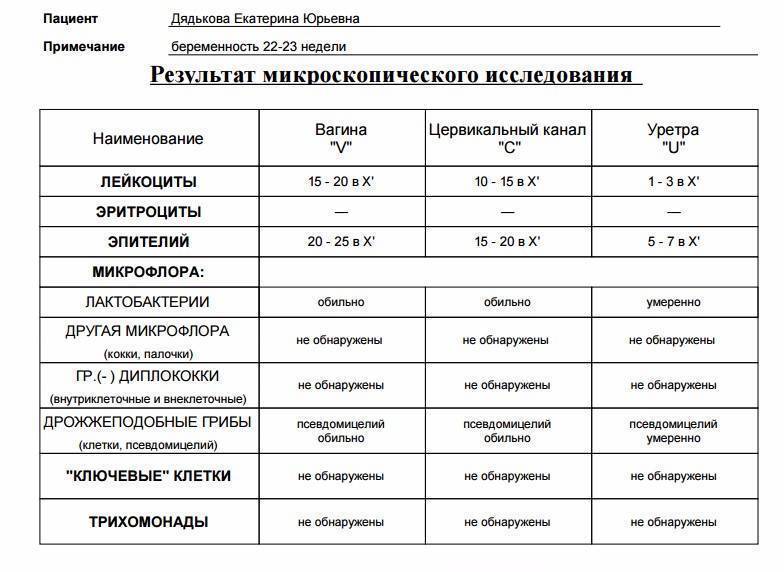
Что показывает мазок на флору при беременности: норма
Влагалище новорожденной девочки имеет стерильную нейтральную среду, которая постепенно заселяется определенными микроорганизмами. В период гормонального полового созревания в нем устанавливается характерная для взрослой женщины среда с определенным биоценозом, то есть качественным и количественным бактериальным составом. Мазок на флору позволяет определить состояние этой среды, его показатели ориентированы на проведение анализа у половозрелых женщин с 14 до 50 лет, поскольку до и после этого возрастного периода микрофлора и кислотно-щелочная среда в половых путях имеют определенные особенности и отличия.

Итак, в норме, если женщина здорова, ее влагалищная среда заселена преимущественно лактобактериями, которые еще называют палочками Дедерлейна (Додерлейна) или молочнокислыми бактериями. Они составляют основу влагалищного биоценоза: 95-98% всех бактерий во влагалище здоровой женщины заселяют именно палочки.
Остальные несколько процентов представляют другие микроорганизмы, среди которых присутствует и условно-патогенная флора, то есть бактерии, которые в норме мирно обитают здесь в мизерном количестве, но при создании благоприятных для этого условий начинают активно размножаться, вызывая инфекционные и воспалительные процессы в мочеполовых путях женщины. Среди таких бактерий грибы рода Кандида, Гарднереллы, Кокки, Энтеробактерии, Дифтероиды, Бактероиды, Фузобактерии и др. Дать толчок для их активной деятельности могут ослабление иммунной защиты организма, прием антибактериальных или противозачаточных препаратов, гормональные изменения в организме (в том числе и во время беременности), инфекционные заболевания, сахарный диабет, стресс и прочие состояния.
Также скромный процент всей микрофлоры влагалища составляют эпителиальные клетки — в норме тоже в небольшом количестве.
Все эти микроорганизмы в идеале должны существовать в мирном симбиозе, при котором сохраняется и поддерживается оптимальное урогенитальное здоровье женщины. Выглядит это таким образом. Молочнокислые бактерии — те самые, которые полезные и которых больше всего, питаются углеродами из незначительного количества эпителиальных клеток. В процессе их жизнедеятельности вырабатываются вещества (в частности, молочная кислота), создающие кислую среду во влагалище — самую благоприятную для поддержания здесь нормальной микрофлоры. Кислая среда является залогом благополучного существования палочек и подавляет рост патогенной и условно-патогенной флоры. Как только этот баланс нарушается — вредоносные бактерии начинают быстро размножаться, провоцируя те или иные заболевания. В зависимости от вида активизировавшихся бактерий это могут быть кандидоз, бактериальный вагиноз, гарднереллез и т.д. По мере уменьшения количества полезных молочнокислых бактерий и возрастания количества вредных микроорганизмов влагалищная среда изменяется в сторону щелочи, что является патологическим для нее состоянием.
Кроме того, вовнутрь влагалища могут проникать бактерии, которые в норме здесь не присутствуют. Преимущественно это микроорганизмы, вызывающие половые инфекции, передающиеся половым путем, и именно они представляют самую большую угрозу при беременности: вирус герпеса, вирус папилломы человека (ВПЧ), Трихомонады, Гонококки и пр.
Мазок на флору дает возможность определить количественный и качественный состав микрофлоры влагалища и, соответственно, уровень кислотности влагалищной среды. Если будут обнаружены лейкоциты и прочие посторонние клетки и организмы в мазке, то женщине придется проходить соответствующее лечение. Что касается половых инфекций и воспалений в мочевыводящих путях при беременности, то они угрожают здоровью и даже жизни плоду, а также приводят к рыхлости тканей половых путей, из-за чего в родах часто случаются разрывы.
Это означает, что если окажется плохой мазок на флору при беременности, то будущей маме непременно будет назначено лечение в соответствии с диагнозом и со сроком вынашивания. В таких случаях преимущество отдается щадящей терапии, врачи стараются не назначать опасных антибиотиков, но иногда приходится прибегать и к их помощи. При обнаружении в мазке патогенной флоры беременная вынуждена пройти дополнительные обследования (посев на флору) для определения вида вредоносных бактерий и их чувствительности к антибиотикам. Это необходимо для назначения эффективной терапии.
Следует отметить, что мазок на флору не покажет хламидий, уреаплазм и микоплазм. Наличие этих микроорганизмов возможно определить только при помощи сдачи специального анализа на скрытые инфекции — методом ПЦР-диагностики (полимеразно-цепной реакции).
Анализ мочи при беременности: нормы и причины отклонений
Плохие анализы мочи при беременности говорят о многом. При этом, стоит знать, какие именно показатели поддаются исследованиям при лабораторном анализе урины, какие причины дают сбой:
Основной цвет – норма желтовато-соломенный.
Красный цвет сигнализирует о присутствии в биологическом материале кровяных примесей, причины этому скрыты в онкологическом заболевании, наличии пиелонефрита либо конкрементов. Не стоит сразу бить тревогу, ведь причины красного окраса мочи могут быть в пище (например, свекле), приеме определенных препаратов (антипирин, амидопирин и прочих). Более насыщенные буро-красные цвета мочи говорят о развитии туберкулеза, образовании камней в почках либо о гломерулонефрите.
Темный цвет собранных анализов свидетельствует об интоксикации организма, заболевании кроветворных органов либо о нарушенном функционировании печени.
Уровень прозрачности урины – нормальный материал полностью прозрачный.
Наличие посторонних примесей свидетельствует об наличие воспаления в мочевыводящей системе.
Специфический запах – специфический толерантный запах.
Ярко выраженный запах ацетона от мочи признак сахарного диабета. Аммиачный запах, значит, присутствует такое заболевание, как цистит, пиелонефрит либо уретрит. Гнилостной дух предупреждает о нарушениях в мочеполовой системе. При этом, на запах урины могут воздействовать и некоторые продукты (пиво, острая пища, специи и так далее).
Норма кислотности – рН=4-7.
Показатели, выходящие за рамки, говорят о почечной недостаточности, уреоплазмозе, онкологическом заболевании почек, ацидозе, сахарном диабете либо простом обезвоживании.
Показатель плотности – норма общепринятых значений удельного веса урины – до 1,024.
Повышение значения в анализах показывает наличие цистита, воспаления почек, сахарного диабета либо обезвоживание. Пониженный показатель свидетельствует, что в организме сбой – почечная недостаточность.
Белки – 0,033 г\\л.
Причины увеличенного либо сниженного значения: воспалительный процесс мочеполовой системы, аллергия, сердечная недостаточность либо лейкоз.
Билирубин, кетоновые тела и глюкоза – норма: полное их отсутствие в моче.
Присутствие билирубина указывает на серповидно-клеточную анемию, токсический гемолиз, малярию либо на сбой функционирования печени. Кетоновые тела в биологическом материале присутствуют при алкогольной интоксикации. На сахарный диабет, синдром Кушинга, панкреатит и прочие заболевания указывает проявление в моче глюкозы.
Эритроциты – у женщин в поле зрения до 3.
Показатель значения может быть увеличен в случае онкологического заболевания мочеполовой системы, при остром гломерулонефрите, инфаркте почек (либо почки) и нефротическом синдроме.
Лейкоциты – у женщин в поле зрения до 6.
Высокий уровень указывает наличие камней в мочевыводящей системе, воспалении. Сильно завышенный показатель говорит о том, что организм может быть поражен раком простаты, почек либо мочевого пузыря.
Эпителиальные цилиндры и клетки – норма: отсутствие либо единицы.
Сбои могу свидетельствовать об инфицировании либо воспалении.
Грибки, паразиты и бактерии – норма: абсолютно стерильна.
Наличие в анализе грибков, инфекционных бактерий либо паразитов, чем грозит, расскажет лечащий врач.