Почему возникает отит
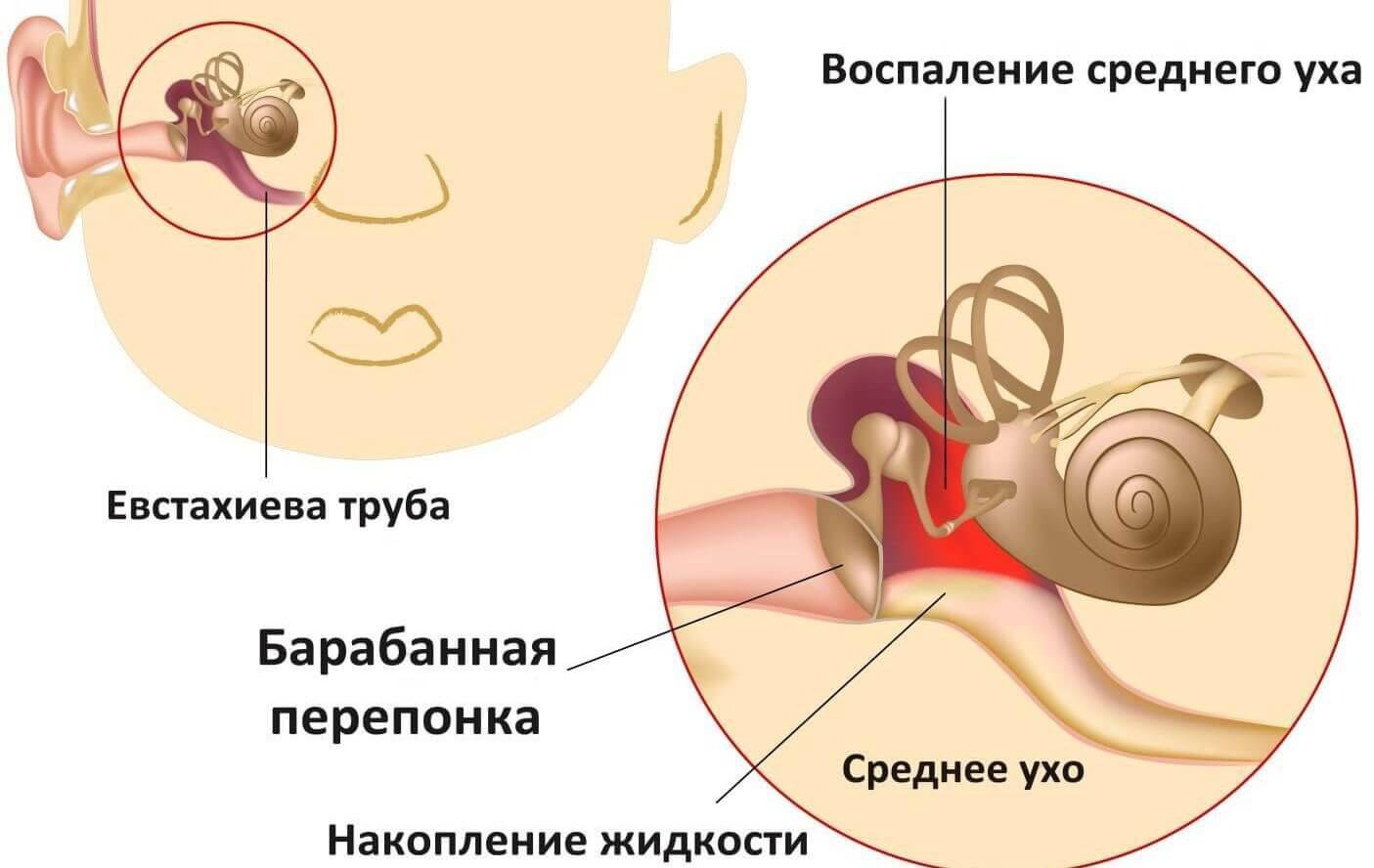
Евстахиевы трубы — проходы, по которым жидкости, и слизь отводятся от ушей в носоглотку, у младенцев и шире и короче, чем у взрослых, поэтому инфекция легче попадает из носоглотки в среднее ухо. К тому же и расположены эти трубы горизонтально, а не вертикально, как у взрослых. Поэтому, если ребенок в основном лежит на спине, отток из среднего уха идет очень неэффективно, а попадание жидкости из носоглотки и ухо облегчается. Евстахиевы трубы у детей очень подвержены закупорке, и, если возникает простуда или отек из-за аллергии или увеличенных аденоидов, жидкость не отводится нормальным образом, а скапливается в среднем ухе, приводя к серозному отиту.
Скопление жидкости в ухе также может произойти во время полета в самолете, реже — при поездке в метро. Из-за перепада давления евстахиевы трубы у младенцев спадаются, а в скопившейся жидкости могут развиться микробы, возникнет гнойное воспаление — отит.
Ребенок после 2 лет может сказать, что у него болит ушко, причем чаще боль усиливается ночью. Грудной ребенок обычно трет или дергает больное ушко, иногда просто закрывает его ладошкой или пронзительно кричит в течение нескольких часов. У него может слегка или значительно повыситься температура.
Когда ребенок спит, можно тихонечко нажать на козелочки — выступающие над мочкой части ушной раковины. Если ребенок морщится, отодвигает голову, это тоже может считаться одним из симптомов заболевания среднего уха.
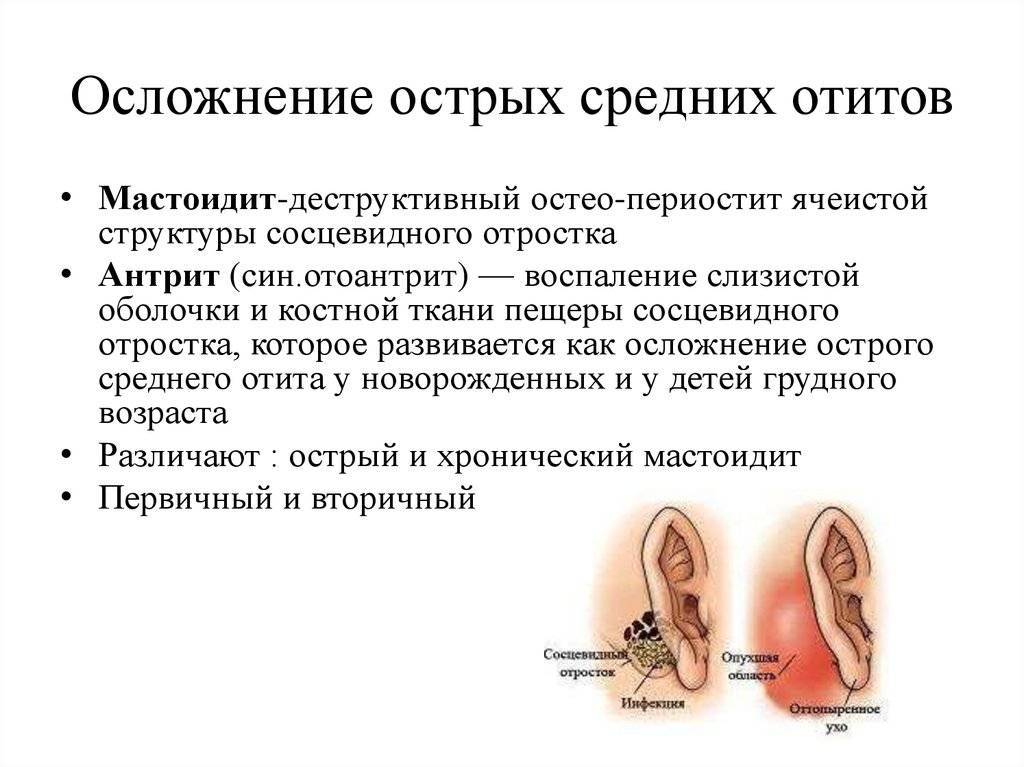
Отит у ребенка не всегда сопровождается сильной болью в ухе. Симптомами этого заболевания могут быть нарушения в работе желудочно-кишечного тракта. Это связано с тем, что среднее ухо и брюшная полость инервируются одним нервом (то есть имеют общую нервную регуляцию). Поэтому, когда заболевает ухо, у маленьких детей могут превалировать симптомы со стороны кишечника: вздутие, срыгивание, рвота, задержка стула. Если же мама берется за самостоятельное лечение желудочно-кишечного расстройства, игнорируя другие симптомы, то отит может перерасти в такое грозное осложнение, как отоантрит. Инфекция из среднего уха переходит в заушную область и поражает еще одну воздухоносную полость среднего уха. Появляется оттопыренность ушной раковины, краснота, отечность, вновь отмечается повышение температуры. Сроки, в которые этот процесс может развиться, непредсказуемы — это происходит как сразу за острым отитом, так и месяц спустя.
При отите врач увидит, что у ребенка небольшое воспаление барабанной перепонки, которая выглядит красной и выпяченной. Обычно такое воспаление проходит черед несколько дней независимо от лечения. Иногда, ecли ребенка не лечат, барабанная перепонка может прорваться и тогда гной вытечет в ушной канал, а боль уменьшится. Со временем барабанная перепонка заживет, но если не принимать соответствующих мер и не оберегать ребенка, то воспаление может перейти в абсцесс — внутренний гнойник.
Самой частой и простой формой заболевания является серозный отит — скопление жидкости в среднем ухе. Проявляется он потерей слуха, как правило, временной, но при отсутствии лечения возможна и постоянная потеря слуха. Иногда при таких отитах ребенок ищущает щелчки или потрескивания при глотании или сосании. Бывают и бессимптомные отиты, и жидкость в ухе выявляется только при осмотре. Продолжительность заболевания — от нескольких дней до нескольких месяцев, если болезнь примет хроническое течение.
Еще на эту тему:
Средний острый отит
Что представляет собой отит?
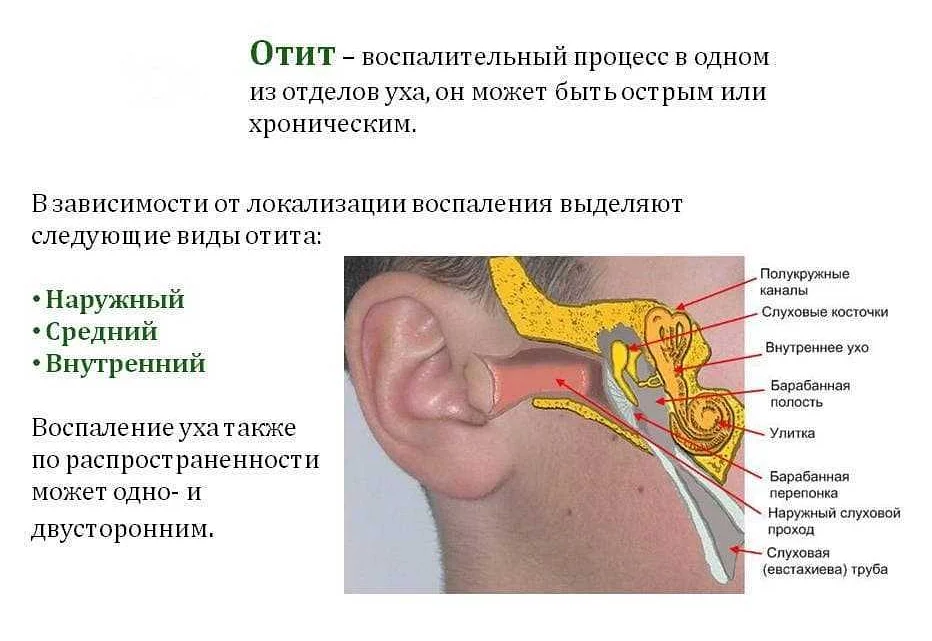
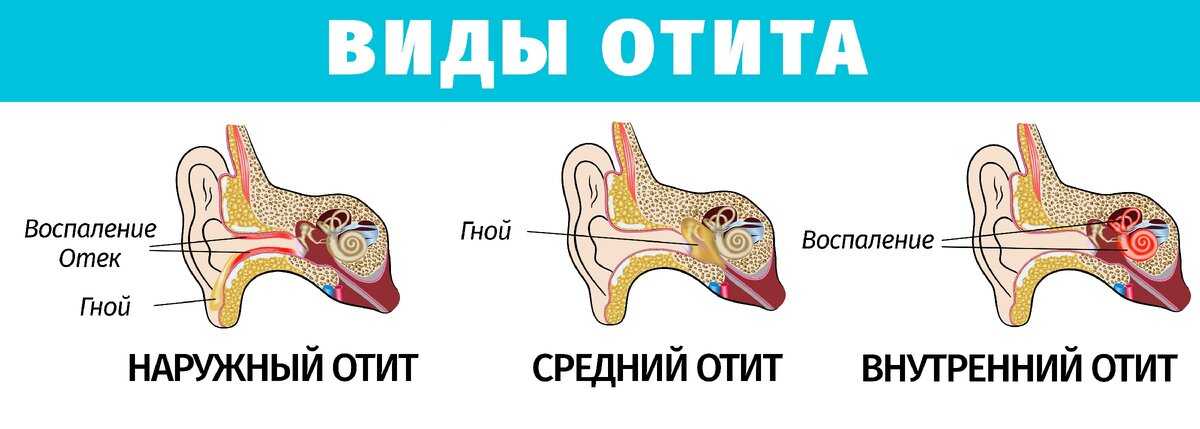
Воспаление разных частей уха называется отитом. Его можно классифицировать по нескольким признакам.
Если малыш заболел отитом впервые в жизни или не болел им семь месяцев и более, то отит будет острым. Если ребенок болеет им уже больше трех раз за прошедшие шесть месяцев, то это рецидивирующий отит.
Воспаление уха почти всегда возникает на фоне острых или хронических воспалительных процессов в носоглотке. Чаще всего это результат острых респираторных инфекций – ОРВИ.
По своему строению ухо подразделяется на несколько частей. Воспаление может возникнуть в любой из них.
Отит бывает:
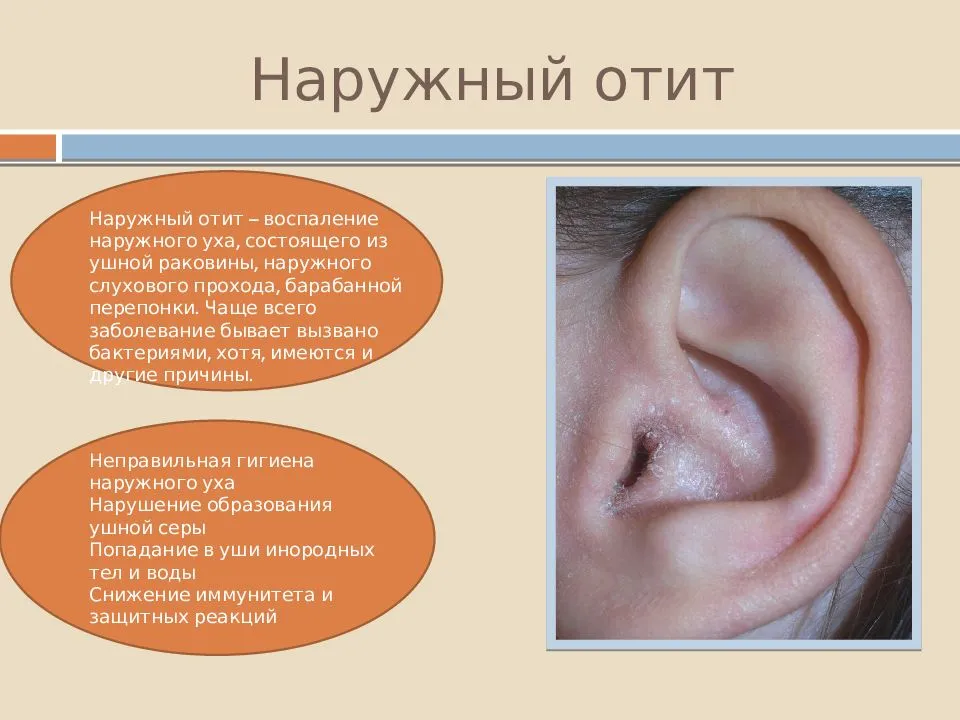
- наружный, когда страдает слуховой проход;
- средний отит, когда в процесс вовлекаются структуры, находящиеся за барабанной перепонкой;
- внутренний отит или лабиринтит. Страдают компоненты органа слуха, расположенные внутри височной кости.
Если болит одно ухо, отит называется односторонним, а если два – двухсторонним.
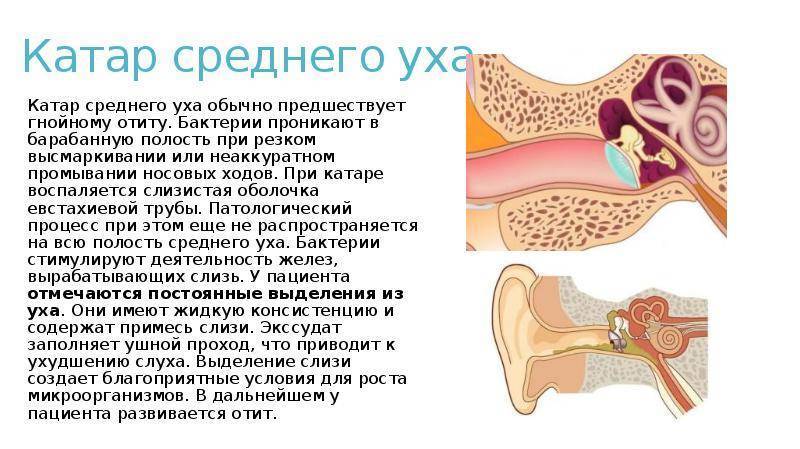
Если при отите нет выделений из уха, он называется катаральным. Если они присутствуют, то экссудативным.
Виды
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов
Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Лечение двухстороннего отита у ребенка и его причины
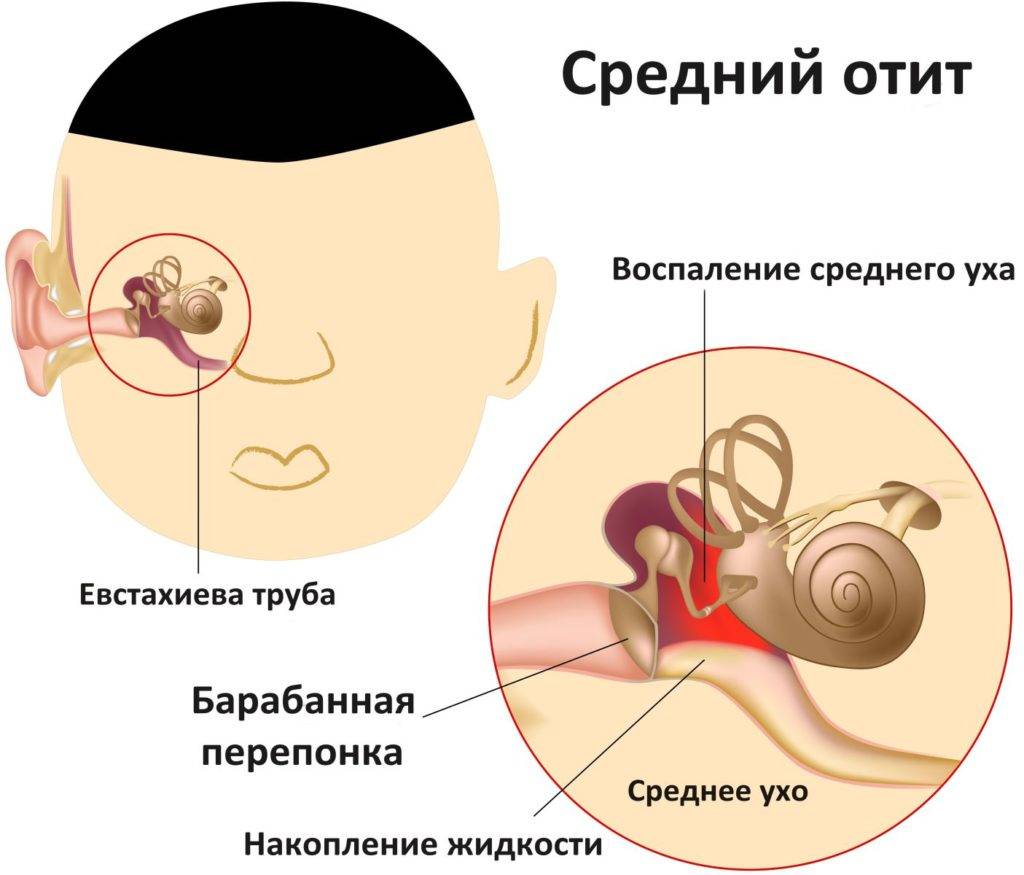
Пожалуй, главной причиной возникновения заболевания среди маленьких детей являются особенности строения и развития органов слуха у малышей. Ушную раковину и носоглотку соединяет так называемая евстахиева труба. Так вот у детей этот орган еще не до конца сформирован. Он значительно шире и короче, чем у взрослого человека, и расположен практически горизонтально. Таким образом, слизь и гной беспрепятственно попадают из носоглотки в евстахиеву трубу, тем самым вызывая воспаление среднего уха.
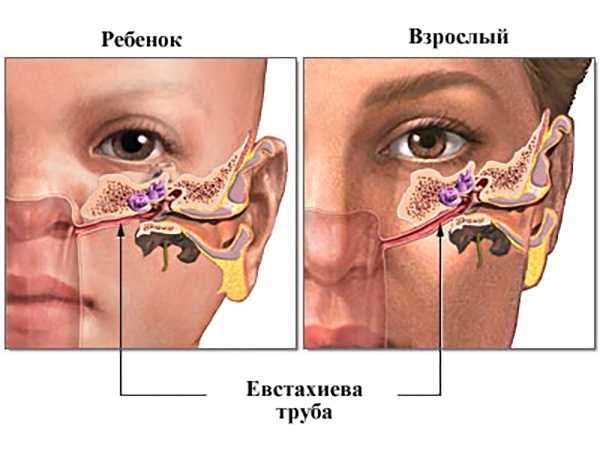
Схема расположения евстахиевой трубы
Болезнь может развиться у младенца в результате неправильного кормления матерью грудничка молоком, вернее, из-за несоблюдения некоторых правил при кормлении:
- Ребенка, когда он берет грудь, необходимо держать не горизонтально, а под углом;
- После кормления необходимо дать младенцу срыгнуть остатки пищи, а не укладывать его сразу же в кровать.
Следуя этим нехитрым советам, можно предотвратить попадание «лишнего» молока в органы слуха и снизить риск возникновения заболевания у младенца.
К анатомическим особенностям органов слуха у грудных детей, которые могут стать причиной болезни, относится также и строение слизистой ткани в среднем ухе. У вполне сформированного, взрослого человека оболочка гладкая, а у детей рыхлая и мягкая, в ней немного кровеносных сосудов, именно такие условия благоприятны для развития вирусов и бактерий, что в конечном итоге приводит к двустороннему воспалению среднего уха у детей.
Отит является сопутствующим заболеванием при таких хворях у маленьких детей, как дифтерия, ОРВИ, грипп, скарлатина, «свинка» и пр.
Взрослые люди страдают от подобного заболевания значительно реже, чем дети. Причинами воспаления среднего уха у взрослых чаще всего становятся переохлаждения и инфекция, занесенная в ушную раковину из-за несоблюдения норм личной гигиены. Лечение у взрослых, такое же, как и у детей.
Основными разновидностями двухстороннего отита среди детей являются:
- Катаральный;
- И экссудативный.
Катаральное воспаление среднего уха у малышей может быть вызвано:
- Инфекционными заболеваниями;
- Сахарным диабетом;
- Переохлаждениями;
- Болезнями почек и пр.;
Симптомы катарального отита, это:
- Пульсирующие боли внутри ушной раковины;
- Шумы и заложенность в ушах, ухудшение слуха;
- Редко — высокая температура.
Лечение катарального отита недопустимо в домашних условиях и требует постоянного наблюдения отоларинголога.
Ничуть не легче протекает и экссудативный отит. Из явных симптомов можно выделить заметное ухудшение слуха. Кстати, экссудативный отит в большинстве случаев становится причиной полной глухоты у младенцев, которая весьма плохо подвергается лечению. Диагностировать экссудативный отит можно по вытянутой, утолщенной и атрофичной барабанной перепонке. Лечение данной болезни можно осуществлять методом ушного шунтирования.
Стадии заболевания
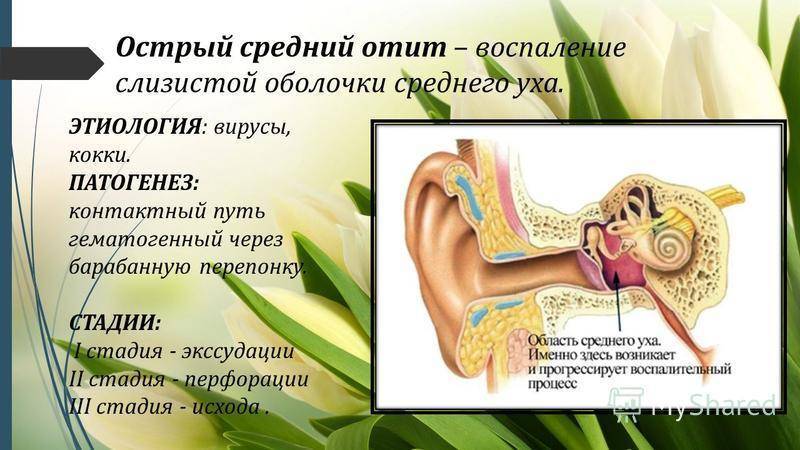
В своем развитие отит проходит всего пять основных стадий:
- Острый евстахиит. Во время нее ребенок слышит шум в ушах, и ушки «закладывает».
- Острое катаральное воспаление. К первым симптомам добавляется боли внутри ушной раковины, ребенок капризен и беспокоен.
- Стадия гнойного воспаления. Существенно усиливаются боли в ушках, возможны скачки температуры, заметно падает настроение, ощущается общее недомогание. Ребенок часто и подолгу плачет.
- При постперфоративной стадии боли в ушах стихают, но при детальной визуализации барабанная перепонка все еще перфорирована.
- Репаративная стадия – практически полное выздоровление.
Симптоматика
Некоторые признаки двустороннего отита описаны в предыдущих разделах. Необходимо подчеркнуть, что основные симптомы болезни, это:
- Шум в ушных раковинах;
- Заметное ухудшение слуха ребенка;
- Высокая температура;
- Слабость.
Наличие всех этих признаков позволяет подозревать у детей двухсторонний отит в катаральной или экссудативной форме.
Лечение
Если двустороннее воспаление среднего уха у ребенка однозначно диагностировано, то лечение откладывать нельзя. Следуя предписаниям семейного врача или более узкого специалиста. Его можно вылечить окончательно и без последствий. Самолечение же может стать причиной полной глухоты. И тогда ребенок всю жизнь будет завесить от слухового аппарата.
Принципы диагностики и лечения
Диагностика острого двухстороннего отита начинается с осмотра и анализа жалоб пациента. Характерные ощущения в ухе, боль, повышение температуры тела, выделения из уха свидетельствуют в пользу инфекционного характера воспаления.
Инструментальное обследование включает отоскопию — осмотр элементов среднего уха, который выявляет покраснение, отек барабанной перепонки, ее выпячивание кнаружи и снижение подвижности. В воспаленной барабанной перепонке можно заметить перфорацию в виде щелевидного сквозного дефекта.

Лабораторные методы диагностики включают:
- Общий анализ крови, который в острую фазу покажет увеличение СОЭ, числа лейкоцитов с преобладанием молодых форм;
- Биохимический анализ крови — возможно повышение острофазных белков;
- Бактериоскопию и посев отделяемого уха (эффективны при бактериальном отите).
При подозрении на лабиринтит проверяют слух, проводят МРТ и/или КТ, электронистагмографию для уточнения причины головокружений.
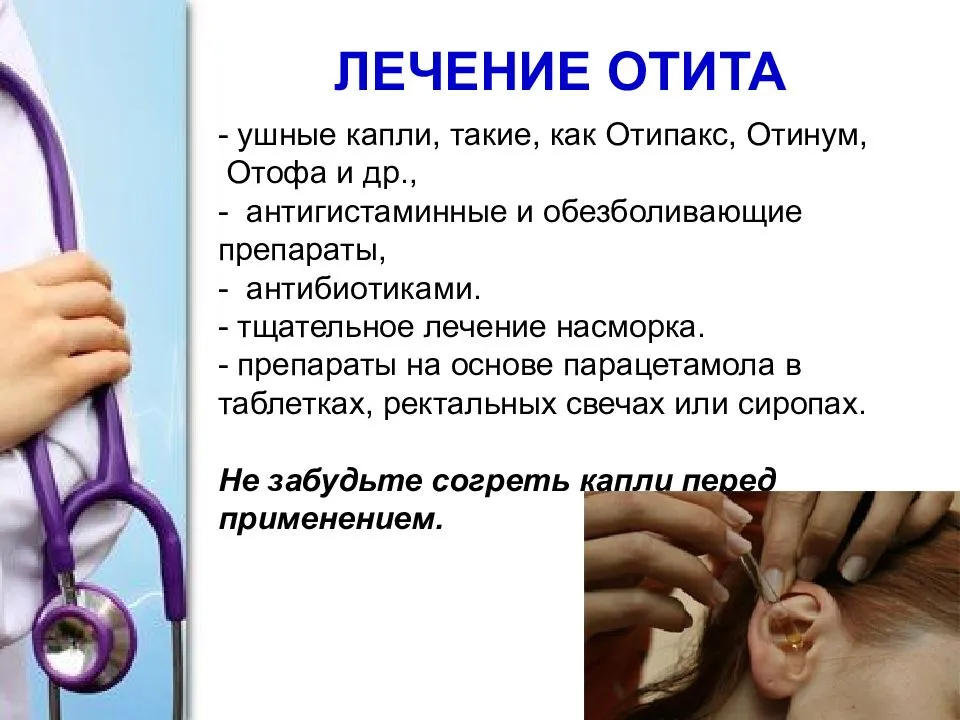
При наружном отите показаны согревающие спиртовые компрессы, которые закладываются в слуховые проходы. ЛОР-врач назначает физиопроцедуры (прогревание, электрофорез). При лихорадке и сильном воспалении применяются антибактериальные капли и местные антисептики.
Больной отитом должен оставаться в постели и соблюдать покой. Лечение может быть консервативным или оперативным. Подходы к терапии двустороннего отита определяются стадией заболевания, особенностями клиники, возрастом пациента. Лечение направлено на устранение симптомов, а также этиопатогенетические механизмы развития воспаления в ушах. Оно включает:
- Местные противовоспалительные средства (не должны иметь системных эффектов при возможности максимальной концентрации в зоне поражения);
- Сосудосуживающие препараты и ушные капли с дезинфицирующим действием;
- Очищение уха в перфоративную стадию от экссудата;
- Применение антибактериальных средств;
- Физиотерапевтические процедуры.

В неперфоративную фазу двухстороннего отита усилия врачей направлены на восстановление проходимости и нормального давления в слуховой трубе. Для этого назначаются:
- Адреномиметики (сосудосуживающие препараты) в виде носовых капель (ксилин, нафазолин и др.) по 3-5 капель 3 раза в день;
- Противовоспалительные, антибактериальные, анальгезирующие капли в уши — отисфен, гентамицин с бетаметазоном, феназон с лидокаином.
Капли в нос закапываются даже в том случае, если проблем с дыханием нет, ведь их цель — снять отек и напряжение со слуховой трубы. Ушные капли оставляют в ухе на несколько часов, а чтобы предупредить их вытекание, в наружный слуховой проход кладут ватный шарик. Спустя сутки отек и боль должны пройти или значительно уменьшиться, а если этого не наступит, то врач прибегнет к более радикальным мерам — прокол перепонки, парацентез.
Фаза перфорации предполагает более активные лечебные мероприятия ввиду появления гнойного отделяемого. Для очищения уха от гноя используют дезинфицирующие средства (перекись водорода, фурацилин). После очистки ушей в них закапывают капли с антибиотиком (ципромед и др.), предпочтительно — без ототоксического эффекта.
В репаративную фазу двустороннего отита происходит не только рассасывание воспаления, но и рубцевание дефектов перепонки, поэтому чрезвычайно важно не допустить необратимого нарушения слуха, для чего применяют лазер, пневмомассаж, катетеризацию евстахиевых труб. Если двухсторонний отит возникает на фоне аллергии, то к вышеуказанным препаратам добавляют антигистаминные (лоратадин, парлазин, фенкарол)
Эти средства уменьшают продукцию слизи, отечность слизистой носа и евстахиевой трубы, облегчая течение отита
Если двухсторонний отит возникает на фоне аллергии, то к вышеуказанным препаратам добавляют антигистаминные (лоратадин, парлазин, фенкарол). Эти средства уменьшают продукцию слизи, отечность слизистой носа и евстахиевой трубы, облегчая течение отита.
Тяжелый острый экссудативный двухсторонний средний отит может потребовать системного применения антибиотиков. Эффективными считаются панклав, цефтриаксон, цефуроксим аксетил. При возникновении осложнений назначаются антибиотики из группы фторхинолонов (левофлоксацин).
Внутренний отит может пройти сам собой, но в тяжелых случаях пациента госпитализируют, обеспечивая полный покой. Назначаются препараты от тошноты и рвоты (церукал) антигистаминные и успокоительные средства. По показаниям — антибиотики.
Двухсторонний отит — патология частая и знакомая многим, однако легкомысленного отношения он не терпит. Неадекватное лечение, запускание процесса могут привести к хронизации, рубцеванию элементов уха и стойкой потере слуха.
Хронический средний отит
Средний отит действительно может перерасти в хроническое заболевание, если:
- Назначенное врачом лечение болезни проводилось не полностью.
- Неправильно диагностировано происхождение заболевания, и в результате, выбрано неправильное лечение. Например, отит имеет грибковое происхождение, а для его лечения назначили антибиотики.
- При рецидивирующем заболевании, то есть, когда при любом заболевании верхних дыхательных путей возникает воспаление среднего уха.
- При пониженном иммунитете или при наличии другого заболевания, которое не дает иммунитету работать на полную силу. Одним из таких может быть сахарный диабет.
Профилактика
Для избежания воспаления в ухе у ребенка родителям следует придерживаться некоторых профилактических правил и устранять негативные факторы
Дети грудного и годовалого возраста находятся в группе риска по заболеваемости отитом, поэтому важно с самого рождения оберегать уши:
- правильно прикладывать к груди ребенка во время заболеваний дыхательной системы;
- тщательно вытирать уши после водных гигиенических процедур или закрывать их турундой;
- своевременно обращаться за помощью к врачу при первых признаках ринита и воспаления горла;
- гулять на улице в головном уборе (особенно детям до 1 года);
- правильно очищать слуховой проход без использования ватных палочек;
- укреплять иммунитет закаливанием;
- научить малыша правильно сморкаться (при резком выдохе ноздри должны очищаться поочередно).
Виды и стадии заболевания
Течение заболевания напрямую зависит от его вида и стадии. Существует два вида отита: хроническая с регулярными обострениями и ремиссиями и острая с ярко выраженной симптоматикой, которая проявляется в короткий промежуток времени.
В зависимости от области распространения воспалительного процесса двухсторонний отит бывает:
- локальный (четкие границы поражения);
- диффузный (воспаление на всех участках уха).
Стадии отита:
- острый евстахиит (среднее ухо не затронуто);
- катаральный отит (воспаление слизистой среднего уха);
- доперфоративный этап (выделение гноя);
- постперфоративный этап (разрыв барабанной перепонки);
- репаративная стадия (рубцевание пораженных тканей).
Как не навредить
Единственное, что может навредить малышу при отите, — это самолечение. Родителям категорически нельзя делать следующее:
- самостоятельно диагностировать болезнь;
- назначать лечение без консультации доктора;
Применение капель, прием антибиотиков могут навредить малышу. Медикаменты назначает только врач, исходя из вида отита, возраста и общего состояния здоровья младенца.
- греть ушко, ножки, голову;
Воспаление усиливается под воздействием тепла.
- прерывать терапию после исчезновения симптомов;
Курс противомикробных препаратов длится не менее 10 дней, закапывания и промывания делают, пока не заживет перепонка, не выйдет весь гной из ушка. Прекращение лечения до полного выздоровления грозит повторным отитом.
Почему возникает отит?
Строение уха ребенка и взрослого отличается. Наличие таких особенностей строения и определяет высокую заболеваемость отитом у малышей.

А вот хрящевая область покрыта полноценной кожей с многочисленными фолликулами, сальными и церуминозными железами. Сальные железы выделяют вязкий секрет, а церуминозные – жидкий, пигментированный, коричневого цвета. Оба секрета смешиваются с отшелушивающимися клетками кожи. В результате образуется ушная сера, которая выполняет защитную и водоотталкивающую функцию.
Микрофлора наружного уха представлена коринобактериями, микрококками, стафилококками, стрептококками, энтеробактерами, клебсиеллами и другими бактериями. Всех их можно отнести к представителям условно-патогенной микрофлоры. В обычных условиях они мирно уживаются с человеком, но при определенных обстоятельствах могут вызвать развитие болезни.
У малышей очень часто причиной воспаления наружного слухового прохода становится избыточная влажность, когда кожа утрачивает свою защитную функцию и начинают активно размножаться бактерии. Она может возникать из-за попадания большого количества воды при мытье ребенка или при плавании в бассейне, речке. Поэтому наружный отит называют еще «ухо купальщика».
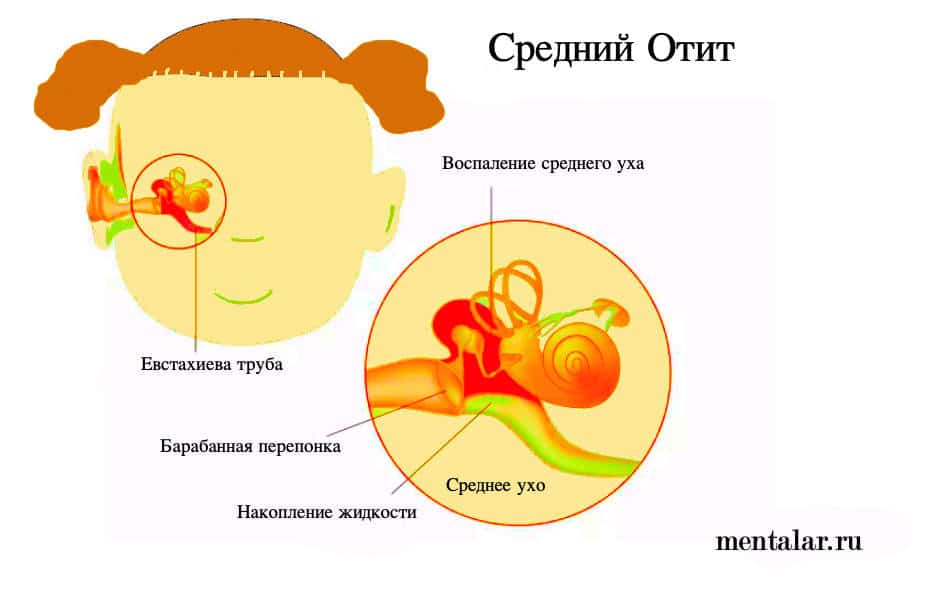
Барабанная перепонка отделяет наружное ухо от среднего. Пространство, расположенное за ней, называется барабанной полостью. Она соединяется с носоглоткой тонким каналом – слуховой или евстахиевой трубой. С ее помощью в полости среднего уха поддерживается оптимальное давление, происходит воздухообмен и эвакуируется слизь. У младенцев и малышей до трех – пяти лет барабанная перепонка толстая, а евстахиева труба короче по сравнению с более старшими детьми и расположена горизонтально.

В носоглотке рядом с евстахиевой трубой расположена лимфоидная ткань – носоглоточные миндалины. Их разрастание (гипертрофия) может быть физиологическим у детей 1 – 3 лет, либо патологическим у частоболеющих малышей. Гипертрофированная лимфоидная ткань сдавливает евстахиеву трубу, нарушая вентиляцию и изменяя давление воздуха в среднем ухе. По этой причине возникает его воспаление.
Когда ребенок переносит любую респираторную инфекцию, почти всегда у него развивается острый ринофарингит – воспалительный процесс в носоглотке. Слизистая оболочка евстахиевых труб тоже вовлекается в воспаление. В таком случае их просвет будет сужаться и будет нарушаться функция вентиляции. В барабанной полости изменяется давление. Вследствие малых размеров и особенности расположения, слизь через слуховые трубы из носоглотки легко проникнет в полость среднего уха. Данные факторы вызывают развитие острого среднего отита.
Если грудной ребенок часто и обильно срыгивает, содержимое ротоглотки легко попадает в нос и через евстахиеву трубу — в барабанную полость. Данный фактор также предрасполагает к развитию воспаления среднего уха.
Если в полости среднего уха скапливается гной, он будет оказывать давление на барабанную перепонку до тех пор, пока она не разорвется. Тогда содержимое барабанной полости будет вытекать из слухового прохода. Прободение перепонки из-за ее значительной толщины происходит на поздних сроках болезни. А гнойное содержимое с большей вероятностью попадет во внутреннее ухо.
Некоторые дети рождаются с аномалией развития твердого неба, которая называется «волчья пасть» или расщелина твердого неба. У таких малышей средние отиты будут повторяться из-за неправильной работы слуховых труб.
Структуры внутреннего уха располагаются в височной кости и соединяются со средним ухом при помощи многочисленных отверстий – окошек. Ко внутреннему уху относят систему каналов полукружной формы и улитку. Все они отвечают за звукопроведение. В улитке находится орган равновесия — кортиев орган.
Внутренний отит или лабиринтит встречается очень редко. Он развивается если инфекция проникнет в полости височной кости из среднего уха. Возможно возникновение лабиринтита и в результате осложнения бактериального менингита.
Возможные осложнения отита у детей
При разных формах отита могут возникать разные последствия. Самое частое осложнение – воспаление внутреннего уха, или лабиринтит. К более опасным последствиям относятся внутричерепные последствия. Они возникают из-за проникновения инфекции вглубь черепа.
Наружный отит
При наружном воспалении уха осложнения мало распространены. Чаще они связаны со стремительным развитием заболевания и отсутствием адекватного лечения. Возможные последствия наружного отита:
Последствие | Симптоматика | Прогноз лечения |
Абсцесс | Болезненное, наполненное гноем образование вокруг больного уха. | Проходят самостоятельно, но иногда требуется откачка гноя. |
Стеноз ушного канала |
| При помощи капель удается устранить стеноз. |
Воспаление или перфорация (разрыв) барабанной перепонки |
| Перепонка зарастает без лечения за 2 месяца, но может потребоваться операция. |
Гиподермит |
| После 7-дневного курса антибиотиков гипеодермит вылечивается. |
Злокачественный наружный отит |
| Без лечения может приводить к смерти. Необходима терапия антибиотиками или операция. |
Воспаление среднего уха
У совсем маленьких детей риск последствия отита среднего типа гораздо выше. Это связано с тем, что евстахиева труба в детском возрасте намного шире. Более распространенные последствия отита среднего уха:
Последствие | Симптоматика | Прогноз лечения |
Мастоидит |
| Прогноз благоприятный. После курса антибиотиков, которые вводят в сосцевидный отросток, мастоидит излечивается. Иногда из среднего уха оперативным путем откачивают жидкость. |
Холестеатома |
| Излечивается хирургическим путем. |
Лабиринтит |
| Излечивается при помощи антибиотиков и специальных препаратов против предобморочного состояния. |
Парез лицевого нерва | Невозможность пошевелить частью или всем лицом. | Проходит вместе с отитом. |
Менингит |
| Даже после лечения могут сохраняться неврологические нарушения. |
Абсцесс головного мозга |
| Требует немедленного лечения антибиотиками или операции. Без терапии возможна смерть. |
Внутренний отит
Развитие лабиринтита – это следствие среднего отита при отсутствии своевременной диагностики и лечения. Лабиринтом называют внутреннюю часть слуховой системы человека. Она помогает интерпретировать звуковые колебания в виде понятных звуков.
Лабиринт утоплен в височной кости. От среднего уха он отделен двумя перепонками. Лабиринт находится близко к головному мозгу. Вследствие этого лабиринтит может вызывать тугоухость, менингит, абсцесс головного мозга, парез лицевого нерва. К осложнениям, характерным только для внутреннего отита, относятся:
Последствие отита | Симптоматика | Прогноз лечения |
Тромбоз сигмовидного синуса |
| При малейшем затягивании лечения возможно развитие отека полушарий и комы. |
Отогенный сепсис |
| Благоприятный прогноз тем меньше, чем больше количество очагов инфекции. Все зависит от своевременности оказания медицинской помощи. |
Хронический катаральный отит
Причины
 Острый катаральный отит, который не был до конца вылечен, переходит в хроническую стадию. Сама по себе хроническая форма не имеет особенных причин своего возникновения. Все факторы, которые приводят к острой форме, актуальны и для хронического течения.
Острый катаральный отит, который не был до конца вылечен, переходит в хроническую стадию. Сама по себе хроническая форма не имеет особенных причин своего возникновения. Все факторы, которые приводят к острой форме, актуальны и для хронического течения.
Считается, что вероятность хронизации процесса связана с индивидуальными особенностями, определяемыми наследственностью.
Течение и прогноз
Катаральный отит в хронической стадии может быть в двух формах:
- Гипертрофический
- Атрофический
Первый – наиболее распространенный – характеризуется постоянным отеком слизистой евстахиевой трубы.
Вот стандартное течение гипертрофической формы катарального отита:
- В результате плотного смыкания стенок слуховой трубы в барабанной полости разрежается воздух и снижается давление.
- Под действием наружного давления барабанная перепонка изменяет свою кривизну и выгибается в сторону барабанной полости.
- Деформация плоскости барабанной перепонки приводит к изменению положения молоточка, который к ней прикреплен.
- Происходит нарушение передачи звуковых колебаний всеми слуховыми косточками.
- Дальнейшее разряжение воздуха приводит к инфильтрации в полость среднего уха жидкости с растворенными в ней белками и другими органическими структурами.
- Жидкий экссудат со временем загустевает, из него могут выделяться твердые отложения – все это ведет к тотальному ухудшению звукопередачи.
Атрофическая форма – менее распространена и представляет собой отмирание реснитчатого эпителия, в результате чего проход слуховой трубы, наоборот, становится широким. При этом воздух имеет возможность свободно проходить через нее, что также ведет к искажению восприятия звуков и снижению слуховой функции.
Прогноз хронического катарального отита не самый благоприятный. Гипертрофическая форма в конечном итоге требует вскрытия барабанной перепонки. Основная опасность атрофической формы – повышенный риск проникновения в барабанную полость микробных агентов, которые вызывают гнойное воспаление.
Симптомы
Для хронического катарального отита характерен симптомокомплекс, аналогичный наблюдаемому при острой форме. Дополнительно:
- Выраженная тугоухость
- Боль в ухе
- Ощущение жидкости в ухе
- Зависимость слуховой функции от положения головы
Симптомы могут отступать, а затем опять рецидивировать. В любом случае будет наблюдаться тенденция к прогрессированию заболевания.
Лечение
Медикаментозное лечение хронической формы среднего катарального отита аналогично применяемому в острой фазе заболевания.
В самых крайних случаях, при которых происходит аккумуляция экссудата в барабанной полости одновременно с сохраняющимся отеком слуховой трубы, показана принудительная перфорация барабанной перепонки для осуществления продувания и спуска жидкости из уха. Для дренажа полости среднего уха иногда блокирует зарастание перепонки помещением в нее трубочки или иными способами.
Атрофическая форма катарального отита практически не поддается терапии.
Профилактика
Для предотвращения воспаление евстахиевой трубы необходимо выполнять следующие рекомендации:
- избегать переохлаждений;
- не запускать заболевания верхних дыхательных путей до хронических стадий;
- повышать иммунитет физической активностью и правильным питанием;
- отказаться от курения как фактора, ослабляющего иммунитет горла и носа.