Как проходит лечение?
Общие рекомендации
Важно обеспечить ребенку обильное питье. При легких формах несварения ЖКТ первый этап выздоровления — оптимизация водного режима, так как при диспепсии желудка происходит сильное обезвоживание организма
Для этого малыша необходимо поить как можно чаще водой, компотами из сухофруктов, ягодными соками, разбавленными водой. Затем следует изменить и скорректировать режим питания. Ребенка в течение дня нужно кормить небольшими порциями, исключая жирную, соленую, острую, сладкую пищу, а также газировку и сдобную выпечку. Немаловажно помнить, что продукты должны быть свежими, а овощи и фрукты — тщательно вымытыми. Облегчить состояние ребенка поможет массаж. Для проведения манипуляции малыша следует положить на спину и легкими круговыми движениями (по часовой стрелке) поглаживать животик. Через несколько минут мышечные ткани расслабятся и малышу станет намного легче
При легких формах несварения ЖКТ первый этап выздоровления — оптимизация водного режима, так как при диспепсии желудка происходит сильное обезвоживание организма. Для этого малыша необходимо поить как можно чаще водой, компотами из сухофруктов, ягодными соками, разбавленными водой. Затем следует изменить и скорректировать режим питания. Ребенка в течение дня нужно кормить небольшими порциями, исключая жирную, соленую, острую, сладкую пищу, а также газировку и сдобную выпечку
Немаловажно помнить, что продукты должны быть свежими, а овощи и фрукты — тщательно вымытыми. Облегчить состояние ребенка поможет массаж
Для проведения манипуляции малыша следует положить на спину и легкими круговыми движениями (по часовой стрелке) поглаживать животик. Через несколько минут мышечные ткани расслабятся и малышу станет намного легче.
Медикаментозная терапия
Если поставлен диагноз парентеральной диспепсии, ребенку назначается медикаментозное лечение в домашних условиях. Для устранения заболевания врачи прописывают такие медпрепараты:
- Антибиотики:
- «Трисоль»;
- «Ацесоль».
- Спазмолитики:
- «Но-шпа»;
- «Дротаверин.
- Противодиарейные: «Смекта».
Лечение тяжелых форм парентерального и токсического несварения проводится в стационаре. Ребенку прописывают следующие лекарства:
- детоксицирующие;
- антибактериальные;
- жаропонижающие.
Народные средства

Фенхель поможет наладить процесс пищеварения.
Желудочная диспепсия у детей может быть вылечена и при помощи следующих рецептов целителей:
- Сельдерей. Из корней готовят свежевыжатый сок и принимают в небольших дозах.
- Травяной отвар. Сушеные плоды аниса, корень солодки, тысячелистник и кору крушины берут в равных пропорциях, заливают 0,5 л кипятка и настаивают 15 минут. Пьют по половине стакана 2 раза в день.
- Фенхель. Понадобится залить плоды растения 500 мл кипятка и варить в течение 25 минут. Остудить и принимать на протяжении дня небольшими порциями.
- Полынь. Столовая ложка с горкой заливается 300 мл кипятка и настаивается в течение часа. Употреблять допустимо с небольшим количеством меда по 50 мл 3 раза в день.
- Майоран. Размолотые семена растения в количестве 2 столовых ложек заливают 2 стаканами кипятка, настаивают 30 минут и принимают дважды в день по 100 грамм.
Причины возникновения
У грудничков главной первопричиной появления заболевания будет пищевой фактор (алиментарная диспепсия), проще говоря, недочёты в рационе ребёнка. Распространенными пищевыми причинами, из-за которых возникает диспепсия у новорожденных, могут быть:
- несоответствие объема и состава употребленной еды возможностям пищеварительной системы;
- кормление смесью, которая не отличается хорошим качеством;
- преждевременное введение прикорма;
- переедание;
- несформированность пищеварительного тракта;
- токсическое отравление (при токсической форме);
- ферментная недостаточность.
Патология преимущественно настигает детей, которые являются носителями и других болезней:
- нарушения центральной нервной системы,
- рахит,
- белково-энергетическая недостаточность,
- аллергическая реакция,
- экссудативно-катаральный диатез,
- малокровие,
- витаминная недостаточность,
- гельминтозы,
- недоношенность.
Как правило, диспепсия проявляется по причине того, что ферментативная функция системы пищеварения грудничка еще несовершенна и обладает неприспособленностью и повышенной чувствительностью к любым переменам в рационе.
Диарея или запор.
a curious little boy looks in the toilet
У маленьких детей обычно бывает остро протекающее, простое несварение. Иногда ему предшествует пропадание аппетита, беспокойство, частое срыгивание, учащенные позывы на дефекацию. Через несколько дней количество опорожнений кишечника может увеличиться до 6-ти в сутки. Стул жидкий, различного (желтого, зеленого, белого) цвета. Возможно появление в нем слизи. Живот вздут, малыш многократно срыгивает, иногда его рвет. Могут возникать кишечные колики из-за трудности опорожнения кишечника. Возможен отказ от еды. На фоне диспепсии может появиться опрелость, развиться стоматит и молочница. Простая диспепсия длится обычно не больше недели, после чего проходит.
У детей с ослабленным иммунитетом существует опасность перехода простой формы болезни в токсическую. Следствием этого становятся частые (до 15 раз в течение суток) водянистые испражнения, повышение температуры, рвота. Быстрая потеря жидкости таит в себе очень опасное для маленьких детей обезвоживание. В тяжелых случаях токсическая диспепсия может привести к потере сознания, коме и летальному исходу.
Функциональная диспепсия сопровождается периодическими абдоминальными болями, преимущественно после еды, чувством перенасыщения, переполнения желудка даже от небольшой порции еды, тошнотой, отрыжкой, нарушением стула (диарея сменяется запором и наоборот). Несварение желудка, сопровождаемое стрессом, может вызывать головокружение и потливость.
Диагностика и нормализация пищеварения
Когда у малыша возникает симптоматика диспепсии, важно срочно обратиться к доктору. Чтобы исключить течение таких патологий, как энтерит, колит, ферментопатия, гельминтоз, дисбактериоз, проводится обследование следующими способами:
- рН-метрия;
- рентген и УЗИ желудка;
- электрогастрография;
- зондирование – желудочное, дуоденальное;
- эзофагогастродуоденоскопия.
Проводится копрограмма, бактериальный посев каловых масс, анализ кала на гельминты и Хеликобактер Пилори, сдается моча и кровь на ферменты.
Вылечить простую диспепсию у ребенка можно в домашних условиях. В первую очередь необходимо соблюдать строгую диету. Чтобы избежать обезвоживания, нужно принимать специальные растворы – Оралит, Регидрон, глюкозу и хлорид натрия. Что касается дозировки, то ее нужно определять в соответствии с формулой: 150 миллилитров жидкости на 1 кг тела.
Для восстановления микрофлоры прописывают специальные эубиотики: Лактиале Беби, Бифидум, Линекс, а также Бифиформ. Симптоматическая терапия выбирается в зависимости от признаков патологии. Если имеется метеоризм, назначают такие препараты: Смекта, Атоксил и Энтеросгель. От коликов спасают клизмы с валерианой, специальные компрессы. Чтобы нормализовать пищеварительный процесс, прописывают Панкреатин, Креон. Также используются Дигестал, Мезим, Фестал.
В случае токсической формы несварения желудка лечение проводится в условиях стационара. В подобных условиях предпринимается ряд действий в определенном порядке: промывание полости желудка, обильное питье, регидратация лекарственными средствами, прием антибиотиков, проведение нормализации микрофлоры. Кроме этого, больному вводят жаропонижающие, сердечно-сосудистые и противосудорожные средства, которые способны устранить патогенную клиническую картину. Излечить функциональное расстройство можно в течение нескольких суток.
Детское несварение считается опасным явлением, требующим экстренного лечения. Не рекомендуется самостоятельно лечить ребенка. Необходимо обратиться к педиатру или гастроэнтерологу и строго придерживаться предписаний врача.
Желудочная диспепсия – это комплексное расстройство, вызываемое нарушением двигательной функции этого органа. Оно сопровождается дискомфортным состоянием в нём, болями в верхней части живота. В большинстве случаев речь идёт о функциональной диспепсии, когда орган пищеварения «отказывается» сокращаться. Поэтому этот недуг носит ещё название «синдром ленивого желудка».
Что такое синдром кишечной диспепсии?

Синдром кишечной диспепсии распространенное расстройство
Диспепсия в переводе с греческого языка означает «нарушение пищеварения», проявляется изменением нормального функционирования желудочно-кишечного тракта, в частности, процесса переваривания съеденной пищи. Рассматриваемый синдром может возникнуть в результате:
- неправильного питания на протяжении продолжительного количества времени;
- наличия болезней органов ЖКТ;
- недостатка ферментов.
Дефицит ферментативных соединений в человеческом организме может привести к образованию токсичных веществ и болезнетворных микробов, вследствие этого развивается дисбактериоз.
Алиментарная диспепсия

Бродильная диспепсия часто возникает у любителей сладкого
Алиментарная диспепсия может возникнуть в результате переедания, однообразного питания, дисбаланса пищевых продуктов. Данная категория патологии подразделяется на несколько видов диспепсии:
- Бродильная.
Чаще всего развивается у вегетарианцев и любителей сладкого. Появление бродильной диспепсии может спровоцировать чрезмерное употребление мучных, сладких продуктов (мед не является тому исключением), сложных для переваривания растительных белков, а также квас, пиво, овощи, стимулирующие образование газов (капуста, горох, свекла, соя).
Данный вид патологии называется так из-за того, что в кишечнике начинает преобладать микрофлора, склонная к повышенному газообразованию. При этом появляется урчание и вздутие живота, отрыжка, газы.
- Гнилостная.
Развивается из-за употребления белковых продуктов животного происхождения. Отличие гнилостной диспепсии от других видов состоит в возникновении выраженных токсических проявлений, что провоцирует нарушение распада белков с выработкой множества ядовитых веществ.
- Жировая.

Жировая диспепсия возникает при чрезмерном употреблении жирного мяса
Характерно для людей, предпочитающих съедать в большом количестве свинину и баранину, в которых содержатся тугоплавкие жиры.
Также алиментарная диспепсия может развиться в том случае, если присутствуют грубые нарушения режима питания:
- отсутствуют четкие временные периоды принятия пищи, что провоцирует нарушение работы ЖКТ;
- недостаточно пережеванная еда;
- слишком горячие или холодные продукты, напитки;
- трапеза в состоянии стресса.
Чаще всего алиментарную диспепсию можно устранить
Важно своевременно скорректировать характер питания
Ферментативная диспепсия

Ферментативная диспепсия возникает при заболеваниях желудка и поджелудочной железы
В большинстве случаев возникает из-за любого вида алиментарной диспепсии. Это происходит следующим образом: длительное заболевание алиментарного вида провоцирует развитие воспалительного процесса в желудке или двенадцатиперстной кишке (гастрита или гастродуоденита). Вследствие гиперсекреции происходит повреждение слизистой оболочки органов, секреторная активность постепенно уменьшается.
Также ферментативная кишечная диспепсия может возникнуть в результате развития заболеваний желчевыводящих путей и поджелудочной железы. По этой причине рассматриваемая патология подразделяется на несколько видов:
- Гепатогенная.
Характерна для пациентов, у которых наблюдается дискинезия желчевыводящих путей, желчнокаменная болезнь или онкология дуоденального сосочка.
- Панкреатогенная.
Обусловлена опухолью или воспалением поджелудочной железы, муковисцидозом.
- Гастрогенную.
Причина появления – атрофия слизистой желудочной оболочки, пилоростеноз, нарушенная выработка соляной кислоты, злокачественная опухоль желудка.
- Энтерогенная.
Провоцируется глютеновой болезнью, заболеваниями тонкой кишки (энтеритами) и другими ферментопатиями.
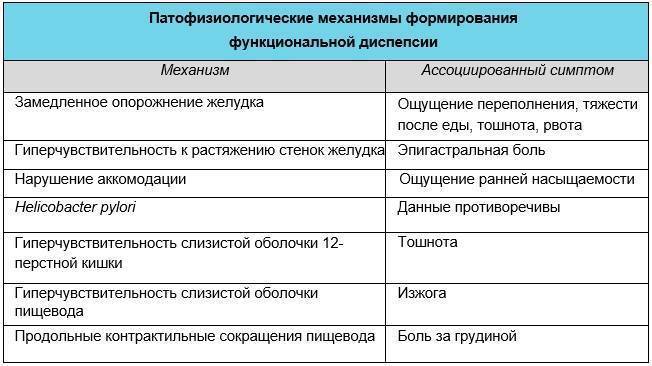
Функциональная диспепсия
Функциональная диспепсия (ФД) развивается вследствие нарушения работы желудочных мышц и 12-перстной кишки, которые появились не из-за какого-либо конкретного заболевания. В этом заключается особенность данной патологии. Сбои в пищеварении могут продолжаться на протяжении трех месяцев за 1 год. При этом болезненные ощущения не связаны с изменением функциональности желудочно-кишечного тракта.
Классификация (ФД):
- Дискинетическая (не язвенная) диспепсия.
Для нее характерно ощущение дискомфорта в области живота. Однако отсутствует острое чувство боли.
- Язвенно подобная.
Данный тип патологии вызывает боль и дискомфорт в эпигастральной зоне.
- Неспецифическая.
В медицине бытует мнение, что ФД связана с повышенной выработкой желудочной кислоты.
Терапия патологии
Лечение подбирают с учетом клинических проявлений и причины развития синдрома.
Медикаментозные средства
Цель назначения лекарств – снизить тяжесть возникшей симптоматики. В зависимости от развившихся расстройств, пациенту показаны:
- Ферменты. Вид препарата зависит от типа ферментативной недостаточности.
- Противорвотные («Церукал») назначают для снижения чувства тошноты и купирования рвоты.
- Антибактериальные. Если синдром желудочной диспепсии вызван Helicobacter pylori, необходим курс антибиотиков («Амоксициллин», «Кларитромицин»).
- Успокоительные помогают, если патологию провоцирует стресс.
- Обезболивающие и спазмолитики эффективны при болевом синдроме.
Курс лечения зависит от провоцирующего фактора. При ферментативной недостаточности, если не удается восстановить нарушенную секрецию, показан пожизненный прием препаратов.
Народная медицина
Перед применением фитотерапии необходимо проконсультироваться с врачом. Для облегчения возникших симптомов рекомендованы следующие травы:
- Одуванчик. Используются все части растения. Одуванчиковые чаи стимулируют секрецию желчи и желудочного сока. Цветок полезен при ферментативной недостаточности.
- Тмин. Снимает спазм, улучшает секреторную функцию органов и восстанавливает кишечную микрофлору. Отвар рекомендован при кишечных инфекциях и алиментарных диспепсиях.
- Ромашка. Для снижения воспаления при синдроме неязвенной диспепсии помогают ромашковые чаи.
- Черника. Плоды и листья обладают общеукрепляющим действием на организм и делают стул более плотным. Отвары результативны, если патология сопровождается диареей.
Фитотерапия неспособна вылечить диспепсию. Травяные чаи и настои используются как дополнение к медикаментозным средствам.
Диетическое питание
Лекарства и травяные отвары не помогут, если человек не изменит свои пищевые привычки. Прежде всего, из рациона следует исключить:
- пряности;
- напитки с кофеином;
- тугоплавкие жиры;
- копчености;
- соленья;
- консервы;
- сладкие газировки.
https://youtube.com/watch?v=CiaxB8_Dsfk
При составлении меню нужно учитывать, что питание должно быть разнообразным и включать:
- овощи;
- фрукты;
- диетическое мясо (курица, кролик);
- каши;
- рыбу.
Теперь о способе приготовления блюд. Жарить продукты запрещено. Допускается отваривать, запекать или готовить еду в мультиварке.
Комплексное лечение с помощью медикаментов, трав и диеты поможет быстрее избавиться от возникших симптомов, улучшить пищеварение.
Народные средства против ФД
Поскольку речь идет о детском слабом организме, многие врачи склоняются в сторону максимально безопасных, натуральных и эффективных средств. К таким можно отнести народные рецепты. Но ни в коем случае народная медицина не должна применяться без предварительной консультации с врачом.
Есть несколько способов путем народного лечения избавить ребенка от симптомов диспепсии:
Ежевика. Вам нужно примерно 10 гр. корня куста этой ягоды, которые заливаются 500 мл воды и ставятся на огонь. Проваривайте корень до тех пор, пока не останется 2/3 воды в емкости. Процедите и добавьте в смесь красное высококачественное вино в пропорциях 1 к 1. Раз в 4 часа нужно давать средство ребенку по 2 большие ложки.
Фенхель. Он же аптечный укроп. Стоит копейки, но помогает великолепно. Залейте 10 плодов 500 мл кипятка, поставьте на огонь и варите около 10-15 минут. Дайте смеси остыть, после чего процедите
Важно, чтобы осталось 200 мл отвара. Его нужно пить в течение дня небольшими порциями.
Полынь
Хотя она горькая, но польза удивительная. Возьмите большую ложку полыни, залив ее 200-250 мл кипятка. Через полчаса процедите. Относительно дозы обязательно спросите совета у врача, поскольку для каждого индивидуального случая требуется определенная порция отвара.
Диспепсию нельзя назвать страшным заболеванием. Особенно, если вы своевременно обратитесь к врачу и начнете комплексное лечение проблемы. Обеспечьте ребенку правильное питание, активный образ жизни и сведите к минимуму количество стрессовых ситуаций. Это гарантирует ему надежную защиту от несварения желудка.
https://youtube.com/watch?v=-SeQQ-F2Lk8
Лечение
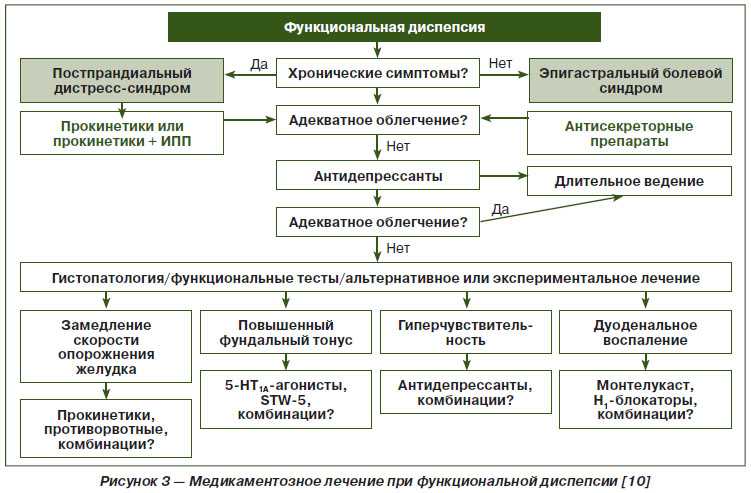
Лечение подбирается сугубо индивидуальное, в зависимости от причины заболевания, клинических проявлений и других особенностей пациента. Лечебные воздействия направлены на нормализацию общего состояния и профилактику обострений диспепсии. В целом можно выделить два основных подхода к терапии ФД: медикаментозный и немедикаментозный.
Лечение без медикаментов подразумевает под собой изменение рациона и режима питания, психотерапевтические методы коррекции, отказ от кофе, алкоголя и табакокурения, а также лекарственных веществ, негативно влияющих на слизистую оболочку желудка. Помощь психотерапевта особенно актуальна, если понадобится длительный курс лечения.
Диета
Правильное питание — очень важный фактор выздоровления. Прослеживается четкая взаимосвязь между погрешностями в диете и обострением тех или иных симптомов диспепсии.
Ниже приведены рекомендации по питанию в зависимости от имеющихся жалоб у пациента:
- Метеоризм — необходимо исключить из рациона продукты, вызывающие газообразование.
- Раннее насыщение — рекомендуется увеличить кратность приема пищи до 6 раз в день, питаться малыми порциями.
- Тяжесть в желудке — следует избегать употребления трудноусвояемых продуктов, жирной пищи и переедания.
- Изжога — предполагает отказ от жирных, жареных блюд, ограничение соли и специй.
Безусловно, важно питаться сбалансированно, а также придерживаться здорового образа жизни, соблюдать установленный режим труда и отдыха
Медикаментозная терапия
Прием медикаментов в комплексе с вышеуказанными мерами дает максимальный эффект. Подбор лекарственной терапии зависит от многих факторов. Всегда учитывается клиническая форма ФД, ее причина, длительность заболевания, превалирование тех или иных жалоб, персональные особенности пациента.
В лечении ФД применяют лекарственные препараты следующих фармакологических групп:
- прокинетики, улучшающие двигательную активность верхних отделов ЖКТ;
- ингибиторы протонной помпы, антациды и другие группы препаратов, снижающие кислотность желудочного сока;
- спазмолитики;
- антидепрессанты, улучшающие нервно-психическое состояние пациента;
- препараты, входящие в схему эрадикационной терапии при инфицировании Нelicobacter pylori.
Длительность медикаментозной терапии, как правило, не превышает 2-х месяцев.
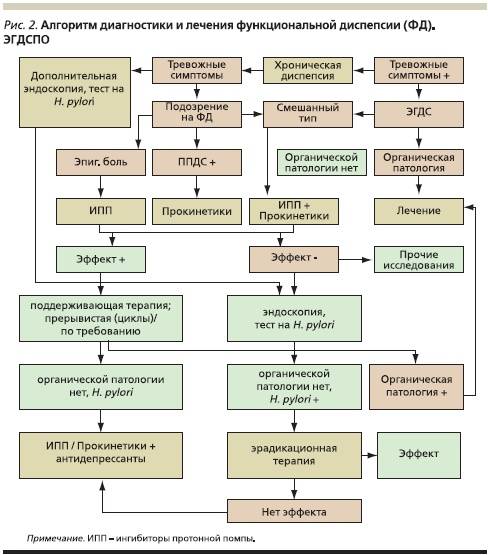
Диагностика
 Диспепсия у детей практически никогда не отличается какими-либо особенными симптомами и это не позволяет поставить диагноз без проведения определенных диагностических мер.
Диспепсия у детей практически никогда не отличается какими-либо особенными симптомами и это не позволяет поставить диагноз без проведения определенных диагностических мер.
Важнейшим условием является прохождение дифференциальной диагностики.
Назначить могут следующие инструментальные методы диагностики:
- ФЭГДС;
- рентгеноскопия;
- УЗИ;
- исследование уровня рН.
Врачи также рекомендуют родителям завести специальный дневник, где будут отмечаться приёмы еды, что именно и когда кушал ребенок, сколько раз малыш испражнялся на протяжении суток, и какова была консистенция стула. Также в дневник можно вписывать прочую симптоматику и ситуации, которые стали для пациента стрессовыми.
Записи ведутся не менее двух недель подряд. Это позволяет выявить причины недуга и помочь доктору поставить правильный диагноз.
При диагностике, доктор обязательно учитывает факты, которые являются типичными для диспепсии:
- отсутствие нарастающих болей;
- отсутствие ночных болей;
- наличие других дискомфортных ощущений (головные боли, утомляемость, сонливость);
- погрешности в питании.
Дифференциальная диагностика особенно необходима в случаях, когда дети страдают от лактозной недостаточности, дисбактериоза, целиакии, гельминтозов и кишечных инфекций.
Также обязательным является исследование копрограммы у детей. Это позволяет оптимально быстро поставить точный диагноз и приступить к лечению маленького пациента.
Симптомы у детей в зависимости от разновидности диспепсии: таблица
| Вид | Симптомы | |
| Функциональная | язвенноподобный подвид | боли в подложечной области |
| дискинетический подвид |
| |
| неспецифическийподвид | смешанные признаки язвенноподобного и дискинетического типов | |
| Алиментарная | бродильная |
|
| гнилостная |
| |
| жировая |
| |
| Токсическая |
| |
| Органическая |
|
Методы лечения расстройств
При отсутствии своевременной помощи проблема приобретает хронический характер и избавиться от неё будет намного сложнее. Для лечения несварения педиатры назначают одновременно несколько лекарственных препаратов. Такая тактика позволяет быстро устранить все признаки заболевания.
1. Сорбенты. В желудочно-кишечном тракте ребёнка при несварении скапливаются токсические вещества. В тяжёлых случаях это провоцирует повышение температуры тела. Для того чтобы избавиться от отравляющих соединений, специалисты советуют использовать медикаменты, способные связывать яды и удалять их. Нужным эффектом обладают Энтеросгель и Смекта. Оба препарата безопасны и разрешены с рождения.
2. Электролиты. Если несварение желудка сопровождается длительной диареей, то не обойтись без лекарств, восстанавливающих солевой баланс. В детском возрасте можно смело применять порошок Регидрон.
3. Пробиотики. Несварение нередко наблюдается на фоне заселения ЖКТ патогенными бактериями. Для коррекции микрофлоры врачи назначают Линекс, Бифидумбактерин, Аципол, Бифиформ.
4. Спазмолитики. Если ребёнок жалуется на боль в желудке, разрешается дать ему средство, которое снимет мышечный спазм. Обычно это Папаверин или Но-шпа.
5. Прокинетики. При несварении нередко наблюдается тошнота. Для устранения рвотных позывов следует принимать Церукал или Мотилиум. Последний препарат предпочтительнее, так как он выпускается в форме суспензии для детей.
6. Ферменты. В редких случаях педиатры для лечения несварения желудка у ребёнка выписывают медикаменты, обеспечивающие полноценное переваривание. При недостаточной секреции пищеварительного сока необходим Мезим или его аналоги.
7. Противодиарейные средства. При несварении нужно быстро остановить понос, с этой целью ребёнку дают Имодиум или Лоперамид.
Специалисты предупреждают, что самостоятельно подбирать медикаменты для лечения детей не следует. Несварение может оказаться симптомом другой патологии, требующей иной тактики терапии. Особенно внимательно нужно следить за состоянием младенцев до года. Большая часть препаратов в этом возрасте запрещена, поэтому без консультации педиатра не обойтись.
Особенности питания детей
Чтобы избавиться от несварения недостаточно только принимать лекарственные средства. Медикаменты призваны уменьшить интенсивность внешних симптомов и облегчить состояние ребёнка, однако для воздействия на причины патологии требуется скорректировать рацион питания.
Залог отсутствия несварения у младенца – своевременное введение прикорма. Не спешите при знакомстве ребёнка с взрослой пищей. Педиатры настоятельно рекомендуют отложить первые попытки дать малышу овощи или кашу до 5-6 месяцев. Только к этому времени ЖКТ достаточно сформирован, чтобы переваривать любую другую пищу кроме материнского молока или смеси.
Дети старшего возраста должны соблюдать диету, способствующую нормальному функционированию органов ЖКТ. При устранении несварения запрещено кушать большими порциями, делать длительные интервалы между едой. Ребёнок должен получать пищу как минимум 5-6 раз в день.
Играет роль и качественный состав блюд, включённых в детское меню. Нельзя кушать любые тяжёлые продукты, создающие дополнительную нагрузку на желудок. Ребёнку не подходят жирные сорта мяса, овощи из семейства бобовые, а также грибы или орехи в большом количестве.
Родителям следует тщательно продумывать рацион для ребёнка, обязательно вводя в него:
- супы;
- каши;
- овощные рагу;
- рыбу;
- нежирное мясо;
- кисломолочные продукты;
- фрукты.
Рецепты нетрадиционной медицины
Лечение народными средствами диспепсии в детском возрасте не оправдано из-за высокого риска усугубить ситуацию и навредить организму ребёнка. Однако некоторые педиатры считают уместным использовать нетрадиционные рецепты в качестве профилактических мер.
Полезным при несварении считается отвар лекарственных растений. При проблемах с желудком используют сбор из:
- коры крушины;
- семян аниса;
- корня солодки;
- листьев тысячелистника.
Все ингредиенты, взятые в равных пропорциях, заливаются водой и доводятся до кипения. Полученный отвар охлаждают, процеживают и дают ребёнку по 100 мл дважды в день.
Нередко применяется настой на семенах тмина и аниса. Сырьё заливают горячей водой на несколько часов. Удобнее всего для приготовления использовать термос.
Если несварение сопровождается ноющей болью в области желудка, то уместно принимать внутрь отвар ромашки. Это средство не только способствует снятию мышечного спазма, но и обладает выраженным антибактериальным эффектом.
Лечение
Заставить «ленивый желудок» работать лучше можно следующими мерами:
есть не торопясь, тщательно пережёвывая пищу; установить чёткий режим её приёма, чтобы приучить желудок к определённому распорядку; кушать чаще, но небольшими порциями; минимизировать или полностью исключить из рациона на некоторое время шоколад, сладкие газированные напитки, животные жиры; последний приём пищи должен быть минимум за два часа до отхода ко сну.
Что делает врач
Лечение недуга, протекающее в тяжёлой форме, проводится в стационаре. Доктор может назначить:
ферменты, которые будут способствовать улучшению пищеварения; сорбенты для выведения из организма токсинов; спазмолитики, помогающие снять болевой синдром; прокинетики, стимулирующие моторику ЖКТ.
После снятия симптомов заболевания необходимо восстановить кишечную флору. Это можно сделать с помощью лакто- и бифидобактерий. В особо тяжёлых случаях проводится:
гидратационная парентеральная терапия (переливание солевых и заменяющих плазму растворов или плазмы); симптоматическое лечение (введение сердечно-сосудистых, жаропонижающих средств, препаратов против судорог).