Что провоцирует / Причины Острой почечной недостаточности у детей:
Развитие острой почечной недостаточности возможно у детей любого возраста. Оно может быть вызвано многими заболеваниями: возникать при нефритах (токсический или лекарственный тубулоинтерстициальный нефрит, инфекционно-аллергический гломерулонефрит), инфекционных заболеваниях (лептоспироз, ГЛПС, иерсиниоз и др.), шоке (травматический, инфекционно-токсический, гиповолемический), гемоглобин- и миоглобинуриях (острый гемолиз, травматический рабдомиолиз), внутриутробной гипоксии плода и многих патологических состояниях. I. Тгийа и соавторы еще в 1947 году выдвинули теорию, согласно которой почечная ишемия является основной причиной острой почечной недостаточности. Ученые полагали, что уремию и анурию может вызывать длительный рефлекторный спазм сосудов коркового вещества почек, способствующий определенному увеличению реабсорбции, дегенеративно-некротическим изменениям восходящей части петли Генле и дистальных извитых канальцев, а также прекращению клубочковой фильтрации. Позднее всеобщее признание получил сосудистый шунт Труета как патогенетическая основа шокового изменения в почках.
Выделяют две формы острой почечной недостаточности у детей:
1. Функциональная (ФПН).
2. Органическая (собственно ОПН).
Функциональная ОПН развивается как результат нарушения ВЭО (водно-электролитного обмена), чаще на фоне дегидратации (потери воды из вещества или ткани), расстройства гемодинамики (движения крови по сосудам) и дыхания. Полагают, что изменения в почках, выявляющихся при ФПН, обратимы. Но они не всегда могут быть диагностированы при применении обычных клинико-лабораторных способов.
Вторая форма почечной недостаточности (острая почечная недостаточность) может сопровождаться явными клиническими проявлениями, такими как азотемия (повышенное содержание в крови азотистых продуктов обмена, выводимых почками), электролитный дисбаланс, нарушение способности почек выделять воду и декомпенсированный метаболический ацидоз.
Главными факторами, приводящими к повреждениям почек считаются нефротоксины (вещества, токсичные для почек), ДВС-синдром (нарушенная свертываемость крови по причине массивного освобождения из тканей тромбопластических веществ) и циркуляторная гипоксия (кислородная недостаточность, вызванная нарушением циркуляции крови). Они способствуют развитию следующих патологий:
1. Устойчивый спазм афферентных (приносящих) артериол, который уменьшает к клубочкам приток крови.
2. Нарушение внутрипочечной гемодинамики, которая развивается, прежде всего, из-за шунта Труета (артериовенозного шунтирования кровотока), который сильно обедняет кровоснабжение почечной коры.
3. Внутрисосудистая тромбогенная блокада, чаще всего, в приносящих клубочковых артериолах.
4. Снижение проницаемости капилляров клубочков из-за спадения подоцитов (эпителиальных клеток выделительных органов).
5. Блокада канальцев белковыми массами, клеточным детритом и т.п.
Все эти патологии сопровождаются резким ослаблением концентрационной функции почечных канальцев, снижением скорости клубочковой фильтрации, гипостенурией (низким удельным весом и плотностью выделяемой человеком мочи) и олигурией (выделением очень малого, по сравнению с нормой, количества мочи).
У детей разного возраста при острой почечной недостаточности в качестве главного могут быть разные этиологические факторы. Например, у новорожденных важнейшее значение имеют пневмопатии, тромбоз почечных сосудов, асфиксия или гипоксия плода, внутриутробные инфекции, сепсис. У малышей от 1 мес до 3 лет – ангидремический шок (вызывается потерей воды и электролитов из плазмы), первичный инфекционный токсикоз, гемолитико-уремический синдром . У детей в возрасте 3-7 лет – бактериальные или вирусные поражения почек, септический и травматический шок, отравления. У подростов в возрасте от 7 до 17 лет – травматический шок, системные васкулиты, гломерулонефрит.
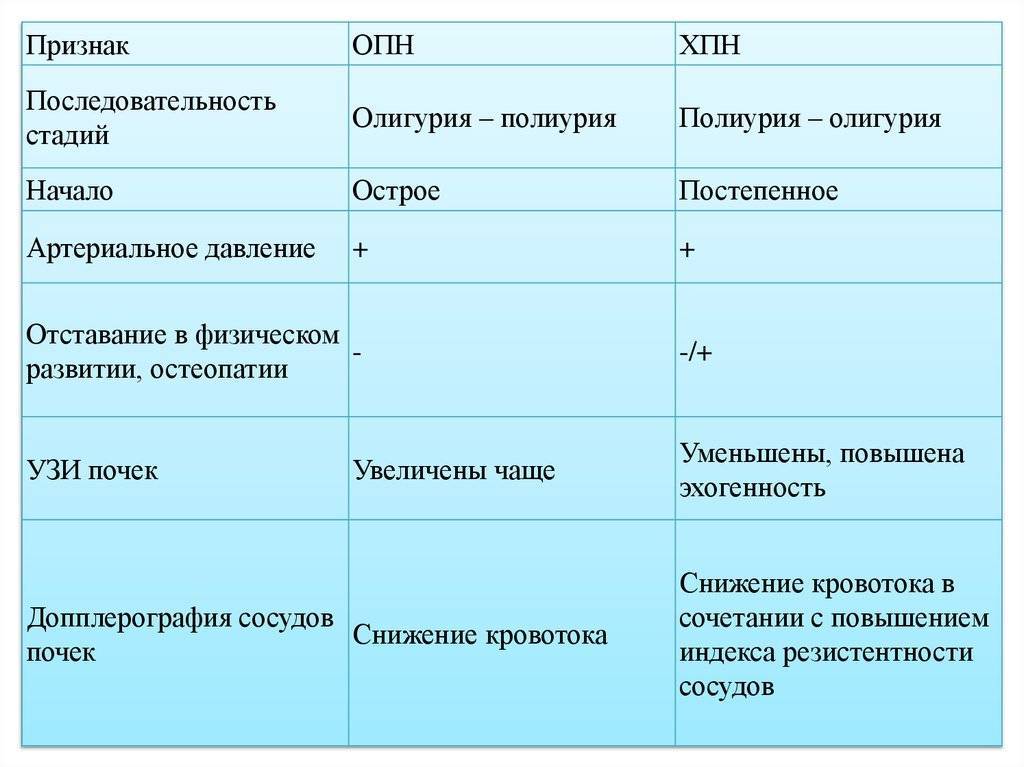
Механизм развития ОПН и ХПН

У детей почечная недостаточность прогрессирует в несколько этапов или стадий, о чем нагляднее представлено в таблице.
Стадии ОПН у детей:
| Название стадии ОПН | Чем характеризуется? |
| Преданурическая | На паренхиму почек усиленно воздействуют различные факторы, которые приводят к ухудшению выделительной способности органа |
| Анурическая | На фоне нарушения полноценной работы почек из организма не выводятся продукты обмена и шлаки, задерживается вода и соли, что приводит к нарушению кислотно-щелочного баланса и смещению рН среды в кислую сторону (метаболический ацидоз). На фоне ацидоза развивается острая интоксикация организма аммиаком и другими продуктами обмена |
| Полиурическая | На данной стадии развития ОПН резко увеличивается количество выделяемой мочи |
| Восстановительная | Почечные сосуды постепенно восстанавливают свои функции, диурез приходит в норму, клубочковая проницаемость капилляров нормализуется |
Развитие хронической почечной недостаточности обусловлено снижением числа здоровых почечных клеток (нефронов), их гибелью и постепенным замещением соединительной тканью, не несущей за собой никакой функции. В данной ситуации увеличивается нагрузка на оставшиеся здоровые нефроны и организм включает природные механизмы адаптации, что приводит к явлениям гипертрофии почечных клеток, изменению их структуры и строения и усиленному прогрессированию ХПН на этом фоне.
Механизм развития ОПН у новорожденных

Повреждение нефронов и ткани почек у плода или новорожденного в первую очередь обусловлено гипоксией – дефицитом кислорода внутриутробно или в процессе трудных затяжных родов и асфиксии околоплодными водами в процессе родоразрешения.
На фоне продолжительного кислородного голодания у плода или новорожденного возникают нейроэндокринные нарушения – увеличение антидиуретического гормона, гиперальдостеронизм, повышение продуцирования ренина, что в совокупности вызывает сбои в работе почек. Ситуация усугубляется метаболическим ацидозом и синдромом диссименированного внутрисосудистого нарушения свертываемости крови – это два неотъемлемых спутника тяжелого кислородного голодания внутренних органов.
На фоне этих нарушений развивается олигурия или анурия со всеми вытекающими метаболическими изменениями, приводящими к общему отравлению всего организма.
Диагностика
Выявлять заболевание следует как можно быстрее. Самые первые появившиеся симптомы должны насторожить родителей и мотивировать их на обращение к специалисту за консультацией.
При выявлении первых признаков болезни у малыша лучше обратиться к детскому урологу. Этот специалист обладает всеми необходимыми знаниями и опытом по лечению различных заболеваний почек и мочевыводящих путей.

Предварительно доктор осмотрит малыша и назначит ребенку весь необходимый спектр обследований. Для установления правильного диагноза требуется проведение лабораторных анализов и инструментальных исследований. Базовыми тестами диагностики различных клинических форм пиелонефрита считаются общий анализ крови и мочи.
Инфекционные варианты заболевания сопровождаются появлением большого количества лейкоцитов и выраженными изменениями в лейкоцитарной формуле. В ней изменяется количество нейтрофилов, лимфоцитов и моноцитов, что свидетельствуют о наличии в детском организме различных инфекций в острой стадии. Ускоренная многократно СОЭ говорит о степени выраженности воспалительного процесса.
Общий анализ мочи — это обязательный тест при любых заболеваниях почек и мочевыводящих путей, в том числе и при пиелонефрите. Воспаление проявляется увеличением количества лейкоцитов, изменением цвета, а в некоторых случаях и плотности мочи.
Для уточнения возбудителя заболевания при инфекционных формах пиелонефрита врачи используют дополнительное лабораторное исследование — бакпосев. Он не только сможет выявить причину и возбудителя инфекционного пиелонефрита, но и также даст уточнения к каким антибиотикам он чувствителен. Такой тест является обязательным для выбора оптимальной тактики терапии.


Детские урологи также могут назначить ребенку ультразвуковое исследование почек и мочевыводящих путей. Этот метод позволяет выявить различные структурные аномалии и патологии строения почек, которые приводят к различным нарушениям отведения мочи.
УЗИ почек является обязательным обследованием при обструктивном пиелонефрите. Метод — безопасный и может применяться даже у самых маленьких пациентов. Также ультразвуковое исследование почек проводят грудничкам, имеющим факторы риска по развитию почечных заболеваний.
У детей более старшего возраста для определения функциональной способности почек проводится специальное рентгенологическое исследование — урография. Для этого по вене вводится специальное вещество — уроконтраст. Оно избирательно проникает в почечную ткань и мочевыводящие органы ребенка и окрашивает их.


В течение процедуры делается несколько рентгеновских снимков, которые дают описательную картину о том, как почки образуют и выводят мочу. Исследование имеет ряд противопоказаний и назначается только лечащим урологом.
В некоторых странах врачи используют метод радиоизотопной ренографии. Она заключается во введении специального радиовещества, которое избирательно проникает в почечную ткань. Обычно этот метод используется для выявления односторонних патологий.
В нашей стране в связи с большим количеством противопоказаний к проведению данного метода, в том числе выраженной лучевой нагрузкой, данное исследование широко не распространено.


Для постановки правильного диагноза требуется проведение нескольких диагностических тестов. Чтобы точно говорить о наличии хронического пиелонефрита, требуется обнаружение клинических и/или лабораторных признаков болезни в течение длительного времени.
В ходе развития болезни требуется обязательный контроль со стороны врачей за изменениями в анализах. Грамотное и внимательное отношение за состоянием малыша поможет предотвратить множественные негативные осложнения и последствия болезни в дальнейшем.
Лечение
Лечение почечной недостаточности заключается в приеме специальных медикаментозных средств различной направленности.
Однако, при составлении плана лечения необходимо учитывать множество нюансов, в частности, возраст пациента, особенности его организма, стадию развития и степень тяжести патологии
Особенно важно учитывать форму недуга, так как острая и хроническая формы требуют разного лечения
Лечение острой почечной недостаточности | Лечение хронической почечной недостаточности |
|
|
При тяжелом течении заболевания ребенку потребуется более радикальное лечение, в частности, периодические процедуры гемодиализа — очистки крови от накопившихся в ней шлаков и токсинов.

Данные метод лечения используется на поздних стадиях развития почечной недостаточности, когда орган практически не выполняет свою функцию по очищению организма и ребенок страдает от сильной интоксикации.
Так же широко используется метод плазмафереза, способствующий достижению быстрого положительного результата. В крайних случаях ребенку показана операция по пересадке почки.
Средства народной медицины
В качестве дополнительного метода лечения можно использовать проверенные временем народные рецепты, которые позволят улучшить состояние почек, восстановить их функциональность и добиться более быстрого положительного эффекта. В частности, полезны такие средства как:
- Клюквенный сок. Необходимо ежедневно употреблять по 1 стакану сока. Это позволит предотвратить инфицирование пораженных тканей органа, обеспечить быстрое выведение патогенной микрофлоры из организма.
- Отвар петрушки хорошо помогает при хронической почечной недостаточности, так как обладает выраженным мочегонным эффектом.
- Восстановить работу почек поможет отвар их кожуры картофеля. Для его приготовления необходимо тщательно промыть сырье, залить его кипятком, варить в течении 15 минут. После чего средство процедить, принимать по 100 гр. 3 раза в день.
Соблюдение диеты

Ребенок, страдающий почечной недостаточностью, должен соблюдать особый рацион питания.
В частности, необходимо полностью исключить соль (а также соленые и маринованные продукты, консервы, прочие блюда с высоким содержанием соли), так как она способствует задержке жидкости в организме.
Потребление белковых продуктов необходимо ограничить. При хронической форме заболевания с детского стола необходимо убрать рыбу и морепродукты, а также мясо и мясные продукты.
Основными блюдами для ребенка должны стать овощные супы, рисовая каша, картофельное пюре.
Важно соблюдать режим потребления жидкости, суточный объем ее определяется врачом в индивидуальном порядке
Лечение почечной недостаточности
Направления лечения при почечной недостаточности:
| Направление лечения | Мероприятия |
| Устранение причин преренальной острой почечной недостаточности. |
|
| Устранение причин ренальной острой почечной недостаточности |
|
| Устранение причин постренальной острой почечной недостаточности | Необходимо устранить препятствие, которое мешает оттоку мочи (опухоли, камня и др.) Чаще всего для этого требуется хирургическое вмешательство. |
| Устранение причин хронической почечной недостаточности | Зависит от основного заболевания. |
| Меры борьбы с нарушениями, которые возникают в организме при острой почечной недостаточности | |
| Устранение нарушений водно-солевого баланса |
|
| Борьба с закислением крови | Врач назначает лечение в случае, когда кислотность (pH) крови опускается ниже критического значения – 7,2. Внутривенно вводят раствор натрия бикарбоната, пока его концентрация в крови не повысится до определенных значений, а pH не поднимется до 7,35. |
| Борьба с анемией | При снижении уровня эритроцитов и гемоглобина в крови врач назначает переливания крови, эпоэтин (препарат, являющийся аналогом почечного гормона эритропоэтина и активирующий кроветворение). |
| Гемодиализ, перитонеальный диализ | Гемодиализ и перитонеальный диализ – методы очищения крови от различных токсинов и нежелательных веществ.Показания при острой почечной недостаточности:
При гемодиализе кровь пациента пропускают через специальный аппарат – «искусственную почку». В нем есть мембрана, при помощи которой происходит фильтрация крови и её очищение от вредных веществ. |
| Пересадка почки | Трансплантация почки осуществляется при хронической почечной недостаточности, когда в организме больного возникают тяжелые нарушения, и становится ясно, что помочь больному другими способами не получится. Почку берут от живого донора или трупа. После пересадки проводят курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжение донорской ткани. |
Диета при острой почечной недостаточности
- Необходимо снизить количество белка в рационе, так как продукты его обмена оказывают дополнительные нагрузки на почки. Оптимальное количество – от 0,5 до 0,8 г на каждый килограмм массы тела в сутки.
- Для того чтобы организм больного получал необходимое количество калорий, он должен получать пищу, богатую углеводами. Рекомендуются овощи, картофель, рис, сладкое.
- Соль нужно ограничивать только в том случае, если она задерживается в организме.
- Оптимальное потребление жидкости – на 500 мл больше того количество, которое организм теряет в течение суток.
- Больному следует отказаться от грибов, орехов, бобовых – они также являются источниками большого количества белка.
- Если повышен уровень калия в крови – исключить виноград, курагу, изюм, бананы, кофе, шоколад, жареный и печеный картофель.
Online-консультации врачей
| Консультация эндокринолога |
| Консультация хирурга |
| Консультация онколога |
| Консультация гастроэнтеролога |
| Консультация оториноларинголога |
| Консультация психоневролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация маммолога |
| Консультация онколога-маммолога |
| Консультация стоматолога |
| Консультация нейрохирурга |
| Консультация косметолога |
| Консультация детского психолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Основные причины
Недостаточность почек у детей могут спровоцировать многие причины, которые имею врожденную, наследственную или приобретенную природу. Большинство из причин связаны с аномальным развитием в процессе внутриутробного развития, которых невозможно избежать. В таком случае родителям необходимо поддерживать состояние ребенка с помощью специальных диет и профилактических процедур.
Причины патологии у новорожденных
Источником недостаточности у новорожденных являются врожденные патологии. Нередко патология диагностируется при отсутствии обоих внутренних органов или в случае неправильного развития сердца и сердечно-сосудистой системы. Если у плода обнаружено сосудистое заболевание артерий почки или закупоренные тромбами вены органа, тогда возникает большая вероятность развития недостаточности.
Нередко нарушенная проходимость мочевыводщих путей и инфекционное заболевание крови приводит к патологии острого или хронического характера. Причина патологии может заключаться в обезвоживании новорожденного в результате внутриутробного инфицирования. Если происходили трудные роды с осложнениями и кровотечением, то риск патологии у новорожденного возрастает.
У детей до года
У грудничка патологический процесс возникает на фоне врожденных или приобретенных заболеваний, в результате которых погибает большое количество клеточных кровяных элементов. Нередко патологии у детей до года предшествуют инфекционные заболевания в кишечнике. В некоторых случаях патология спровоцирована обменными нарушениями, которые особо ярко выражаются.
У детей старшего возраста

У старших детей (более 3-х лет) источником заболевания могут быть инфекционные поражения организма, которые протекают в острой форме. Нередко патология диагностируется после того, как ребенок отравился нефротоксичными средствами или медикаментозными препаратами. Из-за травм или опасных ситуаций, таких как сепсис, ожоги ли кровотечения, возникает почечная недостаточность. Нередко у взрослых детей наблюдается мочекаменное заболевание или злокачественная опухоль, которая привела к закупорке мочевыводящих путей. В результате этого возникает недостаточность почек.
Причины острой почечной недостаточности у детей
Еще в 1947 г. I. Тгийа и соавт. выдвинули теорию почечной ишемии как основной причины ОПН. Они полагали, что анурия и уремия обусловлены длительным рефлекторным спазмом сосудов коркового вещества почек, способствующим прекращению клубочковой фильтрации, некоторому увеличению реабсорбции и дегенеративно-некротическим изменениям дистальных извитых канальцев и восходящей части петли Генле. Сосудистый шунт Труета как патогенетическая основа шокового повреждения почек в дальнейшем получил всеобщее признание. Кровотоком в обход мальпигиевых клубочков объясняется олигоанурия на шоковой стадии токсической нефропатии, а продолжающаяся гипоксия почечной ткани, особенно ее коркового вещества, способствует развитию аутолитического некроза проксимальных канальцев, а также органической ОПН.
Клинически выделяют 2 формы острой почечной недостаточности у детей: функциональную (ФПН) и органическую (собственно ОПН). Первая возникает в результате нарушения ВЭО, чаще на фоне дегидратации, а также вследствие расстройств гемодинамики и дыхания. Считается, что изменения в почках, наблюдающиеся при ФПН, обратимы и не всегда могут быть выявлены обычными клинико-лабораторными способами. Другая форма почечной недостаточности (ОПН) сопровождается отчетливыми клиническими проявлениями: азотемией, электролитным дисбалансом, декомпенсированным метаболическим ацидозом и нарушением способности почек к выделению воды.
Наиболее манифестным клиническим симптомами недостаточности функции почек является олигурия. У взрослых людей и подростков олигурией считается снижение диуреза > 0,3 мл/кг-ч) или 500 мл/сут, у детей грудного возраста – соответственно > 0,7 мл/(кг-ч) и 150 мл/сут. При анурии у взрослых верхней границей суточного объема мочи принято считать диурез > 300 мл/сут, у детей грудного возраста > 50 мл/сут.
Олигурия и острая почечная недостаточность – не синонимы. У больных с острым снижением диуреза не обязательно имеется органическое повреждение паренхимы почек. В то же время олигурия является главным, наиболее заметным клиническим симптомами острой почечной недостаточности у детей.
Главными повреждающими почки факторами являются циркуляторная гипоксия, ДВС-синдром и нефротоксины, способствующие:
- устойчивому спазму афферентных (приносящих) артериол, уменьшающему приток крови к клубочкам;
- нарушению внутрипочечной гемодинамики, прежде всего за счет артериовенозного шунтирования кровотока (шунт Труета), резко обедняющего кровоснабжение почечной коры;
- внутрисосудистой тромбогенной блокаде, особенно в приносящих клубочковых артериолах;
- снижению проницаемости капилляров клубочков из-за спадения подоцитов;
- блокаде канальцев клеточным детритом, белковыми массами;
- тубулоинтерстициальным изменениям в виде дистрофии или некроза эпителия почечных канальцев (мембранолиз и цитолиз), тубулорексису (повреждению базальной мембраны канальцев), что сопровождается свободным обратным всасыванием фильтрата (первичной мочи) через поврежденную базальную мембрану канальцев в интерстиций почек;
- отеку интерстиция за счет свободного проникновения первичной мочи через поврежденные стенки канальцев;
- выравниванию кортико-медуллярного осмотического градиента и блокаде работы противоточно-множительного аппарата почек по концентрированию мочи;
- нарастанию почечной гипоксии за счет сдавления внутрипочечных сосудов отеком и шунтирования крови в почках;
- некротическим изменениям коркового вещества почек (кортикальный некроз), при которых высока вероятность смерти больных на высоте ОПН или развития последующего нефросклероза и ХПН.
Все это сопровождается снижением скорости клубочковой фильтрации, резким угнетением концентрационной функции почечных канальцев, олигурией и гипостенурией.
При острой почечной недостаточности у детей разного возраста в качестве ведущего выступают различные этиологические факторы. Так, в период новорожденности основное значение имеют гипоксия или асфиксия плода, пневмопатии, внутриутробные инфекции, сепсис, тромбоз почечных сосудов, в возрасте от 1 мес до 3 лет – ГУС, первичный инфекционный токсикоз, ангидремический шок, в возрасте от 3 до 7 лет – вирусные или бактериальные поражения почек, отравления, травматический и септический шок, в возрасте 7-17 лет – системные васкулиты, гломерулонефрит, травматический шок.
Причины
Основные причины одинаковы для обоих видов болезни:
- повреждения почечных сосудов;
- результат перенесенных инфекций (ангина, пневмония);
- воспалительные заболевания почек;
- ревматологические болезни;
- генетическая предрасположенность;
- врожденные аномалии развития органа;
- онкологические процессы;
- отравление медикаментами или другими химическими соединениями;
- травмы мочевыводящей системы;
- резкое обезвоживание организма.
При функциональной форме болезни поражение обратимо и компенсируется интенсивными лечебными действиями. Органическая патология всегда тяжелее.