Как лечат гипертрофию шейки
На начальной стадии возможно лечение без операции. В зависимости от причины патологии назначаются гормональные препараты, индивидуально подобранные антибиотики для снятия воспаления и иммуностимуляторы.
Процесс во второй стадии требует хирургического вмешательства. Измененные ткани прижигают малотравматичными способами — лазером, электрическим током или жидким азотом. Наботовые кисты прокалывают и опорожняют (скарифицируют), удаляя тягучее слизистое содержимое. Операция проводится под местным или легким внутривенным наркозом.
Слишком растянутые ткани приходится удалять, делая пластику. Такая операция показана и при деформации органа.
В далеко зашедших случаях приходится удалять шейку или ее часть. При переходе процесса на тело матки ампутируют весь орган.
После операции, до заживления тканей, нельзя поднимать тяжести, заниматься спортом, перегреваться, купаться, жить половой жизнью. Несоблюдение правил вызывает микробное заражение и кровотечения, опасные для жизни.
Профилактика заключается в регулярных осмотрах у гинеколога, своевременном лечении инфекционных заболеваний мочеполовой системы.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Осложнения
Незрелость шейки провоцирует проблемы в родах. Если длинная шейка не меняется после отхождения вод или при переношенности плода, акушер назначит стимуляцию. В противном случае, есть вероятность осложнений для мамы и ребенка.
Последствия:
- неправильное прикрепление плаценты – низкое, боковое;
- слабость родовой деятельности;
- затяжные роды до 20 часов;
- травмы, разрывы;
- гипоксия плода;
- несвоевременное отхождение пробки;
- оперативное вмешательство.
Плацента крепиться неправильно из-за анатомических изменений маточного зева. Это происходит, когда роды вторые или последующие или если первые были сложные. Аномалия встречается редко, физиологически измененная шейка у повторнородящих диагностируется в 2% случаев.
Если нет сопутствующих осложнений, кроме слабой родовой деятельности, женщина настаивает на естественном родоразрешении, но процесс затягивается на 20 часов и более. Пациентка выматывается, истощается, в дальнейшем снижается выработка молока. В родах растет вероятность травм внутренних органов.
Гипоксия развивается вследствие длительного давления на головку плода, которая в норме должна постепенно опускаться через цервикальный канал к выходу. Но из-за сужения стенок пройти не может, околоплодные воды скапливаются и оказывают дополнительную нагрузку. Гипоксия чревата серьезными нарушениями в работе ЦНС, задержкой развития ребенка. Синдром диагностируется у 10% рожениц. Причиной становится неполноценность родовой деятельности из-за длинной матки перед родами.
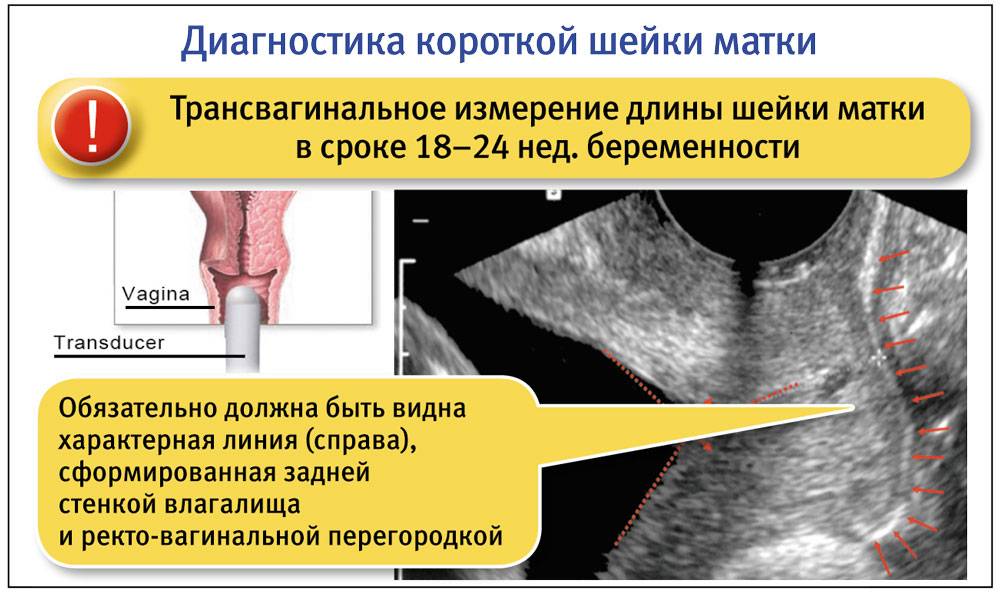
Короткая шейка матки при беременности — диагностика
Врач акушер-гинеколог ещё при постановке на учёт должен собрать полный гинекологический анамнез женщины:
- количество предыдущих беременностей и чем они закончились;
- были ли осложнения, после выше перечисленных манипуляций (разрывы, эрозии, цервицит – воспаление шейки матки);
- страдала ли когда-нибудь беременная аднекситом, сальпигитом, оофоритом, цервицитом и так далее;
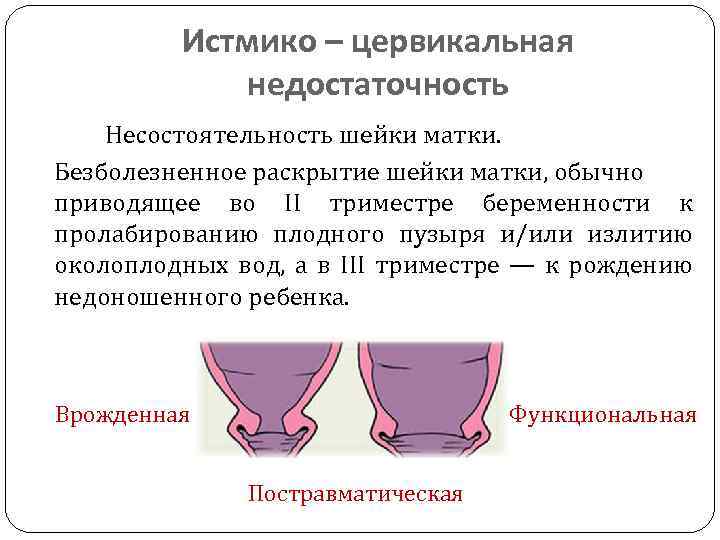
- если были предыдущие беременности – случалась ли при них истмико-цервикальная недостаточность (если случалось, то с какой недели, какие меры были приняты, на каком сроке завершилась беременность).
Также для врача-гинеколога является важным семейный анамнез пациентки. Он обязательно спросит, были ли какие-нибудь осложнения гестационного периода у ваших близких родственников (мамы, бабушек, сестёр). Если у женщины многоплодная беременность, врач будет наблюдать её более тщательно, так как риск возникновения патологий при ней гораздо выше, чем при одноплодной.
При общем осмотре гинеколог обращает внимание на внешность женщины. Это он делает для того, чтобы визуально определить её гормональный фон (женский или мужской тип)
При гиперандрогении пациентки зачастую имеют лишний вес, кажа лица и спины может быть покрыта угревой сыпью, волосы на голове (в теменной области) редкие, а на теле наоборот могут разрастаться.
Также повышенное количество мужских половых гормонов могут выдавать волосы на лице, которые растут по мужскому типу (над верхней губой и на подбородке). Если доктор замечает эти нарушения, он назначит женщине исследования на гормоны.
Врач акушер-гинеколог без труда определит при помощи пальпации, что орган короче нормы.
Диагностика короткой шейки матки
Гинеколог при осмотре беременной пациентки может выявить короткую шейку примерно с 11 недели. В процессе обследования проводится ряд мероприятий:
- пальпирование органа;
- осмотр на гинекологическом кресле посредством специального инструмента-зеркала;
- ультразвуковое исследование;
- направление пациентки в лабораторию для сдачи биологического материала.
Анализы
При проведении диагностических мероприятий специалисты большое внимание уделяют результатам обследований. Пациентам приходится сдавать в лабораторию биологический материал для таких видов исследований:
- общий и клинический анализ урины, крови;
- коагулограмма;
- мазок на наличие бактериальных инфекций;
- венозную кровь на уровень эстрогена, тестостерона и прогестерона;
- тест на антитела в ХГЧ и т. д.
Инструментальная диагностика
Для выявления маточных патологий используется безопасный и безболезненный аппаратный метод – УЗИ. Ультразвуковое исследование позволяет выявить практически все отклонения от нормы.
Короткая шейка матки и роды
Короткая шейка может стать причиной сложной родовой деятельности. У такой категории пациенток случаются разрывы и разного вида травмы. При возникновении осложнений во время родов врачам приходится накладывать швы. В итоге процесс реабилитации затягивается ещё на несколько недель.
Особенности строения матки
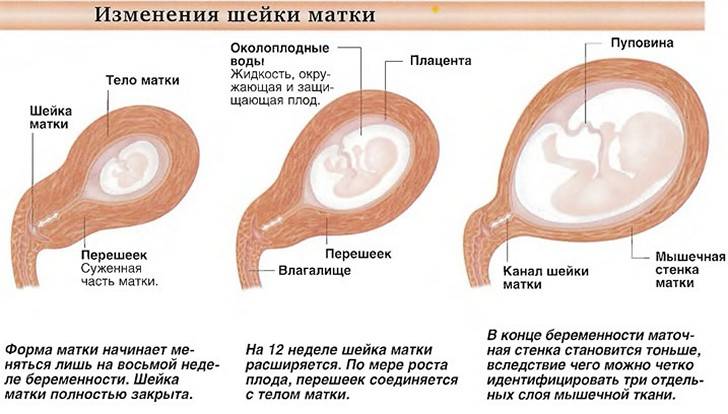
Матка представляет собой гладкомышечный полый орган, по форме напоминающий грушу, и включает в себя следующие составляющие: тело матки, ее шейку и дно матки. Главным образом, матка предназначена для вынашивания ребенка. Если представить ее в форме груши, то более узкая ее часть — шейка — будет находиться внизу, а дно матки, наоборот, наверху. Шейка является частью самой матки и представляет собой мышечное трубчатое образование, берущее начало от матки и открывающееся во влагалище.
Сама матка располагается в полости малого таза между мочевым пузырем и прямой кишкой. Формирующийся плод давит на стенки мочевого пузыря, именно поэтому беременные испытывают частые позывы к походу в туалет. В нормальном состоянии матка наклонена вперед, с двух сторон ее окружают специальные связки, которые способствуют ее поддержке, препятствуя ее опущению, с одной стороны, а с другой — обеспечивая ей минимум движения. Данные связки помогают матке реагировать на изменение соседних органов: отклоняться назад или вперед при наполнении мочевого пузыря или прямой кишки и подниматься вверх при беременности.
Шейка завершает матку и соединяет ее с влагалищем. Шейка матки достигает примерно одной трети всей длины матки. По форме шейка матки отличается у нерожавших и женщин, имеющих детей. У рожавших женщин шейка матки круглой формы или походит на усеченный конус. У нерожавших — она более плоская, цилиндрической формы. Кроме того, форма шейки матки изменяется после аборта.
Лечение
К счастью, существуют разные методы лечения, которые используются при обнаружении данной патологии:
- Прием гормональных средств, способных исправить укорочение, если оно было вызвано гормональным сбоем. Как правило, если по истечении 2-3 недель ситуация не меняется, то применяют более серьезные способы лечения.
- Установка специального гинекологического пессария, который частично берет нагрузку на себя и помогает удерживать вес плода и околоплодных вод.
- Наложение швов на шейку во избежание ее преждевременного раскрытия. Делается такая операция под наркозом, на сроке не позднее 28 недели.
Укороченная шейка матки при беременности — что значит и чем опасна патология

У многих женщин во время беременности выявляются разные патологии репродуктивных органов, в частности укороченная шейка. Поставить диагноз врачи способны с 11-ой недели вынашивания плода.
Такая проблема не должна оставляться без внимания, так как она влечёт за собой серьёзные риски для матери и ребёнка.
Заключение
- Короткая шейка – маточная патология, которую диагностируют во время беременности.
- При выявлении проблемы нужно предпринять ряд действий, направленных на предотвращение преждевременной родовой деятельности.
- Наличие короткой шейки несёт опасность как для будущей матери, так и для её малыша.
- При лечении отклонения задействуют консервативные методики, физиотерапевтические процедуры, хирургические вмешательства.
Что это такое
Короткая шейка матки – патология, прогрессирующая в ходе беременности. Привести к её развитию могут как врождённые аномалии, так и другие факторы. Если у пациенток вход в полость органа укорочен больше допустимых параметров, то врачи могут провести хирургическое лечение.
Симптомы короткой шейки матки
На присутствие патологии могут указывать такие признаки:
- появляются необычные по структуре и цвету выделения;
- в нижней части живота возникают болезненные ощущения, способные иррадиировать в поясничный отдел;
- шейка начинает постепенно открываться, из-за чего может наступить преждевременная родовая деятельность.
Опасность для будущей мамы и плода
Для детей и женщин с такой патологией существуют большие риски возникновения осложнений во время родов:
- начало ранней родовой деятельности;
- ухудшение общего состояния матери и плода;
- появляется риск инфицирования младенца;
- проникновение патогенной микрофлоры в цервикальный канал и в маточную полость.
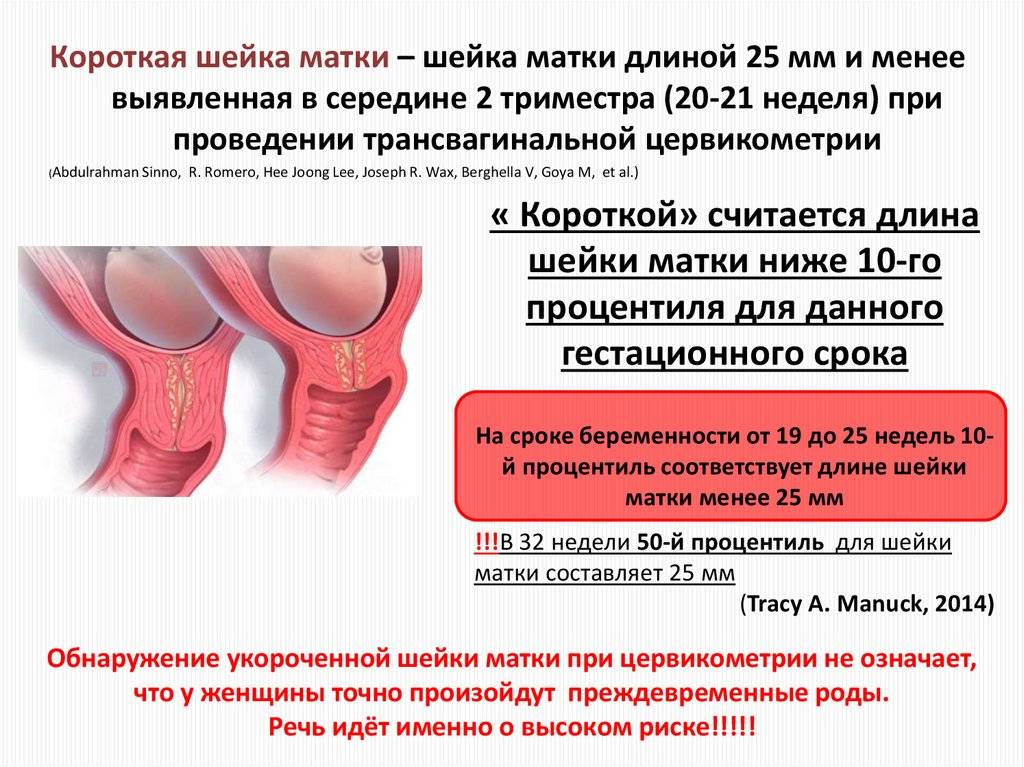
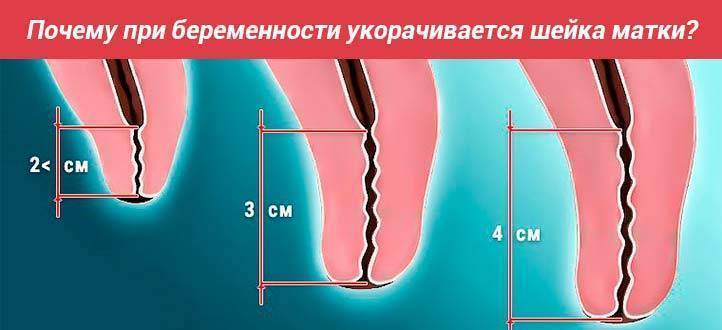
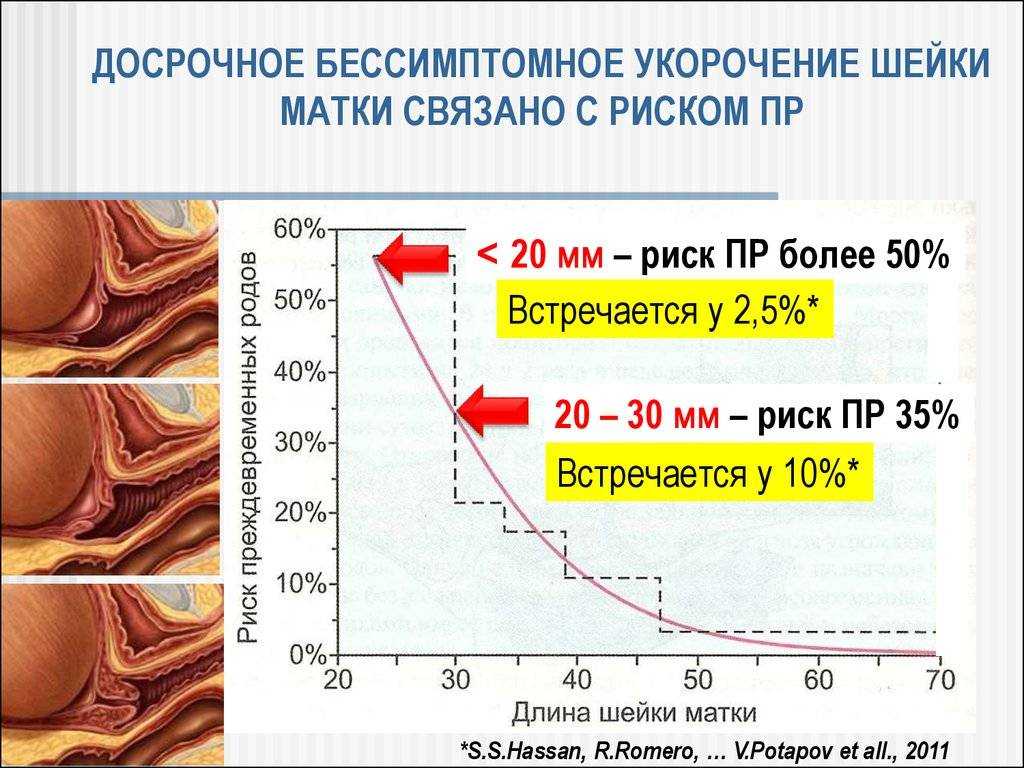
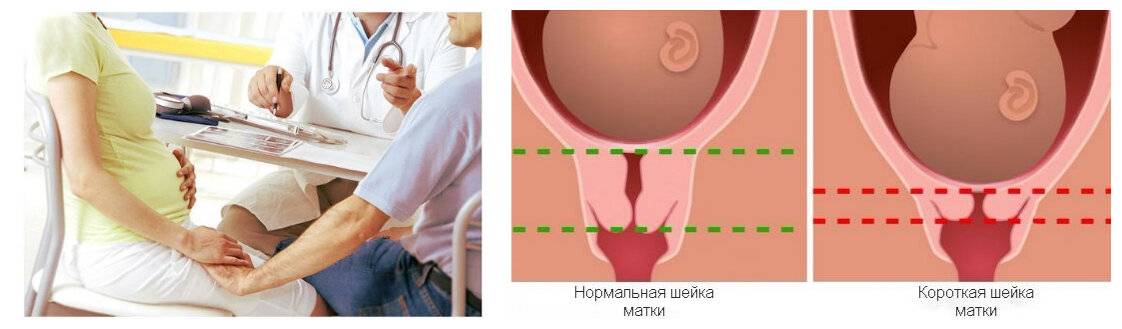
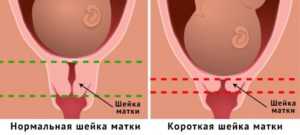
Нормы длины шейки матки
С 16-ой по 20-ую неделю беременности длина шейки должна варьироваться в диапазоне 40-45 мм. С 20-ой по 28-ую этот показатель уменьшается до 35-40 мм. Начиная с 30-ой недели беременности, длина составляет 30-35 мм.
Вопрос — ответ
Многие женщины, готовящиеся к материнству, задают врачам вопросы, связанные с недугом. Полученные отклики помогут им правильно действовать в том или ином положении, чтобы минимизировать риски.
Что означает короткая шейка матки и тонус при беременности
Патологическое состояние матки в медицине принято называть тонусом. Ему характерна такая клиническая картина:
- ощущение затвердевшего живота;
- болевой синдром в нижней части брюшины;
- тошнота, рвотные позывы;
- выделения, имеющие кровяные вкрапления;
- головокружение.
Внимание! Тонус возникает на фоне заболеваний, протекающих в печени, сердце, почках, сосудах и т. д. Но также патологию может спровоцировать нестабильный психо-эмоциональный фон, стрессы и прочие расстройства ЦНС
Но также патологию может спровоцировать нестабильный психо-эмоциональный фон, стрессы и прочие расстройства ЦНС.
Чем грозит короткая шейка матки при беременности
Короткая шейка в период вынашивания ребёнка должна вызывать у беременных тревогу, так как существуют большие риски самопроизвольного аборта или преждевременного начала родовой деятельности.
При выявлении симптомов, характерных для маточного тонуса, будущим мамочкам необходимо обратиться к своим гинекологам. Если самочувствие не позволяет самостоятельно добраться до консультации, нужно лечь на кровать и находиться в неподвижном состоянии до приезда скорой помощи.
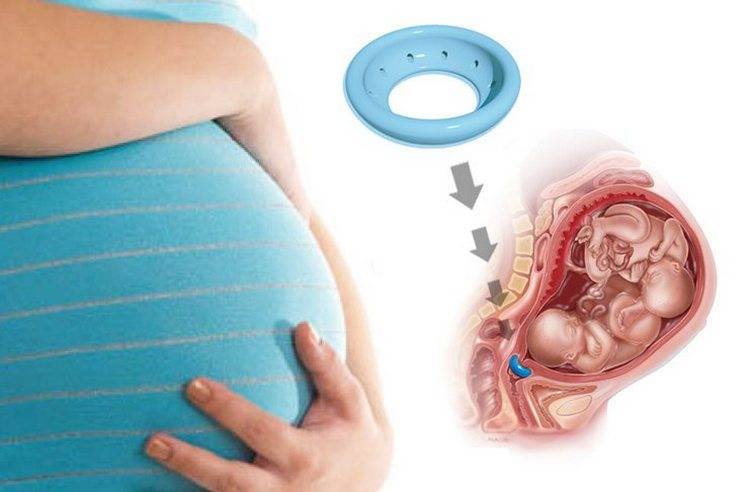
Кольцо пессарий при короткой шейке матки при беременности, зачем его носить
Чтобы предотвратить начало преждевременной родовой деятельности врачи могут устанавливать пациенткам акушерские кольца. Пессарий в данном случае не допустит раскрытия шейки матки до самых родов.
Диагностика короткой шейки матки
Гинеколог при осмотре беременной пациентки может выявить короткую шейку примерно с 11 недели. В процессе обследования проводится ряд мероприятий:
- пальпирование органа;
- осмотр на гинекологическом кресле посредством специального инструмента-зеркала;
- ультразвуковое исследование;
- направление пациентки в лабораторию для сдачи биологического материала.
Анализы
При проведении диагностических мероприятий специалисты большое внимание уделяют результатам обследований. Пациентам приходится сдавать в лабораторию биологический материал для таких видов исследований:
- общий и клинический анализ урины, крови;
- коагулограмма;
- мазок на наличие бактериальных инфекций;
- венозную кровь на уровень эстрогена, тестостерона и прогестерона;
- тест на антитела в ХГЧ и т. д.
Предрасположенность к раннему родоразрешению
Раннее родоразрешение, или преждевременное прекращение беременности, может быть вызвано различными факторами. Одним из таких факторов является предрасположенность к раннему родоразрешению. Это состояние, при котором женщина имеет повышенный риск потерять беременность на ранних сроках.
Предрасположенность к раннему родоразрешению может быть обусловлена различными причинами, включая генетические, анатомические, иммунологические и другие факторы. В некоторых случаях, женщины могут иметь наследственную предрасположенность к раннему родоразрешению, что означает, что у них повышенный риск потерять беременность, так как их материнская линия также страдала от ранних родоразрешений.
Однако, предрасположенность к раннему родоразрешению не всегда является наследственной. Она также может быть обусловлена другими факторами, такими как возраст женщины, наличие хронических заболеваний, плохие привычки (такие как курение или употребление алкоголя), стресс и неправильное питание.
Для предотвращения раннего родоразрешения у женщин с предрасположенностью к этому состоянию необходимо принимать меры
Важно вести здоровый образ жизни, отказаться от вредных привычек, следить за питанием и употреблять пищу, богатую витаминами и минералами. Также важно регулярно посещать врача и проходить необходимые обследования, чтобы выявить возможные проблемы в ранние сроки и принять соответствующие меры
Если у женщины уже были случаи раннего родоразрешения в прошлом или есть предрасположенность к этому состоянию, необходимо обратиться к врачу для консультации и определения наиболее эффективных методов предотвращения раннего родоразрешения.
Когда можно выявить этот диагноз?
Такой диагноз становится виден уже на пятом месяце беременности. Так как до сих пор вес беременной увеличивался не так быстро, а начиная с девятнадцатой недели ребенок начинает стремительно расти, следовательно, вес мамочки тоже увеличивается. Именно в этот период происходит половина выкидышей.
Поэтому в это время врачами предпринимаются различные меры. Если короткая шейка выявляется на тридцать второй недели беременности, то уже не так опасно. Теперь уже не стоит переживать. В основном у таких мамочек рождаются здоровенькие детки, даже если роды были раньше времени.
Обнаружение короткой шейки на сроке тридцать шесть недель считается нормальным явлением. Так как в этот период она начинает самостоятельно готовиться к рождению ребенка, укорачиваясь и размягчаясь, что способствует легкому прохождению малыша через родовые пути.
На данном этапе это уже не лечится, так как если не будет происходить укорачивания, плод будет переношен, что е является нормой. Если это все же произойдет, у беременной начнут стимулировать роды.
Поэтому будущие мамочки должны помнить, что если у них на таком сроке укорачивается шейка матки, то бояться абсолютно нечего, организм просто готовится к родам.
Короткая шейка матки: симптомы укорочения при беременности
Такой показатель выступает как укороченная шейка – анатомическая особенность врожденного характера, но в большинстве случаев, такая патология относится к приобретенным. Причины, почему случаются укорочения разные, но в основном это считается врожденной патологией. А вот почему она укорачивается, если это вторые роды, на каком сроке это происходит и болит что-то, следует узнать более подробно.
Существует 5 причин, которые приводят к укорачиванию шейки матки:
- Возникает из-за наследственно врожденной аномалии.
- Перенесение механических травм. Они могут быть получены при тяжелых предыдущих родах, во время которых были разорваны ткани, так же сюда можно отнести грубую чистку полости матки, проведение абортов или других операционных вмешательств, которые приводили к принудительному открытию цервикального канала. К механическим травмам так же можно отнести непрофессиональное наложение щипцов.
- Изменение гормонального фона, который может произойти в период с 3 по 5 месяц беременности. Так как на этом этапе надпочечники малыша вырабатывают андрогены, шейка под их влиянием теряет свою плотность, упругость и может начать открываться. Следует знать, что на данном сроке беременная девушка может не почувствовать возможной угрозы, так как нет тонуса матки.
- Предыдущие травмы, которые появились на предыдущих родах. В таком положении повышается риск возможной деформации. Это происходит в том случае, если предыдущая беременность включала в себя несколько плодов или же младенец был крупным (более 4 кг) или же головка плода была большой (окружность составляла более 36 см). Так же в зону риска можно отнести многоводие.
- Увеличение гормона релаксина.
Симптомы того что матка начала преждевременно укорачиваться обнаруживают на ультразвуковом исследовании начиная от 15 до 20 недели. В данный период плод начинает быстрее развиваться и тем самым создает мышечное напряжение. Особыми симптомами такое явление не обладает, иногда можно наблюдать светлые или с примесью крови выделения.
Как удлинить шейку матки при беременности
Лечение короткой шейки требует строгого контроля гинеколога, который и определит самые эффективные методы. Если у пациентки отмечается незначительное изменение длины матки, то специалист может назначить лечение медицинскими препаратами, действие которых направлено на понижение тонуса. Как правило, с этой целью пациентке показано внутривенное введение Магнезии и Гинипрала. Беременным женщинам с ИЦН может быть назначена гормональная терапия, хирургическое и консервативное лечение. Это зависит от угрозы прерывания и срока беременности.
Консервативное лечение
Если при осмотре врач обнаружил размягчение и гипертонус матки, он может назначить прием препаратов. Самой главной рекомендацией для пациентки с короткой шейкой является ограничение любых физических нагрузок. Если появление состояния ИЦН вызвано недостатком гормонов, то специалист может назначить прием таких средств, как Дюфастон, Туринал, Микрофоллин, Дексаметазон. Если у пациентки наблюдается угроза преждевременных родов, врач предложит беременной провести наложение швов. Кроме того, в качестве дополнительных способов лечения могут выступать:
- Гомеопатия. Врач может назначить беременной женщине вспомогательные препараты Sulfur,Calcium carbonicum, Silicea.
- Лечение травами. Отвары из календулы, калины, зверобоя, ромашки оказывают общеукрепляющее воздействие на организм женщины. Такая терапия должна проходить под контролем врача.
- Бандаж. Благодаря этому средству можно обеспечить правильное расположение плода и предотвратить его раннее опускание.
- Гинекологическое кольцо или акушерский пессарий. Применяется на сроке 25 недель и больше, когда беременной нельзя использовать наложение швов во избежание инфицирования плода.
Лечение Утрожестаном
Гормональный сбой при беременности может спровоцировать появление истмико-цервикальной недостаточности, что негативно сказывается на здоровье мамы и малыша. Врач при этом состоянии может назначить прием препаратов, действие которых направлено на снижение активности матки. Самым популярным является Утрожестан, выпускается в виде вагинальных свечей и капсул.
Дозировка лекарства подбирается индивидуально, исходя из симптомов и степени выраженности угрозы прерывания. Как правило, доза составляет 200 или 400 мг каждые 12 часов. При вагинальном приеме лекарство быстрее всасывается, лучше переносится организмом. Натуральный прогестерон Утрожестан противопоказан при варикозном расширении вен и болезнях печени.
Хирургическое вмешательство
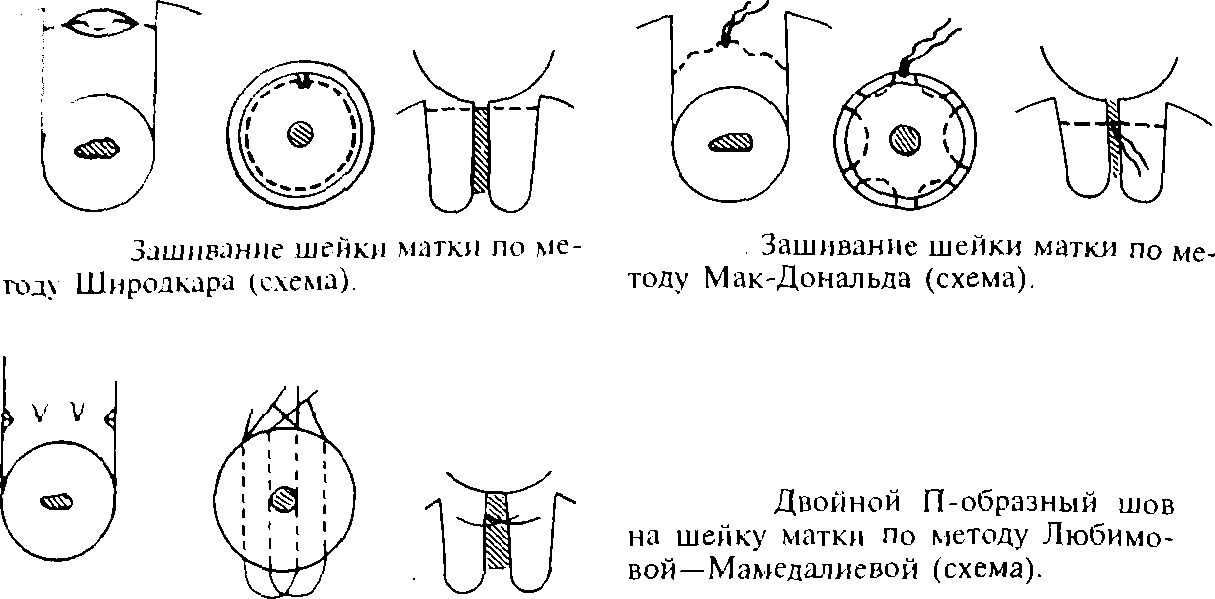
Оперативное лечение лучше всего проводить с 13-ой по 27-ю неделю. Для профилактики заражения инфекции лучше осуществлять вмешательства с 7-ой до 13-той недели. Показаниями к операции могут быть преждевременные роды, аборт, стремительное прогрессирование патологии. Кроме того, при раскрытии зева тоже появляется необходимость в наложении швов. Оперативное вмешательство проводят несколькими способами:
- сужение шейки матки с помощью укрепления мышц по боковым стенкам органа;
- зашивание наружного зева;
- механическое сужение внутреннего зева матки.
Часто при укороченной шейке делается серкляж — операция по накладыванию временных швов. Проводится до 28 недели беременности. Процедура помогает предотвратить преждевременное раскрытие матки. Как правило, скобки и швы удаляются при отхождении околоплодных вод. Противопоказания применения операции:
- генетические, психические заболевания;
- болезни почек, сердца, печени;
- пороки развития ребенка;
- кровотечения при беременности;
- повышенная возбудимость.
Вопрос-ответ:
Что такое сужение шейки матки и как оно влияет на беременность?
Сужение шейки матки – это состояние, при котором длина шейки матки уменьшается. Это может привести к преждевременному открытию шейки, что увеличивает риск преждевременных родов и спонтанных выкидышей. Однако, вовремя обнаруженное и леченное сужение шейки матки может быть успешно вылечено и не повредить беременность.
Каковы причины сужения шейки матки при беременности?
Причины сужения шейки матки могут быть разные. Это может быть вызвано инфекционными заболеваниями, ранее перенесенными абортами, хирургическими операциями на шейке матки, гормональными изменениями, травмами, аномалиями развития шейки матки и другими факторами.
Какие симптомы могут свидетельствовать о сужении шейки матки?
Симптомы сужения шейки матки могут включать боли внизу живота, выделения черного цвета или с примесью крови, чувство давления внизу живота, преждевременные схватки. Однако, в некоторых случаях сужение шейки матки может проходить без каких-либо симптомов, что делает его обнаружение более сложным.
Какими методами можно диагностировать сужение шейки матки?
Диагностика сужения шейки матки может проводиться при помощи гинекологического осмотра, ультразвукового исследования, фетометрии и других методов
Важно обратиться к врачу при первых подозрениях на сужение шейки матки, чтобы начать лечение вовремя
Как лечить сужение шейки матки при беременности?
Лечение сужения шейки матки зависит от степени сужения и стадии беременности. В некоторых случаях может назначаться консервативное лечение, включающее прием прогестерона или других гормонов. В более тяжелых случаях может быть проведено хирургическое лечение, например, ушивание (швы на шейке матки для удержания плода). Если сужение было вызвано инфекционными заболеваниями, может потребоваться антибактериальная терапия.
Какие последствия может привести сужение шейки матки, если не обращаться к врачу?
Если сужение шейки матки не будет лечиться, это может привести к преждевременному открытию шейки матки, выкидышу, инфекции плода и матки, родовой травме плода и другим серьезным последствиям
Поэтому, важно обращаться к врачу при любых изменениях в состоянии шейки матки в течение беременности
Мягкая шейка матки в 38 недель что это значит
Перед началом родовой деятельности организм женщины начинает подготавливаться. И мягкая шейка матки при беременности свидетельствует про готовность к родам.
Попытаемся понять, почему шейка матки становится мягкой перед родами. Это происходит из-за повышения уровня биологически активных веществ – простагландинов. Благодаря их комплексному влиянию на различные системы организма, обеспечивается эффективная подготовка к родам.
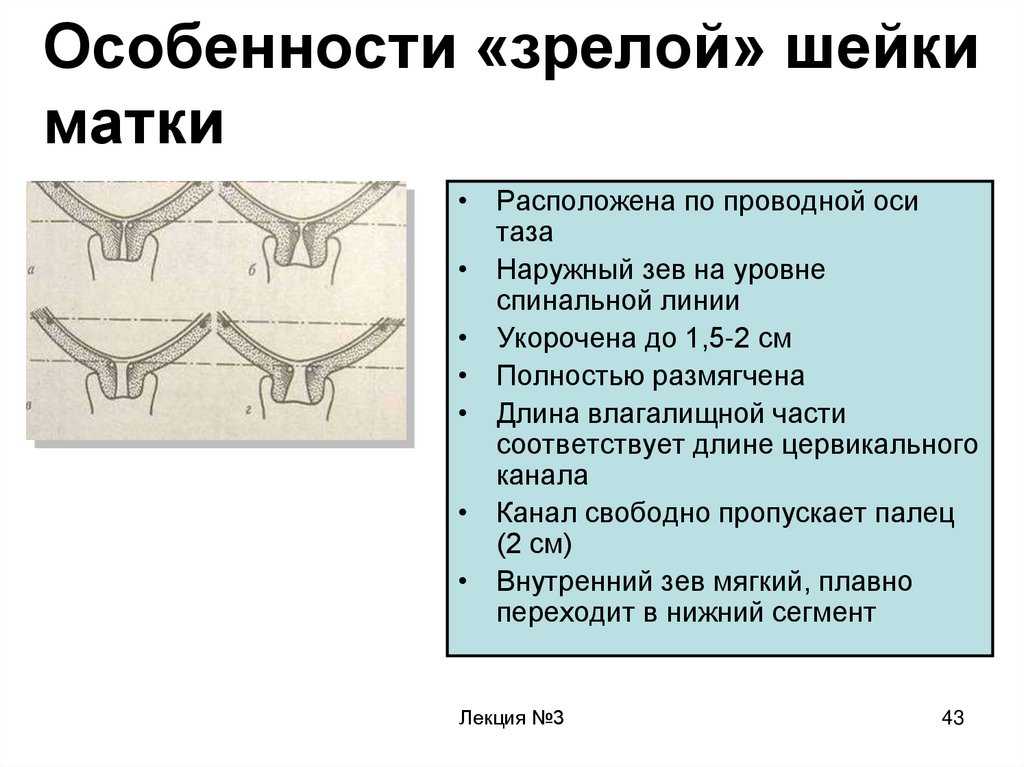
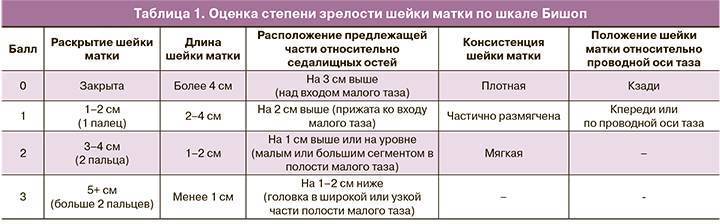
Определение «готовности» шейки матки к родам
Существует термин «зрелая шейка матки», что значит шейка матки мягкая, укороченная, цервикальный канал проходим. Для определения готовности шейки матки к родам используются специальные таблицы, схемы. В них каждый показатель оценивается определенным количеством баллов.
Врач-гинеколог суммирует результат и получает степень готовности шейки матки. В зависимости от полученных данных выбирается дальнейшая тактика ведения родов. О скором начале родовой деятельности свидетельствует мягкая шейка матки расположенная низко, и при этом укороченная.
Это естественные изменения, происходящие в здоровом организме женщины, без нарушений гормонального баланса.
https://youtube.com/watch?v=1G-BHGYxIhg
В случае, если шейка матки мягкая, но длинная, то это свидетельствует о неполной готовности к родам. Также высоко расположенная и мягкая шейка матки не указывает на ее полную «зрелость».
Готовность половых органов формируется приблизительно за 2 недели до родов. Поэтому по мягкой шейке матки можно уточнить, когда роды начнутся.
Способы подготовить шейку матки к родовой деятельности
Если дата предполагаемых родов приближается, а шейка матки все еще плотная и без признаков размягчения, то применяют специальные препараты. Задачей таких препаратов является подготовить родовые пути к родоразрешению естественным путем. В данном случае используют препараты, содержащие синтетические простагландины (Сайтотек, Препидил). Их применяют в виде вагинальных гелей или свечей.
Рекомендуем прочесть: У мальчика боли при мочеиспускании
Более дешевым и безвредным средством являются палочки ламинарии. Они вводятся во влагалище. Благодаря механическому воздействию и стимуляции выработки естественных простагландинов созревание шейки матки наступает быстрее.
Если мягкая шейка матки перед родами указывает на нормальные физиологические процессы в организме женщины, то размягчение и укорочение шейки на более ранних сроках беременности – это достаточно опасная ситуация. В таком случае высока вероятность прерывания беременности или преждевременных родов.
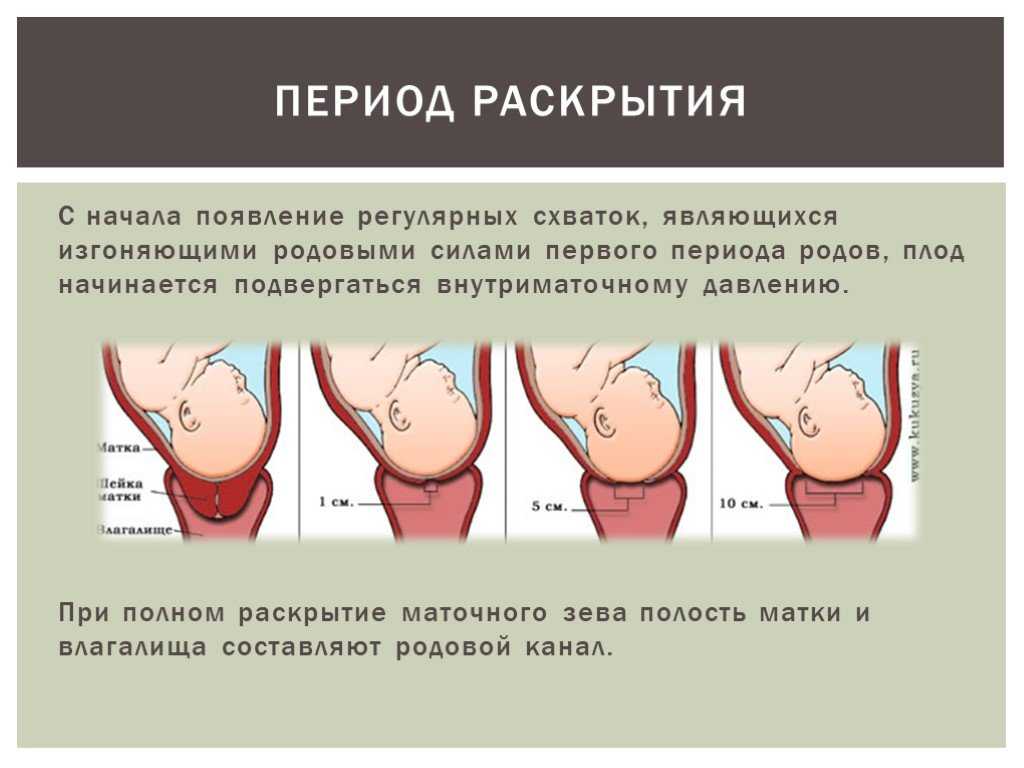
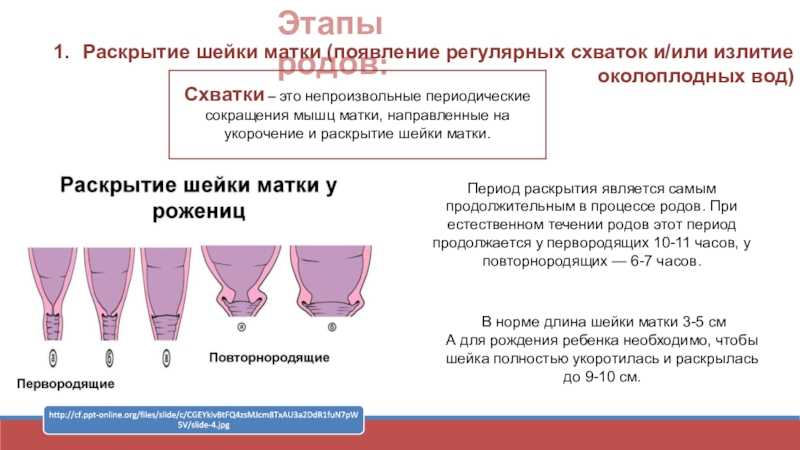
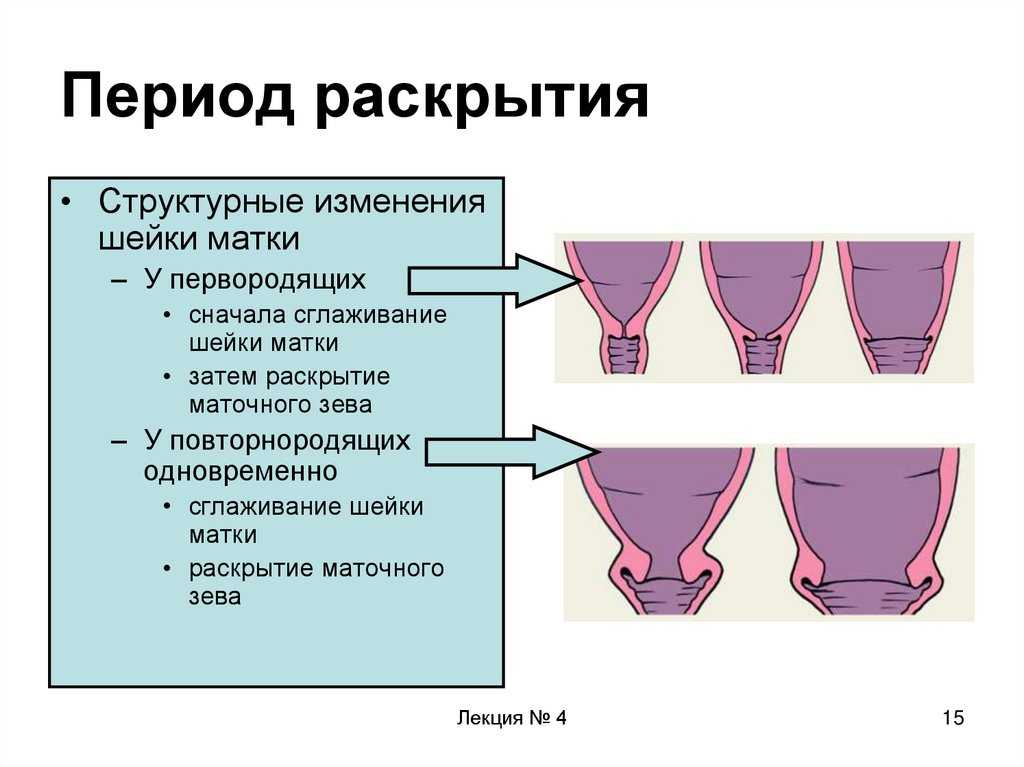
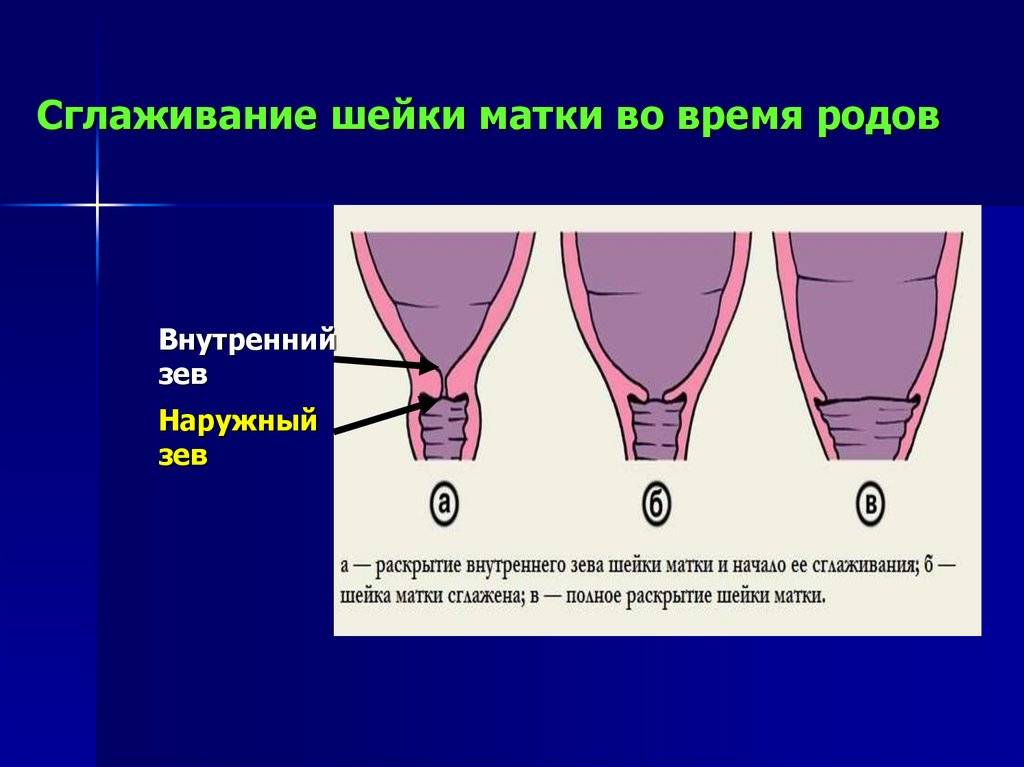
Раскрытие шейки матки
Вот так вот выглядит шейка матки. Это мышечный канал (длиной около 3-х см и диаметром около 2-х см), соединяющий влагалище с маткой.
В конце беременности матка готовится к родам. Шейка матки становится мягкой, начинается ее раскрытие.
Созревание шейки матки
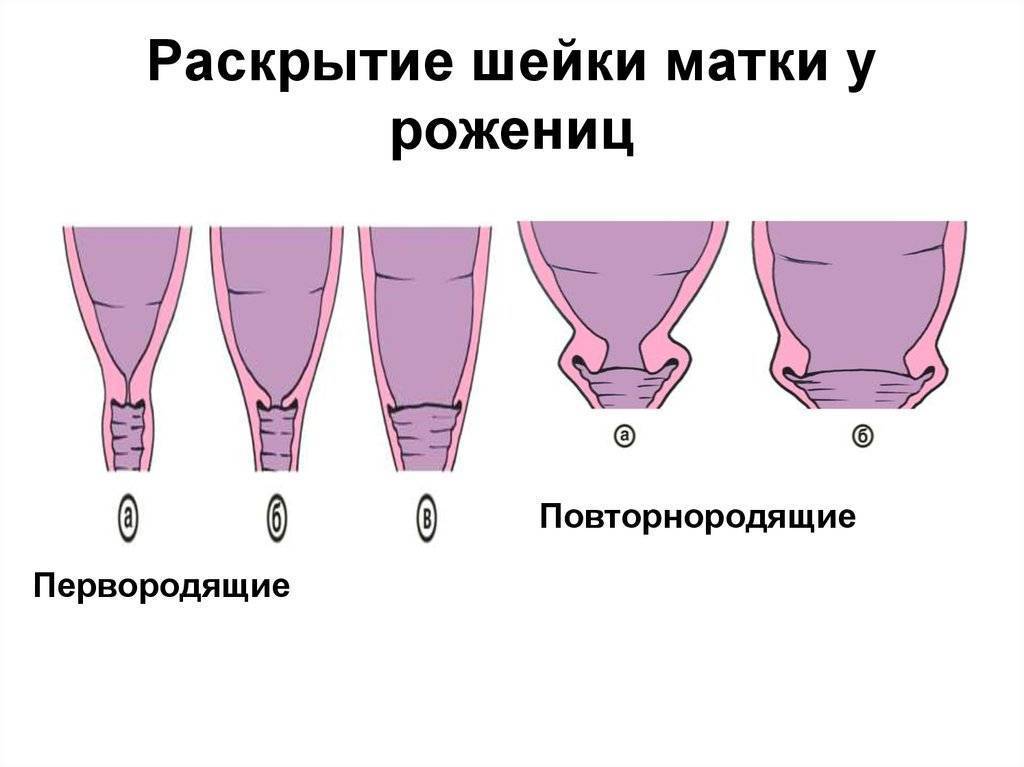
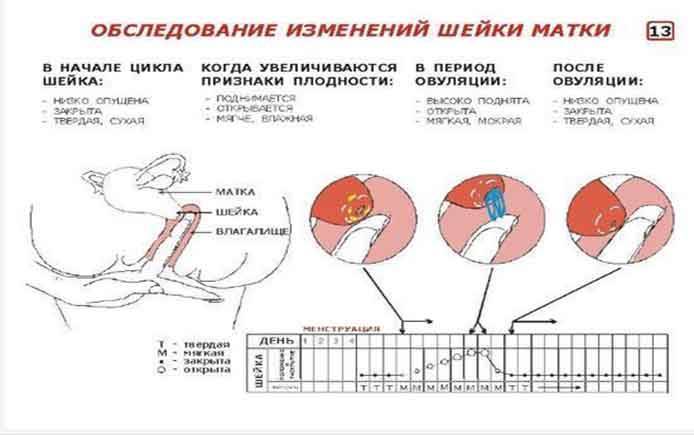
Состояние шейки матки могут оценить как:
– незрелая шейка матки (шейка матки плотная, ее длина более 2 см, закрыта)
– недостаточно зрелая шейка матки (шейка матки несколько размягченна, ее длина 1-2 см, раскрытие 1 палец)
– зрелая шейка матки (шейка матки мягкая, короткая (менее 1 см), раскрытие более одного пальца)
Обычно, шейка матки «созревает» к 38-39 неделе, и если врач сказал, что «шейка матки созрела, раскрытие один палец», можно считать, что физиологически Вы готовы к родам.
Это совсем не означает, что роды произойдут в ближайший день-два. Родовая деятельность начинается с началом регулярных схваток. Иногда до начала родов женщина может проходить неделю, при том, что раскрытие у нее будет уже 1 палец.
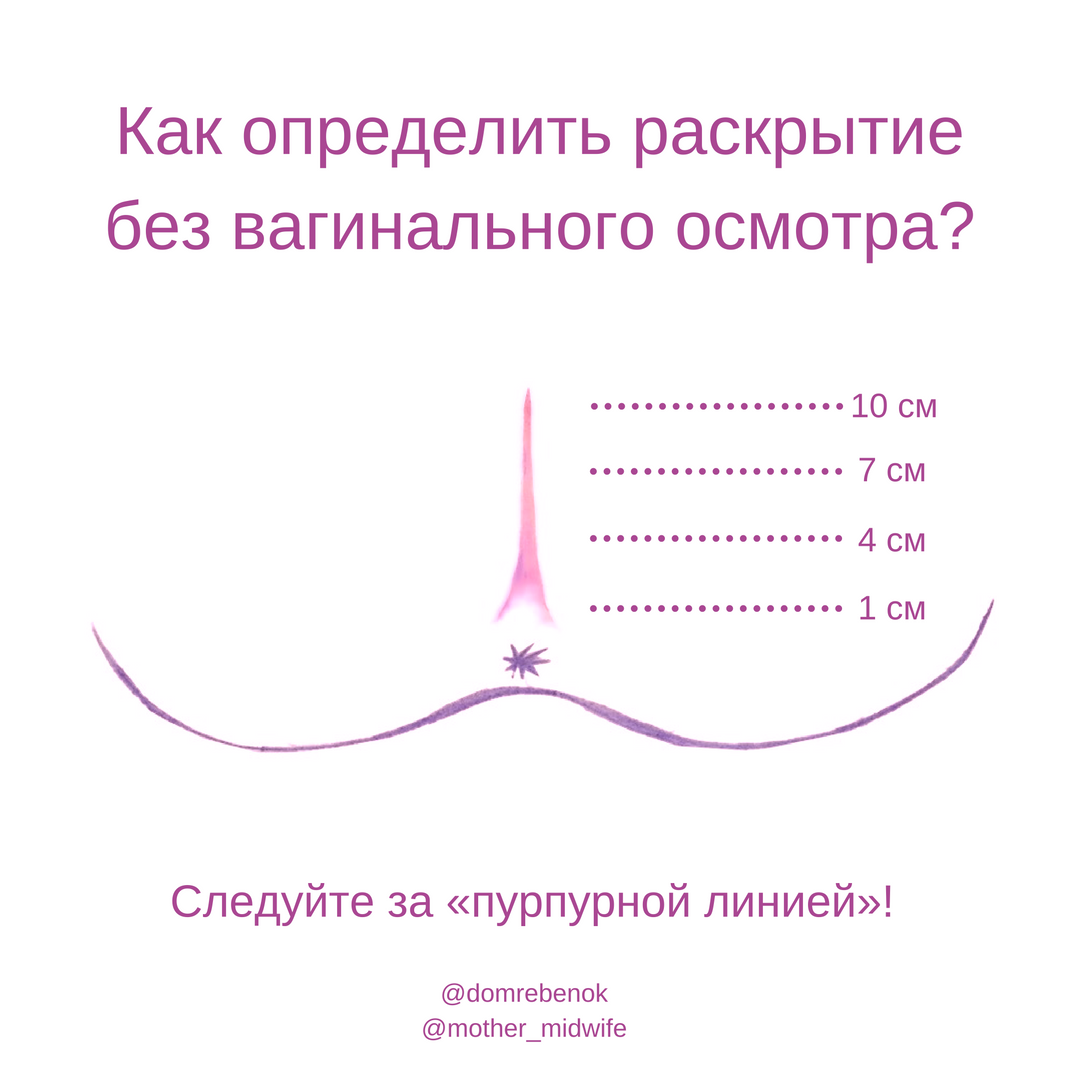
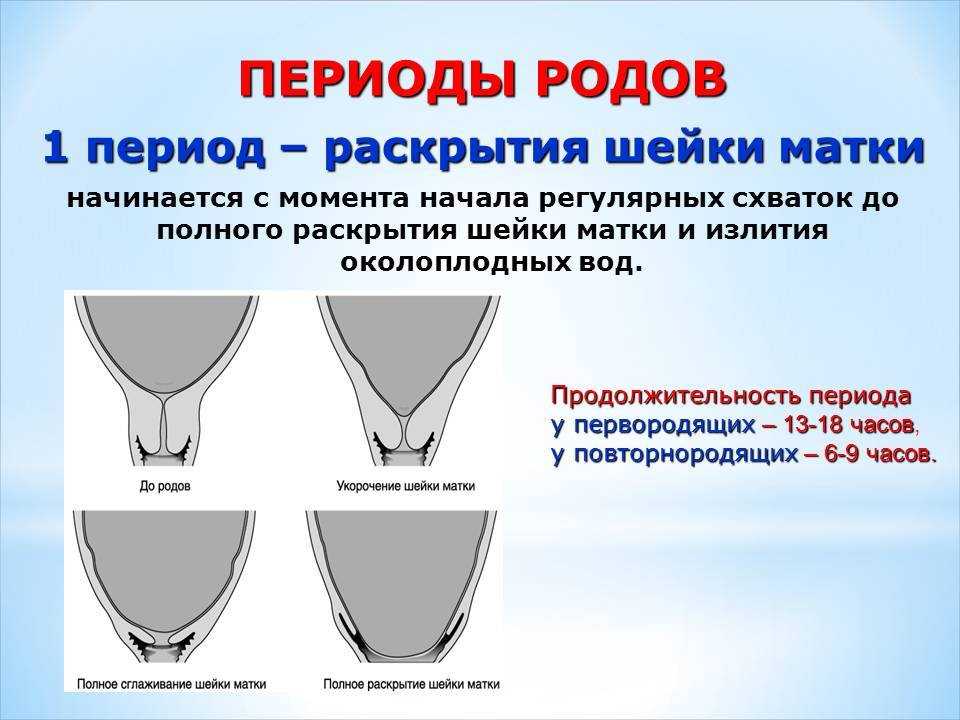
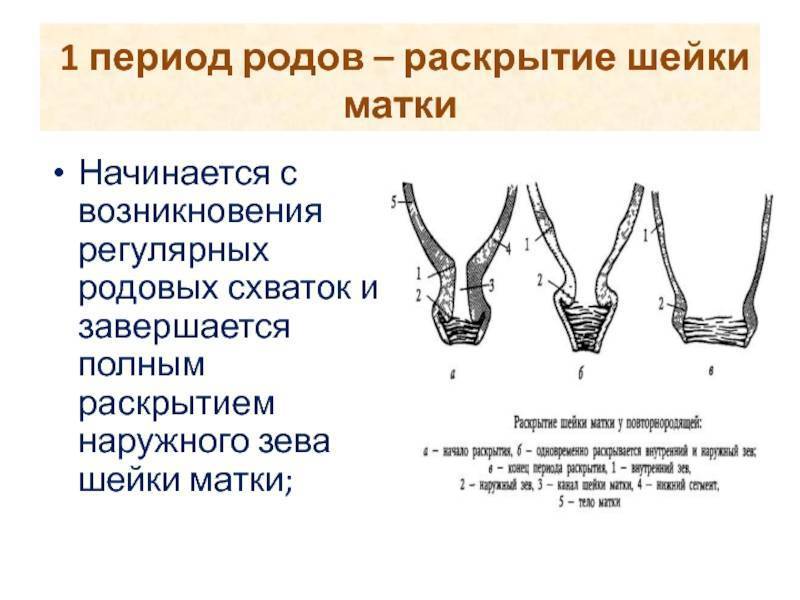
Раскрытие шейки матки при родах
Обычно к началу родовой деятельности шейка матки раскрыта на 1-2 см (один палец).
Рекомендуем прочесть: Запеканка Из Творога В Духовке С Яблоками
Для того, чтобы у малыша появилась возможность беспрепятственно появиться на свет, шейка матки должна полностью раскрыться (раскрытие в 10 см, или пять пальцев, считается полным).
Период раскрытия матки до 4-х см считается медленной фазой (длится около 5-6 часов); раскрытие от 4-х до 10 см – быстрой фазой (шейка матки каждый час раскрывается на 1,5-2 см (если роды повторные, то на 2-2,5 см). То есть от момента начала регулярных схваток до полного раскрытия шейки матки проходит порядка 12 часов (для вторых и последующих родов – около 7-8 часов).
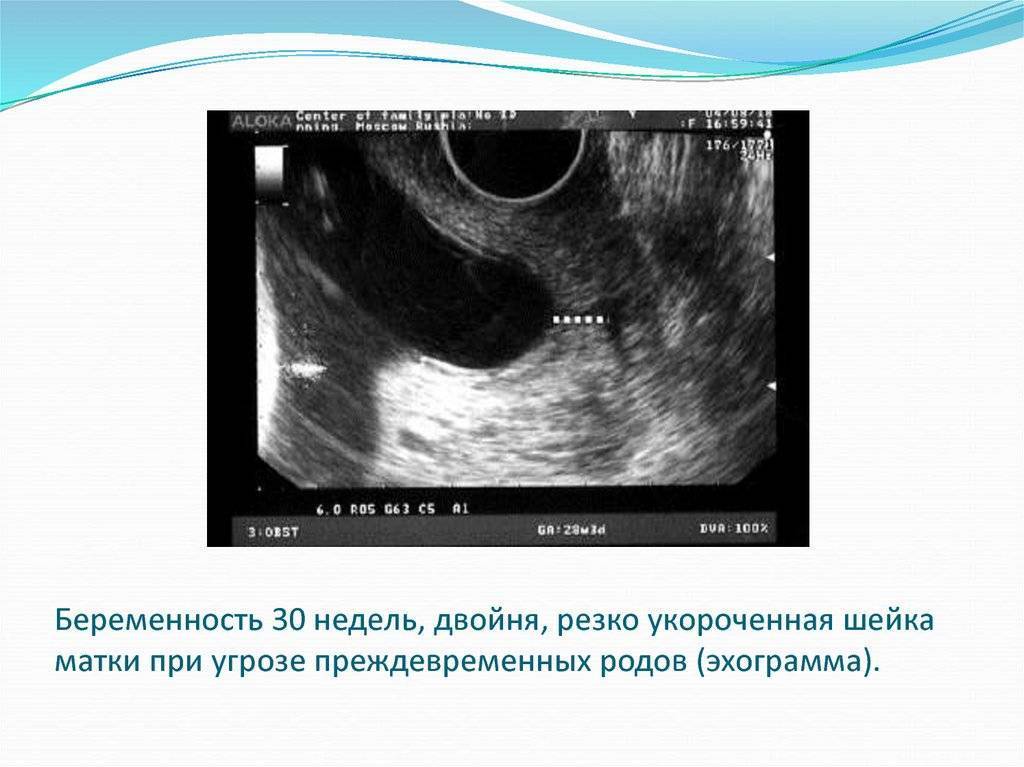
Схематическое изображение расположения плода в матке в конце периода раскрытия ее шейки
Рис. 3. Схематическое изображение расположения плода в матке в конце периода раскрытия ее шейки: полное раскрытие шейки матки, головка плода располагается во входе в малый таз, пояс соприкосновения заштрихован, ниже его находятся передние околоплодные воды, выше задние околоплодные воды.
Диагностика
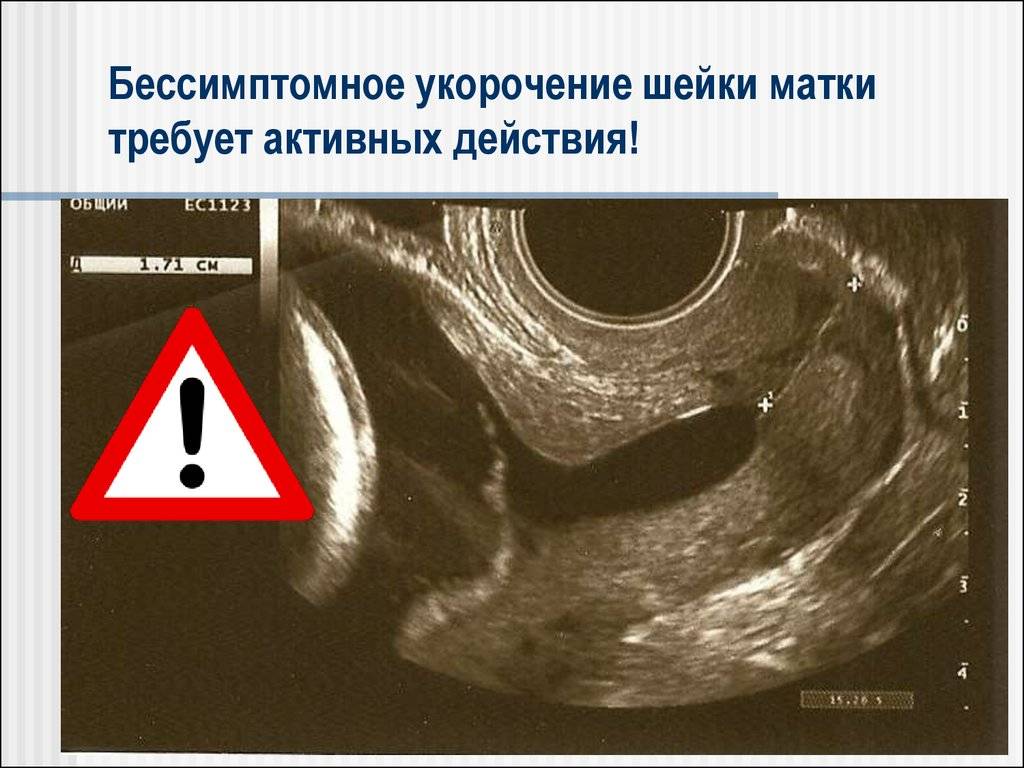
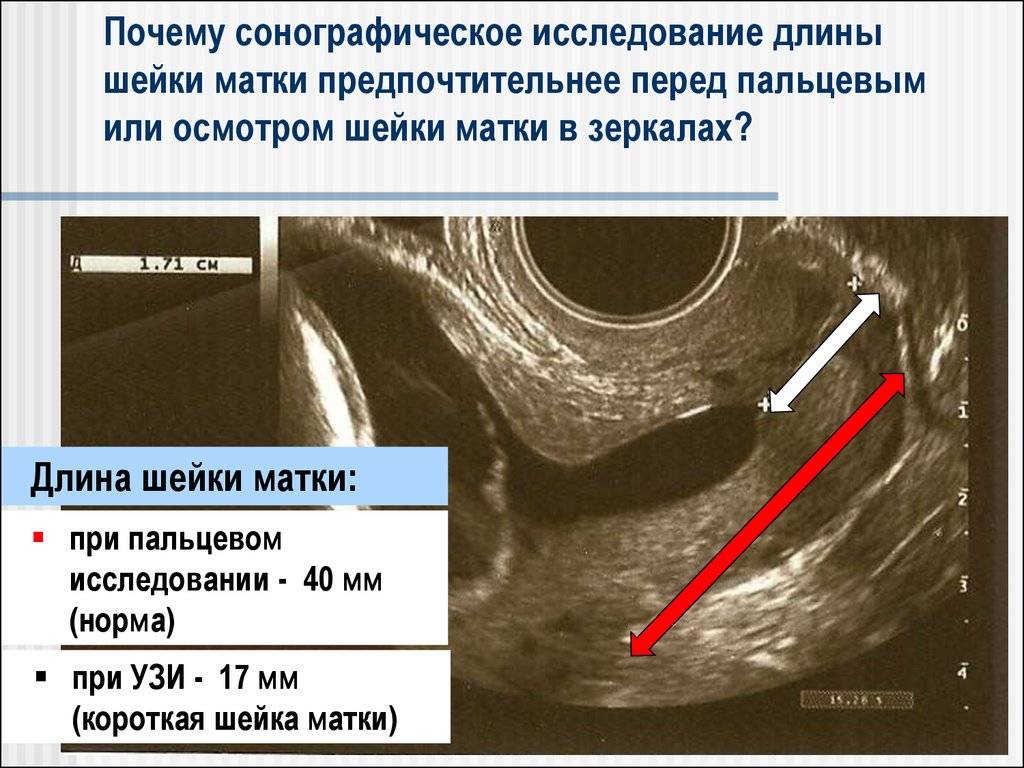
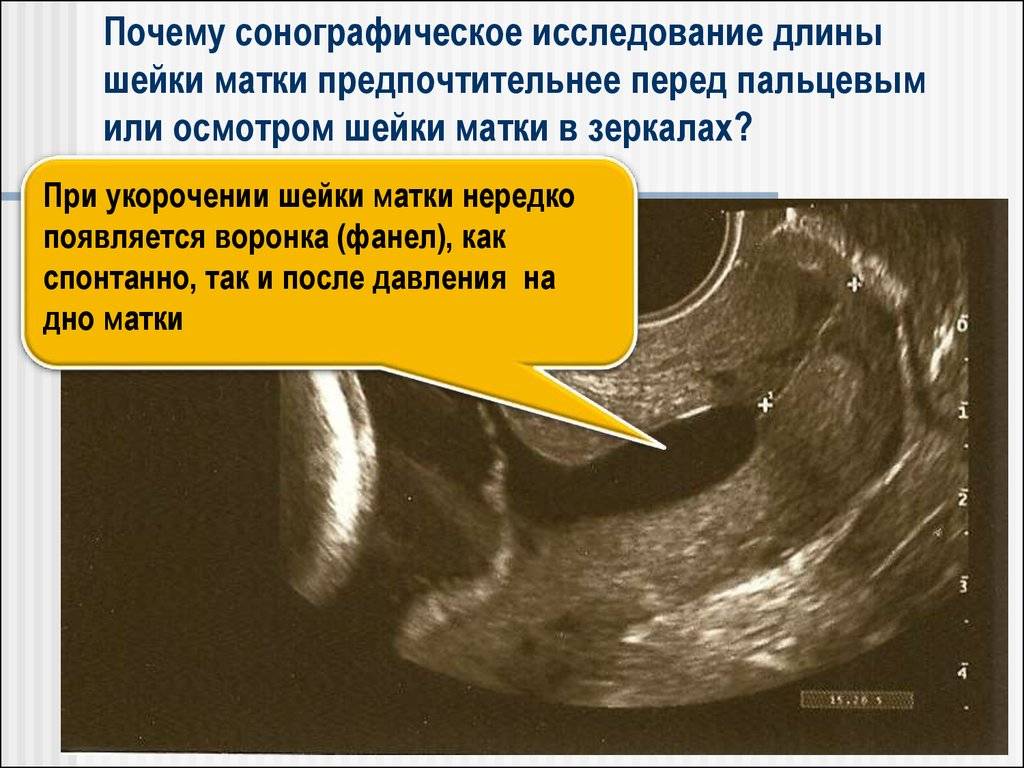
Обследование обязательно включает в себя проведение ультразвука(трансвагинальный датчик), благодаря которому можно точно измерить длину шейки. При длине органа менее 2 см риск стремительных родов и выкидыша особенно велик.
Если подтвержден диагноз ИЦН, тогда женщине назначают глюкокортикоиды. Кроме того, шейка матки узкая при беременности требует и других мер — наложения швов или использования пессариев. Женщина запрещают любые физические нагрузки.
Отметим, что укороченная шейка — патология довольно распространенная. Но остро вопрос стоит только в период вынашивания плода.
Диагностика обычно включает:
- исследование шейки при помощи ввода пальцев во влагалище, чтобы оценить
- проходимость канала и длин ушейки;
- ультразвуковой контроль для выявления ИЦН;
- осмотр на кресле, который позволит увидеть наружный зев.
Отметим, что незадолго до начала родовой деятельности шейка постепенно раскрывается и это считает нормальным.
Маленькая шейка матки при наличии выкидышей в прошлом или нынешней угрозе требует лабораторной диагностики. Не исключено, что есть какие-то дополнительные скрытые патологии. Сюда относят:
- исследование влагалищной секреции на предмет бактериальных и других инфекций;
- анализ крови для выявления тяжелейших внутриутробных инфекций — токсоплазмоз,
- герпес, цитомегаловирус, краснуха;
- анализ ХГЧ(на антитела);
- определение в мочи кетостероидов;
- анализ, определяющий уровень прогестерона, эстрогена, тестостерона;
- определение свертываемости крови — коагулограмма;
- определение уровня гормонов щитовидной железы;
- анализ на волчаночный антикоагулянт.
Благодаря комплексному обследованию можно выяснить точную причины самопроизвольного аборта.
Правильно протекающая беременность характеризуется закрытым зевом. Значит, организм адекватно реагирует на свое состояние. Помимо анализов и ультразвука, еще проводят дополнительное обследование, включающее:
- токографию, определяющую тонус матки и схватки, если они есть;
- эхографию в динамике;
- кардиомониторинг;
- допплерометрия маточно-плацентарного и плодового кровотока.
Если шейка матки узкая при беременности сразу в первом триместре, то выносить ребенка будет весьма сложно.
Как мы уже упоминали, одного осмотра на кресле недостаточно для постановки диагноза. Гинеколог увидит только ту часть органа, которая находится во влагалище. Отметим, у рожавших ранее женщин внешний зев обычно приоткрыт. Его также будет видно.
Прогнозировать течение беременности по внешнему зеву нельзя — небольшое открытие ни о чем не говорит. Если женщина волнуется или же у нее подтекают воды, обязательно проводят эхографию. Опытный специалист сможет определить, в каком состоянии находится шейка и что происходит с околоплодными водами. Все свои наблюдения доктор отразит в заключении.
Ультразвуковое исследование позволяет довольно точно измерить длину шейки. Выше уже были озвучены цифры, повторимся: норма от 25 мм. Что касается канала шейки, то расширение до 10 мм ничему не угрожает.
Задавая вопрос доктору, как увеличить шейку матки при беременности, важно учитывать факт — подтекают или нет воды. Если же так и есть, то ничего нельзя накладывать на шейку. Речь идет о пессарии, колпачках, швах, диафрагме
Некоторые специалисты считают, что перечисленные попытки удлинить шейку вообще неэффективны в любом случае. Следует помнить, что чем выше срок гестации, тем короче шейка. При этом ее диаметр становится больше
Речь идет о пессарии, колпачках, швах, диафрагме. Некоторые специалисты считают, что перечисленные попытки удлинить шейку вообще неэффективны в любом случае. Следует помнить, что чем выше срок гестации, тем короче шейка. При этом ее диаметр становится больше.
Довольно часто при взятии мазка в выделениях находят лейкоциты. И начинается поиск инфекции. На самом деле лейкоцитоз при беременности — это норма, как и появление молочницы. Грибки кандида не влияют на состояние шейки ни при беременности, ни во время родов.
Если подтвержден факт подтекания околоплодных вод, то нужно следить за микрофлорой влагалища
Кроме того, важно исключить опасный для ребенка гемолитический стрептококк(группа В)