Классификация
Критерии для классификации заболевания различны. В зависимости от выраженности симптомов патологию классифицируют следующим образом:
- Ранняя. Характеризуется увеличением размеров живота, метеоризмом, хроническими запорами.
- Поздняя. Присоединяются вторичные признаки – формируются каловые камни, развивается анемия, белковая недостаточность, деформируется грудная клетка.
- Осложненная. Велик риск возникновения непроходимости кишечника. Проявляются парадоксальные рвота, диарея, мучительные боли.
Развитие патологии имеет индивидуальные особенности. Болезнь Гиршпрунга имеет несколько форм в зависимости от локализации пораженного участка:
- Ректальная. Наблюдается у 25% пациентов. Для нее характерны небольшие запоры. Поражен небольшой участок прямой кишки.
- Ректосигмоидная. Встречается в 70% случаев. Очаги поражения находятся на прямой и сигмовидной кишке.
- Сегментарная. На ее долю приходится 2,5%. Запоры случаются периодически. Они устраняются с помощью эффективных медикаментов. В толстом кишечнике чередуются здоровые и пораженные участки.
- Субтотальная. Характерна для 3% пациентов. Тяжелая форма. Патологический процесс распространяется на половину толстого кишечника. Устраняется путем оперативного вмешательства.
- Тотальная. Самая редкая – 0,5%. Поражен весь толстый кишечник.
Динамика заболевания и клиническая картина со временем изменяются. Различают несколько стадий развития недуга:
- Компенсаторная. Ребенок страдает запорами с первых дней жизни. Состояние ухудшается по мере введения прикорма. Проблему с дефекацией решают очистительные клизмы.
- Субкомпенсированная. Опорожнить кишечник на этой стадии с помощью клизм не представляется возможным. Ребенка мучают боли в животе, появляется одышка, нарушаются обменные процессы, снижается масса тела, происходит отставание в развитии.
- Декомпенсированная. Велик риск развития кишечной непроходимости. Боли в животе постоянные, использование слабительных средств и очистительных клизм неэффективны.
- Острая. Встречается у новорожденных, характеризуется врожденной кишечной непроходимостью.
Разновидности гигантизма
Классификация болезни согласно динамике.
Определяется следующими стадиями:
- компенсированная – состояние запора наблюдают с младенчества. Убрать такое состояние возможно только при помощи клизмы;
- субкомпенсированная – проявляется тогда, когда клизмой уже не получается достичь дефекации. Состояние ребёнка становится хуже. Теряется вес тела, боли в животе, тяжело дышать. Возникает анемия, происходят изменения в процессе обмена веществ;
- декомпенсированная – в такой ситуации уже никакие клизмы не позволяют очистить организм от накоплений. Появляется вздутие и тяжесть. Провоцирует такое состояние, к примеру, резкая перемена питания. Как результат у ребёнка образуется кишечная непроходимость. Декомпенсация выявляется у детей при проявлении субтотальной либо полной формы;
- острая патология Гиршпрунга наблюдается у новорождённых с низкими признаками кишечной непроходимости.
Анатомическая классификация:
- Наиболее распространённая ректосигмоидальная – поражает только третью часть сигмовидной кишки, встречаются длинные сегменты поражения.
- Следующей по частоте выявления является ректальная – поражает сегмент прямой кишки.
- Субтотальная – поражает левую сторону толстой кишки и может распространиться на правую.
- Сегментарная – может поразить один сегмент либо два, но с промежутком в виде нормального развития.
- Тотальная – поражает весь толстый кишечник и часто захватывает тонкий.
Обычно патологию выявляют еще в раннем возрасте. Иногда случается ее диагностировать у детей позже, к примеру лет в десять.
Лечение
 Один из компонентов консервативного лечения — диета с акцентом на продукты, обладающие послабляющим эффектом.
Один из компонентов консервативного лечения — диета с акцентом на продукты, обладающие послабляющим эффектом.
В редких случаях (при ректальной и сегментарной формах болезни) можно обойтись без оперативного вмешательства, применяя только консервативное лечение.
Целью консервативной терапии является регулярное очищение кишечника.
Консервативное лечение включает:
- Диету, которую рекомендует врач. Она включает продукты, обладающие послабляющим действием:
- овощи (свеклу, морковь, капусту);
- фрукты (сливы, абрикосы, яблоки);
- кисломолочные продукты (кефир, ряженку);
- каши (гречневую, овсяную).
- ЛФК (специально подобранные упражнения, стимулирующие перистальтику).
- Массаж живота по часовой стрелке должен проводиться ежедневно для активации перистальтики кишечника.
- Очистительные и сифонные клизмы. Некоторые родители считают, что вредно проводить регулярные клизмы, чтобы не возникло привыкание к ним. Однако намного вреднее воздействие токсических веществ на организм. При болезни Гиршпрунга даже при периодическом самостоятельном стуле полного очищения кишечника не происходит. Вот поэтому ребенку следует регулярно проводить сифонные клизмы.
- По показаниям (при значительном нарушении питания) назначаются вливания в вену белковых и электролитных растворов.
- Витаминотерапия используется в качестве общеукрепляющего средства и для снижения интоксикации.
- Пробиотики улучшают функциональные способности кишечника, нормализуют состав кишечной микрофлоры.
Консервативное лечение болезни Гиршпрунга в большинстве случаев неэффективно. Оно чаще назначается в качестве подготовительной терапии перед оперативным вмешательством. Хирургическая операция – единственный метод, позволяющий избавить ребенка от врожденного дефекта.
Оперативное лечение может быть плановым и экстренным (при развитии тяжелого осложнения). По экстренным показаниям оперируют даже новорожденных.
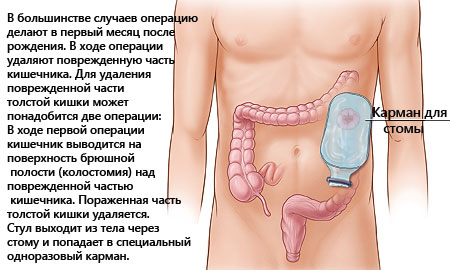
В отношении сроков проведения плановой операции и подходов к методике ее проведения существуют разные мнения. Некоторые хирурги считают, что ребенку до года проводится только первый этап операции – наложение колостомы, когда удаляется пораженный участок кишки и на переднюю брюшную стенку выводится и подшивается конец здорового участка толстой кишки. При этом выделение кала происходит в калоприемник.
Второй этап операции проводится в более старшем возрасте, когда закрывают отверстие на брюшной стенке, а здоровый конец толстой кишки соединяют с прямой кишкой. По мнению других хирургов, эти два этапа операции следует проводить одномоментно.
Большинство специалистов считают возможным предпринимать консервативные методы лечения и оперировать ребенка лишь в 12-18 месяцев. По возможности операцию откладывают до достижения ребенком 2-4-летнего возраста.
Практика доказывает, что консервативное лечение следует проводить в качестве подготовки к операции, и только. С одной стороны, груднички тяжело переносят такую сложную манипуляцию с риском развития осложнений и продолжительным реабилитационным периодом. С другой стороны, если очень затягивать с операцией, то могут развиться достаточно серьезные вторичные изменения в организме. Вот поэтому врач-хирург должен определять оптимальное время для вмешательства в каждом конкретном случае.
В послеоперационном периоде имеется огромный риск инфицирования в области оперативного вмешательства, о чем будут свидетельствовать повышение температуры, появление рвоты или поноса, вздутие живота.
Реабилитационный период длительный, может продолжаться до 3 и даже 6 месяцев. На протяжении восстановительного периода примерно у 25 % прооперированных детей могут быть задержки стула или непроизвольный акт дефекации. Такие явления чаще наблюдаются у детей со вторичными признаками и поражением внутренних органов. Врач в таких случаях назначает дополнительное восстановительное лечение.
Постепенно стул у ребенка нормализуется, отмечается прибавка в весе. Физическое развитие приближается к норме. После операции врач наблюдает дитя не менее полутора лет. Эффективность оперативного лечения (полное излечение от болезни) достигает 96 %.
На протяжении реабилитационного периода родители должны:
- контролировать стул, его консистенцию и наличие дискомфортных ощущений;
- обеспечить рекомендованное сбалансированное питание и его режим в зависимости от возраста ребенка;
- делать очистительные клизмы в одно и то же время, чтобы выработать у ребенка рефлекторную привычку освобождать кишечник;
- заниматься с ребенком ЛФК.
Каждому пациенту врач подбирает индивидуальную программу реабилитации.
Причины
В 95% случаев болезнь проявляется у новорожденных. У мальчиков недуг встречается в 4-5 раз чаще, чем у девочек.
Патология редкая. Из 5000 пациентов диагностируется только у 1
. Заболевание Гиршпрунга связано с отсутствием ганглиев (нервных узлов) в стенках толстого кишечника и отсутствием перистальтики (движения мышечных стенок). Из-за нарушения иннервации орган не способен проталкивать каловые массы. Возникают тяжелые запоры, инфекции, воспаления.
Для выявления причин заболевания потребовались годы. Врачи называют следующие причины его возникновения:
- Мутация генов. В процессе нормального внутриутробного развития формирование нервных узлов в толстом кишечнике плода происходит с 5 по 12 неделю. В некоторых случаях ганглии не формируются. Причины этого явления не выяснены. Врачи предполагают, что это связано с мутациями в ДНК.
- Генетическая предрасположенность. Высока вероятность рождения ребенка с патологией, если данным заболеванием страдают его родители и другие близкие родственники.
- Радиация. Статистические данные подтверждают увеличение случаев рождения детей с болезнью Гиршпрунга в местностях с высоким радиационным фоном.
- Синдром Дауна. Эту хромосомную аномалию рассматривают как один из факторов развития аганглиоза.
В группу риска попадают дети, у которых мать имеет эндокринные нарушения, перенесла тяжелые вирусные заболевания. Имеют место случаи возникновения врожденного аганглиоза, если у родителей диагностированы психические и неврологические расстройства. На формировании кишечных нервных узлов негативно сказывается гипоксия (внутриутробное кислородное голодание).
Особого внимания требует подбор моющих косметических средств для малышей. Воздействие некоторых химических веществ, входящих в их состав, вызывает развитие болезни Гиршпрунга. К опасным компонентам относится Содиум Лаурил Сульфат (SLS). В ходе проведенных исследований это вещество выявлено в 97% детских шампуней (даже от самых известных производителей).

Online-консультации врачей
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация уролога |
| Консультация пластического хирурга |
| Консультация хирурга |
| Консультация онколога-маммолога |
| Консультация эндокринолога |
| Консультация сосудистого хирурга |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация диетолога-нутрициониста |
| Консультация проктолога |
| Консультация ортопеда-травматолога |
| Консультация психоневролога |
| Консультация психолога |
| Консультация маммолога |
| Консультация специалиста банка пуповинной крови |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи, 17.03.2021
Морепродукты становятся вредными для здоровья?, 05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии, 09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве, 14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19, 05.01.2021
В мире более 86 миллионов случаев COVID-19, 05.01.2021
Скорость распространения COVID-19 зависит от климатических условий, 11.06.2020
Исследователи насчитали шесть разновидностей коронавируса, 11.06.2020
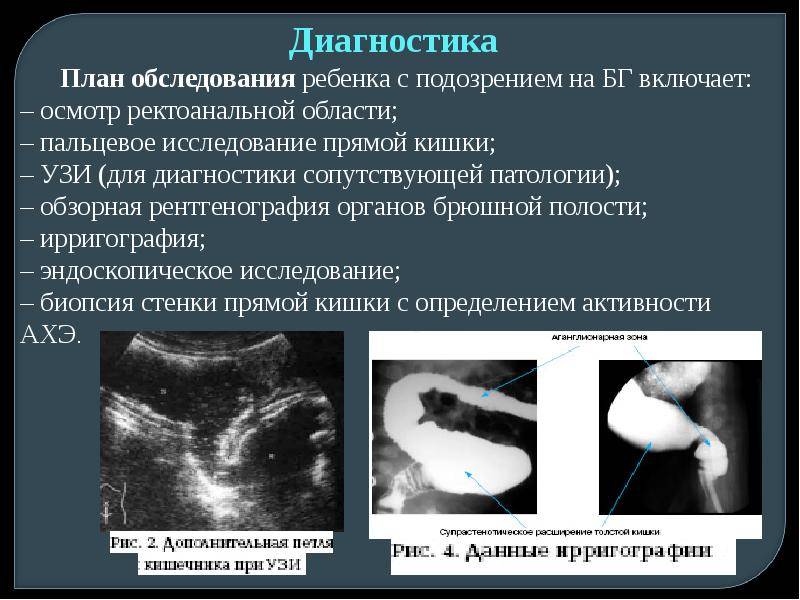
Диагностика
Лечение заболевания начинается с процесса диагностики. В ходе диагностики требуется выяснить, кто из старшего поколения родственников страдал от подобной проблемы.
Пациент подвергается обследованию:
- Первоначальное обследование начинается с ректального изучения.
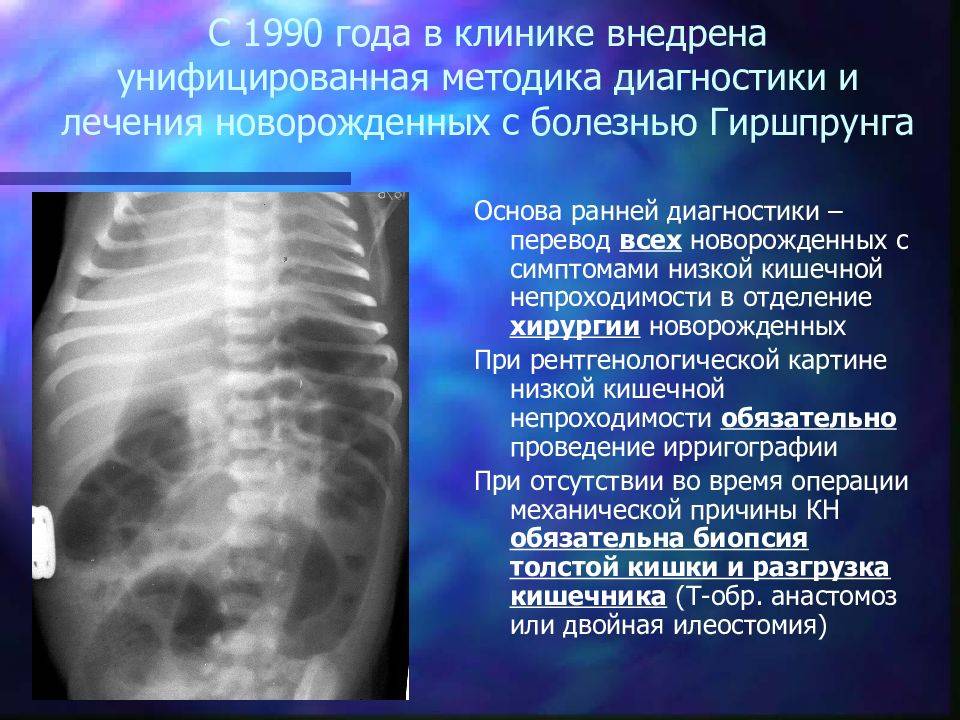
- Процесс обследования ирригографией позволяет рентгенологически исследовать толстый кишечник при дополнительном применении контрастных материалов. Обычно контрастным веществом является бариевая суспензия. Вводят её при помощи клизмы. Эта процедура позволяет получить снимки изменений рельефа, обнаружить расширенные и суженные участки.
- УЗИ проводят для выяснения состояния всех органов пищеварительной системы.
- Колоноскопия дает возможность удостовериться в правильности рентгеновского обследования и взять ткань для биопсии.
- Проводится биопсия стенок прямой кишки.
- Общий анализ крови, мочи и кала.
- Проводится манометрия аноректальной части. То есть измеряется давление в толстой, прямой кишках и сфинктере.
При обследовании определяется стадия развития:
- ранняя – размер животика увеличен, присутствуют хронические запоры, присутствует метеоризм;
- поздняя – дополняется появлением анемии, деформируется грудная клетка, присутствует белковая недостаточность, образуются каловые камни;
- осложнения. В такой стадии возможно появление кишечной непроходимости. Может присутствовать рвота, понос с постоянным ощущением болей.
Как лечить?
Единственным возможным способом лечения патологии является оперативное вмешательство, однако, операция может быть назначена только в два и три года. До наступления этого возраста врачи рекомендуют проводить лечение в стационаре или на дому.
 Главной задачей является регулярное опорожнение кишечника и стимуляция развития естественных позывов к дефекации. Рассмотрим подробнее, какие способы используются для лечения данной патологии.
Главной задачей является регулярное опорожнение кишечника и стимуляция развития естественных позывов к дефекации. Рассмотрим подробнее, какие способы используются для лечения данной патологии.
Самые простые способы лечения – это клизма и диета. Клизмы могут быть самые различные: очистительные или вазелиновые. Как правило, врач составляет специальные рекомендации для родителей по постановке клизмы. Главное, чтобы клизмы проводились в разное время суток.
Диета назначается в случае перевода ребенка с грудного вскармливания на обычное питание. В этом случае подойдут специальные продукты, богатые клетчаткой и усиливающие перистальтику кишечника. Дополнительно стоит кормить ребенка кисломолочными продуктами и жидкостями.
Следующий способ лечения – это лечебная гимнастика и массаж. О порядке проведения этих мероприятий может подробно рассказать врач, однако, это позволяет укрепить брюшной пресс и усилить перистальтику. Массаж стоит проводить в течение 10 минут ежедневно до приема пищи.
К сожалению, вылечить болезнь такими методами невозможно и операционное вмешательство потребуется в любом случае. С другой стороны, выполнение всех рекомендаций даст возможность поддерживать ребенка в нормальном состоянии и не допускать запора и воспаления кишечника.
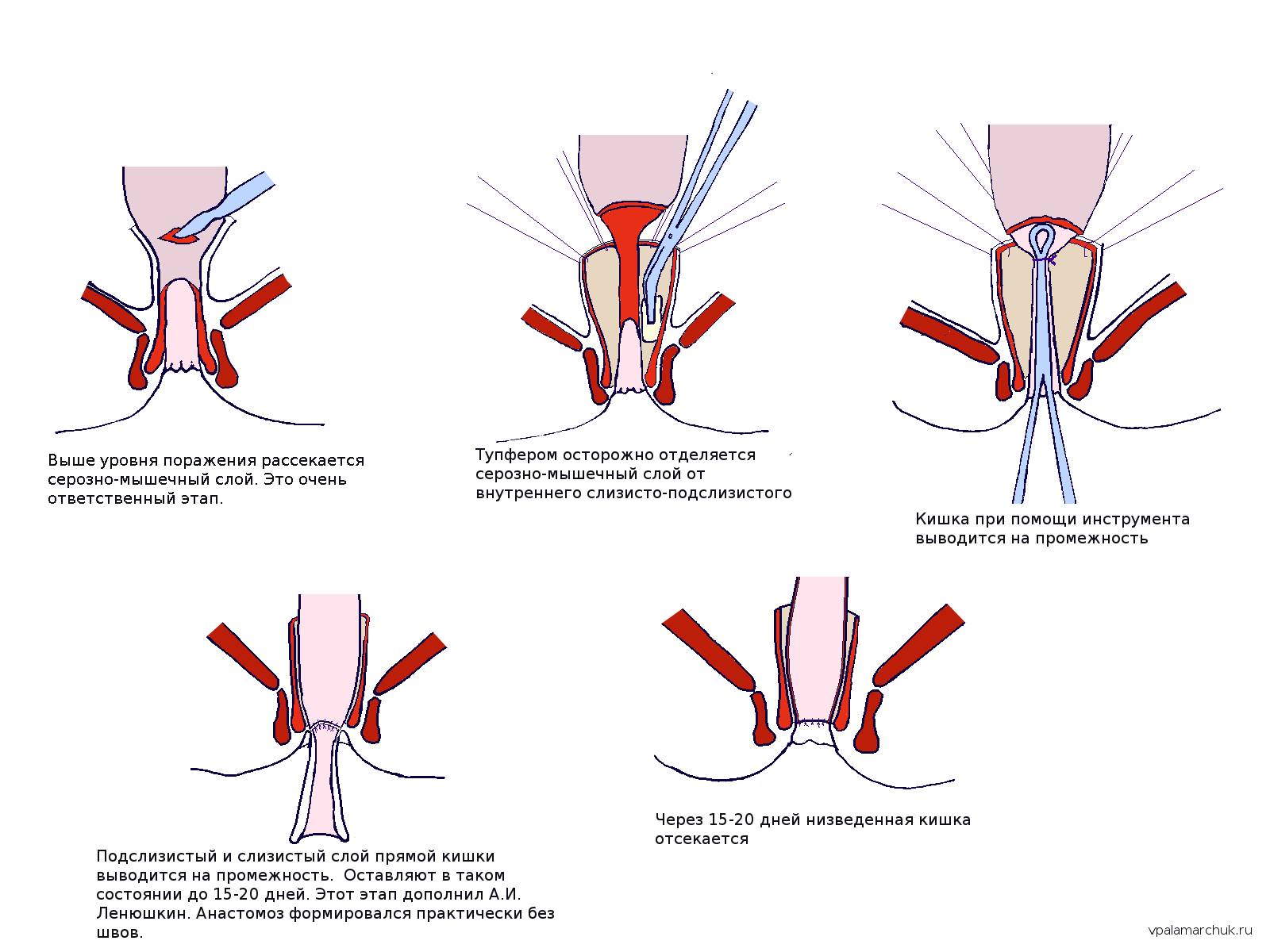
После ряда исследований принимается решение о проведении операции. Вмешательство осуществляется в самый благоприятный период, когда нет обострений. Суть операции сводится к тому, что пораженный сегмент удаляется, а здоровые участки кишечника соединяются. В результате операции пациент чувствует себя намного лучше и может самостоятельно опорожнять кишечник. При запорах стоит использовать слабительное.
В целом, главный метод профилактики – это очистительные клизмы.
Иногда в послеоперационном периоде наблюдается рвота, температур или диарея. Если такие симптомы имеют место, следует немедленно обратиться к врачу, поскольку кишечник может быть инфицирован.
Разновидности и симптомы патологии у детей
Симптоматика болезни Гиршпрунга достаточно специфична и позволяет заподозрить наличие патологии уже в первые сутки после рождения малыша. В норме за это время должно произойти хотя бы однократное опорожнение кишечника (вывод мекония). Если стула у младенца не было, а сам он ведет себя беспокойно и постоянно подтягивает к животику ножки – это повод насторожиться.
Прочие симптомы патологии дадут знать о себе значительно позже (если медики к тому времени не диагностируют и не устранят проблему). Полная клиническая картина будет зависеть от разновидности и формы заболевания, но общие признаки недуга останутся идентичными для всех детей младше года:
- запоры, чередующиеся с поносом;
- медленный набор веса;
- постоянно вздутый «лягушачий» живот (см. на фото);
- периодическая рвота.
Компенсированная, субкомпенсированная и декомпенсированная степени
Степень проявления симптомов заболевания напрямую зависит от способности организма новорожденного приспособиться к нему. По этому признаку выделяют 3 типа патологии:
- Компенсированный. Ребенок страдает частыми запорами с рождения, но особенного влияния на его общее самочувствие проблемы со стулом не оказывают. Полное опорожнение кишечника легко достигается с помощью очистительных клизм.
- Субкомпенсированный. Сильные запоры способствуют нарушению обменных процессов в организме, из-за чего ребенок часто испытывает недомогание, страдает от отдышки и заметно отстает в весе от сверстников. Полная очистка кишечника невозможна даже посредством клизмы, вследствие чего малыша регулярно беспокоят боли в животе и прочие признаки интоксикации.
- Декомпенсированный. Выраженность симптомов максимальная. Регулярные неподдающиеся консервативному лечению запоры приводят к острой кишечной непроходимости. При длительном отсутствии врачебного вмешательства развивается дистрофия.
Ректальная, ректосигмоидальная, сегментарная, субтотальная и тотальная формы
Симптоматика заболевания зависит и от того, какой именно отдел толстого кишечника развился у ребенка аномально. По признаку локализации лишенной ганглиев зоны выделяют несколько независимых друг от друга форм патологии, которые представлены в таблице:
| Форма заболевания | Локализация патологии | Характерные симптомы | Частота заболеваемости от всех зафиксированных случаев болезни, % |
| Ректальная | Один из участков прямой кишки | Склонность к запорам | 25% |
| Ректосигмоидальная | Прямая и часть сигмовидной кишки | Частые запоры, вздутый живот, специфические боли | 70% |
| Сегментарная | Небольшие пораженные участки распределены по всему кишечнику | Различные – от склонности к запорам до полной непроходимости кишечника | 2,5% |
| Субтотальная | Левая либо правая часть толстой кишки | Все возможные симптомы в максимально выраженной степени | 3% |
| Тотальная | Вся толстая кишка | Полная кишечная непроходимость и тяжелое вздутие живота с первого дня жизни | Менее 0,5% |
https://youtube.com/watch?v=B3rrzpbJCQw
Ранняя, поздняя и осложненная стадии
Все перечисленные симптомы заболевания у новорожденного никогда не появляются одновременно. Порядок, в котором они проявляются, обусловлен стадиями развития патологии:
- Ранняя. Характеризуется частыми, но не слишком болезненными запорами. Живот новорожденного постепенно увеличивается в размерах, вздувается.
- Поздняя. Первоначальные симптомы усиливаются. Проявляются вторичные признаки патологии – анемия и дефицит белка. Начинается формирование каловых камней. Постепенно деформируется грудная клетка.
- Осложненная. Из-за большого количества каловых камней появляется риск возникновения полной кишечной непроходимости. Дискомфорт в животе усиливается, появляются новые симптомы заболевания (понос, рвота, характерные боли).
Возможные осложнения и последствия
Из осложнений болезни Гиршпрунга выделяют:
- острый энтероколит (воспаление стенки кишки) – как правило, возникает при отсутствии необходимого лечения болезни, может быстро прогрессировать и даже привести к гибели больного;
- интоксикация каловым содержимым – это осложнение развивается при длительном отсутствии опорожнения кишечника;
- образование твёрдых каловых масс (каловых камней) – возникает в результате хронических запоров, приводят к кишечной непроходимости, так как твёрдое содержимое не может самостоятельно покинуть кишечник, это патологическое состояние вызывает серьёзные повреждения стенок кишки, а также может привести к самоотравлению организма пациента токсическими веществами, содержащимися в испражнениях;
- анемия.
К послеоперационным осложнениям относятся:
- развитие острого энтероколита;
- запоры;
- нарушение стула (диарея);
- несостоятельность анастомоза (расхождение хирургических швов);
- кишечная непроходимость;
- присоединение инфекции (нагноение раны, воспаление лёгких, воспаление почек);
- перитонит – воспалительный процесс брюшины и органов, которые в ней находятся.
Послеоперационные осложнения необходимо своевременного выявлять и лечить, иначе эти патологические изменения могут привести к инвалидности, а в тяжёлых случаях – даже к летальному исходу.
Подводя итог, можно отметить, что болезнь Гиршпрунга является врождённой аномалией, которая может привести к грозным осложнениям, но своевременная операция приводит к полному исчезновению неприятных проявлений болезни. В послеоперационном периоде важна диетотерапия и применение ферментативных средств. Профилактики этого недуга нет, но раннее выявление заболевания и его осложнений может заметно ускорить процесс выздоровления.
Признаки проявления аганглиоза
В зависимости от сроков постановки диагноза симптомы различают:
- Ранние — частые запоры у младенца, начиная с первых недель после рождения, которые учащаются после приема твердой пищи. В более позднем возрасте возможность испражнения только после введения клизмы. Выпуклая форма живота («лягушачий»), сильный метеоризм.
- Проявление симптомов в более поздней стадии связано с нарушением обменных процессов в организме (гипотрофия, анемия, деформация костей грудной клетки) и ослабленной перистальтикой кишечника (каловая интоксикация, образование каловых камней).
Различают такие формы течения заболевания Гиршпрунга:
1. Компенсированная. Проявляется у младенцев в форме запоров, которые усиливаются при переходе на искусственное питание. В большей степени характерны ранние признаки. Наблюдается чаще всего при ректальной анатомической форме. 2. Субкомпенсированная. Переходная форма. Характеризуется сочетанием симптомов раннего и позднего проявления. Такое течение чаще всего наблюдается при тотальной, субтотальной и ректосигмоидальной формах. 3. Декомпенсированная. Бывает острой и хронической степени. Острая наступает сразу после родов и характеризуется максимальной непроходимостью каловых масс через кишечник. При этом наблюдается метеоризм и застой мекония (первородного кала), повышенная перистальтика, обильная рвота.
В хронической форме течения болезни признаки уходят на время после клизмы, но затем опять проявляются.
Декомпенсированная форма чаще встречается при субтотальном, тотальном, ректосигмоидальном аганглиозе.
В общем, болезнь Гиршпрунга у детей проявляется в виде сочетания трех симптомов: рвота с вкраплением желчи, застойные явления и увеличение формы животика. При этом запор отмечается в первые дни жизни у 95% больных младенцев и лишь у 0. 5 % годовалых детей.
Выраженность проявления признаков заболевания зависит от типа вскармливания, длины пораженного участка и компенсаторной возможности желудка.
Болезнь Гиршпрунга у новорожденных с относительно короткой денервационной областью выражается задержкой проходимости мекония, которая решается с помощью применения клизмы. При большем участке поражения заболевание имеет более ярко выраженный характер с прогрессирующим запором. Но в том и другом случае при грудном вскармливании клиническая картина менее выражена. Слабая перистальтика пораженной области компенсируется за счет мышечного слоя подвздошной кишки. А действие клизмы почти решает проблему застойных явлений.
При переходе на искусственное вскармливание и включение в рацион малыша более грубой пищи во много раз усиливается проявление болезни в виде запоров, а каловые массы приобретают более густую консистенцию.
В дальнейшем течение патогенеза осложняется образованием твердых кусков из каловых масс (камни). Теперь клизма помогает лишь отчасти. Постепенно просвет кишечника может полностью закупориваться и развивается его полная непроходимость. Обнаруживаются такие скопление с помощью пальпации, а в некоторых случаях они выпячиваются с такой степенью, что становятся видны снаружи невооруженным взглядом и на фото. Расположено это скопление выше аганглионарной области.
Метеоризм кишечника, как и запоры с течением времени усиливается. Под действием постоянного скопления газов происходит расширение ободочной или сигмовидной кишки. Как следствие живот приобретает ассиметричную форму. Пупок у детей с болезнью Гиршпрунга вывернут наружу.
В дальнейшем происходит осложнение течения заболевания гипотрофией и анемией. В тяжелых случаях наступает деформация грудной клетки, которая может привести к развитию вторичных пневмоний и бронхитов.
В настоящее время вероятность постановки диагноза аганглиоз у взрослых практически сводится к нулю. В 90% его выявление происходит еще в младенческом возрасте. А процент смертности в случаях позднего диагностирования составляет около 80%.
Симптомы и признаки
К симптомам заболевания
относятся:
- рвота;
- повышенный метеоризм;
- низкое расположение пупка;
- запор;
- в течение нескольких суток не отходит меконий;
- боль в животе;
- плаксивость, капризность;
- ребенок подтягивает ноги к животу;
- живот приобретает вздутую форму;
- повышение температуры;
- не происходит полного испражнения.
Среди признаков болезни врачи выделяют нарушение сна, плаксивость и раздражительность
. Ребенка мучают боли в животе, которые могут приводить к общей слабости, плохому самочувствию.
Болезнь Гиршпрунга у детей — фото:
Нажмите для просмотра (впечатлительным не смотреть)

Лечение

Основное лечение аганглиоза заключается в проведении хирургического вмешательства. Но бывают случаи, когда имеет место консервативное лечение. Редко такая терапия дает требуемый результат, однако может рассматриваться, как подготовительный этап к проведению хирургического лечения. Такая терапия включает:
- Диету: фрукты, овощи, кисломолочные, продукты, не вызывающие газообразование
- Стимуляцию перистальтики при помощи массажа, целебной гимнастикой, физиотерапевтическими способами
- Применение очистных клизм
- Внутривенные инфузии электролитных растворов, белковых препаратов
- Прием витаминов.

В случае, когда методы консервативного лечения не дают нужного эффекта или болезнь находится в запущенной стадии, больному назначают оперативное лечение. После проведения операции пациенты проходят реабилитационный период, а затем начинают жить полноценной жизнью, позабыв про свою страшную болезнь. Оперативное лечение подразумевает под собой:
- Постановка диагноза заболевания Гиршпрунга – показание к оперативному вмешательству. Основная задача своевременного лечения (как у взрослых, так и у деток) – в некоторых случаях полная ликвидация аганглионарной области, расширенных отделов и поддержание работоспособной части толстой кишки.
- Радикальные операции Суонсона, Дюамеля, Соаве изобретены для деток, у взрослых их осуществление в чистом варианте не может быть по причине анатомических особенностей или проявленного склероза в подслизистой и мышечной оболочках кишки.
- Самую адекватную для исцеления аганглиоза у взрослых разработанную в НИИ проктологии модификацию операции Дюамеля. Суть операции: асептичность и безопасность операции; максимальное устранение аганглионарной зоны с формированием короткой культи прямой кишки; устранение дефекта внутреннего сфинктера заднего прохода.