Идеальная формула
Нужно учитывать свой ИМТ, вес до беременности, ежедневный пищевой рацион, образ жизни (занятия). И тут есть варианты, когда вес тела, который нужно набрать обязательно, коррелируется исходными килограммами. Например, вес:
- недостаточный для нормального развития малыша — ИМТ<18,5, значит, следует прибавить от 13 до 18 кг;
- нормальный — ИМТ до 24,9 (важен каждый грамм!), нам нужно набрать от 11 до 16 кг;
- избыточный — ИМТ до 29,9, следовательно, нельзя прибавлять более 11 кг;
- ожирение — ИМТ превышает 30 единиц, прибавка не может быть больше 5-9 кг.
При многоплодной беременности прирост еще строже контролируется специалистами:
- минимальный не фиксируется, поскольку двойня или тройня сразу корректируют ситуацию до нормы;
- нормальный (ИМТ мы уже знаем) – набор от 17 до 25 кг;
- избыточный – от 14 до 23 кг;
- ожирение – 11-19 кг.
Очень важно то, что ваш врач может рекомендовать совсем иные показатели прибавки, ориентируясь на ваши физиологические особенности. Тогда нужно следовать его советам
Наблюдение/лечение недостаточности массы тела у новорожденного
В родзале:
- избегать потерь тепла и контроль температуры тела;
- контроль сахара крови в первые часы жизни (30 мин, 1 час, 3 и 6 часов), а также в первые 3 дня жизни до еды (цель: уровень глюкозы > 50-65 мг/дл).
Стационарное лечение:
Маловесные к сроку гестации новорожденные с гестационным возрастом > 35 недель, весом при рождении > 2000 г и без дополнительных симптомов могут находится в стационаре в течение недели. Они получают стандартную для этой группы диагностику, наблюдение и раннее кормление. Инфузия глюкозы не требуется, если нет гипогликемии.
Маловесные к сроку гестации новорожденные с весом при рождении < 2000 г и недоношенные (срок гестации < 35 недель) с весом при рождении < 3 перцентили переводятся в ОИТР и получают постоянную инфузию глюкозы.
Предотвращение постнатальных осложнений:
- Гипотермия: постоянный контроль за температурой тела.
- Гипогликемия: глюкоза крови. Контроль глюкозы крови обязателен при наличии дрожи, сонливости и слабости сосания.
- Гипокальциемия: 1 х уровень сывороточного кальция.
- Полиглобулия: 1 x общий анализ крови.
Раннее кормление: даже у новорожденных с задержкой роста необходимо стремиться к грудному вскармливанию. Грудное вскармливание при равных условиях приводит к лучшему ментальному развитию. Поэтому необходимо регулярное прикладывание к груди каждые 4 часа. Однако изначально после прикладывания к груди требуется также докорм. Первый докорм начинать в течение 3 часов после рождения, требуется как минимум 6 х 15 мл начальной смеси для новорожденных или сцеженного грудного молока.Выбор долгосрочной терапии и проблемы при этом
Допускается терапия гормоном роста, если к концу 4 года жизни рост ребенка более чем на 2,5 стандартных отклонения отличается от средних значений
Внимание: Метаболический синдром включает в себя ожирение, резистентность к инсулину, артериальную гипертензию, гиперлипидемию. Считается, что риск развития метаболического синдрома повышается, если маленькие к сроку гестации новорожденные в первые недели жизни получали слишком много питания
В первые недели приемлем набор веса, соответствующий 3 перцентили.
Как набрать килограммы
Каждый «лишний» килограмм во время беременности зависит от индивидуальной физиологии женщины, обмена веществ, пищевых привычек, физической активности, сопутствующих заболеваний. Чтобы «худышкам» поддерживать вес ближе к оптимальному нужно:
сделать ежедневную пищу вкусной, приятной, используя полезные соусы и приправы по совету диетолога;
есть небольшими порциями только калорийную пищу, то есть акцентировать внимание не на количестве еды, а на ее качестве;
при возникновении чувства голода перекусывать калорийными продуктами — яичко, кусочек сыра, жирный йогурт;
постоянно иметь под рукой банан, орехи, сухофрукты;
не нужно забывать о том, что калории можно пить — смузи, молочные коктейли, соки;
иногда можно баловать себя вкусной, хотя и неполезной едой.
Это длительный процесс, который требует регулярности, настойчивости. По мере достижения цели, нужна новая корректировка рациона, чтобы не перейти грань, за которой скрывается тучность.
А я жду ваших комментариев и отзывов! Ну и, конечно, репоста!
Первый этап выхаживания — «жизнь под колпаком»
Попав в отделение реанимации или палату интенсивной терапии новорожденных, можно не на шутку встревожиться, увидев:
- Кувезы (прозрачные «колпаки»).
- Много проводков, отходящих от ребенка.
- Медицинскую аппаратуру, которая время от времени издает тревожные сигналы.
Все это необходимо, чтобы помочь малышу адаптироваться к жизни вне утробы матери и оказать квалифицированную медицинскую помощь.
Тепловой режим
Первые дни или недели жизни недоношенный кроха обычно проводит в кувезе, который имеет четыре отверстия для проведения лечебных манипуляций.
Если кроха не может самостоятельно дышать, то его подключают к аппарату искусственной вентиляции легких. Когда малыш самостоятельно дышит, то в кувез при необходимости подается увлажненный кислород.
Согласно сроку гестации в кувезе создается оптимальная температура окружающей среды (дабы не допустить перегрева и/или переохлаждения) и влажность (чтобы не высохли слизистые оболочки). Такой режим особенно важен для глубоконедоношенного малыша.
Ребенок c умеренной степенью недоношенности обычно находится на специальном матрасе либо столике с подогревом. При тяжелом состоянии его также могут поместить в кувез.
Почему важно поддерживать оптимальный температурный режим?
Для выработки тепла необходимо, чтобы в организм крохи поступало больше энергии и кислорода.
Однако у незрелых детей к тканям плохо доставляется кислород, а углекислый газ трудно выводится из организма. Поэтому при переохлаждении развивается гипоксия (кислородное голодание) и ацидоз (увеличивается кислотность тканей), что ведет к ухудшению состояния ребенка.
Тогда как при оптимальной температуре окружающей среды понижается потребность незрелого организма в кислороде и энергии для выработки собственного тепла.
Питание
Недоношенные дети кормятся материнским молоком или искусственной молочной смесью.
Если ребенок глотает, но его состояние нестабильное, то для кормления используется шприц (удобнее), ложечка или чашечка. Затем при улучшении состояния малыша начинают постепенно прикладывать к маминой груди.
Ребенка с глубокой степенью недоношенности либо при тяжелом состоянии кормят с помощью зонда, который вводится в желудок через носовые ходы или ротовую полость.
Однако даже с материнским молоком малыш не обеспечивается всем необходимым. Поэтому недостающие калории и жидкость обязательно восполняются внутрь и/или вводятся внутривенно.
Подробнее о кормлении недоношенных детей — в нашем следующем материале: Недоношенные дети: особенности вскармливания.
Наблюдение
От малыша отходят многочисленные проводки — датчики, которые регистрируют температуру тела, насыщение кислородом крови, артериальное давление, пульс и другие показатели. Данные передаются на монитор. Если какой-то показатель отклоняется от нормы либо датчик открепляется от тела, то раздается тревожный сигнал.
Кроме того, проводятся лабораторные исследования: определяется гемоглобин крови, эритроциты, билирубин, кислотно-основное состояние и другие показатели.
Лечение
Ребенку при необходимости внутривенно вводятся лекарственные препараты с заданной скоростью при помощи линиамата, который представляет собой небольшой медицинский аппарат со шприцом (инфузионный насос).
Также детям внутривенно восполняется объем жидкости в зависимости от изменения массы тела, количества выделенной мочи и других показателей.
Глубоконедоношенным детям с синдромом дыхательных расстройств для созревания легочной ткани целесообразно вводить природный сурфактант (вещество, выстилающее альвеолы изнутри) в виде аэрозоля.
Как только ребенок перестает нуждаться в интенсивной терапии и искусственной вентиляции легких, то его переводят на следующий этап.
Лечение при задержке роста и внутриутробного развития плода
Для лечения ЗВРП в акушерстве применяют большой арсенал медицинских препаратов, которые улучшают маточно-плацентарный кровоток.
— токолитические препараты, способствующие расслаблению матки: бета-адреномиметики(Гинипрал, Сальбутамол), спазмолитики (Папаверин, Но-шпа);
— инфузионную терапию с назначением глюкозы, растворов-кровезаменителей для уменьшения вязкости крови;
— препараты для улучшения микроциркуляции и обмена веществ в тканях(Актовегин, Курантил);
— витаминотерапию (магне В6, витамины С и Е).
Препараты назначают на длительный период с тщательным контролем КТГ за состоянием плода.
Питание беременной с ЗВРП должно быть сбалансированным. Пища должна содержать белки, жиры и углеводы. Не нужно “налегать” на определенные продукты. Кушать можно и нужно все. Особенно не стоит пренебрегать мясными и молочными продуктами, поскольку именно в них содержится наибольшее количество белков животного происхождения, потребность в которых возрастает к концу беременности на 50 %.
Однако не стоит забывать, что основная цель лечения ЗВРП не “откормить” ребенка, а обеспечить ему нормальный рост и развитие. Поэтому в переедании нет необходимости.
Беременным рекомендуют каждодневные пешие прогулки на свежем воздухе, эмоциональный покой. Традиционно считается, что послеобеденный сон (если есть желание, конечно) благотворно влияет на физическое состояние плода и матери.
Из немедикаментозных методов лечения ЗВРП применяют гипербарическую оксигенацию (вдыхание воздуха, обогащенного кислородом) и медицинский озон.
Актуальным является вопрос родоразрешения при наличии ЗВРП. В каждом случае он должен решаться индивидуально, исходя из состояния плода по данным УЗИ и КТГ, а также от состояния здоровья матери. Если нет уверенности, что ослабленный ребенок сможет самостоятельно родиться, то предпочтение отдается кесарево сечению. В тяжелых случаях операция выполняется в экстренном порядке.
Что делать, если ребенку поставили тяжелый диагноз?
Ни в коем случае не срывайтесь на малыше или на близких людях, в сложившейся ситуации никто не виноват. Наберетесь терпения и начинайте действовать. Ваша задача сейчас, помимо лечения, научить ребенка элементарным вещам, чтобы он не был обузой для окружающих. Приучите его к чистоте: мыть ручки, умываться, проситься в туалет, убирать за собой, самостоятельно есть и прочее.
Эти практические умения и навыки для него намного важнее, чем умение отличать, например, геометрические формы. Чистенький и опрятный малыш всегда воспринимается окружающими доброжелательно, и процесс социальной адаптации пойдет легче.
Что делать, если ребенок отстает?
Во-первых, не слушайте советы сердобольных «мимокрокодилов»: нет, не перерастет, и максимально допустимое отставание от возрастной нормы – всего несколько месяцев, а не год-другой. Вы рискуете упустить драгоценное время.
Во-вторых, как можно скорее обратитесь к детским специалистам. Начните с посещения детского невролога и отоларинголога: необходимо определить, в чем кроется причина отставания – в органическом поражении, незрелости ЦНС или нарушении слуховой функции. Следующий шаг – консультации детского психолога и психиатра. Они оценят психическое здоровье ребенка, подберут необходимые препараты и помогут вам выстроить диалог с малышом.
В-третьих, создайте благоприятную обстановку дома. Когда в семье разлад, ребенок, хотя вам и кажется, что он пока ничего не понимает, четко реагирует на каждое резкое слово или угрожающий жест. Окружите малыша любовью и заботой. Постепенно он начнет вести себя спокойнее.
В-четвертых, старайтесь как можно быстрее запустить речь
Это небыстрый процесс, который важно завершить к пяти годам, поэтому наберитесь сил, терпения и работайте, работайте, работайте. Обязательно ходите на занятия к грамотному специалисту, создайте развивающую среду дома. В-пятых, отдайте малыша в коррекционный или дефектологический детский сад
Там небольшие группы, с детьми постоянно работают дефектологи и воспитатели, прошедшие специальную подготовку. Занятия нацелены на запуск и развитие речи, формирование у малышей представлений об окружающем мире, социализацию, развитие важных бытовых навыков самообслуживания. Многие родители, чьи трехлетки отставали в развитии, отмечают, что позитивные сдвиги появились именно после посещения такого специализированного дошкольного учреждения
В-пятых, отдайте малыша в коррекционный или дефектологический детский сад. Там небольшие группы, с детьми постоянно работают дефектологи и воспитатели, прошедшие специальную подготовку. Занятия нацелены на запуск и развитие речи, формирование у малышей представлений об окружающем мире, социализацию, развитие важных бытовых навыков самообслуживания. Многие родители, чьи трехлетки отставали в развитии, отмечают, что позитивные сдвиги появились именно после посещения такого специализированного дошкольного учреждения.
И последнее, обязательно пересмотрите распорядок дня ребенка: часто ли вы гуляете? не много ли времени малыш проводит наедине с гаджетами? регулярно ли вы занимаетесь дома? Дефицит родительского внимания, неправильное воспитание, отсутствие мотивации у ребенка к умственной деятельности – частые причины отставания в развитии.
Как помочь маловесному ребенку быстрее набрать вес?
Маловесие у ребенка часто является проблемой, которую родители и педиатры стараются решить как можно быстрее. Некоторые дети имеют высокую скорость метаболизма, поэтому им трудно набирать вес. В таких случаях, помочь ребенку быстрее набрать вес можно с помощью правильного питания и увеличения количества потребляемых калорий.
Введение питательных продуктов в рацион ребенка. Добавление в рацион маловесного ребенка профессионально заложенных продуктов — это простой и быстрый способ быстро набрать вес. Витамины и минералы — это необходимые компоненты для мышц, костей и здоровья кожи. Поэтому, родители должны включить в рацион детей такие продукты, как свежие овощи и фрукты, соки, молочные продукты, мясо, рыбу и яйца.
Частое питание может помочь увеличить потребление ребенком калорий. Дети часто запасаются энергии на прямоугольных промежутках между приемами пищи, так что небольшие приемы пищи увеличат количество съедаемых калорий в день. Рекомендуется давать ребенку пять или шесть приемов пищи в день, которые будут включать не только главные приемы пищи, но и здоровые перекусы, такие как орехи, фрукты или хлопья.
Ограничение количества физических упражнений. Если ребенок слишком высокоактивный и тратит много энергии на физические упражнения, маловесному ребенку необходимо ограничивать время проведения упражнений. Это снизит количество потребления калорий и позволит ребенку быстрее увеличивать свой вес. Рекомендуется не проводить более одного часа в день на физические упражнения и держать ребенка вдали от сильной физической активности в течение первых нескольких недель после начала необходимого приема пищи.
Меры профилактики маловесия при рождении
Поддержание здорового образа жизни
Для предотвращения маловесия при рождении рекомендуется поддерживать здоровый образ жизни до и во время беременности. Женщина должна правильно питаться, употреблять необходимое количество витаминов и минералов, отказаться от вредных привычек, таких как курение и употребление алкоголя, и избегать воздействия стрессовых ситуаций
Важно также регулярно посещать врача и проходить необходимые обследования для контроля состояния беременности
Правильное питание
Правильное питание играет важную роль в профилактике маловесных ребят. Будущая мама должна увеличить потребление калорий, выбирать питательные продукты, богатые белками, жирами и углеводами
Также важно включить в рацион пищу, обогащенную железом, кальцием и фолиевой кислотой. Следует избегать полуфабрикатов, жирной и острой пищи, а также продуктов, содержащих большое количество сахара и красителей
Поддержка психоэмоционального состояния
Успешная беременность и здоровье будущего ребенка во многом зависят от психоэмоционального состояния мамы
Поэтому важно обеспечить женщине поддержку и понимание во время беременности. Такие меры, как проведение релаксационных сеансов, психологическая поддержка, занятия йогой и медитация, могут помочь снизить уровень стресса и повысить положительное эмоциональное состояние
Соблюдение режима отдыха и сна
Недостаток сна и переутомление могут негативно сказаться на развитии ребенка и привести к маловесию при рождении. Поэтому будущая мама должна соблюдать режим дня, обеспечивая себе достаточное количество сна и отдыха. Рекомендуется также регулярно заниматься физическими упражнениями, но при этом избегать излишне интенсивных нагрузок.
Оптимизация веса перед беременностью
Если у женщины были проблемы с весом до беременности, рекомендуется обратиться к специалисту, чтобы разработать план по оптимизации веса. Если женщина имеет избыточный вес, то снижение его до беременности может помочь предотвратить возникновение маловесия при рождении. А при недостаточном весе может быть разработан индивидуальный рацион с учетом потребностей организма.
Регулярные медицинские осмотры
Регулярные посещения врача во время беременности очень важны для контроля состояния здоровья как матери, так и ребенка. Поэтому женщина должна соблюдать все рекомендации врача и проходить все назначенные обследования
При выявлении отклонений в развитии плода или других проблем, врач может назначить дополнительные меры предосторожности для предотвращения маловесия при рождении
Наблюдая приведенные меры предосторожности, будущая мама может значительно снизить риск маловесия при рождении и обеспечить ребенку наилучший старт в жизни
Критерии для определения низкого веса
Низкий вес при рождении определяется исходя из стандартных критериев, установленных Всемирной организацией здравоохранения (ВОЗ). Основным параметром для оценки веса ребенка является его масса, измеряемая в граммах или килограммах.
Нормальный вес новорожденных детей варьируется от 2500 до 4000 граммов. Ребенки, родившиеся с массой менее 2500 граммов, считаются низкими по весу.
Однако критерии нормального веса могут различаться в зависимости от гестационного возраста ребенка:
- Для жизни и роста с максимальными возможностями рекомендуется рожать детей с массой более 3000 граммов.
- Критически низкая масса определяется при весе ребенка менее 1000 граммов.
Для более точного определения низкого веса важно учитывать не только массу ребенка, но и его гестационный возраст, пол и индивидуальные особенности матери
Врачи также обращают внимание на другие факторы, которые могут повлиять на развитие ребенка, например, наличие аномалий развития или состояния преждевременности
Для определения низкого веса и мониторинга состояния ребенка используется шкала оценки Апгар. Она включает несколько компонентов, включая цвет кожи, пульс, дыхание, мышечный тонус и реакцию на раздражители.
Важно отметить, что пониженный вес при рождении может быть вызван различными факторами:
- Преждевременность – роды произошли до 37 недель беременности.
- Маловодие – недостаток количества околоплодных вод.
- Плацентарная недостаточность – нарушение работы плаценты, что приводит к недостатку кислорода и питательных веществ для ребенка.
- Генетические аномалии – наличие изменений в генетическом материале ребенка.
- Плохое питание беременной женщины, недостаток витаминов и минералов.
- Заболевания матери, например, гестационный сахарный диабет или гипертиреоз.
При определении низкого веса ребенка важно проконсультироваться с врачом, который сможет оценить риск для здоровья малыша и назначить соответствующее лечение или наблюдение
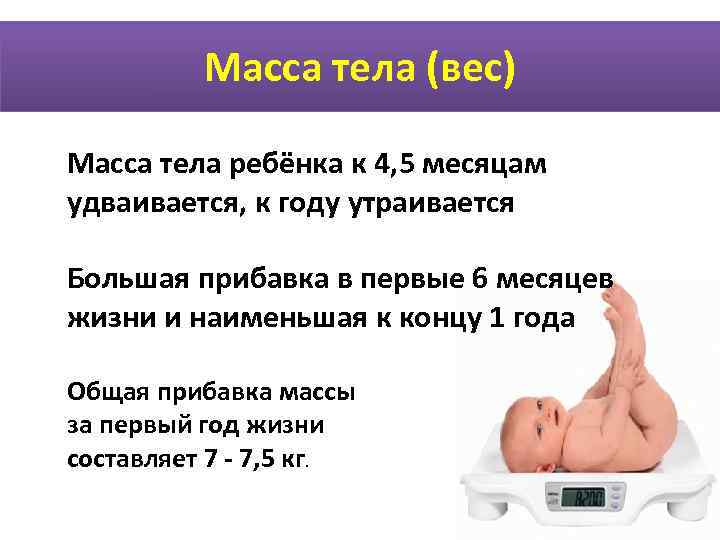
Нормы массы тела плода на разных сроках беременности
В первые недели беременности врач не может определить вес плода, поскольку он слишком мал, да и для диагностических целей этот параметр не важен. Информативность его повышается во втором и третьем триместре. Нормы веса плода на протяжении всей беременности указаны в таблице.
| Неделя беременности | Вес, г | Неделя беременности | Вес, г | |
| 11 | 10–15 | 26 | 850–1000 | |
| 12 | 15–20 | 27 | 1000–1200 | |
| 13 | 20–30 | 28 | 1200–1350 | |
| 14 | 30–50 | 29 | 1350–1500 | |
| 15 | 50–75 | 30 | 1500–1650 | |
| 16 | 75–115 | 31 | 1650–1800 | |
| 17 | 115–160 | 32 | 1800–1950 | |
| 18 | 160–215 | 33 | 1950–2100 | |
| 19 | 215–270 | 34 | 2100–2250 | |
| 20 | 270–350 | 35 | 2250–2500 | |
| 21 | 350–410 | 36 | 2500–2600 | |
| 22 | 410–500 | 37 | 2600–2800 | |
| 23 | 500–600 | 38 | 2800–3000 | |
| 24 | 600–750 | 39 | 3000–3200 | |
| 25 | 750–850 | 40 | 3200–3500 |
Если до 40-й недели роды не наступили, плод считается переношенным. При отсутствии признаков схваток их стимулируют. На 41–42 неделях малыш может родиться с массой тела 3800 г.
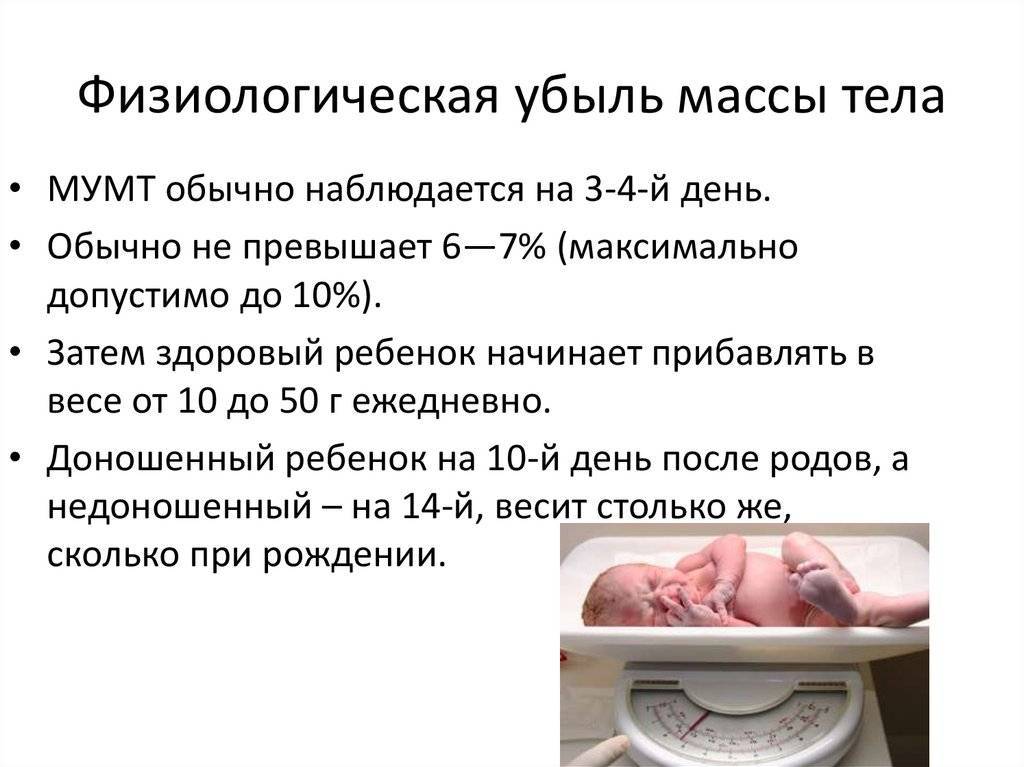
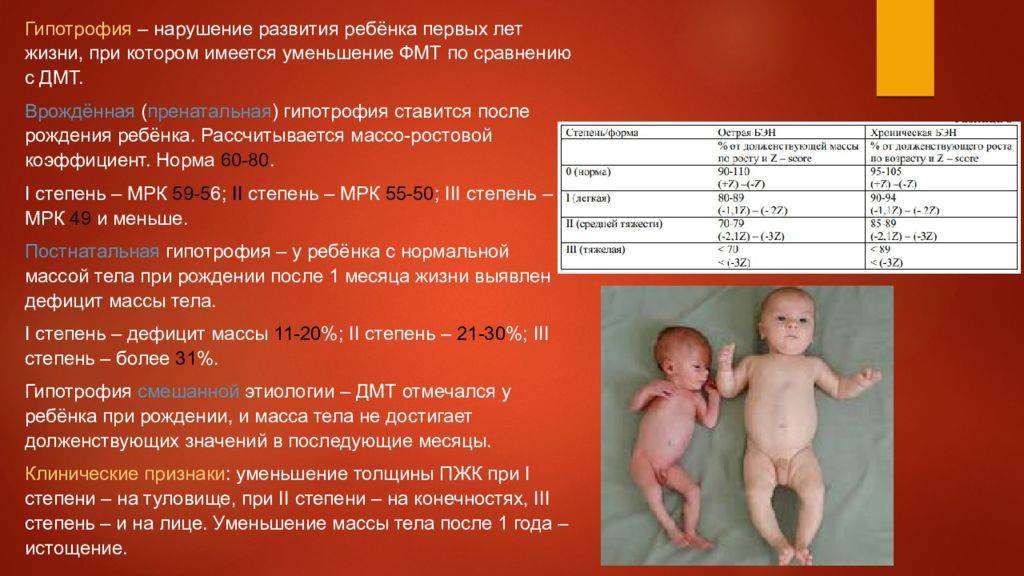
Гипотрофия
Новорожденные, которые относятся ко второй и третей категории имеют задержку развития еще внутри утробы матери, ее еще называют гипотрофия. Часто такой диагноз ставиться, если у малыша масса тела на 10% меньше, чем есть норма.
Чтобы диагностировать гипотрофию, существуют специальные показатели по весовым данным и коэффициенту роста. Они обязательно помогут диагностировать задержку развития плода в утробе матери.
Диагностировать гипотрофию можно у новорожденных деток, имеющих малый вес, а иногда и у малышей, вес которых более 2500 грамм. Это означает, что задержка развития малыша в утробе матери происходит в результате отставания от размеров плода и от поставленного срока родов раньше двух недель и более.
- Симметричная форма, когда все имеющиеся органы малыша равномерно уменьшены.
- Ассиметричная форма ставится, когда у малыша уменьшены только лишь внутренние органы.
Основные причины гипотрофии
- Возраст беременной женщины свыше 40 лет.
- Многоплодие.
- Наличие инфекционных заболеваний у беременной (краснуха, сифилис, токсоплазмоз).
- Наследственные факторы.
- Хромосомные аномалии развития у малыша.
- Артериальная гипертензия у матери.
- Преэклампсия.
- Употребление женщиной во время беременности алкоголя и наркотиков.
- Курение.
- Железодефицитная анемия у матери.
- Сахарный диабет.
- Злоупотребление противосудорожными препаратами.
Проявления задержки развития малыша внутри утробы матери зависит от нарушения фазы его развития. Симметричная форма гипотрофии зачастую, возникает при хромосомных аномалиях развития, различных инфекциях, а также на ранних сроках беременности влияние факторов экзогенного характера.
Ассиметричная форма задержка развития плода всегда появляется в самом конце беременности. Основной причиной ассиметричной формы гипотрофии, считается плацентарная недостаточность.
Это может быть, как начало отслойки плаценты, так и плацентарное предлежание плода. Очень часто бывает так, когда причину гипотрофии просто не получается выяснить. Изменения, которые появляются в частях тела малыша, иногда не позволяют определить в точности ее тип. Обычно ставиться диагноз после сравнения всех размеров плода с размерам, имеющими норму.
Также это возможно, только если точно поставлен срок беременности.
Ультразвуковое исследование во время беременности позволяет знать не только вес плода, но и необходимый срок беременности.
Фетометрические показатели с учетом данных анамнеза, даты последней менструации, высоты стояния дна матки и физикальное исследование. Часто применяют для диагностики, нарушения развития плода в нутрии утробы женщины. При помощи ультразвукового исследования оценивается объем околоплодных вод, а также биофизическое состояние плода.
Во время задержки развития плода, которая обусловлена недостаточностью развития плаценты, состояние плода может быть улучшено при помощи ранней диагностики, в результате необходимого лечения, а также во время своевременного рода разрешении.
При гипотрофии неизвестной этиологии, основным способам лечения, является постельный режим беременной. С самого начала госпитализации огромное значение уделяется питанию женщины. Однако по последним исследованиям известно, что плохое питание либо недоедание не может быть причиной заболевания.
Наш медицинская клиника в СВАО Москвы занимается лечением синдрома задержки внутриутробного развития ребенка. Основными особенностями лечения в нашей «Поликлинике Отрадное», является:
- Лечение различных осложнений во время беременности.
- Санация основных очагов инфекций у беременных.
- Коррекция недостаточного развития плаценты.
- Организация правильного режима питания и усовершенствование рациона.
- Организация нужного режима по физическим нагрузкам.
Во время проведения лечения, вам обязательно проведут еще одно ультразвуковое исследование (УЗИ) в Москве. В результате правильного и эффективного лечения, малыш начинает постепенно набирать в весе.
К периоду родов у ребенка появятся необходимые силы, чтобы появиться на свет естественно. Данный диагноз может поставить только врач высшей категории, который обязательно учтет все нужные факторы, а главное особенности здоровья беременной.
Не нужно откладывать не решенные задачи на завтрашний день, нужно все решать сегодня. Ведь это в первую очередь касается здоровья вашего ребенка и вас. Специалисты медицинского центра в Отрадном , используют только современные методы лечения.
Проводят комплексное и тщательное обследование, которое способно выявить все нарушения, и с точностью установить диагноз, чтобы добиться полного выздоровления беременной.