О диагностике
После того как пройдет сужение и закрытие родничков (обычно это происходит в год-два), можно отслеживать изменение размеров ликворных структур головного мозга с помощью компьютерной рентгеновской томографии (РКТ), а также магнитно-резонансной томографии (МРТ).
Магнитно-резонансная томография гораздо лучше показывает мягкотканые структуры, в том числе и желудочки головного мозга малыша, но есть одна проблема: в кольце магнитов томографа нужно лежать около 20 минут. И если для взрослого эта задача довольно простая, то для малыша – часто невыполнимая. Поэтому для осуществления этого исследования необходимо вводить малыша в медикаментозный сон. Это не всегда возможно, так как иногда к этому имеются серьезные противопоказания.
В таком случае на выручку приходит компьютерная томография. С ее помощью также можно провести быстрое определение размеров желудочков. Правда, качество будет несколько ниже, кроме того, томография несет определенную лучевую нагрузку. Зато она не требует наркоза, а в случае, если причиной асимметрии явилось субдуральное, или субарахноидальное кровоизлияние, то компьютерный томограф сможет определить скопление крови лучше, чем магнитно-резонансная томография.
Лечить или не лечить?
Часто встревоженные родители спрашивают, требуется ли лечение в случае увеличения размеров желудочков. В том случае, если нет никаких клинических проявлений, ребенок растет и развивается нормально, то нет необходимости назначать лечение. Оно требуется только тогда, когда действительно доказано увеличение ликворного давления. С помощью томографии это определяется косвенно, прямое исследование давления проводится только с помощью люмбальной пункции. Но ее выполнение – это крайняя мера. Она проводится как необходимое исследование при менингитах, которые, кстати, несмотря на выраженные проявления внутричерепной гипертензии, никогда не вызывают изменение размеров желудочков.
Дело в том, что для этого нужен длительный срок, а при менингите в течение 2-3 дней нарастает настолько яркая клиническая симптоматика, что малыша госпитализируют, и проводимое лечение за считанные сутки (особенно в случае вирусных, или серозных менингитов) ликвидирует синдром внутричерепной гипертензии.
В заключение нужно отметить, что изменение размеров желудочков головного мозга в ряде случаев может носить семейный, наследственный характер. Иногда подобная бессимптомная вентрикуломегалия может быть у одного из родителей, причем он может даже не догадываться об этой особенности. Конечно, речь идет не о клинически значимом увеличении размеров, а о балансировании на «верхней границе нормы». В любом случае родителям нужно успокоиться: само наличие вентрикуломегалии совсем не всегда обозначает заболевание, и уж, ни в коем случае, это не является «приговором».
Что показывает обследование
Главными фетометрическими показателями являются:
- ОЖ — обхват или окружность живота. Если масса тела ребенка более 4 кг, этот показатель не измеряется. По окружности живота можно определить, насколько сформированы внутренние органы.
- КТР — копчико-теменной размер. Это длина тела плода за исключением величины головы. Этот показатель позволяет установить точный срок беременности.
- БПР — бипариетальный размер, или обхват головы. Он измеряется от одного виска до другого. С его помощью можно наблюдать, как формируется головной мозг.
- Длина бедра (ДБ) плода — это то, что позволяет определить состояние скелета и проблемы с суставами.
- ДГК — диаметр грудной клетки. Имеет значение только до 23 недели беременности.
- ДБК — длина берцовой кости.
- СДЖ — сагиттальный диаметр живота, то есть в передне-заднем направлении.
- МРМ — межполушарный размер мозжечка. Определяется он при помощи горизонтального сканирования головы на уровне 4 желудочка мозга.
- ПВП, или предполагаемый вес тела плода. Для избежания ошибок при фетометрии плода расчет указанной величины производится по различным формулам. Для определения ПВП необходимы некоторые величины — высота стояния дна матки, окружность живота.
Индекс амниотической жидкости (ИАЖ) позволяет определить количество околоплодных вод. Рассчитать его можно объективным и субъективным способом.
- При использовании объективного способа матку сканируют в поперечном и продольном сечении и отмечают объем амниотической жидкости. Большой объем вод на фетометрии между передней стенкой живота и плодом указывает на многоводие.
- При применении субъективного способа матку условно делят на 4 квадранта и измеряют максимальный верхний карман в каждом из них. Из сложения всех значений получают индекс амниотической жидкости.
Нормы фетометрии плода по неделям:
При расчете срока беременности по неделям с помощью калькулятора нужно помнить, что полученные результаты только приблизительные и основаны на стандартизированных таблицах фетометрии плода.
Функции и особенности развития 3 желудочка головного мозга
3 желудочек головного мозга представляет собой щелевидную полость, ограниченную зрительными буграми таламуса, находящимися в промежуточном мозге. Внутри он имеет мягкую оболочку, которая разветвлена сосудистыми сплетениями и заполнена спинномозговой жидкостью. Физиологическое значение обширно. Благодаря нему возможен ток ликвора для осуществления омовения. А также происхолит циркулирование спинномозговой жидкости.
Особенности, функции и норма
Все желудочки объединены в общую систему, но третий имеет некоторые особенности. При выявлении отклонений в его работоспособности необходимо незамедлительно проконсультироваться у специалиста, потому как последствия могут быть крайне неблагоприятными.
Так, его приемлемый размер должен быть не более 5 мм у грудничков, а у взрослых – 6 мм. Однако только в нем находятся вегетативные центры, обеспечивающие процесс торможения вегетативной нервной системы, что связано со зрительной функцией и является центральным хранителем ликвора.
Его патологии имеют серьезные последствия в зависимости от желудочков иного вида. Он играет значимую роль в жизнедеятельности ЦНС, работоспособность которой зависит от их функциональности. Какие-либо нарушения могут вызвать плохое самочувствие, что зачастую приводит к инвалидности.
Кроме того, выделяют определенные функции:
- защита ЦНС;
- выработка ликвора;
- нормализация микроклимата органов центральной нервной системы;
- обмен веществ, предотвращение попадания ненужного к мозгу;
- циркуляция ликвора.
Должная работоспособность ликворной системы – это беспрерывный и отточенный процесс. Однако возможен выход из строя или какие-либо нарушения в образовании спинномозговой жидкости, что скажется на самочувствии детей или взрослых. Несмотря на это, определяется норма, которая для каждого возраста разная:
- Для грудных детей приемлемые значения 3 – 5 мм.
- Для детей до 3 месяцев значение не должно превышать 5 мм.
- Для ребенка в возрасте до 6 лет – 6 мм.
- Для взрослого – не более 6 мм.
Нейросонография может определить патологию головного мозга новорожденных и грудных детей
Что показывает нейросонография у детей? Гипоксическое поражение центральной нервной системы, травматическое поражение ЦНС, травмы, перивентрикулярный отек, повышение периферического сопротивления сосудов, спазм сосудов, перивентрикулярная лейкомаляция, перивентрикулярное кровоизлияние, киста (диаметр 1, 2, 3 и более см), псевдокиста, аномалии сосудов, гидроцефалия, гипертензионно-гидроцефальный синдром, гипертензионный синдром, инфекционные поражения головного мозга (инфекции), врожденные пороки развития головного мозга, цнс, расширение желудочков мозга, субэпендимальные кисты, кисты сосудистых сплетений головного мозга, расширение субарахноидального пространства, расширение наружных ликворных пространств, кровоизлияния в вещество головного мозга, кровоизлияние в желудочки (внутрижелудочковые кровоизлияния, ВЖК 1, 2, 3, 4 степени), ишемия головного мозга.
Нормативные и патологические параметры БЖ
Анализ структур головного мозга у плода проводят во втором триместре, в период между 18 и 27 неделями беременности. В большинстве случаев патологические изменения обнаруживаются на плановом УЗИ. Диагноз также ставят на 30-33 недели беременности.
Таблица нормы боковых желудочков (БЖ) у плода
| Возраст плодаребенка | Ширина БЖ в мм |
| 18 недель | 4,9 – 7,5 |
| 27 недель | 5,6 – 8,7 |
| новорожденный | 23,5 |
| 3 мес. | 36,2 |
| 6-9 мес. | 60,8 |
| 12 мес. | 64,7 |
Расхождения в измерениях параметров на 0,1-0,3 мм является нормой.
Степени расширения желудочков (на сколько мм увеличиваются от нормативных показателей):
- 1-я (легкая, незначительная) – увеличение глубины тел 1 и 2 бассейнов от 5 до 8 мм, боковое искривление сглаживается, очертания становятся более округлые, 3 и 4 желудочки остаются без изменений;
- 2-я (средней степени тяжести, умеренная) – тело расширяется до 9-10 мм сверх нормы, увеличение равномерное со всех сторон, 3 желудочек увеличивается на 6 мм, 4 – в пределах анатомической нормы;
- 3-я (тяжелая, выраженная) – глубина тел расширяется на 10-21 мм и более у всех желудочков, увеличиваются подпаутинные цистерны мозга.
Заболевание носит односторонний (левосторонний, правосторонний) или двусторонний характер (бивентрикуломегалия).
Осложнения и негативные последствия
Ненормальное развитие мозговых желудочков может повлечь за собой очень тяжелые осложнения, и даже гибель еще не родившегося ребенка. Эта патология может спровоцировать преждевременные роды, инвалидность малыша, серьезные нарушения функциональности систем и внутренних органов. Если появление этих нарушений было вызвано генетической предрасположенностью, могут наблюдаться следующие отклонения:
- водянка головного мозга (гидроцефалия);
- умственная отсталость или синдром Дауна;
- физическое недоразвитие, нарушение в функциях опорно-двигательного аппарата;
- синдром Патау или Тернера;
- неправильное соединение вен, артерий, лимфоузлов.
Осложнения и негативные последствия
Ненормальное развитие мозговых желудочков может повлечь за собой очень тяжелые осложнения, и даже гибель еще не родившегося ребенка. Эта патология может спровоцировать преждевременные роды, инвалидность малыша, серьезные нарушения функциональности систем и внутренних органов. Если появление этих нарушений было вызвано генетической предрасположенностью, могут наблюдаться следующие отклонения:
- водянка головного мозга (гидроцефалия);
- умственная отсталость или синдром Дауна;
- физическое недоразвитие, нарушение в функциях опорно-двигательного аппарата;
- синдром Патау или Тернера;
- неправильное соединение вен, артерий, лимфоузлов.
Трактовка появления расширенных желудочков
Отклонение от нормальных размеров желудочков не всегда говорит о протекании патологических процессов. Чаще всего данные изменения являются следствием антропологических особенностей малыша. Практически у всех новорожденных до одного года регистрируется вентрикуломегалия. Она появляется в следствие нарушения оттока жидкости или излишнего скопления ликвора.
Согласно статистике, укрупнение боковых желудочков чаще встречается у детей, рожденных раньше срока. У них, в отличие от младенцев, родившихся в положенное время, размеры первой и второй полости более увеличены. При наличии подозрений на асимметрию следует провести замеры, диагностику и определить качественную характеристику.
Что это такое
Вентрикуломегалия представлена изменением, характеризующимся увеличением размера желудочков в мозге. В результате прогрессирования этой патологии возникают разные недуги головного мозга, появляются неврологические отклонения.
Важно! Своевременно невыявленная патология, кроме отрицательного воздействия на ЦНС, стремительно ухудшает работу сердца и провоцирует развитие отклонений в опорно-двигательном аппарате. В мозге имеется 4 желудочка, 2 из них размещены в белом веществе, и называются боковыми
Межжелудочковые отверстия служат своеобразными соединительными элементами между третьим желудочком (расположенным между зрительными буграми), который при помощи мозгового водопровода соединён с четвёртым
Местом расположения последнего является дно ромбовидной ямочки. Он присоединён к центральному каналу спинного мозга
Межжелудочковые отверстия служат своеобразными соединительными элементами между третьим желудочком (расположенным между зрительными буграми), который при помощи мозгового водопровода соединён с четвёртым. Местом расположения последнего является дно ромбовидной ямочки. Он присоединён к центральному каналу спинного мозга
В мозге имеется 4 желудочка, 2 из них размещены в белом веществе, и называются боковыми. Межжелудочковые отверстия служат своеобразными соединительными элементами между третьим желудочком (расположенным между зрительными буграми), который при помощи мозгового водопровода соединён с четвёртым. Местом расположения последнего является дно ромбовидной ямочки. Он присоединён к центральному каналу спинного мозга.
Желудочковая система необходима для выработки ликвора, который при появлении патологии должен приходить в спинномозговой канал. При нарушении его оттока происходит развитие вентрикуломегалии. При этом желудочки расширяются. В норме размер одного из них должен составлять 1-4 мм, а при развитии заболеваний — 12-20 мм.Узнайте, что происходит в организме беременной и плода на 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30, 31, 32, 33, 34, 35, 36, 37, 38, 39, 40 неделе беременности.
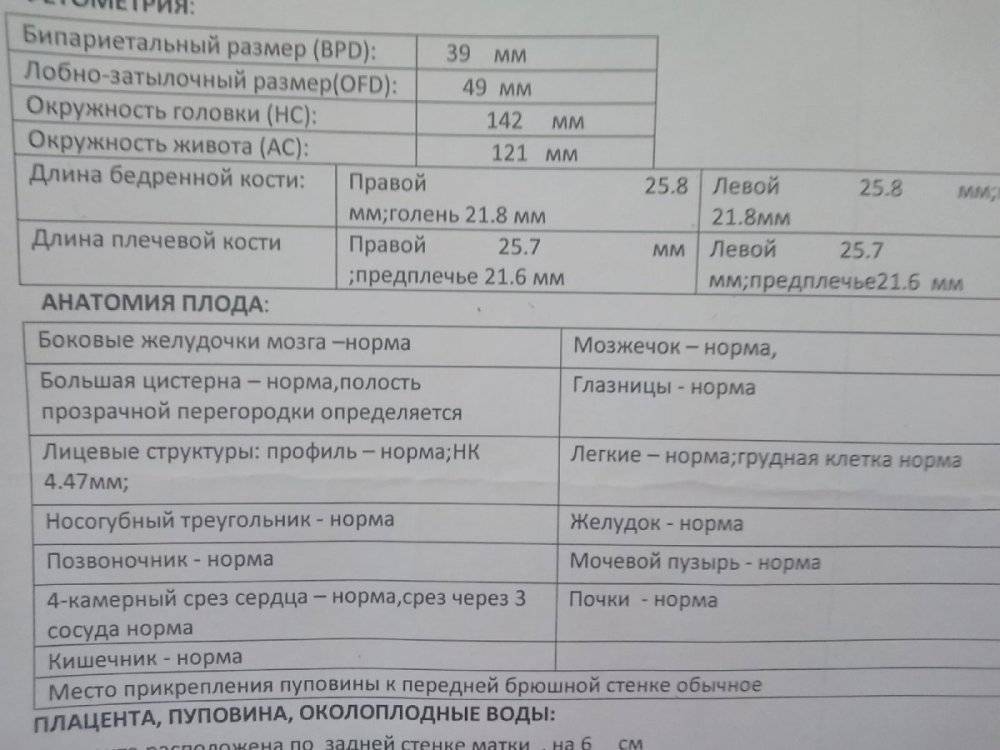
КТР как характеристика физического развития плода
КТР на УЗИ — показатель, фиксируемый при фетометрии, который отражает величину ребенка (от копчика до темечка) и используется, как определитель даты зачатия малыша и срока его вынашивания. Существует специальная таблица, где приведены средне-нормальные показатели, а также указаны рамки допустимых колебаний данного значения. В пределах этих колебаний здоровому развитию малыша ничего не угрожает.
Довольно часто показатели КТР, полученные с помощью УЗИ, не соответствуют среднему значению, особенно это заметно во II триместре. Срок беременности, определяемый с помощью УЗИ, имеет нормальную погрешность до 4-х дней в обе стороны. КТР измеряют до 16 недели, на поздних сроках значимыми являются иные показатели.
Таблица средних значения КТР (согласно срокам первого скринингового УЗИ):
| Срок, нед. + день | 10 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 31 | 33 | 34 | 35 | 37 | 39 | 41 |
| Срок, нед. + день | 11 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 42 | 43 | 44 | 45 | 47 | 48 | 49 |
| Срок, нед. + день | 12 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 51 | 53 | 55 | 57 | 59 | 61 | 62 |
| Срок, нед. + день | 13 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 63 | 65 | 66 | 68 | 70 | 72 | 74 |
К вариантам нормы относится увеличение КТР на одну-две недели. Если исключены резус-конфликт, новообразования и диабет матери, то подобное увеличение размеров малыша может свидетельствовать в пользу того, что ребенок родится крупным, с весом от 4-х кг.
Причины, которые могут приводить к уменьшению КТР, могут быть как вариантами нормы, так и признаком тяжелой патологии.
К вариантам нормы относится возможность более позднего оплодотворения в связи со сроками овуляции. Как видно, время зачатия будет несколько более поздним, чем вычисленное в соответствии с последним днем менструации. В данной ситуации нужно просто повторить УЗИ через неделю.
Причины патологического характера:
- Замершая беременность и гибель эмбриона. Данная ситуация требует немедленного вмешательства и врачебной помощи, т.к. может стать причиной кровотечения, нарушения детородных функций женского организма, токсического шока и смерти матери. Исключить эту патологию можно в том случае, если определяется сердцебиение будущего ребенка.
- Недостаток гормонов (чаще прогестерона) – требует подтверждения с помощью дополнительных методов исследования и гормональной терапии (ее назначить может только врач!). Лечение обязательно, т.к. гормональная недостаточность может явиться причиной самоаборта.
- Инфекции, в том числе ИППП, могут стать фактором, негативно влияющим на рост малыша. В этой ситуации необходимы дополнительные обследования, проводимые с целью выявления инфекционного агента. Затем должна быть проведена терапия в дозволенные сроки.
- Генетические аномалии (синдромы: Дауна, Патау, Эдвардса). При подозрении на подобные нарушения требуется консультация генетика и дополнительные обследования. Серьезные генетические отклонения, как правило, приводят к самоаборту.
- Соматические заболевания матери, в том числе хронические болезни сердца и щитовидной железы. Как правило, они оказывают свое влияние в более поздние сроки. И все же нельзя исключить их влияние с первой недели развития зародыша.
- Патология слизистой, выстилающей матку. Эрозии, аборты, миомы, нарушая целостность слизистого слоя, мешают плодному яйцу правильно закрепиться в стенке матки и полноценно расти, что может вызвать самоаборт.

КТР – это важный показатель развития крохи, однако не спешите трактовать его величину самостоятельно, дождитесь комментариев лечащего врача.
Что это за исследование и как оно проводиться?
Ультразвуковое исследование головного мозга – это достаточно безопасный и современный метод исследования с использованием ультразвука высокого разрешения, позволяющий определить структурно-функциональные особенности головного мозга.
Ультразвуковые волны высокого разрешения обладают способностью проникать через ткани организма, клетки которых богаты жидкостью. В зависимости от плотности тканей на экране проецируется соответствующая картинка. Длина ультразвуковой волны, используемая при нейросонографии, колеблется от 7 до 15 МГц. Данная методика совершенно безопасная и не наносит ни какого вреда детскому организму. В среднем исследование проходит от 5 до 15 минут без применения обезболивающих препаратов. А самое главное не имеет особых противопоказаний и не вызывает побочные эффекты.
Исследование проводится на ультразвуковом аппарате. С его помощью врач с точностью может определить расположение срединных структур головного мозга, измерить размер желудочков и определить наличие дополнительных полостей.
Специальной подготовки для исследования не требуется. Но есть одно но. Исследование может быть проведено детям до 1 года. Поскольку ультразвук абсолютно не проходит через костные структуры.
Исследование проводиться в области большого родничка. Родничок — участок хрящевой мягкой ткани, который расположенных на соединении лобной и теменной костей черепа ребенка. Он полностью закрываются в возрасте 12-16 месяцев.
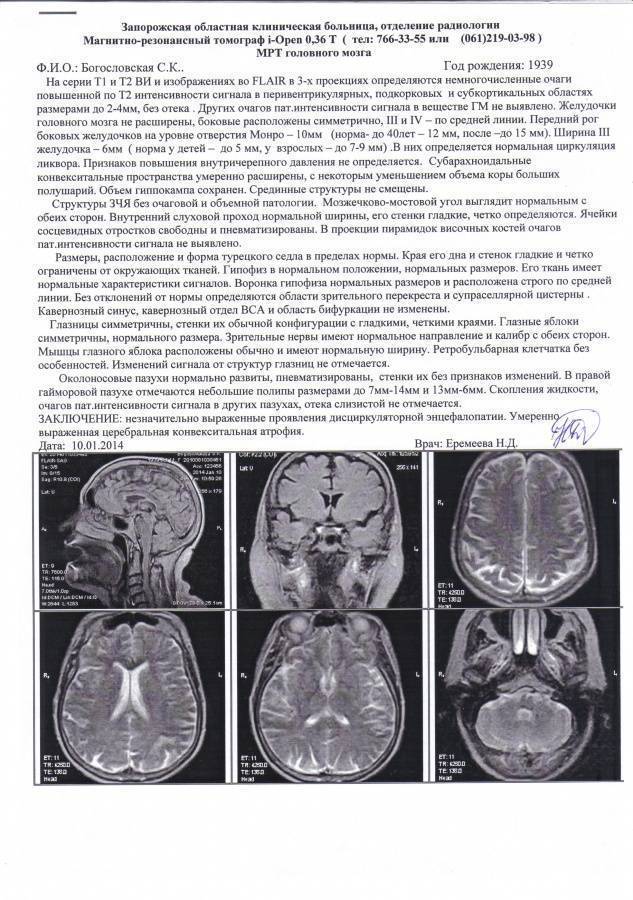
Нужно, конечно же, помнить, что этот метод помогает дать предварительное заключение или оценку о деятельности головного мозга. При выявлении более грубой патологии врачи назначают дополнительные методы исследования: или компьютерную томографию, или магнитно резонансную томографию. Очень редко можно получить ложноотрицательный результат.
Проведение процедуры и нормы результатов
| Показатели | Норма | Метрические показатели | Размер, мм |
|---|---|---|---|
| мозговые структуры | симметричные | большая цистерна | 3-6 мм |
| извилины и борозды | четкие, хорошо просматриваются | передний рог бокового желудочка | 1-2 мм |
| межполушарная щель | следов жидкости не обнаружено | тело бокового желудочка | не более 4мм |
| желудочки | симметричны, однородны анэхогенны, без посторонних элементов | межполушарная щель | не более 2 мм |
| мозжечок | симметрия, трапецевидная форма | третий симметричный желудочек | не более 6 мм |
| сосудистые сплетения | однородные, гиперэхогенные | субарахноидальное пространство | не более 3 мм |
| патологические образования | не просматриваются |
Исследование длится 10-15 минут. Ребенок укладывается на кушетку или в кювет. Мама фиксирует головку малыша. Врач наносит на родничок гипоаллергенный гель для улучшения проводимости и прикладывает к нему датчик, параллельно смотря на монитор. Во время процедуры диагност изменяет положение и угол датчика, что дополняет информацию о строении мозга ребенка.
Что должно быть на мониторе при нормальном развитии ребенка:
- Визуализация извилин и борозд.
- Однородность мозговой ткани.
- Отсутствие новообразований.
Нейросонография также исследует состояние желудочков, цистерн и пространств мозга, где циркулирует цереброспинальная жидкость. Расшифровка нормальных размеров:
- Боковые желудочки:
- новорожденные: переднее расширение – до 4 мм; затылочные рога – 12-15 мм;
- в 3 месяца норма та же.
- Третий желудочек:
- новорожденные: 3-5 мм;
- 3 месяца: до 5 мм.
- Четвертый желудочек:
- новорожденные: до 4 мм;
- 3 месяца: 4 мм.
- Полость прозрачной перегородки мозга:
- новорожденные: 3-4 мм;
- 3 месяца: до 4 мм.
- Мозго-мозжечковая цистерна:
- новорожденные: 10 мм;
- 3 месяца: до 6 мм.
- Пространство между мягкой и арахноидальной оболочками:
- новорожденные: 2-3 мм;
- 3 месяца: до 3 мм.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной. Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.